Отхаркивание с кровью при гепатите

Кровь при отхаркивании или кашле всегда свидетельствует о серьезных проблемах со здоровьем, поэтому ни в коем случае нельзя оставлять этот тревожный признак без внимания. Почему развивается данный симптом? Причин очень много, они могут быть связаны как с заболеваниями легких, так и свидетельствовать о нарушении функционирования других внутренних органов. Иногда встречается единичное незначительное выделение крови, которое может появиться в случае повреждения капилляра при кашле, но если кашель с кровью повторяется, следует немедленно обращаться к врачу.
Виды кровохарканья
В медицинской практике отхаркивание с кровью классифицируют на несколько групп. При этом выделяют следующие виды:
- истинное кровохарканье – состояние, характеризующееся появлением мокроты с кровью. Оттенок крови от ярко-алого до коричневого. Вместе с этим идет обильное выделение слизи из бронхов;
- малое кровотечение из легких – при этом больной откашливается мокротой с примесью крови, выделения пенистые, иногда кровь в чистом виде, слизь отсутствует. Общее количество суточного секрета из бронхов достигает 100 мл;
- среднее кровотечение – объем отхаркивающейся крови достигает 500 мл;
- профузное кровотечение – тяжелое состояние, сопровождающееся обильным отделением крови и слизи. Количество секрета превышает 500 мл.
Различают несколько видов болезней, провоцирующих кровотечение. К ним относят безобидные, врожденные патологии легких, частые и редкие заболевания.
Безобидные причины
Иногда прожилки крови встречаются при кашле, спровоцированном аллергией или простудными заболеваниями. Происходит это из-за механического повреждения капилляра. Данное состояние, как правило, не требует лечения, количество выделившейся крови очень маленькое. У некоторых больных отмечается коричневатая мокрота или выделение небольшого количества крови во время терапии с помощью препаратов-антикоагулянтов. Происходит это из-за способности лекарств разрежать кровь.
Незначительное выделение крови диагностируется при кашле у детей. В силу слабости капилляров они могут повреждаться. Кроме этого, причинами такого симптома могут послужить сильные физические перенапряжения, эмоциональные переживания.
Врожденные патологии дыхательной системы
Кровь из горла при отхаркивании нередко выступает признаком врожденных аномалий, связанных с развитием бронхолегочной системы. Выделяют несколько состояний у человека, сопровождающихся кровотечением из легких.
Кистозный фиброз поджелудочной железы или муковисцидоз сопровождается выделением слизи внешнесекреторными железами. Вследствие этого происходит скопление секрета в органах пищеварения, протоках слизистых желез, бронхах. Со стороны дыхания у пациента нарушается проходимость бронхов, в органе скапливается гнойно-слизистое содержимое. В результате развития бронхоэктаза у больного отхаркивается мокрота с кровью. При отсутствии помощи происходит полная закупорка органа, что несет угрозу летального исхода.
Бронхиальная киста диагностируется как у новорожденных детей, так и у взрослых пациентов. Патология представляет собой новообразование в бронхах, которое нередко имеет латентный характер. Выделение крови при данном заболевании возникает из-за разрыва образования или его инфицирования. При этом в полости бронхов скапливается воздух, поднимается температура тела, резко ухудшается общее самочувствие больного, развивается слабость, раздражительность, отсутствие аппетита.
Геморрагическая телеангиоэктазия или Болезнь Рандю-Ослера-Вебера сопровождается частыми кровотечениями из расширенных капилляров, имеет невоспалительный характер, проявляется в форме образования на коже сосудистых звездочек и сеток. Телеангиоэктазия затрагивает различные внутренние органы, в том числе и дыхательную систему. К симптомам относят частые кровоизлияния на коже, анемию, больные кашляют кровью, слизью.
Распространенные болезни легких
Многие пациенты спрашивают, почему я отхаркиваюсь кровью? Объяснением этому служат различные заболевания легких и их осложнения. К ним относят туберкулез, бронхиты, пневмонию и многие другие болезни. Рассмотрим каждую из них подробнее.
Кандидоз легких на начальных этапах выглядит как обычная простуда, больной кашляет, ухудшается общее состояние. Кашель может быть сухой или с обильным выделением мокроты. На поздних стадиях в секрете появляются сгустки крови, повышается температура тела, затрудняется дыхание, возникают боли за грудиной.
Нередко пациенты харкают кровью из-за разрушения тканей легких и бронхов паразитами. Количество крови может быть незначительное или массивное, что зависит от степени поражения органа. Кашель чаще сухой, приступообразный. Человека тревожит отдышка, аллергические высыпания на коже, субфебрильная температура тела. Появляются периодические головные боли, головокружения.
Одна из наиболее частых причин кровотечения при кашле – это туберкулез. Причем выделение крови отмечается как во время кашля, так и без него. К характерным симптомам болезни относят:
- стойкое повышение температуры тела (38–39 градусов);
- снижение веса;
- утрату аппетита;
- сильную потливость во время сна;
- алопецию (выпадение волос);
- сухой кашель, который длится более 3 недель;
- кровохарканье.
Нельзя игнорировать данные симптомы, при их обнаружении необходимо как можно скорее записаться на прием к врачу. Лечение туберкулеза на поздних этапах требует длительного времени, часто сопровождается тяжелым состоянием и смертью пациента.
При развитии бронхита происходит отхаркивание мокроты с небольшими вкраплениями крови и гноя. Особенно ярко выражен этот признак в начале заболевания, но даже в этот период он не является ведущим. К другим проявлениям заболевания относят повышение температуры тела, общее недомогание, затруднение дыхания, хрипы, сухой кашель, потливость, боли в грудине. При отсутствии должного лечения бронхит переходит в воспаление легких.
Новообразование в легких вызывает сильный кашель, больные отхаркивают обильное количество слизи, гноя с примесью крови. Вместе с этим резко падает масса тела, снижается аппетит, развивается отдышка, затруднение дыхания, общая слабость, утрата трудоспособности. Лечение патологии на начальных этапах проводится хирургическим путем. На поздних стадиях необходимо применение лучевой и химиотерапии.
Сопровождается кровохарканьем острое воспаление легких, особенно спровоцированное такими возбудителями, как стафилококк, клебсиелла, псевдомонада и другими. Слизь имеет ржавый или коричневатый оттенок, реже встречаются алые сгустки крови.
Среди прочих признаков пневмонии выделяют:
- резкое повышение температуры тела, иногда до 40 градусов;
- слабость;
- сильный удушливый кашель;
- головную боль;
- утрату аппетита;
- иногда потерю сознания.
Состояние требует немедленного лечения. Применяется терапия с помощью антибиотиков и других медикаментозных форм.
Инфарктом легкого называют состояние у пациента, при котором происходит ишемия определенного участка органа вследствие эмболии или тромба легочной артерии. Человек жалуется, что у него болит за грудиной, появляется сухой кашель. Неприятные ощущения усиливаются при физических нагрузках, наклонах, поворотах. Симптоматика болезни у 50% больных проявляется в харкании кровью. Мокрота имеет ржавый оттенок, вкрапления крови незначительные. В отдельных случаях диагностируется обильное легочное кровотечение.
Абсцесс легкого характеризуется развитием воспалительного процесса в тканях органа, из-за чего в легких наблюдается формирование гнойно-некротических полостей. Мокрота при откашливании имеет яркие вкрапления крови, сопровождается неприятным гнилостным запахом. Количество выделяемого секрета иногда достигает 1 литра. Пациент испытывает боль в грудине, падает аппетит, снижается масса тела. Абсцесс вызывает резкое повышение температуры тела, слабость, апатию.
Патологии сердечно-сосудистой системы
Кроме болезней легких, провоцировать кровохарканье могут заболевания сердца и сосудов. К ним относят:
- отек легкого из-за снижения насосной функции сердца. Состояние вызывает сильную отдышку, пенистые выделения с примесью крови;
- митральный стеноз – заболевание, возникающее из-за нарушения тока крови вследствие сужения митрального отверстия. При этом у больного возникает сильный кашель с кровью, особенно при физических нагрузках, появляется отдышка, общее ухудшение самочувствия;
- аневризма аорты – еще одна причина легочного кровотечения. Сдавливание легкого ведет к его ателектазу, становится причиной развития пневмонии. У пациента возникает кашель с примесью крови, удушье. Состояние тяжелое, нередко заканчивается летальным исходом пациента.
О патологиях сердца и сосудов нередко свидетельствует выделение крови без кашля. При обнаружении данного признака следует обязательно записаться на прием к врачу.
Диагностика
Для выявления причин выделения крови при отхаркивании проводится комплексное обследование, включающее следующие методы:
- рентген. С помощью этого вида исследования удается определить рак легких, эмболию легочной артерии, воспаление, грибковые и глистные поражения органа;
- компьютерную томографию. Метод помогает оценить состояние легких и бронхов, определить патологические изменения их структуры;
- анализ крови. Лабораторное исследование крови помогает выявить воспалительный процесс в организме;
- анализ мокроты. Проводится для выявления возбудителей инфекции;
- электрокардиографию. Это инструментальное исследование выявляет нарушение со стороны работы сердца;
- эндоскопию и другие методы обследования органов пищеварения.
Симптомы при различных заболеваниях, сопровождающихся кровохарканием, очень схожи. Нельзя пытаться самостоятельно установить диагноз. Сделать это может только врач.
Первая помощь при легочном кровотечении
Что делать, когда у человека возникает обильное кровотечение из легких? При развитии этого состояния следует немедленного госпитализировать больного. После вызова бригады скорой помощи необходимо выполнить такие действия:
- Помочь пациенту принять позу полусидя.
- Голова должна быть приподнята.
- Человеку следует сплевывать выделяемую кровь, ни в коем случае нельзя задерживать ее или проглатывать.
- Если позволяет ситуация, нужно дать пациенту холодное питье или проглотить немного льда.
- Когда больной без сознания, его голову необходимо повернуть набок, чтобы он не захлебнулся.
После приезда скорой помощи врачам нужно сообщить, при каких обстоятельствах развилось кровотечение. Это поможет в дальнейшей постановке диагноза.
Как проводится лечение
Способ терапии всегда зависит от вида болезни. При остром бронхите лечение заключается в соблюдении покоя, употреблении большого количества жидкости, использовании лекарств-муколитиков, препаратов, способствующих выведению мокроты, нестероидных противовоспалительных средств. Для выведения мокроты из легких и бронхов назначаются следующие препараты:
- Пектолван;
- Бромгексин;
- Амбробене;
- Амброксол и другие.
При сильных болях в грудной клетке используются компрессы, обладающие согревающим действием. Часто применяется физиотерапия. При развитии обструкции бронхов назначаются препараты, расширяющие просвет органа. При бронхите, спровоцированном вирусной инфекцией, показаны противовирусные препараты (Виферон, Амиксин, Амизон и прочие).
Симптоматическое лечение подразумевает употребление бронхорасширяющих лекарств (Аскорила, Беротека, Бронхолитина), муколитиков (Мукобене, Муконекс, Амброксол), отхаркивающих средств. Онкологическое образование в легких, выявленное на ранних этапах, требует хирургического вмешательства. В комплексе с операцией назначается лучевая, химиотерапия. Химиотерапия применяется в тех случаях, когда есть серьезные противопоказания к хирургическому вмешательству. На поздних этапах, когда развиваются метастазы, проводится паллиативное лечение. Суть его в облегчении симптоматики, продлении жизни пациента.
Подводим итоги
Любое заболевание, сопровождающееся кровохарканьем, несет серьезную угрозу для жизни и здоровья больного. При обнаружении у себя такого признака нельзя надеяться на то, что он пройдет самостоятельно. Халатное отношение к своему здоровью нередко провоцирует тяжелые осложнения и смерть. Чтобы предотвратить такие последствия, необходимо своевременно обращаться за квалифицированной медицинской помощью.

Наличие крови в мокроте, выделяемой при кашле, часто является доброкачественным симптомом, но когда следует беспокоиться?
Давайте рассмотрим причины, которые могут определить наличие крови в мокроте и средства для их решения.
Что такое кровь в мокроте
Кровь в мокроте после сильного кашля – это очень частая ситуация, и хотя она может приносить не мало опасений, почти всегда является доброкачественным проявлением, ненесущим в себе риска.

Часто присутствие крови в мокроте – результат разрыва кровеносных сосудов, проходящих по дыхательным путям. Дыхательные пути, в частности, бронхи и легкие, как и любой другой орган тела, получают свою порцию кровоснабжения, и, следовательно, имеют в себе артерии и вены.
Легкие рассчитаны на питание от легочной артерии, это система с низким давлением, в то время как бронхи питаются от сосудов, которые расходятся от аорты и, следовательно, представляют собой систему высокого давления.
Учитывая разницу давлений, которая существует между двумя системами, разумно предположить, что большинство кровотечений дыхательных путей связано с бронхиальной системой кровоснабжения.
Кровотечения, которые происходят из легочной артерии, к счастью, очень редки, но почти всегда массивные и часто со смертельным исходом.
В 90% случаев, при которых в мокроте появляется кровь, являются следствием мягкого воспалительного процесса, затрагивающего верхние дыхательные пути, в частности, простуда и бронхит.
Несмотря на то, что кровохарканье в данном случае лишь симптом воспаления, нельзя его недооценивать, потому что, в редких случаях, оно может привести к развитию серьёзной патологии. Поэтому, в такой ситуации, разумной практикой будет обращение к врачу.
Возможные причины появления крови в мокроте
Как уже упоминалось, причиной появления мокроты с прожилками крови могут быть многочисленные заболевания, хотя наиболее распространенным является воспаление, которое происходит от банальной инфекции верхних дыхательных путей.
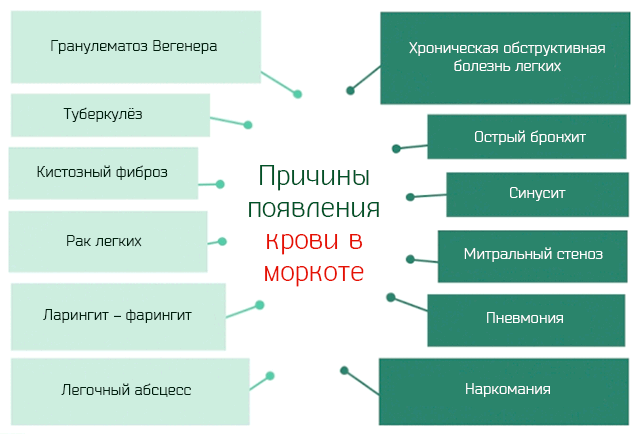
Но большой ряд других заболеваний так же может приводить к появлению крови в мокроте:
- Синусит. Воспаление придаточных пазух носа, в результате накопления слизи в придаточных пазухах носа и носовых ходах, на которой активно развивается инфекционный процесс вирусной и/или бактериальной этиологии.
- Ларингит. Воспаление гортани вирусной этиологии, реже бактериальной (стрептококки и Haemophilus influenzae).
- Фарингит. Воспаление глотки, вызванное вирусами, такими как аденовирус или вирус Эпштейна-Барра и/или бактериями, такими как стрептококки.
- Острый бронхит. Воспаление слизистой оболочки бронхиального древа, вызванное в 90% случаев от вирусами (аденовирусы, гриппоподобные вирусы, коронавирус, риновирус и др.) и в 10% – бактериями (стрептококки, Haemophilus influenzae, Bordetella pertussis, др.).
- Хроническая обструктивная болезнь легких. Вырождение легочных и бронхиальных тканей хронического характера, что затрудняет транзит вдыхаемого воздуха. Курение сигарет и загрязнение воздуха являются одними из основных причин этого заболевания.
- Пневмония. Воспалительный процесс альвеол легких вызванный вирусами, бактериями, грибками или паразитами.
- Туберкулез. Инфицирование легких Mycobacterium tuberculosis.
- Гранулематоз Вегенера. Воспаление мелких сосудов верхних дыхательных путей аутоиммунного характера.
- Фиброз (муковисцидоз). Генетическое заболевание, приводящее к дефициту белка CFTR, который отвечает за транизт хлора. Что приводит к накоплению жидкостей в жизненно важных органах, таких как легкие и поджелудочная железа.
- Рак легких. Образование опухолевых клеток в легких.
- Митральный стеноз. Патологическое сужение клапана, который отделяет левое предсердие от левого желудочка. Митральный стеноз вызывает кровотечения из мелких сосудов легких и, следовательно, появление мокроты с прожилками крови.
- Тромбоэмболия легочной артерии. Этим термином определяется состояние, когда одна из двух легочных артерий закупоривается тромбом или сгустком крови. Это состояние характеризуется кашлем с мокротой и пятнами крови.
- Абсцесс легких. Гнойный процесс в паренхиме легких.
- Потребление некоторых запрещенных наркотиков, таких как кокаин и крэк.
Диагностика причин крови в мокроте
Диагностика заключается в определении причины, которая приводит к появлению крови мокроте после кашля.
Первое предположение о диагнозе врач делает опираясь на наблюдения мокроты и сопутствующих симптомов.
Ниже мы приводим упрощенную таблицу связи заболеваний с различными формами кровохарканья.
Особенности мокроты и связанные симптомы
Пневмония от бактериальной инфекции
Мокрота с кровью и гной красноватого цвета.
Кашель, лихорадка, недомогание, потливость, головная боль, одышка.
Травматический кашель
Светлая мокрота с прожилками крови
Бронхит, ХОБЛ, рак легких
Мокрота густая с вязкими прожилками крови
Кашель интенсивный, общее недомогание, боль в груди.
Абсцесс легких
Мокрота темная, вязкая, зловонная.
Кашель, лихорадка, боль в груди, снижение веса, увеличение последней фаланги пальцев.
Тромбоэмболия легочной артерии
Мокрота светлая, смешанная с кровью, пенистая.
Тахикардия, одышка, боль в груди, цианоз, увеличение частоты дыхания, низкое кровяное давление, упругость шейных вен.
Стеноз митрального клапана.
Мокрота светлая с прожилками крови
Затрудненное дыхание в положении лежа, сердцебиение, усталость, астения
Предположение подтверждается по результатам следующих исследований:
- Визуальное исследование дыхательных путей. Осуществляется с помощью различных методов, дающих подробное изображение бронхов и легких. В основном: рентген грудной клетки, компьютерная томография и ядерно-магнитный резонанс.
- Бронхоскопия. Исследование, которое позволяет осмотреть дыхательное дерево изнутри. Осуществляется путём введения специального инструмента с мини видео-камерой, которая передает материал на внешний экран.
- Анализ крови.
- Анализ и культивация мокроты.
Лечение кровохарканья
Лечение заключается в лечении основной патологии, приводящей к появлению кровь при кашле. Поскольку причинные заболевания различны и неоднородны, невозможно установить единый терапевтический протокол, и каждый случай требует конкретного лечения.
Кашель с кровью (кровохарканье, мокрота с кровью) может симптомом некоторых серьезных заболеваний дыхательных органов. Лечение кашля с кровью зависит от причины развития этого симптома.
Нередко возникают ситуации, когда во время кашля, при отхаркивании мокроты, в ней присутствует кровь в виде сгустков или прожилок. Такая мокрота, чаще всего свидетельствует о серьезных заболеваниях, связанных с дыхательными органами.
Кровь и мокроту отправляют на исследование. В большинстве случаев наличие крови в отхаркиваемой мокроте явно указывает на имеющиеся в организме патологии. В некоторых случаях кровь светлого цвета может появиться в небольшом количестве, когда повреждаются мелкие кровеносные сосуды.
Однако, темно-красный цвет крови, собирающейся в виде прожилок или сгустков, вполне может быть симптомом такого опасного заболевания, как туберкулез или, даже, рак легких.
Перед началом обследования необходимо точно установить, что поступление крови идет именно из органов дыхания.
При желудочном кровотечении, цвет крови более темный, а во время кашля наблюдаются позывы к рвоте. Одновременно с мокротой могут выделяться остатки пищи и прочее содержимое желудка.
После того, как установлено наличие кровохарканья, лечащий врач определяет причину данного явления.
Причины отхаркивания мокроты с кровью
Обычно, по утрам, кровь выходит в количестве одного или двух плевков. При этом, наличие кашля, вовсе необязательно. Цвет крови, чаще всего, темный, а сама она довольно густая. Как правило, мокрота с кровью отхаркивается в тех случаях, когда повреждены кровеносные сосуды.
Кровь в мокроте при кашле
Если прожилки крови появляются регулярно, это значит, что необходимо комплексное всестороннее обследование, проводимое в стационарных условиях. Присутствие крови в мокроте во время кашля в большинстве случаев свидетельствует о наличии серьезных заболеваний, связанных с дыхательной системой.
Причины кашля с кровью
При остром бронхите, практически всегда наблюдается мокрый кашель. В некоторых случаях, в мокроте можно увидеть следы крови, а у больного повышается температура. При простуде и других заболеваниях органов дыхания, основным и наиболее характерным признаком является кашель.

Тем не менее, во многих случаях, кровь, присутствующая в мокроте, указывает на наличие более серьезных патологических процессов, протекающих в человеческом организме. Как правило, кровь в мокроте обнаруживается не только во время простуды, но и при наличии заболеваний, которые тесно с ней связаны.
Кровь в мокроте по утрам
Иногда в отхаркивающейся при кашле мокроте могут появляться кровяные прожилки или кровь. Кровохарканье является следствием повреждения кровеносных сосудов и порой носит эпизодический характер.
Что может означать кашель с кровью (кровь в мокроте, кровохарканье): возможные причины, когда нужно обязательно обратиться к врачу, лечение
При болезнях верхних дыхательных путей количество крови в мокроте незначительно, как и объемы образования мокроты, они сопровождаются болью в горле, хрипотой.
Таким образом, возможные причины кровохаркания можно определить по внешним характеристикам мокроты. Сопутствующие кашлю с кровью симптомы для разных заболеваний нижних дыхательных путей различны.
Откашливается мокрота с кровью и при сухом, непродуктивном кашле, поскольку травмируется слизистая гортани.

При простуде, сопровождающейся кашлем с кровью доказали свою эффективность народные методы лечения.
Кашель с кровью при простуде и других болезнях
Для точной диагностики причины появления крови при кашле необходимо обследоваться у вышеперечисленных специалистов, сдать ряд лабораторных анализов и пройти аппаратную диагностику. После этого можно будет определить почему возник кашель с кровью и поставить диагноз.
Вкрапления крови в мокроте могут быть признаками как простуды, так и ранних стадий грозных заболеваний — туберкулеза, злокачественной опухоли. Обильное откашливание жидкой крови, алой и пенящейся, является признаком легочного кровотечения, которое может представлять опасность для жизни и требует немедленного врачебного вмешательства.

Немедленного обращения к врачу требует резкое развитие кашля с обильным выделением крови. Врачебная помощь необходима и при отхаркивании кровью при кашле на протяжении нескольких недель.

Откашливание мокроты с кровью – насколько это опасно?
Кашель – один из самых частых признаков заболеваний дыхательных органов. При возникновении кровохарканья пациент должен быть тщательным образом обследован ради установления точной причины возникновения этого симптома болезни.

Как понять, что может быть причиной появления кашля с кровью (кровянистой мокроты) в моем случае?
Он позволяет диагностировать возможные инфекционные заболевания, следствием которых является мокрота с кровью.
Кашель с кровью при простуде может сигнализировать о более грозном заболевании.

Мокрота с кровью – опасный пульмонологический признак, указывающий на наличие в организме патологического процесса. Характер выделений позволяет предположить этиологию недуга, его стадию и форму. Кровь появляется в бронхолегочном секрете при повреждении сосудов, питающих органы дыхания. Этот процесс обычно сопровождается резким ухудшением состояния больного. В большинстве случаев данное явление вызывает у пациентов панику и страх. На самом деле проникновение форменных элементов в мокроту не всегда требует срочного лечения. Только специалист может оценить опасность ситуации для здоровья человека с учетом общего состояния и сопутствующих обстоятельств.
Причины появления мокроты с кровью весьма разнообразны. К ним относятся механические факторы — травмы или операции, сопровождающиеся разрывом сосудов; опухолевые и дегенеративные процессы, повреждающие сосудистую стенку и нарушающие ее целостность; расширение пор внешней оболочки артерий и выход эритроцитов в ткани. Данный респираторный симптом характеризуется откашливанием прожилок и сгустков крови. Он возникает при инфекционных заболеваниях, новообразованиях органов дыхания, травматическом повреждении груди, сосудистой патологии, аутоиммунных и гематологических расстройствах. Спровоцировать кровохарканье может упорный кашель, чрезмерная физическая активность, посещение сауны или бани, гидротерапия и парафинотерапия, повышение атмосферного давления.
Если кашель с кровавой мокротой возникает регулярно и сопровождается ухудшением общего самочувствия, необходимо обратиться к врачу. Этот тревожный признак нельзя оставлять без внимания. Он указывает на серьезные проблемы со здоровьем и требует оказания медицинской помощи.
Этиология
Мокрота с кровью является проявлением различных заболеваний и особых состояний, спровоцированных негативными эндогенными и экзогенными факторами.

Перечисленные заболевания требуют своевременной диагностики и адекватного лечения. В противном случае больных ожидает неблагоприятный прогноз со смертельным исходом.
Существуют этиологические факторы мокроты с кровью, не угрожающие жизни человека:
![]()
Приступ надсадного кашля, при котором происходит разрыв кровеносного сосуда в органах дыхания. Чаще всего это происходит при бронхиальной астме, бронхите, ОРВИ. Заболевания с хроническим течением или ярко выраженными воспалительными явлениями сопровождаются истончением эпителия. При его повреждении на высоте кашля порция крови попадает в слизистый секрет.- Инвазивные манипуляции с введением бронхоскопа травмируют слизистую оболочку, что приводит к появлению крови в мокроте. Это временный симптом, исчезающий самостоятельно после восстановления раздраженных тканей.
- Курильщики со стажем часто отхаркивают и сплевывают слюну. Истонченный мерцательный эпителий быстро повреждается — разрушаются его поверхностные сосуды. В мокроте образуются кровавые прожилки.
- Длительное лечение антикоагулянтами или антиагрегантами приводит к гипокоагуляции. При незначительном, спонтанном воздействии провоцирующих факторов капилляры разрываются.
- Профессиональные вредности — систематическое вдыхание токсичных газов, дыма, химикатов.
Описанные последними ситуации не являются опасными. Количество излившейся крови ничтожно мало. Чтобы нормализовать самочувствие, необходимо подкорректировать образ жизни и внимательнее относиться к собственному здоровью.
Симптоматика

Мокрота с кровью — основной, но не единственный симптом патологических процессов, отличающихся тяжелым течением и опасностью для больного. Чаще всего данный признак является проявлением бронхолегочной патологии. При воспалении бронхов мокрота содержит красные прожилки, при пневмонии она ржавая и вязкая, при гангрене легкого- темная , при альвеолярном отеке — пенистая и розовая.
Инфекционно-воспалительные патологии органов дыхания проявляются выраженной интоксикацией, катаральными явлениями, брохообструктивным синдромом.
- Симптомами бронхита являются: кровохарканье, сильный кашель, высокая температура, недомогание, затрудненное дыхание, хрипы, боль в груди. Мокрота имеет слизисто-гнойный или гнойный характер и содержит вкрапления крови. Кашель беспокоит преимущественно по утрам. !При отсутствии своевременного лечения воспаление бронхов переходит в пневмонию.
![]()
Туберкулез легких проявляется кашлем с кровавой мокротой, ночным потоотделением, субфебрилитетом, недомоганием, потерей аппетита, снижением веса, выпадением волос. Больной откашливает слизисто-гнойную мокроту с ярко-красными кровяными включениями или отдельные плевки чистой крови. При этом он ощущает жжение в груди и может точно указать локализацию очага поражения.- Легочный абсцесс — гнойное расплавление ткани органа с формированием ограниченной полости, заполненной некротическими массами. Кровохарканье обусловлено повреждением сосудов при прорыве гноя из патологического очага в дренирующий бронх. В бронхиальном секрете появляются кровяные включения. Гнилостная мокрота выделяется полным ртом. Заболевание сопровождается лихорадкой и интоксикацией, болезненностью в груди, астенизацией организма.
- Кандидозное поражение легких начинается с симптомов банальной простуды — кашля, вялости, бессилия. Мокрота обильная, слизистая, трудноотделяемая. По мере развития болезни в ней появляется кровь, а у больных возникает лихорадка, нарушение дыхания, болевой синдром.
- Паразиты, внедряясь в структуры бронхолегочной системы, разрушают их, что приводит к отхаркиванию крови. При незначительном поражении органов выделяется небольшое количество кровавой мокроты. Серьезные деструктивные процессы сопровождаются массивными кровотечениями. Кроме приступов кашля больных беспокоит одышка, сыпь на коже, субфебрилитет, цефалгия, головокружение. При микроскопии в слизисто-гнойном секрете с включениями крови обнаруживаются личинки гельминтов.
Кровохарканье при кардиоваскулярных нарушениях обусловлено разрывом артериовенозных бронхолегочных анастомозов и мелких склерозированных альвеолярных сосудов, застойными явлениями в системе малого круга кровообращения, выходом транссудата и эритроцитов в альвеолы.

- Тромбоэмболия легочного ствола приводит к ишемии легочной ткани. Клинически данный недуг проявляется болью за грудиной, усиливающейся при движении, подъеме с постели, наклонах, физическом напряжении. У большинства больных появляется кровавая мокрота. Может начаться легочное кровотечение.
- Дисфункция кардиоваскулярных структур нередко проявляется мокротой с кровью без кашля и температуры. При митральном стенозе основными жалобами являются: одышка при напряжении и в покое, упадок сил, слабость. Более тяжелым состоянием является аневризма аорты. Это частая причина кровотечения из легких, которое может закончиться летальным исходом. При легочном кровотечении возникает тахикардия, акроцианоз, учащенное и поверхностное дыхание, боль в груди, влажные хрипы, одышка.
- Кардиогенный отек легких — следствие инфаркта миокарда, миокардита, аритмии. Он проявляется выделением пенистой мокроты розоватого цвета, выраженным удушьем, приступами кашля, стремительным нарастанием цианоза, одутловатостью лица, страхом смерти, клокочущим дыханием, слышным на расстоянии.
В основе генетически детерминированных заболеваний лежит первичная неполноценность стенок легочных сосудов. Геморрагические проявления возникают на фоне морфологических и функциональных изменений в легких.
- Муковисцидоз является врожденной аномалией, при которой активизируется функционирование внешнесекреторных желез. Слизь накапливается в структурах ЖКТ, выводных протоках слюнных желез, бронхиолах. При нарушении бронхиальной проходимости секрет сгущается, образуются бронхоэктазы, выделяется гнойный секрет с кровавыми прожилками.
- Телеангиоэктазия — патология неизвестной этиологии, при которой повреждается капиллярная сеть. Сосуды расширяются и становятся причиной кровотечений. На коже пациентов появляются петехии и гематомы. У них возникают признаки анемии, кашель с кровью и слизью.
Травматическое повреждение органов дыхания:
- Механическое травмирование с нарушением целостности бронхолегочных артерий и пропитыванием легочной паренхимы кровью сопровождается кровохарканьем. Оно возникает сразу после травмы или спустя некоторое время, бывает однократным или продолжительным.
- При введении в бронхи эндоскопа, щипцов для биопсии или иглы для забора тканевых образцов травмируется слизистая оболочка респираторного тракта, что проявляется выделением свежей крови сразу после инвазивной процедуры. Подобное кровохарканье незначительное или умеренное. Оно купируется самостоятельно или с помощью гемостатиков.
- Легочная ткань повреждается при нарушении целостности одного или нескольких ребер, ножевых и огнестрельных ранениях. Такие травмы сопровождаются разрывом бронха и размозжением легкого. У пострадавших возникает боль в груди, одышка, признаки шока и кровохарканье.
- Онкопатология проявляется гипергидрозом по ночам, потерей аппетита, похуданием, одышкой, слабостью, утратой работоспособности, сильным кашлем с отхаркиванием большого количества слизисто-гнойного секрета с кровью. При аденоме бронха возникает упорный кашель со свистящим дыханием и кровавой мокротой.
- Попадание инородных тел в органы респираторного тракта – причина кровавых выделений. Обычно данное явление наблюдается у детей. Особую опасность представляют мелкие предметы с острыми краями, которые легко фиксируются в бронхах. Слизистая органов постоянно травмируется, образуются пролежни, развивается реактивное воспаление. У больных возникают сильные приступы кашля с кровохарканьем, стридор, одышка.
- Аутоиммунные заболевания – васкулиты, протекающие с поражением легочных сосудов и сопровождающиеся полиорганной дисфункцией, склонностью к геморрагиям. Постоянный сухой кашель с отхаркиванием плевков крови приводит к анемии, при которой возникает головокружение, слабость, мушки перед глазами.
Диагностические мероприятия
Мокрота с кровью — проявление опасных заболеваний, которые необходимо вовремя выявлять и устранять. Для этого проводят комплексное диагностическое обследование больных, по результатам которого назначают адекватную терапию.

Предположительно определить ведущие этиологические факторы помогает внимательное изучение анамнеза и оценка данных внешнего осмотра. Специалисты проводят первичное физикальное обследование, позволяющее выявить нарушения в работе органов дыхания. Чтобы точно диагностировать заболевание, проявляющееся кровохарканьем, необходимы дополнительные лабораторные и инструментальные методики:
- Рентгенография органов грудной клетки — обнаружение признаков воспаления легочной ткани, тромбоэмболии легочного ствола, туберкулезных инфильтратов и каверн, опухолевого процесса, кист.
- Рентгеноконтрастная бронхография, ангиопульмонография и бронхиальная артериография позволяют выявить особенности сосудистого и бронхолегочного рисунка.
- Бронхоскопия — осмотр внутренней оболочки бронхов, в ходе которого диагностируют бронхоэктазы, рак, бронхит. С помощью эндоскопа можно извлечь инородные тела, ввести лекарства, провести биопсию.
- КТ — оценка общего состояния легких и выявление диссеминированных процессов, которые с трудом обнаруживаются другими методами.
- Микробиологическое исследование мокроты на микрофлору — выделение возбудителя инфекционного воспаления и определение его чувствительности к антибиотикам.
- При подозрении на муковисцидоз исследуют пот и прочие выделения больного.
- В гемограмме — признаки воспаления: лейкоцитоз, подъем СОЭ.
- Коагулограмма — выявление нарушений в системе гемостаза.
- ЭКГ и ЭхоКГ — определение структурных особенностей и функциональной активности сердца.
В тяжелых случаях проводят диагностические операции — торакоскопию и торакотомию. В ходе оперативного вмешательства определяют источник кровотечения и ликвидируют его.
Лечение
Терапевтические мероприятия заключаются в устранении кровохарканья и предотвращении легочного кровотечения. Лечебная тактика зависит от причины заболевания, вызывающего соответствующий симптом.

Больным назначают следующие группы медикаментов:
Опухоли, абсцессы и кисты требуют проведения хирургического вмешательства. При злокачественных новообразованиях проводят лучевую и химиотерапию. Интенсивное кровохарканье — неотложное состояние, при котором необходимо вызвать скорую помощь. До приезда медиков следует больного усадить, ограничить физическую и психологическую нагрузку и ждать врача.
Специалисты рекомендуют больным с кровавой мокротой отказаться от вредных привычек, правильно питаться, соблюдать ЗОЖ, регулярно посещать лечащего врача и строго выполнять все его предписания. Существуют народные средства, повышающие тонус кровеносных сосудов и предупреждающие разрывы их стенок. К ним относятся: сок тысячелистника, настой цикория, отвар листьев герани.
Мокрота с кровью — опасный сигнал, свидетельствующий о серьезной патологии и несущий угрозу для жизни больного. Обнаружив этот признак, следует немедленно обратиться к врачу.
Видео: мокрота с кровью в телепрограмме о здоровье
Читайте также:




