Пневмония врожденная вирусная летальность

Пневмония – это опасное инфекционное заболевание, которое является одной из основных причин смертности новорожденных. Однако современная медицина успешно справляется с воспалением легких у грудного ребенка во многих случаях.
Выздоровление и прогноз во многом зависят от причин и видов заболевания. О том, от чего бывает и как проявляется воспаление легких у новорожденных и грудничков, расскажем в статье.
Причины
Очаг воспаления при пневмонии формируется в тканях органов дыхания в результате воздействия различных возбудителей. В легкие они попадают с током крови от матери или воздушно-капельным путем от инфицированного человека. От того, почему у новорожденных развивается пневмония, завит тактика и срок лечения.
Так, возбудители воспаления делятся на:
- бактериальных,
- вирусных,
- грибковых,
- паразитарных,
- микоплазменных и других.
Также воспаление может быть вызвано физическими и/или химическими факторами.
Вирусные пневмонии обычно имеют легкую или среднюю степень тяжести. Но в некоторых случаях болезнь проходит тяжело.
Течение бактериальных инфекций в основном нетяжелое, ведь болезнь хорошо поддается антибиотикотерапии. Но при неправильно выбранной лечебной тактике, бактерии становятся более стойкими, а заболевание более затяжным.
Оппортунистические инфекции (не приводящие к болезни здоровых, но поражающие детей с иммунодефицитом), причиной которых могут быть условно-патогенные вирусы или грибки, бактерии или простейшие, крайне плохо переносятся детским организмом. В развитии болезни большую роль играют предрасполагающие факторы, которые способствуют инфицированию.

К ним относят:
- Острые и хронические инфекционно-воспалительные болезни матери.
- Недоношенность и ЗВУР (задержка внутриутробного развития плода) плода.
- Преждевременное отхождение околоплодных вод.
- Асфиксия во время родов.
- Незрелость дыхательных путей, особенно у недоношенных детей.
- Иммунодефицитное состояние.
Классификация
Существует много разных подходов к классификации пневмонии. Все они важны для постановки диагноза, и от них зависит прогноз выздоровления новорожденного.
По степени тяжести различают:
По характеру течения:
В зависимости от локализации:
По объему поражения:
С учетом развития осложнений:
По способу инфицирования:
- имеющую бронхогенный путь (через пораженную стенку бронха на межуточную ткань и паренхиму, а при субплевральным расположении — на плевру);
- имеющую гематогенный путь (через кровь).
В клинической практике наибольшее значение имеет формы заболевания и период заражения. Таким образом различают:
- врожденную форму (трансплацентарные, интранатальные, внутриутробные антенатальные пневмонии),
- приобретенную (внегоспитальная, госпитальная, аспирационная, вызванная иммунодефицитными состояниями).

Это группа заболеваний с разными причинами, вызванная проникновением содержимого из носоглотки или желудка в дыхательные пути.
Чаще всего такой вид патологии развивается из-за попадания в легкие околоплодной жидкости. Усугубляют процесс гипоксия, длительный безводный период, затяжные роды.
Такие дети уже рождаются с признаками:
- дыхательной недостаточности,
- гипорефлексией (понижением спинальных рефлексов),
- бледно-серым цветом кожи.
Другой механизм развития связан с неправильной тактикой кормления. Поскольку у новорожденных не до конца сформированная система пищеварения, после кормления у них наблюдается срыгивание. Во время этого процесса содержимое желудка заглатывается малышом и может попасть в дыхательные пути.

Врожденная пневмония у новорожденных возникает еще внутриутробно или во время прохождения ребенка по родовым путям. В основном, внутриутробное воспаление легких наблюдается у недоношенных детей, но среди родившихся в срок, это тоже не редкость.
Врождённая пневмония бывает:
Микробы попадают в организм плода через плаценту (трансплацентарный путь) или при заглатывании околоплодной жидкости (антенатальный).
Как проявляется пневмония:
- угнетением дыхания и нервной системы,
- высокой температурой,
- интоксикацией,
- вялостью.
Несмотря на современные подходы к лечению, прогноз в многих случаях неблагоприятный. Это связано с быстрым присоединением легочных (гнойный плеврит, пневмоторакс) и внелегочных осложнений (сепсис, парез кишечника, ДВС-синдром).
Возбудитель проникает к ребенку при рождении (во время прохождения через зараженные родовые пути матери). Это самый частый вид врожденной пневмонии. Болезнь развивается очень быстро, из-за чего бороться с ней крайне трудно.

Организация сестринского ухода за ребенком, болеющим пневмонией.
Этот тяжёлый вид врожденных пневмоний провоцируется бактериями высокой патогенности и ослабленным иммунитетом. В большинстве случает исход летальный.
Осложнения возникают молниеносно в виде:
- сепсиса,
- инфекционно-токсического шока,
- абсцесса,
- эмпиемы.
У недоношенных детей

У недоношенных детей воспаление легких имеет свои особенности:
- у них более слабая иммунная система, которая не способна полностью защитить родившегося не в срок ребенка. Пневмония у таких детей развивается гораздо чаще и протекает намного тяжелее;
- чаще возникает аспирационная пневмония, из-за не адаптированной системы пищеварения (частых срыгиваний);
- обычно, кроме воспаления легких, наблюдаются сопутствующие патологии и пороки развития, что усугубляет болезнь;
- более выражены симптомы заболевания, особенно прогресс дыхательной недостаточности.

У недоношенных, перенесших воспаление легких, повышается риск возникновения рахита, анемии и других системных патологий. Самое сложное осложнение – бронхолегочная дисплазия, которая является причиной повторных и рецидивирующих болезней легких и бронхов.
После кесарева сечения
Кесарево сечение – это операция, которая проводится по строгим жизненно важным показаниям и необходимая для сохранения здоровья или спасения сразу двух жизней. Без надобности проводиться такой вид вмешательства в процесс родоразрешения не будет. Но без своевременной операции ребенок и мама могут погибнуть.
К сожалению, это неидеальный метод, ведь он грозит осложнениями сразу после родов и имеет последствия для здоровья как женщины, так и ребенка, проявление которых будет иметь место через продолжительное время.
Во время родов идет перестройка организма матери. Но изменяются не только родовые пути женщины, но и организм ребенка. Много систем перестраивается для того, чтобы малыш мог жить в дальнейшем самостоятельно: кровоснабжение отделяется от сосудов плаценты, а легкие пытаются вытолкнуть лишнюю жидкость, чтобы начать дышать.
Сколько лежат в больнице
Обычно пневмония у новорожденных длится до 4 недель, вне зависимости от причин развития патологии. Но при слабом иммунитете, неправильном лечении и позднем обращении к врачу, болезнь может продолжатся несколько месяцев (рецидивирующее воспаление легких 4-6 недель, повторное – больше 6-ти).
Более подробно о сроках лечения пневмонии у только появившихся на свет детей, описано в данной статье: читать.
Если ребенок родился больным: отзывы мам

Александра, 23 года
У моего первенца была врожденная инфекционная пневмония. Беременность была без осложнений, роды, в принципе, тоже. Откуда такой диагноз, до сих пор не пойму. Целую неделю сын пролежал в реанимации под аппаратом ИВЛ.
После этого еще месяц в больнице. Ему делали переливание крови и давали антибиотики. С того времени прошло 3 года, малыш чувствует себя хорошо, не отстает от сверстников и болеет простудами не более 2 раз в год. Главное для родителей — верить в малыша.
Светлана 29 лет
Я родила в срок, все было хорошо, и на 4 день нас с дочкой выписали из роддома. Но, придя домой, я стала замечать, что с ней что-то не так. У нее обнаружили пневмонию. Лечение проводилось в стационаре около 3 недель. Дома мы продолжали ее лечить, но уже не антибиотиками, а пробиотиками и витаминами, ведь у нее после терапии началась диарея. Сейчас все хорошо, она ходит в садик и болеет не чаще других детей.
Ирина 34 года
Моего малыша сразу после рождения положили под капельницу и кислород. Роды были тяжёлые, была гипоксия. У малыша на рентгене обнаружили двухстороннюю пневмонию и лечили месяц. Иммунитет ослаб, сейчас пожинаем плоды в виде частых и затяжных ОРЗ. Говорят, это связано с пиелонефритом во время беременности.
Полезное видео
Профессор Н.А. Ильина — О пневмонии у новорожденных:
Заключение
Пневмония у новорождённых является опасной и быстро прогрессирующей патологией, которая не может ждать ни минуты. Чем раньше будут обнаружены симптомы болезни, тем больше шансов на выздоровление. Здоровая мама – самая главная профилактика воспаления легких у новорожденного. Если у грудничка есть малейшее подозрение на пневмонию, необходимо срочно обратиться к врачу.

Пневмония — группа заболеваний, характеризующаяся развитием воспалительных процессов в легочных тканях. Пневмония является острым инфекционным заболеванием, которое широко распространено, как у взрослых, так и у детей.
В данной статье мы рассмотрим особенности болезни у новорожденных, а также как и за сколько она лечится.
Особенности болезни у младенцев
В случае пневмонии у новорожденных инфекция распространяется внутри утробы или сразу после родов. В связи с этим их пневмонию подразделяют на два вида:
- Врожденная — инфекция распространилась при беременности через плаценту, околоплодные воды или по родовым путям.
- Приобретенная — заражение произошло после родов внутри больницы или вне ее.
Обычно симптомы проявляются сразу или, в случае заражения при родах, в течение двух суток. Чаще всего заболевание появляется, если плод недоношенный, у матери инфицированы половые органы или при длительных родах.
К другим факторам развития относятся:
- асфиксия и недостаток кислорода в утробе;
- травмы, полученные по время родов;
- врожденные пороки сердца с развитием сердечной недостаточности;
- недоразвитость мышц.

По статистике причин детской смертности лидирует воспаление легких. Ранее смерть среди новорожденных, страдающих этой болезнью, достигала 80%. Сейчас показатель упал до 50%, но по-прежнему высок. Меры необходимо принимать немедленно после диагностики.
К диагностике, лечению и профилактике у грудничков также существуют определенные клинические рекомендации (в конце статьи).
Симптомы
Симптомы врожденной пневмонии у младенцев следующие: асфиксия, сильное и резкое повышение температуры, слабый и глухой крик, посиневшая кожа, учащенное сердцебиение и дыхание, отрыжка, возможна рвота. Приобретенная форма имеет аналогичные симптомы, однако к ним часто прибавляется диарея, общая слабость.
Для диагностики проверяются на наличие инфекций родители, проводится общий осмотр больного, дополнительные инструментальные и лабораторные анализы.
Лечение
При обнаружении воспаления легких у грудничка его необходимо тут же госпитализировать. В первые несколько месяцев жизни лечится только стационарно, дети находятся под постоянным наблюдением. Врачи должны тщательно следить за поддержанием правильных условий (температура, влажность), питанием, состоянием грудничка.
Все формы пневмоний у новорожденных и грудничков лечатся при помощи антибактериальных средств. В большинстве случаев лекарственный препарата вводится парентерально (инъекция), но не исключен и пероральный прием (проглатывание).
Четко дифференцировать пневмонию (какого она происхождения) сложно, а длительная диагностика по определению возбудителя только мешает начать своевременное лечение.
Для предотвращения осложнений терапию нужно начинать как можно скорее. Типичные формы заболевания рекомендуют лечить препаратами первого выбора. К таким относится амоксициллин. Препарат хорошо переносится, имеет низкую стоимость, обладает широким спектром антибактериальной активности.
В качестве аналогов по терапевтическому действию можно применить следующие антибиотики:
- ко-амоксиклав (пенициллин);
- спирамицин, кларитромицин, азитромицин, эритромицин (макролиды);
- цефаклор, цефуроксим, цефтриаксон, цефотаксим (цефалоспорины).

При отсутствии эффекта от макролидов в течение 48 часов следует менять тактику лечения. В такой ситуации требуется применение препаратов цефалоспориновой группы. Например, новорожденному может быть предложен цефуроксим, его назначают из расчета 30 мг/кг/сут. Вводится препарат парентерально.
При отсутствии положительной динамики после применения цефалоспоринов, скорее всего, возникнет потребность в использовании хлорамфеникола (10-15 мг/кг). После улучшения состояния применяется оральная форма средства.
Анаэробные пневмонии лечатся клиндамицином, линкомицином (по инструкции разрешен с месячного возраста, на практике используют раньше), ингибиторозащищенными пенициллинами.
Атипичные формы пневмонии поддаются макролидам.

Цитомегаловирусная пневмония требует применения специфического антицитомегаловирусного иммуноглобулина. Если причиной пневмонии стал вирус герпеса, следует использовать противовирусное средство ацикловир.
Иммунодефицитные пневмонии нуждаются в таких препаратах, как ванкомицин +амикацин. Также для лечения этой формы пневмонии рекомендуются цефалоспорины III-IV поколений.
Пневмоцистные пневмонии у новорожденных лечатся ко-тримоксазолом (назначают с 6 недели жизни).
Терапия грибковых пневмоний проходит при помощи противогрибковых средств, например, амфотерицина В.
Лечебная терапия, особенно при тяжелом течении пневмонии, требует контрольных рентгенологических исследований. В ряде случаев, при появлении тяжелых осложнений: плеврита, пневмоторакса, деструктивных осложнений, приходится прибегать к хирургическим методам лечения.
Новорожденные, перенесшие пневмонию, в обязательном порядке ставятся на диспансерный учет. Кратность приемов определяет педиатр. Обычно осмотры назначаются через 1, 3, 6 и 12 месяцев.
Исчезновение интоксикации и втяжения нижней части грудной клетки, нормализация температуры тела – главные критерии эффективности лечения.
Кроме того, ребенку дают глюкозу (поддержание энергии и жизни), солевые растворы (детоксикация), лекарственные средства для облегчения симптомов. В частности, капли в нос, отвары шиповника, настои, компрессы и другое. Младенца также необходимо переворачивать с боку на бок, чтобы не было застоя слизи.
Сколько лечится?
Сколько времени лечится новорожденный, зависит в большей степени от самого ребенка и его иммунитета, нежели от вида болезни. По степени поражения выделяют следующие типы:
- Очаговая — воспаление отдельных небольших участков легких.
- Крупозная — воспаление одной доли.
- Сегментарная — поражение одного или нескольких сегментов.
- Интерстициальная — поражение соединительной ткани эластических волокон и гладкой мускулатуры, составляющих интерстициальную ткань легких.
- Тотальная — воспаление тканей всего органа.
Сколько лежат в больнице новорожденные (недоношенные) также зависит от болезни, самого грудничка, как долго длятся патогенетические симптомы и других данных.
Как правило, острый период легочных воспалений длится 2 недели. При положительных результатах терапия продолжается еще 1–2 недели, после чего ребенок выздоравливает.
В среднем выздоровление у новорожденных занимает 4–5 недель. Оно считается законченным, когда пропадают все клинические симптомы и стабильно работает нервная система, к грудничку возвращается нормальное состояние.
После выписки из стационара новорожденного ребенка перенаправляют на диспансерный учет в поликлинику. Осмотр врачом раз в неделю.
Осложнения
Могут развиться осложнения, тогда потребуются внутривенные вливания. Осложнения возможны следующие:
- появление судорог;
- отравление организма ядовитыми веществами;
- постоянная высокая температура;
- резкое снижение аппетита;
- повышенный уровень ацетона.
Последствия осложнений различны: абсцесс, дыхательная недостаточность, плеврит, ИТШ (инфекционно-токсический шок). Они же могут быть вторичными изменениями, катализаторами осложнений. В крайне тяжелых случаях возможен смертельный исход. Поэтому ни в коем случае не стоит заниматься самостоятельной диагностикой и лечиться без контроля высококвалифицированного специалиста.
Народные методы
При лечении новорожденного народными средствами важно учитывать, что многие из существующих методов могут вызвать аллергические реакции у ребенка. Поэтому от народных средств лучше отказаться.
Существуют общие рекомендации:
- соблюдение постельного режима;
- дробное и тщательно подобранное питание;
- своевременный прием прописанных лекарств.

Как долго лечится и длится процесс выздоровления? В целом, если у ребенка не острая стадия, порядка 2 недель.
Физиотерапия
Физиотерапия — один из самых современных и лучших дополнительных методов лечения пневмонии, при котором активируются определенные общие и местные защитные процессы в организме, улучшается его функциональная активность и ускоряется процесс выздоровления. При использовании физиотерапии риск осложнений снижается.
Одним из главных противопоказаний к физиотерапии является наличие острых инфекционных заболеваний (воспаление легких входит в их число). Однако использование данной процедуры возможно, когда острая стадия пневмонии проходит.
- Высокая (от 38°C) температура;
- Наличие сердечно-сосудистой недостаточности;
- Свежие травмы и кровотечения;
- Судороги;
- Тяжелое состояние больного.
Недоношенные и после “Кесарева”
Недоношенные и рожденные после “Кесарева” младенцы гораздо более восприимчивы к различного рода инфекциям, в том числе к возбудителям пневмонии. Некоторое отличие имеют симптомы. Если у недоношенных младенцев они часто будут аналогичны стандартным, то у рожденных после кесарева они несколько отличаются:
- приобретение кожей землистого оттенка;
- шевеление крыльев носа во время дыхания;
- частый плач;
- затрудненное дыхание.
Сам же курс лечения имеет лишь незначительные отличия. О них вы можете прочитать в других статьях: пневмония после Кесарева, пневмония у недоношенных.
Клинические рекомендации (скачать)
Кликните по нужному документу для скачивания:
Прогноз и что делать после выздоровления
Прогноз благоприятный при своевременной диагностике и применении антибактериальной терапии. В запущенных случаях возможно возникновение осложнений, хроническая затрудненность дыхания, токсикоз, хронические болезни бронхов. В худшем случае — летальный исход.
После пневмонии необходимо обеспечить новорожденному ребенку покой, проследить, чтобы ни у кого из взрослых не было простуды и иных болезней, а также регулярный осмотр врачом. Основой профилактики являются:
- предупреждение инфекционных заболеваний;
- кормление грудью;
- дробное правильное питание;
- здоровый образ жизни.
Таким образом, своевременное обращение к доктору в медицинское учреждения, а также тщательное соблюдение клинических рекомендаций повышают шансы на выздоровление.
Полезное видео
Предлагаем вам посмотреть познавательное видео, на котором профессор Ильина Н.А. выступает с докладом на тему “Пневмония у детей и новорожденных”

Люди перестали бояться пневмонии (воспаления лёгких). Многие считают эту болезнь неопасной. И совершенно зря, смертность от неё выше, чем от коронавируса.
– Основной причиной воспаления лёгких является бактерия пневмококк, более 60% случаев пневмонии вызывает именно она, – объясняет главный пульмонолог Министерства здравоохранения РФ по ЦФО, генеральный секретарь Российского научного медицинского общества терапевтов и заместитель начальника управления науки МГМСУ им. А. И. Евдокимова Андрей Малявин. – И смертность при этом заболевании достаточно высокая. Среди людей старше 65 лет от пневмококкового воспаления лёгких погибают 32% больных, в среднем возрасте 40–65 лет смертность составляет 11%, а среди молодых людей – почти 2%. Такая ситуация сохраняется уже много лет, и это при том, что мы можем сократить летальность при данном заболевании. Для этого у нас есть эффективные способы профилактики и лечения.
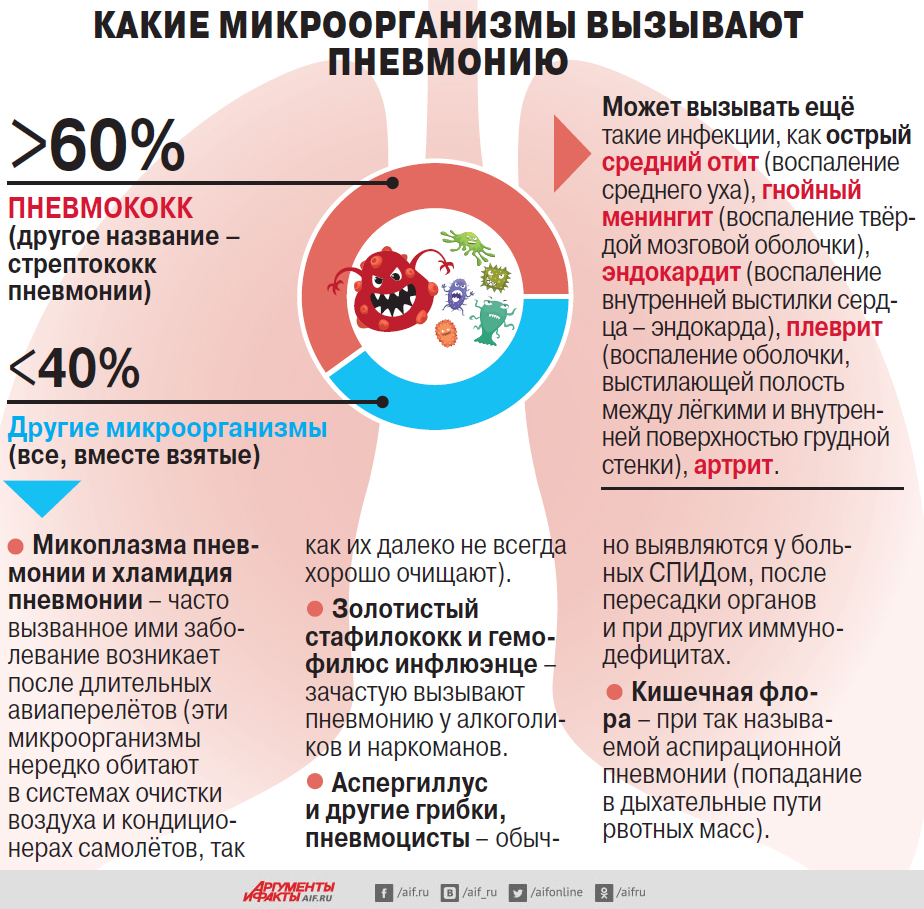
Вакцина для бабушек
– Отличный эффект дают прививки против пневмококковой инфекции, – продолжает Андрей Георгиевич. – На Западе они очень широко используются: например, в США вакцина от пневмококков входит в десятку самых популярных препаратов, занимая 7-е место. Там ею прививается практически всё население. В России есть приказ Минздрава, регламентирующий проведение таких прививок, и зарегистрированы две вакцины. На федеральном уровне бесплатно прививают детей от 2 до 5 лет и призывников. Деньги выделяются, и такая вакцинация проводится хорошо, но в той части, которую должны финансировать регионы, катастрофа. По планам нужно прививать 10% взрослого населения, а реально прививки против пневмококка делают только 1–1,5%. Единственный регион, где она выполняется в полном объёме, – Сахалин. И это сильно влияет на смертность, ведь из региональных бюджетов должны финансироваться прививки тем категориям пациентов, у которых пневмония протекает особенно тяжело и чаще заканчивается летально. Это пожилые люди старше 65 лет, а также пациенты с хроническими заболеваниями – хронической обструктивной болезнью лёгких (ХОБЛ), бронхиальной астмой, сердечной недостаточностью, ишемической болезнью сердца (ИБС), сахарным диабетом, алкоголизмом и наркоманией. К сожалению, в некоторых регионах из-за низкого охвата вакцинацией даже отмечается рост смертности от пневмонии.
И это при том, что вакцины против пневмококка не из дорогих. Людям старше 65 лет вводят их один раз в пять лет. Делать это можно круглый год, но лучше летом или в начале осени, чтобы был месяц до начала холодного сезона, во время которого заболеваемость пневмонией увеличивается. Этот срок нужен для выработки иммунитета.

Правила лечения
– К сожалению, есть проблемы и с правильным лечением, говорит Андрей Малявин. – Особенно важно в плане прогноза начало болезни. И прежде всего, назначение эффективных антибиотиков. У нас часто упорно продолжают назначать неэффективные препараты, к которым пневмококки устойчивы. Из-за этого болезнь приобретает более тяжёлое течение и прогноз существенно ухудшается. Также необходимо с самого начала понять, где пациенту нужно лечиться: дома, в больнице или даже сразу в условиях отделения интенсивной терапии. Для этого есть чёткие рекомендации, но и они не всегда выполняются, в том числе из-за нежелания пациентов или их близких. Для лечения нетяжёлых случаев на дому достаточно антибиотиков и других лекарств в виде таблеток, инъекции не нужны. В стационаре лечат более серьёзные случаи, и кроме уколов там часто требуется кислородная терапия. Не интубация трахеи и искусственная вентиляция лёгких, как при интенсивной терапии, а просто подача кислорода через маску или носовые канюли. И вот именно таких аппаратов в наших больницах не хватает. Данную проблему надо решать, тем более что эта техника часто необходима и для больных коронавирусной инфекцией.
Воспаление легких не имеет возрастных ограничений, оно может возникнуть как у взрослых, так и у детей. Не исключается и развитие заболевания у только что родившихся детей. Врожденная пневмония способна развиваться в организме малыша даже, когда он находится в материнской утробе. По этой причине необходимо с особым вниманием и трепетом относиться к беременности.

Воспаление легких у новорожденного
Основные признаки
Особенность заболевания заключается в том, что ребенок уже может родиться с пневмонией. Патология сопровождается симптоматическими признаками сразу после появления новорожденного на свет. Болезнь возникает в результате инфицирования детского организма путем перехода вируса от организма матери. Не исключается возможность активизации воспаления в первые часы после рождения. В зависимости от способа приобретения, болезнь подразделяется на вирусную и бактериальную. При подборе наиболее эффективного метода лечения следует учитывать форму патологии и ее продолжительность.
После проникновения в организм инфекции, состояние ребенка может ухудшиться. В первую очередь нарушению подвергается дыхательная система. К отличительным признакам воспаления легких относятся: 
- бледность кожных покровов лица;
- высыпания на теле (встречается в редких случаях и при воздействии на организм вируса краснухи);
- слабый крик;
- угнетение рефлексов малыша из-за поражения центральной нервной системы.
При оценивании состояния ребенка по шкале Апгар, показатели соответствуют значениям ниже нормы. В ряде случаев ребенку требуется проведение реанимационных мероприятий. Чаще всего патология сопровождается одышкой. Обнаружение вирусной пневмонии осуществляется путем выявления кист на внутренних органах ребенка. Диагностируются ишемические нарушения и увеличение печени.
Бактериальная форма имеет гнойный характер. Развитие происходит в течение двух суток после появления новорожденного на свет. У ребенка повышаются показатели температуры тела, появляется беспокойство, малыш отказывается от груди, в результате чего снижается масса тела.
Возможные причины

Причиной возникновения пневмонии становится активное влияние бактерий инфекционной и вирусной природы. В момент движения по родовым путям малыш принимает на себя микрофлору со стороны матери, при этом немалая ее часть относится к патогенной. После проникновения в верхние дыхательные пути, бактерии получают возможность двигаться дальше, нарушая работоспособность внутренних органов. Подобный процесс происходит в первые несколько часов жизни, так как организм новорожденного еще слабый и привыкает к условиям внешней среды. Возможно заражение ребенка через плаценту матери. В данном случае инфекция проникает посредством кровообращения.
Не менее важным фактором возникновения болезни является врожденная форма иммунодефицита. В подобной ситуации организм ребенка не имеет возможности противостоять патологическим микроорганизмам, которые попадают от матери.
Диагностика
Для выявления характера заболевания требуется проведение ряда диагностических мероприятий. К основным из них относятся:
- рентгенография — помогает установить распространенность очагов заболевания и характер вздутия полей легкого;
- общий анализ крови — патология сопровождается отклонением от нормы количества лейкоцитов, обнаруживается тромбоцитопения;
- биохимический анализ крови — выявляются пониженное содержание кислорода, активность ферментов печени и изменение электролитного состава.
Заключение ставится после проведения компьютерной томографии или рентгенографического исследования области грудной клетки.
Лечение врождённой пневмонии
На тяжесть клинической картины заболевания оказывает влияние временной промежуток, который прошел с периода инфицирования детского организма. Чем длиннее период, тем серьезнее в будущем осложнения, которые тяжелее поддаются устранению.
Так как ребенок должен постоянно находиться под наблюдением врача, лечение следует проводить в пределах стационара. Это позволяет в случае остановки дыхательной активности или сердца оказать помощь пациенту незамедлительно.
Особую роль играет прием медикаментозных препаратов. К наиболее эффективным относятся:
- диуретики — способствуют устранению отеков;
![]()
- антибиотики — подбираются в индивидуальном порядке, при отсутствии возможности установить характер возбудителя назначаются препараты широкого спектра действия;
- витаминные комплексы — укрепляют естественные защитные функции организма;
- бифидобактерии — восстанавливают микрофлору кишечника после приема антибиотиков;
- ингаляции — допустимо использование в случае, если ребенок родился в срок.
При лечении болезни у младенца большую роль играют действия матери. Она должна придерживаться врачебных рекомендаций. Педиатры настаивают на том, чтобы кормление было частым. Следует пренебречь пеленанием, так как метод не дает новорожденному правильно дышать в обостренный период заболевания. Важно регулярно менять положение малыша. После завершения терапии ребенка наблюдает пульмонолог на протяжении двух недель.
Профилактика
Для того чтобы научиться предупреждать возникновение врожденной пневмонии, следует иметь представление о том, что становится причиной ее появления.

Перед планированием беременности женщине необходимо проконсультироваться с гинекологом и при необходимости пройти обследование.
После появления малыша на свет необходимо оберегать его от контакта с больными людьми и переохлаждения. Мать должна тщательно следить за гигиеной.
В период вынашивания ребенка женщина должна регулярно наблюдаться у гинеколога, сдавать необходимые анализы для выявления врожденных патологий у плода. Будущей матери следует аккуратно контактировать с окружающими, уделять внимание прогулкам на свежем воздухе и правильно питаться.
Возможные осложнения
Вылечить воспаление легких возможно, однако терапия должна быть проведена своевременно. На начальном этапе устраняются видимые симптомы, после чего постепенно снижается активность воспалительного процесса и наступает выздоровление. К распространенным осложнениям врожденной пневмонии относятся:
- дыхательная недостаточность — возникает в результате уменьшения количества присутствующего в крови кислорода;
- сердечная недостаточность;
- синдром токсического типа — характеризуется нарушением функциональности кишечника, рвотными позывами, плохим самочувствием и повышением температуры тела.
![]()
Осложнения патологии возникают при несвоевременном оказании медицинской помощи ребенку. На фоне воспаления легких при рождении появляются сопутствующие заболевания, развитие ребенка затормаживается, в крови постепенно накапливаются токсические вещества, которые негативно влияют на работу соседних внутренних органов. Самое страшное последствие — смертельный исход. При выявлении запущенной стадии болезни не исключается хирургическое вмешательство.
Врожденная пневмония — опасное заболевание. При правильно и вовремя подобранной терапии, прогноз благоприятный. При борьбе с патологией важно, чтобы правильный уход осуществлялся не только со стороны врачей, но и матери. Перед тем как рожать, рекомендуется пройти обследование на наличие в организме заболеваний и инфекций.
Читайте также:




