Практикум по микробиологии вирусы гриппа часть 2

Учебник предназначен для студентов, аспирантов и преподавателей высших медицинских учебных заведений, университетов, микробиологов всех специальностей и практических врачей.
5-е издание, исправленное и дополненное
Книга: Медицинская микробиология, иммунология и вирусология
Вирус гриппа А
Вирион имеет сферическую форму и диаметр 80 – 120 нм, его молекулярная масса 250 МД. Геном вируса представлен однонитевой фрагментированной (8 фрагментов) негативной РНК с общей м. м. 5 МД. Тип симметрии нуклеокапсида спиральный. Вирион имеет суперкапсид (мембрану), содержащий два гликопротеида – гемагглютинин и нейраминидазу, которые выступают над мембраной в виде различных шипов (рис. 85). Гемагглютинин имеет структуру тримера с м. м. 225 кД; м. м. каждого мономера 75 кД. Мономер состоит из меньшей субъединицы с м. м. 25 кД (НА2) и большей – с м. м. 50 кД (НА1).
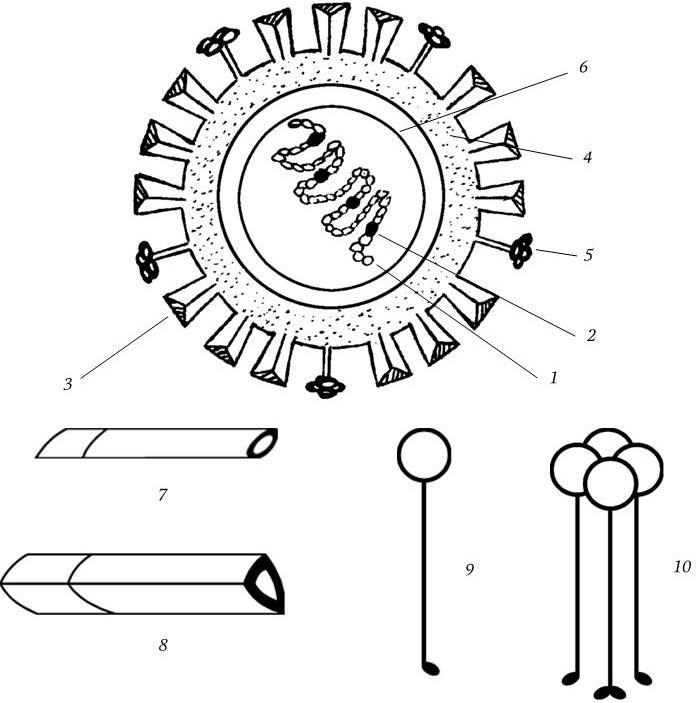
Рис. 85. Схема строения вириона вируса гриппа А:
1 – спираль РНП; 2 – белки РВ1, РВ2, РА; 3 – гемагглютинин; 4 – липидный бислой; 5 – нейраминидаза; 6 – матриксный белок; 7, 8 – мономер и тример гемагглютинина; 9, 10 – мономер и тетрамер нейраминидазы
Основные функции гемагглютинина:
1) распознает клеточный рецептор – мукопептид, имеющий N-ацетилнейраминовую (сиаловую) кислоту;
2) обеспечивает слияние мембраны вириона с мембраной клетки и мембранами ее лизосом, т. е. отвечает за проникновение вириона в клетку;
3) определяет пандемичность вируса (смена гемагглютинина – причина пандемий, его изменчивость – эпидемий гриппа);
4) обладает наибольшими протективными свойствами, отвечая за формирование иммунитета.
У вирусов гриппа А человека, млекопитающих и птиц обнаружено 13 различающихся по антигену типов гемагглютинина, которым присвоена сквозная нумерация (от Н1 до Н13).
Нейраминидаза (N) является тетрамером с м. м. 200 – 250 кД, каждый мономер имеет м. м. 50 – 60 кД. Ее функции: 1) обеспечение диссеминации вирионов путем отщепления нейраминовой кислоты от вновь синтезированных вирионов и мембраны клетки; 2) совместно с гемагглютинином определение пандемических и эпидемических свойств вируса. У вируса гриппа А обнаружено 10 различных вариантов нейраминидазы (N1 – N10).
Нуклеокапсид вириона состоит из 8 фрагментов вРНК и капсидных белков, образующих спиралевидный тяж. На 3'-концах всех 8 фрагментов вРНК имеются одинаковые последовательности из 12 нуклеотидов. 5'-концы каждого фрагмента также имеют одинаковые последовательности из 13 нуклеотидов. 5'– и 3'-концы частично комплементарны друг другу. Это обстоятельство, очевидно, позволяет осуществлять регуляцию транскрипции и репликации фрагментов. Каждый из фрагментов транскрибируется и реплицируется самостоятельно. С каждым из них прочно связаны четыре капсидных белка: нуклеопротеид (NP), он выполняет структурную и регуляторную роль; белок РВ1 – транскриптаза; РВ2 – эндонуклеаза и РА – репликаза. Белки РВ1 и РВ2 обладают основными (щелочными) свойствами, а РА – кислотными. Белки РВ1, РВ2 и РА образуют полимер. Нуклеокапсид окружен матриксным белком (М1-белком), который играет ведущую роль в морфогенезе вириона и защищает вирионную РНК. Белки М2 (кодирует одна из рамок считывания 7-го фрагмента), NS1 и NS2 (кодируются восьмым фрагментом вРНК, который имеет, как и седьмой фрагмент вРНК, две рамки считывания) синтезируются в ходе репродукции вируса, но в его структуру не входят.
Особенность транскрипции. В ядре на вРНК синтезируются три типа вирусспецифических РНК: 1) позитивные комплементарные РНК (мРНК), используемые в качестве матриц для синтеза вирусных белков; они содержат на 5'-конце шапочку, отщепленную от 5'-конца клеточной мРНК, а на 3'-конце – поли-А-последовательность; 2) полноразмерная комплементарная РНК (кРНК), которая служит матрицей для синтеза вирионных РНК (вРНК); на 5'-конце кРНК шапочки нет, на 3'-конце отсутствует поли-А-последовательность; 3) негативная вирионная РНК (вРНК), являющаяся геномом для вновь синтезированных вирионов.
Немедленно, еще до завершения синтеза, вРНК и кРНК вступают в ассоциацию с капсидными белками, которые поступают в ядро из цитозоля. Однако в состав вирионов включаются только рибонуклеопротеиды, связанные с вРНК. Рибонуклеопротеиды, содержащие кРНК, не только не попадают в состав вирионов, но даже не покидают ядро клетки. Вирусные мРНК поступают в цитозоль, где и транслируются. Вновь синтезированные молекулы вРНК после ассоциации с капсидными белками мигрируют из ядра в цитозоль.
Особенности трансляции вирусных белков. Белки NP, PB1, PB2, PA и M синтезируются на свободных полирибосомах. Белки NP, PB1, PB2 и PA после синтеза из цитозоля возвращаются в ядро, где и связываются с вновь синтезированной вРНК, а затем в виде нуклеокапсида возвращаются в цитозоль. Белок матриксный после синтеза движется к внутренней поверхности клеточной мембраны, вытесняя из нее в этом участке клеточные белки. Белки H и N синтезируются на рибосомах, связанных с мембранами эндоплазматического ретикулума, транспортируются по ним, подвергаясь гликозилированию, и устанавливаются на внешней поверхности клеточной мембраны, образуя шипы как раз напротив белка М, расположенного на ее внутренней поверхности. Белок Н подвергается в ходе процессинга разрезанию на НА1 и НА2.
Заключительный этап морфогенеза вириона контролируется М-белком. С ним взаимодействует нуклеокапсид; он, проходя через мембрану клетки, покрывается вначале М-белком, а затем клеточным липидным слоем и суперкапсидными гликопротеидами Н и N. Жизненный цикл вируса занимает 6 – 8 ч и завершается отпочковыванием вновь синтезированных вирионов, которые способны атаковать другие клетки ткани.
Устойчивость вируса во внешней среде невелика. Он легко разрушается при нагревании (при 56 °C в течение 5 – 10 мин), под действием солнечного и УФ-света и легко обезвреживается дезинфицирующими веществами.
Эпидемиология. Источник инфекции – человек, больной или носитель, редко животные (домашние и дикие птицы, свиньи). Заражение от людей происходит воздушно-капельным путем, инкубационный период очень короткий (1 – 2 сут.), поэтому эпидемия распространяется очень быстро и может при отсутствии коллективного иммунитета перерасти в пандемию. Иммунитет – основной регулятор эпидемий гриппа. По мере нарастания коллективного иммунитета эпидемия идет на убыль. Вместе с тем вследствие формирования иммунитета происходит отбор штаммов вируса с измененной антигенной структурой, прежде всего гемагглютинина и нейраминидазы; эти вирусы продолжают вызывать вспышки до тех пор, пока и к ним не появятся антитела. Такой антигенный дрейф и поддерживает непрерываемость эпидемии. Однако у вируса гриппа А обнаружена еще одна форма изменчивости, получившая название шифта, или сдвига. Она связана с полной сменой одного типа гемагглютинина (реже – и нейраминидазы) на другой.
Все пандемии гриппа были вызваны вирусами гриппа А, претерпевшими шифт. Пандемия 1918 г. была вызвана вирусом с фенотипом H1N1 (погибло около 20 млн человек), пандемия 1957 г. – вирусом H2N2 (переболело более половины населения мира), 1968 г. – вирусом H3N2.
Для объяснения причин резкой смены типов вирусов гриппа А предложены две основные гипотезы. Согласно гипотезе А. А. Смородинцева, вирус, исчерпавший свои эпидемические возможности, не исчезает, а продолжает циркулировать в коллективе без заметных вспышек или длительно персистировать в организме человека. Через 10 – 20 лет, когда появится новое поколение людей, не имеющих иммунитета к этому вирусу, он становится причиной новых эпидемий. В пользу этой гипотезы говорит тот факт, что вирус гриппа А с фенотипом H1N1, исчезнувший в 1957 г., когда его вытеснил вирус H2N2, вновь появился после 20-летнего отсутствия в 1977 г.
По другой гипотезе, развиваемой и поддерживаемой многими авторами, новые типы вируса гриппа А возникают вследствие реассоциации геномов между вирусами гриппа человека и птиц, между вирусами гриппа птиц, между вирусами гриппа птиц и млекопитающих (свиньи), чему способствует сегментарная структура вирусного генома (8 фрагментов).
Таким образом, у вируса гриппа А есть два пути изменения генома.
1. Точечные мутации, обусловливающие антигенный дрейф. Им подвержены, прежде всего, гены гемагглютинина и нейраминидазы, особенно у вируса H3N2. Благодаря этому вирус H3N2 за период с 1982 по 1998 г. вызвал 8 эпидемий и сохраняет эпидемическое значение до сих пор.
2. Реассоциация генов между вирусами гриппа человека и вирусами гриппа птиц и свиней. Считается, что именно реассоциация геномов вирусов гриппа А с геномами вируса гриппа птиц и свиней – главная причина возникновения пандемических вариантов этого вируса. Антигенный дрейф позволяет вирусу преодолевать существующий у людей иммунитет. Антигенный шифт создает новую эпидемическую ситуацию: к новому вирусу у большинства людей иммунитета нет, и возникает пандемия гриппа. Возможность такой реассоциации геномов вирусов гриппа А доказана экспериментально.
Установлено, что эпидемии гриппа у людей вызывают вирусы типа А только 3 или 4 фенотипов: H1N1 (H0N1); H2N2; H3N2.
Однако существенную угрозу для человека предсталяет и куриный (птичий) вирус. Вспышки куриного гриппа наблюдались неоднократно, в частности куриный вирус H5N1 вызвал миллионную эпизоотию среди домашних и диких птиц с 80 – 90 %-ной летальностью. От кур заражались и люди; так в 1997 г. от кур заразилось 18 человек, треть из них погибла. Особенно крупная вспышка наблюдалась в январе – марте 2004 г. Она охватила почти все страны Юго-Восточной Азии и один из штатов США и нанесла огромный экономический ущерб. От кур заразилось и погибло 22 человека. Для ликвидации этой вспышки были предприняты самые жесткие и решительные меры: строгий карантин, ликвидация всего поголовья птиц во всех очагах, госпитализация и изоляция больных и всех людей с повышенной температурой, а также лиц, находившихся в контакте с больными, запрет импорта куриного мяса из указанных выше стран, строгий медицинский и ветеринарный надзор за всеми пассажирами и транспортными средствами, прибывающими из этих стран. Широкого распространения гриппа среди людей не произошло потому, что не было реассоциации генома вируса куриного гриппа с геномом вируса гриппа человека. Однако опасность такой реассоциации остается реальной. Всего в течение 2003–2007 гг. в мире переболело 322 человека, из них 195 умерли.
В названии выявляемых штаммов вирусов гриппа указывают серотип вируса (A, B, C), вид хозяина (если им не является человек), место выделения, номер штамма, год его выделения (последние 2 цифры) и фенотип (в круглых скобках).
Особенности патогенеза и клиники. Инкубационный период при гриппе короткий – 1 – 2 сут. Вирус размножается в эпителиальных клетках слизистой оболочки дыхательных путей с преимущественной локализацией в области трахеи, что клинически проявляется в виде сухого мучительного кашля с болями по ходу трахеи. Продукты распада пораженных клеток попадают в кровь, вызывают сильную интоксикацию и повышение температуры тела до 38 – 39 °C. Повышение проницаемости сосудов, обусловленное повреждением клеток эндотелия, может стать причиной патологических изменений в различных органах: точечных кровоизлияний в трахее, бронхах, а иногда и отека мозга с летальным исходом. Вирус гриппа оказывает угнетающее действие на кроветворение и иммунную систему. Все это может приводить к вторичным вирусным и бактериальным инфекциям, которые осложняют течение болезни.
Постинфекционный иммунитет. Прежние представления о том, что после перенесенного гриппа остается слабый и кратковременный иммунитет, опровергнуты после возвращения вируса H1N1 в 1977 г. Этот вирус вызывал заболевание главным образом у людей не старше 20 лет, т. е. у тех, кто не болел им раньше, до 1957 г. Следовательно, постинфекционный иммунитет достаточно напряженный и продолжительный, но имеет выраженный типоспецифический характер.
Главная роль в формировании приобретенного иммунитета принадлежит вируснейтрализующим антителам, блокирующим гемагглютинин и нейраминидазу, а также секреторным иммуноглобулинам IgAs.
Лабораторная диагностика. Материалом для исследования служит отделяемое носоглотки, которое получают либо путем смыва, либо с помощью ватно-марлевых тампонов, и кровь. Методы диагностики применяют следующие:
1. Вирусологический – заражение куриных эмбрионов, культур клеток почек зеленых мартышек (Vero) и собак (МДСК). Культуры клеток особенно эффективны для выделения вирусов А (H3N2) и В.
2. Серологический – выявление специфических антител и возрастания их титра (в парных сыворотках) с помощью РТГА, РСК, иммуноферментного метода.
3. В качестве ускоренной диагностики используют иммунофлуоресцентный метод, позволяющий быстро обнаружить вирусный антиген в мазках-отпечатках со слизистой оболочки носа или в смывах из носоглотки больных.
4. Для обнаружения и идентификации вируса (вирусных антигенов) предложены методы РНК-зонда и ПЦР.
Лечение. Для лечения, которое следует начинать как можно раньше, и профилактики гриппа и других вирусных ОРЗ применяют дибазол, интерферон и его индукторы амиксин и арбидол по специальным схемам, а для лечения и профилактики гриппа у детей старше 1 года – альгирем (ремантадин) по специальным схемам.
Специфическая профилактика. Ежегодно в мире гриппом болеют сотни миллионов людей, что наносит колоссальный ущерб здоровью населения и экономике каждой страны. Единственным надежным средством борьбы с ним является создание коллективного иммунитета. Для этой цели предложены и используются следующие типы вакцин: 1) живая из аттенуированного вируса; 2) убитая цельновирионная; 3) субвирионная вакцина (из расщепленных вирионов); 4) субъединичная – вакцина, содержащая только гемагглютинин и нейраминидазу.
Детей от 6 мес. до 12 лет, по рекомендации ВОЗ, следует прививать только субъединичной вакциной как наименее реактогенной и токсичной.
Главная проблема в повышении эффективности противогриппозных вакцин – обеспечение их специфичности против актуального вируса, т. е. того варианта вируса, который вызвал данную эпидемию. Иначе говоря, вакцина должна содержать специфические антигены актуального вируса. Основной путь повышения качества вакцины – использование наиболее консервативных и общих для всех антигенных вариантов вируса А эпитопов, которые обладают максимальной иммуногенностью.

Метод. разработка практического занятия по МКБ
Скачать:
| Вложение | Размер |
|---|---|
| metodichka_virusy.docx | 212.14 КБ |
Предварительный просмотр:
Министерство здравоохранения Ставропольского края
Пятигорск 2017 г.
- План практического занятия ……………………………. 4
- Содержание занятия …………………………………. …4
- Тезисы изучаемого материала. …………………………5
3.2. ВИРУСЫ – ВОЗБУДИТЕЛИ ОРЗ………………….11
3.3. ВИРУСЫ ПАРАГРИППА………………………. 13
3.4. ВИРУС ПАРОТИТА……………………………. …16
4. Практические задания для студентов…………….……22
5. Рекомендуемая литература……………….………….….22
ЦЕЛЬ: способствовать формированию у студентов умений по изучению вирусных инфекций: грипп, парагрипп, ОРВИ, паротит, корь.
- рассмотреть биологические свойства вирусов – возбудителей гриппа, парагриппа, ОРВИ, паротита, кори;
- изучить эпидемиологию, патогенез, особенности клинического течения вызываемых ими заболеваний,
- обучить методам их лабораторной диагностики, профилактики, лечения;
- усвоить способы их профилактики и принципы рациональной терапии.
Студент должен знать:
1) до изучения темы: морфологию и биологические особенности вирусов, вирусологические и серологические методы их идентификации;
2) после изучения темы: таксономию изучаемых вирусов, эпидемиологию, патогенез, вирусологическую диагностику вызываемых ими заболеваний, принципы их специфической профилактики и лечения
Студент должен уметь :
- отбирать патологический материал от больных для вирусологического исследования;
- проводить исследования по изучению биологических свойств вирусов,
- осуществлять серологические методы диагностики вирусных заболеваний.
- проводить противовирусные профилактические мероприятия.
- Что Вам известно об истории открытия и изучения вирусов гриппа, парагриппа. паротита, кори?
- Какова таксономия этих вирусов?
- Каковы основные биологические свойства этих вирусов( морфология, особенности генома, белки и антигены, закономерности взаимодействия с чувствительными клетками)?.
- Какую роль в патологии человека играют эти вирусы?
- Чем характеризуются эпидемиология, патогенез, клинические признаки вызываемых ими заболеваний?
- Каков характер постинфекционного иммунитета при этих инфекциях?
- Какие методы применяются для лабораторной диагностики указанных вирусных заболеваний?
- Каковы основные принципы их специфической профилактики и терапии?
1. План практического занятия
1.1. Организационные вопросы 3 мин
1.2. Теоретическая часть 30 мин
1.3. Практическая работа 30 мин
1.4. Изучение демонстрационного материала 5 мин
1.5. Оформление протоколов 5 мин
1.7. Задание на следующее занятие 5 мин
1.8. Проверка протоколов и их подпись 7 мин
1.9. Уборка рабочего места 5 мин
2. Содержание занятия
2.1.Контроль исходного уровня знания. Способ – программированный тест-контроль.
2.2. Ориентировочные основы самостоятельной работы студентов;
- разбор таблиц по морфологии вирусов, особенностям их репродукции и по методам культивирования вирусов;
- выполнение практической работы;
- оформление и защита протокола занятия.
3. ТЕЗИСЫ ИЗУЧАЕМОГО МАТЕРИАЛА
3.1. ВИРУСЫ ГРИППА
Грипп – острая массовая вирусная инфекция с воздушно-капельным механизмом передачи, характеризующаяся сочетанием поражения слизистых оболочек верхних дыхательных путей с тяжелой общей интоксикацией. Периодически принимает эпидемический и пандемический характер распространения
Грипп – одна из самых распространенных инфекционных болезней. Имеет склонность к эпидемическому и пандемическому распространению . Заболевание известно очень давно . За последние 120 дет отмечены несколько пандемий: 1889, 1918, 1957, 1977 г.г. Самой необычной по масштабам и последствиям была 2-я пандемия (1918 г.), грипп тогда назвали испанкой. Тогда переболело более 500 миллионов человек; число погибших от гриппа было более 1,5 миллиона человек, что фактически превысило потери всех воевавших стран, участвовавших во 2-й мировой войне.
Вирус открыл в 1931 году английский ветеринар Шоп, выделивший его от больных свиней. В 1933 году Смит, Эндрюс и Лейдлоу подтвердили это открытие, заразив хорьков смывом с носоглотки больного гриппом. В 1936 году такой же вирус выделили Смородинцев в Ленинграде и Зильбер в Москве. В 1940 году американский исследователь Френсис и независимо от него Мейгал обнаружили несколько отличный вирус и дали ему название вирус гриппа В, а выделенному ранее присвоили название вирус гриппа А.
В 1947 году Тейлор выделил 3-й вирус гриппа его назвали вирус гриппа С.
Семейство – Ortomyxoviridae; имеется 3 типа вируса - А , В и С. Тип вируса А делится по гемагглютинину (НА– антигену) на 13 подтипов, или штаммов (от1до 13); по нейраминидазе (NА – антигену) – на 10 (от 1 до 10).
По рекомендации ВОЗ, обозначение штаммов вируса А включает 5 позиций: тип вируса, естественный хозяин (если он – не человек), географическое распространение (место выделения), порядковый номер, год выделения вируса, антигенная характеристика .
Например: А / Гонконг/ 1/ 68 / ( Н3 N2); или А / СССР / 90 77 (Н1N1).
Строение вириона . Вирус гриппа имеет сферическую ( или овальную)
форму, средние размеры (диаметр вируса гриппа типа А составляет 90-100
нм, вирусы типов В и С – 100 –120 нм). Вирусы гриппа имеют белок М, окружающий нуклеокапсид и называемый матриксным белком, так он связывает между собой отдельные структуры вируса. Его пронизывают шипы, выходящие на поверхность суперкапсида. Вирус гриппа - сложноорганизованный, на поверхности суперкапсида имеются многочисленные шипики (их около 900) –это гемагглютинины (НА) и нейраминидаза (NА).
Особенности вирусного генома. Геном вируса гриппа представлен однонитевой молекулой РНК, закрученной в двойную спираль с односпиральными концами. Геном состоит из 8 фрагментов (сегментов), каждый из 5 кодирует синтез 1 белка, 3 остальные - по 2 белка (всего кодируется 11 белков).
Химический состав вируса
В составе вируса - 50-70% белков, 14% липидов, 5-9% углеводов,
1-2% РНК. Липиды и углеводы содержатся, в основном, в суперкапсиде, они имеют клеточное происхождение.
Белки и антигены .
Белок М – стабилизирующий белок, связывающий РНК с суперкапсидом.
Рибонуклеопротеид (белок NР) – капсидный белок, по его антигенам выделяют типы вируса гриппа (А, В, С) в РСК.
Внутренние белки (Р1, Р2, Р3) - это белки полимеразного комплекса, участвующие в транскрипции и трансляции. в процессе репродукции вируса. Р2 - транспортный белок.
Два поверхностных антигена НА и NА выполняют разные функции.
Гемагглютинины обладают способностью распознавать чувствительные клетки и прикрепляться к их поверхности; они обладают также протективными свойствами и имеют способность изменяться
Нейраминидаза обеспечивает проникновение вируса в клетку и выход из нее размножившихся вирусо; тоже обладает изменчивостью..
Описаны 2 антигенных комплекса, освобождающиеся при обработке вирусных частиц эфиром ; это S- и V- антигены.
S- антиген (растворимый) связан с нуклеопротеином, отличается стабильностью, неинфекеционен. Выявляется в РСК и является типоспецифическим. V-антиген – штаммоспецифический, состоит из гемагглютинина и нейраминидазы, располагается на шипиках, определяет вирулентность. Выявляется в РТГА.
Изменчивость вирусов гриппа .
Внутренние структуры вируса экранизированы от действия внешней среды и не изменяются. Изменчивость присуща антигенам суперкапсида, причем гемагглютинины и нейраминидаза изменяются независимо друг от друга благодаря 2 генетическим механизмам - дрейфу и шифту .
Антигенный дрейф (от английского слова дрейф –медленное течение) вызывает незначительные изменения , обусловленные точечной мутацией, причем в большей степени происходит изменение структуры гемагглютинина. Это приводит к развитию штаммовых различий. В результате антигенного дрейфа могут возникать эпидемии (через 3-4- года).
Шифт – (от английского слова сдвиг, скачок) - это полная замена гена, которая приводит к появлению нового антигенного варианта вируса. Полагают, что шифт - это результат генетической рекомбинации, т.е.обмена генетической информации между вирусами человека и животных, который приводит к смене подтипа НА или NА (а иногда – обоих). Такая изменчивость может привести к появлению новых вариантов вирусов, способных вызывать пандемию.
Вирусы гриппа В и С лишены штифтовой изменчивости, поэтому вирусы гриппа В редко вызывают эпидемии, а вирусы гриппа С обладают еще меньшей изменчивостью и вызывают спорадические заболевания или небольшие вспышки.
Вирусы гриппа А вызывают заболевание у человека, млекопитающих и птиц, вирусы гриппа В и с - только у человека. Вирусы всех трех типов могут вызывать ОРВИ.
Устойчивость вирусов во внешней среде вне организма человека невелика: при 22 0 С они инактивируются через несколько часов. Плохо переносят повышенную температур: при 65 0 С погибают через 5-10 минут, при 100 0 С– мгновенно. Чувствительны к высушиванию, действию ультрафио-
летовых лучей и обычных дезинфектантов: эфира, спирта, дезоксихолата. Вирусы хорошо сохраняются при глубоком холоде (-70 0 С)
1.Адсорбция на рецепторах чувствительных клеток, содержащих сиаловую кислоту, происходит за счет гемагглютининов.
2.Проникновение в клетку осуществляется путем рецепторного эндоцитоза с последующим слиянием мембран вируса со стенкой клеточной вакуоли.
3.Депротеинизация: вирус освобождается сначала от липопротеидной оболочки, затем – и от капсидных белков.
4.Вирусная РНК проникает в цитоплазму клетки, затем – в ядро, где имеется продукт, необходимый для транскрипии и трансляции. Здесь синтезируется РНК. Белки NP, P1, P3 , М синтезируются в цитоплазме на рибосомах.
5. Сборка НК происходит в цитоплазме клетки.
6. Выход из клетки осуществляется путем почкования или взрыва (лизиса).
Вирусы гриппа можно выращивать а организме чувствительных животных (белые мыши, крысы, хорьки и т.д.); в развивающихся куриных эмбрионах; в первичной культуре клеток почек эмбриона человека и некоторых животных (например, телят) и в перевиваемых клетках.
Источник инфекции – больные люди, в том числе – со стертыми формами заболевания. Заражение происходит воздушно-капельным или воздушно-пылевым путями, реже – контактным. Отмечается выраженная сезонность заболевания - осенне-зимний или зимне-весенний период. Спад эпидемии обычно связан с формированием коллективного иммунитета.
Инфекция распространена повсеместно, проявляется в виде вспышек, эпидемий, пандемий, охватывающих большую часть населения.
Чувствительность к вирусу человека – достаточно высокая. Вирусы аэрогенным путем попадают на слизистые оболочки верхних дыхательных путей и избирательно поражают клетки цилиндрического эпителия с преимущественной локализацией в области трахеи (отсюда – мучительный сухой кашель).
Вирус разрушает пораженные клетки и проникает в кровеносное русло (этап вирусемии ), что сопровождается интоксикацией, которая усиливается за счет всасывания в кровь продуктов клеточного распада. Возможно поражение сосудистых капилляров с повышением их проницаемости. Вирус угнетает иммунную и кроветворную системы, с чем связаны тяжелые осложнения гриппа в виде вторичных инфекций или анемии.
Клинические особенности гриппа . Инкубационный период – 1-2 дня. Отмечаются симптомы ринофаринголаринготрахеита: кашель, насморк чихание.
Интоксикация проявляется в виде головных болей, мышечных болей Тяжесть заболевания и его длительность зависят от состояния защитных сил организма. Наиболее тяжело протекает грипп, вызванный вирусами типа А.
Большое значение имеют факторы неспецифической противовирусной защиты организма, состояние местного иммунитета , уровень секретороного Ig А. Постинфекционный иммунитет - гуморальный и клеточный, длитель- ный, но он не только типо-, но и штаммоспецифический.
Неспецифическая профилактика состоит в изоляции больных, ограничении контактов с заболевшими, ограничении посещений массовых мероприятий, соблюдении эпидрежима в лечебно-профилактических и прочих учреждений и т.д. Рекомендуется также профилактический прием препаратов ремантадин и амантадин. Но они эффективны только для профилактики гриппа, вызванного вирусами типа А.
Специфическая профилактика проводится с применением противогриппозных вакцин, которые применяются по эпидпоказаниям в межэпидемический период. Наиболее известными противогриппозными вакцинами являются:
- сухая гриппозная вакцина, изготовленная из ослабленных вирусов (высушенная аллантоисная жидкость куриных эмбрионов, зараженных вирусами гриппа типов А и В );
- вакцина гриппозная, инактивированная ультрафиолетовыми лучами (ре--комендована для детей до 11лет);
- вакцина Смородинцева из умеренно аттенуированного штамма вируса гриппа А для комбинированного применения: вначале – через рот, через 2-3 недели – интраназально; вакцина способствует формированию иммунитета, по напряженности сопоставимого с постинфекционным.
С лечебной целью применятся ремантадин и амантадин (препараты эффективны только в первые 2-3 дня заболевания и только при гриппе А.) . В наиболее тяжелых случаях заболевания применяется противогриппозный донорский иммуноглобулин.
Вирусологический метод проводится с применение заражения одной из чувствительных моделей: экспериментальных животных, развивающихся куриных эмбрионов или культуры клеток. Индикация в случае использования чувствительных животных или куриного эмбриона проводится по видимым признакам заражения модели; при работе с куриными эмбрионами можно применить еще и РГА с аллантоисной жидкостью. При заражении клеточных культур методами индикации будут показатели цветной пробы, положитель ные реакции гемагглютинации и гемадсорбции. Идентификация осуществляется в РСК,РТГА с диагностическими типовыми и штаммовыми сыворотками.
3.2. ВИРУСЫ – ВОЗБУДИТЕЛИ ОРЗ
ОРЗ– острые инфекционные заболевания , характеризующиеся поражением слизистых оболочек верхних дыхательных путей.
Эти заболевания являются наиболее распространенными инфекциями – ежегодно ими переболевает 9 –13% населения.
Возбудителей ОРЗ - более 170, ими могут быть как бактерии, так и вирусы. Причинами широкого (нередко эпидемического) распространения являются :
- воздушно-капельный путь заражения;
- большое разнообразие возбудителей;
- отсутствие стойкой невосприимчивости у людей к повторному заражению.
Из вирусов возбудителями ОРЗ являются, в основном, представители 5 семейств: ортомиксовирусы, парамиксовирусы, пикорнавирусы, аденовирусы, коронавирусы.
По частоте встречаемости ведущее место занимают риновирусы, за ними идут коронавирусы и далее - вирусы парагриппа, аденовирусы, вирусы гриппа (таблица 1).
Наиболее распространенные вирусы – возбудители ОРЗ
Грипп – острое инфекционное респираторное заболевание дыхательных путей, характеризующееся поражением слизистых оболочек верхних дыхательных путей, лихорадкой, симптомами общей интоксикации, нарушением деятельности сердечно-сосудистой и нервной систем..
В промежутках между пандемиями возникают локальные эпидемии, повторяющиеся каждый год или два, обычно зимой.
Ежегодно острыми заболеваниями дыхательных путей болеет 10 до 25% населения земного шара, а в годы крупных эпидемий и пандемий до 50%. Отсюда становится очевидным огромный экономический ущерб, причиняемый респираторными вирусными инфекциями и, прежде всего, гриппом.
Грипп. Токсономия, классификация.
РНК – содержащие вирусы относятся к семейству Orthomyxoviridae. Семейство включает два рода: род Influenzavirus объединяет вирусы гриппа типов А и В, род Influenza C представлен вирусом гриппа типа С.
Грипп. Этиология.
Возбудитель гриппа – вирус, впервые был выделен у человека в 1933 г. (тип А); вирус гриппа В – в 1940; С – в 1949 г. Вирус гриппа относится к семейству Ortomyxoviridae, включающее 3 вида (типа):
вирус гриппа А
вирус гриппа В
вирус гриппа С
Последовательность открытия вирусов А В и С совпадает с положением этих вирусов в ряду их вирулентности для человека и животных, степени и частоты их антигенных применений, их эпидемиологического значения.
Вирусы гриппа А отличаются от вирусов гриппа В и С тем, что могут циркулировать среди животных, а также вызывать пандемии.
В настоящее время имеется мало информации о свойствах вирусов гриппа С по сравнению с вирусами гриппа А и В. В частности, отсутствуют сведения о наличии у вируса гриппа С нейраминидазы. Кроме этого, вирусы гриппа С отличаются от других типов вируса гриппа тем, что репликация их наиболее интенсивно происходит при температуре ниже средней температуры человеческого тела – при 32°C.
Грипп. Морфология и химический состав.
Вирионы вируса гриппа представляют собой либо сферические частицы диаметром 80-120 нм, либо филаментозные образования (палочковидная и нитевидная форма) того же диаметра с различной длиной (до 4 мкм).
Химический состав вирионов гриппа не может быть определен абсолютно точно, т.к. вирусная популяция гетерогенна. Кроме этого, состав вирусной частицы в некоторой степени определяется клеткой – хозяином. Однако приблизительный химический состав был определен: 0,8 – 1,1% РНК, 10-15% белка, 20-24% липидов, 5-8% углеводов.
Поверхность вириона покрыта выступами или шипами двух типов, представляющих собой гемагглютинин (НА) и нейраминидазу (NA).
Вирусная мембрана состоит из двойного липидного слоя, на внутренней стороне которого находится слой М-белка (определяет форму вирусной частицы).
Внутри вирусной оболочки содержится рибонуклеопротеид (фрагментированный однонитчатый РНК-геном, состоит из фрагментов):
1. НА – гликопротеид:
– вызывает гемагглютинацию;
– обеспечивает адсорбцию вируса на клетках.
2. NА – фермент:
– участвует в удалении нейраминовой кислоты муцинов, которые являются ингибиторами;
– играет определенную роль при освобождении вновь синтезируемого вируса из клетки;
– предотвращает агрегацию образовавшихся вирусных частиц.
Антигенные свойства HА и NA варьируют, причем на основании характеристик этих двух антигенов вирусы гриппа разделяются на подтипы и варианты.
Внутренние компоненты вириона (рибонуклеопротеид, мембранный [матричный] белок) – антигенно стабильны и типоспецифичны. С рибонуклеопротеидом связана РНК – зависимая РНК-полимераза.
Грипп. Антигенная изменчивость.
Грипп называют заболеванием с неизменяющейся симптоматикой, которое вызывается изменяющимся вирусом. В самом деле, симптоматика типичного гриппа была сходной за последние 400 лет. Но лишь после 1947 года стало ясно, что несмотря на одинаковые внешние проявления грипп вызывается вирусом, уникальным по своей антигенной изменчивости. В связи с такой изменчивостью вируса грипп продолжает оставаться одним из основных эпидемических заболеваний человека.
Изменчивость поверхностных антигенов связана с фрагментарным строением РНК вируса. У вирусов гриппа обнаружено два типа антигенной изменчивости: антигенный дрейф и антигенный скачок (шифт) или, как его еще называют, значительный антигенный сдвиг.
Дрейф – постоянно осуществляющиеся незначительные изменения Н- и N-антигенов в результате точечных мутаций, приводящие к возникновению новых антигенных вариантов вируса. Шифт (скачок) – редко встречающиеся значительные изменения Н- и N-антигенов в результате рекомбинаций, приводящие к появлению новых подтипов вируса.
Грипп. Антигенная структура.
Вирусы гриппа имеют внутренние и поверхностные антигены. Внутренние сердцевидные антигены являются типоспецифическими, на основании чего вирусы гриппа подразделяются на типы А, В и СЧ, поверхностные представлены гемагглютинином (Н) и нейраминидазой (N). Гемаглютинин – основной специфический антиген, вызывающий образование вируснейтрализующих антител и обеспечивающий адсорбцию вируса на клетках, в том числе эритроцитах человека и животных, в результате чего происходит их склеивание. Нейраминидаза вызывает образование антител, частично нейтрализующих вирусы; являясь ферментом, участвует в освобождении вирусов от клетки.
Грипп. Устойчивость во внешней среде.
Вирусы гриппа термолабильны. При 56-60С теряют инфекционность в течении нескольких минут. Хорошо сохраняются при – 10С. Чувствительны к УФ-облучению, к эфиру, дезинфицирующим средствам.
Грипп. Культивирование.
Вирус гриппа легко культивируется в амниотической полости куриных эмбрионов (при выделении от больных). В последующих пассажах вирус обычно культивируют в аллантоисной полости. Вирус накапливается в максимальном количестве через 48-72 часа. Для культивирования также используют культуры клеток, иногда лабораторных животных.
Грипп. Патогенность.
Из лабораторных животных к вирусу гриппа воспроиимчивы хорьки, белые и домовые мыши, хомяки, из домашних наиболее чувствительны свиньи и лошади.
В 1976 г. в США (Форт – Дикс) наблюдалась вспышка гриппа, вызванная свиным вирусом. Вирус инфицировал в общей сложности примерно 500 военнослужащих – новобранцев, не имевших антител к данному вирусу. Клинически выраженное заболевание имело место у 12 человек, один умер. Среди гражданского населения вирус не получил распространения, т.к. значительная часть людей старше 40 лет имела антитела к этому вирусу.
Грипп. Патогенез и клиника.
Заражение происходит воздушно-капельным путем. Вирус гриппа оседает на слизистой оболочке дыхательных путей или непосредственно в альвеолах. Связывание вируса слизью защищает клетки эпителия от инфекции. Однако вирус может нарушить эту связь с помощью нейраминидазы. Локально экскретируемые специфические IgA и неспецифические ингибиторы осуществляют свое действие до прикрепления вируса к клетке. Если ни один из этих механизмов не помешает вирусу, он прикрепляется к поверхности клетки дыхательного эпителия, и начинается внутриклеточный цикл репликации. Следует отметить, что вирусы обладают выраженными токсическими свойствами.
При инфекции, вызываемой вирусом криппа А, инкубационный период как правило равен 2 дням, но может колебаться от 1 до 4 дней. В большинстве случаев симптомы появляются внезапно, и больные могут точно указать час начала заболевания. Вначале преобладают общие симптомы: жар, озноб, головная боль, боли в мышцах, недомогание. Отсутствие аппетита. Почти всегда в начале заболевания наблюдаются и респираторные проявления, особенно сухой кашель и насморк. Заложенность носа, охриплость, боль в горле приливаются в ходе заболевания. Могут быть и глазные симптомы – светобоязнь. Слезотечение, жжение и боль при движениях глаз.
Лихорадка (38-40°С) обычно продолжается в течение 3 дней, но может быть от одного до 5 дней и более. По мере снижения температуры исчезают и общие жалобы. Кашель, слабость, плохое самочувствие могут сохраняться в течение 1 – 2 недель после исчезновения других проявлений болезни.
При гриппе вирус может проникать в кровь (виремия), но явление это кратковременное, встречается, по-видимому, не часто. Эта клиническая картина остается постоянной при гриппе А, несмотря на то, что поверхностные антигены вириона значительно изменяются.
Клиническая картина заболевания вызываемого вирусом гриппа В, характеризуется трехдневной лихорадкой и жалобами преимущественно общего характера. Картина очень сходна с той, которая наблюдается при гриппе А.
В противоположность этому, инфекция, вызванная вирусом гриппа С, протекает у людей виде заболевания верхних дыхательных путей без лихорадки встречается не часто.
Гриппозная инфекция чаще всего встречается у детей. Симптомы, наблюдаемые у детей, сходны с клиническими проявлениями гриппа у взрослых, но у детей чаще наблюдается тошнота и рвота. В целом, у детей заболевание протекает мягче. Грипп снижает защитные силы организма, обостряет латентные и хронические заболевания. Может развиться гриппозная пневмония, особенно у лиц, страдающих сопутствующими заболеваниями. Гриппозная пневмония может быть первичной или вторичной, бактериальной или смешанной этиологии. Осложнения чаще встречаются в раннем или пожилом возрасте (со стороны ЦНС, ССС и др. систем).
Грипп. Иммунитет.
Долгое время считали, что после перенесенного гриппа формируется строго типовой иммунитет, который сохраняется в течение 1-3 лет. Сейчас эти взгляды пересмотрены. Во время эпидемии 1977-78 гг., вызванной вирусом гриппа А (H1N1), болело преимущественно молодое население (люди, родившиеся после 1957 года). Таким образом, согласно современным представлениям, иммунитет после гриппа длительный, вероятно пожизненный, вариантоспецифический. Поэтому при появлении новых вариантов вируса он не обеспечивает защиту.
В иммунитете при гриппе важную роль играют антитела, однако они должны находиться в воротах инфекции. Люди, у которых в носовом секрете имеется IgAs в высокой концентрации, хотя и инфицируются, но не заболевают. Напротив, те, у кого низкий уровень IgAs перед заражением, легко заражаются и заболевают.
Во время эпидемии болеет не все население. Среди детей около 25%, среди взрослых 10-23%, однако инфицируется значительно больше людей (примерно 85% всего населения). Часть людей (2-3%) не болеют вследствии генетически обусловленной невосприимчивости, большая часть, по-видимому, за счет антител к неизмененным антигенам или детерминантом нового вируса, общим с предыдущим. Если появляется совершенно новый вирус, значительно отличающийся от предыдущего, как это было в 1956 г., болеет большая часть населения.
Тяжесть заболевания находится в обратном соотношении с уровнем коллективного иммунитета. Эти данные явились основанием для разработки противогриппозных вакцин.
Грипп. Эпидемиология.
Единственный источник гриппозной инфекции – больной человек с клинически выраженной или бессимптомной формой. Основную роль играют лица со стертой, легко протекающей формой гриппа, переносящие заболевание на ногах.
Основной путь передачи – воздушно-капельный (высокая концентрация вируса в верхних дыхательных путях, рассеивание его при кашле, чихании, разговоре). Быстрому распространению гриппа способствует короткий инкубационный период, аэрогенный механизм передачи, высокая восприимчивость населения.
Грипп возникает волнообразно с пиком заболевания в зимний период. Эпидемии гриппа А повторяются через 2-3 года. Вирус гриппа В не распространяется у людей также быстро, как грипп типа А. Его межэпидемический период колеблется от 3 до 6 лет. Основная причина возникновения эпидемий – накопление достаточно большого числа восприимчивых лиц, у которых вирус сохраняется в ходе субклинических или легко протекающих инфекций на протяжении года. Эпидемия может начаться, когда вирус после мутации получает возможность распространения, поскольку у населения имеется низкий уровень антител к новым поверхностным антигенам вируса.
Надзор за вспышками гриппа осуществляется интенсивнее, чем при любой другой инфекции. Цель – выявить как можно раньше появление новых вариантов, чтобы успеть приготовить соответствующую вакцину до начала эпидемии. Надзор распространяется так же на популяции животных, особенно птиц, свиней, лошадей.
Грипп. Лабораторная диагностика.
Когда грипп появляется в форме эпидемии, клинические данные весьма отчетливы, что позволяет в большинстве случаев диагностировать болезнь. Спорадические заболевания по клиническим признакам диагностировать не удается. Могут существовать легкие и бессимптомные инфекции. В связи с этим используют вирусологический и серологический методы диагностики.
При выделении вируса исследуют: мазки-отпечатки и смывы со слизистой оболочки носовой полости, отделяемое носоглотки, при летальных исходах – кусочки легочной ткани или мозга. Полученным материалом заражают 9-10 дневные куриные эмбрионы. Заражение обычно производят в амниотическую полость. Через 48-72 часа эмбрионы вскрывают, амниотическую жидкость исследуют с помощью реакции гемагглютинации (РГА) с целью обнаружения вируса, поскольку вирус гриппа не вызывает видимых изменений в тканях куриных эмбрионов. Если вирус не обнаруживается, проводят не менее 3-х “слепых” пассажей (амниотической жидкостью из первой партии эмбрионов заражают новую партию эмбрионов и так не менее 3-х раз). Выделенный вирус идентифицируют по антигенной структуре с помощью диагностических иммунных сывороток.
С целью серодиагностики гриппа исследуют парные сыворотки крови (первую берут не позднее 5-го дня болезни, вторую – через 10-14 дней после первой). Обе сыворотки испытывают одновременно с помощью РТГА, РСК, РНГА, РН в культуре клеток, реакции преципитации в геле, ИФА.
Из ускоренных методов диагностики наиболее широко применяется люминесцентно-серологический. Экспресс-диагностика основана на выявлении вирусного антигена с помощью РИФ; разработана тест-система для ИФА.
Грипп. Химиотерапия и химиопрофилактика.
В настоящее время для профилактики и лечения гриппа используется ремантадин. Эффективен для профилактики лечения заболеваний, вызванных вирусом гриппа А. Среди контактных ремантадин снижает заболеваемость в 5-7 раз. Назначается этот препарат с 16 летнего возраста. Ремантадин блокирует процесс проникновения вируса гриппа А в клетки. Ремантадин применяется и для лечения гриппа. Он оказывает выраженный терапевтический эффект, если начинает применяться в первые часы заболевания. Ремантадин почти полностью предотвращает осложнения, сокращает продолжительность нетрудоспособности в каждом случае примерно на два дня. Опоздание с началом лечения резко снижает эффективность. После первого дня болезни начинать лечение ремантадином уже бесполезно.
При превышении дозы ремантадин может оказывать побочное действие на ЦНС. Такое превышение весьма вероятно, когда речь идет об использовании общедоступного препарата, принимаемого при обычных простудных заболеваниях.
Кроме того, с профилактической и лечебной целью применяется оксолиновая мазь, лейкоцитарный интерферон; для защиты детей (до 2-х летнего возраста) можно использовать противогриппозный иммуноглобули (готовят из сыворотки крови доноров, иммунизированных гриппозной вакциной.
Грипп. Специфическая профилактика.
В разных странах и в разное время было предложено немало вакцин для профилактики гриппа. Это отражает несовершенство противогриппозных вакцин.
Расчеты показывают, что при 70% охвате населения прививками эпидемия гриппа не могла бы разразиться, если бы каждая вакцина снижала заболеваемость среди привитых в три раза. Существующие типы вакцин пока не обеспечивают такой защиты – лучшие из них снижают заболеваемость в 2-2,5 раза. Причины недостаточно высокой эффективности хорошо известны, но все еще трудноустранимы. Главная из них – постоянная быстрая изменчивость вируса гриппа. В нашей стране применяются два типа живых вакцин – интраназальная и пероральная. Пероральная вакцина предназначена для иммунизации детей от 1 до 14 лет (трехкратно с интервалом в 10-15 дней). Применяются два типа инактивированных вакцин – вирионная (из цельных вирусных частиц, вирионов) и расщепленная (из очищенных вирусных белков).
Цельновирионные вакцины содержат, помимо гемагглютинина и нейраминидазы, также липиды, обусловливающие пирогенные, токсические реактогенные реакции при введении вакцин.
Вакцина из расщепленных вирионов содержит осколки разрушенных вирусных частиц со всеми антигенами, включая балластные примеси. Липиды в основном удалены, поэтому сплитвакцина (т.е. из расщепленных вирионов) менее реактогенна.
Наиболее перспективна субъединичная вакцина наивысшей степени очистки. В отличии от сплитвакцин субъединичная вакцина содержит только два безусловно необходимых для иммунизации антигена – гемагглютинин и нейраминидазу. Основным преимуществом субъединичной вакцины является возможность в 3-5 раз увеличить количество специфических антигенов в минимальном объеме препарата (0,25 – 0,5 мл ), что позволяет создать более прочный иммунитет против гриппа.
Читайте также:


