Прививка от дифтерии после прививки от гриппа
Взрослых в плановом порядке (по Национальному календарю) прививают против дифтерии, столбняка, гепатита В, кори, краснухи, гриппа, а также по эпидемическим показаниям (в рамках региональных программ иммунизации) — против пневмококковой инфекции, гепатита А, дизентерии, клещевого энцефалита и других инфекций.
Против дифтерии и столбняка. Для иммунизации взрослых, так же, как и детей старшего возраста, применяется ослабленный дифтерийно-столбнячный анатоксин — АДС-м. Чтобы сохранить иммунитет, прививки взрослым должны проводиться каждые десять лет (без ограничения возраста).
Прививки против гепатита В проводят непривитым взрослым до 55 лет. Массовая иммунизация населения (детей и взрослых) против гепатита В началась с 2006 года, и многие взрослые до сих пор остаются непривитыми. Особенно актуальны прививки против гепатита В для лиц отдельных профессий, прежде всего медицинских работников, имеющих контакт с кровью.
Прививки против кори. Взрослых, не болевших корью ранее, не привитых или привитых против кори однократно, прививают в возрасте до 35 лет. До 55 лет включительно прививают взрослых, относящихся к группам риска (медицинские работники, работники образовательных организаций и пр.). После двукратного введения вакцины, так же, как и после переболевания корью, формируется стойкий длительный иммунитет к этой инфекции. Иммунизация по эпидемическим показаниям проводится лицам, имевшим контакт с больным корью (или при подозрении на заболевание), не болевшим корью ранее, не привитым, привитым однократно, без ограничения возраста. Иммунизация против кори по эпидемическим показаниям проводится как можно быстрее — в первые 72 часа с момента контакта с больным.
Прививки против краснухи. Взрослых (только девушек или женщин до 25 лет включительно), не болевших краснухой ранее, не привитых или привитых однократно, иммунизируют против краснухи двукратно.
Прививки против пневмококковой инфекции. Они показаны взрослым, особенно пожилым (после 65 лет), имеющим любые хронические заболевания, особенно угнетающие иммунитет (сахарный диабет, заболевания крови, болезни печени, ВИЧ-инфекция и др.). Для лиц более молодого возраста эта прививка также актуальна, особенно для лиц определенных профессий (медицинских работников, работников образования, торговли, транспорта), то есть тех, чья профессия связана с широким кругом общения.
Прививки против гепатита А. Рекомендованы лицам, проживающим в регионах, неблагополучных по заболеваемости гепатитом А, а также лицам, подверженным профессиональному риску заражения (медицинским работникам, работникам сферы обслуживания населения, занятым на предприятиях пищевой промышленности, а также обслуживающим водопроводные и канализационные сооружения), путешественникам, отбывающим в страны с высокой заболеваемостью и низким уровнем гигиены, военнослужащим, беженцам. Прививки проводятся двукратно с интервалом 6–12 месяцев.
Прививки против шигеллезов (дизентерии). Проводят лицам, занятым в сфере общественного питания и коммунального благоустройства, работникам медицинских организаций инфекционного профиля. Массовую иммунизацию населения проводят при угрозе возникновения эпидемии или вспышки (при стихийных бедствиях).
Прививки против клещевого энцефалита. Проводят населению, проживающему на эндемичных по этому заболеванию территориях. Прививки проводят в соответствии с инструкцией по применению препарата (как правило, требуется введение не менее двух доз вакцины с последующей ревакцинацией).
В очагах инфекции взрослым проводят прививки против менингококковой инфекции, эпидемического паротита, ветряной оспы, брюшного тифа, холеры. На эндемичных территориях населению или отдельным группам риска также могут проводиться прививки против: туляремии, лептоспироза, чумы, бруцеллеза, бешенства, сибирской язвы, лихорадки Ку, желтой лихорадки (при выезде в страны, где эта инфекция регистрируется).

Фото: Из личного архива
— Люди, рожденные до 1990-х годов, обычно еще не вакцинированы от гепатита B. Соответственно, всем им надо пройти полную вакцинацию. Нужно также раз в десять лет ревакцинироваться от дифтерии и столбняка. Это основа основ, а остальное по необходимости. Я привит дополнительно против гепатита А (вакцина вводится двукратно и защищает на 20 лет, затем требуется однократный бустер). Схема: перед первой весной две прививки, перед второй — одна и дальше раз в три года по одной дозе вакцины. Что касается кори, то люди после 1990 года рождения, скорее всего, привиты двукратно, но тем, кто рожден раньше, я бы рекомендовал привиться, потому что раньше считалось, что одной дозы хватает на всю жизнь, а потом это опровергли и включили в рекомендации вторую.

Фото: Из личного архива
Валерий Иванов, член Союза педиатров России и Американской академии педиатрии, медицинский блогер:
Ещё 50 лет назад о том, что такое дифтерия, знало почти всё старшее население. Многие сами болели этой болезнью в детстве. Она уносила жизни сотен детей, угрожала здоровью взрослых, которые не имели иммунитета, выработанного после перенесённой в раннем возрасте инфекции, если им не делалась прививка от дифтерии. В XXI веке случаи заболевания в нашей стране стали эпизодическими, благодаря развитой системе профилактики, которая заключается в широкой периодической иммунизации детей и взрослых. После вакцинации вырабатывается иммунитет к возбудителю заболевания, который сохраняется на протяжении 10 лет.
Что такое дифтерия
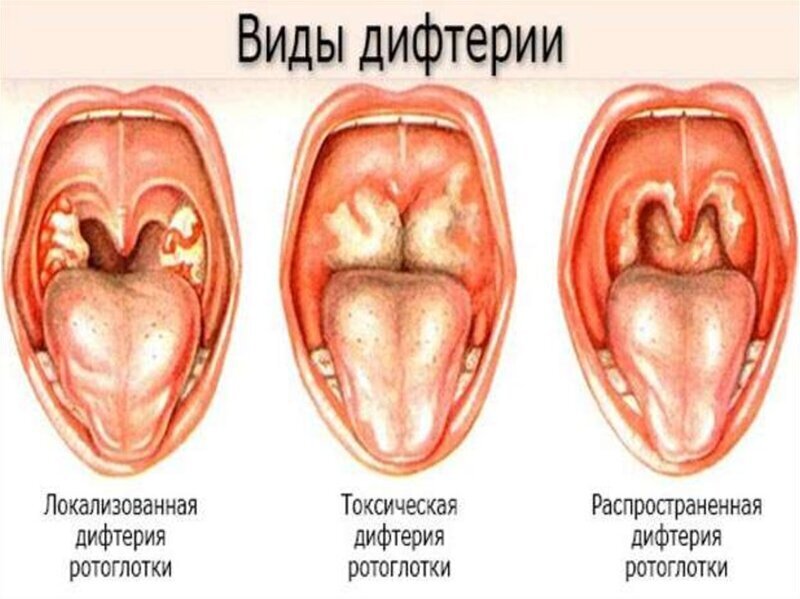
Дифтерия – это заболевание с обширной симптоматикой, которое вызывает коринобактерия, именуемая также дифтерийной палочкой или бациллой Леффлера. Проявления болезни могут быть весьма разнообразными. Она может протекать легко (при воспалении слизистой носа) или крайне тяжело – при поражении носоглотки, массивной интоксикации специфическим токсином, влияющим на весь организм больного, с образованием характерных дифтерийных пленок, которые могут закупорить просвет трахеи и вызвать смерть больного от удушья.
Кроме поражения гортани существуют такие тяжёлые формы заболевания как гипертоксическая и геморрагическая. При гипертоксической форме наиболее выражены проявления интоксикации. Больной под воздействием токсинов впадает в бессознательное состояние, у него повышается температура. Следствием интоксикации становятся судороги, развивается коллапс. Если вовремя не начать лечение и не дезактивировать дифтерийный токсин введением антитоксической сыворотки, через 2-3 дня наступает смерть на фоне развивающейся сердечно-сосудистой недостаточности.

Особенностью геморрагической формы болезни является повышение проницаемости мелких кровеносных сосудов – капилляров, вследствие чего на коже появляется сыпь с обширными подкожными кровоизлияниями, развиваются носовое кровотечение, кровоточивость десен. Аналогичные явления наблюдаются в слизистой желудка и кишечника, что является причиной кровавой рвоты. Образовавшиеся в носоглотке дифтерийные пленки обильно пропитаны кровью и имеют кроваво-мясной цвет.
Слизистые оболочки носоглотки – излюбленная, но не единственная локализация коринобактерии. Иногда встречаются нетипичные формы с поражением:
- глаз;
- половых органов;
- миокарда;
- периферических нервов;
- почек.
При локализации в области глотки и поражении языкоглоточного или блуждающего нервов может развиться паралич мягкого нёба, вызывающий его западание и остановку дыхания. Эти тяжёлые формы характерны для несвоевременно диагностированных форм болезни, с поздним введением сыворотки. Прогноз на выздоровление – неблагоприятный. Быстро развиваются миокардит и параличи периферийных органов. Если сыворотка введена своевременно и в необходимом количестве, соответствующем тяжести течения заболевания, выздоровление наступает на 6-й…8-й дни. Происходит отторжение налётов (плёнок) из носоглотки и регрессия подкожных кровоизлияний.
Все последствия являются результатом воздействия токсина. На этом фоне развиваются:
- острый миокардит;
- нарушения работы периферийной нервной системы, сопровождающиеся снижением чувствительности, частичным или полным параличом конечностей;
- параличи голосовых связок и шейных мышц;
- самым грозным осложнением являются круп и асфиксия – закупорка трахеи плёнками на фоне развившегося паралича мышц глотки. Следствием всегда является смерть пациента.

Что представляет собой прививка
Прививка против дифтерии – это введение в организм живых ослабленных слабопатогенных коринобактерий, которые вызывают образование антител, способных бороться с активными патогенными палочками. Такую вакцину дают в виде капель в рот или инъекцией внутримышечно (подкожно) деактивированного дифтерийного компонента – комплекса специфических белков, содержащихся в оболочке бациллы Леффлера. Такая прививка не вызывает заболевание, в отличие от живой вакцины, и является более безопасной.
В настоящее время полностью отказались от вакцинации живыми ослабленными бактериями дифтерии, поскольку сохраняется риск развития заболевания у ослабленных или излишне восприимчивых к дифтерийной палочке людей. В большинстве случаев применяются комплексные вакцины, включающие компоненты других возбудителей, очищенные и инактивированные белковые молекулы, на которые вырабатываются иммунные антитела.
Самой известная вакцина от дифтерии, которая применяется в детском возрасте для первичной иммунизации, имеет название АКДС. Она способствует выработке иммунитета сразу от трёх заболеваний. Несмотря на плохую переносимость вакцины против коклюша детьми младше 4 лет, прививка является обязательной, поскольку в столь раннем возрасте коклюш для ребёнка смертельно опасен.

Тетракок. Как следует из названия, в вакцине содержится 4 компонента, вырабатывающих иммунитет против 4 инфекций. Эта вакцина применяется для иммунизации как детей, так и взрослых, подверженных риску заражения вследствие ранения или тесного контакта с большим количеством людей.
Бубо-М – поливалентный комплекс, защищающий от дифтерии, гепатита В, столбняка.
Вакцины АДС и АДС-М – двухвалентные. Они действуют против дифтерии и столбняка. Причём вторая из них используется только для повторных прививок уже иммунизированным людям для поддержания стойкого иммунитета и содержит только половинную дозу активных атоксинов.
Кому показана прививка
Прививки показаны всем группам населения. Особенно нуждаются в вакцинации дети, так как именно они наиболее тяжело переносят заболевание. У них наблюдаются самые тяжёлые формы его течения и велик риск летального исхода вследствие развития асфиксии. Взрослые люди также подвержены риску заразиться в любом возрасте при условии, что в детстве они не болели дифтерией, не делали прививки указанными выше вакцинами. Установлено, что поддерживать иммунитет на должном уровне вакцина способна на протяжении 10 лет. Поэтому по истечении этого срока рекомендуется проходить повторную иммунизацию препаратом АДС-М.
Некоторые группы взрослых подлежат обязательной вакцинации. Это относится к людям таких профессий:
- педагоги, работающие с детьми всех возрастных групп;
- медицинские работники;
- работники сельского хозяйства, контактирующие с животными;
- работники лесного хозяйства;
- работники службы санитарного контроля, отлавливающие бездомных животных;
- рабочие сферы ЖКХ.

Противопоказания к вакцинации могут быть абсолютными и относительными. Первая группа противопоказаний – сравнительно небольшая. К ней относятся:
- СПИД/ВИЧ;
- хронические патологии периферийной нервной системы;
- гиперчувствительность к белковому комплексу вакцины.
Группа противопоказаний относительных – гораздо шире:
- воспалительные заболевания;
- катаральные явления в верхних дыхательных путях;
- токсикозы и отравления;
- подготовка к оперативному вмешательству на внутренних органах;
- хронические заболевания сердечно-сосудистой системы.
Не рекомендуется прививать страдающих сахарным диабетом из-за риска развития гипогликемии как реакции на введение веществ, входящих в состав вакцин.
Беременность на ранних сроках (первый триместр) является абсолютным противопоказанием к вакцинации. В дальнейшем целесообразность прививаться от дифтерии для женщины оценивает врач. Она может быть вызвана вероятностью тесного контакта с больными, например, на работе. Или с носителем дифтерийной палочки среди членов семьи, изолировать полностью которого не представляется возможным.

Всемирная организация здравоохранения не выявила зависимости или тератогенного воздействия компонентов, входящих в состав противодифтерийных вакцин, на развитие ребёнка. Некоторые специалисты даже рекомендуют в течение беременности проводить трёхкратную вакцинацию, полагая, что это благотворно скажется на формировании иммунитета у плода. Другие считают, что беременность следует планировать, и закончить вакцинацию лучше не позднее 1 месяца до зачатия. В отсутствие полной определённости по данному вопросу большинство педиатров и акушеров предпочитают не рисковать и воздерживаются от рекомендаций по вакцинации беременной женщины на любых стадиях развития плода.
За редким исключением, после выздоровления остаётся стойкий иммунитет к большинству возбудителей инфекционных заболеваний. Дифтерия относится к их числу. Болезнь в детском возрасте расценивается как первая вакцинация. Если ребёнок заболел поле первой прививки, то такая болезнь приравнивается ко второй вакцинации. После заболевания последующие прививки делают в соответствии с графиком вакцинации не ранее, чем через 10 лет после перенесённой болезни.
Как подготовиться к вакцинации
Специальной подготовки для введения вакцины не требуется. Достаточно, чтобы прививаемый был здоров, то есть у него не было инфекционных заболеваний в момент прививки и за месяц до предполагаемой процедуры. Не рекомендуется делать укол пациентам в период адаптации к новым климатическим условиям или с нарушениями обмена веществ – чрезмерным истощением или, напротив, ожирением.
Как производится прививка
Вариантов всего два. Это либо введение вакцины перорально, в форме капель в ротовую полость, либо – в виде подкожной инъекции в область предплечья или под лопатку. Изредка применяется вариант инъецирования вакцины внутримышечно в верхнюю треть поверхности бедра.
Первую прививку делают ребёнку в возрасте 3 месяцев, при отсутствии противопоказаний. Если срок пропущен – во время первого обращения к врачу в профилактических целях в любом возрасте.
Иммунизация может проходить планово – в медицинском учреждении, в котором обслуживается или наблюдается пациент. Чаще всего её проводят организовано в учебных учреждениях (школах) или на производстве – работникам, подлежащим обязательной вакцинации.
Существует график иммунизации, который определяет, сколько раз делаются инъекции. Первую прививку ставят в возрасте 3 месяцев. В течение первого года жизни вводят три дозы вакцины: в 3 месяца, в 4,5 месяца, в 6 или 12 месяцев, в зависимости от вакцины. Второй раз вакцинация детей проводится в возрасте с 7 лет до 11 лет. После этого ревакцинацию проводят через 10 лет – именно через столько, сколько действует прививка.
Календарём прививок точно не определено, до какого возраста следует прививаться для поддержания иммунитета. Обычно иммунизацию прекращают в 67-70 лет.
Укол от дифтерии при вакцинации под лопатку делают обязательно в мышечную ткань. В этом месте – минимальный подкожный жировой слой. Чтобы укол был менее болезненным, используют тонкую инъекционную иглу небольшой длины. Попавшая внутрь мышцы вакцина не вызывает поверхностного или внутрикожного раздражения. Создаётся естественное депо препарата, которое способствует постепенному проникновению вакцины в организм и выработке более стойкого иммунитета.

Прививка от дифтерии сама по себе является комплексной, создающей сильную нагрузку на иммунную систему человека. Комбинировать её с какими-либо другими вакцинами не рекомендуется. Особенно часто появляется реакция на коклюшный компонент прививки под лопатку до 14 лет. Взрослым такую вакцину не вводят, так как у них риск тяжёлых осложнений от заражения коклюшем минимален. Противогриппозная вакцинация обычно сопровождается выраженными проявлениями, имитирующими болезнь гриппом в лёгкой форме. Так как любое инфекционное заболевание является противопоказанием против прививки от дифтерии, то сочетать их нельзя.
Что нельзя делать после прививки от дифтерии
После прививки следует соблюдать некоторые ограничения в ведении активного образа жизни и употреблении некоторых продуктов питания. В первую очередь, следует минимизировать контакт с людьми, чтобы избежать заражения вирусом ОРВИ или другой инфекцией. Не следует планировать на 2-3 дня после прививки поездки, интенсивные занятия спортом, туристические походы, посещение бань/саун или холодные водные процедуры. Накладываются ограничения на приём экзотических фруктов, вызывающих аллергию, солёной, острой, жирной и жареной пищи. Употребление алкогольных напитков также под запретом, хотя прямой связи с реакцией организма на приём спиртного после прививки не установлено.
На месте укола обычно возникает уплотнение и покраснение, отёк слегка болит. Это не препятствует водным гигиеническим процедурам. Мочить место укола можно. Анатоксин вводится внутримышечно, поэтому никак не взаимодействует с водой.
Какие реакции и побочные эффекты могут возникнуть
Комплексные прививки сопровождаются различными побочными действиями и эффектами, которые могут проявляться в различной степени у разных людей, в зависимости от возраста и реактивности их организма.
Основная местная реакция – покраснение в области инъекции. Сначала болит место укола от прививки. Боль пропадает к концу первых суток после манипуляции и переходит в зуд. Небольшая шишка является нормальной реакцией организма, она вызвана содержащимися в вакцине вспомогательными веществами, которые раздражают подкожные ткани.

Общая реакция на введение препарата характеризуется повышением до субфебрильных значений температуры тела. Слегка болит лопатка. Ощущается лёгкий озноб, сопровождающийся слабостью, сонливостью. Возможны головная боль, тошнота. У маленьких детей – рвота или неустойчивый стул, вплоть до поноса. Обычно недомогание держится на протяжении 1-3 суток после прививки и бесследно проходит без лечения.
Большинство побочных реакций связано с индивидуальной непереносимостью вакцины. Чаще всего, это происходит из-за консервантов, которые используются для сохранения активности атоксинов. Реакция на прививки от дифтерии у взрослых, которая не свойственна, но может появиться, это:
- кашель;
- насморк;
- дерматит;
- отит;
- фарингит или бронхит;
- болит спина.
Прививки от дифтерии считаются безопасными. В мире не зарегистрировано ни одного случая тяжёлой аллергии в виде анафилактического шока или смерти вследствие введения вакцины. Тяжело переносят прививку дети, склонные к аллергии на продукты питания, пыльцу растений или шерсть животных. У людей, страдающих дерматитами, может произойти ухудшение состояния кожных покровов после прививки.
Полной гарантии того, что после профилактической прививки человек не заболеет, не даст ни один врач. Даже переболевшие дифтерией несут риск повторного заражения до истечения 10 лет после болезни. Хотя считается, что иммунитет, выработавшийся во время болезни, – более стойкий, чем после прививки. В развитых странах, в которых организована регулярная вакцинация против дифтерии, защитные свойства усиливаются по мере нарастания объёма введённой вакцины. Чем старше регулярно иммунизируемый человек, тем меньше у него риск заболеть. По данным ВОЗ, эффективность противодифтерийных прививок составляет 98 %.
Главная цель пробы Манту – выяснить, присутствует ли иммунитет против туберкулеза. Выводы делаются по размеру папулы (уплотнения на месте инъекции).
Прививка от дифтерии
Дифтерия — инфекционное заболевание, вызываемое бактерией Corynebacterium diphtheriae. Чаще всего поражает ротоглотку, но нередко затрагивает гортань, бронхи, кожу и другие органы. Инфекция передается воздушно-капельным путем.
АКДС — адсорбированная коклюшно-дифтерийно-столбнячная вакцина, состоит из взвеси убитых коклюшных микробов и очищенных дифтерийного и столбнячного анатоксинов, сорбированных на геле гидроксида алюминия.
После проведения серии первичной иммунизации средняя продолжительность защиты от дифтерии составляет около 10 лет. Далеко не все знают, что во взрослом возрасте показана ревакцинация ассоциированным дифтерийно-столбнячным анатоксином с уменьшенным содержанием антигена (АДС-м) каждые 10 лет.
Прививка от коклюша
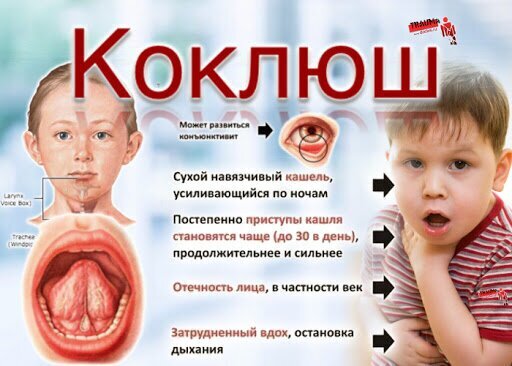
С 1957 года — введение прививки от коклюша в первый год жизни и массовая вакцинация детей СССР до 5 лет — вакцина входит в прививку АКДС
Прививка от полиомиелита
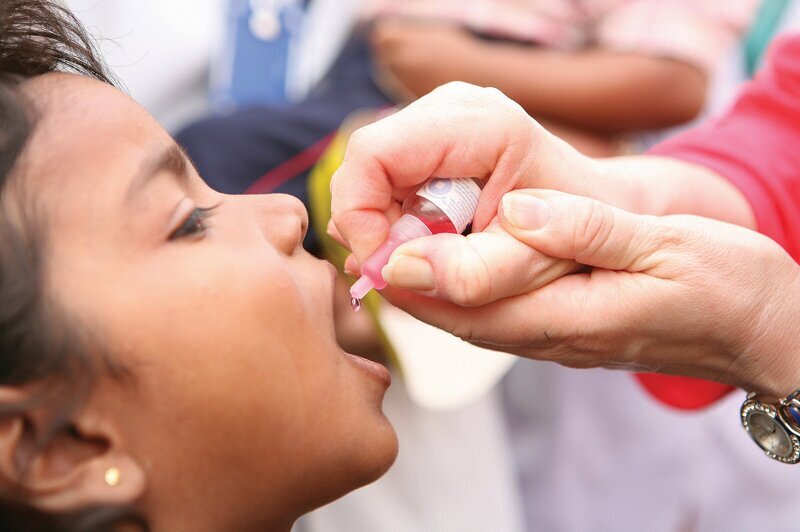
Полиомиелит — это высоко контагиозное заболевание, вызванное полиовирусом. Он поражает нервную систему и может вызвать паралич или даже смерть всего за несколько часов.
Средства от полиомиелита не существует. Полиомиелит можно предотвратить только с помощью иммунизации. Существует безопасная и эффективная вакцина от полиомиелита — оральная полиовакцина (ОПВ). ОПВ обеспечивает необходимую защиту детей от полиомиелита. В случае ее неоднократного применения она защищает ребенка пожизненно. В СССР обязательная прививка была введена в 1960–1961 годах.
Прививка от оспы
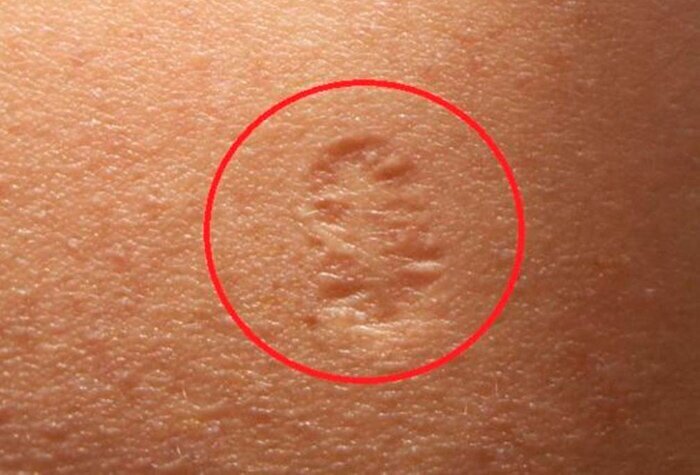
Именно шрам после прививки от оспы и объединяет людей, родившихся до 1980 года — после прививку отменили, в связи с полной победой над оспой во всем мире.
Натуральная или черная оспа — высокозаразная вирусная инфекция, особо опасная болезнь, характеризуется тяжелым течением. В 1958 году на XI сессии Всемирной ассамблеи здравоохранения было принято внесенное советской делегацией предложение о ликвидации оспы во всем мире. И путем проведения повальной вакцинации оспа была побеждена.
Прививка от оспы провоцирует возникновение шрама на коже, избежать этого нельзя. Из-за технологии вакцинации (иглой с 2 зубцами или оспопрививательным пером) и состава сыворотки шрам остается диаметром около 1 сантиметра. Летом 1978 года был зафиксирован самый последний известный случай оспы[en], который унес жизнь 40-летней Дженет Паркер, медицинского фотографа.
Прививка против столбняка

Обязательная прививка детей, включая старшеклассников, от столбняка была введена в 1967 году. Столбняк – это очень тяжелая и опасная болезнь. Даже когда лечение проводится своевременно, смертность составляет до 70% от числа заболевших.
Болезнь относят к инфекционным, ее возбудитель — палочка Clostridium tetani. Имеет острый характер протекания, в большей степени удар наносится по нервной системе.Столбнячная палочка, вернее ее споры, распространены в почве, в самой обыкновенной пыли, в морской и пресной воде. Наиболее часто они встречаются в хорошо удобренной и сырой лесной земле.
Благодаря такой распространенности столбняк имеет высокую степень опасности. Методы специфической профилактики столбняка у детей и взрослых включают в себя плановую поэтапную вакцинацию детей, которым вводят вакцину АКДС, затем каждые десять лет производится ревакцинация.
Прививка против кори
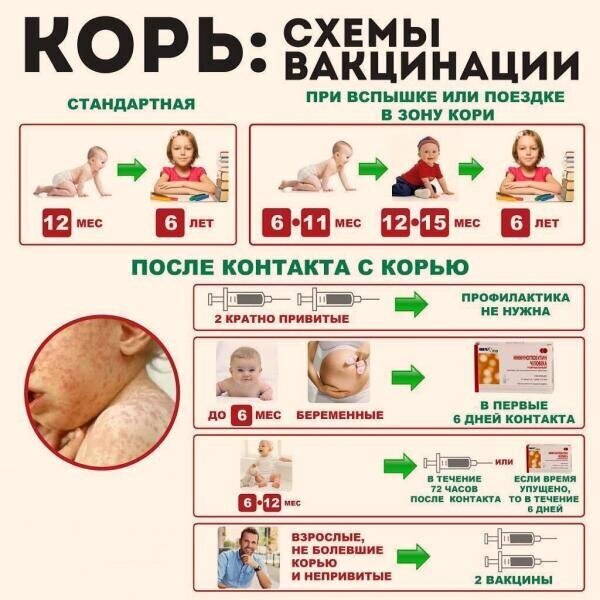
С 1968–1973 вводится массовая кампания по вакцинации против кори; с 1973 г. — плановая прививка от кори в первый год жизни.
Корь – это заболевание, вызываемое вирусом и проявляющееся в виде воспаления горла, глаз, насморка, кашля, температуры и сыпи по всему телу. Заболевание может привести к тяжелым осложнениям дыхательных путей и поражению мозга. Вакцина против кори содержит ослабленный вирус и вводится в виде подкожной инъекции.
Вакцина вводится в виде комбинированного раствора от четырех заболеваний: кори ( Measles), свинки (Mumps), краснухи (Rubella) и ветряной оспы (Varicella) или как комбинированного раствора от кори, свинки и краснухи.
Прививка от эпидемического паротита (свинки)
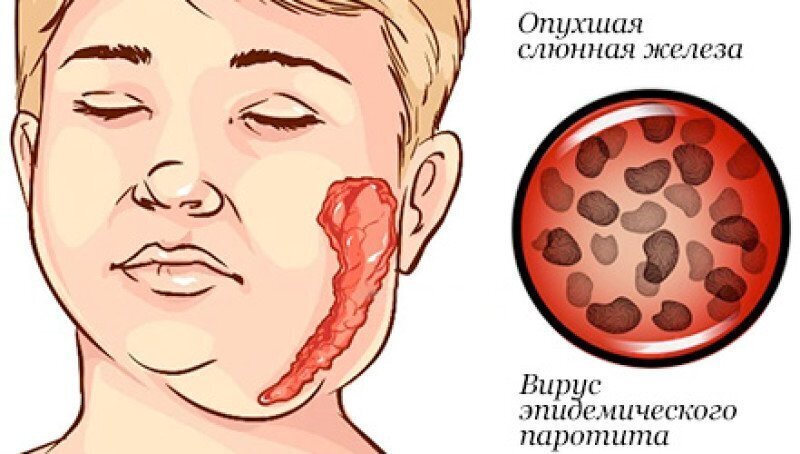
В 1980 году введение обязательной прививки от эпидемического паротита (свинки). Свинка – острое системное вирусное заболевание, которое обычно вызывает болезненное увеличение слюнных желез, как правило, околоушных. Осложнения могут включать орхит, менингоэнцефалит и панкреатит. Болезнь наиболее опасна у мальчиков в период полового созревания, в связи с возможным поражением яичек.
Прививка предоставляется в виде совмещенной вакцины от четырех заболеваний: кори (Measles), свинки (Mumps), краснухи (Rubella) и ветряной оспы (Varicella) – MMRV, или в виде совмещенной вакцины от кори, свинки и краснухи – MMR.
Обязательная прививка от краснухи, кори и гепатита B
Как правило, вакцину против вируса гепатита B вводят новорожденным и взрослым по схеме двух, трех или четырех доз. Минимального возраста для прививки не существует.
Самая частая схема включает три инъекции в течение нескольких месяцев. Вторую инъекцию следует сделать не ранее, чем через один месяц после первой, последнюю инъекцию следует ввести, по крайней мере, через два месяца после второй, но не ранее чем через четыре месяца после первой.
В настоящее время на территории РФ известны шесть вакцин против гепатита B, которые выпускаются разными производителями с использованием технологии генной модификации рекомбинантной ДНК в клетках дрожжевого микроорганизма, называемые генно-инженерными вакцинами
С 2006 введена ежегодная прививка от гриппа детям, посещающим дошкольные учреждения и начальную школу, с 2007 г. — всем ученикам школ, с 2011 г. — всем детям старше 6 месяцев.

С 2014 введена прививка от пневмококковой инфекции, начиная с первого года жизни
И последнее — американские ученые провели исследование о влиянии прививки БЦЖ на коронавирус (ссылка на исследование)
Американские эпидемиологи нашли связь между смертностью от COVID-19 в разных странах и тем, как давно и насколько широко в них применяли предназначенную для борьбы с туберкулезом вакцину БЦЖ. Они обнаружили, что вакцинация БЦЖ снизила уровень заражения вирусом.
Прививка от дифтерии
Вакцины против дифтерии производятся на основе дифтерийного анатоксина, являющегося модифицированным бактериальным токсином, который индуцирует защитный антитоксин.Прививка для профилактики дифтерии представляет собой анатоксин, адсорбированный на алюминия гидроксиде. Дифтерийный анатоксин выпускается также в комбинации со столбнячным анатоксином (прививки АДС, АДС-м) и коклюшной вакциной (цельноклеточной – АКДС, Бубо-М, Бубо-Кок; и бесклеточной, или ацеллюлярной – Инфанрикс, Пентаксим, Тетраксим, Инфанрикс Пента, ИнфанриксГекса). Профилактические прививки позволяют создать длительный и напряжённый антитоксический иммунитет от дифтерии.
Прививка АКДС состоит из смеси корпускулярной коклюшной вакцины, дифтерийного и столбнячного анатоксинов. АДС-анатоксин представляет собой очищенные и адсорбированные дифтерийный и столбнячный анатоксины. АДС-М-анатоксин отличается от АДС уменьшенным содержанием антигенов — в одной прививочной дозе (0,5 мл) содержится 5 ЛФ (единица измерения активности компонентов) дифтерийного анатоксина и 5 ЕС (единица измерения активности компонентов) столбнячного анатоксина (для сравнения, в 0,5 мл прививки АДС содержится 30 ЛФ дифтерийного анатоксина и 20 ЕС столбнячного анатоксина).
Все вакцины для профилактики дифтерии, столбняка и коклюша являются инактивированными (убитыми), то есть они не содержат ничего живого. Известно, что отдельные антигены в чистом виде и инактивированные вакцины уступают по эффективности живым вакцинам. В этой связи в качестве усилителя (т.н. адъюванта) прививки против дифтерии, столбняка, коклюша (и ряда других инфекций) используется гидроокись алюминия. Смысл использования этого вещества заключается в усилении воспалительной реакции в месте введения вакцин и, как следствие, интенсификации иммунных реакций и увеличении эффективности прививки в целом.
Принципы и цели вакцинации
Дифтерия – крайне опасное своими осложнениями заболевание, для ее профилактики необходима вакцинация. Производство вакцин – сложный многоступенчатый процесс. Дифтерийный анатоксин получают из токсина, продуцируемого дифтерийным микробом. Микроорганизмы культивируют в жидкой питательной среде, в которую они выделяют токсин. Полученную среду тщательно освобождают от микробных клеток, а затем обрабатывают, чтобы полностью обезвредить токсин, сохранив только его иммунизирующую активность. Дифтерийный анатоксин контролируется по нескольким показателям (приняты ВОЗ в 1965 г.): прежде всего, на безопасность, то есть полноту обезвреживания токсина. Этот показатель проверяют на чувствительных животных, вводя им дозу, в 50-100 раз превышающую дозу для человека, что позволяет выявить следовые количества недообезвреженного токсина. После теста на безопасность его проверяют на возможность возврата токсических свойств. С этой целью очищенный анатоксин инкубируют в течение шести недель при разных температурных режимах, а затем опять проводят контрольный тест на животных.
Дозировка — у детей с 3-х месяцев до 4 лет - три прививки от дифтерии по 0,5 мл с интервалом 6 недель, с последующей ревакцинацией через 12 месяцев после третьей прививки; у детей старше 4 лет и взрослых – две прививки от дифтерии по 0,5 мл с интервалом 4-6 недель с последующей ревакцинацией через 9-12 месяцев
После проведения серии первичной иммунизации средняя продолжительность защиты от дифтерии составляет около 10 лет. Далеко не все знают, что во взрослом возрасте показана ревакцинация ассоциированным дифтерийно-столбнячным анатоксином с уменьшенным содержанием антигена (АДС-м) каждые 10 лет.
Введение в 1994 г. массовой иммунизации населения страны против дифтерии с повторной ревакцинацией взрослых в 2003-2004 гг. позволило обеспечить достаточную специфическую защиту населения от этой инфекции. В совокупности с многолетним надзором это привело к снижению заболеваемости дифтерией в России с 26,8 в 1994 г. до 0,01 на 100 тыс. населения в 2009-2011 гг. В течение периода 1980-2000 гг. общее число зарегистрированных случаев дифтерии было снижено более чем на 90%.
Все компоненты АКДС-вакцин способны формировать иммунитет практически у 100% привитых.
После введения адсорбированных препаратов (внутримышечно или подкожно) на месте инъекции может некоторое время сохраняться небольшое уплотнение, которое не опасно для организма.
Общие реакции на прививку от дифтерии в среднем отмечаются у 20% привитых: повышение температуры тела (до 30%), прочие (беспокойство или, наоборот, заторможенность, рвота, понос, нарушения аппетита). Как правило, все побочные реакции на АКДС-вакцины развиваются не позднее 24 (72) часов после прививки, длятся не более 24 (48) часов и не требуют лечения.
Риск поствакцинальных осложнений
Как и на введение любой другой вакцины, в редких случаях возможны аллергические реакции на компоненты АКДС-вакцины. Эти осложнения связаны не со свойствами прививки, а с количеством вспомогательных веществ в конкретных препаратах, наличием у ребенка аллергии к ним и, в части случаев, несоблюдением правил вакцинации. Показателен тот факт, что, согласно статистике поствакцинальных осложнений в США, даже тяжелые аллергические реакции на АКДС-вакцины не привели к тяжелым последствиям ни в одном случае с 1978 года, с учетом того, что за этот период было сделано около 80 млн прививок против дифтерии. К вероятным специфическим осложнениям на прививки АКДС можно отнести неврологические осложнения, которые крайне редки. Как предполагается, они могут быть вызваны тем, что токсины коклюшной палочки (даже инактивированной) в комбинированных вакцинах имеют свойство раздражать, у крайне небольшой части восприимчивых детей, мозговые оболочки.
Редкими проявлениями неврологических осложнений на прививку от дифтерии могут быть: судороги без повышения температуры – 0,3-90 на 100 тыс. прививок, осложнения в виде энцефалопатии – менее 1 случая на 300 тысяч привитых. В настоящее время в мире судороги без повышения температуры не считают осложнением на прививку. Исследования, проведённые в Великобритании в 1960-1970 гг. свидетельствуют об одинаковой частоте развития судорог у привитых и непривитых детей. При этом первые проявления таких заболеваний как эпилепсия, органическое поражение головного мозга могут проявляться в виде судорог в возрасте 3-4 месяцев, когда начинают проводить вакцинацию, и связаны с прививкой только временным фактором.
Помимо общих противопоказаний к вакцинации против дифтерии, таких как острое заболевание, аллергия к компонентам прививок и тяжелый иммунодефицит (при котором формирование иммунитета невозможно), АКДС-вакцины временно или абсолютно противопоказаны в случае, если у ребенка имеется прогрессирующая патология нервной системы, либо отмечались судороги без повышения температуры (афебрильные). В этом случае дети прививаются вакциной от дифтерии без коклюшного компонента (прививка АДС). Временными и относительными противопоказаниями являются обострение хронических заболеваний (прививки можно проводить вне обострений), недавно перенесенная острая респираторная инфекция (ОРИ) (прививки против дифтерии можно проводить сразу после выздоровления). Следует заметить, что в США легкая ОРИ не является противопоказанием, и прививки могут быть проведены, в том числе, на фоне незначительного повышения температуры, кашля, насморка. Также противопоказанием является развитие сильных общих и местных реакций на предшествующее введение АКДС прививки (повышение температуры выше 40 С, отек и гиперемия в месте введения вакцины свыше 8 см в диаметре).
Курс первичной вакцинации против дифтерии проводят детям с 3-месячного возраста троекратно, с интервалом 45 дней. Первая ревакцинация проводится прививкой АКДС через 12 месяцев после 3-й вакцинации, вторая ревакцинация — с 7 лет АДС-М-анатоксином, третья — в 14 лет, и далее взрослым– каждые 10 лет АДС-М-анатоксином
Читайте также:


