Прививка от гриппа детям при ослабленном иммунитете

Недостаточная функциональность аутоиммунной системы или ослабленный иммунитет часто регистрируется в детском возрастном периоде. Развивающийся организм не в силах противостоять патогенной микрофлоре, а дополнительные нюансы в виде имеющихся хронических заболеваний и недостаточного поступления витаминов облегчают возможность ее проникновения.
Для предотвращения хронических простудных недугов, родителям рекомендуется использовать здоровое питание, поливитаминные комплексы, закаливание и вакцинацию.
Поможет ли вакцинация от ОРВИ
Острые вирусные инфекции относятся к группе патологических состояний, вызываемых вирусом гриппа, аденовирусами или риновирусами. Их проникновение в организм и дальнейшее распространение проявляется негативной симптоматикой:
- субфебрильными показателями температуры тела – до 38 градусов;
- кашлевым синдромом;
- ринитом;
- состоянием общего недомогания и слабости.
Самоизлечение простуды обычно не превышает одной календарной недели. В отдельных случаях патологические состояния могут проявляться до 10 раз в течение года. Клиническая картина часто наблюдается у малышей дошкольного и школьного возраста. По этим показаниям – частоте простудных болезней на протяжении 12 месяцев – проводится вакцинация.
При помощи вакцинации можно не только снизить количество простуд, но и предотвратить развитие осложнений, снизить сроки лечения заболевания. Общего лекарственного препарата, способного предотвратить заражение ОРВИ не существует. Общее количество вирусов, провоцирующих простудные заболевания, насчитывается более 200 видов.
Создание единственного средства для блокирования сразу всех видов невозможно. Профилактические мероприятия против ОРВИ – это миф, не имеющий ничего общего с реальностью. Вирус гриппа является одним из самых опасных из всех микроорганизмов данной группы инфекционных поражений. Именно против его негативного воздействия и создаются большинство известных в сегодняшние дни вакцин.
Узконаправленные разработки против вируса гриппа объясняются его тяжелым течением, большим количеством осложненных состояний у малышей отдельных подгрупп:
- в возрастном периоде до 2 лет;
- дети, имеющие хронические поражения легких (бронхиальная астма) и сердечной мышцы (разнообразные пороки сердца, включая прооперированные);
- другие хронические формы болезней – нарушение функциональности почек, сахарный диабет и пр.
Указанные патологии позволяют патогенной микрофлоре легко проникать в детский организм. Лечение этих подгрупп длительное, часто требующее комбинированной терапии или госпитализации. Среднестатистическая частота заболевания гриппом приходится на малышей, постоянно посещающих детские дошкольные и школьные учреждения.
В каком возрасте делают прививки от гриппа

По рекомендации всемирной организации здравоохранения, первичное вакцинирование должно проводиться детям, достигшим первого полугодия жизни. Если малыш не достиг шестимесячного возраста, то специалисты рекомендуют проводить профилактическую вакцинацию всем взрослым лицам, плотно с ним контактирующим.
Люди старшего возраста часто становятся случайными носителями патогенов, непроизвольно заражая новорожденного.
От возрастного периода напрямую зависит развитие осложнений при ОРВИ и степень тяжести заболевания. В группу повышенного риска включают детей, не достигших пятилетнего возраста. ВОЗ рекомендует производить профилактику против вируса гриппа этой подгруппе малышей каждый год.
Отдельная подгруппа заболеваний, имеющаяся в анамнестических данных ребенка, требует обязательного проведения вакцинации:
- бронхиальная астма;
- патологии легочной системы;
- различные иммунодефицитные состояния;
- нарушения функциональности почек и сердечной мышцы;
- патологии сердца;
- вирус иммунодефицита или СПИД;
- сахарный диабет;
- неконтролируемое употребление медикаментозных средств — длительный прием ацетилсалициловой кислоты, противовирусных препаратов.
Разрешается первично проводить профилактику гриппа с 6 месяцев. В стандартном расписании запланированных вакцинаций прививки начинают осуществлять с октября. Если отсутствует возможность сделать вакцинацию в плановом порядке, то допускается инъекция в декабре, январе.
Стандартное время выработки иммунитета после проведенного вакцинирования – около двух недель. В случае простудных заболеваний необходимо подождать полного выздоровления ребенка и только тогда провести профилактическую манипуляцию.
Вакцина вводится малышу строго по возрастному режиму:
- до трех лет – по 0,25 мл;
- после трехлетия – по 0,5 мл.
При первичной вакцинации производится две поэтапные инъекции – с промежутком в один месяц. Необходимость двойного введения лекарственного средства обуславливается недостаточным уровнем иммунитета после первого укола. Во все последующие годы малышам ставят по одной инъекции, как во взрослом возрастном периоде.
Если в первый год была сделана одна манипуляция, то на следующий все равно придется выполнить два укола. Детям инъекция производится только внутримышечно – в плечевую или бедренную область. Если в графике обязательных прививок присутствуют дополнительные пункты, то разрешается проводить две инъекции одновременно.
Противогриппозная вакцина несовместима с вакцинациями против желтой лихорадки и БЦЖ.
Показания и противопоказания к прививкам от гриппа
Специалисты рекомендуют проводить ежегодную вакцинацию детей с полугодового возраста и до достижения ими 15 лет. К основным целям профилактического вакцинирования относят:
- предупреждение заражения гриппом;
- предотвращение развития осложненных состояний при заболевании;
- облегчение общего состояния ребенка.

Прививки данного типа необходимы как здоровым, так и детям с ослабленным иммунитетом и страдающими от постоянных хронических недугов. Вопреки распространенному заблуждению, вакцина не способна угнетать личностный иммунитет, она позволяет снизить уровень риска развития осложнений, которые представляют реальную опасность для ослабленного организма.
Здравоохранение рекомендует проводить профилактику против гриппа:
- малышам, у которых количество ежегодных простуд достигает 5-10 единиц;
- детям, с имеющимися хроническими заболеваниями и пороками внутриутробного развития легочной системы;
- младенцам с разнообразными патологиями сердечной мышцы и ЦНС, включая все типы пороков сердца;
- малышам с нарушенной функциональностью почек, эндокринной системы и при болезнях крови;
- детям, постоянно посещающим дошкольные и школьные учреждения;
- при различных типах иммунодефицитов, включая спровоцированные длительным употреблением лекарственных препаратов.
Основные запреты на применение противогриппозных вакцин представлены:
- Малышам, страдающим аллергическими реакциями на куриное мясо или белок куриного яйца. Штаммы вируса гриппа выращиваются на средах из куриных эмбрионов, изготовленное лекарственное средство содержит в своем составе определенное количество аллергенного белка.
- Вакцинирование строго запрещается при имеющемся остром инфекционном заболевании или в периоде обострения хронических патологий.
- Фармакологические препараты противопоказаны при имеющихся аллергиях на входящие в состав ингредиенты. Перед использованием необходимо внимательно изучить памятку пользователя.
- Все типы вакцин запрещены для малышей, не достигших шестимесячного возраста.
Живой и цельновирионный тип вакцин запрещен:
- для детей раннего возрастного периода;
- малышам со сложным аллергологическим анамнезом — склонностью к аллергическим реакциям на иные типы вакцин, лекарственных препаратов;
- в первые дни после перенесенного инфекционного заболевания.
Возможные последствия после прививки и реакция организма
В вечерние часы после проведения профилактических манипуляций малыши часто жалуются на состояние общего недомогания и слабость. Эти реакции относятся к нормативным и не должны вызывать опасения у родителей. Длительная продолжающаяся негативная симптоматика (на протяжении нескольких суток) требует обращения на консультацию к участковому врачу-педиатру.
В ряде случаев отмечались нежелательные последствия проведенной плановой вакцинации:
- местные аллергические реакции на кожных покровах – в месте введения инъекции;
- резкое повышение показателей температуры тела, сопровождающееся головными болями (наподобие приступов мигрени);
- болезненные ощущения в мышцах и суставах;
- краткосрочные спазмы;
- поднятие уровня артериального давления;
- нарушения работоспособности сердечно-сосудистого отдела;
- патологические дисфункции органов дыхания.
Все указанные симптомы требуют незамедлительного обращения в медицинское учреждение – во избежание развития анафилактического шока.
Рекомендации

Инъекции от гриппа являются добровольными манипуляциями. По действующему законодательству, никто не может заставить родителей подписать документы на вакцинацию.
Масса отрицательных отзывов часто пугает опекунов и заставляет их сомневаться в целесообразности процедуры.
Оградить ребенка от болезни или слушать советы далеких от медицины людей – личное дело каждого родителя. Для собственного спокойствия взрослому необходимо обратиться к участковому педиатру и подробно расспросить о самой вакцине, возможных побочных реакциях и противопоказаниях.
Многие отрицательно относятся к бесплатно предоставляемой вакцине – существует альтернативный вариант, в форме платной прививки на базе госучреждения или платной клиники.
Лучшие объяснения о смысле вакцины от гриппа и ее необходимости дает популярный педиатр Комаровский
Необходимость ежегодной вакцинации очевидна – как для самых маленьких, так и взрослых. При использовании семейного вакцинирования гарантия предотвращения ОРВИ возрастает в несколько раз. Выбор остается за вариантом препарата и способом его введения.
Миф второй: прививки ослабляют собственный иммунитет и вредят организму

Лекари вскрывали созревший оспенный пузырек на теле заболевшего и смачивали содержимым лоскут хлопковой материи. После — касались им ноздрей здорового человека, которому хотели передать иммунитет к вирусу.
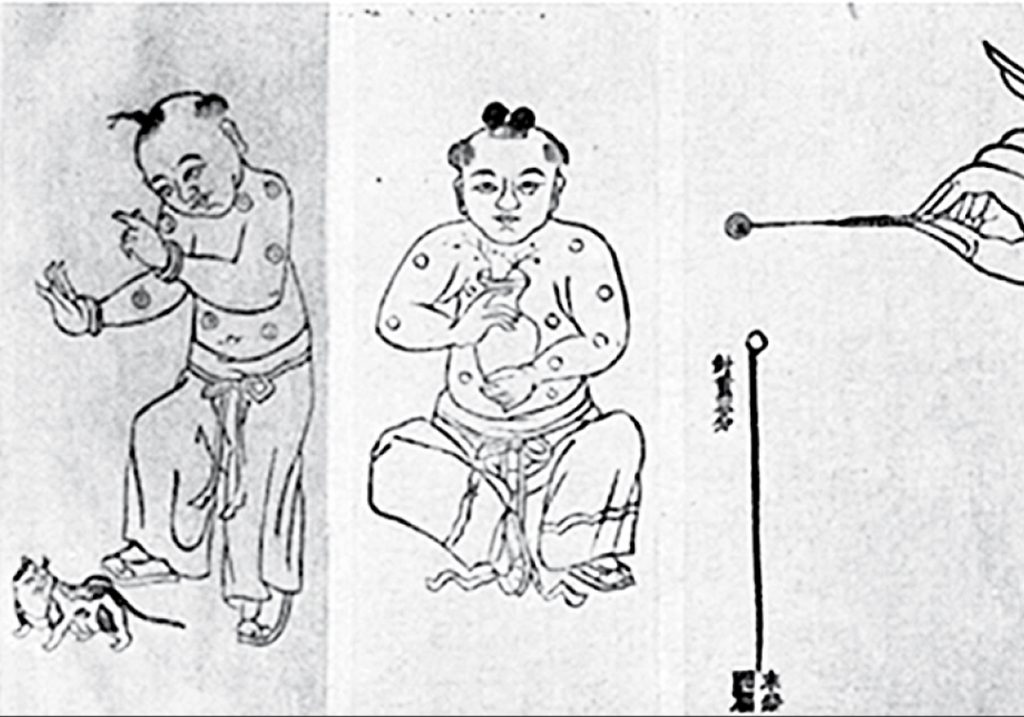
Инокуляция. Книга о традиционной китайской медицине. (Источник: The Historical Medical Library of The College of Physicians of Philadelphia. The History of Inoculation and Vaccination for the Prevention and Treatment of Disease. Lecture Memoranda. A.M.A. Meeting, Minneapolis. Burroughs Wellcome and Co. London, 1913)
В Европе об этих методах предотвращения эпидемий натуральной оспы стало широко известно только в XVIII веке, когда появилась тенденция перенимать оригинальные идеи восточных народов и культур. Самое раннее упоминание о вариоляции было обнаружено в Дании в XVII веке — европейцы переняли практику прививок от оспы у турков.
Сами турки приписывали этот метод черкесам, которые использовали его в меркантильных целях. Этот народ был беден, но, несмотря на это, красивых черкешенок выдавали замуж за богатых иноземцев или продавали в качестве рабынь в гарем турецким султанам. Черкесские женщины прививали своих шестимесячных или годовалых детей от оспы, снижая риск возникновения заболевания. Вариоляция служила гарантией того, что лицо и кожа девочек не будут позже испорчены оспой.
Постепенно инокуляция стала распространяться за пределами Дании. Известный французский философ Вольтер был настолько впечатлен этим явлением, что ему удалось передать через переписку свой энтузиазм Екатерине II.
В настоящее время существует более 100 видов вакцин от десятков инфекций, которые по основным характеристикам делятся на 4 класса:
Инактивированные вакцины содержат убитые бактерии, вирусы, либо их части. К таким вакцинам относятся прививки против гриппа, брюшного тифа, клещевого энцефалита, бешенства, гепатита А и другие.
Этот тип вакцин содержит токсины бактерий, которые были обработаны специальным образом. При этом теряются их вредоносные свойства, но сами токсины не сильно изменяют свою структуру. На основе анатоксинов создают прививки от дифтерии, коклюша и столбняка.
Но существует исключение — вакцина, которая применяется после инфицирования. Луи Пастер и его ученик Эмиль Ру разработали средство против бешенства, которое вводят уже после укуса зараженным животным. Эффективность такой вакцинации можно объяснить длительным инкубационным периодом этого вируса. Он поражает центральную нервную систему — головной и спинной мозг. Чтобы проникнуть в эти органы, вирусу необходимо время. Так что иммунная система успевает выработать ответ и болезнь не развивается.
После того, как в организм попадают компоненты вакцин, запускается тот же механизм, который срабатывает при возникновении инфекции.
Как для поддержания эффективности войск нужны регулярные учения, так и прививки необходимо делать несколько раз для выработки антител, которые будут максимально быстро распознавать антиген. Каждое следующее появление антигена усиливает иммунитет к конкретному возбудителю инфекции, поэтому его удаление из организма происходит все быстрее и быстрее.
В итоге при иммунизации в теле человека остаются только те B-клетки, которые производят наиболее сильнодействующие антитела.
Что происходит в случае отсутствия антител к инфекционному агенту? Например, при заболевании полиомиелитом может развиться паралич. Корь в некоторых случаях вызывает энцефалит и слепоту. А клещевой энцефалит при отсутствии прививки может привести к летальному исходу. Прививка в большинстве случаев — это способ приобрести иммунитет к отдельному возбудителю без каких-либо затрат и потерь для организма.
В некоторых случаях после прививки могут наблюдаться побочные эффекты в виде недомоганий (боли в месте укола, слабость, головная боль, небольшое повышение температуры и другие), а иногда даже возможны серьезные приступы аллергических реакций. Побочные эффекты вакцин часто становятся поводом для возникновения множества вопросов и недоверия к прививкам. Многие люди отказываются делать их себе и своим детям, аргументируя это решение наличием у вакцин побочных эффектов. При этом большинство отказников не учитывают, что сами заболевания, от которых им предлагают вакцинироваться, в большинстве случаев намного опаснее сопутствующих эффектов прививок. Таким образом люди повышают уязвимость собственного иммунитета и риск заразиться серьезным заболеванием с намного более серьезными последствиями.
Лицензированные вакцины тщательным образом проверяются, а после выхода на рынок становятся постоянным объектом повторных проверок и отзывов.
Например, эпидемии коклюша и эпидемии полиомиелита могут возобновиться в случаях массовых отказов от прививок. В наши дни отсутствие заболевания у человека может быть связанно именно с коллективным иммунитетом. Прививка позволяет не только обезопасить свое здоровье, но и поддержать коллективную защиту от определенного вида инфекции.
Еще одна причина отказа от вакцинирования — использование тиомерсала или соединения ртути, которое необходимо для консервации вещества некоторых вакцин, выпускающихся в многодозовых флаконах.
В течение более 10 лет Всемирная организация здравоохранения (ВОЗ) тщательным образом изучала вопрос о безопасности использования этого вещества и неизменно приходила к однозначному выводу — количество содержащегося в вакцинах тиомерсала не представляет опасность для здоровья человека.
По данным ВОЗ, каждый год иммунизация позволяет предотвращать от двух до трех миллионов случаев смерти от дифтерии, столбняка, коклюша и кори. Помимо того, что прививки могут останавливать развитие и распространение инфекционных заболеваний, с помощью вакцинации удается препятствовать росту некоторых видов злокачественных опухолей. Так, например, известно, что некоторые виды онкологических заболеваний связаны с инфицированием отдельных тканей вирусами — рак шейки матки, вульвы, вагины, анального отверстия — вызываются вирусом папилломы человека (ВПЧ). Рак печени может спровоцировать вирус гепатита B. Если провести вакцинацию против этих возбудителей, то с очень высокой вероятностью можно избежать образования этих видов опухоли.
В случае использования вакцины против вируса гепатита B вероятность заболеть раком печени составляет всего 5 %.
Существует еще один важный аргумент в пользу вакцинации. Дело в том, что привитому человеку совсем не понадобятся антибиотики для борьбы с бактериями-возбудителями, поскольку никакого лечения инфекционных заболеваний и не потребуется. Вакцинация косвенно предупреждает возникновение супербактерий — штаммов, устойчивых к антибиотикам, и способствует ограничению распространения устойчивости к антибиотикам, в том числе и к самым сильно действующими.
Супербактерия, устойчивая к антибиотику
Бактерия может стать устойчивой к действию антибиотика за сравнительно небольшой промежуток времени. Так, например, группа ученых из Гарварда под руководством профессора Роя Кишони показала, что кишечная палочка может стать устойчивой к 1000-кратной дозе антибиотика всего за 12 дней.
Устойчивость может развиваться не только к действию антибиотиков, но и к спирту — одному из главных антимикробных средств.
Австралийские ученые из Университета Мельбурна выяснили, что бактерии Enterococcus faecium из рода энтерококков часто являются причиной больничных инфекций. Этим бактериям не страшны не только многие антибиотики, но и дезинфицирующие средства на основе спиртов.
Спирт в составе гелей растворяет клеточную стенку — защитную оболочку бактерий. Профессор Тимоти Стиниа и его коллеги предполагают, что мутации в генах E. faecium, по всей видимости, наделили этих бактерии способностью создавать клеточные стенки, которые не растворяются под действием спирта.

Иммунитет — это целостная реакция, направленная на защиту организма от различных веществ и микробов, обеспечивающая невосприимчивость и неуязвимость человека к инфекциям. Благодаря наличию клеток иммунной системы кожа и слизистые оболочки являются надежным барьером. Приобретенный иммунитет — это своеобразная перестройка, происходящая в организме под воздействием чужеродного белка или антигена, может быть активным и пассивным. Активно приобретенная защита развивается в ответ на перенесенное инфекционное заболевание или же после введения вакцины и сохраняется на всю жизнь.
Пассивный иммунитет возникает при внутриутробно при передаче защитных иммуноглобулинов от матери к плоду, что в течение нескольких месяцев обеспечивает невосприимчивость новорожденных к определенным инфекциям. Кроме того такой вид защиты можно создать искусственно путем введения иммунных сывороток, содержащих антитела против соответствующих микробов. Следует помнить, что в борьбе с инфекциями помимо иммунитета существенную роль оказывают неспецифические факторы защиты. Сюда относится непроницаемость кожи и слизистых покровов, наличие в них протективных веществ, присутствие в крови, слюне и слезах ферментов, разрушающих микроорганизмы и т.д.
Иммунитет служит защитником и телохранителем организма, беспрестанно ведущего бой с бактериями и вирусами, выводя токсины и уничтожая чужеродные клетки. Но очень часто пациенты жалуются на быструю утомляемость, хроническую усталость, бессонницу или сонливость, ломоту в мышцах и головную боль — это признаки снижения активности иммунитета. Такое состояние характеризуется общей слабостью, когда любой вирус или инфекция не проходят мимо. Тонкий механизм иммунитета дает сбой и реагирует на любые внешние проявления или изменения в работе организма, например, плохая экология и нарушения диеты, стрессы и недостаток витаминов, ощутимые перенапряжения, вирусные инфекции, хронические заболевания и т.д.

Требуется срочное повышение иммунитета, но как? Ответ прост и сложен одновременно: необходимо изменить образ жизни. Это значит, активный образ жизни, а не диван и телевизор, физкультура и спорт, а не компьютер, свежий воздух, а не курение и прочие вредные привычки. Значительную роль играют положительные эмоции, которых так не хватает в повседневной жизни, здоровый крепкий сон и, конечно, правильное питание. Многие продукты обладают способностью повышать защитную мощь организма, и иммунитет будет благодарен, если в ежедневном рационе будут присутствовать овощи и фрукты, молочные продукты, цитрусовые, мясо индейки и говяжья печень, зелень, тыква и кабачки, рыба и морепродукты. В деле укрепления иммунитета значительная роль принадлежит закаливанию, а это значит, что такие процедуры, как воздушные ванны, контрастное обтирание и душ, водные процедуры и баня, плавание и загар, витамины и подвижный образ жизни станут обязательной и неотъемлемой частью жизни каждого человека.
Прививка от гриппа. Забота о здоровье или источник дохода фармкомпаний?

Осень ассоциируется с желтыми листьями, уютными пледами, теплым чаем и размышлениями. Но, к сожалению, у нее есть и вторая сторона — сезонные эпидемии гриппа, простудных и кишечных вирусных заболеваний. Уже начата работа по профилактике этих болезней в поликлиниках, детских садах и школах, и поэтому у обычных людей все чаще возникают вопросы о прививках от гриппа.
Надо ли вакцинироваться от гриппа? Есть ли польза в этой прививке?
По оценкам Всемирной организации здравоохранения (ВОЗ) ежегодно в мире заболевает гриппом в тяжелой форме 3-5 миллионов человек, для каждого пятого заболевшего болезнь заканчивается смертью. Подавляющее число смертей происходит из-за развития осложнений — пневмонии, дыхательной недостаточности, миокардитов, поражений почек, системы кроветворения и ЦНС.
Вакцинация от гриппа значительно снижает риски заражения, но основное значение прививки от гриппа не в этом.
У привитых людей в случае заражения заболевание протекает в более легкой форме, а осложнения практически не возникают.
Кому больше всего нужна прививка от гриппа?
Чаще всего осложнения возникают у людей с ослабленным иммунитетом. На основании этого эксперты здравоохранения выделили 5 групп людей, которым вакцинация от гриппа принесет наибольшую пользу:
Ежегодно около 20000 детей до 5 лет вынуждены получать стационарное лечение от гриппа. В сезоне гриппа 2014-2015 более 140 детей умерли от осложнений гриппа. Дети с хроническими заболеваниями находятся в группе повышенного риска развития осложнений. В сезоне 2015-2016 рекомендуется использование у детей живой ослабленной вакцины против гриппа или инактивированной вакцины. Детям от 6 месяцев до 8 лет требуется двукратная вакцинация с 4-недельным интервалом.
Результаты проведенных исследований подтвердили не только безопасность вакцинации беременных от гриппа, но и ее неоспоримую пользу. Прививка против гриппа у беременных женщин не только защищает сам женщину, но и новорожденного первые шесть месяцев жизни.
Пожилым людям лучше выбирать трехвалентные вакцины с повышенным содержанием активного вещества. Эти вакцины оказались на 25% эффективнее обычных для этой группы пациентов.
Если у вас или ваших близких есть серьезные заболевания сердца, легких, почек, сахарный диабет или заболевания, при которых необходим прием препаратов, снижающих иммунитет, то лучше всего не откладывать вакцинацию. У данной категории людей риск развития осложнений и гибели многократно превышает таковой для обычных людей.
У людей, которым приходится работать в очагах инфекции, значительно повышен риск инфицирования.
Каков риск осложнений после прививки от гриппа?

Как и любая другая вакцина или лекарство, прививка от гриппа может привести к некоторым осложнениям. Самые частые из них:
Особенно часто встречается реакция на куриный белок. В мире есть вакцины от гриппа без этого белка, поэтому, если вы аллергик, вам нужно обязательно сказать об этом врачу.
Обычно проявляются в виде повышения температуры, болезненности глаз и насморка, которые обычно воспринимаются людьми как заражение гриппом в результате прививки.
Частота и выраженность осложнений зависит не только от индивидуальных особенностей человека, но и от вида вакцины. Поэтому, если вы опасаетесь осложнений вакцинации, но входите в группы риска, стоит проконсультироваться с врачом и приобрести подходящую вакцину самостоятельно, а не пользоваться единственной доступной в поликлинике.
Какую пользу от прививки получите именно вы?
Даже если вы не входите в группы риска, стоит рассмотреть возможность вакцинации. Вы не рискуете жизнью, если заболеете, но быть здоровым все равно приятнее. А в случае болезни грипп пройдет в легкой форме.
Особенности вакцинации от гриппа.
Для того, чтобы прививка от гриппа была безопасной, эффективной и не доставила вам хлопот, следует знать некоторые ее особенности:
Вакцины против гриппа есть в обычных поликлиниках, частных медицинских центрах и большинстве аптек. Часто в период вакцинации в медицинских учреждениях организуют отдельный кабинет для осмотра перед прививкой, чтобы сократить очереди. Также вакцинация проводится выездными бригадами медиков в школах, дошкольных учреждениях и на крупных предприятиях. Вакцинация бесплатна, но если вы хотите воспользоваться вакциной другого производителя, заранее согласуйте ее приобретение с врачом и не забудьте соблюсти все условия хранения и транспортировки, чтобы вакцина была безопасна и эффективна.
Состав вакцин меняется ежегодно, в зависимости от данных экспертов о циркулирующем штамме гриппа. Поэтому вакцинация от гриппа эффективна только свежей вакциной, содержащей необходимые штаммы вируса, прошлогоднюю следует утилизировать.
Иммунитет появляется примерно через 2 недели после выполненной прививки от гриппа. Сезон гриппа может начаться неожиданно, поэтому лучше сделать прививку в августе, сентябре или начале октября. Но, если вы пропустили это время, вакцинироваться все же стоит — пик заболеваемости обычно приходится на январь и февраль.
Если вы не любите уколы, можно воспользоваться назальной вакциной. Она одобрена для здоровых людей старше 2 лет и до 49 лет. Дети до 2, взрослые старше 49, люди с хроническими заболеваниями и беременные женщины не должны использовать эту вакцину, так как туда входит живой вирус гриппа.
Изменения в Национальном календаре прививок: что ожидает наших детей?
Поиски эффективного способа борьбы с инфекциями были начаты давно, однако только изобретение первой вакцины позволило совершить настоящий переворот в медицине. Первой стала прививка от натуральной оспы, затем были получены вакцины от бешенства, чумы, холеры, туберкулеза, дифтерии, коклюша, столбняка, полиомиелита, туберкулеза и гриппа — разработка новых вакцин продолжается до сих пор. За долгие годы борьбы с инфекциями человечеству удалось полностью победить чуму, натуральную оспу, брюшной тиф, полиомиелит, многие инфекции взяты под контроль, ограничено распространение тяжелых инфекционных заболеваний.
Обязательные прививки в России
Сегодня обязательными в России являются прививки от гепатита В, туберкулеза, дифтерии, коклюша, столбняка, гемофильной инфекции, полиомиелита, кори, краснухи, эпидемического паротита.
По эпидемическим показаниям, а детям перед поступлением в детский сад проводится вакцинация против гепатита А, пневмококковой и менингококковой инфекции. Для предупреждения развития клещевого энцефалита предлагается вакцинация детей, выезжающих в детские лагеря, на дачи, посещающих с родителями леса и парковые зоны. Кроме того, ежегодно осуществляется вакцинопрофилактика гриппа.
Изменения в Национальном календаре прививок
В России вакцинации всегда уделялось особое внимание, однако специалисты считают, что Национальный календарь прививок требует дополнения и некоторого изменения.
![]()
В 2015 году обязательной станет вакцинация против ветряной оспы. Ветряная оспа у детей обычно протекает в легкой форме, но в 5–6 случаях из 100 возникают вторичные инфекции кожи, пневмонии, средние отиты, менингиты и менингоэнцефалиты, именно поэтому необходима вакцинация.- Расширение календаря прививок планируется не за счет увеличение количества вакцинаций, а посредством внедрения комбинированных вакцин. Она прививка сможет защищать от 5–6 инфекций — такая практика существует в мире, теперь она будет применена и в России.
- Наверняка будут внесены изменения в метод вакцинации против полиомиелита. До сих пор прививка была трехкратной, и последняя ревакцинация проводилась живой вакциной. Теперь прививать будут только инактивированной, неживой вакциной, что снизит количество осложнений.
- Национальный календарь прививок в ближайшее время планируют расширить за счет введения массовых прививок против ротавирусной инфекции, чрезвычайно опасной для маленьких детей из-за быстрого обезвоживания, против менингококковой инфекции, вызывающей тяжелые поражения головного мозга и кожи, против гепатита А, приводящего к нарушению функции печени. Эти прививки рекомендованы ВОЗ для детей первого года жизни, но до сих пор не были обязательными в России.
- Изменения коснутся не только детей, но и взрослых. В этом году планируется сформировать календари прививок для людей разного возраста и состояния здоровья.
Модернизация Национального плана вакцинации будет проводиться в течение 10 лет. Чтобы обеспечить ее, планируется заключение государственных контрактов на закупку вакцин за рубежом, а также расширение и развитие производства комбинированных вакцин на территории России.
За годы вакцинопрофилактики удалось существенно сократить смертность детей и увеличить среднюю продолжительность жизни людей. По приблизительным оценкам ВОЗ, прививки не просто снижают уровень заболеваемости, они ежегодно предотвращают до 3 миллионов смертей. На сегодняшний день вакцинация остается наиболее эффективным и безопасным способом защиты от инфекций.
Что кратко нужно знать об иммунитете?
А теперь давайте поговорим об этом подробнее.
Иммунные системы — врожденная и приобретенная выполняют иногда одинаковые задачи, но в разной последовательности и с разной скоростью.
В защите от инфекций ведущую роль играет иммунитет врожденный, который руководит запус-ком приобретенного и его последующей работой.
Чем врожденный иммунитет отличается от приобретенного?
Мы рождаемся с иммунитетом врожденным. Врожденный иммунитет — это то, что нас объединяет, абсолютно идентично в каждом из нас, функционирует и не изменяется с рождения и до смерти.
Как же мы защищаемся от инфекций?
Почему болезни возвращаются?
Ключ к выздоровлению — в комплексной терапии
Поэтому при повторяющихся заболеваниях не стоит делать однозначный вывод о неэффективности того или иного лекарства.
Сама по себе терапия может быть неэффективна в силу отсутствия адекватного ответа ВАШЕГО иммунитета. Но понимая важность иммунотерапии, многие ошибочно начинают воспринимать иммунокорректирующие препараты, как панацею от всех бед, потеряв доверие к антивирусным препаратам или боясь антибиотиков. И в результате, пытаясь вылечиться одним только иммуно-модулятором, часто болеющие люди также не получают желаемого результата.
Ключ к решению проблемы лежит в комплексной терапии: с возбудителем заболевания борется препарат, направленный на борьбу с причиной болезни, а приём иммуномодуляторов позволяет
Вашему иммунитету дать адекватный ответ внешней агрессии и защищаться от неё впредь.
Как мы можем оценить эффект иммуномодуляторов?
Но оценить насколько эффективно работает тот или иной препарат можно не только на собственном опыте, для этого существуют клинические исследования.
Препарат с клинически доказанной эффективностью с наибольшей вероятностью поможет боль-шинству пациентов.
Целью клинических исследований является оценка безопасности и эффективности снижения заболеваемости и обострений хронических заболеваний при применении иммуномодулирующего препарата в составе комплексной терапии.
Основной критерий эффективности — частота эпизодов заболеваний и обострений хронических заболеваний через год после проведенной терапии с применение иммуномодулятора и плацебо.
Результаты таких исследований приводят к достоверному снижению уровня заболеваемости в течение одного года после проведенного курса иммунотерапии.

Например:
Итак, если у Вас есть сомнения, то Вы можете поинтересоваться и найти информацию по клиническим исследованиям того или иного препарата, а не слепо верить обещаниям в рекламе или слабоаргументированным, а порой даже анонимным материалам, гуляющим в интернете по поводу эффективности того или иного препарата.
Если препарат имеет клинически доказанную эффективность, его механизм действия досконально изучен, а его безопасность надёжно проверена, то эффект от терапии не заставит себя долго ждать и Вам удастся прервать череду болезней.
Читайте также:



