Прививка от гриппа и панкреатит

Слово нашему эксперту – врачу-гастроэнтерологу Светлане Андреевой.
Причем тут ангина?
В голове не укладывалось, как это панкреатит, который принято считать болезнью токсикоманов, пьяниц и чревоугодников, мог возникнуть у домашнего мальчика, который не водит дурных знакомств, не принимает алкоголь (ну разве что бокал шампанского пару раз в году) и не признает фастфуда. Моя подруга одержима идеей правильного питания, поэтому в обычные, непраздничные дни строго следит за тем, чтобы ребенок питался исключительно ее паровыми котлетками, супами, овощными салатами и прочей полезной пищей. Но, оказывается, погрешности в рационе и вредные пристрастия – не единственная причина развития хронического воспаления поджелудочной. Часто панкреатит провоцируют и другие факторы:
● анатомические аномалии поджелудочной железы и желчных протоков, а также закупорка желчных путей камнями;
● воспалительные заболевания двенадцатиперстной кишки, желчного пузыря и желчевыводящих путей;
● аллергические недуги (в том числе пищевая аллергия);
● наследственное нарушение жирового и ферментативного обмена;
● лактазная недостаточность (чаще эта причина вызывает панкреатит у малышей);
● употребление лекарственных препаратов (кортикостероиды, сульфаниламиды, диуретики и т. д.);
● перенесенные вирусные и бактериальные инфекции (наиболее часто – свинка и грипп, а также другие заболевания).
Возможно, именно последняя причина сыграла роковую роль в жизни парня. Подросток не так давно переболел тяжелой ангиной, которая могла дать осложнение на поджелудочную. А тут еще банкет с обилием непривычных, тяжелых для пищеварения продуктов. Вот и результат!
Но не исключено, что причина была в чем-то другом. Например, в нарушении режима питания. Ведь единственный прием пищи в школе – это завтрак после второго урока, а домой парень обычно приходит не раньше 5 часов вечера и только тогда садится обедать. А больших пропусков между приемами пищи поджелудочная не любит, как не любит она и стрессы, которые многие врачи называют отдельным фактором риска панкреатита.
Под чужой маской
Приступ панкреатита может сопровождаться диареей, тошнотой, рвотой, небольшим повышением температуры. Но главный признак болезни – это боль, возникающая во время или после еды. Этот симптом бывает разной степени выраженности: от слабого покалывания до болевого шока. Часто болезненность проявляется в эпигастральной области, поэтому нередко панкреатит путают с заболеваниями желудка и долго лечат пациентов от мнимого гастрита.
Иногда боль бывает опоясывающей, при этом она отдает в спину и грудь, имитируя приступ стенокардии. Часто воспаление поджелудочной выглядит как аппендицит. Поэтому невозможно поставить диагноз, основываясь только на клинических признаках. Для правильной диагностики нужен комплекс исследований:
● общий клинический анализ крови (повышенный уровень лейкоцитов указывает на воспаление);
● биохимический анализ крови (большое количество фермента амилазы и других ферментов поджелудочной подтверждает наличие заболевания);
● анализ мочи (амилаза содержится и в этой физиологической жидкости);
● анализ кала (наличие повышенного количества жира, непереваренного крахмала, белковых волокон говорит о хроническом панкреатите);
● УЗИ брюшной полости (необходимо для оценки состояния протоковой системы поджелудочной железы и желчных путей, наличия кист и новообразований).
По показаниям назначают фиброгастродуоденоскопию, рентгенологические исследования и другие методы (например, оценку функционального состояния поджелудочной железы с использованием различных стимуляторов секреции). Все эти меры позволяют подобрать соответствующее лечение.
Холод и голод
Вот два главных принципа первой помощи при приступе панкреатита. Поскольку боль в животе вызвана воспалением, ни в коем случае нельзя давать больному теплую грелку, иначе воспалительный процесс усилится. Наоборот, нужен пузырь со льдом. При остром заболевании или приступе хронического панкреатита обязательно госпитализируют.
Начинается лечение с назначения постельного режима – воспаленной поджелудочной железе требуется полный покой. В первые двое суток больному придется поголодать, но пить нужно как можно больше. Полезны минеральные воды (лучше подогретые и без газа). Эти напитки уменьшают застойные явления в желчных протоках и поджелудочной железе, обеспечивают противовоспалительное действие за счет постоянного оттока секрета и слизи, нормализуют моторную функцию желудка. Затем постепенно вводится щадящая для желудочно-кишечного тракта пища (умеренно теплая, протертая и не провоцирующая выделение желудочного сока). Рекомендуются жидкие каши (только не пшенная), слизистые супы, протертые овощи (за исключением капусты), отварное нежирное мясо (кролик, курица), омлет, диетический творог.
Помимо диеты, врач назначает препараты ферментов поджелудочной железы и лекарства, снижающие секрецию желудочного сока и тормозящие работу больного органа. В тяжелых случаях на первом этапе лечения больному дают глюкокортикоидные гормоны и антибиотики. Если диагноз установлен в ранние сроки (1–2-е сутки), консервативное лечение обычно приводит к выздоровлению. Но затем в течение как минимум двух лет нужно регулярно наблюдаться у хирурга и эндокринолога. Хирургическое лечение требуется только в случае прогрессирующего разрушения органа и неэффективности медикаментозного лечения.
Эх, не до жиру!
Главная часть лечения хронического панкреатита – специальная диета. Ее нужно соблюдать достаточно долгое время и после выписки из больницы. Суть лечебного питания в том, чтобы ограничивать продукты, стимулирующие секрецию поджелудочной железы, а также избегать жиров. Дело в том, что ферменты, расщепляющие в организме белки, вырабатываются благодаря работе не только поджелудочной, но еще и желудка, и кишечника. А вот усвоению жиров способствует только одна поджелудочная. Чтобы разгрузить больной орган и дать ему отдохнуть, лучше на время отказаться от жиров.
При хроническом панкреатите также запрещены все сокогонные продукты: крепкие бульоны (причем не только мясные и рыбные, но и вегетарианские), жирные сорта мяса и рыбы, жареные и копченые блюда, консервы, колбасы, грубая клетчатка (например, бобовые, капуста), острые закуски и приправы, свежий хлеб, мороженое, холодные и газированные напитки, крепкий кофе, шоколад.
Есть больному нужно дробно: не менее шести раз в день маленькими порциями. Нельзя употреблять как холодную, так и горячую пищу – только в теплом виде. Из жидкостей рекомендуются несладкий чай и минеральная вода. При сниженной секреторной функции желудка минералку надо принимать за 30 минут, при повышенной секреции – за 1,5 часа до еды.
Следует быть осторожными со свежими овощами и соками. Нередко избыточное употребление этих продуктов, особенно соков цитрусовых, может привести к нарушению выработки пищеварительных ферментов поджелудочной железой. Помимо соблюдения диеты, дополнительно требуется употреблять витамины A, C, B1, B2, B12, PP, K, фолиевую кислоту.
Главная цель пробы Манту – выяснить, присутствует ли иммунитет против туберкулеза. Выводы делаются по размеру папулы (уплотнения на месте инъекции).
Прививка от дифтерии
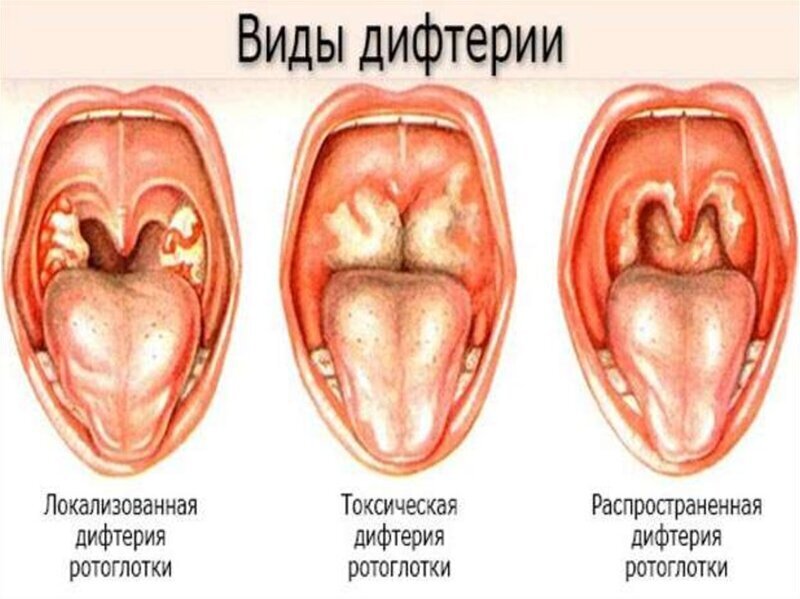
Дифтерия — инфекционное заболевание, вызываемое бактерией Corynebacterium diphtheriae. Чаще всего поражает ротоглотку, но нередко затрагивает гортань, бронхи, кожу и другие органы. Инфекция передается воздушно-капельным путем.
АКДС — адсорбированная коклюшно-дифтерийно-столбнячная вакцина, состоит из взвеси убитых коклюшных микробов и очищенных дифтерийного и столбнячного анатоксинов, сорбированных на геле гидроксида алюминия.
После проведения серии первичной иммунизации средняя продолжительность защиты от дифтерии составляет около 10 лет. Далеко не все знают, что во взрослом возрасте показана ревакцинация ассоциированным дифтерийно-столбнячным анатоксином с уменьшенным содержанием антигена (АДС-м) каждые 10 лет.
Прививка от коклюша
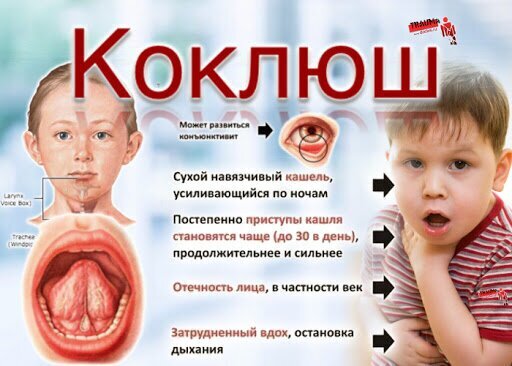
С 1957 года — введение прививки от коклюша в первый год жизни и массовая вакцинация детей СССР до 5 лет — вакцина входит в прививку АКДС
Прививка от полиомиелита
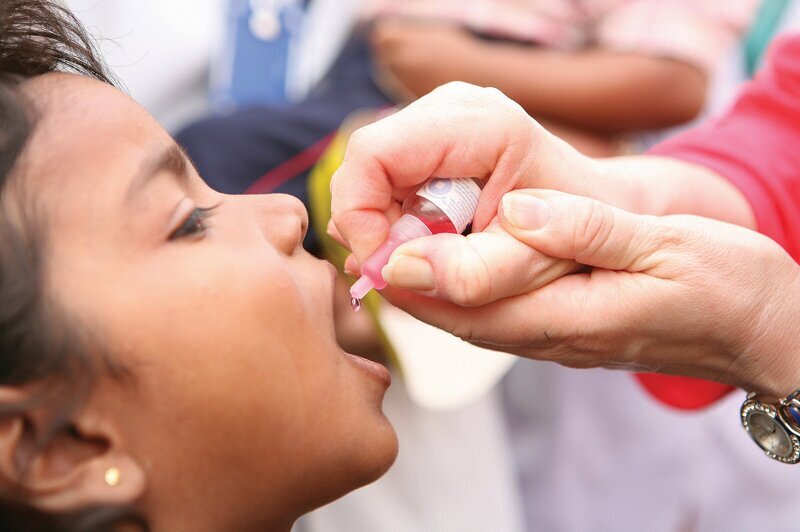
Полиомиелит — это высоко контагиозное заболевание, вызванное полиовирусом. Он поражает нервную систему и может вызвать паралич или даже смерть всего за несколько часов.
Средства от полиомиелита не существует. Полиомиелит можно предотвратить только с помощью иммунизации. Существует безопасная и эффективная вакцина от полиомиелита — оральная полиовакцина (ОПВ). ОПВ обеспечивает необходимую защиту детей от полиомиелита. В случае ее неоднократного применения она защищает ребенка пожизненно. В СССР обязательная прививка была введена в 1960–1961 годах.
Прививка от оспы
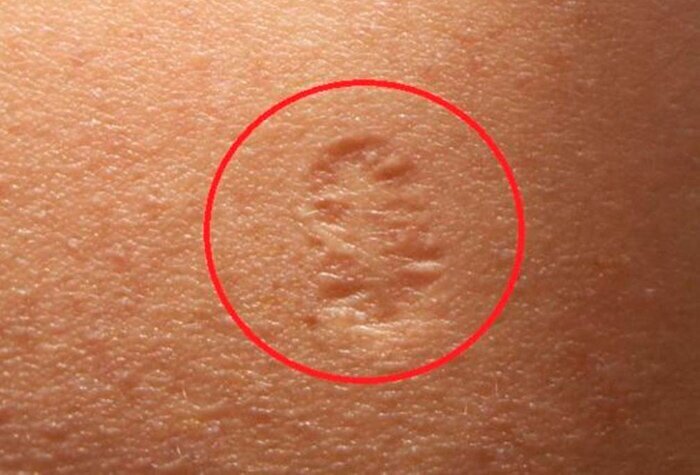
Именно шрам после прививки от оспы и объединяет людей, родившихся до 1980 года — после прививку отменили, в связи с полной победой над оспой во всем мире.
Натуральная или черная оспа — высокозаразная вирусная инфекция, особо опасная болезнь, характеризуется тяжелым течением. В 1958 году на XI сессии Всемирной ассамблеи здравоохранения было принято внесенное советской делегацией предложение о ликвидации оспы во всем мире. И путем проведения повальной вакцинации оспа была побеждена.
Прививка от оспы провоцирует возникновение шрама на коже, избежать этого нельзя. Из-за технологии вакцинации (иглой с 2 зубцами или оспопрививательным пером) и состава сыворотки шрам остается диаметром около 1 сантиметра. Летом 1978 года был зафиксирован самый последний известный случай оспы[en], который унес жизнь 40-летней Дженет Паркер, медицинского фотографа.
Прививка против столбняка

Обязательная прививка детей, включая старшеклассников, от столбняка была введена в 1967 году. Столбняк – это очень тяжелая и опасная болезнь. Даже когда лечение проводится своевременно, смертность составляет до 70% от числа заболевших.
Болезнь относят к инфекционным, ее возбудитель — палочка Clostridium tetani. Имеет острый характер протекания, в большей степени удар наносится по нервной системе.Столбнячная палочка, вернее ее споры, распространены в почве, в самой обыкновенной пыли, в морской и пресной воде. Наиболее часто они встречаются в хорошо удобренной и сырой лесной земле.
Благодаря такой распространенности столбняк имеет высокую степень опасности. Методы специфической профилактики столбняка у детей и взрослых включают в себя плановую поэтапную вакцинацию детей, которым вводят вакцину АКДС, затем каждые десять лет производится ревакцинация.
Прививка против кори
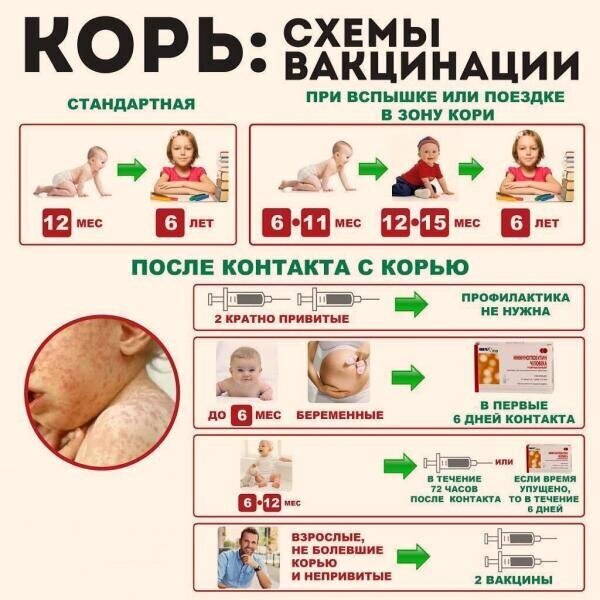
С 1968–1973 вводится массовая кампания по вакцинации против кори; с 1973 г. — плановая прививка от кори в первый год жизни.
Корь – это заболевание, вызываемое вирусом и проявляющееся в виде воспаления горла, глаз, насморка, кашля, температуры и сыпи по всему телу. Заболевание может привести к тяжелым осложнениям дыхательных путей и поражению мозга. Вакцина против кори содержит ослабленный вирус и вводится в виде подкожной инъекции.
Вакцина вводится в виде комбинированного раствора от четырех заболеваний: кори ( Measles), свинки (Mumps), краснухи (Rubella) и ветряной оспы (Varicella) или как комбинированного раствора от кори, свинки и краснухи.
Прививка от эпидемического паротита (свинки)
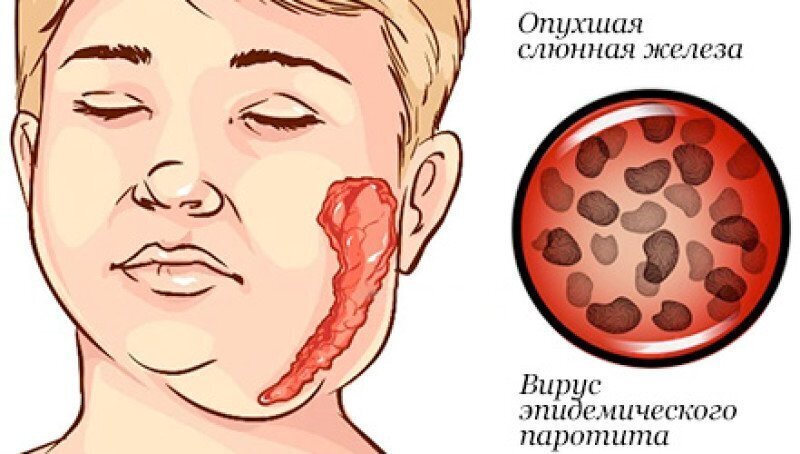
В 1980 году введение обязательной прививки от эпидемического паротита (свинки). Свинка – острое системное вирусное заболевание, которое обычно вызывает болезненное увеличение слюнных желез, как правило, околоушных. Осложнения могут включать орхит, менингоэнцефалит и панкреатит. Болезнь наиболее опасна у мальчиков в период полового созревания, в связи с возможным поражением яичек.
Прививка предоставляется в виде совмещенной вакцины от четырех заболеваний: кори (Measles), свинки (Mumps), краснухи (Rubella) и ветряной оспы (Varicella) – MMRV, или в виде совмещенной вакцины от кори, свинки и краснухи – MMR.
Обязательная прививка от краснухи, кори и гепатита B
Как правило, вакцину против вируса гепатита B вводят новорожденным и взрослым по схеме двух, трех или четырех доз. Минимального возраста для прививки не существует.
Самая частая схема включает три инъекции в течение нескольких месяцев. Вторую инъекцию следует сделать не ранее, чем через один месяц после первой, последнюю инъекцию следует ввести, по крайней мере, через два месяца после второй, но не ранее чем через четыре месяца после первой.
В настоящее время на территории РФ известны шесть вакцин против гепатита B, которые выпускаются разными производителями с использованием технологии генной модификации рекомбинантной ДНК в клетках дрожжевого микроорганизма, называемые генно-инженерными вакцинами
С 2006 введена ежегодная прививка от гриппа детям, посещающим дошкольные учреждения и начальную школу, с 2007 г. — всем ученикам школ, с 2011 г. — всем детям старше 6 месяцев.

С 2014 введена прививка от пневмококковой инфекции, начиная с первого года жизни
И последнее — американские ученые провели исследование о влиянии прививки БЦЖ на коронавирус (ссылка на исследование)
Американские эпидемиологи нашли связь между смертностью от COVID-19 в разных странах и тем, как давно и насколько широко в них применяли предназначенную для борьбы с туберкулезом вакцину БЦЖ. Они обнаружили, что вакцинация БЦЖ снизила уровень заражения вирусом.
— Вчера ВОЗ объявил пандемию коронавируса. В чем отличие пандемии от эпидемии?

— В масштабах. Пандемия охватывают практически всю планету. Но пандемия коронавируса существенно отличается от пандемий свиного и птичьего гриппа прошлых лет. Коронавирус быстро распространяется, но по осложнениям и летальности уступает пандемии того же птичьего гриппа в 2009–2010 годах. И в России летальные исходы маловероятны.
— Структура эпиднадзора в России уникальна и с нас можно брать пример. Наш эпиднадзор был создан еще при советской власти, это четко выстроенная и эффективная система защиты.
Почему мы сегодня в Европе наблюдаем такой разгул коронавируса? Да потому что там демократически, легко, несерьезно отнеслись к коронавирусу изначально, не предприняли меры по предотвращению распространения инфекции. А эпиднадзор — это не про демократию, а в чем-то про авторитарность. В распространении инфекции в Европе виноват не коварный коронавирус, а хаотичная система защиты.
— То есть выстроенная еще в советское время система эпиднадзора оказалась такой крепкой и эффективной, что и на этот раз защитит Россию?
— Да, сильные советские ученые-эпидемиологи создали крепкий фундамент, на котором мы стоим по сей день. Власть меняется, но строгость этой структуры и четкость системы остается. И приносит свои плоды.

Как только коронавирус начал распространяться в Китае, у нас уже издали постановления о создании групп быстрого реагирования, о закрытии границы с Китаем. Европа начала действовать радикально, только когда эпидемия достигла угрожающих масштабов.
— Какие конкретно российские меры вы еще считаете эффективными?
— Зоны обсервации, которые получили такую жесткую критику. Двухнедельная самоизоляция для тех, кто вернулся из неблагоприятных по коронавирусу стран ( Италия, Франция, Германия, Испания, Иран, Китай и Южная Корея). Какое еще государство даст тебе возможность сидеть две недели с оплатой больничного листа?
Это важно, чтобы не распространять заразу, чтобы не умирали люди. Режим самоизоляции действует по всей стране, но особенно актуален для крупных городов. В той же Москве больше авиа и железнодорожных узлов сообщения, чем где-либо еще в России.
Летальность болезни меньше, а медицина совершенствуется
— Конечно, нет, процент летальности намного меньше. Да, коронавирус дает высокую заболеваемость, но вероятность смертельного исхода не такая, как 50 и тем более 100 лет назад. Оказание медпомощи совсем на другом уровне, ученые изобрели много препаратов, которыми можно предотвратить осложнения и летальный исход. Да, пока нет лекарств, которые работали бы как профилактика. Но саму медицинскую помощь не сравнить с той, что была 10, 30 и, тем более, 100 лет назад. Медицина совершенствуется.
— А что касается эпидемий свиного и птичьего гриппа, картина похожа?
— И у свиного, и у птичьего гриппа было несколько вспышек. Оба вида гриппа были более заразны, чем коронавирус. Пока самая большая летальность в XXI веке была от пандемии птичьего гриппа в 2009–2010 годах, умерло почти 50% заболевших.
— В Москве можно сдать анализ на коронавирус?

В Москве с начала марта бригады врачей выезжают на дома к людям, прилетевшим из стран риска. Если есть подозрение, врачи берут мазки из зева и отвозят в лабораторию.
— Почему коронавируса до сих пор нет в Турции?
— Я полностью не владею информацией, можно предположить: так влияет климат, гены, так работает система надзора или пока подводит диагностика.
— Почему в Ухани коронавирус наконец пошел на спад?
— Потому что там сделали все, что должны были делать. В первую очередь, речь о жесткой изоляции, инфекции не дали возможности распространяться дальше.
— Почему некоторые люди от коронавируса умирают, а некоторые — выздоравливают?
— Если грубо: это естественный отбор. Люди со слабой иммунной системой хуже переносят любые вирусы и инфекции.
Первыми умирают те, кто имеет дефект в иммунной системе; пожилые, у которых иммунная система плохо работает в силу возраста. Чем старше человек, тем выше у него риск осложнений на ослабленные хроническими заболеваниями органы и системы. Профилактика нужна в первую очередь им. Как и беременным, но пока данных по заболеванию коронавирусом среди беременных и маленьких детей в России нет.
Пока вакцины нет, какую сделать прививку
— Когда нам ждать вакцину?
— Вакцина, которую протестируют на людях, а не на животных, будет минимум через полгода. А далее, чтобы организовать прививочную компанию в масштабе страны, понадобится еще 3–4 месяца.
Конечно, такая вакцина нужна. Даже если она не будет использоваться осенью, то останется как макет для вакцины на следующую эпидемию.
— Пневмококковая прививка может хоть немного помочь заболевшим коронавирусом?
— Конечно, потому что люди умирают не от самого коронавируса, а от его осложнений (если речь не идет о вирусной пневмонии, которая приводит к быстрой смерти, если вовремя не оказана помощь). Осложнения вызывают различные бактерии, патогены, первое место среди которых занимает пневмококк. И вакцина от пневмококка будет защищать от осложнений, которые будет вызывать коронавирус. Как и вакцина от менингококка.
В 2016 году была вспышка менингита со смертельными исходами, в 2020-м ожидается ее повторение. От менингита в основном умирают дети до четырех лет и люди старшего возраста.
— То есть если я хочу привить себя и свою семью, вы бы рекомендовали прививку от пневмококка?
— Конечно. Если хочешь защитить свою жизнь, сделай прививку. А уж люди из групп риска и старше 60 лет должны обязательно получать эту вакцину.
Такая прививка делается раз в жизни. Людям из групп риска через пять лет нужно сделать еще одну — другого класса.
— Но если иммунитет у ребенка и так ослаблен, а тут еще прививки дополнительные, не станет ли ему хуже?
— Прививки положительно влияют на иммунитет. Я авторитетно это заявляю, так как всю жизнь работаю в иммунологии.
— Что вы скажете про маски? Вы лично в маске в метро ездите?
— Я езжу на машине, но общественным транспортом до работы действительно лучше добираться в маске. Потому что начался сезон острых респираторных инфекций, так что маска полезна и как профилактика обычного ОРВИ.
— Что я могу конкретно сделать для себя и своих близких? Объявление пандемии должно изменить что-то лично в моем поведении?
— Нужно жить и радоваться, придерживаться простых рекомендаций, которые нам дают уже полтора месяца. Соблюдать личную гигиену, не летать в страны риска, при первых признаках болезни вызывать врача и делать, что он говорит. Не ходить на массовые мероприятия и в торговые центры. Больше от нас ничего не требуется. Как я хожу на службу и выполняю свою работу, так и вы продолжайте работать.
Наступает осень и всем, кроме тёплой одежды, зонтиков и крепкой обуви нужна другая, не менее важная защита. С наступлением холодов и мокрой погоды человеку необходима помощь от микроорганизмов, которые нас атакуют с начала осени и до глубокой весны. Самое время принять меры по защите от гриппа.
На сегодня один из предлагаемых врачами методов борьбы с вирусом - это вакцинация. Стоит ли делать прививку от гриппа? Кому она показана? Кто должен воздержаться от данной инъекции? Как правильно подойти к выбору защиты и какие меры предосторожности нужно соблюсти до и после вакцинации?
Как действует вакцина от гриппа
Прививка от одной из самых грозных инфекций, которая ежегодно уносит десятки тысяч людских жизней, не работает как лекарство. Она не спасает уже заболевших, как думают, многие. Любая прививка от гриппа - это средство, которое помогает запустить собственные защитные силы организма, помогает ему бороться с инфекцией, подготавливая его к встрече с вирусом.
Какой состав прививки от гриппа? Он может отличаться, так как вакцины могут быть:
- живые, в состав которых входят либо ослабленные микроорганизмы,либо возбудители не вызывающие заболевания, но способствующие формированию иммунитета против гриппа;
- инактивированные, то есть убитые.
Последние получают путём выращивания вируса гриппа на куриных эмбрионах, после чего их очищают от примесей и обезвреживают физическими или химическими методами (формальдегид, ультрафиолетовое излучение и так далее).
Инактивированные вакцины, в свою очередь, подразделяются:
- на цельновирионные вакцины - в их составе содержатся частицы вируса или вирионы;
- расщеплённые или очищенные, которые не содержат липидов и куриного белка;
- субъединичные, состоящие только из двух вирусных белков,участвующих в формировании иммунного ответа.
Когда делать прививку от гриппа? Зависит от вакцины. Нужно внимательно читать инструкцию, там указывают в течение какого времени вырабатывается иммунная защита. Любая прививка от гриппа способствует выработке антител в организме человека. После чего при встрече с реальным вирусом в жизни эти защитные клетки начинают действовать. Иммунитет человека быстрее справляется с гриппом и значительно легче переносит все симптомы инфекции, в том числе отсутствуют тяжёлые осложнения.
Сколько действует прививка от гриппа? Зависит от вакцины. В основном препараты защищают от вируса в течение 6 месяцев. Но некоторые защитят от гриппа минимум на девять месяцев и до года.
Почему нужна прививка от гриппа
В наше время изобретено так много средств борьбы с гриппом, почему же врачи настаивают на проведении иммунизации против этого вируса? Нужно ли делать прививку и для чего? Какие существуют доводы за и против прививки против гриппа? Чтобы ответить на эти вопросы нужно вспомнить несколько важных фактов о самом вирусе.
1. Все знают о способе передачи гриппа воздушно-капельным путём, но многие забывают, что заразиться можно даже при разговоре с больным человеком.
2. Как распространяется вирус
Инкубационный период вируса очень короткий, всего 1-2 дня, в это время симптомы отсутствуют, а микроорганизм уже активно размножается.
3. Причины повторных эпидемий гриппа - это уникальная изменчивость белков микроорганизма, поэтому люди, переболевшие одним вариантом болезни, могут заболеть практически сразу другим типом гриппа.
4. Вирус размножается молниеносно после попадания на верхние дыхательные пути. Спустя всего 8 часов, его количество увеличивается в тысячи.
5. Оптимальные сроки вакцинации от гриппа - это начало осени (сентябрь и октябрь) так как на выработку защиты нужно как минимум 2-4 недели, в январе вакцинация практически бесполезна, что нужно помнить если появилось желание привиться.
6. Болезнь приводит к многочисленным осложнениям: пневмония, заболевания почек и головного мозга, летальные исходы.
7. Если лечение начато с опозданием - оно в большинстве случаев уже неэффективно.
Нужно ли делать прививку от гриппа взрослому человеку, ведь его организм по сравнению с ребёнком легче переносит многие заболевания? Прививка нужна всем, особенно определённым категориям населения, относящимся к группе риска:
- категория часто длительно болеющих;
- люди независимо от возраста с хроническими заболеваниями внутренних органов;
- лица пожилого возраста;
- медицинские работники;
- работники детских домов, школ и садиков;
- можно ли делать прививку от гриппа при онкологии? - да, всем людям со сниженным иммунитетом она показана;
- все люди, длительно находящиеся в организованных коллективах (проживающие в общежитии, домах престарелых).
Как и где делают прививку от гриппа
Где можно сделать прививку от гриппа? Вакцинацию проводят чаще в поликлинике. Но дополнительно прививку можно сделать и в других учреждениях, где есть специальное оборудованное помещение и разрешение на проведение таких процедур:
- в медицинском кабинете детского садика или школы;
- в оборудованных кабинетах на предприятиях;
- в больницах;
- на платной основе прививку от гриппа делают в медицинских коммерческих организациях.
Как в поликлинике сделать прививку от гриппа? Если человек относится к группе риска - вакцинация планироваться должна заранее. В этом случае участковая медсестра составляет списки нуждающихся и приглашает их на прививку от гриппа во время начала сезона простуды. Человек приходит на приём, его осматривает врач, направляет на обследования, после которых если человек здоров - он направляется в процедурный кабинет на прививку.
Другой вариант, если человек обратился к врачу, чтобы сделать прививку на платной основе (то есть он не входит в группу риска). Тогда вакцину нужно приобрести за свой счёт (можно выбрать из имеющихся в поликлинике или заказать в другом медицинском учреждении), записаться на приём к врачу, который и направит на вакцинацию.
Куда делают прививку от гриппа? Введение вакцины делается подкожно или внутримышечно в дельтовидную мышцу. Подкожно вводится препарат в плечо или в подлопаточную область. Живые вакцины можно вводить интраназально.
Можно ли делать беременным прививку от гриппа
Один из важных вопросов, связанный с вакцинацией против гриппа - можно ли прививать беременных? Эта особая категория пациентов, лечение которых проводится под наблюдением. Им запрещены практически все препараты от гриппа, а прививки под запретом, ведь никто не знает, как вакцина отразится на здоровье будущего ребёнка.
Так можно ли делать беременным женщинам прививку от гриппа? На большинстве аннотаций к препаратам написана строка, что беременным можно использовать его в случае, если польза превышает предполагаемый вред будущему ребёнку. И это понятно, ведь все лекарственные и профилактические препараты не тестируются на беременных женщинах. Что касается прививки от гриппа - её разрешено делать беременным женщинам, но выбирать нужно качественную инактивированную вакцину.
Можно ли кормящей маме делать прививку от гриппа? - да, можно и необходимо. Ослабленный после родов организм женщины крайне восприимчив к инфекциям, а грипп может привести к тяжёлым последствиям, если иммунитет слаб (кормящие мамы плохо спят и много нервничают). Кроме этого, такие прививки ещё один способ защитить малыша, ведь все защитные клетки передаются ребёнку с маминым молоком.
Можно ли делать прививку от гриппа при планировании беременности? - не только можно, но и нужно. В период подготовки женщины к беременности нужно максимально защитить организм от возможных инфекций. Грипп во время беременности не только может привести к нарушению развития плода, но и к выкидышу. Поэтому прививка спасёт маму от инфекции и будущего малыша.
Прививка от гриппа в детском возрасте
Стоит ли ребёнку делать прививку от гриппа? Зачем малыша вакцинировать? Из-за распространённости и тяжести заболевания, которое грозит многочисленными осложнениями, прививка показана всем детям, особенно ослабленным и с хроническими заболеваниями. Дети тоже входят в категорию нуждающихся, поэтому их прививают бесплатно.
Но у вакцинации от гриппа совсем маленьких детей есть свои особенности, а именно:
- детей практически не прививают с рождения;
- возраст, оптимальный дляпроведения прививки от гриппа - начиная с 6 месяцев;
- большинство вакцин вводят малышам двукратно;
- прививку от гриппа делают в область бедра.
Этому есть объяснения. Мамин иммунитет действует приблизительно 6 месяцев - поэтому ребёнка прививают с полугода. Вакцину делают дважды вторую спустя месяц, чтобы иммунитет лучше сработал. Дело в том, что взрослые встречались с вирусом в естественных условиях, у них срабатывает иммунная память. У большинства маленьких детей её нет.
С какого возраста можно делать прививку от гриппа ребёнку? Большинство вакцин от гриппа детям можно делать только спустя 6 месяцев после рождения ребёнка. В редких случаях вакцинацию делают до шести месяцев, по строгим показаниям.
Почему малышей прививают, вводя препарат в область бедра? Это оптимальное место для вакцинации, если вдруг разовьётся реакция на вакцину, легче проводить реанимационные мероприятия (наложение жгута).
Важный вопрос, заботящий родителей - делать ли ребёнку прививку от гриппа в детском саду? Дети как никто нуждаются в дополнительной защите от гриппа. В скученном коллективе вероятность заболеть намного выше. Поэтому детей относят к категории часто болеющих. Как правильно защитить детсадовского малыша от болезни?
1. В идеале должны быть привиты все дети в коллективе.
2. Взрослых, проживающих на одной территории с ребёнком тоже нужно провакцинировать.
3. За три дня до предполагаемой вакцинации нужно максимально исключить контакты малыша с другими людьми, особенно, болеющими.
4. Три дня после прививки, его нельзя выводить в места с большим количеством людей (там могут оказаться больные гриппом).
Лучше если ребёнок после прививки побудет дома в течение недели. Так, снизится вероятность заболеть во время проведения вакцинации от гриппа, когда иммунитет ослаблен.
Противопоказания к прививке от гриппа
Каждая вакцина имеет строгие ограничения, список тех заболеваний и случаев, когда её вводить не стоит из-за возможного развития тяжёлых осложнений.
Какой категории людей прививка от гриппа абсолютно противопоказана?
1. Всем, у кого есть аллергия на куриный белок. Нельзя вводить только те вакцины, которые сделаны с использованием куриного белка и содержат его частицы. Об аллергии нужно предупредить врача.
2. Детский возраст до шести месяцев.
3. Если ранее были реакции на один из компонентов препарата - вакцинацию лучше не проводить.
4. Временный медотвод от прививки против гриппа получат все, кто заболел острой инфекцией или если обострилось хроническое заболевание. В этом случае нужно подождать до полного выздоровления как минимум 2-4 недели.
Онкологические заболевания, беременность, иммунодефицитные состояния не являются противопоказанием к проведению прививки. Всем, кто страдает данными заболеваниями, вакцинация, наоборот, нужна, ведь у них повышена вероятность перенести инфекцию и её осложнения в сезон простуды.
Кому нельзя делать прививку от гриппа? Ещё одна категория - это люди с начинающимися симптомами. Головная боль, лёгкая заложенность носа и ощущения болей в суставах могут быть начальными признаками гриппа. Любое незнакомое или малозначительное, на первый взгляд, проявление заболевания, является противопоказанием к проведению прививки.
Возможные реакции и осложнения
Несмотря на широкую пропаганду против проведения прививок от гриппа - это простая и надёжная защита, если правильно выполнить все условия:
- максимальный всеобщий охват прививками окружающих;
- изолировать больных, если таковые есть в доме;
- нужно постараться не сталкиваться с больными людьми, ведь на прививку нередко приходят уже заражённые сами о том не догадываясь;
- нужно узнать больше о самой прививке у медработников.
Почему может болеть рука после прививки от гриппа? Расщеплённые и субъединичные вакцины иногда дают такие реакции, но недолго. Кроме этого, болезненность в месте введения вакцины испытывают чаще впечатлительные люди. В течение 1-2 дней эта реакция проходит.
Реактогенность у прививок от гриппа (способность препарата привести к каким-либо осложнениям у человека) практически отсутствует. Но как человек отреагирует на препарат всегда зависит от индивидуальных особенностей организма.
Что может случиться после введения вакцины:
- одна из возможных реакций на прививку от гриппа - это аллергия на куриный белок или какой-либо компонент вакцины;
- от инактивированных вакцин иногда появляется местная реакция в виде инфильтрата (болезненность и покраснение в месте введения);
- одним из побочных эффектов прививки от гриппа является незначительное повышение температуры не более чем на 0,5°C, покраснение горла, что напоминает острую вирусную инфекцию и чаще характерно для живых вакцин, но все симптомы проходят самостоятельно,спустя 1-2дня.
Можно ли заболеть от прививки против гриппа? - нет, такое практически исключено. Есть только предположения, что живой вирус в исключительных случаях может мутировать и вызвать заболевание, но таких фактов не было.
Неоднократно можно услышать истории, что после вакцинации человек переболел или перенёс её очень плохо. Во время проведения прививок никто не застрахован от введения некачественной вакцины (к сожалению, об этом узнают только после вакцинации) или от встречи с уже болеющим человеком, после чего можно заболеть гриппом. Многие забывают рассказать врачу про обострение хронического заболевания.
Осложнения от прививки против гриппа официально не зарегистрированы. Любой случай тяжёлой реакции должен быть разобран. При проявлении какой-либо реакции лечение симптоматическое.
О чём нужно помнить после прививки
Справиться с последствиями помогает информированность о препарате. Кроме этого, никто не знает, как отреагирует организм на введение нового вещества. Поэтому не помешает запастись самыми необходимыми лекарствами:
- жаропонижающее;
- противоаллергическое;
- обезболивающее;
- успокоительное на случай головных болей или слишком выраженной реакции со стороны нервной системы.
Как вести себя после вакцинации?
1. Можно ли пить алкоголь после прививки от гриппа? Нет, любая нагрузка на печень запрещена (а алкоголь, острая пища и вирусные инфекции проходят через нашу главную пищеварительную железу). Лёгкое, но сбалансированное питание и отсутствие алкогольных напитков поможет легче перенести вакцинацию.
2. Не нужно есть экзотические продукты. Никто не знает, чем это окончится. Ошибочно аллергию на кусочек незнакомого фрукта можно посчитать за реакцию на прививку.
3. Старайтесь избегать людных мест и не посещайте больницы и поликлиники без особой надобности. Такое простое правило снизит вероятность встретиться с инфицированными вирусом людьми.
4. Можно ли мыться после прививки от гриппа? Это не запрещено. Но первые дни после вакцинации ванна, плавание в бассейне и в природных водоёмах временно под запретом. Длительное нахождение в ванной может привести к раздражению места введения вакцины. А в общественных местах после прививки легко заразиться. Лучше принять душ, при этом место введения инъекции нельзя растирать губкой.
Не все знают или помнят об этих правилах, но они помогают легче перенести возможные реакции.
Выбор вакцин для прививки
Сейчас поликлиники напоминают аптеки, в которых много различных препаратов одного вида, а при необходимости по желанию клиента можно заказать другие. Как не заблудиться в этом изобилии вакцин для прививок от гриппа? Самый простой выход - это проконсультироваться со специалистом о том, какая из вакцин лучше переносится. Как уже было сказано, есть несколько вариантов защиты. Какая вакцина от гриппа лучше? Все они формируют иммунную защиту от болезни. Выбирать нужно исходя из того есть ли у вас аллергия на куриный белок или уже была реакция на компоненты какого-то препарата.
В большинстве случаев непереносимость препарата обусловлена нарушением правил вакцинации и поведения самого человека. В идеальных условиях все вакцины переносятся неплохо.
Нужна ли прививка от гриппа? Да нужна, особенно тем категориям населения, которые входят в группу риска. Вакцинация важна для тех, кто не хочет находиться долго на больничном. Как справится с последствиями прививки от гриппа? Лучше всего не допустить их, о чём нужно побеспокоиться заранее, пообщавшись с лечащим врачом.
| Версия для печати | Версия для MS Word | Эпидемиологический надзор |
(c) Управление Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Ямало-Ненецкому автономному округу, 2006-2020 г.
Адрес: 629000, г. Салехард, ул. Титова, д. 10
Читайте также:


