Рубелла вирус что это такое у детей
Инфицирование вирусом краснухи особенно опасно для женщины во время беременности. Это заболевание может вызвать тяжелые аномалии развития у будущего ребенка. Поэтому врачи рекомендуют будущим матерям сделать анализ на антитела к возбудителю краснухи - вирусу Rubella. Это исследование также назначают женщинам, планирующим беременность, чтобы определить необходимость вакцинации. В расшифровке теста может быть указано: "Anti-Rubella-IgG положительный". Что это значит? Свидетельствует ли это о наличии иммунитета к краснухе? На эти вопросы мы ответим в статье.
Что такое краснуха
Краснуха - это инфекционное заболевание, возбудителем которого является вирус Rubella. Чаще всего эта патология отмечается у детей. Однако краснухой болеют и взрослые люди, они переносят эту болезнь особенно тяжело. Вирус передается воздушно-капельным путем, а также через плаценту от матери к плоду.
Появлению первых признаков болезни предшествует инкубационный период, он продолжается от 11 до 24 дней. Затем у пациента ухудшается общее самочувствие: повышается температура, возникает слабость, ломота в суставах и увеличение лимфоузлов.
На вторые сутки болезни на теле появляются мелкие высыпания красного цвета. Пятна покрывают лицо, поясницу и конечности. Выздоровление обычно наступает через 7 - 10 дней после появления первых симптомов. После заболевания у человека формируется стойкий пожизненный иммунитет к вирусу Rubella.
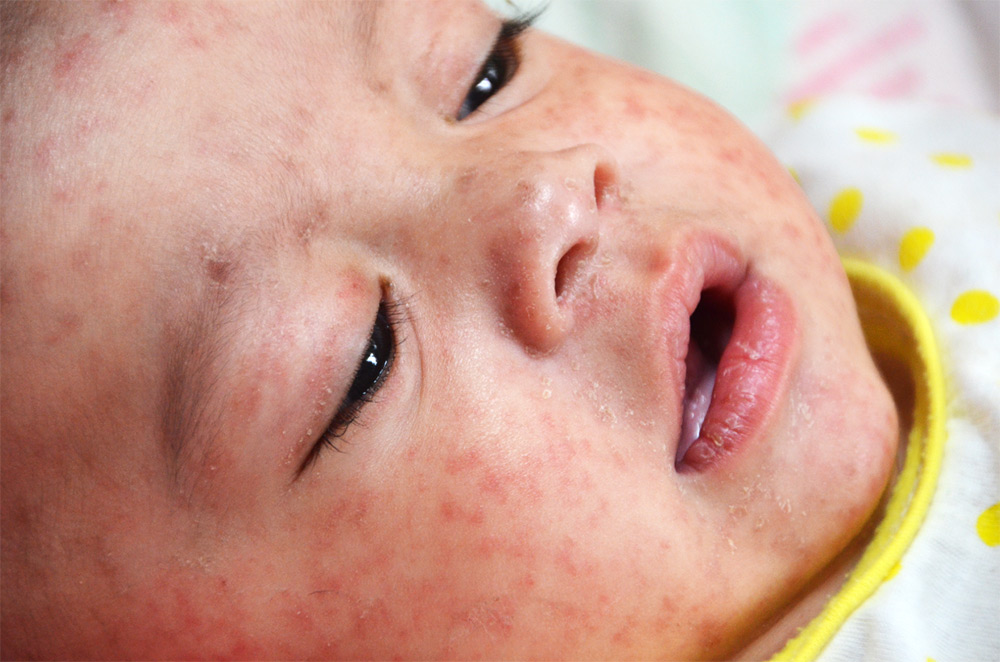
Как уже упоминалось, краснуха представляет большую опасность для беременных женщин. Очень часто происходит внутриутробное заражение плода. Это приводит к тяжелым порокам сердца, микроцефалии и врожденной умственной отсталости у будущего ребенка.
Иммуноглобулины
После проникновения в организм вируса краснухи иммунная система вырабатывает антитела (иммуноглобулины). Они подразделяются на 2 класса - G и M.
Антитела класса G к краснухе (Anti-Rubella-IgG) начинают вырабатываться через 21 - 28 дней после начала заболевания, когда острые проявления патологии уже исчезли. Иммуноглобулины этой группы остаются в организме переболевшего человека на протяжении всей жизни, благодаря им формируется устойчивый естественный иммунитет к вирусу.
Иммуноглобулины M начинают вырабатываться в первые сутки болезни. Их максимальное продуцирование отмечается на 14 - 21 день. Через 6 - 8 недель после начала заболевания их образование прекращается. В крови остаются только антитела группы G.
Выявить наличие антител помогает специальный анализ крови. В биоматериале определяют концентрацию иммуноглобулинов G. Что означает положительный Anti-Rubella-IgG в расшифровке анализа? Такой результат свидетельствует о том, что уровень иммуноглобулинов достаточен для формирования стойкого иммунитета.
Показания к анализу
Исследование крови на Anti-Rubella-IgG назначают для выявления иммунитета к возбудителю краснухи. Оно показано в следующих случаях:
- во время беременности;
- перед прививкой от краснухи;
- при планировании беременности.
Этот анализ позволяет определить показания к проведению вакцинации.

Подготовка
Чтобы данные анализа были достоверными, необходимо тщательно подготовиться к исследованию. Перед проведением теста нужно соблюдать следующие правила:
- Перед взятием крови необходимо воздерживаться от еды в течение 8 часов.
- За двое - трое суток до анализа нужно прекратить употреблять спиртные напитки и жирную еду.
- За 1 час до забора крови следует отказаться от курения.
Не рекомендуется сдавать кровь на антитела к краснухе сразу после флюорографии, рентгена, УЗИ-обследования и физиопроцедур.
Как делают тест
На исследование берут кровь из вены. Биоматериал отправляют в лабораторию и исследуют серологическим или иммуноферментным методом.
Серологический способ в наши дни применяется все реже и реже. Он довольно часто дает ложные результаты. Кроме этого, при таком способе изучения биоматериала довольно трудно определить класс антител.
Поэтому в настоящее время чаще всего используют иммуноферментный метод. Он дает достоверные результаты в 97 - 98 %.
Расшифровка
В расшифровке анализа может быть указана следующая концентрация антител класса G к вирусу Rubella:
- Меньше 5 МЕ/мл. Такой результат считается отрицательным. Уровень антител недостаточен для наличия иммунитета.
- От 5 до 9,9 МЕ. Это сомнительный результат теста. Его также называют "серой зоной". Рекомендуется пересдать анализ.
- От 10 МЕ/мл и более. В этом случае врачи говорят о положительном Anti-Rubella-IgG. Что это значит? Такие данные указывают на достаточно высокую концентрацию антител. У человека уже сформирован иммунитет к возбудителю краснухи.
Очень часто при проведении этой пробы в крови определяют не только антитела класса G, но и иммуноглобулины классы M. Выявление их уровня очень важно для правильной интерпретации результатов анализа. Рассмотрим эти данные более подробно:
- IgG и IGM отрицательные. Пациент никогда ранее не болел краснухой и не был вакцинирован.
- Отрицательный IgM и положительный Anti-Rubella-IgG. Что это значит? Такой результат говорит о том, что человек болел краснухой в прошлом, но в данный момент здоров. У него есть иммунитет против вируса. Такие результаты отмечаются и у пациентов, прошедших вакцинацию.
- Положительный IgM и отрицательный IgG. Такие результаты свидетельствуют о том, что человек болен краснухой.
- Положительные Anti-Rubella-IgG и IgM. Если в крови присутствуют оба класса антител, то это указывает на то, что человек совсем недавно перенес краснуху. Такой результат обычно отмечается через 3 - 8 недель после появления первых признаков болезни.
Необходимость вакцинации
Если выявляется положительный Anti-Rubella-IgG при планировании беременности, то пациентка не нуждается в вакцинации. У нее уже сформирован иммунитет против краснухи. Однако при этом важно обращать внимание на показатели иммуноглобулинов M. Если эти антитела присутствуют в крови, то это говорит о наличии заболевания. В этом случае следует пройти курс лечения против краснухи.
Если в период планирования беременности анализ не выявил наличия антител G и M, то это говорит об отсутствии иммунитета. В этом случае женщине рекомендуется сделать прививку от краснухи. Зачатие допускается не ранее 3 месяцев после вакцинации.
Положительный Anti-Rubella-IgG при беременности говорит о том, что женщина переболела краснухой в прошлом или была вакцинирована. Ей можно не опасаться заражения. Однако если при этом в анализе присутствуют антитела класса M, то это указывает на то, что пациентка больна краснухой. Ей необходимо пройти курс лечения. Так как это заболевание крайне опасно для плода, то нередко врачи рекомендуют прервать беременность.
Если же у беременной женщины отсутствуют антитела к Rubella, то это говорит о том, что ее организм беззащитен перед вирусом краснухи. Делать вакцинацию в период вынашивания плода категорически противопоказано. В этом случае нужно соблюдать большую осторожность и избегать контактов с больными краснухой людьми.
Бывают случаи, когда у человека никогда раньше не была диагностирована краснуха, однако в крови определяется положительный Anti-Rubella-IgG. Что это значит? Вероятнее всего, пациент перенес краснуху в стертой форме, и заболевание у него не было выявлено. Также человек может не помнить о том, что ему была сделана прививка от краснухи в раннем детстве. В любом случае такой результат анализа однозначно указывает на наличие стойкого иммунитета.

Rubella virus — патогенный микроорганизм, вызывающий заболевание с относительно легким течением, которое редко осложняется серьезными процессами. Маленькие дети быстро выздоравливают без применения медикаментозных средств. Детский организм сам справляется с инфекцией. Краснуха представляет большую опасность для организма беременных женщин, а точнее — для плода. Rubella относится к репродуктивно значимым инфекциям. Будущие матери, заразившись Rubella virus, могут потерять ребенка. Наиболее опасно инфицирование в начале гестации, когда происходит закладка всех внутренних органов плода. Rubella virus нередко становится причиной самопроизвольного аборта, мертворождения, формирования аномалий и пороков, задерживающих психофизическое развитие детей.
Тестирование на противокраснушные антитела проводятся для:
- Диагностирования острой инфекции,
- Подтверждения перенесенной ранее краснухи,
- Выявления лиц, не имевших контакта с Rubella virus.
IgG – признак сформировавшегося стойкого иммунитета к краснухе, сохраняющегося до конца жизни и предупреждающего повторное инфицирование.
ВОЗ проводит мероприятия по борьбе с краснухой, целью которых является снижение уровня заболеваемости и полная ликвидация инфекции.
Этиопатогенез и эпидпроцесс
Этиопатогенетические и эпидемиологические особенности инфекции в настоящее время хорошо изучены и точно определены. Краснуха относится к группе детских заболеваний. Именно этот контингент населения легче всего переносит патологию и быстро выздоравливает без развития негативных последствий. Взрослые лица тоже болеют краснухой, но намного реже. Болезнь у них протекает тяжело и часто заканчивается неблагоприятно.

Rubella virus — опасный микроорганизм, резистентный к гипотермии и чувствительный к высушиванию, нагреванию, дезинфектантам, ультрафиолету и химическим веществам. Чтобы произошло заражение, необходим тесный и долгий контакт здорового человека с больным. Это связано с абсолютной неустойчивостью микроба во внешней среде.
Источником Rubella virus является инфицированный человек. Он выделяют микробы во время чихания, кашля, разговора. Этот процесс протекает максимально активно за 7 дней до первых высыпаний, в разгар болезни и в течение 5 дней после исчезновения последних элементов. Основной путь распространения приобретенной инфекции – аэрогенный. Возможно заражение в результате прямого контакта здорового и больного человека, даже если у него отсутствуют явные клинические признаки. Контактно-бытовой путь реализуется при пользовании общей посудой или игрушками. В эпидемическом отношении этот способ заражения не является значимым.
Врожденная краснуха передается трансплацентарным путем через кровь от инфицированной матери плоду. Rubella virus поражает эндотелиальную оболочку плацентарных капилляров, что приводит к гипоксии плода, подавлению митотической активности эмбриональных клеток, генерализации инфекции и развитию мультисистемной патологии.

Краснуха отличается высокой и общей восприимчивостью. Чаще всего болезнь регистрируется у детей 3-4 лет. Группу риска также составляют:
- Члены многодетных семей,
- Медики,
- Воспитатели, учителя и их помощники,
- Лица, не болевшие краснухой и не привитые.
Вспышки краснухи регистрируются в коллективах, преимущественно детских. Чаще всего заражаются ученики одного класса и школы, воспитанники одной группы, участники клуба по интересам, посетители спортивного заведения. Постоянный и тесный контакт является причиной заражения всех, у кого нет иммунитета к Rubella virus .
Особое внимание медиков обращено на состояние беременных женщин. В начале прошлого века ученые увидели тесную взаимосвязь между врожденными пороками зрительного анализатора у ребенка и краснухой, которую при беременности перенесла его мать. На сегодняшний день доказано, что вирусы проникают через трансплацентарный барьер и поражают внутренние структуры плода.
Патогенетические звенья инфекции:
- Внедрение возбудителя в организм,
- Фиксация его на слизистой оболочке респираторного тракта,
- Проникновение микробов в регионарные лимфоузлы,
- Иих размножение и накопление,
- Вирусемия — циркуляция вирусов в кровяном русле,
- Поражение других лимфоузлов и кожи.
Клиническая картина
В развитии краснухи, как и любого другого инфекционного процесса, выделяют 4 периода- инкубационный, продромальный, разгара и реконвалесценции.
- Инкубация — спокойный период для больного, но очень опасный для окружающих. Длится он в среднем три недели. В это время отсутствуют любые клинические проявления. Инфицированный человек чувствует себя хорошо и не подозревает о болезни. При этом вирус, внедрившись в организм, активно размножается, распространяется и начинает выделяться во внешнюю среду. Так происходит заражение окружающих лиц.
- Продромальный период длится трое суток и проявляется общими интоксикационными и катаральными симптомами: лихорадкой, ознобом, вялостью, разбитостью, артралгией и миалгией, мигренью, регионарным лимфаденитом, ринитом, слезотечением и светобоязнью, кашлем, болью в горле, гиперемией зева, раздражением конъюнктивы. Пациенты обычно воспринимают данное состояние и свои субъективные ощущения, как начало гриппа или простуды. У детей появляются предвестники сыпи: изменяется характер стула, они отказываются от еды, плохо спят и часто плачут. При этом катаральные явления часто отсутствуют.
![]()
Разгар болезни характеризуется кожным зудом и появлением на коже красных пятен, последовательно покрывающих голову, туловище, конечности. Они не сливаются друг с другом, а располагаются отдельно. Размер каждого элемента составляет 5 мм. Сыпь не возвышается над кожей и не сопровождается неприятными ощущениями — дискомфортом или болью. Она сохраняется 2-3 дня и постепенно проходит. Кожный покров вокруг высыпаний не повреждается и не изменяется внешне. Отличительный признак экзантемы при краснухе — отсутствие пятен на подошвах и ладонях. Период высыпаний характеризуется стойким субфебрилитетом, полилимфаденитом, симптомами диспепсии и умеренной гепатоспленомегалией. У взрослых клинические проявления выражены сильнее – отмечаются более яркие симптомы катара, сыпь обильная и сливная, развивается полиартрит.- Через 10-15 дней от начало болезни наступает полное выздоровление.

фото: сыпь при краснухе
Осложнения краснухи обусловлены вторичным бактериальным инфицированием организма. У больным в результате резкого снижения иммунитета развивается воспаление легких, острый тонзиллит, средний отит. Известны случаи формирования аутоиммунных процессов у лиц, перенесших краснуху. Инфекция осложняет артритом или тромбоцитопенической пурпурой. Rubella virus в особо тяжких случаях может поражать ЦНС и ткани мозга с развитием энцефалита, менингоэнцефалита, энцефаломиелита.
Диагностический процесс
Чтобы не ошибиться с постановкой диагноза, специалистам необходимо проанализировать имеющиеся у больного признаки инфекции и собрать эпиданамнез. Поскольку патология может протекать без характерных симптомов, врачи при проведении диагностики больше ориентируются на результаты лабораторных испытаний. В крови больных определяют уровень противокраснушных антител.
IgM и IgG — антитела, обладающие способностью избирательно связываться с конкретными видами антигенов. Это важный инструмент иммунной системы, который защищает организм человека от чужеродных или потенциально опасных веществ, проникающих извне. IgM вырабатываются в начальной стадии заболевания. При обострении воспалительного процесса их концентрация в сыворотке крови стремительно возрастает. IgG появляются несколько позже — после первых элементов сыпи. Эти антитела обеспечивают организму вторичный иммунитет. Уровень каждого типа антител и их соотношение — основные критерии для постановки диагноза.

IgM определяются в иммунограмме в первые сутки болезни. Их уровень постепенно нарастает, становится максимальным к 20 дню и резко снижается к концу второго месяца. Anti-Rubella-IgG активно продуцируются с 21 дня болезни, когда симптомы острой стадии полностью проходят. Они пожизненно оказывают свое защитное действие. У новорожденных IgG без IgM являются признаком внутриутробного перехода этих антител от матери. Они защищают организм младенца от инфекции в первые полгода жизни. Высокий уровень IgM у детей — показатель заражения в процессе эмбриогенеза.
- Лицам с проявлениями инфекции,
- Женщинам перед зачатием для определения необходимости вакцинации,
- Всем беременным,
- Новорожденным с врожденными аномалиями развития,
- Медицинским работникам.
Интерпретация результатов:
- IgG+ и IgM– указывают на наличие в организме сформированного иммунитета к краснухе, обусловленного вакцинацией или перенесенной болезнью. IgG+ также являются признаком продолжающейся инфекции. Чтобы разобраться, необходимо выполнить ИФА повторно. Если уровень антител нарастает, значит, произошла хронизация процесса, требующая лечения. Если количество IgG+ остается прежним или уменьшается, человек надежно защищен. Положительный Anti-Rubella-IgG — показатель сформировавшего стойкого иммунитета.
- IgM+ и IgG- – признаки острого течения инфекции, указывающие на активную борьбу макроорганизма с микробами. Больным назначают лечение, женщинам запрещают беременеть течение 3 месяцев, а тем, кто уже находится в положении, советуют прервать беременность.
- IgG+ и JgM+ означают, что инфекция была перенесена совсем недавно — полтора или два месяца назад.
- IgG- и JgM- — отсутствие антител в крови, требующее проведения вакцинации. Ставить прививку беременным женщинам запрещено. Им необходимо самостоятельно защищать свой организм от Rubella virus. Следует быть осторожной и по возможности не контактировать с инфицированными людьми. С профилактической целью рекомендован прием иммуноглобулина. Беременные обязаны регулярно посещать женскую консультацию и проходить контрольные обследования.

возможные результаты анализа и их расшифровка
Антитела к краснухе определяют не только качественно, но и количественно. Этот метод проводится крайне редко, и его результаты интерпретируются по-иному. Количество IgG менее 5 МЕ/мл считается недостаточным для того, чтобы в организме сформировался оптимальный уровень иммунной защиты. IgG в пределах 5-9,9 МЕ/мл является сомнительным значением, анализ следует пересдать. IgG более 10 МЕ/мл — положительное значение, указывающее на высокий уровень защиты от инфекции.
Обследование на краснуху должно быть комплексным. К прочим методам диагностики, имеющим вспомогательное значение, относятся: гемограмма, анализы урины, УЗИ плода, исследование амниотической жидкости и прочие. Картина крови неспецифична. Она показывает лимфоцитоз, лейкопению, повышение СОЭ. Самым информативным, точным и быстрым анализом является ПЦР. Этот метод позволяет обнаружить РНК Rubella virus в испытуемом образце, взятом от больного. При подозрении на развитие осложнений проводят рентгенографию легких, электроэнцефалографию, реоэнцефалографию.
Лечебные процедуры
Целью лечебных мероприятий при краснухе является ликвидация неприятных симптомов — лихорадки, зуда кожи, цефалгии. Этиотропная терапия инфекции не разработана. Вирус элиминируется из организма больного благодаря формированию стойкого иммунного ответа. Это приводит к самостоятельному выздоровлению пациента. Дети легко справляются с недугом без медикаментозного воздействия. Им назначают лишь постельный режим и обильное питье. Взрослым и подросткам с тяжелыми формами краснухи требуется симптоматическая и патогенетическая терапия.
Больным назначают полный покой и следующие группы препаратов:
Гормонотерапию проводят в запущенных случаях, когда у больного имеются стойкие и не проходящие симптомы заболевания, или же развились тяжелые осложнения вирусной инфекции. Если высыпания на коже зудят и причиняют больному дискомфорт, следует использовать местные средства — гели, кремы, мази и растворы. Патогенетическое лечение заключается в проведении дезинтоксикации, применении жаропонижающих и седативных средств. Врожденная краснуха относится к неизлечимым недугам.
Предупреждение и прогнозирование инфекции
Патология обычно заканчивается выздоровлением и имеет благоприятный прогноз. Краснухой болеют преимущественно дети, которые легко переносят инфекцию. Если заболевание развивается у взрослых, прогноз становится неоднозначным. Он зависит от формы и типа недуга, состояния макроорганизма. У одних лиц болезнь протекает бессимптомно и быстро, у других — тяжело и с осложнениями. Летальность обусловлена серьезными последствиями — энцефалитом, поражением ЦНС и скелета. Врожденная краснуха приводит к глухоте, слепоте, порокам внутренних органов, которые не восстанавливаются.
Специфическая профилактика краснухи заключается в массовой иммунизации населения, которая проводится в соответствии с Национальным календарем прививок. Применяют живую ослабленную ассоциированную вакцину от кори, паротита и краснухи. Допускается введение противокраснушных моновакцин от rubella virus. Прививку ставят годовалым малышам, а затем их ревакцинируют в 6 лет.
Для проведения экстренных профилактических мероприятий используют иммуноглобулин против краснухи, который вводят детям и беременным женщинам, контактировавшим с больными.
Неспецифические меры профилактики:
- Изоляция больных,
- Защита организма от сквозняков и переохлаждения,
- Исключение контактов с больными людьми,
- Соблюдение правил личной гигиены,
- Укрепление иммунитета,
- Здоровый образ жизни,
- Санитарно-просветительская работа о важности прививки.
Эти предупреждающие меры малорезультативны без вакцинации, поскольку инфекция клинически проявляется не сразу, а вирус быстро распространяется до изоляции больного. Именно поэтому иммунизация взрослых и детей является основным способом защиты от Rubella. В настоящее время в нашей стране привито от краснухи около 90% населения.
Rubella virus вызывает краснуху – острое вирусное инфекционное заболевание, поражающее в основном детей, в редких случаях взрослых. Наибольшую опасность оно представляет для беременных женщин, так как может привести к тяжелым врождённым порокам развития ребенка, возможна даже внутриутробная гибель плода. Поэтому определение антител к вирусу краснухи очень важно при планировании беременности. Оно может свидетельствовать о наличии иммунитета к данному вирусу или о перенесенном заболевании.
Антитела класса IgG к вирусу краснухи.
Синонимы английские
Rubella antibodies, IgG, german measles specific IgG, antirubella-IgG.
Твердофазный хемилюминесцентный иммуноферментный анализ ("сэндвич"-метод).
МЕ/мл (международная единица на миллилитр).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Этот анализ позволяет выявить в крови антитела к краснухе. Они вырабатываются в ответ на заражение вирусом. Есть два типа антител: IgM и IgG. Выработка антител IgG занимает немного больше времени, чем антител IgM, но, как только она происходит, антитела остаются в крови на всю жизнь, предохраняя человека от повторного заражения. Наличие антител IgG может свидетельствовать об уже перенесенной краснухе или о том, что вакцина против краснухи обеспечивает необходимую защиту.
Краснуха передается воздушно-капельным путем и обычно проявляется в легкой форме в виде мелкой красной сыпи, которая возникает на лице и шее, а затем спускается на туловище и конечности, прежде чем исчезнуть через несколько дней, хотя возможны такие симптомы, как повышенная температура, увеличение лимфатических узлов, насморк, покраснение глаз и боли в суставах.
Все же у большинства пациентов краснуха проходит в течение нескольких дней без какого-либо специального лечения и не вызывает дальнейших проблем со здоровьем. Главной опасностью является контакт беременной женщины с вирусом краснухи в первый раз в течение первого триместра беременности – развивающийся плод наиболее уязвим для краснухи именно в это время. Если вирус передастся от матери плоду, то может послужить причиной выкидыша, рождения мертвого плода и/или развития синдрома врождённой краснухи (СВК) – группы серьезных пороков развития, которые способны вызывать задержку развития, умственную отсталость, глухоту, катаракту, микроцефалию, проблемы с печенью и пороки сердца.
Для чего используется исследование?
- Чтобы проверить иммунитет к вирусу краснухи.
- Для обнаружения инфекций, в том числе перенесенных в прошлом.
- Чтобы выявить тех, кто никогда не подвергался воздействию вируса, и тех, кто не был вакцинирован.
- Чтобы убедиться в наличии достаточного для защиты от инфекции количества антител против краснухи у беременных женщин (или у тех, кто только планирует беременность).
Когда назначается исследование?
- При планировании или ведении беременности.
- Если необходима проверка иммунитета против краснухи.
- Когда у беременной женщины выявляются лихорадка и сыпь и/или другие симптомы краснухи. Поскольку многие заболевания вызывают сходные симптомы, врач должен назначить те исследования, которые помогут подтвердить именно этот диагноз.
- Если у младенца обнаруживаются врождённые пороки развития (потеря слуха, сердечно-сосудистые нарушения, катаракта, заболевания центральной нервной системы), которые могут быть связаны с СВК, или если у его матери во время беременности была диагностирована краснуха.
Так как выработка антител IgG к краснухе занимает некоторое время после заражения, врач может назначить анализы повторно через 2-3 недели, чтобы посмотреть, выявятся ли антитела (если они изначально отсутствовали), или оценить, растет или снижается их уровень со временем.
Что означают результаты?
Концентрация: 0 - 10 МЕ/мл.
- Отсутствие стойкого иммунитета к вирусу краснухи.
- Недавнее инфицирование (не выработался иммунный ответ).
- Текущая или перенесенная краснуха.
- Наличие иммунитета к вирусу краснухи.
Наличие антител IgG при отсутствии антител IgM
- Воздействие вируса или вакцинация, а также наличие иммунитета к вирусу краснухи.
Наличие антител IgG при отсутствии антител IgM у новорождённого
- Антитела IgG перешли к нему от матери в утробе, и они могут защитить его от заболевания краснухой в течение первых шести месяцев жизни.
Присутствие антител IgG вместе с антителами IgM
- Недавнее инфицирование вирусом краснухи.
- Обследование на краснуху обязательно должно быть комплексным, т. е. включать в себя, кроме теста на Rubella virus, IgG, и другие анализы.
- Данное исследование рекомендовано в первую очередь при планировании беременности.
- У взрослых заболевание краснухой протекает зачастую в более тяжелой форме, чем у детей.
- При отсутствии антител IgG и IgM у невакцинированного человека рекомендуется вакцинация.
Кто назначает исследование?
Гинеколог, инфекционист, терапевт, педиатр.

Краснуха у детей, заболевание вирусного характера. Характеризуется появлением сыпи по всему телу, от которой все спасаются зеленкой. Заболевание охватывает не только детей, но и взрослых.
На латинском языке ее называют третьей болезнью (rubella). История подсказывает, что когда составлялся список детских болезней с высыпаниями по телу, это заболевание стояло на третьем месте. Рубелла относится к заболеваниям, которыми болеет большая часть человечества.
Учитывая легкое течение приобретенного заболевания, эта патология к середине прошлого века не вызвала должной настороженности у врачей. Лишь после установления связи краснухи с врожденной катарактой у детей, в 1942 году австралийским врачом Н.М. Греггом, она стала активно изучаться.
Все дело в том, что если женщина в первые месяцы беременности заразится вирусом рубеллы, это может спровоцировать у будущего ребенка серьезные врожденные пороки.
Впоследствии, были получены убедительные доказательства, которые связывали эту инфекцию с антенатальной гибелью и другими недостатками развития плода. В 1971 году рубелла вместе с другими опасными для плода инфекциями, вошла в так называемую группу TORCH.
Сейчас в большинстве стран Западной Европы, США, Канаде болезнь эта встречается редко. А в странах СНГ уровень заболеваемости этим недугом остается достаточно высоким. Всего на страны СНГ приходится более 80% от всех случаев краснухи, зарегистрированных в Европе.
Краснуха у детей симптомы, диагностика, лечение
Причины возникновения болезни кроются в контакте с больным человеком. У больного вирус скапливается в слизистой носа и во время разговора и чихания он выделяет их в окружающий воздух, которым дышат находящиеся рядом люди.
Вирусоносителем может являться как человек с приобретенной формой рубеллы, так и с врожденной. С приобретенной формой человек опасен за неделю, до появления первых признаков сыпи и еще неделю уже после очищения кожи от сыпи. Заражение в основном происходит через воздушную среду: во время резких разговоров, чихания, кашля, глубоких вдохов и выдохов.
С врожденной болезнью дети являются опасными носителями вируса до трех лет. В медицинской литературе описаны редкие случаи, когда дети выделяли вирус до совершеннолетия. Врожденной формой плод заражается трансплацентарным путем, то есть, через плаценту матери.Посмотрите видео Елены Малышевой:
Заражаются, как правило люди в местах скученности и наибольшего скопления. Это может быть общественный транспорт, магазины, места отдыха, работы и учебы. Статистические данные отмечают, что во время эпидемического роста заболевания в группе риска находятся не только дети маленькие, но и старшие возрастные группы детей, подростки и молодые люди, в частности женщины репродуктивного возраста.
Считается, что большинство подростков и взрослых людей невосприимчивы к краснухе, поскольку переносят эту инфекцию в детском возрасте.
Наибольшую опасность, представляет рубелла, перенесенная женщиной до 12-го и после 30-й недели берем. Такие женщины передают инфекцию ребенку в 80 и 100% случаев. Риск поражения плода вирусами остается достаточно высоким и в другие сроки беременности. Признаки врожденной краснухи обнаруживают у 54 % новорожденных, если мать перенесла эту инфекцию с 13-ую по 16-ую недели.
Возбудители болезни проникают в организм плода по кровеносной системе матери, преодолевая плацентарный барьер. Причем иммунная система матери не способна защитить плод от инфицирования. Материнские антитела не проникают сквозь плаценту.
Достигнув плаценты, вирусы легко проникают сквозь нее, вызывая при этом очаговые некрозы эндотелия кровеносных сосудов и эпителия ворсин хориона. Вследствие поражения сосудов плаценты возникает хроническая гипоксия (недостаточное поступление крови к плоду).
Попав в организм эмбриона, вирусы начинают активно размножаться и вызывают торможение их митотической активности и хромосомные изменения. Иммунитет плода также неспособен ограничить репродукцию вирусов, особенно в первые 12 недель.
Инфицирование эмбриона с 3-го по 12-ю неделю беременности почти всегда приводит развитию патологий — мозга, сердца, органов зрения, органов слуха. Посмотрите видео, вирусолог рассказывает про краснуху:
Признаки краснухи у детей. Заболевание, приобретенное ребенком в утробе матери, вызывает в его развитии тяжелые формы сопутствующих болезней, часто комбинированными дефектами развития, в виде:
- Помутнения хрусталика или катаракты,
- Порока сердца разной выраженности (со стенозом артерии легочной, незаращением протока артериального или поражением перегородки или клапана),
- Глухоты, полной или частичной, причем глухота может проявляться не сразу,
- Опорно-двигательного аппарата – остеопороз трубчатых костей;
- Гидроцефалии и незаращении твердого и мягкого нёба.
- Нервной системы – микроцефалии, менингоэнцефалита, нарушения сознания, речи и психомоторных реакций, задержка умственного развития, судорожный синдром;
- Эндокринной системы – сахарного и несахарного диабета, гипотериоза, тиреоидита, дефицита гормона роста;
- Мочеполовой системы – крипторхизма, гидроцеле, двудольные почки;
- Пищеварительного тракта и органов полости брюшной — пилоростеноз, гепатит, гепатоспленомегалия.
Кроме перечисленных нарушений, признаками синдрома врожденной рубеллы является низкая масса тела ребенка при рождении, гемолитическая анемия, интерстициальная пневмония, паховая грыжа.
Могут возникать и другие патологии, которые в момент рождения ребенка определить просто невозможно и они дают о себе знать гораздо позже, допустим, склерозирующий подростковый панэнцефалит, нарушающий интеллект и двигательные реакции.

В других случаях, женщина совсем не может выносить своего ребенка, бывает, что он замирает в утробе матери.
Статистические данные ВОЗ утверждают, что рубелла приводит к инвалидности 300000 детей. Российские ученые отмечают, что краснуха диагностируется у 66,7 % детей с врожденными пороками сердца, в 75 % – с патологией нервной системы, у 60 % – с аномалиями костей.
Стойкие дефекты развития выявляются примерно в 17 % младенцев, инфицированных между 13-м и 16-й неделей беременности.
Вирусы попадают в воздушную среду с микрочастицами слизи и мокротой, выделяющихся из верхних органов дыхания. Начальная стадия заболевания протекает скрыто. При типичном течении, инфицированный человек начинает выделять возбудителей за 7-10 суток до возникновения сыпи.
Наиболее интенсивно распространяются они из организма болеющего человека, в первые пять суток периода высыпаний. Выделение возбудителей прекращается через две-три недели от начала сыпи.
Вирусы краснухи не присутствуют на слизистых оболочках репродуктивных органов женщины, что исключает вероятность заражения плода при рождении, проходя через родовые пути.
При инфицировании матери, сразу после родов, путь передачи возбудителей может реализоваться в раннем периоде жизни малыша. Инфицирование ребенка происходит капельным или контактно бытовым (через пустышки, соски, при попадании возбудителя на соски груди матери) путями, что запускает процесс инкубации приобретенного заболевания.
Основной механизм распространения краснухи — воздушно-капельный. Инфицирование также может распространяться контактно-бытовым путем, который реализуется значительно реже, преимущественно в детских садах и школах, через предметы обихода и игрушки.
Чаще всего возбудителями рубеллы заболевают дети дошкольного возраста, школьники, подростки, и социально активное взрослое население. Особенно дети в возрасте от двух до девяти лет. У детей первых двух-трех лет жизни, не посещающих ДДУ (детское дошкольное учреждение), риск инфицирования снижается, по сравнению с детьми старшего возраста.
Было отмечено, что через шесть-семь месяцев от начала эпидемического распространения заболевания, частота рождения детей с пороками развития возрастает.
После инфицирования через слизистую носа, вирусы попадают в лимфоток, оседают в лимфатических узлах, усиленно размножаются там.
С конца инкубационного периода, прорвав лимфатический барьер, вирусы устремляются в кровь, и разносятся системой по всему организму.
Основными мишенями для дальнейшего их базирования, становится кожа, на которой появляется сыпь, слизистые оболочки респираторного тракта, синовиальная ткань суставов, а при беременности – плацента и эмбриональные ткани.
Краснуха у детей симптомы и лечение
Симптомы краснухи. Основными симптомами заболевания является общее болезненное состояние, снижение аппетита и настроения, а также симптомы в виде невыраженного конъюнктивита и покраснения слизистых оболочек ротоглотки. Иногда отмечается незначительное повышение температуры.
Затем появляется конъюнктивит, ринит, кашель, лихорадка до 38-38,5C. Наблюдается значительное увеличение затылочных, реже других групп лимфоузлов.

Сыпь появляется сначала на коже лица и шеи и постепенно охватывает все тело.
Высыпания проходят через 3-4 дня. Вместе с сыпью исчезает и другая симптоматика, кроме лимфаденита, который удерживается еще на протяжении до двух недель.
У части больных краснуха проходит без сыпи, с четко выраженным лимфаденитом и слабыми или умеренными проявлениями интоксикационного и катарального синдромов.
Течение заболевания и клиническая картина у детей и взрослых, в частности и у беременных существенно не отличается. У взрослых может быть более выразительной и продолжительнее симптоматика катарального синдрома.
Диагноз ставится на основе осмотра высыпаний на коже и их локализации. Невзирая на имеющийся жизненный опыт и относительно легкую форму протекания этого заболевания, не стоит полагаться только на себя и свои знания. Ведь эту болезнь можно легко спутать и с другими заболеваниями, более опасными, но имеющими схожие симптомы.
Поэтому, без промедления, вызывайте врача для первичного осмотра, который определит пути дальнейшего исследования и постановки точного диагноза.
Наиболее достоверными методами диагностики краснухи считаются вирусологический и молекулярно-биологический (ПЦР). По первому методу берут смывы из носа и глотки,выделяют их из мочи и кала.
Метод ПЦР дает возможность выявить вирус во всех вышеупомянутых биологических жидкостях. Оба метода могут быть применены как при приобретенной, так и врожденной краснухе. Однако вирусологический метод, учитывая его сложность и высокую стоимость, на практике не применяется.
Метод ПЦР, в основном, используется для диагностики врожденной краснухи. У младенцев и детей до 1,5-2 лет исследуют кровь, мочу и смывы из носоглотки.
В клинической практике для диагностики краснухи применяются серологические методы, в частности метод ИФА.

Несмотря на преимущественно бессимптомное и атипичное течение заболевания у взрослых, методы исследования серологические, являются наиболее информативными при скрининговом обследовании женщин в период планирования и во время беременности.
Лучше всего, когда женщина обследована в период планирования беременности. В этом случае положительный результат определения протикраснушних антител исключает возможность рождения ребенка с синдромом врожденной краснухи, отрицательный – предусматривает планирование беременности после прививки.
В не осложненных случаях, лечение заболевания ограничивается щадящим режимом, назначением дезинтоксикационных, жаропонижающих средств.
- Рекомендуется соблюдать постельный режим до одной недели.
- Следить за рациональным питанием больного с учетом поступления в организм всех необходимых витамином, минералов.
- Необходимо помнить об обильном питье.
- Из лекарственных препаратов в индивидуальном порядке назначаются арбидол или изопринозин, иммуномодуляторы.
- Для отхождения слизи прописывают отхаркивающие средства.
Осложнения. При несоблюдении лечения и постельного режима, могут возникнуть осложнения в виде артрита, отита, пневмонии, энцефалита, менингоэнцефалита.
Меры профилактики при этом заболевании соблюсти очень сложно, ведь краснушный вирус выделяется в воздух от больного человека задолго до появления первых симптомов заболевания. Но невзирая на это больного все же рекомендуется изолировать от людей дней на семь. А всех с ним контактировавших людей — на 21 день.
Особый контроль уделяется беременной женщине, побывавшей в контакте с больным человеком. Проводят диагностирование, путем серологического метода исследования, определяя наличие антител IgG. Эту пробу повторяют дважды, с промежутком через 5 дней, при отсутствии их, пробу повторяют еще несколько раз. А если определяется их присутствие, то женщине сразу же предлагают прерывание беременности.
При введении вакцины учитывают противопоказания, которыми являются: сниженный иммунитет, индивидуальная непереносимость аминогликозидов и яичного белка, обострения хронических болезней.
В последние годы под влиянием иммунопрофилактики, эпидемический процесс рубеллы претерпел существенных изменений. В странах, где введена вакцинация, на фоне резкого снижения заболеваемости, постепенно изменилась его возрастная структура. Чаще стали болеть подростки и молодые люди. Ученые делают предположения, что появился новый штамм, отличный от того, от которого люди научились защищаться.
Будьте внимательны к своему здоровью и здоровью своих близких!

В статьях блога используются картинки, из открытых источников Интернета. Если вы, вдруг, увидите свое авторское фото, сообщите об этом редактору блога через форму Обратная связь. Фотография будет удалена, либо будет поставлена ссылка на ваш ресурс. Спасибо за понимание!
Читайте также:



