Синдром приобретенного иммунодефицита и гепатита

Инфекционное заболевание наподобие гепатита С редко приходит одно. В большинстве случаев оно сопровождается дополнительными патологиями. Нередко встречается сочетание вирусного гепатита С с ВМЧ или СПИДОМ. Ко-инфекции достаточно тяжело лечатся, и пациенту в течение достаточно длительного срока приходится принимать сильно действующие препараты.
Но что качается ВИЧ и СПИД — в чем разница этих двух заболеваний? Как они протекают при ВГС Каково лечение ВИЧ и СПИДа при гепатите С? Ответы на каждый из этих вопросов вы сможете найти в нашей статье.
В чем отличие ВИЧ от СПИДа?
Многие люди придерживаются мнения, что ВИЧ и СПИД — это одно и то же. На самом деле это неверно. Аббревиатуры обозначают достаточно разные понятия, и эту разницу между ВИЧ и СПИДом важно учитывать при лечении вирусных инфекций.
ВИЧ (вирус иммунодефицита человека) — поражающий иммунную систему вирус. Эта инфекция значительно ослабляет иммунитет человека до патологического состояния. Попадая в организм носителя, вирус нападает на клетки, основная функция которых состоит в борьбе с инородными агентами. Этими клетками являются Т-лимфоциты.
В течение прогрессии заболевания патоген уничтожает такое количество Т-лимфоцитов, что организм перестает справляться даже с самыми незначительными поражениями. В настоящее время ВИЧ до конца не излечим, однако успешно купируется при помощи специализированных лекарственных средств.
Если инфекцию не лечить, она переходит в СПИД — синдром приобретенного иммунодефицита. В этом состоянии иммунная система пациента ослабляется до такой степени, что в организме человека начинают активно развиваться различные болезни, с которыми здоровый иммунитет справляется без особых усилий.
Структуры и ткани теряют естественную защиту перед вирусными и бактериальными инфекциями, рядом паразитов и некоторыми формами рака.
Таким образом, между ВИЧ-инфекцией и СПИДом разница очевидна. Если вирус иммунодефицита представляет собой отдельное инфекционное поражение, то синдром — это уже комплекс заболеваний, связанный с иммунной недостаточностью вирусного генеза. СПИД является активной формой заболевания, трудно поддающейся лечению.
Течение гепатита С при иммунодефиците

Тяжесть течения вирусного гепатита С во многом зависит от следующих факторов:
- Вирусная нагрузка
- Возраст пациента
- Отсутствие или наличие осложнений
- Стадия болезни
- Правильно подобранная терапия
Но серьезно влияет на общее состояние больного также наличие дополнительных хронических заболеваний. В частности эти болезни могут быть спровоцированы и вирусом иммунодефицита человека. Их наличие может в значительной мере осложнить терапию ВГС и даже сделать ее малоэффективной. Рассмотрим особенности течения гепатита С при ВИЧ и СПИДе.
Вирусный гепатит С является одним из наиболее частым спутником инфекции ВИЧ. По этой причине ВИЧ-положительным пациентам рекомендуется регулярно сдавать анализы крови на проверку наличия гепатовируса. Проблема в том, что при ВИЧ гепатит С может развиваться бессимптомно до терминальной стадии. Это осложняет терапию заболевания и грозит серьезными последствиями.
Однако при своевременном обнаружении, ВГС при ко-инфекции вирусом иммунодефицита лечится практически также эффективно, как и в иных случаях. В зависимости от уровня вирусной нагрузки, применение инновационных противовирусных препаратов прямого действия позволяет полностью вылечить поражение печени 95-97% из общего числа больных.
Следует отметить, что для лечения ВИЧ используются иные лекарственные средства. ПППД рассчитаны исключительно на подавление флававируса, являющегося возбудителем гепатита С.
Итак, когда между ВИЧ-инфекцией и СПИДом разница очевидно, несложно догадаться, что при синдроме иммунодефицита любая дополнительная вирусная или бактериальная инфекция протекает достаточно тяжело. Не является исключением и гепатит С. В этом случае болезнь развивается стремительно, вирусная нагрузка неуклонно растет, и очень быстро развиваются такие осложнения, как:
- Цирроз печени
- Фиброзные изменения в печеночных тканях
- Злокачественные новообразования в жизненно важном органе
Такое развитие событий может повлечь за собой печеночную кому с последующим летальным исходом. Поэтому очень важно своевременно приступить к лечению под постоянным наблюдением гепатолога и инфекциониста. Прогноз заболевания во многом зависит от вирусной нагрузки, а также от степени поражения иммунной системы больного.
Как лечиться при ко-инфекциях?
Итак, что касается ВИЧ и СПИДа, в чем разница между этими вирусными проявлениями мы выяснили. Также известно, как ведет себя гепатовирус при ко-инфекции. Но имеет ли значение разница между ВИЧ и СПИДом при лечении ВГС?
Разумеется, имеет. Однако схему лечения при дополнительных заболеваниях может подобрать только лечащий врач. Многие препараты, используемые при терапии ВИЧ и СПИДа, при гепатите могут подавить эффективность Софосбувира. Поэтому нередко приходится выбирать, с какой из инфекций следует бороться в первую очередь.
С этой целью проводится ряд анализов на ВИЧ и вирус гепатита С. Последующая терапия зависит от вирусной нагрузки той или иной инфекции.
Что такое СПИД? Что вызывает СПИД?
СПИД является аббревиатурой от синдрома приобретенного иммунодефицита. «Вирус иммунодефицита человека (ВИЧ) вызывает СПИД и представляет собой самую позднюю стадию ВИЧ-инфекции.


Тщательное расследование помогло ученым определить, откуда взялся ВИЧ. Исследования показали, что ВИЧ впервые возник в Африке. Он распространился от нечеловеческих приматов к людям в начале 20-го века, возможно, когда люди вступали в контакт с зараженной кровью во время охоты на шимпанзе. Проверяя хранимые образцы крови, ученые обнаружили прямые доказательства заражения человека еще в 1959 году.
После заражения ВИЧ-инфекция передается половым путем от человека к человеку. Когда зараженные люди перемещались, вирус распространялся из Африки в другие районы мира. В 1981 году американские врачи заметили, что большое количество молодых людей умирают от необычных инфекций и рака. Первоначально жертвами в США были преимущественно мужчины-геи, возможно, потому, что вирус случайно попал в эту популяцию первым в этой стране и потому, что вирус легко передается во время анального контакта. Однако важно отметить, что гетеросексуальная активность и контакт с инфицированной кровью или выделениями также эффективно передает вирус. В Африке, которая остается центром пандемии СПИДа, большинство случаев передается гетеросексуально. В 1991 году новость о том, что Мэджик Джонсон заразился ВИЧ гетеросексуально, помогла стране осознать, что инфекция не ограничивается мужчинами, имеющими половые контакты с мужчинами. В настоящее время в США примерно 27% новых случаев ВИЧ-инфекции являются результатом гетеросексуальной передачи.
Другими важными факторами в первые дни СПИДа была передача из крови путем инъекционного употребления наркотиков с совместным использованием иглы и переливания крови и компонентов крови. До того, как стала возможной проверка на наличие вируса донорской крови, переливания крови заразили ВИЧом многих оперированных больных и больных гемофилией.
За годы, прошедшие с тех пор, как люди впервые обнаружили вирус, ВИЧ распространился по всему миру и является одной из основных причин инфекционной смертности во всем мире. Статистические данные Всемирной организации здравоохранения показывают, что приблизительно 1,5 миллиона человек ежегодно умирают от СПИДа, и 240 000 из них — дети. Во всем мире половина ВИЧ-инфицированных — женщины. Две трети текущих случаев находятся в странах Африки к югу от Сахары.
В США более 1 миллиона человек инфицированы ВИЧ, и около 40 000 ежегодно заражаются вновь. За эти годы более 600 000 человек в США умерли от СПИДа.
На начало 2017 года общее число случаев ВИЧ-инфекции среди граждан России достигло 1 114 815 человек. А по расчетам международной организации ЮНЕЙДС в России более 1 500 700 ВИЧ-инфицированных, более того, согласно расчетам американских и швейцарских ученых в России на декабрь 2017 проживало более 2 миллионов больных ВИЧ-инфекцией.
Симптомы и признаки СПИДа
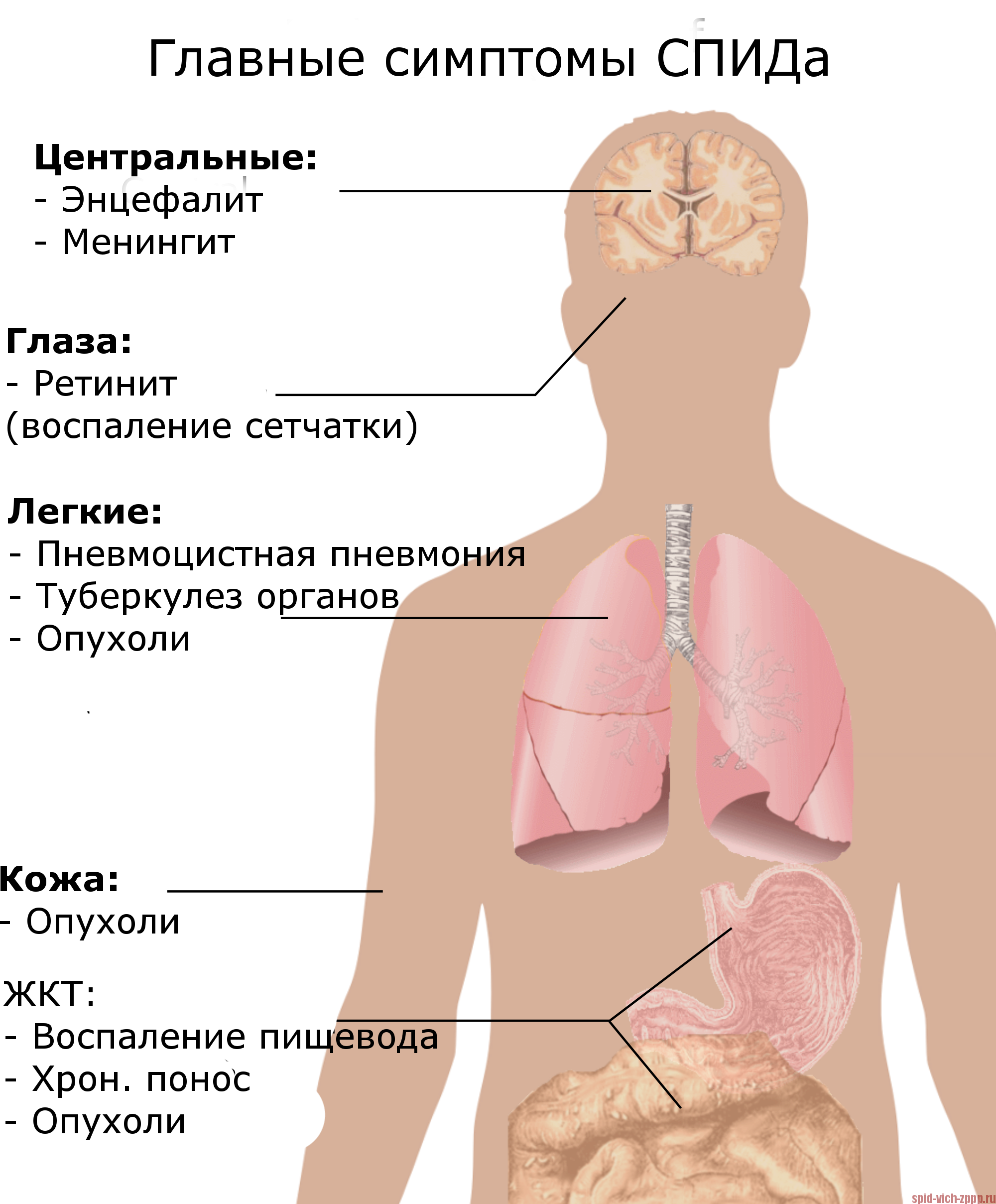
| Таблица 1: Определяющие СПИД состояния. |
|
Значительная, необъяснимая потеря веса также является определяющим СПИД состоянием. Поскольку такие распространенные заболевания, как рак или другие вирусные заболевания, такие как инфекционный мононуклеоз, также могут вызывать потерю веса и усталость, иногда врачу легко игнорировать возможность заражения ВИЧ/СПИДом. Люди без СПИДа могут иметь некоторые из этих состояний, особенно более распространенная инфекция с подобными симптомами — туберкулез.
У людей со СПИДом могут развиться симптомы пневмонии из-за Pneumocystis jiroveci, которая редко появляется у людей с нормальной иммунной системой. Они также чаще болеют пневмонией из-за распространенных бактерий. Во всем мире туберкулез является одной из наиболее распространенных инфекций, связанных со СПИДом. Кроме того, у людей со СПИДом могут развиться судороги, слабость или психические изменения в результате токсоплазмоза, паразита, поражающего мозг.
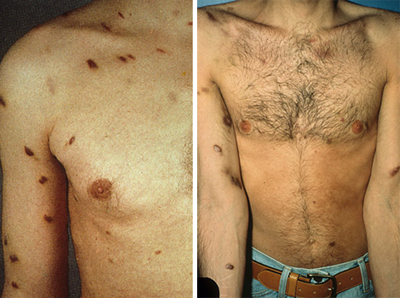
Ослабление иммунной системы, связанное с ВИЧ-инфекцией, может привести к необычным видам рака, таким как саркома Капоши. Саркома Капоши развивается в виде выпуклых пятен на коже красного, коричневого или пурпурного цвета. Саркома Капоши также может присутствовать во рту, кишечнике или дыхательных путях. СПИД также может быть связан с лимфомой (тип рака с участием белых кровяных клеток).
Факторы риска развития СПИДа
Развитие СПИДа требует от человека заражения ВИЧ. Риски заражения ВИЧ-инфекцией включают в себя поведение, которое приводит к контакту с инфицированной кровью или половым секретам, которые представляют основной риск передачи ВИЧ. Эти виды поведения включают половой акт и употребление инъекционных наркотиков. Наличие язв в области половых органов, как те, которые вызваны герпесом облегчает передачу вируса от человека к человеку во время полового акта.
ВИЧ также распространялся среди работников здравоохранения через случайные уколы от игл, зараженных кровью ВИЧ-инфицированных людей, или когда поврежденная кожа контактировала с зараженной кровью или выделениями. Продукты крови, используемые для переливаний или инъекций, также могут распространять инфекцию, хотя это стало чрезвычайно редким из-за анализов донорской крови на ВИЧ. Наконец, младенцы могут заразиться ВИЧ от инфицированной матери либо во время нахождения в утробе матери, во время родов, либо путем грудного вскармливания после родов.
Риск того, что ВИЧ-инфекция перерастет в синдром приобретённого иммунного дефицита возрастает по прошествии многих лет с тех пор, как человек приобретает инфекцию. Если не лечить ВИЧ-инфекцию, у 50% людей разовьется СПИД в течение 10 лет, но некоторые люди заболевают в течение одного или двух лет, а другие остаются совершенно бессимптомными с нормальной иммунной системой в течение десятилетий после заражения. Риск развития одного из осложнений, которые определяют СПИД, связан со снижением количества клеток CD4, в частности, до уровня ниже 200 клеток/мкл.
Антиретровирусное лечение (АРВ) существенно снижает риск развития ВИЧ-инфекции. В развитых странах использование АРВ превратило ВИЧ в хроническое заболевание, которое может никогда не перерасти в СПИД. И наоборот, если инфицированные люди не могут принимать лекарства или имеют вирус, который развил устойчивость к некоторым лекарствам, они подвергаются повышенному риску прогрессирования СПИДа.
Как врачи диагностируют СПИД?
Тестирование на ВИЧ представляет собой двухэтапный процесс, включающий скрининг-тест и подтверждающий тест. Текущие руководящие принципы рекомендуют, чтобы первым шагом был скрининг-тест, который ищет компонент вируса, называемый антиген p24, а также антитела против ВИЧ. Образцы для тестирования берутся из крови, взятой из вены, мазка из полости рта или образца мочи. Результаты могут придти в течение нескольких минут (экспресс-тесты) или могут занять несколько дней, в зависимости от используемого метода.
Если скрининг окажется положительным, результаты будут подтверждены другим тестом на антитела к ВИЧ-1, наиболее распространенной форме этого вируса, или к ВИЧ-2, штамму, более распространенному в некоторых частях мира, таких как Западная Африка. Если один из этих тестов окажется положительным, то он подтвердит заражение этим конкретным видом ВИЧ. Если оба теста отрицательны, то медицинские работники проводят тест на вирусы, чтобы выяснить, был ли обнаружен вирус в то время, когда инфекция была новой и антитела еще не сформировались.
Просто наличие ВИЧ не означает, что у человека СПИД. Синдром приобретённого иммунного дефицита является поздней стадией ВИЧ-инфекции и требует, чтобы у человека были признаки поврежденной иммунной системы. Эти доказательства получают по крайней мере одним из следующих фактов:
- Наличие определяющего СПИД состояния (таблица 1).
- Измерение клеток CD4 в организме и выявление того, что на миллилитр крови приходится менее 200 клеток.
- Лабораторный результат, показывающий, что менее 14% лимфоцитов являются клетками CD4.
Однако важно помнить, что любой диагноз СПИДа требует подтвержденного положительного теста на ВИЧ.
Как лечить ВИЧ/СПИД?

Антиретровирусные препараты (АРВ) — это препараты, которые борются с ВИЧ. Различные антиретровирусные препараты нацелены на вирус по-разному. При использовании в сочетании друг с другом они очень эффективны для подавления вируса. Важно отметить, что лекарства от ВИЧ не существует. АРВ только подавляет размножение вируса и останавливает или задерживает развитие болезни до СПИДа. В большинстве руководств в настоящее время рекомендуется, чтобы все ВИЧ-инфицированные, желающие принимать лекарства, начали их вскоре после постановки диагноза. Это задерживает или предотвращает прогрессирование заболевания, улучшает общее состояние здоровья инфицированного человека и снижает вероятность передачи вируса своим партнерам.
В настоящее время существует семь основных классов антиретровирусных препаратов:
- Нуклеозидные ингибиторы обратной транскриптазы (НИОТ).
- Ненуклеозидные ингибиторы обратной транскриптазы (ННИОТ).
- Ингибиторы протеазы.
- Ингибиторы слияния.
- Ингибиторы интегразы.
- Антагонисты CCR5.
- Ингибитор входа.
Люди принимают эти препараты в различных комбинациях в соответствии с их потребностями и в зависимости от того, стал ли вирус устойчивым к конкретному лекарству или классу лекарств. Схемы лечения обычно состоят из трех-четырех препаратов одновременно. Комбинированное лечение имеет важное значение, потому что использование только одного класса лекарств само по себе позволяет вирусу стать устойчивым к лекарствам. В настоящее время существуют таблетки, содержащие несколько препаратов в одной таблетке, что позволяет лечить многих людей одной таблеткой в день.
Перед началом АРВ терапии медицинские работники обычно проводят анализы крови, чтобы убедиться, что вирус еще не устойчив к выбранным лекарствам. Медицинские работники могут повторить эти тесты резистентности, если окажется, что режим приема лекарств не работает или перестает работать. Врачи инструктируют пациентов о важности приема всех их лекарств в соответствии с указаниями и сообщают о побочных эффектах, на которые следует обратить внимание.
Несоблюдение медикаментозного лечения является наиболее распространенной причиной неудачи лечения и может привести к развитию устойчивости вируса к лекарству.
Настоятельно не рекомендуется принимать только один или два из рекомендуемых препаратов, поскольку это позволит вирусу мутировать и стать резистентным. Лучше всего немедленно информировать лечащего врача о любых проблемах, чтобы они могли назначить более приемлемую комбинацию препаратов.

Существуют две цели лечения беременных женщин с ВИЧ-инфекцией: лечение от заболевания самой матери и снижение риска передачи ВИЧ от матери ребенку. Женщины могут заразить ВИЧ своих младенцев во время беременности, родов или после родов грудным вскармливанием. Без лечения матери и без грудного вскармливания риск передачи вируса ребенку составляет около 25%. При лечении матери до и во время родов, а также при лечении ребенка после родов риск заболевания снижается до менее чем 2%. В связи с этим врачи рекомендуют, чтобы все беременные женщины проходили регулярное тестирование на ВИЧ в рамках своей программы.
Для беременных используются те же принципы тестирования и комбинирования антиретровирусных препаратов, что и для небеременных пациентов. Все беременные женщины с ВИЧ должны проходить АРВ терапию, независимо от количества клеток CD4, хотя выбор препаратов может незначительно отличаться от выбора небеременных женщин. В развитых странах женщинам также дается указание не кормить грудью своих детей.
Осложнения
Осложнения ВИЧ-инфекции возникают в основном из-за ослабленной иммунной системы. Вирус также заражает мозг, вызывая дегенерацию, проблемы с мышлением или даже слабоумие. Это делает человека более уязвимым для определенных типов состояний и инфекций (см. Таблицу 1). Лечение антиретровирусными препаратами может предотвратить, обратить вспять или смягчить последствия ВИЧ-инфекции. Однако, некоторые пациенты на антиретровирусных препаратах могут также подвергаться риску развития проблем с холестерином или сахаром в крови.
Несмотря на то, что на рынке представлено много эффективных лекарственных средств, вирус может стать устойчивым к любому препарату. Это может быть серьезным осложнением, если пациент вынужден использовать менее эффективное лекарство. Для снижения риска развития резистентности пациенты должны принимать назначенные им лекарства и немедленно звонить своему врачу, если они считают, что им необходимо прекратить прием одного или нескольких лекарств.
Прогноз
При отсутствии лечения ВИЧ обычно является смертельным заболеванием, при этом половина людей умирает в течение девяти месяцев после постановки диагноза СПИД-определяющего состояния. Возникновение АРВ терапии резко изменило эту мрачную картину. Люди, которые находятся на эффективной схеме препартов, имеют ожидаемую продолжительность жизни, которая равна или только умеренно меньше, чем у неинфицированного населения.
К сожалению, многие люди с ВИЧ имеют дело с социально-экономическими проблемами, проблемами злоупотребления психоактивными веществами или другими проблемами, которые мешают их способности или желанию принимать лекарства.
Как предотвратить заражение ВИЧ?
Половое воздержание является полностью эффективным средством искореняющим половую передачу вируса, однако просветительские кампании не увенчались успехом в пропаганде воздержания среди населения, входящего в группу риска. Моногамный половой акт между двумя неинфицированными партнерами также исключает передачу вируса половым путем. Использование барьерных методов, таких как презервативы, во время полового акта значительно снижает риск передачи ВИЧ. Эти меры имели определенный успех в снижении частоты новых случаев заболевания, особенно в таких районах высокого риска, как страны Африки к югу от Сахары или Гаити.
Как обсуждалось выше, лекарства могут снизить риск заражения ВИЧ, если они используются в течение нескольких часов после контакта. Также есть данные, что если неинфицированные люди будут принимать антиретровирусные препараты, в частности Тенофовир+эмтрицитабин (ИВС/ФТК или Трувада) один раз в день, то это значительно снижает риск передачи инфекции половым путем. Как отмечалось выше, беременная женщина с ВИЧ может снизить риск передачи инфекции своему ребенку, принимая лекарства во время беременности и родов и избегая грудного вскармливания.
Есть ли вакцина против ВИЧ?
На сегодняшний день не существует эффективной вакцины против ВИЧ. Исследователи предприняли несколько попыток создать вакцину, но все они потерпели неудачу.
Что делают исследователи, чтобы найти лекарство от ВИЧ?

Поиск лекарства от ВИЧ начался, как только исследователи определили вирус. ВИЧ, вероятно, является одним из наиболее изученных вирусов в истории. Ученые хорошо знакомы с генами, белками вируса и понимают, как он функционирует. На самом деле, исследователи выбрали комбинации препаратов, составляющих АРВ-терапию, потому что они воздействуют на разные части жизненного цикла вируса, вызывая его неисправность. Тем не менее, АРВ не является панацеей, и пациенты с ВИЧ должны принимать лекарства всю жизнь. Даже когда уровень вирусов низок, вирус все еще присутствует в организме.
Проблема с поиском лекарств заключается в том, что вирус может сохраняться в клетках по всему телу и потенциально скрываться в областях, которые труднодоступны для лекарств, таких как мозг. Новые исследования пытаются понять, как эффективно лечить вирусы в этих уединенных участках тела. Кроме того, исследователи изучают те инфицированные клетки, которые сохраняются в организме, чтобы определить, каким образом можно вывести их из организма с помощью новых методов лечения.
- Я вскрывал и исследовал умерших наркоманов, большинство из которых состояли на учете в Иркутском СПИД-центре как ВИЧ-инфицированные, - рассказывает иркутский врач-патологоанатом, кандидат медицинских наук Владимир Агеев. - И все они умерли не от какого-то СПИДа, а от вполне реальных болезней - сепсиса, гепатитов, туберкулеза. Следов ВИЧ я не нашел. Между тем любой вирус оставляет в организме свой след. Впрочем, в мире вообще нет специалистов, которые видели вирус СПИДа. Просто потому, что. его не существует. Это чудовищная медицинская мистификация!
Сегодня точку зрения Агеева поддерживают более 6000 ученых-медиков. Они тоже считают, что вируса СПИДа не существует. Синдром иммунодефицита человека вызывают десятки болезней, нищета, недоедание, радиация, СВЧ-излучение, употребление наркотиков, но только не вирус.
Тестирование на ВИЧ выявляет в организме человека антитела, - объясняет Владимир Агеев. - А антитела - это борьба организма с какой-то болезнью. Они вырабатываются при туберкулезе, экземе, грибковых инфекциях. Даже если ты пойдешь тестироваться с легким насморком, то диагноз "ВИЧ-инфицированный" будет тебе обеспечен. В 1993 году австралийские ученые под руководством Паподопулоса-Элеопулоса доказали, что все тесты на СПИД неточны. И показатели признания ВИЧ-инфекции в разных странах тоже разные. Например, проведенные в России и Африке тесты, показывающие наличие ВИЧ, в западных странах не будут считаться доказательством болезни. Можно, кстати, вспомнить, с чего начиналось проникновение СПИДа в СССР.
Тогда, в конце 1980-х, общество было потрясено известием о заражении детей ВИЧ в Элисте, Ростове-на-Дону, Волгограде. Но никакой вспышки ВИЧ-инфекции в этих городах не было! Это был инфекционный мононуклеоз, к смертельному иммунодефициту он не приводит. Но ряду наших ученых деятелей хотелось "застолбить" тему. Так появились первые вспышки ВИЧ. Между тем я знаю о судьбах нескольких детей из городка Миллерово, что в Ростовской области, которым в 1988 году поставили этот страшный диагноз.
Сейчас они живы и совершенно здоровы. Но из-за ярлыка "ВИЧ-инфицированный", который приклеили им 17 лет назад, вынуждены жить изгоями. А СПИД-центры продолжают штамповать свои диагнозы. Ведь борьба со СПИДом - это выгодный бизнес.
В России даже в самых захудалых деревенских медпунктах, устрашая пенсионерок, висят стенгазеты с надписями "СПИД - чума XX века". А еще есть красочные буклеты и плакаты с отличной полиграфией. Есть социальная реклама с призывом пользоваться презервативами. Есть специализированные издания. Есть СПИД-сайты, на которых люди, попавшие в беду, обсуждают свои проблемы. На форумах этих сайтов постоянно наталкиваешься на объявления о продаже каких-нибудь эффективных лекарств. Хотя до сих пор препаратов от ВИЧ не придумано. СПИД-медицина - вообще выгодная штука. Несмотря на отсутствие какого-либо эффекта, стоимость годового курса лечения "чумы XX века" доходит до 20 тысяч долларов.
Кстати, об этом не принято говорить, но Международный фонд борьбы со СПИДом финансируется как раз крупными фармацевтическими компаниями, которые получают миллиардные прибыли, в том числе от продажи тест-систем на ВИЧ и антивирусных препаратов, а также производителями презервативов.
Анализы на СПИД можно сдать в любой больнице. Между тем практически в любом городе России есть еще платные центры. Стоимость такого обследования - от 320 до 1500 рублей. По данным СПИД-центров, ежегодно обследование на ВИЧ проходят 18-20 миллионов россиян. За 20 лет в борьбу со СПИДом вложено более 500 миллиардов долларов.
Российский СПИД-центр тоже вносит посильную лепту в битву с монстром. В 2001-м и 2004 годах эта организация через Банк реконструкции и развития в общей сложности получила 410 миллионов долларов США.
- Вот только главным достижением борцов с "чумой", - усмехается Агеев, - стали не таблетки, а презервативы и чистые наркотики. По сути дела, в сознании молодежи формируется идея возможного безопасного употребления наркотиков. Главное - не колоться одним шприцем. О реальном вреде наркотиков говорится вскользь. И вот в чем странность: статистика показывает, что ежегодно количество умерших из-за употребления наркотиков совпадает с количеством заболевших СПИДом. Наркоманов просто используют для поддержания в обществе истерии. Ведь после одного года употребления тяжелых наркотиков у них нарушается иммунная система, 98 из 100 заболевают гепатитами, которые при тестировании и дают ВИЧ-положительную реакцию. Да и живут наркоманы недолго - 5-10 лет. Среди других частых причин смерти больных с диагнозом "ВИЧ-инфекция" - суициды.
Есть еще одна сторона - моральная. Если имеется малейшее сомнение в том, что страшная теория истинна, имеют ли право врачи ставить миллионам людей безнадежный диагноз, подписывать им смертный приговор?

Несмотря на значительные достижения современной медицины, аутоиммунный гепатит (АИГ) остается довольно сложным заболеванием в сфере гепатологии. Часто встречается под названием волчаночный или активный. В большей степени поражает молодых женщин до 30 лет и в климактерический период (после 50 лет), может диагностироваться у малышей. Относится к числу редких, плохо изученных патологий.
Классификация болезни
Аутоиммунный гепатит – это прогрессирующее хроническое заболевание печени, при котором собственная иммунная система постепенно разрушает клетки органа. Носит воспалительно-некротический характер, при этом в крови присутствует большое количество иммуноглобулинов и антител, имеющих печеночную ориентацию. Не передается воздушно-капельным путем.
Классификация недуга производится на основе выявленных в сыворотке крови антител. Существует три разновидности заболевания, различающихся спецификой, реакциями на терапию и исходом:
- АИГ 1 типа – характеризуется наличием антител к: гладкомышечным клеткам, актину (белку мышечной ткани, участвующему в сократительных процессах), антинуклеарным антителам (группе антител, появляющихся при системных заболеваниях соединительной ткани). Развивается в любом возрасте, но чаще в 10–20 лет и период постменопаузы. При отсутствии терапии более 40% пациентов в течение трех лет получают цирроз печени. Хорошо поддается лечению кортикостероидами, порядка 20% больных показывают стойкую ремиссию после того, как иммунодепрессанты отменяют. Активный гепатит 1 типа распространен в Западной Европе и Соединенных Штатах Америки.
- АИГ 2 типа – проявляется антителами к: микросомам печеночных и почечных клеток, антигенам щитовидной железы, париетальным клеткам желудка. Часто диагностируется у людей после 35 лет и детей, 60% из которых — девочки. В старшей возрастной группе преобладают мужчины. Характеризуется острыми клиническими проявлениями, быстро прогрессирует в цирроз. У большей части пациентов на момент постановки диагноза в печени уже начались необратимые процессы. Нередко сочетается с другими патологиями (тиреоидит, витилиго, диабет, язвенный колит). Второй тип активного гепатита показывает большую устойчивость к медикаментозному лечению и рецидивирует после прекращения иммунотерапии. Имеет менее благоприятные прогнозы на исход болезни по сравнению с АИГ 1 типа.
- АИГ 3 типа – отличается наличием в крови антител к печеночному антигену. Этому виду присущ ревматоидный фактор. Многие специалисты не выделяют его отдельной формой недуга, определяя специфическим маркером первого типа.

Аутоиммунный гепатит
Кроме того, в классификации следует выделить формы заболевания, имеющие признаки хронического вирусного гепатита, первичного склерозирующего холангита (ПСХ), криптогенного гепатита, первичного билиарного синдрома (ПБЦ).
Причины возникновения болезни
До сих пор причины появления недуга остаются невыясненными. Считается, что к изменениям в работе иммунной системы человека, провоцирующим развитие АИГ, приводят вирусные заболевания: герпес, гепатиты A, B, C, болезнь Эпштейна-Барра, корь, цитомегаловирусная инфекция.
Еще одной причиной патологии является прием некоторых лекарственных препаратов (например, Интерферон). Не стоит исключать из списка негативных факторов наследственность.
Симптоматика болезни
Выраженность симптомов напрямую зависит от формы гепатита. При остром заболевании клинические проявления имеют стремительный характер. Если патология перешла в стадию хронической, вялотекущей, то симптоматика слабая, волнообразная.
Обычно первые признаки болезни замечают молодые люди до 30 лет. Появляются жалобы на: сильную слабость, переутомление, изменение цвета мочи и каловых масс, возникновение желтизны кожи, слизистых и склер (белочных оболочек глаза).
В 25% случаев аутоиммунный гепатит на начальном этапе проходит бессимптомно, что приводит к обнаружению патологии только на стадии цирроза. Затрудняет диагностику наличие острого инфекционного заболевания печени (цитомегаловирус, герпес). В этом случае АИГ берется под сомнение.

Слабость
Развитие хронического гепатита происходит постепенно с нарастанием основных признаков. В этом случае больной отмечает: слабость и головокружение, тупую боль в правом подреберье, периодическую желтизну склер, повышение температуры тела.
Среди других симптомов болезни следует выделить:
- чувство тяжести в правом подреберье;
- тошнота, потеря аппетита;
- увеличение лимфатических узлов, печени и селезенки;
- покраснения на коже, зуд, угревая сыпь;
- боль в суставах, их отечность;
- сбои в менструальном цикле у женщин;
- усиление волосяного покрова по всему телу.
Довольно часто при болезни производится излишек гормонов коры надпочечников, что приводит к появлению синдрома Иценко-Кушинга с характерной симптоматикой: истончение и уменьшение мускулатуры конечностей, быстрый рост веса, возникновение на щеках болезненного, красного румянца, пигментация кожи, особенно в местах активного трения (локти, шея).
Более 35% больных параллельно с АИГ страдают другими аутоиммунными заболеваниями. Чаще всего диагностируют: витилиго, гингивит, герпетиформный дерматит Дюринга, болезнь Грейвса, плеврит, местный миозит, ирит, пернициозная или гемолитическая анемия, тиреоидит Хашимото, клубочковый нефрит, красный плоский лишай, диабет, синдром Хаммана-Рича, хроническая крапивница, миокардит, перикардит, ревматоидный артрит, синдром гиперкортицизма, болезнь Шегрена, узловатая эритема, системная красная волчанка, неспецифический язвенный колит.

Миокардит
Диагностирование болезни
Правильно поставить диагноз при данной болезни очень сложно, даже при выраженных симптомах. Проблема заключается в том, что признаки не проявляются все сразу, а, как правило, по отдельности. В результате врач может спутать АИГ с иным заболеванием и без комплексного обследования, включающего лабораторные и инструментальные мероприятия, выявление затруднительно. Обычно диагностика проходит путем исключения других печеночных патологий, особенно вирусных гепатитов.
В первую очередь врач собирает анамнез жизни пациента и фиксирует основные жалобы на самочувствие. Обязательно отмечают наличие хронических и наследственных заболеваний, вредные привычки, условия работы (контакт с химическими веществами, излучениями), длительный прием лекарственных препаратов, ранее перенесенные воспалительные процессы в брюшной полости, сепсис.
Далее проводится осмотр больного, при котором доктор обращает внимание на состояние кожных покровов, слизистых оболочек, склер глаз. Изменение размеров печени и болезненность этой области обнаружит пальпация. При подозрении на патологические процессы в органе назначаются анализы.
Лабораторные исследования включают: 
- Общий анализ крови – покажет уровень лейкоцитов и гемоглобина. Повышенное содержание белых клеток говорит о воспалительном процессе в теле человека.
- Биохимический анализ крови – при болезни выявляет повышение нормы билирубина и аминотрансфераз.
- Исследование крови на наличие вирусов гепатитов A, B, C.
- Иммунологический анализ крови – у больного АИГ наблюдается повышение иммуноглобулинов G, гамма-глобулинов и некоторых антител (к гладким мышечным тканям, различным печеночным структурам, микросомам и антинуклеарных).
- Коагулограмма – позволяет оценить свертываемость крови. При циррозе печени этот показатель будет низким.
- Биохимические маркеры фиброза печени (PGA-индексы) – необходим для выявления цирроза печени.
- Исследование кала на простейших и яйца глистов. Некоторые паразиты поражают печень, вызывая сходные с АИГ симптомы.
- Копрограмма – микроскопическое, химическое и физическое лабораторное исследование каловых масс. Позволяет оценить состояние желудочно-кишечного тракта и правильность его функционирования.
Для подтверждения диагноза аутоиммунный гепатит нужно пройти ряд инструментальных процедур. В первую очередь назначается УЗИ органов брюшной полости. При этом обращают внимание на состояние почек, кишечника, желчного пузыря, поджелудочной, печени и желчевыводящих путей. Чтобы изучить желудок, пищевод и двенадцатиперстную кишку, проводится эзофагогастродуоденоскопия. Во время процедуры через ротовую полость вводится небольшой гибкий эндоскоп.

УЗИ органов брюшной полости
Детально изучить органы брюшной полости и выявить новообразования можно при компьютерной томографии (КТ). Биопсия печени позволяет получить образец ткани для проведения гистологического исследования. Также рекомендуется пройти эластографию – новейшее УЗИ, во время которого оценивают степень фиброза.
Методы терапии
Лечение аутоиммунного гепатита может проходить двумя способами: консервативно и хирургически. Медикаментозное лечение подразумевает использование иммуносупрессоров, кортикостероидов, средств на основе урсодезоксихолевой кислоты (компоненты желчи, что предотвращают гибель печеночных клеток). При совместном применении (иммунодепрессанты и глюкокортикоиды) наблюдается меньше побочных эффектов от препаратов. Комбинированное лечение показано пациентам с ожирением, кожными заболеваниями, остеопорозом, сахарным диабетом, нестабильным давлением.

Медикаментозное лечение
Нормализация общего состояния человека, исчезновение симптомов, улучшение анализов говорит об эффективности консервативного лечения. В случае отсутствия ответа на медикаменты, осложнения, рецидивы, нужна трансплантация печени. Операция проводится только в случае невозможности нормализации функционирования собственного органа. Зачастую пересаживают часть печени от близкого родственника. Выполняется в клинике профильным хирургом после тщательного обследования.
В период стойкой ремиссии по согласованию с врачом можно использовать средства народной медицины. Рецепты на основе лекарственных растений позволяют поддерживать здоровье органа и улучшить его состояние.
Прогноз
Для выздоровления необходима терапия, самостоятельно аутоиммунный гепатит не пройдет. Если больной не получает должного лечения, неизбежный итог болезни – печеночная недостаточность и цирроз, что развиваются в течение пяти лет. Выживаемость при этом не превышает 50%.
Правильно подобранное терапевтическое направление позволяет добиться стойкой ремиссии в большинстве случаев, продлевает срок жизни до 20 лет у 80% пациентов.

Цирроз печени
Наличие цирроза при остром воспалительном процессе в печени имеет неблагоприятный прогноз. В 60% случаев у таких больных летальный исход наступает в течение пяти лет, а 20% людей умирают через 1–2 года.
Профилактические меры
Так как точные причины возникновения недуга неизвестны, то и меры профилактики остаются под вопросом. Пациентам, перенесшим заболевание, необходимо вовремя проходить осмотр у гастроэнтеролога, контролировать уровень иммуноглобулинов, антител в крови и активность печеночных ферментов.
Следует ограничить физическую активность, чередовать нагрузки с отдыхом. Если больному показаны физиотерапевтические процедуры, необходимо проконсультироваться с лечащим врачом, чтобы не навредить печени. Профилактическая или плановая вакцинация проводится только с разрешения доктора.
Аутоиммунный гепатит – малоизученное и тяжелое заболевание печени. Важно понимать, что это не приговор. Чем раньше диагностировать и приступить к лечению, тем больше шансов на положительный исход болезни.
Читайте также:


