Синдром желтухи при хроническом гепатите
Пожелтевшая кожа, склеры, слизистые – все это проявления синдрома желтухи. Признак нарушений функционирования организма. Синдром не является самостоятельным заболеванием, только сигналом о проблемах.
О чем я узнаю? Содержание статьи.
Что такое синдром желтухи?
Синдром желтухи – окрашивание кожных покровов и слизистых оболочек, склер человека в желтые оттенки. Виновник – пигмент билирубин, возникающий при разрушении эритроцитов. Процесс образования и распада происходит постоянно, на всем протяжении жизни. Гемоглобин, содержащийся в эритроцитах, разделяется на глобин, гемосидерин, начинающие образование новых эритроцитов, и третий элемент – гематоидин, продолжающий процесс превращения.
Сначала в биливердин, затем – билирубин. Полученный пигмент не связанный, токсичен, не растворяется в воде, не может выводиться самостоятельно с мочой, при избытке придает коже желтый цвет. Попадая в печень, соединяется с глюкуроновой кислотой, получает водорастворимые свойства. Выводится желчными протоками в кишечник, где распадается на уробилин, стеркобилин. Затем организм очищается от излишков через выделительные системы.
Нарушение процесса выделения билирубина приводит к превышению допустимого уровня в крови, к желтухе. Интенсивность, оттенок окраски зависят от этапа, на котором происходит сбой.
Причины желтухи
Синдром желтухи вызывается тремя причинами.
- Увеличение количества билирубина из-за массивной гибели эритроцитов. Встречается при генетических нарушениях, аутоиммунных заболеваниях, анемиях, патологиях селезенки, неонатальной желтухе, малярии, лейкозе.
- Нарушение процесса связывания билирубина с глюкуроновой кислотой в гепатоцитах. Провоцируется острым, хроническим течением гепатита, циррозом печени, интоксикацией алкоголем, вирусами, ядами, грибами, лекарственными препаратами, раковыми опухолями печени.
- Препятствия поступлению желчи в кишечник через протоки. Причины – образование камней, кисты, раковые опухоли, сужение протоков, дискинезии.
Виды желтухи
Синдром желтухи классифицируется в соответствии с причинами, вызвавшими его появление.
- Гемолитическая. Происхождение данного вида связано с гемолизом эритроцитов, проблема в системе кроветворения. Называют также надпеченочной, не зависящей от функционирования печени.
- Паренхиматозная, печеночная. Связана с повреждением гепатоцитов, паренхимы печени. Нарушена деятельность самой железы. Пигменты из травмированных клеток попадают в кровь, окрашивая кожу в желтый цвет.
- Механическая, подпеченочная. Вызвана различными препятствиями, возникшими на пути выделения желчи в двенадцатиперстную кишку по протокам. Желчь, не имеющая путей оттока, попадает в кровеносное русло, вызывая изменение цвета кожных покровов.
Синдром желтухи разделяют на истинный и ложный. Псевдожелтуха отличается нормальным функционированием органов, вызывается употреблением значительного количества пищевых продуктов, содержащих высокую концентрацию каротина. В случае ложной желтухи окрашивается только кожа. Склеры, слизистые остаются сохранны.
Желтуха – признак холестатического синдрома, снижения выброса желчи в двенадцатиперстную кишку. Вызывается нарушением образования, выделения. Различают внутрипеченочный синдром, дефект синтеза желчи, и внепеченочный – патология желчных проток. Несложно догадаться, для какой желтухи характерен синдром холестаза – паренхиматозной и механической.
Диагностика и симптомы
Для дифференцирования заболеваний при синдроме желтухи проводят следующие диагностические мероприятия.
- Сбор анамнестических данных. Обращают внимание на характер, интенсивность болевого синдрома, наличие диспепсии. Повышение температуры тела, астенические проявления. Жалобы на кожный зуд.
- Осмотр пациента. При пальпации выявляется увеличение печени, селезенки.
- Общие клинические анализы.
- Биохимические анализы крови.
- Анализы на антитела к вирусам гепатита.
- Ультразвуковая диагностика.
- Фиброгастродуоденоскопия.
- Холецистография.
- МРТ печени.
Симптоматика различна для каждого вида желтухи.
- Гемолитическая. Лимонные тона кожных покровов. В биохимии возрастание уровня несвязанного билирубина, сывороточного железа. В общих анализах – анемия. Моча приобретает темный цвет, цвет кала – темный. Пальпируется увеличенная селезенка.
- Паренхиматозная. Кожные покровы шафранного цвета. В биохимии – увеличение всех фракций билирубина, АЛТ, АСТ, снижение белка, протромбина. Пациент жалуется на тошноту, рвоту, кожный зуд, боли в области правого подреберья. Печень, селезенка увеличены. Моча цвета пива, кал обесцвечен. Температура тела повышается.
- Механическая. Кожа приобретает серо-зеленый оттенок. Жалобы на выраженный зуд, не снимающийся антигистаминными препаратами. Боли носят приступообразный характер. В биохимии – повышен прямой билирубин, АЛТ, АСТ, щелочная фосфатаза. Желчный пузырь увеличен, болезненный. Снижена масса тела, авитаминоз. Моча темная, кал светлый. Высокая температура тела, выраженные сосудистые звездочки.
Лечение желтухи
Основа терапии – устранение заболевания, вызвавшего поражение.
- Вирусные гепатиты. Противовирусные препараты, постельный режим, витаминотерапия, кортикостероиды, интерфероны, ферменты, гепатопротекторы, при необходимости – инфузионная терапия.
- Токсические гепатиты. Устранение отравляющего фактора, симптоматическая терапия, гепатопротекторы.
- Циррозы печени. Гепатопротекторы, ограничение белка, борьба с портальной гипертензией, кровотечениями из варикозных вен пищевода, желудка, прямой кишки. Снижение проявлений асцита, гепаторенального синдрома. Трансплантация донорского органа.
- Онкологические поражения. Химиотерапия, введение этанола, оперативное лечение.
- Желчнокаменная болезнь. Растворение камней урсодезоксихолевой кислотой, разрушение ударной волной, хирургическое удаление.
- Физиологическая желтушка новорожденных. Фототерапия, раннее приложение к груди, грудное вскармливание, адсорбенты.
- Патологическая желтушка новорожденных. При резус-конфликте применяется обменное переливание крови, при патологиях развития желчных протоков – оперативное вмешательство.
Во все комплексы лечения входит диета. Назначается стол № 5.
- Запрет жареного, соленого, острого, жирного, копченого.
- Питание каждые четыре часа, шесть раз в день маленькими порциями.
- Суточное потребление калорий – 2500. Белков – 90 грамм, углеводы – 350 грамм, жиры – 70 грамм.
- Водный режим – полтора литра в сутки.
- Запрет на консервы, жирную молочную продукцию, сырые овощи, грибы.
- Запрет на экзотические фрукты, цитрусовые, хлебобулочные изделия, крупы.
Последствия синдрома желтухи
Синдром указывает на расстройство функционирования печени, которое нуждается в лечении. При отсутствии медицинской помощи, превышение билирубина в крови отравляет клетки головного мозга, вызывает развитие печеночной энцефалопатии.
Наибольшую опасность представляет для новорожденных – длительное воздействие билирубина на мозг приводит к глухоте, церебральным параличам, задержке физического, психического развития, умственной отсталости. Энцефалопатия при недоступности терапии приводит к коме.
Синдром желтухи – признак серьезных патологических процессов. Пожелтение кожи, склер, слизистых сигнализирует о необходимости срочного обращения в медицинское учреждение.
В большинстве случаев пациенты жалуются на дискомфорт в области правого подреберья, тошноту, рвоту, нарушение аппетита и стула, слабость, снижение работоспособности, похудение, желтушность, зуд кожи. Диагностические мероприятия заключаются в проведении биохимического анализа крови, УЗИ органов брюшной полости, биопсии печени.
Терапия направлена на нейтрализацию причины патологии, улучшение состояния пациента и достижение стойкой ремиссии.
В данной статье вы найдете ответы на следующие вопросы: что такое хронический гепатит, каковы его причины и признаки, как лечить хронический гепатит у детей и взрослых.
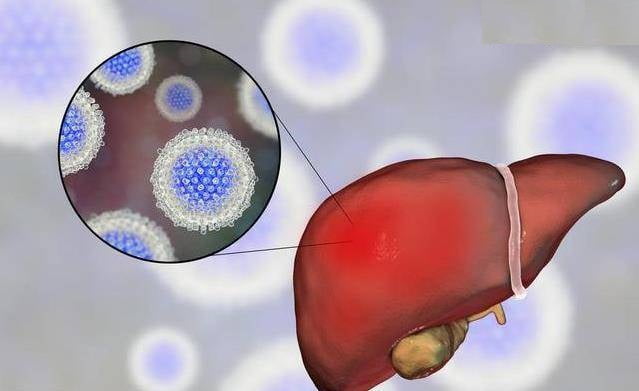
Хронический (активный) гепатит печени – что это такое? Так называется воспалительное поражение паренхимы и стромы печени, развивающееся под действием различных причин и продолжающееся больше 6 месяцев. Патология представляет серьезную социально-экономическую и клиническую проблему в связи с неуклонным ростом заболеваемости.
По данным статистики, в мире зафиксировано 400 млн. больных хроническим гепатитом В и 170 млн. пациентов с хроническим гепатитом С, при этом ежегодно добавляется более 50 млн. впервые выявленных гепатитов В и 100-200 млн. гепатитов С.
За последние 20-25 лет накоплено немало важных сведений о хроническом гепатите, стал понятен механизм его развития, поэтому разработаны более эффективные способы терапии, которые постоянно совершенствуются. Изучением вопроса занимаются врачи инфекционисты, терапевты, гастроэнтерологи и другие специалисты. Исход и эффективность терапии напрямую зависят от формы гепатита, общего состояния и возраста пациента.
Классификация хронического гепатита
Хронический гепатит классифицируется по нескольким критериям: этиологии, степени активности патологии, данным биопсии. По причинам возникновения выделяют хронический вирусный гепатит В, С, Д, А, лекарственный, аутоиммунный и криптогенный (неясной этиологии).

Хронический гепатит классифицируется по нескольким критериям: этиологии, степени активности патологии, данным биопсии. По причинам возникновения выделяют хронический вирусный гепатит В, С, Д, А, лекарственный, аутоиммунный и криптогенный (неясной этиологии). Степень активности патологических процессов может быть различной:
- минимальной – АСТ и АЛТ выше нормы в 3 раза, увеличении тимоловой пробы до 5 Ед, росте гамма-глобулинов до 30%;
- умеренной – концентрация АЛТ и АСТ повышаются в 3-10 раз, тимоловая проба 8 Ед, гамма-глобулины 30-35%;
- выраженной – АСТ и АЛТ выше нормы более чем в 10 раз, тимоловая проба больше 8 Ед, гамма-глобулины больше 35%.
На основе гистологического исследования и биопсии выделяют 4 стадии хронического гепатита.
- 0 стадия – фиброз отсутствует
- 1 стадия – незначительный перипортальный фиброз (разрастание соединительной ткани вокруг клеток печени и желчных протоков)
- 2 стадия – умеренный фиброз с порто-портальными септами: соединительная ткань, разрастаясь, образует перегородки (септы), которые объединяют соседние портальные тракты, сформированные ветвями воротной вены, печеночной артерии, желчными протоками, лимфатическими сосудами и нервами. Портальные тракты располагаются на углах печеночной дольки, которая имеет форму шестиугольника
- 3 стадия – сильный фиброз с порто-портальными септами
- 4 стадия – признаки нарушения архитектоники: значительное разрастание соединительной ткани с изменением структуры печени.
Причины и патогенез хронического гепатита
Патогенез различных форм хронического гепатита связан с повреждением ткани и клеток печени, формированием иммунного ответа, включением агрессивных аутоиммунных механизмов, которые способствуют развитию хронического воспаления и поддерживают его в течение длительного времени. Но специалисты выделяют некоторые особенности патогенеза в зависимости от этиологических факторов.
Причиной хронического гепатита чаще всего является ранее перенесенный вирусный гепатит В, С, Д, иногда А. Каждый возбудитель по-разному воздействует на печень: вирус гепатита В не вызывает разрушения гепатоцитов, механизм развития патологии связан с иммунной реакцией на микроорганизм, который активно размножается в клетках печени и других тканях.
Второй распространенной причиной патологии считается интоксикация организма, вызванная воздействием алкоголя, лекарственных препаратов (антибиотики, гормональные средства, противотуберкулезные медикаменты и т. п.), тяжелых металлов и химикатов.
Токсины и их метаболиты, накапливаясь в клетках печени, вызывают сбой в их работе, накопление желчи, жиров и обменные нарушения, которые приводят к некрозу гепатоцитов. Помимо этого, метаболиты являются антигенами, на которые активно реагирует иммунная система.
Также хронический гепатит может сформироваться в результате аутоиммунных процессов, которые связаны с неполноценностью Т-супрессоров и образованием токсичных для клеток Т-лимфоцитов.
Спровоцировать развитие патологии может нерациональное питание, злоупотребление алкоголем, неправильный образ жизни, инфекционные заболевания, малярия, эндокардит, различные болезни печени, которые вызывают метаболические нарушения в гепатоцитах.
Основные симптомы хронического гепатита
Симптомы хронического гепатита вариабельны и зависят от формы патологии. Признаки при малоактивном (персистирующем) процессе слабо выражены либо совсем отсутствуют. Общее состояние пациента не меняется, но ухудшение вероятно после злоупотребления алкоголем, интоксикации, витаминной недостаточности.
Клинические признаки при активной (прогрессирующей) форме хронического гепатита ярко выражены и проявляются в полном объеме.
У большинства больных регистрируется диспепсический синдром (метеоризм, тошнота, рвота, нарушение аппетита, вздутие живота, изменение стула), астеновегетативный синдром (резкая слабость, утомляемость, снижение работоспособности, похудение, бессонница, головные боли), синдром печеночной недостаточности (желтуха, лихорадка, появление жидкости в брюшной полости, кровоточивость тканей), длительные или периодические боли в области живота справа.
На фоне хронического гепатита увеличиваются размеры селезенки и регионарные лимфатические узлы. Из-за нарушения оттока желчи развивается желтуха, зуд. Также на кожных покровах можно обнаружить сосудистые звездочки. Во время осмотра выявляется увеличение размеров печени (диффузное либо захватывающее одну долю). Печень плотная, болезненная при пальпации.
Хронический вирусный гепатит Д протекает особенно тяжело, для него характерна ярко выраженная печеночная недостаточность. Большинство пациентов жалуются на желтуху, зуд кожных покровов. Помимо печеночных, диагностируются внепеченочные признаки хронического гепатита: поражение почек, мышц, суставов, легких и пр.
Особенность хронического гепатита С – длительное персистирующее течение. Более 90% острых гепатитов С завершаются хронизацией. У пациентов отмечается астенический синдром и незначительное увеличение печени. Течение патологии волнообразное, через несколько десятков лет она заканчивается циррозом в 20-40% случаев.
Аутоиммунный хронический гепатит встречается у женщин от 30 лет и старше. Для патологии характерна слабость, повышенная утомляемость, желтушность кожи и слизистых, болезненность в правом боку. У 25 % больных патология имитирует острый гепатит с диспепсическим и астеновегетативным синдромом, лихорадкой.
Лекарственный хронический гепатит характеризуется множественными признаками, отсутствием специфических симптомов, иногда патология маскируется под острый процесс или механическую желтуху.

Диагностика хронического гепатита
Диагностика хронического гепатита должна быть своевременной. Все процедуры проводятся в отделении гастроэнтерологии. Окончательный диагноз ставят на основании клинической картины, инструментального и лабораторного обследования: анализа крови на маркеры, УЗИ органов брюшной полости, реогепатографии (исследование кровоснабжения печени), биопсии печени.
Анализ крови позволяет определять форму патологии благодаря обнаружению специфических маркеров – это частицы вируса (антигены) и антитела, которые образуются в результате борьбы с микроорганизмом. Для вирусного гепатита А и Е характерны маркеры только одного типа – anti-HAV IgM или anti-HЕV IgM.
При вирусном гепатите В можно обнаружить несколько групп маркеров, их количество и соотношение указывают на стадию патологии и прогноз: поверхностный антиген В (HBsAg), антитела к ядерному антигену Anti-HBc, Anti-HBclgM, НВеАg, Anti-HBe (он появляется только после завершения процесса), Anti-HBs (формируется при адаптации иммунитета к микроорганизму).
Вирус гепатита Д идентифицируется на основании Anti-HDIgM, суммарных Anti-HD и РНК этого вируса. Главный маркер гепатита С – Anti-HCV, второй – РНК вируса гепатита С.
Функции печени оцениваются на основании биохимического анализа, а точнее, определении концентрации АЛТ и АСТ (аминотрансферазы), билирубина (желчного пигмента), щелочной фосфатазы. На фоне хронического гепатита их количество резко увеличивается. Поражение клеток печени приводит к резкому снижению концентрации альбуминов в крови и значительному увеличению глобулинов.
УЗИ органов брюшной полости – безболезненный и безопасный способ диагностики. Он позволяет определить размеры внутренних органов, а также выявить произошедшие изменения.
Лечение хронического гепатита
Лечение хронического гепатита преследует цель устранения причины возникновения патологии, купирования симптомов и улучшения общего состояния. Терапия должна быть комплексной.
Большинству пациентов назначают базисный курс, направленный на снижение нагрузки на печень. Всем больным с хроническим гепатитом необходимо сократить физические нагрузки, им показан малоактивный образ жизни, полупостельный режим, минимальное количество лекарственных препаратов, а также полноценная диета, обогащенная белками, витаминами, минералами (диета № 5).
Нередко применяют витамины в инъекциях: В1, В6, В12.
При возникновении запоров показаны мягкие слабительные средства, для улучшения пищеварения – ферментные препараты без содержания желчи. Для защиты клеток печени и ускорения процессов восстановления назначают гепатопротекторы. Их следует принимать до 2-3 месяцев, желательно повторять курс приема таких лекарств несколько раз в год. При выраженном астеновегетативном синдроме используют поливитамины, природные адаптогены.
Вирусные хронические гепатиты плохо поддаются терапии, большую роль играют иммуномодуляторы, которые косвенно воздействуют на микроорганизмы, активизируя иммунитет пациента. Использовать самостоятельно эти медикаменты запрещено, так как они обладают противопоказаниями и особенностями.
Особое место среди таких препаратов занимают интерфероны. Их назначают в виде внутримышечных или подкожных инъекций до 3 раз в неделю; при этом возможно повышение температуры тела, поэтому перед инъекцией необходим прием жаропонижающих средств.
В детском возрасте эта группа препаратов используется в виде ректальных свечей. Если позволяет состояние пациента, проводят интенсивную терапию: применяют препараты интерферона и противовирусные средства в больших дозировках, например, комбинируют интерферон вместе с рибавирином и ремантадином (особенно при гепатите С).
Постоянный поиск новых лекарственных препаратов привел к разработке пегилированных интерферонов, в которых молекула интерферона соединена с полиэтиленгликолем. Благодаря этому лекарство может дольше находиться в организме и длительно бороться с вирусами. Такие медикаменты высокоэффективны, они позволяют сократить частоту их приема и продлить период ремиссии хронического гепатита.
Если хронический гепатит вызван интоксикацией, то следует провести дезинтоксикационную терапию, а также исключить проникновение токсинов в кровь (отменить лекарственный препарат, алкоголь, уйти с химического производства и т. п.).
Аутоиммунный хронический гепатит лечится глюкокортикоидами в комбинации с азатиоприном. Гормональные средства принимают внутрь, после наступления эффекта их дозу понижают до минимально допустимой. При отсутствии результатов назначают пересадку печени.
Профилактика и прогноз хронического гепатита
Больные и носители вирусов гепатита не представляют большой опасности для окружающих, так как заражение воздушно-капельным и бытовым путем исключается. Заразиться можно только после контакта с кровью или другими биологическими жидкостями.
Для экстренной профилактики и лечения хронического гепатита В (с целью полного излечения) в первые сутки после возможного заражения применяют человеческий иммуноглобулин. Также показана вакцинация против гепатита В. Специфическая профилактика других форм этой патологии не разработана.
Прогноз хронического гепатита зависит от вида болезни. Лекарственные формы практически полностью излечиваются, аутоиммунные также хорошо поддаются терапии, вирусные редко разрешаются, чаще всего они трансформируются в цирроз печени.
Совмещение нескольких возбудителей, например, вируса гепатита В и Д, вызывает развитие наиболее тяжелой формы заболевания, которая быстро прогрессирует. Отсутствие адекватной терапии в 70% случаев приводит к циррозу печени.
Классификация гепатита
Основной задачей при лечении хронического гепатита является достижение ремиссии, когда показатели холестаза в анализах пациента вписываются в пределы нормы после окончания терапии. При соблюдении всех рекомендаций врача, диеты и регулярном употреблении курсов гепатопротекторов у пациентов с гепатитом есть все шансы для достижения длительной и стабильной ремиссии.

Острая форма гепатита характеризуется стремительным развитием симптомов и резким ухудшением общего самочувствия пациента. Для острого гепатита характерна вирусная и токсическая природа. Обострение гепатита характеризуется болью в правом подреберье, резким повышением температуры тела, тошнотой, в некоторых случаях появлением желтизны кожных покровов и белков глаз. Прогноз лечения в этом случае напрямую зависит от того, как быстро пациенту будет оказана медицинская помощь и начнется терапия заболевания. В ряде случаев острый гепатит может закончиться летальным исходом, у таких пациентов отмечается спутанность сознания, повышенная потливость и похолодание кожи, что считается основными признаками негативного прогноза.
Игнорирование симптомов или попытки самостоятельно пролечить заболевание в острой фазе может привести к переходу гепатита в хроническую форму, которая очень тяжело поддается терапии и не излечивается окончательно, врач может только добиться стабильной длительной ремиссии.
Причин развития аутоиммунного гепатита официальная медицина на сегодняшний день не знает. В качестве самых популярных версий выдвигаются теории о наследственной склонности к таким нарушениям, а также негативных факторах, провоцирующих реакцию организма. К таким факторам чаще всего относят другие аутоиммунные заболевания и воздействие медикаментов при лечении ряда болезней и нарушений. Выделяют два типа аутоиммунного гепатита — первому подвержены пациенты независимо от пола и возраста, а вторым страдают в подавляющем большинстве пациентки в возрасте от 6 месяцев до 77 лет, причем пик заболеваемости приходится на женщин до 40 лет.
Аутоиммунный гепатит может не проявляться клинически, в таких случаях он обнаруживается случайно во время обследований, связанных с другими заболеваниями или профилактических осмотрах. У некоторых пациентов на протяжении длительного периода отмечаются слабость, утомляемость, боли в суставах, в редких случаях пожелтение кожных покровов и белков глаз. Из-за отсутствующей или слабовыраженной симптоматики эту форму гепатита тяжело обнаружить на ранней стадии, чаще она диагностируется уже в период развития цирроза.
Причины гепатита
Пути заражения гепатитом
Признаки гепатита

Все формы гепатита вызывают симптомы, указывающие, в первую очередь, на дисфункцию печени, однако у некоторых видов этого заболевания есть также и специфичные признаки, которые характерны для конкретного вируса.
При гепатите А первые ухудшения самочувствия проявляются спустя 30 дней после инфицирования, а инкубационный период колеблется в пределах 15-50 дней. Первые подозрения могут быть вызваны высокой температурой тела и изменением цвета мочи на темно-коричневый с обильным вспениванием при испражнении. Специфичные симптомы гепатита А включают лихорадку, которая сопровождается тошнотой и иногда рвотой. Пациенты отмечают тяжесть в желудке и боли в области печени. Спустя несколько дней цвет мочи становится более темным, а кала — более светлым, проявляется и желтуха.
Первые признаки гепатита В могут проявиться через 11-12 недель после инфицирования, а инкубационный период составляет от 2 до 6 месяцев. С помощью лабораторного анализа выявить гепатит В можно еще до появления первых нарушений, с 4-й недели после инфицирования. Общие симптомы этого заболевания выражаются в общей слабости, тошноте, изменении цвета мочи и кала, болях в правом подреберье и в суставах. Специфичные симптомы гепатита В зависят от того, в какой форме он протекает:
- субклиническая форма характеризуется легким течением заболевания без проявления желтухи и с умеренным изменениями в биохимии крови;
- при желтушной форме ярко выражено пожелтение склер и кожных покровов, а в биохимии отмечаются резкие изменения;
- холестатическая форма характеризуется слабой симптоматикой воспаления и ярко выраженными нарушениями выведения желчи.
Желтуха
Осложнения при гепатите
Гепатит при беременности
Во время беременности все органы и системы женского организма работают под нагрузкой, а гепатит дополнительно ослабляет функции печени, через которую проходит обмен кровью и питательными веществами между матерью и ребенком. При гепатите важно проследить за ребенком, который в родах имеет высокие шансы заражения заболеванием. Если у матери диагностирован гепатит В при беременности — ребенку делают прививку в первые 12 часов жизни, чтобы не допустить развитие заболевания у новорожденного.
Поврежденная гепатитом при беременности печень матери не справляется с повышенной нагрузкой, из-за чего плод не получает достаточного количества питательных веществ и кислорода. Недостаточное питание негативно сказывается на развитии ребенка — новорожденный может появиться на свет с различными патологиями развития. Лечение гепатита С у беременных женщин затрудняется тем, что подавляющее большинство эффективных медикаментов негативно влияют на ребенка. В острой форме гепатита С у беременных вся надежда остается на собственные силы организма матери, которые врачи поддерживают по мере возможности.
Гепатит у новорожденных и детей

Желтуха новорожденных является первым специфичным внешним симптомом гепатита у новорожденного ребенка. При изменении цвета кожных покровов необходимо провести лабораторные анализы, чтобы подтвердить заражение и исключить физиологичную желтуху новорожденных, связанную с незрелостью печеночных ферментов.
Чаще всего у новорожденных диагностируют гепатит В, который передается ему от матери через плаценту или во время прохождения по родовым путям. Прогнозы лечения во многом зависят от давности инфицирования — при трансплацентарном проникновении вируса плод может погибнуть еще внутриутробно. По данным статистики 40% детей удается вылечить полностью, еще у 35% развивается цирроз печени, 10-15% новорожденных не удается спасти, а еще 20% живут не более двух лет.
Для профилактики заболеваемости гепатитом среди новорожденных все беременные в обязательном порядке сдают анализы на гепатит, позволяющие выявить инфицированную мать и проследить за развитием ее плода.
Прогнозы при гепатите
У большинства пациентов после постановки диагноза одним из первых возникает вопрос: сколько живут люди с гепатитом С? Точного и однозначного ответа на него нет, поскольку в каждом случае очень много зависит от индивидуальных особенностей организма. До трети физически крепких людей с хорошей иммунной системой переносят гепатит бессимптомно и выздоравливают без применения терапии. В остальных случаях заболевание переходит в хроническую форму, которая не поддается окончательному излечению.
На то, сколько лет живут с гепатитом С, влияет возраст, давность инфекции, наличие других заболеваний, а также тщательность соблюдения врачебных рекомендаций. Для поддержания заболевания в стадии ремиссии пациентам приходится полностью пересматривать свой образ жизни и соблюдать диету, снижающую нагрузку на ослабленную печень. В конечном итоге летальный исход случается из-за цирроза или злокачественной опухоли, которая развивается в тканях печени. В зависимости от многих факторов это может произойти как через несколько лет, так и через несколько десятилетий.
Диагностика гепатита

Дифференциальная диагностика гепатита основывается на жалобах пациента, изменениях в тканях его печени, а также маркерах крови, которые изучаются в лабораторных условиях. Помимо анализов крови, используются биопсия и ультразвуковые исследования, позволяющие исключить другие заболевания, вызывающие сходные симптомы.
Анализы на гепатит:
- общий биохимический анализ крови: на гепатит указывает высокий уровень билирубина и АЛТ (печеночных ферментов);
- печеночные пробы: при лабораторной диагностике гепатитов в этом анализе отмечается снижение белков, которые вырабатываются в печени;
- анализы на наличие вирусов: иммунологический, выявляющий антигены и антитела, и генетический, определяющий ДНК и РНК вирусов, а также ПЦР — скорость их размножения.
Во время борьбы с любым возбудителем в крови человека появляются антитела, которые точно соответствуют инфекции, угрожающей здоровью, и вирусные гепатиты здесь не исключение. Наличие антител к гепатиту С может означать как ранее перенесенное заболевание, так и текущее в острой или хронической форме. Для определения гепатита и его стадии используются специальные средства лабораторной диагностики, позволяющие точно установить количество антител, соответствующее определенному количеству возбудителя в крови.
В лабораторных анализах используют сразу несколько белков вируса, что позволяет определить, как текущее заболевание, так и уже перенесенное. У тех пациентов, которые перенесли гепатит без симптомов и выздоровели без терапии, в крови еще на протяжении нескольких лет содержатся антитела.
Для выявления ДНК и РНК вирусов гепатита используют метод ПЦР — полимеразной цепной реакции. Суть методики сводится к многократному увеличению количества определенных участков ДНК и РНК, соответствующих заданным условиям. В результате применения метода ПЦР количество участков ДНК и РНК вирусов гепатита увеличивается настолько, что их можно увидеть.
Лечение гепатита
В острой фазе гепатита основной задачей лечения является выведение токсинов из организма и поддерживающая терапия для печени и иммунной системы, которая сама может справиться с возбудителем. Если этого не произошло, заболевание переходит в хроническую форму, которую и лечат с помощью медикаментозной терапии. Чаще всего в хронической форме развиваются гепатиты В и С.
Лечение лекарственного гепатита заключается в определении препарата, вызывающего дисфункцию печени, и его устранении. В легкой форме лекарственный гепатит проходит без дополнительной терапии, при тяжелых поражениях потребуется дополнительное лечение в стационаре.
Народная медицина предлагает широкий выбор рецептов для лечения гепатита. Важно помнить, что все подобные средства необходимо обсуждать с лечащим врачом и не использовать в качестве основного лечения, отказываясь от медикаментозной терапии.
Мед при гепатите С ценится за высокое содержание микроэлементов, которых остро не хватает поврежденным клеткам печени. Мед растворяют в стакане теплой воды и пьют три раза в день перед приемом пищи.
Расторопшу при гепатите употребляют в качестве отвара или настойки, для этих целей используются семена, корни и листья растения. Принимают такое народное лекарство три-четыре раза в день перед едой.
Есть среди народных рецептов и другие растения и травы для печени при гепатите: морозник кавказский, хвощ, шалфей, пижма, лопух, ромашка, девясил, шиповник, зверобой. Травяные сборы из этих растений улучшают функции печени, восстанавливают иммунитет и улучшают общее самочувствие пациента.
Диета при гепатите (стол №5) разработана для снижения химической нагрузки на печень и сохранения полноценного и разнообразного рациона. Ослабленная заболеванием печень не справляется с переработкой тяжелых, острых продуктов и алкоголя, поэтому питание при гепатите С исключает всю подобную еду.
В диете при гепатите В суточное количество белков и углеводов умеренно уменьшено, а продукты поддаются варке, запеканию и тушению. Жилистое мясо необходимо употреблять в рубленом виде, а богатые клетчаткой овощи измельчать в пюре для облегчения переваривания. Из рациона в диете №5 при гепатите С исключают продукты, стимулирующие выработку желудочных соков и провоцирующие усиленное газообразование.
Питаться при гепатите необходимо равными порциями 4-5 раз в день, все блюда должны быть подогретыми. На пустой желудок можно пить разбавленные натуральные соки, компоты, муссы и слабозаваренный чай.
Профилактика гепатита
Самыми опасными среди вирусных заболеваний печени являются гепатиты В и С, поэтому основные меры профилактики сводятся к уменьшению риска заражения. При общении с инфицированным пациентом необходимо избегать прямого контакта с его кровью и другими выделениями организма, выделить ему персональные средства для повседневного использования, не пренебрегать барьерной контрацепцией.
Даже если среди членов семьи и ближайшего окружения нет больных с гепатитами В или С, шанс заразиться этими заболеваниями остается достаточно высоким. Во избежание инфицирования необходимо тщательно обрабатывать все продукты питания, не пить воду неизвестного происхождения и с осторожностью выбирать морепродукты для блюд без термообработки. В маникюрном, парикмахерском или татуировочном салоне необходимо следить, чтобы инструменты мастера были одноразовыми или тщательно обрабатывались непосредственно перед началом работы.
Вакцины от гепатита

Вакцинация против гепатита В хорошо зарекомендовала себя в качестве профилактической меры, поэтому включена в календарь обязательных прививок в большинстве цивилизованных стран мира. Вакцина от гепатита В содержит иммуногенный белок, к которому в организме человека начинают вырабатываться антитела уже через две недели после первой инъекции.
От гепатита С вакцины на сегодняшний день не существует, хотя ученые всего мира активно работают над поиском и выделением специфичного белка, присущего всем генотипам и подвидам этого вируса. В качестве защиты можно пройти вакцинацию против гепатита В по схеме, что позволит снизить риск заражения гепатитом С, но не гарантирует 100% защиты от него.
Несмотря на относительную безопасность гепатита А, который у большинства пациентов протекает легко, его тоже можно предупредить с помощью вакцинации. Такие прививки показаны медработникам, сотрудникам детских учреждений, а также людям, отправляющимся в страны с высоким уровнем заболеваемости гепатитом А (командированные, военные, туристы).
Читайте также:


