Тромбоциты после вирусной инфекции
Эпидемиологическая анкета и специальные исследования показывают, что у детей младше 8 лет, вирусные инфекции предшествуют тромбоцитопенической пурпуре в 85% случаев и лишь 15% являются очевидно идиопатическими.
Болезнь наступает внезапно, обычно спустя 1—3 недель после вирусной инфекции, особенно дыхательных путей; бывают случаи, когда период после инфекции и до появления пурпуры продолжительнее — до 4 месяцев. Согласно McClure, вирусную этиологию можно установить по меньшей мере в 50% случаев из 413 исследованных детей.
Пурпура появилась спустя 3—6 недель, с одинаковой частотой у мальчиков и девочек, в то время как у взрослого преобладают женщины в пропорции 2/1 или даже 3/1.
Вирусная этиология была наглядно доказана у детей с тромбоцитопенической пурпурой, родившихся с краснухой (Luscher и сотр., Wallace, Svenigsen, Zinkham и сотр.), при которой обнаруживаются антивирусные антитела после состояния виремии.
Вполне возможно, что механизм тромбоцитопении происходит по поводу поражений типа III, благодаря иммунным комплексам, но не по поводу антитромбоцитарных антител. Виремия, как и при других вирусных инфекциях, находится лишь на 7 дней раньше и два дня после вирусного высыпания, следовательно задольго до пурпурного высыпания.
Вирусная этиология определяется после некоторых вирусных инфекций, проявляющих максимальную частоту в холодные времена года или в начале весны, как например различные высыпные лихорадки, корь, ветряная оспа, оспа, а также и инфекции с Pertussis. Бывают случаи и после инфекционных мононуклеозов, а также и после вирусных герпесов, инфекций с цитомегаловирусом, свинкой и даже после гепатита Боткина.
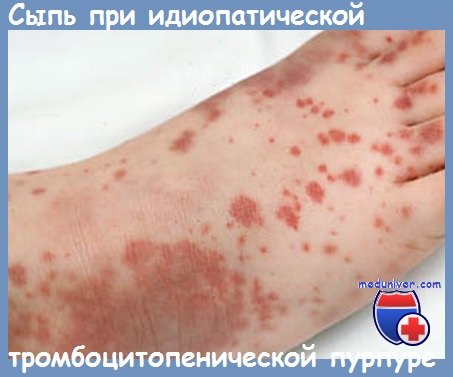
Вирусная этиология была доказана несомненно при тромбоцитопенической пурпуре после противокоревой или противооспенной вакцинации, но только в редких случаях (Alter и сотр., Oski и сотр., Bachand и сотр.). Реже можно ссылаться на иммунную этнологию после бактериальных инфекций (Clement и Diamond) или после интрадермореакций на туберкулин.
Следует обращать особое внимание на тромбоцитопеническую пурпуру, появляющиеся в разгаре септического состояния, микробного или вирусного, при котором механизм тромбоцитопении иной. В этих случаях микробные токсины, как при стрептококковых, пневмококковых, менингококковых инфекциях, а также и вследствие других граммотрицательных агентов, детерминируют появление во время септического периода синдрома с вторичной тромбоцитопенией путем явления Sanarelli-Schwartzmann.
Микробные токсины, но особенно вирусные частицы, могут прямо вызывать агглютинацию тромбоцитов и тяжелый прогрессивный синдром по поводу уничтожения тромбоцитов на уровне РЭС. Это тромбоцитопени-ческие расстройства по поводу снижения тромбоцитов на периферии, к которому добавляется однако и дефицит производства благодаря прямому поражению мегакариоцитов, которые являются очень благоприятной средой для размножения вирусов (Dalton и сотр.).
В разгаре вирусной инфекции или после вакцинации число мегакариоцитов понижается, они представляют дефекты созревания и дегенеративные поражения с вакуолями и многочисленными свободными ядрами, в то время как число тромбоцитов снижается. При тяжелых тромбоцитопениях констатируется признак разрушения тромбоцитов с повышением в сыворотке кислотных фосфатаз.
Подобные механизмы с периферическим лизисом возникают и при других инфекциях, как например лихорадка денга, токсоплазмоз, а также и при таиландской геморрагической лихорадке, вызв шной вирусом миэлодепрессивного действия (Bierman и Nelson). Эти данные смешанного патогенеза необходимы для диагностицирования известных вторичных форм путем изучения непосредственного действия инфекционных агентов, таких как вирусные агенты, антитела, иммунные комплексы, а также тромбоцитарного турновера и функций мегакариоцитов.
С клинической точки зрения, поствирусные формы у детей имеют в основном характер идиопатической тромбоцитопенической пурпуры. В обширной статистике, McClure находит, наряду с пурпурой у всех больных, эпистаксис у 30%, гематурию у 5— 10% и органиченную частоту для других кроворечений, как например гемоторакс. Внутричерепные кровоизлияния, хотя и редкие (1,2%), являются причиной смерти у 30% исследованных больных в период пурпуры.
Спленомегалии и иногда умеренные гепатомегалии появляются в 10% случаев и детерминированы скорее вирусной инфекцией, чем тромбоцитопеническим заболеванием.
С точки зрения эволюции, 50% случаев излечиваются после острого приступа за 1—2 и реже 3 месяца. В пропорции 10—20% случаев, тромбоцитопения с вариабильными значениями, с явлениями легкой или акцентуированной пурпуры персистирует от одного до нескольких лет.
У 8—10% случаев, после периода излечения, пурпура рецидивирует или принимает стойкий хронический характер, с акцентуированными приступами, детерминированными вероятно реинфекциями, которые усугубляют процесс самопродолжения путем генерирования новых иммунных комплексов или даже путем появления автоиммунного механизма после разрыва толерантности.
Анализ крови — вирусная или бактериальная инфекция
Чем бактерии отличаются от вирусов
Бактерии – это в подавляющем большинстве одноклеточные микроорганизмы с неоформленным ядром. То есть это настоящие клетки, которые имеют собственный обмен веществ и размножаются делением. По форме клеток бактерии могут иметь круглую форму – называются кокки (стафилококк, стрептококк, пневмококк, менингококк и т.д.), могут быть палочковидными (кишечная палочка, коклюшная, дизентерийная и т.д.), реже встречаются и другие формы бактерий.
Многие бактерии, которые в норме являются безопасными для человека и обитают на его коже, слизистых, в кишечнике, в случае общего ослабления организма или нарушения иммунитета могут выступать в качестве патогенов.
В отличие от бактерий, вирусы являются паразитами, которые не способны размножаться вне клетки. Они проникают в клетку и заставляют ее производить копии вируса. При заражении в клетке активируются специальные механизмы защиты от вирусов. Зараженные клетки начинают производить интерферон , который вступает в контакт с соседними здоровыми клетками и переводит их в противовирусное состояние, а также стимулирует иммунную систему для борьбы с вирусами.
Некоторые вирусы могут находиться в организм человека на протяжении всей жизни. Они переходят в латентное состояние и активируются лишь при определённых условиях. К таким вирусам относятся герпесвирусы, папилломавирусы и ВИЧ. В латентном состоянии вирус не может быть уничтожен ни иммунной системой, ни лекарственными препаратами.
Острые респираторные вирусные инфекции (ОРВИ)
ОРВИ – вирусные заболевания верхних дыхательных путей, передающиеся воздушно-капельным путем. Респираторные вирусные инфекции являются самым распространенным инфекционным заболеванием.
Все ОРВИ характеризуются очень коротким инкубационным периодом – от 1 до 5 дней. Это то время, за которое попавший в организм вирус успевает размножиться до того количества, когда начинают проявляться первые симптомы заболевания.
После инкубационного периода наступает продромальный период (продрома) – это период заболевания, когда вирус уже успел распространиться по всему организму, а иммунная система еще не успела среагировать на него. Начинают появляться первые симптомы: вялость, капризность, ринит, фарингит, характерный блеск в глазах. В этот период противовирусные препараты наиболее эффективны.
Следующим этапом является начало болезни. ОРВИ, как правило, начинаются остро – температура поднимается до 38-39 °С, могут появиться головная боль, озноб, насморк, кашель, боль в горле. Желательно вспомнить, когда могло произойти заражение, то есть когда был контакт с носителем вируса, так как если с этого момента до начала болезни прошло не более пяти суток, то это аргумент в пользу вирусной природы заболевания.
Вирусные инфекции, как правило, лечатся симптоматически, то есть жаропонижающими препаратами, отхаркивающими и т.д. Антибиотики на вирусы не действуют.
Наиболее известными вирусными инфекциями являются грипп, ОРВИ, герпетические инфекции, вирусные гепатиты, ВИЧ-инфекция, корь, краснуха, паротит, ветряная оспа, клещевой энцефалит, геморрагические лихорадки, полиомиелит, и др.
Картина крови при вирусных инфекциях
При вирусных инфекциях количество лейкоцитов в крови обычно остается в пределах нормы или немного ниже нормы, хотя иногда может наблюдаться небольшое увеличение количества лейкоцитов. Изменения в лейкоцитарной формуле происходят за счет увеличения содержания лимфоцитов и/или моноцитов, и соответственно понижения количества нейтрофилов. СОЭ может незначительно повышаться, хотя при тяжело протекающих ОРВИ скорость оседания эритроцитов может быть довольно высокой.
Бактериальные инфекции
Бактериальные инфекции могут возникать как сами по себе, так и присоединяться к вирусной инфекции, так как вирусы подавляют иммунитет.
Основным отличием бактериальных инфекций от вирусных является более длительный инкубационный период, который составляет от 2 до 14 суток. В отличие от вирусных инфекций, в данном случае следует обратить внимание не только на предполагаемое время контакта с носителем инфекции, но и учесть, были ли в последнее время стрессы, переохлаждения. Так как некоторые бактерии способны годами обитать в организме человека никак не проявляя себя и активизироваться в случае общего ослабления организма.
Продромальный период при бактериальных инфекциях часто отсутствует, например инфекция может начаться как осложнение ОРВИ. И если вирусные инфекции часто начинаются с общего ухудшения состояния, то бактериальные инфекции обычно имеют четкое локальное проявление (ангина, отит, синусит). Температура часто не поднимается выше 38 градусов.
Бактериальные инфекции лечат с помощью антибиотиков. Чтобы не допустить возможных осложнений болезни важно вовремя начать лечение. Использование антибиотиков без соответствующих показаний может привести к формированию устойчивых бактерий. Поэтому правильно подбирать и назначать антибиотики должен только врач.
Наиболее часто бактериальные инфекции проявляются гайморитами, отитами, пневмонией или менингитом (хотя пневмония и менингит могут также иметь и вирусную природу). Наиболее известными бактериальными инфекциями являются коклюш, дифтерия, столбняк, туберкулез, большинство кишечных инфекций, сифилис, гонорея и т.д.
Картина крови при бактериальных инфекциях
При бактериальных инфекциях обычно наблюдается повышение количества лейкоцитов в крови, которое происходит преимущественно за счет увеличения количества нейтрофилов. Наблюдается так называемый сдвиг лейкоцитарной формулы влево, то есть увеличивается количество палочкоядерных нейтрофилов, и могут появиться молодые формы – метамиелоциты (юные) и миелоциты. Вследствие этого может снижаться относительное (процентное) содержание лимфоцитов. СОЭ (скорость оседания эритроцитов) обычно довольно высокая.

Причины повышенных тромбоцитов в крови

Хирургические операции — причина повышения уровня тромбоцитов
Тромбоциты — клетки, обеспечивающие защиту организма при повреждении сосудов. Препятствуют проникновению болезнетворных микробов и развитию кровотечения, образуя пробку, перекрывающую повреждение. В норме количество тромбоцитов в кровеносном русле поддерживается на определённом уровне, что позволяет им свободно циркулировать, не склеиваясь между собой. Значительное превышение уровня провоцирует образование тромбов и называется тромбоцитоз.
- травма,
- острое и хроническое кровотечение,
- хирургическое вмешательство,
- дефицит железа,
- инфекция в острой либо хронической фазе,
- аутоиммунные заболевания,
- опухоли различной локализации,
- патология костного мозга,
- лейкоз,
- химиотерапия,
- приём глюкокортикостероидов,
- спленэктомия.
Виды тромбоцитоза

Частая причина автономного тромбоцитоза — генетический дефект
Выделяют 2 вида тромбоцитоза:
- Автономный (первичный). Составляет 10% случаев тромбоцитоза. Формируется в результате клонального дефекта клеток костного мозга. Увеличивается синтез тромбоцитов, при этом строение клеток чаще всего нарушено, что сопровождается потерей их функциональности. Патология примерно в 65% сопровождается мутацией генов, наиболее распространённым является нарушение гена, отвечающего за активацию сигнальных путей для тромбопоэтина, также выявлена генная мутация рецептора тромбопоэтина.
- Реактивный (вторичный). В отличие от автономного, реактивный тромбоцитоз не является самостоятельной патологией, а следствием различных заболеваний. Продукция тромбоцитов возрастает, но их форма и строение остаются естественными.

Тромбоциты — клетки иммунной системы
Функциональность тромбоцитов не ограничивается участием в системе свёртывания, они способны уничтожать некоторые виды грибов и бактерий, содействовать миграции лейкоцитов, синтезировать пептиды. Поэтому уровень тромбоцитов растёт как при травмах и кровотечениях, так и при воспалительных процессах.
Спленэктомия провоцирует реактивный тромбоцитоз, так как селезёнка служит основной локализацией для деструкции тромбоцитов, при удалении этого органа число циркулирующих клеток возрастает.
Рак яичников, кишечника, лёгкого, почек и других органов сопровождается повышением концентрации тромбоцитов в результате продуцирования опухолями биологически активных веществ, влияющих на рост синтеза тромбоцитов.
Ряд аутоиммунных заболеваний (системная красная волчанка, ревматоидный артрит) провоцируют реактивный тромбоцитоз за счёт повышенной продукции цитокинов, активизирующих выработку тромбоцитов.
Повышенные тромбоциты у беременных

Причина тромбоцитоза в первом триместре — дегидратация
В период вынашивания ребёнка уровень тромбоцитов обычно снижается в результате увеличения объёма крови. Повышенные значения могут наблюдаться в I триместре, если происходит обезвоживание организма при токсикозе. Рекомендуется употреблять больше жидкости, а также продукты, богатые железом.
Физиологическое повышение характерно для заключительной фазы III триместра, когда организм женщины готовится к родам. При помощи повышения синтеза тромбоцитов кровеносная система защищается от усиленной кровопотери во время родовой деятельности.
Для снижения риска образования тромбов может быть рекомендован препарат Курантил.
Повышенные тромбоциты у детей

Норма тромбоцитов у детей превышает таковую у взрослых
У детей количество тромбоцитов примерно на 30% выше, чем у взрослых. Обычно уровень клеток особенно высок в первые недели жизни, снижаясь к 5-6 месяцам. Процесс постепенного уменьшения числа клеток продолжается до 15-18 лет.
Результат анализа на уровень тромбоцитов рассматривается в совокупности с иными показателями. Повышение тромбоцитов при нормальных значениях других форменных элементов крови может быть следствием обезвоживания. Сухой жаркий воздух в комнате, чрезмерное укутывание малыша и нехватка жидкости становятся причиной повышенного результата. Другой фактор физиологического подъёма тромбоцитов — стресс, который испытывает ребёнок перед процедурой изъятия образца крови.
Превышение нормы наряду со снижением уровня гемоглобина указывает на развитие железодефицитной анемии. Воспалительные процессы при ОРВИ, гриппе и других инфекциях могут сопровождаться повышением уровня, как тромбоцитов, так и лейкоцитов. Повышенная концентрация сохраняется некоторое время и после выздоровления ребёнка.
При высоком уровне тромбоцитов в динамике назначаются дополнительные исследования для исключения кровотечений внутренних органов, аутоиммунных патологий или новообразований.
Симптомы и признаки повышенных тромбоцитов

Онемение кончиков пальцев может указывать на тромбоцитоз
- слабость,
- появление кровоподтёков и синяков,
- кожный зуд,
- нарушение зрения,
- чувство жжения в конечностях,
- онемение кончиков пальцев,
- головная боль,
- носовые кровотечения.
Анализ на тромбоциты: суть метода

Уровень тромбоцитов определяется при помощи общего анализа
Количество тромбоцитов определяется в составе общего клинического анализа крови. Используются три методики определения количества тромбоцитов.
1. Методика Фонио. Показатель тромбоцитов выявляется в мазке в расчёте на тысячу эритроцитов. Для исследования используются реактивы — 2,6% раствор этилендиаминтетраацетата натрия (ЭДТА) либо 14% раствор сульфата магния. К реактиву добавляется образец крови, после смешивания готовятся тонкие мазки, которые окрашивают раствором Романовского-Гимзе. Подсчёт производится при помощи иммерсионного метода микроскопического наблюдения. Зная показатель тромбоцитов на тысячу эритроцитов и количество эритроцитов на 1 мкл крови, осуществляется перерасчёт по формуле:
Х = a * b/1000,
где а — количество тромбоцитов на тысячу эритроцитов;
b — количество эритроцитов на 1 мкл;
Х — число тромбоцитов на 1 мкл.

Камера Горяева для подсчета форменных элементов
2. Счётная камера Горяева. Камера представляет собой предметное стекло с нанесёнными на его поверхность поперечными прорезями, образующими сетку. Для анализа образец крови разводится в 200 раз при помощи реактива, в качестве которого обычно используется 1% раствор оксалата аммония. Счётную камеру заполняют разведённой кровью и перемещают во влажную среду. Подсчёт производится в 25 больших квадратах камеры при помощи фазово-контрастной микроскопии. Для выявления количества клеток в 1 л крови полученное при подсчёте число умножают на 2*10^6.
3. Автоматический анализатор. Подсчёт тромбоцитов происходит с меньшим коэффициентом вариации, чем в предыдущих методиках и чаще всего используется современными лабораториями. Но в ряде случаев ручная методика подсчёта предпочтительна, так как тромбоциты распознаются по размерам в диапазоне 2-20 фл., что может воспрепятствовать дифференцированию макротромбоцитов (аномально больших тромбоцитов) и микроцитов (аномально малых эритроцитов).
Анализ крови — вирусная или бактериальная инфекция
Чем бактерии отличаются от вирусов
Бактерии – это в подавляющем большинстве одноклеточные микроорганизмы с неоформленным ядром. То есть это настоящие клетки, которые имеют собственный обмен веществ и размножаются делением. По форме клеток бактерии могут иметь круглую форму – называются кокки (стафилококк, стрептококк, пневмококк, менингококк и т.д.), могут быть палочковидными (кишечная палочка, коклюшная, дизентерийная и т.д.), реже встречаются и другие формы бактерий.
Многие бактерии, которые в норме являются безопасными для человека и обитают на его коже, слизистых, в кишечнике, в случае общего ослабления организма или нарушения иммунитета могут выступать в качестве патогенов.
В отличие от бактерий, вирусы являются паразитами, которые не способны размножаться вне клетки. Они проникают в клетку и заставляют ее производить копии вируса. При заражении в клетке активируются специальные механизмы защиты от вирусов. Зараженные клетки начинают производить интерферон , который вступает в контакт с соседними здоровыми клетками и переводит их в противовирусное состояние, а также стимулирует иммунную систему для борьбы с вирусами.
Некоторые вирусы могут находиться в организм человека на протяжении всей жизни. Они переходят в латентное состояние и активируются лишь при определённых условиях. К таким вирусам относятся герпесвирусы, папилломавирусы и ВИЧ. В латентном состоянии вирус не может быть уничтожен ни иммунной системой, ни лекарственными препаратами.
Острые респираторные вирусные инфекции (ОРВИ)
ОРВИ – вирусные заболевания верхних дыхательных путей, передающиеся воздушно-капельным путем. Респираторные вирусные инфекции являются самым распространенным инфекционным заболеванием.
Все ОРВИ характеризуются очень коротким инкубационным периодом – от 1 до 5 дней. Это то время, за которое попавший в организм вирус успевает размножиться до того количества, когда начинают проявляться первые симптомы заболевания.
После инкубационного периода наступает продромальный период (продрома) – это период заболевания, когда вирус уже успел распространиться по всему организму, а иммунная система еще не успела среагировать на него. Начинают появляться первые симптомы: вялость, капризность, ринит, фарингит, характерный блеск в глазах. В этот период противовирусные препараты наиболее эффективны.
Следующим этапом является начало болезни. ОРВИ, как правило, начинаются остро – температура поднимается до 38-39 °С, могут появиться головная боль, озноб, насморк, кашель, боль в горле. Желательно вспомнить, когда могло произойти заражение, то есть когда был контакт с носителем вируса, так как если с этого момента до начала болезни прошло не более пяти суток, то это аргумент в пользу вирусной природы заболевания.
Вирусные инфекции, как правило, лечатся симптоматически, то есть жаропонижающими препаратами, отхаркивающими и т.д. Антибиотики на вирусы не действуют.
Наиболее известными вирусными инфекциями являются грипп, ОРВИ, герпетические инфекции, вирусные гепатиты, ВИЧ-инфекция, корь, краснуха, паротит, ветряная оспа, клещевой энцефалит, геморрагические лихорадки, полиомиелит, и др.
Картина крови при вирусных инфекциях
При вирусных инфекциях количество лейкоцитов в крови обычно остается в пределах нормы или немного ниже нормы, хотя иногда может наблюдаться небольшое увеличение количества лейкоцитов. Изменения в лейкоцитарной формуле происходят за счет увеличения содержания лимфоцитов и/или моноцитов, и соответственно понижения количества нейтрофилов. СОЭ может незначительно повышаться, хотя при тяжело протекающих ОРВИ скорость оседания эритроцитов может быть довольно высокой.
Бактериальные инфекции
Бактериальные инфекции могут возникать как сами по себе, так и присоединяться к вирусной инфекции, так как вирусы подавляют иммунитет.
Основным отличием бактериальных инфекций от вирусных является более длительный инкубационный период, который составляет от 2 до 14 суток. В отличие от вирусных инфекций, в данном случае следует обратить внимание не только на предполагаемое время контакта с носителем инфекции, но и учесть, были ли в последнее время стрессы, переохлаждения. Так как некоторые бактерии способны годами обитать в организме человека никак не проявляя себя и активизироваться в случае общего ослабления организма.
Продромальный период при бактериальных инфекциях часто отсутствует, например инфекция может начаться как осложнение ОРВИ. И если вирусные инфекции часто начинаются с общего ухудшения состояния, то бактериальные инфекции обычно имеют четкое локальное проявление (ангина, отит, синусит). Температура часто не поднимается выше 38 градусов.
Бактериальные инфекции лечат с помощью антибиотиков. Чтобы не допустить возможных осложнений болезни важно вовремя начать лечение. Использование антибиотиков без соответствующих показаний может привести к формированию устойчивых бактерий. Поэтому правильно подбирать и назначать антибиотики должен только врач.
Наиболее часто бактериальные инфекции проявляются гайморитами, отитами, пневмонией или менингитом (хотя пневмония и менингит могут также иметь и вирусную природу). Наиболее известными бактериальными инфекциями являются коклюш, дифтерия, столбняк, туберкулез, большинство кишечных инфекций, сифилис, гонорея и т.д.
Картина крови при бактериальных инфекциях
При бактериальных инфекциях обычно наблюдается повышение количества лейкоцитов в крови, которое происходит преимущественно за счет увеличения количества нейтрофилов. Наблюдается так называемый сдвиг лейкоцитарной формулы влево, то есть увеличивается количество палочкоядерных нейтрофилов, и могут появиться молодые формы – метамиелоциты (юные) и миелоциты. Вследствие этого может снижаться относительное (процентное) содержание лимфоцитов. СОЭ (скорость оседания эритроцитов) обычно довольно высокая.
Острые респираторные вирусные инфекции (ОРВИ) не редкость по всей России. В народе данную хворь называют простудой. Подцепить её можно где угодно даже летом. Чтобы не запутаться и точно знать, что возбудитель болезни – вирус или инфекция, правильнее всего будет сдать кровь на анализ, для достоверной постановки диагноза.
Общий анализ крови при ОРВИ

При обнаружении простудных симптомов важно обратиться в поликлинику к врачу. Назначение лабораторных исследований и анализов зависит от ряда причин:
- состояния здоровья пациента;
- разновидности болезни.
Кровь является многофункциональной жидкостью, в том числе носителем информации о состоянии человека. Поэтому именно её анализ будет достоверным и ёмким. Самым известным и удобным лабораторным исследованием считается общий анализ крови (ОАК), поскольку имеет ряд преимуществ:
- Скорость. Осуществить диагностику жидкости можно за считанные минуты, что иногда очень важно. Но высокая скорость не означает плохое качество. Данный анализ выдаёт всю базовую информацию о состоянии пациента.
- Неприхотливость. Для такого исследования можно делать забор как из пальца, так и из вены. Что даже является весомым плюсом, если заболел ребёнок. Взять венозную кровь у него будет целой проблемой, когда как из пальца это сделать гораздо проще.
- Стоимость. Для людей, имеющих полис медицинского страхования, такое исследование будет бесплатным при обращении в поликлинику. Но даже если нет возможности сдать кровь по страховке, в любой частной лаборатории можно сделать это по вполне демократичной цене.
Суть анализа заключается в том, что исследуются различные показатели крови. В зависимости от пола и возраста при нормальном состоянии организма каждый показатель должен находиться в определённом диапазоне. Если же он вышел за рамки, то у человека какие-то патологии. В последнее время люди, не имеющие медицинского образования, с помощью интернета могут различить базовые показатели и узнать о недугах исходя из результатов.
Внимание! Несмотря на большое количество информации в сети, лучше всего будет обратиться к врачу за расшифровкой анализа.
При ОРВИ важно исключить бактериальное заражение. В этом как раз главный помощник ОАК. Вирусное присутствие не всегда можно определить по анализу, а вот бактерии идентифицируются без проблем.
Анализ крови у детей и взрослых
Начало заболевания оказывает комплексное негативное воздействие на организм, не исключением становится и кровь. Из-за недуга меняется её формула. Отследить изменения позволяет ОАК. Особенной подготовки к его сдаче не требуется, однако считается, что достовернее всего будет анализ крови, взятый на пустой желудок. Женскому полу не рекомендуется сдавать кровь во время критических дней, и всем пациентам не стоит накануне принимать горячие ванны, есть жирное и острое, посещать сауны и бани.
Справка! Помимо ОАК существует также клинический анализ крови (КАК). Если врач назначил его, то не нужно пугаться, так как два этих анализа по сути одно и то же.
Подавляющее большинство людей предпочитают самостоятельно лечить себя и своих детей. Поскольку всё кажется очевидным: насморк, температура, слабость. Смысла идти в больницу при таком состоянии нет. Но сдать анализ не помешает, поскольку заболевание поначалу может протекать в лёгкой форме, но потом могут появиться осложнения, которые можно было бы предугадать по результатам исследования крови. В здоровом состоянии у взрослых нормальными считаются показатели, отображённые в таблице 1.
| № | Показатель | Норма для мужчин | Норма для женщин |
| 1 | Эритроциты (RBC),1012/л, тера/литр | 4,4 — 5,0 | 3,8 — 4,5 |
| 2 | Гемоглобин (HBG, Hb), г/л | 130 — 160 | 120 — 140 |
| 3 | Гематокрит (HCT), % | 39 — 49 | 35 — 45 |
| 4 | Цветовой показатель (ЦП) | 0,8 — 1,0 | |
| 5 | Усредненное значение объема эритроцита (MCV), фл | 80 — 100 | |
| 6 | Анизоцитоз эритроцитов (RDW), % | 11,5 — 14,5 | |
| 7 | Ретикулоциты (RET), % | 0,2 — 1,2 | 2,0 — 12,0 |
| 8 | Лейкоциты (WBC), 109/л, гига/литр | 4,0 — 9,0 | |
| 9 | Базофилы (BASO), % | 0 — 1 | |
| 10 | Лимфоциты (LYM), % | 19 — 37 | |
| 11 | Моноциты (MON), % | 3 — 11 | |
| 12 | Тромбоциты (PLT), 109/л | 180,0 — 320,0 | |
| 13 | Тромбокрит (PCT), % | 0,1 — 0,4 | |
| 14 | СОЭ, мм/час | 1 — 10 | 2 -15 |
Для детей нормальными цифрами являются те, что указаны в таблице 2.
| № | Показатель | Норма до года | Норма |
1 – 6 лет
6 – 12 лет
В некоторых случаях нормы могут отличаться от тех, что указаны в таблице. Это зависит от аппаратуры конкретной лаборатории. Как правило, в большинстве бланков с результатами анализа есть колонка с нормами всех показателей.
Поскольку ОРВИ это не одна конкретная хворь, а множество простудных заболеваний, то именно анализ крови позволит судить, каков характер течения недуга.

Что может быть повышено или понижено в крови?
Как уже говорилось, о наличии заболевания в человеческом организме свидетельствуют отклонения показателей анализа крови. Так как та или иная болезнь на листке с результатом анализов выглядит как набор показателей, выходящих за границы норм, то в комплексе картину может оценить только врач.
Лейкоциты являются индикаторами работы иммунной системы. Если их показатель завышен, то защитные механизмы человека активированы, а значит, есть возбудитель. Как правило, реакция в виде увеличения лейкоцитов происходит на воспаление или аллергию. Если же их количество ниже нормы, то возможны такие причины, как ОРВИ и инфекционные заболевания типа скарлатины, краснухи и некоторых других.
Стоит отметить, что лейкоциты имеют следующие разновидности, которые выполняют разную работу в вопросе иммунного ответа.
СОЭ – скорость оседания эритроцитов. При лабораторном изучении крови анализируется в том числе и быстрота осаждения фракций. Она возрастает если присутствуют воспаления в организме поскольку повышается содержание белков. Нет пропорциональной взаимосвязи между болезнью и СОЭ, но врачи предпочитают учитывать этот показатель. Например, если вначале болезни он был завышен, а после назначения лечения пошёл на спад, то терапия подобрана правильно.
Нужно отметить, что ребёнок может резко отреагировать на простудное заболевание и СОЭ в таких случаях бывает сильно завышена. У взрослых же показатель повышается, но не на десятки единиц. Также очень увеличенный показатель этой скорости бывает при остром состоянии. В заключение хотелось бы отметить, что нельзя преуменьшать важность лабораторных исследований крови при острых респираторных вирусных инфекциях. Именно анализ позволяет определить природу заболевания и тем самым быстрее начать его правильно лечить.
При респираторной вирусной инфекции лимфоциты часто высокие, а нейтрофилы и эозинофилы в нормальных пределах. Во время гриппа лимфоциты и нейтрофилы снижаются, а эозинофилы в норме.
Анализ мочи

Моча – важный продукт человеческой жизнедеятельности. С ней из организма выводится большинство токсических веществ, продуктов распада, гормонов, солей и других ценных для исследования соединений. Процент содержания того или иного вещества, органолептические и физические свойства жидкости помогают при диагностике различных заболеваний.
Процентное соотношение компонентов мочи постоянно варьируется, так как на него влияют питание, интенсивность физических нагрузок, употребление лекарств, биологических добавок, и даже эмоциональное состояние. Чтобы не допустить ошибки при оценке здоровья пациента, подготовьте организм.
- За пару дней до сдачи анализа откажитесь от интенсивных физических нагрузок и мытья в бане.
- Не употребляйте алкогольные напитки и мочегонные жидкости.
- За сутки не ешьте продукты с сильной пигментацией (это влияет на оттенок). Такими продуктами являются: фрукты, овощи и ягоды яркой расцветки; копченые, маринованные и сладкие блюда.
- Если у Вас заболевание инфекционной природы, которое сопровождается гипертермией и повышением артериального давления, то отложите сдачу анализов до полного выздоровления, поскольку исходя из полученных результатов, вывод будет сделать нельзя.
- Если Вам провели цитоскопию, то проводите сдачу анализов не ранее чем через недели.
- Нельзя сдавать анализ во время менструации.
Если Вы принимаете биологические добавки, витаминные соединения или медикаменты, то предупредите об этом врача.
Непосредственно перед самим забором жидкости учтите следующее:
- Для анализа используют жидкость, накопившуюся в мочевом пузыре за ночь, поэтому процедуру забора совершают утром, сразу после пробуждения.
- Подмойтесь, чтобы избежать попадания сторонних частиц (включая компоненты микрофлоры).
- Емкость для сбора обязана быть стерильной, используйте одноразовые контейнеры.
- Во избежание попадания в контейнер компонентов микрофлоры, находящихся на наружных половых органах, не прислоняйте емкость к коже. По этой же причине выпустите немного жидкости, а уже потом подставьте контейнер. Для анализа будет достаточно 150 мл.
- Уже собранная моча хранится в закрытом контейнере не больше 2 часов при температуре 5-8 градусов.
- Для забора мочи у младенца используется специальный пакет-мочеприемник.
При анализе специалисты обращают внимание на физические, химические и органолептические свойства, а также на осадок.
Физические свойства
В лаборатории акцент делается на показатели цвета, плотности, запаха, кислотности и прозрачности. На цвет мочи непосредственно влияет ее плотность, а также употребление ярко окрашенных продуктов. В норме плотность составляет от 1003 до 1028 единиц. У мужчин плотность мочи обычно выше. На увеличение этого показателя также влияет теплое время года и обезвоживание вследствие диареи или рвоты.
Нормальный уровень кислотности (pH) колеблется в рамках от 5-7. На изменение этого показателя значительно влияет рацион. Повышение этого показателя связывают с чрезмерными физическими нагрузками, голоданием, либо избытком употребления жирных продуктов. Цвет мочи при нормальном функционировании организма – тепло-желтый. Красноватые оттенки говорят о пиелонефрите, камнях в почках или раке почек. Оранжевый – о гепатите или циррозе; черный – признак алкаптонурии, а бледно-серый свидетельствует о гнойном воспалении. Темная моча часто встречается при ОРВИ.
В норме запах у мочи специфичный, но не резкий. Аммиачный запах означает наличие воспаления в мочеполовой системе, а запах ацетона – сахарный диабет. Моча здорового человека не пенится. Если пена присутствует, то делают выводы о заболеваниях сердца, сахарном диабете или нарушениях обмена веществ.
Если с организмом все в порядке, то жидкость, выделяемая почками, прозрачная. Мутность – признак наличия солей, крови, слизи, гноя ли бактерий. В зависимости от того, что является причиной непрозрачности, предполагают конкретную патологию.
Химические показатели
Уровень белка в норме составляет от 0 до 0,033 грамма на литр. Превышение этого показателя означает наличие почечных патологий. Если превышение значительное и в моче присутствуют кетоновые тела, то подозревают сахарный диабет. Билирубина в моче быть не должно, если он присутствует, то у пациента есть проблемы с печенью.
Микроскопическое исследование
Форменные элементы крови могут присутствовать, но в маленьких количествах. Число лейкоцитов не должно превышать 5 (низкие лейкоциты в моче – это норма), а эритроцитов – 2. Если последних больше, это говорит о патологиях мочевыводящих путей или отравлении. Повышение количество лейкоцитов бывает при ОРВИ, наличии пиелонефрита, заболеваний мочеполовой системы. Для здорового человека не характерно наличие гиалиновых, зернистых или восковых цилиндров; а также солей, бактерий или грибов.
Ориентируясь на данный текст нельзя ставить себе диагноз и заниматься самолечением.
Анализ мочи несет ценную информацию для специалиста, и может многое рассказать о физическом состоянии человека. Соблюдайте правила сдачи анализа, это поможет получить точные результаты и избежать ошибок, которые способны причинить вред здоровью.
Читайте также:


