Универсальная вакцина против гриппа
Беседовала Елена Бабичева
— Александр Васильевич, в этом году в большинстве регионов России теплая осень, это отсрочило начало эпидемии гриппа?
— Пока регистрируются лишь единичные случаи, причем в основном речь идет об острых респираторных вирусных инфекциях (ОРВИ). Их распространению способствовал очень холодный сентябрь — люди начали болеть, потому что в домах еще не включили отопление. Затем пришло потепление с дождями, а именно такую погоду вирусы очень любят и распространяются стремительно. В целом же подъем заболеваемости ожидается в ноябре. Вторая волна, как правило, приходит уже после новогодних каникул, ближе к концу зимы.

— Пока приход гриппа укладывается в стандартные схемы. В августе, после того как в Южном полушарии заканчивается зима, ученые обобщают данные и устанавливают, какие именно вирусы гриппа циркулировали там в этом году. Этим занимаются в 59 контрольных лабораториях по всему миру, в России — это референс-центр по мониторингу за инфекциями верхних и нижних дыхательных путей Минздрава и Роспотребнадзора, в том числе и наш институт — ЦНИИ эпидемиологии. Ученые выделяют из проб вирус, характеризуют его, делают генетический паспорт и загружают данные в международную базу. Затем анализируют, какие типы вирусов и с какой частотой циркулировали в течение года, и на основе этих данных создают вакцину для Северного полушария. Когда закончится зима у нас — проанализируют эпидемиологическую ситуацию и будут создавать вакцины для Южного полушария.
— Какие штаммы вируса вызывают больше всего опасений?
— В прошлом году основная заболеваемость была связана с калифорнийским гриппом, в этом сезоне произошла смена типов вируса на грипп А — Brisbane (H1N1) и Kansas (Н3N2) и вирус гриппа типа В — Colorado (линия B/Victoria). Эти штаммы вошли в окончательный состав трехвалентной вакцины. Разработана и четырехвалентная вакцина, в которую помимо перечисленных включен и вирус гриппа B — Phuket (линия B/Yamagata).
Самый опасный для человека — вирус гриппа А. Гриппом В болеют реже, около 1 процента населения, обычно он активизируется к концу эпидемиологического сезона в марте-апреле. Врачи прекрасно знают, что, как только уровень заболеваемости гриппом В стал расти — значит, сезон гриппа заканчивается.
— Насколько важно рядовому пациенту знать, каким вирусом гриппа он болеет?
— Важнее определить, грипп у вас или острая респираторная инфекция (ОРИ) — клинические симптомы у них на начальном этапе во многом схожи, а вот последствия разные: грипп может давать очень тяжелые осложнения. С ходу определить, чем человек болеет, сложно, так как мы живем в эру так называемых сочетанных инфекций, когда возбудителей несколько и классическая картина заболевания может быть смазана.

— Если к нам периодически возвращается один и тот же тип гриппа, значит, должен появиться иммунитет. Почему он не срабатывает?
— Особенность вируса гриппа как раз в его изменчивости. Другие вирусы, например кори или ветрянки, более или менее стабильны. У гриппа, как известно, каждый год появляется измененный штамм, а иммунитет для каждой такой мутации специфический. Поэтому, встречаясь с новым видом штамма, мы болеем заново. Именно эта изменчивость вируса и не позволяет создать универсальную вакцину. Хотя все идет именно к этому.
— То есть у нас может появиться прививка от гриппа, которая будет действовать против всех штаммов?
— Да, в этом направлении ведется очень активная работа. Сейчас расшифровывают геном не только человека, но и вирусов, в частности вируса гриппа. Известны его стабильные участки, против которых вырабатываются антитела. Будущее за вакцинами, которые будут действовать именно таким образом. ВОЗ рассчитывает их получить уже к 2025 году.
— Самая активная мутация вируса гриппа, которая вызвала относительное непопадание с вакциной, произошла в 2016 году. Сейчас говорят о 95 процентах попадания вакцины, то есть в 95 процентах случаях вы защищены от гриппа. Какой-то неизвестный мутировавший штамм не может прийти к нам неожиданно и как-то особенно быстро. За вирусами гриппа следят как за очень важными объектами, потому что грипп — серьезная болезнь с тяжелыми осложнениями. При этом нужно понимать, что вакцина от гриппа защищает только от этого вируса, а человек может заболеть любой другой респираторной инфекцией.
— То есть вакцина не панацея…
— Какие осложнения наиболее характерны?
— Это может быть и насморк, и пневмония, и остеопороз, и даже инсульт и инфаркт. Следствием инфекции считаются все осложнения, которые у человека наблюдаются в течение двух месяцев после того, как он переболел гриппом. Особенно тяжело, как известно, болеют люди пожилого возраста и дошкольники. Кстати, сегодня известно, что более или менее легко переносят грипп только первые заболевшие, а вот те, кто заразились следом за ними, болеют намного тяжелее.
— Потому что чем больше людей он поражает, тем сильнее он становится — в буквальном смысле. Он крепнет, повышает вирулентность, то есть становится более живучим.
— За рубежом проходят такие же массовые кампании по вакцинации от гриппа, как в России?
— На самом деле за рубежом ответственность за здоровье лежит не на органах здравоохранения, а на самих людях. В детский коллектив непривитого ребенка не возьмут, работодателю известно, от каких инфекций привит работник,— для этого достаточно нажать на кнопку компьютера. Это касается не только противогриппозных вакцин. Например, женщина в возрасте 55+ собирается в Таиланд, где эпидемическая ситуация с гепатитом А (там он у каждого третьего). Для этого возраста эта инфекция считается особо опасной, поэтому если в Северной Америке туристка не сделала прививку от гепатита А перед путешествием и заболела, то расходы на лечение она будет нести сама. А мы привыкли, что о нас заботится государство. Поэтому и в садик отправляем детей без прививок, хотя я считаю, что это нарушение прав детей, которые привиты.
— А в чем опасность для привитых? Ведь если у ребенка есть прививка, он защищен от инфекции…
— А как же коллективный иммунитет, который должен был бы защитить тех, у кого нет прививки?
— А как же тогда иммунитет тренировать? Как защититься от инфекции помимо вакцинации?
16 декабря 2011
- 2225
- 1,9
- 0
- 1
Делать прививку каждый год — это так неудобно
Грипп ложится на человечество ежегодным тяжким бременем, и его сезонные эпидемии заставляют нас с неприятной регулярностью брать больничные. Такая систематичность вызвана высокой изменчивостью вирусных серотипов, которые очень быстро мутируют и вследствие этого год за годом проскакивают мимо кордонов иммунитета неузнанными. Почему это так, и будет ли возможно в обозримом будущем остановить сезонные вспышки гриппа с помощью универсальной вакцины — об этом и пойдет речь в статье, оригинал которой был опубликован в недавнем выпуске Nature Outlook.
Грипп
Вакцина на все случаи жизни
В поиске неподвижной мишени
Похоже, в конце туннеля забрезжил-таки свет: например, с помощью таких технологий у одного больного были выявлены антитела, способные блокировать все 16 подтипов вируса гриппа типа А (так называемые F16-антитела). Чтобы найти их, команде швейцарских иммунологов под руководством Антонио Ланцавеккья (Antonio Lanzavecchia) пришлось просканировать 104 тысячи В-лимфоцитов, полученных от восьми доноров, пока они не обнаружили нужные клоны.
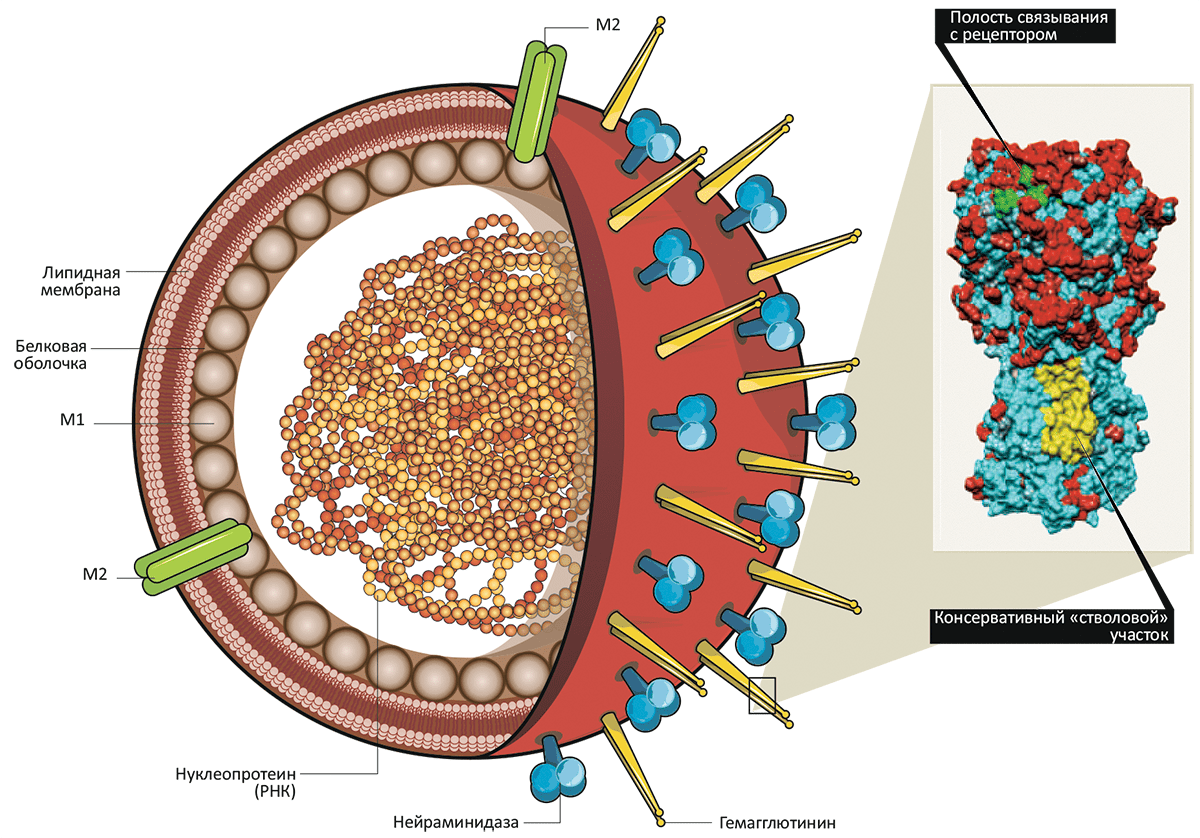
Впервые вирус был выделен в 30-е года XX века. Вирусы гриппа относятся к семейству Ortomyxoviridae, которое включает роды Influenza A, B, C, принадлежность к которым определяется антигенными свойствами внутренних белков вириона (M1 и NP). Дальнейшее деление проводится согласно подтипам (серотипам) поверхностных белков гемагглютинина (HA) и нейраминидазы (NA). В настоящее время известно 16 подтипов HA и 9 — NA.
Эпидемиологическое значение для людей имеют вирусы, содержащие три подтипа гемагглютинина (H1, H2, H3) и два подтипа нейраминидазы (N1, N2). Основные антигенные компоненты вирионов гриппа A и B — это NA и HA; у вируса гриппа C нет нейраминидазы. Антитела, вырабатываемые в ответ на гемагглютинин, составляют основу иммунитета против определённого подтипа возбудителя гриппа.
Для вирусов сероварианта А (реже В) характерно частое изменение антигенной структуры при пребывании их в естественных условиях. Эти изменения обусловливают множество названий подтипов, которые включают место первичного появления, номер и год выделения и характеристику HN — например A/Moscow/10/99 (H3N2), A/New Caledonia/120/99 (H1N1), B/Hong Kong/330/2001.
Зри в корень
Исследователи по всему миру работают, не покладая рук. В 2008 году группа ученых из датской компании Crucell нашла свой вариант универсальных человеческих антител против вируса гриппа, используя новейшие высокопроизводительные технологии скрининга лимфоцитов.
Дыра в кармане
В другой плоскости
Многие компании ищут идеальную мишень на поверхности частицы вируса гриппа. VaxInnate — биотехнологическая фирма из Кренбери (Нью-Джерси, США) — создала гибридный белок, состоящий из четырех копий M2e (поверхностного фрагмента ионного канала M2) и бактериального белка флаггелина. По их данным, созданная вакцина Vax102 безопасна и вызывает развитие иммунитета против всех разновидностей вируса гриппа А.
Другая компания того же профиля — Dyna Vax, расположенная в Беркли (Калифорния, США), — создала аналогичную рекомбинантную вакцину (получившую название N895), состоящую из M2e и рибонуклеопротеина. Теоретически предсказанное действие вакцины — запустить атаку антител на вирусный белок M2, а Т-клеток — на нуклеокапсид.
Биотехнологическая фирма Acambis (Кембридж, Великобритания) проводит испытания собственной вакцины на основе белка M2, показав ее хорошую переносимость и эффективность против вирусов гриппа типа А. Исследование на хорьках (их гортань чрезвычайно напоминает человеческую) показало выработку иммунитета против птичьего гриппа у 70% животных. Купившая Acambis французская компания Sanofi Pasteur собирается продолжать испытания, однако, по словам ее представителей, белок M2 сам по себе вряд ли будет лучшей вакциной, чем уже существующие, и поэтому требуются дополнительные активные факторы, поиск которых сейчас и ведется.
Зайти с двух сторон
Написано по материалам Nature Outlook Influenza [6].
Гриппом, по данным Всемирной организации здравоохранения (ВОЗ), регулярно болеют от 5 до 15% населения по всему земному шару. Вирус каждый год уносит жизни от 250 тысяч до полумиллиона человек. В 90% случаев — это дети младше 2 лет и пожилые люди старше 65 лет. Единственная защита — вакцинация. Но вирус постоянно мутирует, что приводит к необходимости ежегодного обновления вакцины.
Ученые не первый год ведут исследования в области создания универсальной вакцины против гриппа. Хотелось бы иметь такой препарат, одного введения которого было бы достаточно для создания иммунной защиты от любого штамма вируса. MedAboutMe выясняет, возможно ли это?
Вирус гриппа и вакцины

Вирус гриппа представляет собой сферу, поверхность которой усеяна белками трех видов:
- гемагглютинин,
- нейраминидаза,
- М2-белок.
- Антигенный дрейф — незначительные изменения структуры поверхностных белков гемагглютинина и нейраминидазы;
- Антигенный шифт — полная замена подтипов гемагглютинина или нейраминидазы.
Новые гемагглютинин и нейраминидазу наша иммунная система не распознает, так как к ним у нас нет антител, и вирус беспрепятственно поражает организм.
Во Всемирной организации здравоохранения существует подразделение, которое занимается отслеживанием появления новых штаммов вируса. Эксперты ВОЗ рассчитывают степень угрозы новых вирусов гриппа и выбирают из них 3-4 штамма, которые, по их мнению, будут представлять наибольшую опасность для населения Земли в предстоящем эпидемическом сезоне. Информация об этих штаммах передается во все страны мира, которые организуют у себя производство актуальных вакцин.
Недостатки вакцин против гриппа
Этот ежегодный процесс имеет ряд существенных недостатков.
- Штаммоспецифичность.
- Проблема актуальности.
Для разработки вакцины и производства нужного ее количества к началу эпидсезона требуется не менее 6 месяцев. Это значит, что если за эти полгода в мире появился новый, более опасный штамм вируса гриппа, он уже не войдет в новую вакцину и будет представлять собой существенную опасность, несмотря на массовую вакцинацию.
- Ограничения в применении.
Наконец, для производства вакцин требуется белок куриных яиц. Во-первых, это ценный продукт, а во-вторых, овальбумин, являющийся основным компонентом белка яиц, является довольно сильным аллергеном. Если в ходе производства вакцин проводится качественная их очистка, то такая вакцина совершенно безопасна, вне зависимости от наличия аллергии у человека. Некоторые риски возникают при плохой очистке препаратов. Многочисленные исследования последних лет убедительно доказывают, что для обычных аллергиков, даже имеющих аллергию на яйца, микроскопические количества овальбумина безопасны и не вызывают реакции. Но для людей, склонных к реакции Квинке, введение плохо очищенной вакцины может представлять определенный риск.
Вакцинация и заболеваемость
Эпидемиологи уверены: создание универсальной вакцины возможно. Это подтверждает следующий факт: во время пандемий, вызванных ранее неизвестными штаммами, люди старшего возраста в среднем заболевают в несколько раз реже, чем подростки и дети. Например, во время вспышек птичьего гриппа А (H5N1) заболевшие распределились следующим образом: 25% детей в возрасте до 9 лет, 29% подростков до 19 лет, только 16% людей от 30 до 39 лет и всего лишь 5,9% граждан, чей возраст перевалил за 40 лет.
В ходе исследований также было обнаружено, что от 80 до 90% людей, которые никогда не болели птичьим гриппом, имеют лимфоциты, распознающие внутренние белки этого вируса.
Все это означает, что многие вирусы гриппа имеют белковые фрагменты, которые могут присутствовать у разных штаммов и при этом не меняются с такой частотой как гемагглютинины.
Оставьте свой email, чтобы всегда получать важную информацию и сервисы для сохранения вашего здоровья
Консервативность как принцип создания универсальной вакцины
Решением является соединение таких белковых фрагментов с другими белками и в присутствии адъюванта — так называют вещества, усиливающие иммунный ответ организма. Кроме того, для производства новой вакцины сегодня используются не куриные яйца, а дрожжи, что снижает риск развития побочных эффектов.
В январе этого года израильская компания BiondVax сообщила, что в 2011 году привила группу испытуемых новой вакциной. Образцы крови участников проекта были заморожены, а через несколько лет подвергнуты воздействию нового штамма вируса. И в крови испытуемых обнаружились защитные антитела против вируса гриппа, которого еще не существовало на момент вакцинации.
Как было сказано выше, некоторые внутренние белки вируса гриппа тоже крайне консервативны, а значит, их тоже можно использовать для создания универсальной вакцины. Например, к ним относится нуклеокапсидный белок (NP). При введении вакцины, сделанной на основе NP, не получится защитить организм от проникновения инфекции, потому что речь идет о белках, скрытых внутри вируса. Антитела, которые вырабатываются при вакцинировании данным препаратом, будут останавливать вирус на этапе размножения и ускорять его удаление из организма.
Первые упоминания об эпидемиях гриппа появились еще в XV–XVI веках, но самая трагичная и всем известная эпидемия была в 1918 году. По разным оценкам во время этой эпидемии погибло от 50 до 100 миллионов людей. Так что, несмотря на то, что мы уже на протяжении многих веков регулярно встречаемся с вирусом гриппа, однажды для нас это может оказаться серьезной проблемой. Возможно ли это как-то предотвратить?
На нашем счету есть уже одна победа. Много веков вспышки эпидемии натуральной оспы ежегодно уносили сотни тысяч жизней. Но это длилось до тех пор, пока английский врач Эдвард Дженнер не изобрел вакцину против натуральной оспы. И после проведения крупномасштабных кампаний по вакцинации всех жителей Земли, в 1979 году Всемирная организация здравоохранения наконец-то объявила о полном искоренении этого заболевания.
Позднее на конференции в Далеме был сформулирован ряд условий:
• вирус должен заражать только человека;
• существует быстрая и точная диагностика;
• у заболевания нет скрытой формы и возможно ограничить распространение патогена;
• инфекция не должна быть летальной или существует эффективная вакцина.
Для оспы эти условия выполнимы: вирус натуральной оспы заражает только человека, заболевание имеет характерную клиническую картину, пока не проявились первые признаки заболевания, человек практически не заразен, и у нас есть хорошая вакцина.
Применимо ли это к гриппу? Все наверняка слышали про свиной, птичий грипп. Да, грипп заражает не только людей. У гриппа такие же симптомы, как и еще у 200 различных вирусных заболеваний, а его точная диагностика обойдется в 2,5 тысячи рублей. Вы начнете заражать окружающих еще до того, как появятся первые симптомы. И последнее: у нас нет высокоэффективной вакцины против гриппа.
К сожалению, в ближайшее время грипп не будет искоренен. Изменить природу вируса гриппа уж слишком амбициозная задача. А вот создать новую эффективную вакцину вполне реально.
Какой она должна быть? Во-первых, эффективной, то есть после вакцинации у большинства людей будет формироваться хорошая иммунная защита, и они не заболеют. Во-вторых, универсальной, то есть эта защита будет действовать против большого разнообразия штаммов вируса гриппа. Штамм — это конкретный вирус, который был выделен в определенное время в определенном месте.
Как производят вакцину сейчас
Каждый год вакцину против гриппа собирают с нуля, но по уже отработанной технологии, которая максимально сжата по срокам и занимает восемь-девять месяцев. Сначала собирают информацию о том, какие штаммы циркулируют в природе. В феврале это все обсуждают и выбирают три или четыре наиболее подходящих для вакцины штамма. Затем запускается многостадийное производство, самая длительная стадия которого — выращивание вируса в куриных эмбрионах. Затем надо пройти тестирование на эффективность и безопасность и получить лицензию, только после этого вакцину можно продавать.
В чем здесь проблема? Пока восемь месяцев мы готовим вакцину, грипп тоже не спит, он активно меняется. Выбор штаммов — это попытка предсказания и не всегда удачная. И, чтобы себя обезопасить, нам надо найти в вирусе гриппа что-то такое, что не будет постоянно меняться.
Вирус гриппа, как и большинство других вирусов, может размножаться только в живых клетках другого организма, он устроен намного проще, чем наши клетки или даже бактерии. Существует три вида вируса гриппа: A, B и C. Вакцина включает штаммы только двух первых видов, потому что для нас они представляют наибольшую опасность. Но при этом все три вида имеют схожую структуру, которую условно можно разделить на три части: внешняя мембрана, такая же, как у наших клеток, из белков и липидов, белковая оболочка и геном в виде молекул РНК, покрытых белком. В каждой части есть белки, и наша иммунная система узнает их фрагменты, которые могут быть разными у разных вирусов, то есть вариабельными, а могут быть очень похожими, или консервативными. Вариабельность или консервативность определяются скоростью накопления мутаций. Консервативные фрагменты меняются медленнее, поэтому именно они нас интересуют.
Как иммунитет реагирует на появление вируса в организме?
Есть два пути. Первый — гуморальный. Это синтез антител, которые связывают поверхностные белки вируса, блокируют их и сообщают всем вокруг, что здесь находится что-то чужое. Второй — клеточный. Т-киллеры (разновидность Т-клеток) находят зараженные клетки по фрагментам внутренних белков вируса и убивают эти клетки, чтобы остановить распространение патогена. Но что самое главное: наш иммунитет умеет запоминать те фрагменты белков, с которыми он встретился, и при повторном заражении будет реагировать на них быстрее. Вакцинация — это обучение иммунитета: мы показываем ему патогены и формируем иммунологическую память.
Какие консервативные фрагменты исследователи выбрали для обучения иммунитета?
Начнем с внутренних белков, которые узнают Т-киллеры. Есть два белка, представленные в большом количестве внутри вируса гриппа: нуклеопротеин (NP), который связан с РНК и нанизан на нее, почти как бусинки на ниточку, и матриксный белок 1 (M1), который, как одинаковые кирпичики, выстраивает белковую оболочку. Оба белка, помимо того, что защищают геном вируса, выполняют еще и другие важные функции в жизненном цикле вируса. Так как изменение в аминокислотной последовательности белка может привести к тому, что белок потеряет свою функцию, нуклеопротеину и матриксному белку приходится быть достаточно консервативными.
Но T-киллеры узнают зараженную клетку, когда она показывает им фрагмент вирусного белка, который находится внутри нее. А это значит, при вакцинации вирусные белки как-то должны оказаться внутри. Как же их туда перенести?
Для этого решили использовать вирус осповакцины. Он безопасен, может заражать наши клетки и размножаться в них, но иммунная система очень быстро с ним справляется, и поэтому мы не заболеваем. Несколько генов в этом вирусе заменили на гены нуклеопротеина и матриксного белка, чтобы клетка их синтезировала, а потом показывала Т-киллерам. Такая вакцина уже прошла первую и вторую стадии клинических испытаний, которые показали ее эффективность и безопасность.
Теперь рассмотрим белки и их фрагменты, с которыми могут связываться антитела. Во внешней оболочке вируса гриппа есть ионный канал, состоящий из четырех белков М2, который, как насос, перекачивает ионы внутрь вируса. У каждого белка М2 снаружи есть небольшой кусочек, пептид, который оказался очень консервативным. Но мы не можем иммунизировать маленьким пептидом: антитела его даже не заметят. Поэтому при помощи генно-инженерных методов решили пришить его к другому, большому, белку, мимо которого иммунная система уж точно не пройдет, а заодно и на наш пептид отреагирует. Для это выбрали один из белков вируса гепатита В, и такая вакцина уже завершила первую стадию клинических испытаний.
Объектом самого последнего достижения, о котором сейчас все говорят, стал гемагглютинин (HA). Это поверхностный белок, который находится в оболочке вируса гриппа. Он в чем-то похож на липучку от кроссовок: когда вирус встречает клетку, он цепляется за нее при помощи гемагглютининов, чтобы дальше заразить. У разных вирусов гемагглютинины очень разные, но у некоторых из них ближе к основанию есть похожая область. И все было бы хорошо, но только эта часть белка очень нестабильна, мы не можем ею иммунизировать. Однако эту проблему удалось решить. В прошлом году практически одновременно в двух самых популярных научных журналах (Science и Nature) были опубликованы статьи о создании наночастиц, которые на поверхности несут кусочки гемагглютинина. Такие структуры оказались стабильными и эффективно вызывали иммунный ответ у мышей и хорьков. Начало клинических испытаний планируют начать уже в следующем году.
Для вакцины есть много хороших перспективных идей, но каждая из них должна успешно пройти все стадии тестирования, поэтому до реального применения пройдут еще годы. Но, кроме универсальной вакцины, универсальным может быть и лекарство. Для лекарства так же, как и для вакцинации, выбирают конкретную мишень. Но в отличие от вакцины лекарство действует непосредственно на сам вирус и до тех пор, пока вы им лечитесь.
Противогриппозные препараты начали разрабатывать еще в 1960-х годах, и первыми были созданы блокаторы ионного канала. Ионный канал перекачивает через оболочку протоны, чтобы закислить внутреннюю среду вируса гриппа. Это нужно для того, чтобы после проникновения вируса в клетку РНК смогла отделиться от белковой оболочки.
Однажды узнали, что производные адамантана могут блокировать этот канал, что мешает вирусу гриппа заразить клетку. Были выпущены два препарата: Амантадин и Римантадин, которые действуют только на вирус гриппа А. Но чем чаще их использовали, тем быстрее увеличивалось количество устойчивых к ним штаммов вируса гриппа. К 2005 году в некоторых странах доля устойчивых вирусов достигла 90%, поэтому теперь официальные организации не рекомендуют использовать эти препараты для лечения гриппа.
Позднее появились блокаторы нейраминидазы. Нейраминидаза — это тоже поверхностный белок вируса гриппа. Она помогает потомству вируса гриппа заражать другие клетки и работает как кусачки. Когда новый вирус выходит из клетки, он тут же к ней прилипает. Чтобы он не заражал ту же самую клетку второй раз, нейраминидаза откусывает все молекулы, к которым он прикрепился. Соответственно, блокирование нейраминидазы будет замедлять распространение вируса по нашему организму. Сейчас есть три препарата такого типа (Реленза, Тамифлю и Рапиваб), и все три действуют как на вирус гриппа А, так и на вирус гриппа В. Ко всем трем вирус гриппа пока чувствителен, тем не менее время от времени регистрируют случаи устойчивости. Для Тамифлю даже известна конкретная мутация с заменой одной аминокислоты в нейраминидазе, из-за которой препарат перестает действовать.
Чем активнее мы используем новые технологии, тем быстрее они теряют свою практическую ценность. Поэтому к списку рекомендованных противогриппозных препаратов есть очень важное уточнение: они рекомендованы для людей из группы риска, потому что для них заболевание и сопутствующие осложнения могут действительно закончиться смертью. Все, кто не входит в этот список, имеют достаточно собственных сил и ресурсов, чтобы справиться с вирусом гриппа. Все, что нам надо, — это выделить эти ресурсы для иммунной системы: не бежать на работу, а отдохнуть, выспаться, пропить витамины. Ну а ежегодная вакцинация уменьшит вероятность того, что вы вообще заболеете.
И последней вопрос, на который надо ответить, — что лучше: универсальная вакцина или универсальное лекарство? На данный момент иммунная система имеет неоспоримое преимущество над нашим интеллектом. Она умеет охотиться за патогенами и узнавать их даже в случае небольшого количества изменений. Все, что нам надо, — это заранее подготовить ее к тому врагу, с которым ей предстоит встретиться.
Расшифровку подготовила Дарья Сапрыкина

Новый подход поможет создать вакцину не только против гриппа, но и других опасных вирусов, к примеру, ВИЧ и гепатита C.
Фото Global Look Press.



Грипп – одна из самых распространённых вирусных инфекций. По оценкам ВОЗ, в мире ежегодно регистрируется от трёх до пяти миллионов "тяжёлых случаев" заражения, 260-500 тысяч из них заканчиваются летальным исходом. Наиболее уязвимы дети, пожилые люди и пациенты с ослабленным иммунитетом.
Лучший способ защиты от гриппа – это вакцинация, однако не все современные вакцины достаточно эффективны и доступны. Кроме того, прививку от гриппа нужно делать регулярно, а график вакцинации соблюдают далеко не все. В результате эпидемии, вызванные гриппом типа A, возникают примерно каждые два-три года, а вызванные гриппом типа В – каждые четыре-шесть лет.
Другая проблема заключается в том, что штаммы вируса постоянно мутируют и изменяются.
Поэтому исследователи работают над универсальной вакциной. Один из вариантов – ДНК-вакцина, которая защитит организм даже от вируса с генетическими изменениями.
Теперь же исследователи из Оксфордского университета в Великобритании представили принципиально новый подход к разработке вакцины. Они сосредоточились на изучении структуры вируса и нашли его "ахиллесову пяту".
Авторы работы поясняют: хотя грипп считается одним из самых "переменчивых" вирусов со множеством генетических вариаций, в сезоны эпидемий доминируют лишь несколько конкретных штаммов.
В течение 20 лет команда разрабатывала специальные математические модели, чтобы отследить изменения вируса. Именно такой междисциплинарный подход поможет "революционизировать" работу над вакцинами, а также пригодится в борьбе и с другими патогенами, считает один из ведущих авторов работы Крейг Томпсон (Craig Thompson).
Как известно, вирус гриппа имеет сферическую форму, это своего рода шарик диаметром 80-120 нанометров, покрытый "шипами", которые состоят из белков – гемагглютинина и нейраминидазы – и помогают вирусу цепляться за клетки-хозяева. У этих белков может происходить резкое изменение свойств, что приводит к появлению новых форм вируса. А дезактивированные "версии" этих белков обычно составляют основу вакцин против гриппа.

Однако математические модели помогли отследить эволюционную динамику вируса и обнаружить "структурные подразделения", которые "ограничены в изменчивости". Эти участки называются эпитопами, и иммунная система организма может их распознать.
Анализ данных пациентов и изучение множества образцов за последние десятилетия показали, что некоторые участки вируса, состоящие из гемагглютинина, практически не менялись в течение 80 лет.
Учёные создали на основе этих конкретных версий белков противовирусные вакцины и проверили их действие на лабораторных мышах. Одна группа грызунов получила прививку с идентифицированными эпитопами, вторую группу вакцинировали препаратом, содержащим другие эпитопы, мышам из третьей группы ввели "ложную вакцину" (комплекс веществ для усиления иммунного ответа), а контрольная группа осталась без вакцины.
Когда последовал иммунный ответ (организм мышей начал вырабатывать антитела), их заразили различными современными и "историческими" штаммами гриппа, которые регистрировались с 1918 года.
Наблюдения показали, что вакцина защищала животных в тех случаях, когда версии неизменной части гемагглютинина в паре "патоген – вакцина" совпадали. Так, препарат с эпитопами штаммов вируса, распространившегося в 2006 и 1977 году, защитил мышей от версии гриппа, гулявшего по миру в 1934 году.
Эти результаты можно использовать для создания нового типа универсальной и максимально эффективной вакцины, которая сможет обеспечить пожизненную защиту от гриппа, полагают авторы работы.
Они также отмечают, что тот же подход можно применить в разработке препаратов против других вирусов, к примеру, ВИЧ и вируса гепатита C, а также "простудных" патогенов.
Отмечается, что новая методика позволит системам здравоохранения сэкономить немало средств: больше не потребуется производить множество новых препаратов и проводить вакцинацию населения ежегодно.
Научная статья по итогам этого исследования была опубликована в журнале Nature Microbiology.
Читайте также:


