Вирус эпштейн барра реферат
Вирус Эпштейн-Барр относится к группе вирусов герпеса. Селится он в основном в эпителиальных клетках носоглотки и в В-лимфоцитах (разновидность лейкоцитов - белых клеток крови).
В литературе существует несколько вариантов написания названия этого вируса: Эпштейн-Барр, Эпштейна-Барр, Эпстайна-Барра.
Как много людей заражено вирусом Эпштейн-Барр?
В развивающихся странах практически у каждого ребенка, достигшего пятилетнего возраста, выявляются антитела к этому вирусу.
В развитых странах инфицированность носит менее широкий характер:
антитела выявляются у 50% выпускников средних школ;
к сорока годам антитела к этому вирусу появляются у 90% людей.
Как происходит заражение вирусом Эпштейн-Барр?
со слюной, например, при поцелуях;
при переливании крови;
распространение вируса через предметы обихода или воздушно-капельным путем маловероятно, но в некоторых руководствах указывается на то, что инфекция все же может передаваться воздушно-капельным путем.
Заболевания, вызываемые вирусом Эпштейн-Барр?
В раннем возрасте инфекция протекает либо бессимптомно, либо в стертой форме. Если заражение вирусом происходит в подростковом или более старшем возрасте, то инфекция может протекать бессимптомно, или развивается заболевание - инфекционный мононуклеоз.
Вирус Эпштейн-Барра может принимать участие в развитии некоторых опухолей: африканской формы лимфомы Беркетта, карциномы носоглотки у мужчин некоторых этнических групп Южного Китая, саркомы Капоши у людей со СПИДом.
Опухолевые заболевания, вызванные вирусом Эпштейн-Барр, встречаются редко. Чаще они развиваются у лиц с генетической предрасположенностью или выраженным иммунодефицитным состоянием.
Инфекционный мононуклеоз. Клиническая картина.
Инкубационный период (промежуток времени от заражения вирусом до появления признаков заболевания) составляет 4 - 8 недель.
Сначала появляются недомогание, снижение аппетита, познабливание.
Через 2 - 4 дня развивается сильный фарингит (воспаление слизистой оболочки глотки), повышается температура тела (к концу дня температура может достигать 39 - 40 0 С), увеличиваются лимфатические узлы. У половины больных увеличиваются печень и селезенка. У 5% инфицированных появляется сыпь, похожая на таковую при скарлатине.
Фарингит длится 5 - 7 дней, высокая температура может сохраняться на протяжении 2 недель. Еще дольше не проходят слабость и недомогание (от одного до нескольких месяцев).
Иногда (довольно редко) заболевание протекает в форме хронического мононуклеоза. Основная жалоба - постоянная слабость.
Какие осложнения могут возникать при инфекционном мононуклеозе?
Серьезные осложнения при инфекционном мононуклеозе возникают редко, но о них нужно знать.
В крови может отмечаться снижение количества форменных элементов крови: эритроцитов, лейкоцитов (в основном гранулоцитов - нейтрофилов), тромбоцитов. Анемия возникает в результате разрушения красных кровяных телец антителами. Поэтому при инфекционном мононуклеозе необходим периодический контроль анализа крови для своевременного выявления анемии, гранулоцитопении и тромбоцитопении.
Чрезвычайно редким, но грозным осложнением является разрыв селезенки. При этом кровь попадает в брюшную полость, и у больных появляются резкие боли в животе! Кровотечение при разрыве селезенки очень сильное, поэтому квалифицированная помощь врача жизненно необходима.
В 85% случаев при инфекционном мононуклеозе появляются осложнения со стороны нервной системы: энцефалит (воспаление головного мозга), поражение мозжечка (пьяная походка), судороги, психоз. Обычно эти нарушения проходят бесследно, но консультацией невропатолога лучше не пренебрегать.
Поскольку увеличение печени при мононуклеозе возникает часто, необходимо исследование анализа крови на трансаминазы (ферменты печени, при гепатитах ткань печени разрушается, и ферменты выходят в кровь, их содержание повышается).
Иногда при инфекционном мононуклеозе развивается миокардит (воспаление сердечной мышцы - миокарда), перикардит (воспаление "сердечной сорочки", оболочки сердца - перикарда), пневмония.
Как лечится инфекционный мононуклеоз?
Лечение в основном направлено на то, чтобы уменьшить симптомы заболевания. Если температура повышается до 39 0 С, ее следует сбить. Небольшая температура является защитной реакцией организма. С вирусом организм справляется сам, ему только нужно предоставить соответствующие условия. Рекомендуется постельный режим, особенно, если заболевание протекает тяжело. Полного освобождения от вируса не происходит, но этого не нужно бояться.
Хотя разрыв селезенки при инфекционном мононуклеозе встречается редко, осложнение это опасно для жизни, поэтому в течение 6 - 8 недель после начала заболевания рекомендуется воздерживаться от занятий спортом.
Как скоро после начала заболевания можно возвращаться к работе, учебе?
Если заболевание протекает легко, то можно не ограничивать повседневную активность. При тяжелых, затяжных формах больные могут не возвращаться к работе в течение нескольких месяцев. Слабость и недомогание могут сохраняться длительное время, но этого не нужно бояться.
Вирус Эпштейн-Барр относится к группе вирусов герпеса. Селится он в основном в эпителиальных клетках носоглотки и в В-лимфоцитах (разновидность лейкоцитов - белых клеток крови).
В литературе существует несколько вариантов написания названия этого вируса: Эпштейн-Барр, Эпштейна-Барр, Эпстайна-Барра.
Как много людей заражено вирусом Эпштейн-Барр?
В развивающихся странах практически у каждого ребенка, достигшего пятилетнего возраста, выявляются антитела к этому вирусу.
В развитых странах инфицированность носит менее широкий характер:
антитела выявляются у 50% выпускников средних школ;
к сорока годам антитела к этому вирусу появляются у 90% людей.
Как происходит заражение вирусом Эпштейн-Барр?
со слюной, например, при поцелуях;
при переливании крови;
распространение вируса через предметы обихода или воздушно-капельным путем маловероятно, но в некоторых руководствах указывается на то, что инфекция все же может передаваться воздушно-капельным путем.
Заболевания, вызываемые вирусом Эпштейн-Барр?
В раннем возрасте инфекция протекает либо бессимптомно, либо в стертой форме. Если заражение вирусом происходит в подростковом или более старшем возрасте, то инфекция может протекать бессимптомно, или развивается заболевание - инфекционный мононуклеоз.
Вирус Эпштейн-Барра может принимать участие в развитии некоторых опухолей: африканской формы лимфомы Беркетта, карциномы носоглотки у мужчин некоторых этнических групп Южного Китая, саркомы Капоши у людей со СПИДом.
Опухолевые заболевания, вызванные вирусом Эпштейн-Барр, встречаются редко. Чаще они развиваются у лиц с генетической предрасположенностью или выраженным иммунодефицитным состоянием.
Инфекционный мононуклеоз. Клиническая картина.
Инкубационный период (промежуток времени от заражения вирусом до появления признаков заболевания) составляет 4 - 8 недель.
Сначала появляются недомогание, снижение аппетита, познабливание.
Через 2 - 4 дня развивается сильный фарингит (воспаление слизистой оболочки глотки), повышается температура тела (к концу дня температура может достигать 39 - 40 0 С), увеличиваются лимфатические узлы. У половины больных увеличиваются печень и селезенка. У 5% инфицированных появляется сыпь, похожая на таковую при скарлатине.
Фарингит длится 5 - 7 дней, высокая температура может сохраняться на протяжении 2 недель. Еще дольше не проходят слабость и недомогание (от одного до нескольких месяцев).
Иногда (довольно редко) заболевание протекает в форме хронического мононуклеоза. Основная жалоба - постоянная слабость.
Какие осложнения могут возникать при инфекционном мононуклеозе?
Серьезные осложнения при инфекционном мононуклеозе возникают редко, но о них нужно знать.
В крови может отмечаться снижение количества форменных элементов крови: эритроцитов, лейкоцитов (в основном гранулоцитов - нейтрофилов), тромбоцитов. Анемия возникает в результате разрушения красных кровяных телец антителами. Поэтому при инфекционном мононуклеозе необходим периодический контроль анализа крови для своевременного выявления анемии, гранулоцитопении и тромбоцитопении.
Чрезвычайно редким, но грозным осложнением является разрыв селезенки. При этом кровь попадает в брюшную полость, и у больных появляются резкие боли в животе! Кровотечение при разрыве селезенки очень сильное, поэтому квалифицированная помощь врача жизненно необходима.
В 85% случаев при инфекционном мононуклеозе появляются осложнения со стороны нервной системы: энцефалит (воспаление головного мозга), поражение мозжечка (пьяная походка), судороги, психоз. Обычно эти нарушения проходят бесследно, но консультацией невропатолога лучше не пренебрегать.
Поскольку увеличение печени при мононуклеозе возникает часто, необходимо исследование анализа крови на трансаминазы (ферменты печени, при гепатитах ткань печени разрушается, и ферменты выходят в кровь, их содержание повышается).
Иногда при инфекционном мононуклеозе развивается миокардит (воспаление сердечной мышцы - миокарда), перикардит (воспаление "сердечной сорочки", оболочки сердца - перикарда), пневмония.
Как лечится инфекционный мононуклеоз?
Лечение в основном направлено на то, чтобы уменьшить симптомы заболевания. Если температура повышается до 39 0 С, ее следует сбить. Небольшая температура является защитной реакцией организма. С вирусом организм справляется сам, ему только нужно предоставить соответствующие условия. Рекомендуется постельный режим, особенно, если заболевание протекает тяжело. Полного освобождения от вируса не происходит, но этого не нужно бояться.
Хотя разрыв селезенки при инфекционном мононуклеозе встречается редко, осложнение это опасно для жизни, поэтому в течение 6 - 8 недель после начала заболевания рекомендуется воздерживаться от занятий спортом.
Как скоро после начала заболевания можно возвращаться к работе, учебе?
Если заболевание протекает легко, то можно не ограничивать повседневную активность. При тяжелых, затяжных формах больные могут не возвращаться к работе в течение нескольких месяцев. Слабость и недомогание могут сохраняться длительное время, но этого не нужно бояться.
Лечение в основном направлено на то, чтобы уменьшить симптомы заболевания. Если температура повышается до 390С, ее следует сбить. Небольшая температура
Вирус Эпштейн-Барр
Медицина, физкультура, здравоохранение
Другие доклады по предмету
Вирус Эпштейн-Барр относится к группе вирусов герпеса. Селится он в основном в эпителиальных клетках носоглотки и в В-лимфоцитах (разновидность лейкоцитов - белых клеток крови).
В литературе существует несколько вариантов написания названия этого вируса: Эпштейн-Барр, Эпштейна-Барр, Эпстайна-Барра.
Как много людей заражено вирусом Эпштейн-Барр?
В развивающихся странах практически у каждого ребенка, достигшего пятилетнего возраста, выявляются антитела к этому вирусу.
В развитых странах инфицированность носит менее широкий характер:
антитела выявляются у 50% выпускников средних школ;
к сорока годам антитела к этому вирусу появляются у 90% людей.
Как происходит заражение вирусом Эпштейн-Барр?
со слюной, например, при поцелуях;
при переливании крови;
распространение вируса через предметы обихода или воздушно-капельным путем маловероятно, но в некоторых руководствах указывается на то, что инфекция все же может передаваться воздушно-капельным путем.
Заболевания, вызываемые вирусом Эпштейн-Барр?
В раннем возрасте инфекция протекает либо бессимптомно, либо в стертой форме. Если заражение вирусом происходит в подростковом или более старшем возрасте, то инфекция может протекать бессимптомно, или развивается заболевание - инфекционный мононуклеоз.
Вирус Эпштейн-Барра может принимать участие в развитии некоторых опухолей: африканской формы лимфомы Беркетта, карциномы носоглотки у мужчин некоторых этнических групп Южного Китая, саркомы Капоши у людей со СПИДом.
Опухолевые заболевания, вызванные вирусом Эпштейн-Барр, встречаются редко. Чаще они развиваются у лиц с генетической предрасположенностью или выраженным иммунодефицитным состоянием.
Инфекционный мононуклеоз. Клиническая картина.
Инкубационный период (промежуток времени от заражения вирусом до появления признаков заболевания) составляет 4 - 8 недель.
Сначала появляются недомогание, снижение аппетита, познабливание.
Через 2 - 4 дня развивается сильный фарингит (воспаление слизистой оболочки глотки), повышается температура тела (к концу дня температура может достигать 39 - 40 0С), увеличиваются лимфатические узлы. У половины больных увеличиваются печень и селезенка. У 5% инфицированных появляется сыпь, похожая на таковую при скарлатине.
Фарингит длится 5 - 7 дней, высокая температура может сохраняться на протяжении 2 недель. Еще дольше не проходят слабость и недомогание (от одного до нескольких месяцев).
Иногда (довольно редко) заболевание протекает в форме хронического мононуклеоза. Основная жалоба - постоянная слабость.
Какие осложнения могут возникать при инфекционном мононуклеозе?
Серьезные осложнения при инфекционном мононуклеозе возникают редко, но о них нужно знать.
В крови может отмечаться снижение количества форменных элементов крови: эритроцитов, лейкоцитов (в основном гранулоцитов - нейтрофилов), тромбоцитов. Анемия возникает в результате разрушения красных кровяных телец антителами. Поэтому при инфекционном мононуклеозе необходим периодический контроль анализа крови для своевременного выявления анемии, гранулоцитопении и тромбоцитопении.
Чрезвычайно редким, но грозным осложнением является разрыв селезенки. При этом кровь попадает в брюшную полость, и у больных появляются резкие боли в животе! Кровотечение при разрыве селезенки очень сильное, поэтому квалифицированная помощь врача жизненно необходима.
В 85% случаев при инфекционном мононуклеозе появляются осложнения со стороны нервной системы: энцефалит (воспаление головного мозга), поражение мозжечка (пьяная походка), судороги, психоз. Обычно эти нарушения проходят бесследно, но консультацией невропатолога лучше не пренебрегать.
Поскольку увеличение печени при мононуклеозе возникает часто, необходимо исследование анализа крови на трансаминазы (ферменты печени, при гепатитах ткань печени разрушается, и ферменты выходят в кровь, их содержание повышается).
Иногда при инфекционном мононуклеозе развивается миокардит (воспаление сердечной мышцы - миокарда), перикардит (воспаление "сердечной сорочки", оболочки сердца - перикарда), пневмония.
Как лечится инфекционный мононуклеоз?
Лечение в основном направлено на то, чтобы уменьшить симптомы заболевания. Если температура повышается до 390С, ее следует сбить. Небольшая температура является защитной реакцией организма. С вирусом организм справляется сам, ему только нужно предоставить соответствующие условия. Рекомендуется постельный режим, особенно, если заболевание протекает тяжело. Полного освобождения от вируса не происходит, но этого не нужно бояться.
Хотя разрыв селезенки при инфекционном мононуклеозе встречается редко, осложнение это опасно для жизни, поэтому в течение 6 - 8 недель после начала заболевания рекомендуется воздерживаться от занятий спортом.
Как скоро после начала заболевания можно возвращаться к работе, учебе?
Если заболевание протекает легко, то можно не ограничивать повседневную активность. При тяжелых, затяжных формах больные могут не возвращаться к работе в течение нескольких месяцев. Слабость и недомогание могут сохраняться длительное время, но этого не нужно бояться.
Вирус Эпштейн-Барр относится к группе вирусов герпеса. Селится он в основном в эпителиальных клетках носоглотки и в В-лимфоцитах (разновидность лейкоцитов - белых клеток крови).
В литературе существует несколько вариантов написания названия этого вируса: Эпштейн-Барр, Эпштейна-Барр, Эпстайна-Барра.
Как много людей заражено вирусом Эпштейн-Барр?
В развивающихся странах практически у каждого ребенка, достигшего пятилетнего возраста, выявляются антитела к этому вирусу.
В развитых странах инфицированность носит менее широкий характер:
антитела выявляются у 50% выпускников средних школ;
к сорока годам антитела к этому вирусу появляются у 90% людей.
Как происходит заражение вирусом Эпштейн-Барр?
со слюной, например, при поцелуях;
при переливании крови;
распространение вируса через предметы обихода или воздушно-капельным путем маловероятно, но в некоторых руководствах указывается на то, что инфекция все же может передаваться воздушно-капельным путем.
В раннем возрасте инфекция протекает либо бессимптомно, либо в стертой форме. Если заражение вирусом происходит в подростковом или более старшем возрасте, то инфекция может протекать бессимптомно, или развивается заболевание - инфекционный мононуклеоз.
Вирус Эпштейн-Барра может принимать участие в развитии некоторых опухолей: африканской формы лимфомы Беркетта, карциномы носоглотки у мужчин некоторых этнических групп Южного Китая, саркомы Капоши у людей со СПИДом.
Опухолевые заболевания, вызванные вирусом Эпштейн-Барр, встречаются редко. Чаще они развиваются у лиц с генетической предрасположенностью или выраженным иммунодефицитным состоянием.
Инкубационный период (промежуток времени от заражения вирусом до появления признаков заболевания) составляет 4 - 8 недель.
Сначала появляются недомогание, снижение аппетита, познабливание.
Через 2 - 4 дня развивается сильный фарингит (воспаление слизистой оболочки глотки), повышается температура тела (к концу дня температура может достигать 39 - 40 0С), увеличиваются лимфатические узлы. У половины больных увеличиваются печень и селезенка. У 5% инфицированных появляется сыпь, похожая на таковую при скарлатине.
Фарингит длится 5 - 7 дней, высокая температура может сохраняться на протяжении 2 недель. Еще дольше не проходят слабость и недомогание (от одного до нескольких месяцев).
Иногда (довольно редко) заболевание протекает в форме хронического мононуклеоза. Основная жалоба - постоянная слабость.
Какие осложнения могут возникать при инфекционном мононуклеозе?
Серьезные осложнения при инфекционном мононуклеозе возникают редко, но о них нужно знать.
В крови может отмечаться снижение количества форменных элементов крови: эритроцитов, лейкоцитов (в основном гранулоцитов - нейтрофилов), тромбоцитов. Анемия возникает в результате разрушения красных кровяных телец антителами. Поэтому при инфекционном мононуклеозе необходим периодический контроль анализа крови для своевременного выявления анемии, гранулоцитопении и тромбоцитопении.
Чрезвычайно редким, но грозным осложнением является разрыв селезенки. При этом кровь попадает в брюшную полость, и у больных появляются резкие боли в животе! Кровотечение при разрыве селезенки очень сильное, поэтому квалифицированная помощь врача жизненно необходима.
В 85% случаев при инфекционном мононуклеозе появляются осложнения со стороны нервной системы: энцефалит (воспаление головного мозга), поражение мозжечка (пьяная походка), судороги, психоз. Обычно эти нарушения проходят бесследно, но консультацией невропатолога лучше не пренебрегать.
Поскольку увеличение печени при мононуклеозе возникает часто, необходимо исследование анализа крови на трансаминазы (ферменты печени, при гепатитах ткань печени разрушается, и ферменты выходят в кровь, их содержание повышается).
Иногда при инфекционном мононуклеозе развивается миокардит (воспаление сердечной мышцы - миокарда), перикардит (воспаление "сердечной сорочки", оболочки сердца - перикарда), пневмония.
Лечение в основном направлено на то, чтобы уменьшить симптомы заболевания. Если температура повышается до 390С, ее следует сбить. Небольшая температура является защитной реакцией организма. С вирусом организм справляется сам, ему только нужно предоставить соответствующие условия. Рекомендуется постельный режим, особенно, если заболевание протекает тяжело. Полного освобождения от вируса не происходит, но этого не нужно бояться.
Хотя разрыв селезенки при инфекционном мононуклеозе встречается редко, осложнение это опасно для жизни, поэтому в течение 6 - 8 недель после начала заболевания рекомендуется воздерживаться от занятий спортом.
Как скоро после начала заболевания можно возвращаться к работе, учебе?
Если заболевание протекает легко, то можно не ограничивать повседневную активность. При тяжелых, затяжных формах больные могут не возвращаться к работе в течение нескольких месяцев. Слабость и недомогание могут сохраняться длительное время, но этого не нужно бояться.
Вирус Эпштейн-Барр относится к группе вирусов герпеса. Селится он в основном в эпителиальных клетках носоглотки и в В-лимфоцитах (разновидность лейкоцитов - белых клеток крови).
В литературе существует несколько вариантов написания названия этого вируса: Эпштейн-Барр, Эпштейна-Барр, Эпстайна-Барра.
Как много людей заражено вирусом Эпштейн-Барр?
В развивающихся странах практически у каждого ребенка, достигшего пятилетнего возраста, выявляются антитела к этому вирусу.
В развитых странах инфицированность носит менее широкий характер:
антитела выявляются у 50% выпускников средних школ;
к сорока годам антитела к этому вирусу появляются у 90% людей.
Как происходит заражение вирусом Эпштейн-Барр?
со слюной, например, при поцелуях;
при переливании крови;
распространение вируса через предметы обихода или воздушно-капельным путем маловероятно, но в некоторых руководствах указывается на то, что инфекция все же может передаваться воздушно-капельным путем.
Заболевания, вызываемые вирусом Эпштейн-Барр?
В раннем возрасте инфекция протекает либо бессимптомно, либо в стертой форме. Если заражение вирусом происходит в подростковом или более старшем возрасте, то инфекция может протекать бессимптомно, или развивается заболевание - инфекционный мононуклеоз.
Вирус Эпштейн-Барра может принимать участие в развитии некоторых опухолей: африканской формы лимфомы Беркетта, карциномы носоглотки у мужчин некоторых этнических групп Южного Китая, саркомы Капоши у людей со СПИДом.
Опухолевые заболевания, вызванные вирусом Эпштейн-Барр, встречаются редко. Чаще они развиваются у лиц с генетической предрасположенностью или выраженным иммунодефицитным состоянием.
Инфекционный мононуклеоз. Клиническая картина.
Инкубационный период (промежуток времени от заражения вирусом до появления признаков заболевания) составляет 4 - 8 недель.
Сначала появляются недомогание, снижение аппетита, познабливание.
Через 2 - 4 дня развивается сильный фарингит (воспаление слизистой оболочки глотки), повышается температура тела (к концу дня температура может достигать 39 - 40 0С), увеличиваются лимфатические узлы. У половины больных увеличиваются печень и селезенка. У 5% инфицированных появляется сыпь, похожая на таковую при скарлатине.
Фарингит длится 5 - 7 дней, высокая температура может сохраняться на протяжении 2 недель. Еще дольше не проходят слабость и недомогание (от одного до нескольких месяцев).
Иногда (довольно редко) заболевание протекает в форме хронического мононуклеоза. Основная жалоба - постоянная слабость.
Какие осложнения могут возникать при инфекционном мононуклеозе?
Серьезные осложнения при инфекционном мононуклеозе возникают редко, но о них нужно знать.
В крови может отмечаться снижение количества форменных элементов крови: эритроцитов, лейкоцитов (в основном гранулоцитов - нейтрофилов), тромбоцитов. Анемия возникает в результате разрушения красных кровяных телец антителами. Поэтому при инфекционном мононуклеозе необходим периодический контроль анализа крови для своевременного выявления анемии, гранулоцитопении и тромбоцитопении.
Чрезвычайно редким, но грозным осложнением является разрыв селезенки. При этом кровь попадает в брюшную полость, и у больных появляются резкие боли в животе! Кровотечение при разрыве селезенки очень сильное, поэтому квалифицированная помощь врача жизненно необходима.
В 85% случаев при инфекционном мононуклеозе появляются осложнения со стороны нервной системы: энцефалит (воспаление головного мозга), поражение мозжечка (пьяная походка), судороги, психоз. Обычно эти нарушения проходят бесследно, но консультацией невропатолога лучше не пренебрегать.
Поскольку увеличение печени при мононуклеозе возникает часто, необходимо исследование анализа крови на трансаминазы (ферменты печени, при гепатитах ткань печени разрушается, и ферменты выходят в кровь, их содержание повышается).
Иногда при инфекционном мононуклеозе развивается миокардит (воспаление сердечной мышцы - миокарда), перикардит (воспаление "сердечной сорочки", оболочки сердца - перикарда), пневмония.
Как лечится инфекционный мононуклеоз?
Лечение в основном направлено на то, чтобы уменьшить симптомы заболевания. Если температура повышается до 390С, ее следует сбить. Небольшая температура является защитной реакцией организма. С вирусом организм справляется сам, ему только нужно предоставить соответствующие условия. Рекомендуется постельный режим, особенно, если заболевание протекает тяжело. Полного освобождения от вируса не происходит, но этого не нужно бояться.
Хотя разрыв селезенки при инфекционном мононуклеозе встречается редко, осложнение это опасно для жизни, поэтому в течение 6 - 8 недель после начала заболевания рекомендуется воздерживаться от занятий спортом.
Как скоро после начала заболевания можно возвращаться к работе, учебе?
Если заболевание протекает легко, то можно не ограничивать повседневную активность. При тяжелых, затяжных формах больные могут не возвращаться к работе в течение нескольких месяцев. Слабость и недомогание могут сохраняться длительное время, но этого не нужно бояться.
Генитальный герпес относится к разновидности герпетической инфекции из семейства герпеса (Herpes viridae) — группы заболеваний, обусловленных вирусом простого герпеса.
Орнитоз (пситтакоз) - это зоонозное заболевание с воздушно-капельным механизмом передачи, сопровождающееся симптомами интоксикации, поражения легких и других органов.
Определение и патогенез. Симптомы и течение. Диагноз и дифференциальный диагноз.
Клиническая картина цитомегаловирусной инфекции. Лечение цитомегаловирусной инфекции.
Вирус Эпштейна - Барр EBV (Epstein-Barr). Цитомегаловирус (CMV) .
Клиническое описание инфекционного мононуклеоза, его этиология и патогенез, классификация форм по степени тяжести, причины возникновения и характеристика возбудителя. Взаимодействия между вирусом и макроорганизмом. Диагностика и лечение заболевания.
Диагностика гепатита В в основном основана на определении антигенов вируса. От того, какие антигены и антитела были найдены у больного, зависит течение гепатита (острая или хроническая форма), его активность, заразность больного для окружающих.
Пути передачи гепатита. Гепатит В. Гепатит С. Дельта-гепатит. Дигноз и лечение.
Простуда - это острая вирусная инфекция дыхательных путей. Как правило, температура при простуде остается нормальной. На сегодняшний день обнаружено уже более 100 различных вирусов, вызывающих простуду.
Заболевания, передающиеся половым путем (далее в этой статье - ЗППП) - более широкий термин по сравнению с термином "венерические болезни". ЗППП включают в себя венерические болезни.
Уже к 80-м годам было известно более 15 симптомов поражения слизистой оболочки полости рта и пародонта, проявляющихся на разных стадиях инфекционного процесса. В 1985 году Дэвид Хо с соавторами определил наличие ВИЧ в ротовой жидкости.
Этиология . Возбудитель- C .diphtheriae. Обследование и диагностика Миндалина и глотка воспалены. Необходимо исключить поражение гортани. Слизистая покрыта толстой грязно-серой фибринозной пленкой, плотно спаянной с подлежащими тканями. При удалении пленки возникает кровотечение .
Генитальный герпес – это инфекция, вызванная вирусом простого герпеса (ВПГ). В 80% случаев заболевание обусловлено ВПГ типа 2; в 20% случаев – ВПГ типа 1. Стоит отметить, что ВПГ типа 1 является возбудителем простого герпеса.
Определение, этиология, эпидемиология и патогенез. Симптомы и течение. Диагноз и дифференциальный диагноз. Врожденная цитомегаловирусная инфекция.
Эпидемия СПИДа длится более 20 лет: считается, что первые массовые случаи заражения ВИЧ-инфекцией произошли в конце 1970-х годов. Хотя с тех пор ВИЧ был изучен лучше, чем любой вирус в мире, миллионы людей продолжают умирать от СПИДа.
Остроконечные кондиломы — это маленькие выросты телесного цвета, которые могут появляться на половых органах и вокруг заднего прохода. Остроконечные кондиломы вызывает вирус папилломы человека.
Вирус герпеса годами, десятилетиями может ничем не проявлять себя. Он встраивается внутрь клеток, включая нервные клетки и клетки крови. Из-за этого привычные методы иммунной защиты не срабатывают.
Определение и патогенез. Симптомы и течение. Осложнения. Диагноз и дифференциальный диагноз.
Определение, этиология, эпидемиология и патогенез. Симптомы и течение. Клинические проявления болезни. Диагноз и дифференциальный диагноз.
ВЭБ-инфекция — одна из самых распространённых вирусных инфекций в мире. Антитела к вирусу имеет 90% взрослого населения и около 50% детского. Я очень часто сталкиваюсь с необоснованным назначением анализов на ВЭБ-инфекцию, к тому же совершенно неправильных. Нередко эта инициатива исходит от самих пациентов — непонятно, с какой целью. И уж тем более непонятно назначение лечения при обнаружении антител к вирусу или его самого в мазке из зева. Давайте разберёмся, нужны ли анализы на ВЭБ большинству пациентов.
ВЭБ-инфекция — это инфекция, вызванная вирусом Эпштейна-Барр, вирусом герпеса 4 типа. Инфицирование человека происходит в детском или подростковом возрасте. Передается инфекция воздушно-капельным, а чаще контактным (при поцелуях) путем. Поэтому ее еще называют "поцелуйной болезнью".
Заразность вируса невысокая. Чтобы произошло инфицирование, необходим тесный и длительный контакт больного и здорового человека. Тем не менее, инфекция широко распространена по всему миру.
Симптомы вируса Эпштейна-Барр
Первичное знакомство организма с ВЭБ обычно проходит бессимптомно. У подростков и молодых людей возможно развитие инфекционного мононуклеоза — это самая яркая клиническая форма ВЭБ-инфекции. Взрослые и пожилые люди инфекционным мононуклеозом болеют крайне редко.
Заболевание развивается примерно через две недели после контакта с больным человеком.
Начало обычно острое
- температура свыше 38 градусов;
Характерные симптомы инфекционного мононуклеоза
1. Увеличение лимфатических узлов. Поражаются околоушные, шейные, подчелюстные узлы. Реже процесс переходит на подмышечные и паховые.
2. Второй типичный признак — ангина. Она бывает разнообразной: катаральной, фолликулярной, лакунарной. Чаще всего наблюдается не только покраснение и отек миндалин, но и налёт на них. Ангина сопровождается болями в горле, особенно при глотании.
3. У большинства пациентов увеличиваются печень и селезёнка. Они хорошо прощупываются, но не болезненны, желтуха возникает редко.
4. У 25% пациентов на коже появляется сыпь. Она может быть пятнистой или в виде мелких бугорков.
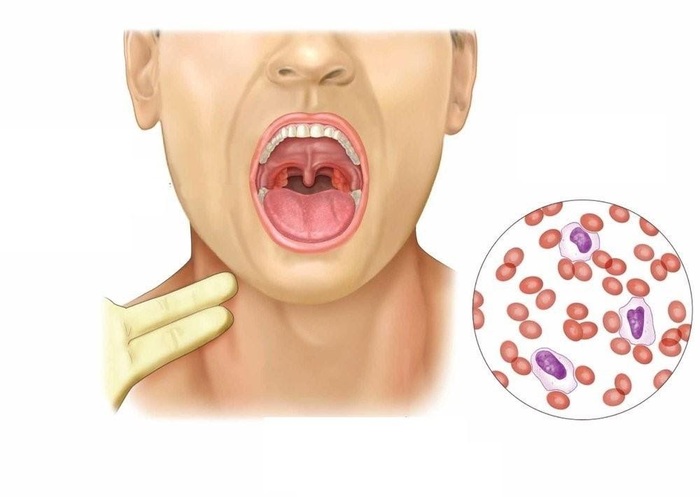
Ангина при инфекционном мононуклеозе — один из главных признаков
Заболевание продолжается 10-14 дней, затем наступает полное выздоровление. Незначительное увеличение лимфоузлов и печени сохраняется до месяца.
Повторно инфекционным мононуклеозом, вызванным ВЭБ, не болеют. Однако возможны мононуклеозоподобные состояния, вызванные цитомегаловирусом, ВИЧ, вирусом герпеса 6 и 7 типов.
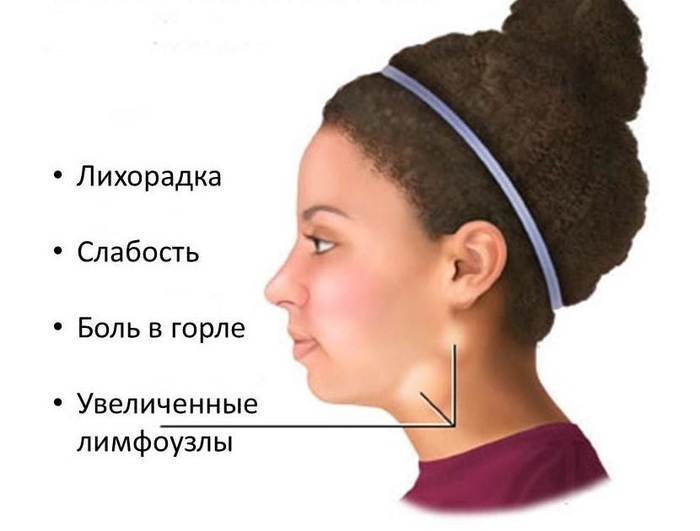
Основные симптомы хронической ВЭБ-инфекции
После завершения первичной инфекции вирус остается в организме человека пожизненно. Он содержится у абсолютно здоровых людей в слюне, моче и даже крови, именно поэтому сдавать мазки на ВЭБ-инфекцию нецелесообразно. В большинстве случаев вирус находится в неактивной форме и такое состояние называют бессимптомным носительством.
Хроническая активная ВЭБ-инфекция выявляется только у людей с нарушениями иммунитета.
Проявляется она следующими симптомами
- длительное увеличение нескольких групп лимфоузлов;
- беспричинное повышение температуры в пределах 37,5 градусов;
- мышечные и суставные боли.
Установлена роль вируса в развитии злокачественных опухолей носоглотки, лимфомы Беркитта.
Диагностика вируса Эпштейна-Барр
Это основная проблема ВЭБ-инфекции. Вирус обвиняют во всевозможных состояниях и заболеваниях — аллергии, хронические тонзиллиты, гаймориты, фурункулезы, гепатиты. На самом деле ничего этого ВЭБ не вызывает. Ангина и гепатит — это проявления только первичного инфицирования, то есть инфекционного мононуклеоза. А если у человека с хроническим тонзиллитом в мазке из зева выявлен ВЭБ — это не причина заболевания. Вирус точно так же содержится в слизистой зева здорового человека.
Как же нужно диагностировать ВЭБ-инфекцию?
1. При остром инфекционном мононуклеозе можно взять мазок из зева на ДНК вируса — и это единственный случай, когда анализ будет целесообразным.
2. В общем анализе крови можно увидеть завышенные лейкоциты, лимфоциты, моноциты. Главный лабораторный признак инфекционного мононуклеоза — атипичные мононуклеары. Это незрелые моноциты, количество которых может достигать 70%. У здоровых людей этих клеток нет.
3. В биохимическом анализе крови видны завышенные печёночные ферменты — АЛТ и АСТ.
4. Серодиагностика — обнаружение антител класса М к капсидному антигену вируса. Эти антитела появляются только при первичном заражении и в дальнейшем больше не образуются. Антитела класса G к капсидному антигену сохраняются на протяжении всей жизни.
5. При остром мононуклеозе также можно взять анализ крови на ДНК вируса методом ПЦР.
6. Острый мононуклеоз — показание для обследования человека на ВИЧ.
Для диагностики хронической активной ВЭБ-инфекции используется только выявление антител к разным антигенам вируса. Только так можно установить степень активности инфекции. Исследуют антитела к раннему и капсидному антигенам вируса. При реактивации инфекции обнаруживают антитела класса М к раннему антигену и высокие титры антител класса G к ядерному антигену. Все остальные антитела — лишь следствие перенесённой когда-то острой инфекции, они не дают информации об активности вируса в настоящем.
Как лечить вирус Эпштейна-Барр?
При инфекционном мононуклеозе лечение симптоматическое. Специфических противовирусных препаратов против ВЭБ нет. Допускается назначение группы ацикловира для уменьшения проявлений ангины. Симптоматическая терапия заключается в назначении жаропонижающих средств, гепатопротекторов, витаминов. Лечение амбулаторное, госпитализация рекомендована при тяжелом течении.
Еще раз повторюсь — не надо лечить антитела в крови и вирус в мазке из зева, если нет никаких нарушений здоровья. Это абсолютно нормальное состояние для человека без иммунодефицита. К тому же противовирусных препаратов, действующих на ВЭБ, нет.
ВЭБ-инфекция клинически проявляется в виде инфекционного мононуклеоза при первичном инфицировании. В дальнейшем вирус сохраняется в организме пожизненно в неактивной форме. Хроническая активная ВЭБ-инфекция возникает лишь у людей с иммунодефицитом.
Человеку, перенесшему инфекционный мононуклеоз, нужно обратиться к участковому инфекционисту для постановки на диспансерное наблюдение. Оно проводится от 6 до 24 месяцев в зависимости от тяжести болезни. В течение полугода следует избегать переохлаждений, перегреваний, физической нагрузки. Обязательно нужно двукратно обследоваться на ВИЧ.
![]()
Герпес-вирусная инфекция. Мнение
Выкладываю с разрешения жены, врача оториноларинголога.
Статья носит ознакомительный характер, не претендует на научную точность и является личным мнением автора по итогу десятилетних наблюдений за амбулаторными (посетители поликлиник) больными, в большинстве своем детьми, маленького уездного города N.
По итогу 10 лет работы в направлении ЛОР болезней мною было отмечено, что у детей особенно часто встречается герпес-вирусная инфекция. К разновидностям герпес-вирусной инфекции относится: Вирус Эпштейн – Барр (ВЭБ), цитомегаловирус, герпес 6, 7 типа. В сети полно информацию об этих инфекциях. Но в большинстве своем большими буквами будет написано, что лечить их не нужно, они есть у всех. Нет определенных стандартов в лечении этих инфекций, затруднительна так же диагностика.
Если брать клинические рекомендации 2016 года, то при подозрении на вирусную инфекцию необходимо сдать ПЦР крови на герпесвирусы, но отрицательный результат на практике не гарантирует того, что вирус не активный. Так же предлагается сдать ИФА крови, но если по ВЭБ инфекции расшифровка понятна : присутствие иммуноглобулинов М является острым процессом и обязательно подлежит лечению, а также отсутствие иммуноглобулинов М при увеличении G (капсидные антитела больше чем ядерные, повышенные антитела к ранним белкам). Что касается цитомегаловирусной инфекции : наличие М-антител говорит об остром процессе, но их отсутствие при увеличенных G c низкоавидными антителами подлежит лечению. Так же лаборатории предлагают сдать слюну методом ПЦР, положительным результатом считаются цифры больше 500 клеток, но это можно расценить как носительство, поэтому наиболее информативно сдавать и кровь и слюну и оценивать результат.
Теперь по поводу противовирусного лечения. Существует множество противовирусных препаратов. Наиболее известные: интерфероны (виферон, кипферон, генферон, реаферон), индукторы интерферонов (изопринозин, арбидол, циклоферон), стимуляторы Т звена: тимоген, т-активин, иммунофан, вироцидные, ацикловир, валацикловир, фамвир, антибактериальная терапия, иммуноглобулины человека. Но интернет опять вам скажет, что большинство из них с недоказанной эффективностью. Чем лечить? Не лечить? Обильное питье, прогулки на свежем воздухе, проветривания, витаминотерапия-все это важно! НО этого чаще всего бывает недостаточно и организму нужно помочь медикаментозно!
ПОЧЕМУ ВИРУС НЕ СПИТ? Ведь он есть у всех и если человек заболел, то организм сам с ним должен справиться, скажет вам интернет! Согласна, но почему то у многих он не самоизлечивается. Предполагаются следующие причины: аллергия, глистные инвазии, рефлюс –эзофагит, стресс, носительство бактериальных инфекций, недостаток витамина D, врожденные иммунодефициты, железодефицитная анемия, патология тимуса.
Что касается лечения то при всех вирусных инфекциях страдает интерфероновый статус, поэтому считаю оправданным назначение интерферонов коротким курсом. Для того чтобы остановить цикл размножения герпесов нужны производные ацикловира курсом 5-7 дней. Индукторы интерферона нужны, чтобы поддержать интерфероновый статус после отмены препаратов с готовым интерфероном. Стимуляторы Т звена необходимы при нарушении его работы (только после сдачи иммунограммы). Препараты иммуноглобулина человека назначаются и имеют доказанную эффективность только при внутривенном введении (что затруднительно в амбулаторных условиях). И очень ВАЖНО выяснить и лечить причины которые мешают организму самоисцелиться (см. выше) это поможет предотвратить новый рецидив.
Герпесвирусную инфекцию должны диагностировать и лечить врачи педиатры, терапевты. Но на практике эти пациенты оказываются на приеме у Лор-врача с осложнениями, из-за трудности диагностики герпесвирусной инфекции.
Когда можно заподозрить герпесвирусную инфекцию?
1. Частые тонзиллофарингиты.
2. Длительный кашел.
3. Субфебрилитет (периодическое повышение температуры до +37/38 градусов)
4. Длительный насморк.
5. Синдром хронической усталости.
6. Частые отиты, аденоидиты.
При подозрении на герпесвирусную инфекцию необходимо сдать:
1. ПЦР крови, ИФА крови, ПЦР слюны на вирусы
2. Общий анализ крови с формулой- поможет заподозрить причины почему нет самоизлечения.
3.Мазки на флору из зева и носа с чувствительностью к антибиотикам (при присоединении бактериальных осложнений)
4.Пройти консультацию смежных специалистов инфекциониста, аллерголога -иммунолога по показаниям.
Если заинтересовало, то продолжение следует.
Читайте также:


