Вирус эпштейна-барр инфекционный мононуклеоз что это
Инфекционный мононуклеоз (синонимы: Эпстайна–Барр инфекционный мононуклеоз, Эпштейн-Барр вирусная инфекция, болезнь Филатова, железистая лихорадка, моноцитарная ангина, болезнь Пфейффера; англ. infectious mononucleosis; нем. infectiose mononukleos).
Антропонозная инфекционная болезнь, вызываемая вирусом Эпштейн-Барр (ЭБВ) с аэрозольным механизмом передачи. Болезнь характеризуется циклическим течением, лихорадкой, острым тонзиллитом, фарингитом, выраженным поражением лимфоидной ткани, гепатоспленомегалией, лимфомоноцитозом, появлением в крови атипичных мононуклеаров.
Код по МКБ -10
B27.0. Мононуклеоз, вызванный гамма-герпетическим вирусом.
Этиология (причины) инфекционного мононуклеоза
Возбудитель Эпштейн-Барр вирусной инфекции (ВЭБ, ЭБВ) относят к группе вирусов герпеса (семейство Herpesviridae, подсемейство Gammaherpesvirinae, род Lymphocryptovirus.), вирус герпеса человека типа 4. Содержит ДНК, имеющую форму двойной спирали, в которой закодировано более 30 полипептидов. Вирион состоит из капсида диаметром 120–150 нм, окружённого оболочкой, содержащей липиды. Капсид вириона имеет форму икосаэдра. Вирус Эпштейн-Барр обладает тропизмом к В-лимфоцитам из-за наличия на их поверхности рецепторов для этого вируса. Вирус может длительное время персистировать в клетках хозяина в латентной форме. Имеет антигенные компоненты, общие с другими вирусами группы герпеса. Антигенно однороден, содержит следующие специфические антигены: вирусный капсидный антиген, ядерный антиген, ранний антиген и мембранный антиген. Антигены вируса Эпштейн-Барр индуцируют продукцию антител — маркёров Эпштейн-Барр вирусной инфекции.
Устойчивость в окружающей среде низкая. Вирус быстро погибает при высыхании, под действием высоких температур (кипячение, автоклавирование), обработке всеми дезинфицирующими средствами.
В отличие от других герпетических вирусов ЭБВ вызывает не гибель, а пролиферацию поражённых клеток, потому его относят к онкогенным вирусам, в частности, его считают фактором риска саркомы Беркитта, назофарингеальной карциномы, В-клеточных лимфом, некоторых иммунодефицитов, волосистой лейкоплакии языка, при ВИЧ-инфекции. Вирус Эпштейн-Барр после первичного инфицирования персистирует в организме пожизненно, интегрируясь в геном поражённых клеток. При нарушениях в иммунной системе и воздействии других факторов возможна реактивация вируса и обострение заболевания.
Эпидемиология инфекционного мононуклеоза
Источник возбудителя инфекционного мононуклеоза — больной человек, в том числе со стёртой формой болезни, и вирусоноситель. Эпидемический процесс в популяции поддерживается за счёт вирусоносителей, лиц, инфицированных ЭБВ, которые периодически выделяют вирус в окружающую среду со слюной. В смывах из ротоглотки у серопозитивных здоровых лиц в 15–25% случаев обнаруживают вирус. При заражении добровольцев смывами из зева больных инфекционным мононуклеозом возникали отчётливые лабораторные изменения, характерные для ЭБВ-инфекционного мононуклеоза (умеренный лейкоцитоз, увеличение числа одноядерных лейкоцитов, повышение активности аминотрансфераз, гетерогемагглютинация), однако развёрнутой клинической картины мононуклеоза не было ни в одном случае. Частота выделения вируса резко возрастает при нарушениях в иммунной системе.
Основной путь передачи — воздушно-капельный. Заражение также возможно путём прямого контакта (при поцелуях, половым путём) и непрямого контакта через предметы обихода, игрушки, зараженные слюной, содержащей вирус. Латентная инфекция в В-лимфоцитах периферической крови доноров создаёт опасность заражения при гемотрансфузиях.
Человек легко восприимчив к вирусу Эпштейн-Барр. Сроки первичного инфицирования зависят от социально-бытовых условий. В развивающихся странах и социально неблагополучных семьях большинство детей инфицируются в возрасте от 6 мес до 3 лет, причём, как правило, болезнь протекает бессимптомно; иногда наблюдают картину ОРЗ. В данном случае всё население инфицируется к 18 годам. В развитых странах и социально благополучных семьях инфицирование происходит в более старшем возрасте, чаще в подростковом или юношеском. К 35 годам инфицируется основная масса населения. При инфицировании в возрасте старше 3 лет у 45% развивается типичная картина инфекционного мононуклеоза.
Иммунитет у перенёсших инфекционный мононуклеоз пожизненный, нестерильный, повторные заболевания не наблюдаются, но возможны различные проявления ЭБВ-инфекции, обусловленные реактивацией вируса.
Чаще болеют лица мужского пола. Очень редко болеют лица старше 40 лет. Однако у ВИЧ-инфицированных реактивация вируса Эпштейн-Барр может наступать в любом возрасте.
Патогенез инфекционного мононуклеоза
При попадании вируса Эпштейн-Барр со слюной воротами инфекции и местом его репликации служит ротоглотка. Инфекцию поддерживают В-лимфоциты, имеющие поверхностные рецепторы для вируса, их считают основной мишенью вируса. Репликация вируса происходит также в эпителии слизистой оболочки ротоглотки и носоглотки, протоков слюнных желёз. Во время острой фазы болезни специфические вирусные антигены обнаруживают в ядрах более 20% циркулирующих В-лимфоцитов. После стихания инфекционного процесса вирусы можно обнаружить лишь в единичных В-лимфоцитах и эпителиальных клетках носоглотки. Инфицированные вирусом В-лимфоциты под влиянием мутагенов вируса начинают интенсивно пролиферировать, трансформируясь в плазматические клетки.
В результате поликлональной стимуляции В-системы в крови возрастает уровень иммуноглобулинов, в частности, появляются гетерогемагглютинины, способные агглютинировать чужеродные эритроциты (барана, лошади), что используют для диагностики. Пролиферация В-лимфоцитов также приводит к активации Т-супрессоров и естественных киллеров. Т-супрессоры подавляют пролиферацию В-лимфоцитов. В крови появляются их молодые формы, которые морфологически характеризуют как атипичные мононуклеары (клетки с крупным, как у лимфоцита, ядром и широкой базофильной цитоплазмой). Т-киллеры разрушают инфицированные В-лимфоциты путём антителозависимого цитолиза. Активация Т-супрессоров приводит к снижению иммуно-регуляторного индекса ниже 1,0, что способствует присоединению бактериальной инфекции. Активация лимфатической системы проявляется увеличением лимфатических узлов, миндалин, других лимфоидных образований глотки, селезёнки и печени. Гистологически выявляют пролиферацию лимфоидных и ретикулярных элементов, в печени — перипортальную лимфоидную инфильтрацию. В тяжёлых случаях возможны некрозы в лимфоидных органах, появление лимфоидных инфильтратов в лёгких, почках, ЦНС и других органах.
Клиническая картина (симптомы) инфекционного мононуклеоза
Инфекционный мононуклеоз имеет цикличное течение.
Инкубационный период, по различным данным, варьирует от 4 до 50 дней.
Классификация ВЭБ-инфекции
Выделяют типичные и атипичные формы болезни, по тяжести — лёгкие, средней тяжести и тяжёлые формы болезни. В настоящее время описана хроническая форма инфекционного мононуклеоза.
Основные симптомы инфекционного мононуклеоза
Выделяют начальный период болезни, период разгара и период реконвалесценции (выздоровления).
В большинстве случаев болезнь начинается остро, с повышения температуры тела, появления болей в горле и увеличения лимфатических узлов. При постепенном начале болезненность и увеличение лимфатических узлов предшествуют повышению температуры на несколько дней, затем появляются боли в горле и лихорадка. В любом случае к концу недели начальный период болезни завершается и выявляют весь симптомокомплекс болезни.
Для периода разгара болезни характерны:
- лихорадка;
- полиаденопатия;
- поражение рото- и носоглотки;
- гепатолиенальный синдром;
- гематологический синдром.
Лихорадочная реакция при инфекционном мононуклеозе многообразна как по уровню, так и по длительности лихорадки. В начале болезни температура чаще субфебрильная, в разгаре может достигать 38,5–40,0 °С в течение нескольких дней, затем снижается до субфебрильного уровня. В некоторых случаях субфебрилитет отмечают на протяжении всей болезни, в редких случаях лихорадка отсутствует. Длительность лихорадки от 3–4 сут до 3–4 нед, иногда больше. При длительной лихорадке выявляют её однообразное течение. Особенность инфекционного мононуклеоза — слабая выраженность и своеобразие интоксикационного синдрома. Больные обычно сохраняют подвижность, аппетит снижен, доминирует миастения, утомляемость, в тяжёлых случаях больные из-за миастении не могут стоять, с трудом сидят. Интоксикация сохраняется несколько дней.
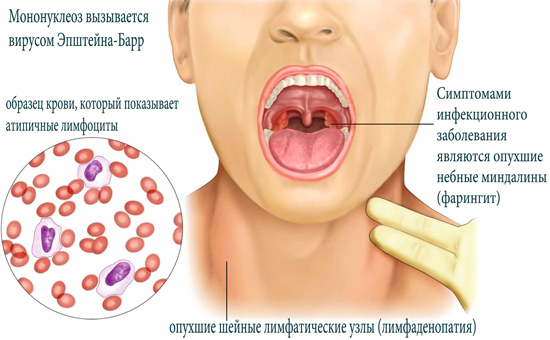
Также постоянным симптомом Эпштейн-Барр вирусной инфекции считают увеличение и отёчность нёбных миндалин, которые иногда смыкаются между собой, затрудняя ротовое дыхание.
Одновременное увеличение носоглоточной миндалины и отёчность слизистой оболочки нижней носовой раковины затрудняют носовое дыхание. При этом появляется пастозность лица, гнусавость голоса. Больной дышит открытым ртом. Возможно развитие асфиксии. Задняя стенка глотки также отёчна, гиперемирована, с гиперплазией боковых столбов и лимфоидных фолликулов задней стенки глотки (гранулематозный фарингит). Часто на нёбных и носоглоточных миндалинах появляются грязно-серые или желтовато-белые наложения в виде островков, полосок, иногда они сплошь покрывают всю поверхность миндалин.
Наложения рыхлые, легко снимаются шпателем, растворяются в воде. Редко отмечают фибринозные налёты или поверхностный некроз ткани миндалин. Налёты могут появиться с первых дней болезни, но чаще на 3–7-й день. При этом появление налётов сопровождается болью в горле и значительным повышением температуры тела.
Увеличение печени и селезёнки — почти постоянный симптом инфекционного мононуклеоза, особенно у детей. Печень увеличивается с первых дней болезни, минимально в её разгаре. Она чувствительна при пальпации, плотноватая, спленомегалия сохраняется до 1 мес. Часто выявляют умеренное повышение активности АЛТ и АСТ, реже — потемнение мочи, лёгкую желтуху и гипербилирубинемию. В этих случаях отмечают тошноту, снижение аппетита. Длительность желтухи не превышает 3–7 сут, течение гепатита доброкачественное.
Селезёнка увеличивается на 3–5-е сутки болезни, максимально ко 2-й неделе болезни и перестаёт быть доступной для пальпации к концу 3-й недели болезни. Она становится мало чувствительной при пальпации. В отдельных случаях спленомегалия резко выражена (край определяется на уровне пупка). В этом случае есть угроза её разрыва.
Картина крови имеет решающее диагностическое значение. Для ВЭБ характерен умеренный лейкоцитоз (12–25×109/л). Лимфомоноцитоз до 80–90%, нейтропения со сдвигом влево. Часто обнаруживают плазматические клетки. СОЭ увеличивается до 20–30 мм/ч. Особенно характерно появление атипичных мононуклеаров с первых дней болезни или в её разгаре. Количество их варьирует от 10 до 50%, как правило, они обнаруживаются в течение 10–20 сут, т.е. могут быть выявлены в двух анализах, взятых с интервалом 5–7 сут.
Из других симптомов инфекционного мононуклеоза следует отметить сыпь, обычно папулёзную. Она наблюдается у 10% больных, а при лечении ампициллином — у 80%. Возможна умеренная тахикардия.
Из атипичных форм описывают стёртую форму, при которой отсутствует часть основных симптомов и для подтверждения диагноза необходимы серологические тесты.
В редких случаях наблюдают висцеральную форму болезни с тяжёлыми полиорганными поражениями и неблагоприятным прогнозом.
Описана хроническая форма течения Эпштейн-Барр вирусной инфекции, которая развивается после перенесённого острого инфекционного мононуклеоза. Она характеризуется слабостью, утомляемостью, плохим сном, головными болями, миалгией, субфебрилитетом, фарингитом, полиаденопатией, экзантемой. Постановка диагноза возможна только при использовании убедительных лабораторных тестов.
Осложнения инфекционного мононуклеоза
При инфекционном мононуклеозе осложнения возникают редко, но могут быть очень тяжёлыми. К гематологическим осложнениям относят аутоиммунную гемолитическую анемию, тромбоцитопению и гранулоцитопению. Неврологические осложнения: энцефалит, параличи черепных нервов, в том числе паралич Белла или прозопоплегия (паралич мимической мускулатуры, обусловленный поражением лицевого нерва), менингоэнцефалит, синдром Гийена–Барре, полиневрит, поперечный миелит, психоз. Возможны кардиологические осложнения (перикардит, миокардит). Со стороны органов дыхания иногда отмечают интерстициальную пневмонию.
В редких случаях на 2–3-й неделе заболевания происходит разрыв селезёнки, сопровождаемый резкими, внезапно возникающими болями в животе.
Единственный метод лечения в данном случае — спленэктомия.
Причинами смерти при мононуклеозе могут быть энцефалиты, обструкция дыхательных путей и разрыв селезёнки.
Диагностика Эпштейн-Барр вирусной инфекции
Диагностика основывается на комплексе ведущих клинических симптомов (лихорадка, лимфаденопатия, увеличение печени и селезёнки, изменения периферической крови).
Помимо исследования картины крови диагностика основывается на обнаружении гетерофильных антител и специфических антител к ЭБВ.
Гетерогенные антитела. Используют модификацированные реакции гетерогемагглютинации: реакцию Пауля–Буннелля (реакция агглютинации бараньих эритроцитов) в настоящее время в связи с низкой специфичностью не рекомендуют. Реакция Гоффа–Бауэра — агглютинация сывороткой крови больного формалинизированных лошадиных эритроцитов (4% взвесь), реакция проводится на стекле, результаты учитывают через 2 мин; возможно применение для экспресс-диагностики. Титры гетерофильных антител достигают максимума на 4–5-й нед от начала болезни, затем снижаются и могут сохраняться 6–12 мес. Однако эта реакция также может давать ложноположительные и ложноотрицательные результаты.
Наиболее специфичны и чувствительны методы, основанные на определении антительных маркёров антигенов ЭБВ (НРИФ, ИФА), которые позволяют определить форму инфекции.
Таблица 18-27. Диагностическое значение антител к вирусу Эпстайна–Барр
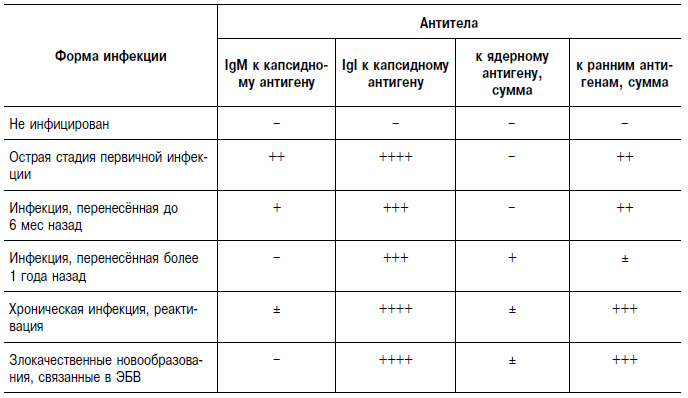
Антитела (IgM) к капсидному антигену при инфекционном мононуклеозе обнаруживаются с конца инкубационного периода, они определяются не более 2–3 мес. IgI к капсидному антигену появляются в остром периоде инфекции и сохраняются пожизненно. Антитела к ранним антигенам (IgM) появляются в разгаре болезни у 70–80% больных и быстро исчезают, а антитела к IgI сохраняются длительно. Повышение титра антител к ранним антигенам характерно для реактивации ЭБВ-инфекции и для опухолей, обусловленных этим вирусом. Антитела против ядерного антигена появляются через 6 мес после инфицирования и сохраняются в невысоких титрах пожизненно.
Дополнительным подтверждением Эпштейн-Барр вирусной инфекции может служить тест по выявлению ДНК вируса в крови или слюне методом ПЦР. Его применение эффективно для обнаружения ЭБВ-инфекции у новорождённых, когда определение серологических маркёров малоэффективно вследствие несформировавшейся иммунной системы, а также в сложных и сомнительных случаях при диагностике ЭБВ у взрослых.
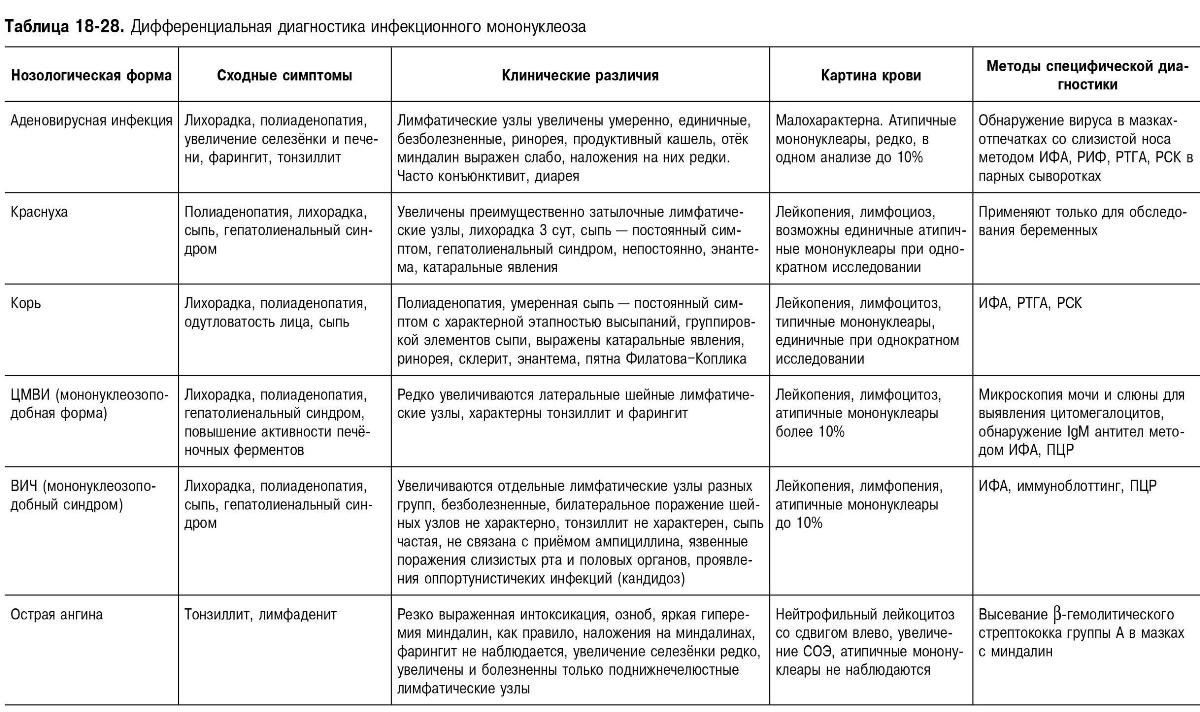
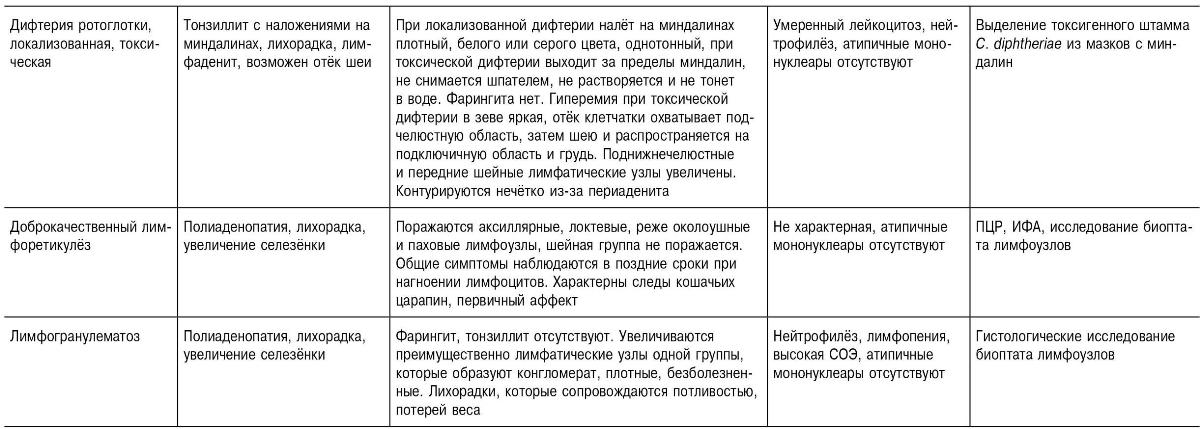
Необходимо дифференцировать с лихорадочными заболеваниями, протекающими с лимфаденопатией и гепатолиенальным синдромом; протекающими с синдромом острого тонзиллита и протекающими с наличием атипичных мононуклеаров в крови.
Таблица 18-28. Дифференциальная диагностика инфекционного мононуклеоза
Всех больных с диагнозом инфекционного мононуклеоза и при подозрении на него необходимо обследовать на ВИЧ-инфекцию в остром периоде болезни, через 1, 3 и 6 месяцев в периоде реконвалесценции.
При сохранении гематологических сдвигов показана консультация и обследование у гематолога, при появлении болей в животе — консультация хирурга и УЗИ органов брюшной полости.
При появлении неврологической симптоматики необходима консультация невропатолога.
В27.0. Инфекционный мононуклеоз. Среднетяжёлое течение.
Осложнение: сыпь после приёма ампициллина.
Больных госпитализируют по клиническим показаниям. Основными показаниями для госпитализации и лечения больного в стационаре служат: длительная высокая лихорадка, желтуха, осложнения, диагностические трудности.
Лечение инфекционного мононуклеоза
Режим полупостельный. Стол № 5. Лечение инфекционного мононуклеоза чаще всего проводят в амбулаторных условиях. Рекомендуют обильное питьё, полоскание ротоглотки растворами антисептиков, НПВС, симптоматическая терапия.
In vitro ацикловир и интерферон альфа подавляют репликацию ЭБВ, однако их клиническая эффективность не доказана. При выраженных некротических изменениях на миндалинах назначают антибактериальные препараты (фторхинолоны, макролиды). Ампициллин противопоказан из-за возникновения у 80% больных сыпи.
Глюкокортикоидные препараты могут существенно сократить длительность лихорадки и воспалительных изменений в ротоглотке, однако их рекомендуют назначать лишь при тяжёлых формах, при обтурации дыхательных путей, при гемолитической анемии и неврологических осложнениях. При разрыве селезёнки необходимо немедленное хирургическое вмешательство. При значительном увеличении селезенки ограничивают двигательный режим, заниматься спортом можно лишь через 6–8 нед после выписки из стационара. При выявлении гепатита — соблюдение диеты № 5 в течение 6 мес после перенесённого ЭБВ-инфекционного мононуклеоза. Ограничение физической нагрузки на 3 мес.
Прогноз
Благоприятный. Летальные исходы казуистически редки (разрыв селезёнки, обструкция дыхательных путей, энцефалит).
Примерные сроки нетрудоспособности 15–30 сут.
Диспансеризация
Не регламентирована. Рекомендуют наблюдение терапевта (педиатра) при персистирующей полиаденопатии.
Памятка для пациента
Соблюдение полупостельного режима в течение всего лихорадочного периода.
Ограничение физической активности.
Обильное питьё, диета № 5.
Своевременное применение лекарственных препаратов.
Исследование периферической крови.
Диспансерное наблюдение у врача – инфекциониста, терапевта.
Инфекционный мононуклеоз (ИМ), также называемый железистой лихорадкой, является клиническим синдромом, который чаще всего вызывается вирусом Эпштейн-Барр (ВЭБ).
ИМ обычно проявляется у подростков и молодых взрослых как лихорадочное заболевание с болью в горле и увеличенными лимфатическими узлами. Обычно наблюдается атипичный лимфоцитоз и положительный тест на гетерофильные антитела. Заболевание у детей, как правило, протекает в умеренно выраженной форме, но более тяжело у взрослых. После разрешения острого заболевания обычно следует пожизненное носительство латентной инфекции, причем у более 90% взрослого населения, инфицированного во всем мире.
Инфекции, вызванные вирусом Эпштейн-Барр, могут протекать бессимптомно, вызывают незначительно выраженные, неспецифические симптомы или вызывают инфекционный мононуклеоз с симптомами и усталостью продолжительностью до 6 месяцев или более.
Вирус Эпштейн-Барр (EBV), также известный как вирус герпеса человека 4, является этиологическим агентом примерно в 80-90% случаев инфекционного мононуклеоза. В оставшихся случаях синдром мононуклеоза, не связанный с вирусом Эпштейн-Барр, также может быть вызван вирусом герпеса человека 6 (9%), ЦМВ (5-7%), ВПГ-1 (6%) и редко стрептококковыми пиогенами, Toxoplasma gondii, ВИЧ-1, аденовирусом , а также Corynebacterium diptheriae, Francisella tularensis, вирусами гепатита A и B, краснухи или энтеровирусами. Этот синдром может быть также вызван заболеваниями соединительной ткани, злокачественными новообразованиями и медикаментозными реакциями. Этиология большинства случаев инфекционного мононуклеоза, не связанных с вирусом Эпштейн-Барр, остается неизвестной.
Заражение людей происходит главным образом через слюну, отсюда и название заболевания — «болезнь поцелуев«. В одном исследовании у всех пациентов с ИМ, вызванным EBV, вирус выделялся из ротоглотки в течение 6 месяцев после начала заболевания.
В проспективном исследовании 22 из 24 здоровых людей с прошлым анамнезом инфекции EBV выделяли вирус со слюной в течение 15 месяцев. Нет доказательств сексуального пути передачи вируса ЭБ. Было показано, что у молодых женщин, риск EBV сероконверсии возрастает с увеличением числа сексуальных партнеров. В одном исследовании риск заражения EBV был ниже среди студентов университета, которые всегда использовали презерватив, чем среди тех, кто имел половые сношения без презервативов. Поскольку в половых выделениях уровень EBV значительно ниже по сравнению со слюной, половой акт, вероятно, не самый важный путь передачи. Однако и слюна, и генитальные выделения считаются неэффективными путями передачи.
Сообщалось о редких случаях передачи EBV через продукты крови, при трансплантации органов и о внутриматочной передаче. Риск приобретения EBV инфекции при переливании крови является крайне низким. Люди и, возможно, приматы, являются единственным известным резервуаром EBV. Определение четких факторов риска невозможно из-за высокой распространенности инфекции (свыше 90% инфицированных людей являются взрослыми).
Вирус Эпштейн-Барр (EBV) имеет литический и латентный жизненные циклы. Ранняя первичная инфекция (литическая), вероятно, встречается в орофарингеальных В-клетках, когда EBV напрямую контактирует с этими клетками через тонзиллярные крипты. Циркулирующие В-клетки затем переносят инфекцию в печень, селезенку и периферические лимфатические узлы, что вызывает гуморальный и клеточный иммунный ответ на вирус. Антитела, продуцируемые в ответ на инфекцию, направлены против структурных белков EBV, таких как вирусные капсидные антигены (VCA), ранние антигены (EAs) и ядерный антиген EBV (EBNA); эти антитела используются для серологического диагноза EBV-инфекции. Быстрый клеточный ответ Т-клетками имеет решающее значение для подавления первичной инфекции EBV и определяет клиническую экспрессию EBV-инфекции.
Симптоматическая первичная инфекция, вызванная вирусом ЭБ, обычно сопровождается скрытой стадией. Латентная инфекция связана с самореплицирующейся внехромосомной нуклеиновой кислотой, эписомами.
При латентной инфекции, вызванной EBV, вирус удлиняет продолжительность жизни инфицированных лимфоцитов; то есть он преобразует нормальные лимфоциты человека с ограниченным сроком жизни in vitro в непрерывные клеточные линии. У здорового серопозитивного по вирусу ЭБ взрослого приблизительно 0,005% циркулирующих В-клеток инфицированы EBV. Вполне вероятно, что при латентности наблюдаются низкие уровни продолжающейся репликации вируса и инфекции В-клеток в тонзиллярных и лимфоидных тканях, контролируемых остаточными популяциями EBV-специфических Т-клеток. Наблюдательное исследование у пациентов с бессимптомной первичной инфекцией свидетельствует о том, что симптомы могут возникать из-за гиперактивного иммунного ответа, а не самой вирусной инфекции.
-
Шейная или генерализованная лимфоаденопатия:
-
Узлы обычно болезненные. Наиболее заметными они становятся после второй недели болезни. Наблюдается в 94% случаев.
-
Часто напоминает фарингит, вызванный Streptococcus pyogenes. Проходит на второй неделе. Петехии могут обнаруживаться на мягком небе. Обнаруживаются у 84% больных.
-
Изменяется от 37,8 ° C до 41,1 ° C; обычно Длится 1-2 недели; редко до 5 недель. Обнаруживается в 76% случаев.
-
Спленомегалия (Увеличение начинается в первую неделю. Длится 3-4 недели) Гепатомегалия (Чаще встречается у детей младшего возраста. Повышение аминотрансфераз выявляется чаще, чем обнаруживается гепатомегалия) Сыпь:
-
Встречается в 10% случаев и у одной трети пациентов педиатрических отделений. Появляется в первые дни болезни; длится 1 неделю. Может быть эритематозной, макулярной, папулезной или морбилиформной. Макулопапулезная зудящая сыпь обычно наблюдается у взрослых с инфекционным мононуклеозом после начала лечения ампициллином, амоксициллином или бета-лактамными антибиотиками при фарингите. Отек слизистой оболочки и век чаще встречается у взрослых.
-
Взрослые с меньшей вероятностью имеют боль в горле и лимфаденопатию, но чаще имеют гепатомегалию и желтуху (из-за гепатита). Вовлечение печени при острой EBV-инфекции проявляется в виде умеренного гепатита с преимущественно холестатическими признаками, но не всегда проявляется как клинически выраженная желтуха.Общая частота желтухи у подростков и взрослых составляет около 9%.
Инфекционный мононуклеоз может развиться у людей с первичным инфицированием вирусом Эпштейна–Барр (ВЭБ), но такое возникает не во всех случаях и зависит от возраста заражения и других факторов организма хозяина.
В развитых странах подозреваемый инфекционный мононуклеоз у пациентов возрастом 10– 30 лет проявляется лихорадкой, утомляемостью, чувством общего недомогания, фарингитом и шейной или генерализованной лимфаденопатией.
![]()
Для заболевания типично постепенное развитие, но у некоторых пациентов может наблюдаться резкое начало. У детей младшего возраста могут наблюдаться симптомы, подобные таковым у взрослых, но чаще инфекция у детей является субклинической или имеет легкую степень с неспецифическими симптомами. Симптомы мононуклеозного синдрома, не связанного с ВЭБ, обычно менее выражены. Легкие продромальные симптомы, которые длятся в течение нескольких дней, включают чувство общего недомогания, утомляемость, иногда лихорадку, и переходят в острую фазу.
Клиническая картина инфекционного мононуклеоза у детей и взрослых с ослабленным иммунитетом может быть аналогичной картине заболевания у пациентов со здоровым иммунитетом. Симптомы инфекционного мононуклеоза могут разрешаться в течение нескольких дней или могут сохраняться на 3–4 недели (у некоторых пациентов до 8 недель). В отдельных случаях может возникать двухфазное заболевание с усугублением симптомов после первичного улучшения. Полное разрешение некоторых симптомов инфекционного мононуклеоза, как, например, утомляемость, может занять несколько месяцев.
В течение длительного времени необходимо проводить мониторинг людей с ИМ на предмет возможного развития осложнений, среди которых обструкция дыхательных путей, гемолитическая анемия и тромбоцитопения.
| Исследование | Результат |
| |
|
|
|
|
|
|
|
|
| Заболевание | Дифференциальные признаки/симптомы | Дифференциальные обследования |
|
| |
| Гепатит А |
|
|
| Острая ВИЧ-инфекция |
|
|
| Аденовирусы |
|
|
| Вирус герпеса человека-6 |
|
|
| Инфекция ЦМВ |
|
|
| Вирус простого герпеса-1 |
|
|
ИМ, как правило самоограничивающееся состояние, которое не требует никакого специального лечения. Основой терапии является поддерживающее лечение. Поддерживающее лечение включает в себя хорошую гидратацию, жаропонижающие и болеутоляющие средства, такие как парацетамол и нестероидные противовоспалительные препараты. Аспирин не должен назначаться детям из-за возможности развития синдрома Рея.
Отдых является частой рекомендацией, но его польза неизвестна при лечении ИМ. При инфекционном мононуклеозе во избежание возможного разрыва селезенки желательно воздержаться от активного спорта (включая контактный спорт) в первые 3-4 недели заболевания.
Ацикловир временно снижает вирусную пролиферацию в ротоглотке, но не помогает при разрешении симптомов заболевания или уменьшении частоты осложнений. Поэтому ацикловир и аналогичные противовирусные препараты не назначаются.
Больные с тяжелым системным проявлением ИМ и осложнениями должны направляться в больницу. Системные кортикостероиды нужно использовать у пациентов с тяжелой обструкцией дыхательных путей, тяжелой тромбоцитопенией ( Постинфекционный синдром хронической усталости
Сообщаемая частота этого синдрома у пациентов с анамнезом ИМ варьирует в разных источниках, но в целом он не считается очень распространенной. Несколько небольших исследований показали рост вероятности того, что вирус Эпштейн-Барр (EBV) может сыграть определенную роль в патогенезе синдрома хронической усталости в подгруппах этих пациентов. До сих пор нет достоверных данных о том, чтобы рутинно считать вирус ЭБ этиологическим агентом этого широко распространенного синдрома. Скорее, новые данные свидетельствуют о том, что пост-инфекционный синдром хронической усталости представляет собой общий и стереотипный результат действия нескольких вирусных и невирусных инфекций.
В продольном когортном исследовании у половины молодых пациентов с синдромом хронической усталости после ИМ с длительной нетрудоспособностью отмечалось значительное улучшение, в том числе в виде занятости на полный или неполный рабочий день, тем самым подтверждая лучшие результаты, чем ожидалось.
Читайте также:


