Вирус гепатита а микробиология и эпидемиология
Лекция по микробиологии.
Гепатиты -- это воспалительные поражения печени, вызванные различными этиологическими факторами. Гепатиты могут быть неинфекционные. Неиефекционные можно подразделить на лекарственные (при использовании некоторых антибиотиков) и токсические (при употреблении алкоголя, ядовитых шляпочных грибов).
Инфекционные гепатиты могут быть вызваны различными группами микроорганизмов -- простейшими (токсоплазмы), бактериями (лептоспиры, иерсинии), вирусами (вирус Эпштейна-Бара, цитомегаловирус). К возбудителям вирусных гепатитов относятся также вирусы гепатита А,В,С,Д.Е,F. Эти 6 специфических возбудителей, которые составляют основной удельный вес в инфекционной патологии печени. Поскольку у вирусов гепатита А,В,С,Д,Е,F единственной мишенью в организме являются гепатоциты, поэтому данные возбудители относятся к первичным возбудителям вирусных гепатитов. Вирусные гепатиты не различаются кардинально по клиническим картинам. Есть 3 формы поражения печени : 1. Бессимптомная 2. Безжелтушная -- с симптомами ОРЗ или поражения ЖКТ (диарея, тошнота) 3. Желтушная форма. Бессимптомная, безжелтушная, желтушная формы составляют по1/3 по количеству случаев заболевания .
до недавнего времени гепатиты А и В дифференцировали точно, все остальные относили к гепатитам ни А ни В, но сейчас лабораторно можно дифференцировать гепатиты до уровня F.
Вирусные гепатиты делятся в зависимости от преобладающего механизма распространения на 2 группы : гепатиты распространяющиеся фекально-оральным путем (гепатиты А и Е), гепатиты В,С,Д,F передаются парентеральным путем или гемоконтактным.
ГЕПАТИТ А. Название вируса гепатита А -- НАV. Вирус гепатита А относят к семейству пикарновирусов, к 72 серотипу рода энтеровирусов. В настоящее время предпочитают относить вирус гепатита А к так называемым гепарновирусам.
Вирус гепатита А мелкий, диаметр 27-32 нм, РНК-овый. Вирус является простым, имеет кубический тип симметрии (икосаэдр), РНК (+) нитевая, одноцепочечная. В состав капсида входит 4 белка. Вирус гепатита А имеет только 1 серотип, что облегчает диагностику и дает возможность создать вакцину. Вирус устойчив во внешней среде -- может сохраняться в продуктах питания, в воде, в почве -- 1 год, устойчив к растворителям, к рН от 3 до 9, поэтому он без ущерба проходит через желудок и 12-перстную кишку. Вирус погибает под действием стандартных стерилизующих агентов и факторов (автоклавирование, воздушная стерилизация) и кроме того дезинфекция кипячением в течении 30 мин убивает вирус .
Культивирование. Вирус гепатита А с трудом культивируется в культурах клеток первично трипсинизированных клеток без ЦПД (цитопатического действия) поэтому метод культивирования вируса в культурах клеток не используется для диагностики в связи со сложностью культивирования. В качестве модели для выделения вируса используют 2 вида животных -- шимпанзе и .
Эпидемиология. Вирусные гепатиты А широко распространены во всех странах. Механизм передачи -- фекально-оральный. Источником инфекции является больной, вирус выделяется с испражнениями. Больше всего выделяется вируса в конце инкубационного периода (до появления клинических симптомов). Крупные вспышки наблюдаются при водном пути передачи (“военная желтуха”) и при употреблении различных моллюсков, которые фильтруют органические остатки в воде. Гепатит является самой распространенной после ОРЗ инфекцией, встречается в России в 90-100 случаев на 100000 населения.
Патогенез. Место первичного размножения не установлено. Может происходить в лимфоидных узлах кишки, в слизистой кишки, предполагают что вирус попадает в печень с током крови или лимфы, либо по желчным путям. Инкубационный период длительный 15-45 дней, начинается остро, с симптомов ОРЗ. Затем гепатоциты разрушаются иммунокомпетентными клетками (Т-киллерами, NK-клетками). Иммунитет -- стойкий гуморальный типоспецифический.
Диагностика. Включает в себя серодиагностику - определение иммуноглобулинов класса М в ИФА, поиск вирусных антигенов в крови с помощью ИФА, используют ДНК-зонды, иммуно-электронную микроскопию (ИЭМ) - можно увидеть вирус (дорогие методы). При подозрении на гепатит А ставят биохимические тесты, определяя активность ферментов АлАТ, АсАТ, количество билирубина.
Профилактика. Для неспецифической профилактика парентерально вводят иммуноглобулин. Для специфической профилактики -- инактивированная убитая вакцина из вируса гепатита А. Иммунизации подвергаются дети в организованных детских коллективах, медперсонал, армейский контингент, ассенизаторы контактирующие со сточными водами.
Вирус гепатита Е (HEV) сходен с вирусом гепатита А. Таксонамическая принадлежность неизвестна. Вирус мелкий 26-32 нм, сферический простой имеет однонитчатую РНК. Не культивируют ни в чем.
Эпидемиология. Вирус вызывает антропонозные вирусные гепатиты. Механизм распространения также фекально-оральный, путь передачи преимущественно водный, иногда контактный. Встречается во всем мире -- зарегистрировано несколько эпидемий и спорадических случаев. Несмотря на то что диагностика разработана сравнительно недавно известно что от 10 до 50% всех вирусных гепатитов вызывается именно HEV.
КЛИНИКА. Инкубационный период от 22 до 60 дней. Инфекция протекает остро во всех тех же клинических формах что и гепатит А, но при гепатите Е чаще наблюдается злокачественные смертельные формы и очень высока смертность у беременных женщин заболевших гепатитом Е.
Патогенез. Такой же --т.е цитопатическое действие и аутоиммунная реакция.
Специфическая профилактика не разработана.
Диагностика -- применяется иммуно-электронная микроскопия, можно определить в сыворотке антигены с помощью иммуно-ферментного анализа. На практике HEV определяют методом исключения.
ГЕПАТИТ В. Вирус гепатита В (HBV) относится в семейству Hepadnaviridae сферической формы среднего размера 42-45 нм, сложный. В центре вириона находится ДНК двухспиральная, двунитчатая, имеет однонитчатый участок внутри, внутри имеется также ДНК полимераза которая позволяет очень быстро включить синтез ДНК. Нуклеокапсид образует так называемый антиген сердцевины Нвс Аg. Существует также Hbе Ag также входит в состав белковой оболочки нуклеокапсида. Это антиген инфекционности.
Hbs Ag (австралийский антиген) изучен подробно. Он связан с суперкапсидом. Этот антиген является маркером перенесенной инфекции. Вирус культивируют на шимпанзе, которые являются хорошей экспериментальной моделью для отработки средств терапии, профилактики.
Вирус очень устойчив -- выдерживает обработку 3% хлорамином, 1% формалином, убить его дезинфектантами практически невозможно.
Эпидемиология. Во всем мире 2 миллиарда инфецированных, в том числе 350 млн носителей Hbs Ag . в России 3 млн носителей. Заболевание более тяжелое чем гепатит А часто хронизируется, превращаясь в хронические циррозы, карциномы, нередко заканчивается летально. Заболевание является антропонозом. Протекает в любых формах.
Механизм передачи гематогенный, при бытовом контакте очень редко, через плаценту , молоко -- от матери у ребенку, половым путем, искусственным путем при медицинских манипуляциях.
Заболевание очень контагиозно (достаточно 10-6 -- 10-7 мл крови, чтобы вызвать заболевание).
Патогенез. Инкубационный период в среднем 60-90 дней. Заболевание может протекать во всех формах: бессимптомной, безжелтушной, и желтушной. Острое заболевание может переходить в хроническую форму , выздоровление наблюдается в 90% случаев, примерно в 10% становятся хроническими носителями -- к ним относятся больные хронически активным гепатитом, персистирующим гепатитом и бессимптомным. Около 1% составляют кульминантные, т.е злокачественно протекающие формы.
Возбудитель гепатита В проникает парентерально в кровь, из крови в гепатоциты. Взаимодействие вируса с гепатоцитом происходит в несколько стадий: 1. Интеграция -- вирус интегрирует в гепатоциты, встраивается в состав ДНК гепатоцитов 2. Репликация -- вирус интегрированный может реплицироваться, поэтому каждый носитель в принципе может выделять в биологические жидкости вирус.
Профилактика. Неспецифическая -- сводится к правильной стерилизации медицинских инструментов, применение одноразовых шприцев. Донорская кровь должна быть исследована на Hbs Ag и на антитела к гепатиту В.
Специфическая -- представлена 2мя типами вакцин: 1. Плазменная субъединичная вакцина. Это вакцина от носителей Hbs Ag у которого берут плазму, концентрируют, стерилизуют. Используется редко. 2. Генноинжинерная вакцина (дрожжевая) получают путем пересадки гена, отвечающего за продукцию Hbs Ag в клетке дрожжей. С помощью этой вакцины иммунизируют детей родившихся от матерей страдающих гепатитом В, лицам подвергающимся частым парентеральным вмешательствам, медработникам.
Диагностика. Заключается в обнаружении Hbs Hbc Hbe Ag c помощью иммуноферментного анализа и в обнаружении антител -- антиНвс и антиНве иммуноглобулины.
Гепатит Д. Неизвестно таксономическое положение вируса HDV. Известно что HDV представляет собой дефектную вирусную частицу, размером 30-35 нм. Она представляет собой однонитчатую РНК, окруженную белком. Для того чтобы эта частица была инфекционноспособной она должна быть окружена суперкапсидом Hbs Ag вируса гепатита В, т.е вирус функционирует только совместно с вирусом гепатита В. HDV (или дельта вирус ) повсеместно распространен, но он сопровождает гепатит В, составляя около 2% гепатита В. То есть дельта инфекция является коинфекцией ил суперинфекцией, которая протекает более тяжело, с хронизацией процесса.
Диагностика. Возможна по антигенам и антителам с помощью ИФА.
ГЕПАТИТ С. Вирус гепатита С относится к Flaviridae это сложный РНКовый вирус размером 80 нм, распространен повсеместно. Передается также как HВV, но особенностью является то что он чаще передается посттрансфузионно (50% посттрансфузионных гепатитов относятся к гепатиту С).
Клиника. Такая же как и у гепатита В.
Диагностика. Сводится к определению антител.
Из всех видов гепатитов, только гепатит А дает устойчивый иммунитет, так что можно переболеть несколькими гепатитами (А+В,В+Д и даже А+В+Д, а потом С).
Лечение гепатитов очень дорогое -- стоимость лечения одного больного гепатитом В стоит 4 млн, гепатита А 2 млн.
Гепатит А. Острая инфекционная болезнь, с лихорадкой, поражением печени. Антропоноз.
Таксономия, морфология, антигенная структура: Семейство Picornaviridae род Hepatovirus. Типовой вид —имеет один серотип. Это РНК-содержащий вирус, просто организованный, имеет один вирусоспецифический антиген.
Культивирование: Вирус выращивают в культурах клеток. Цикл репродукции более длительный, чем у энтеровирусов, цитопатический эффект не выражен.
Резистентность: Устойчивостью к нагреванию; инактивируется при кипячении в течение 5 мин. Относительно устойчив во внешней среде (воде).
Эпидемиология. Источник-больные. Механизм заражения — фекально-оральный. Вирусы выделяются с фекалиями в начале клинических проявлений. С появлением желтухи интенсивность выделения вирусов снижается. Вирусы передаются через воду, пищевые продукты, руки.
Болеют преимущественно дети в возрасте от 4 до 15 лет.
Патогенез: Обладает гепатотропизмом. После заражения репликация вирусов происходит в кишечнике, а оттуда через портальную вену они проникают в печень и реплицируются в цитоплазме гепатоцитов. Повреждение гепатоцитов возникает в результате иммунопатологических механизмов.
Клиника. Инкубационный период - от 15 до 50 дней. Начало острое, с повышением т-ры и тошнотой, рвотой). Возможно появление желтухи на 5-й день. Клиническое течение заболевания легкое, без особых осложнений. Продолжительность заболевания 2 нед. Хронические формы не развиваются.
Иммунитет. После инфекции - стойкий пожизненный иммунитет, связанный с IgG. В начале заболевания в крови IgM, которые сохраняются в организме в течение 4 месяцев и имеют диагностическое значение. Помимо гуморального, развивается и местный иммунитет в кишечнике.
Микробиологическая диагностика. Материал для исследования - сыворотка и испражнения. Диагностика основана главным образом на определении в крови IgM с помощью ИФА, РИА и иммунной электронной микроскопии. Этими же методами можно обнаружить вирусный антиген в фекалиях. Вирусологическое исследование не проводят.
Профилактика. Неспецифическая профилактика. Для специфической пассивной профилактики используют иммуноглобулин. Иммунитет сохраняется около 3 мес. Для специфической активной профилактики – инактивированная культуральная концентрированная вакцина. Рекомбинантная генно – инженерная вакцина.
Вирус гепатита В - семейство Hepadnaviridae род Orthohepadnavirus.
Морфология: ДНК-содержаший вирус сферической формы. Состоит из сердцевины, состоящей из 180 белковых частиц, составляющих сердцевинный НВс-антиген и липидсодержащей оболочки, содержащей поверхностный HBs-антиген. Внутри сердцевины находятся ДНК, фермент ДНК-полимераза, обладающая ревертазной активностью, и концевой белок НВе-антиген.
Геном представлен двунитевой ДНК кольцевой формы.
Культуральные свойства. Не культивируется на куриных эмбрионах, не обладает гемолитической и гемагглютинирующей активностью. ВГВ культивируется только в культуре клеток.
Резистентность. Высокая к факторам окружающей среды и дезинфицирующим веществам. Вирус устойчив к длительному воздействию кислой среды, УФ-излучению, действию спирта, фенола.
Антигенная структура. Сложная. В суперкапсиде вируса находится HBs-антиген, который локализован в гидрофильном слое на поверхности вириона. В формировании HBs-антигена участвуют 3 полипептида в гликозилированной форме:preSl — большой полипептид; preS2 — средний полипептид; S — малый полипептид.
Эпидемиология: Развитие инфекционного процесса при попадании в кровь. Заражение происходит при парентеральных манипуляциях (инъекциях, хирургических вмешательствах), переливании крови.
Патогенез и клиника заболевания. Инкубационный период 3—6 месяцев. Инфекционный процесс наступает после проникновения вируса в кровь. ВГВ из крови эндоцитозом проникает в гепатоцит. После проникновения вируса происходит достраивание плюс-нити ДНК ДНК-полимеразой до полноценной структуры. Клиническая картина характеризуется симптомами поражения печени, в большинстве случаев сопровождается развитием желтухи.
Иммунитет. Гуморальный иммунитет, представленный антителами к HBs-антигену, защищает гепатоциты от вируса, элиминируя его из крови.
Клеточный иммунитет освобождает организм от инфицированных гепатоцитов благодаря цитолитической функции Т-киллеров. Переход острой формы в хроническую обеспечивается нарушением Т-клеточного иммунитета.
Микробиологическая диагностика. Используют серологический метод и ПЦР. Методами ИФА и РНГА в крови определяют маркеры гепатита В: антигены и антитела. ПЦР определяют наличие вирусной ДНК в крови и биоптатах печени. Для острого гепатита характерно обнаружение HBs антигена, НВе антигена и анти-HBc-IgM антитела.
Лечение. Использование интерферона, интерфероногенов: виферона, амиксина, ингибитора ДНК-полимеразы, препарата аденинрибонозида.
Профилактика. Исключение попадания вируса при парентеральных манипуляциях и переливаниях крови (применением одноразовых шприцев, проверкой на гепатит В по наличию HBs-антигена в крови доноров крови).
Специфическая профилактика осуществляется вакцинацией рекомбинантной генно-инженерной вакциной, содержащей HBs-антиген. Вакцинации подлежат все новорожденные в первые 24 часа жизни. Длительность поствакцинального иммунитета — не менее 7 лет.
Вирус гепатита С относится к семейству Flaviviridae роду Hepacivirus.
Антигенная структура. Вирус обладает сложной антигенной структурой. Антигенами являются:
1. Гликопротеины оболочки
2. Сердцевинный антиген НСс-антиген
3. Неструктурные белки.
Культуральные свойства. ВГС не культивируется на куриных эмбрионах, не обладает гемолитической и гемагглютинирующей активностью. Резистентность. чувствителен к эфиру, УФ-лучам, нагреванию до 50С.
Эпидемиология. Заражение ВГС аналогично заражению ВГВ. Наиболее часто ВГС передается при переливаниях крови, трансплацентарно, половым путем.
Клиника: Часто встречаются безжелтушные формы, течение инфекции в острой форме, в 50 % случаев процесс переходит в хроническое течение с развитием цирроза и первичного рака печени.
Микробиологическая диагностика: Используются ПЦР и серологическое исследование. Подтверждением активного инфекционного процесса является обнаружение в крои вирусной РНК ПЦР. Серологическое исследование направлено на определение антител к NS3 методом ИФА.
Профилактика и лечение. Для профилактики – тоже, что и при гепатите В. Для лечения применяют интерферон и рибовирин. Специфическая профилактика – нет.
Вирус гепатита D - дефектный вирус, не имеющий собственной оболочки. Вирион имеет сферическую форму, который состоит из однонитчатой РНК и сердцевинного HDc-антигена. Эти белки регулируют синтез генома вируса: один белок стимулирует синтез генома, другой — тормозит. Различают три генотипа вируса. Все генотипы относятся к одному серотипу.
Резервуаром BFD в природе являются носители ВГВ. Заражение BFD аналогично инфицированию ВГВ.
Микробиологическая диагностика осуществляется серологическим методом путем определения антител к BFD методом ИФА.
Профилактика: все те мероприятия, которые используют для профилактики гепатита В. Для лечения используют препараты интерферона. Вакцина против гепатита В защищает и от гепатита D.
Антропоноз, фекально – оральным механизмом передачи.
Таксономия: семейство Caliciviridae. Недавно переведен из семейства в группу гепатит Е-подобных вирусов.
Структура. Вирион безоболочечный, сферический.. Геном — однонитевая плюс-РНК, которая кодирует РНК-зависимую РНК-полимеразу, папаинподобную протеазу и трансмембранный белок, обеспечивающий внедрение вируса в клетку.
Эпидемиология, клиника. Основной путь передачи — водный. Инкубационный период 2—6 недели. Поражение печени, интоксикацией, желтухой.
Иммунитет. После перенесенного заболевания стойкий.
Микробиологическая диагностика: 1) серологический метод — в сыворотке, плазме крови с помощью ИФА определяют: антитела к вирусу (анти-HEV IgM, анти-HEV IgG); 2) молекулярно-генетический метод — применяют ПЦР для определения РНК вируса (HEV RNA) в кале и в сыворотке крови больных в острой фазе инфекции.
Лечение. Симптоматическое. Беременным рекомендуется введение специфического иммуноглобулина.
Профилактика. Неспецифическая профилактика - улучшение санитарно-гигиенических условий и снабжение качественной питьевой водой. Созданы неживые цельновирионные вакцины, разрабатываются рекомбинантные и живые вакцины.
Вирусный гепатит А (ВГА, болезнь Боткина) – острая вирусная антропонозная болезнь с фекально-оральным механизмом передачи возбудителя, характеризующаяся развитием паренхиматозного гепатита и доброкачественным циклическим течением.
Этиология : вирус гепатита А – РНК-содержащий пикорнавирус
Эпидемиология : источник - больной всеми формами ВГА, лица с иннапарантной инфекцией, механизм передачи – фекально-оральный (при употреблении инфицированной воды и пищи, через грязные руки); наиболее восприимчивы к ВГА дети
Патогенез : внедрение ВГА в организм через слизистые ЖКТ --> гематогенный занос в гепатоциты --> влияние ВГА на ряд биохимических процессов в гепатоцитах, усиление перекисного окисления липидов --> цитолиз гепатоцитов с массивным поступлением в кровь печеночных ферментов, высвобождением антигенов вируса --> активация иммунной системы, интенсивной антителообразование --> элиминация вируса.
Клиническая картина ВГА:
1. инкубационный период (в среднем 15-30 дней)
2. преджелтушный период (4-7 дней):
- начало заболевания может протекать в нескольких клинических вариантах:
а) гриппоподобный – острое начало с быстрого повышения температуры до 38-39°С, часто с ознобом, в течении 2-3 дней, жалобы на головную боль, боли в мышцах и суставах, иногда небольшой насморк, болезненные ощущения в ротоглотке
б) диспепсический – постепенное начало со снижения или исчезновения аппетита, боли и тяжесть в подложечной области или правом подреберье, тошнота, рвота, иногда учащение стула до 2-5 раз/сут
в) астеновегетативный – постепенное начало со снижения работоспособности, слабости, сонливости, раздражительности, головной боли, головокружений
г) смешанный – сочетание признаков нескольких синдромов
- отечность и обложенность языка, пальпаторно увеличение, уплотнение и повышение чувствительности печени, часто увеличение селезенки
- за 2-3 дня до появления желтушности склер и кожных покровов темнеет мочи, испражнения становятся более светлыми (гипохоличными)
3. желтушный период (в среднем около 2 нед):
- появляется вначале желтушность склер, слизистых ротоглотки, затем и кожи; интенсивность желтухи быстро нарастает, достигая максимума на 5-7 день, цвет мочи становится все более темным, испражнения бесцветными (ахоличными); желтуха держится 4-5 дней, затем кал постепенно темнеет, моча светлеет, интенсивность желтухи быстро падает (дольше всего сохраняется желтушность склер)
- характерны нормализация температуры тела, уменьшение астеновегетативных и диспепсических проявлений к моменту появления желтухи (дольше всего могут сохраняться общая слабость, снижение аппетита, чувство тяжести в правом подреберье)
- печень увеличена, выступает из подреберья на 2-4 см, уплотнена, с закругленным краем, чувствительным при пальпации
- характерны брадикардия, нормальное или несколько сниженное АД, ослабленный 1-ый тон сердца на верхушке
- в ОАК: лейкопения, нейтропения, относительный лимфо- и моноцитоз, нормальная или замедленная СОЭ
- в БАК повышено содержание общего билирубина (в основном за счет прямого), резко нарастает активность аминотрансфераз (особенно АлАТ), увеличены показатели тимоловой пробы, снижен протромбиновый индекс
- при серологическом исследовании крови определяются анти-HAV IgM
4. период реконвалесценции (1-3 мес) – быстро улучшается общее состояние, ослабевают признаки нарушения пигментного обмена (исчезает желтушность кожи и слизистых, моча и кал приобретают обычную окраску, постепенно нормализуется БАК)
Циклическое течение наблюдается в 90-95% случаев , в 5% болезнь приобретает волнообразный характер в виде одного или двух обострений (обычно в пределах 1-3 мес от начала болезни), при этом усиливаются признаки, характерные для разгара ВГА (ухудшается общее состояние, усиливаются неприятные ощущения в области печени, исчезает аппетит, темнеет моча, обесцвечивается кал, нарастает интенсивность желтушности кожи, повышается активность АлАТ). ВГА заканчивается, как правило, полным выздоровлением, хронизации не бывает .
В зависимости от тяжести течения процесса выделяют:
а) легкую форму ВГА – слабо выраженные симптомы интоксикации или их отсутствие, малая выраженность желтухи и ее быстрое исчезновение через 2-3 нед, билирубинемия не превышает 100 мкмоль/л, протромбиновый индекс более 60%, быстрая нормализация АлАТ в течение 1 мес
б) среднетяжелую форму ВГА – умеренно выраженные симптомы интоксикации, умеренная гепатомегалия, исчезновение желтухи через 3-4 нед, билирубинемия от 100 до 200 мкмоль/л, протромбиновый индекс 50-60%, нормализация АлАТ в течение 1,5 мес
в) тяжелую форму ВГА – резко выраженные симптомы интоксикации (нарастающая общая слабость, сонливость, головокружение, анорексия вплоть до отвращения к пище, повторная рвота и др.), яркая желтушность кожи, исчезновение желтухи через 4 нед и более, билирубинемия выше 200 мкмоль/л, протромбиновый индекс менее 50%, нормализация АлАТ через 1,5 мес и более
г) фульминантную форму ВГА - быстрое, в течение часов - суток, развитие острой печеночной энцефалопатии с печеночной комой и летальным исходом; характерны высокие показатели активности аминотрансфераз, при этом АсАТ преобладает над АлАТ
1) данные эпидемиологического анамнеза (пребывание в очаге ВГА за 15-30 дней до заболевания), особенности клинической картины (острое начало, короткий преджелтушный период, диспепсические и астеновегетативные явления, быстрое развитие желтухи с улучшением общего состояния)
2) общеклинические исследования: ОАК (лейкопения, нейтропения, относительный лимфомоноцитоз, замедление СОЭ), БАК (билирубинемия чаще не выше 100 мкмколь/л, раннее и длительное повышение АлАТ), ОАМ (положительная качественная реакция на уробилин и желчные пигменты)
3) серологические исследования методом ИФА (выявление анти-HAV IgM в течение первых 2-3 нед болезни и/или четырехкратное и более выраженное нарастание титра анти-HAV IgG, взятых в желтушном периоде болезни и в периоде реконвалесценции)
1. При легких и среднетяжелых формах – полупостельный режим, при тяжелых – постельный; диета № 5, пища механически и химически щадящая, без экстрактивных веществ, подается в теплом виде
2. Строгое соблюдение гигиены полости рта и кожи, при зуде - протирание кожи р-ром пищевого уксуса (1:2), 1% р-ром ментолового спирта, горячий душ на ночь
3. Дезинтоксикационная терапия: в/в капельные инфузии 0,5-1,5 л 5% р-ра глюкозы, полиионных р-ров, гемодеза, реополиглюкина, форсированный диурез под контролем суточного баланса жидкости
4. Противовирусные ЛС при доброкачественном течении ВГА не показаны
5. При выраженном холестазе, отсутствии пигментного криза в течении недели от начала желтушного периода - энтеросорбенты (полифепан, билигнин, угольные гранулированные сорбенты), экстракорпоральная детоксикация (гемосорбция, плазмаферез, плазмосорбция и др.), при налии длительной постгепатитной гипербилирубинемии – фенобарбитал.
6. Ферментые препараты (панкреатин, креон, мезим форте, фестал, панзинорм, юниэнзайм) для усиления пищеварительной функции желудка и поджелудочной железы; при запорах – слабительные растительного просхождения, магния сульфат внутрь.
7. Гепатопротекторы в течение 1-3 мес: производные силимарина (легален, карсил, силимар), препараты из экстрактов растений (гепалив, гепатофальк, гепабене), эссенциале.
8. Иммунокорригирующая терапия: препараты тимуса (тималин, тимоген, тактивин), ИЛ-2 / ронколейкин
8. Лечение признаков печеночной недостаточности и печеночной энцефалопатии (см. вопрос 191)
Вирусный гепатит Е (ВГЕ) – острая вирусная антропонозная инфекционная болезнь с фекально-оральным механизмом передачи (преимущественно водным путем), острым циклическим течением и частым развитием печеночной энцефалопатии у беременных.
Этиология : вирус ГЕ – РНК-содержащий вирус.
Эпидемиология : источник – больные любыми формами ВГЕ, механизм заражения – фекально-оральный (чаще через воду); характерны взрывообразные водные вспышки заболевания в эндемичных районах каждые 7-8 лет
Патогенез : сход с патогенезом ВГА, вирус ГЕ обладает прямым цитопатическим эффектом на гепатоциты
Клиническая картина – протекает как ВГА, но имеет некоторые отличия:
- инкубационный период чаще около 1 мес
- преджелтушный период короткий (5-6 дней), без лихорадочной реакции, с выраженными диспепсическими проявлениями (отсутствие аппетита, тошнота, рвота, тяжесть и различной интенсивности ноющие боли в правом подреберье, у трети больных – диарея), синдромом общей интоксикации
- с появлением желтухи синдром общей интоксикации не уменьшается, всегда имеется значительное увеличение печени, потемнение мочи и ахолия кала, возможны холестатические формы желтухи с выраженным кожным зудом
- у женщин во 2-ой половине беременности часто протекает злокачественно по фульминантному типу с быстрым развитием массивного некроза печени и острой печеночной энцефалопатии, ДВС-синдромом, ОПН
Диагностика : как при ВГА + серологическое исследование (выявление анти-HEV IgM), лечение : как при ВГА.

Учебник предназначен для студентов, аспирантов и преподавателей высших медицинских учебных заведений, университетов, микробиологов всех специальностей и практических врачей.
5-е издание, исправленное и дополненное
Книга: Медицинская микробиология, иммунология и вирусология
Вирусный гепатит А
Вирусный гепатит А
Вирусный гепатит А – инфекционная болезнь человека, характеризующаяся преимущественным поражением печени и проявляющаяся клинически интоксикацией и желтухой. Вирус гепатита А был обнаружен в 1973 г. С. Фейнстоном [и др.] с помощью метода иммунной электронной микроскопии и путем заражения обезьян – шимпанзе и мармозеток. Суть метода иммунной электронной микроскопии состоит в том, что к фильтрату испражнений больного гепатитом А добавляют специфические антитела (сыворотку реконвалесцента) и осадок подвергают электронной микроскопии. Благодаря взаимодействию вирусов со специфическими антителами они подвергаются специфической агрегации. Их в этом случае легче обнаружить, а агрегация под влиянием антител подтверждает специфичность возбудителя. Открытие С. Фейнстона было подтверждено в опытах на добровольцах.
Вирус гепатита А имеет сферическую форму, диаметр вириона – 27 нм. Геном представлен однонитевой позитивной РНК с м. м. 2,6 МД. Суперкапсид отсутствует. Тип симметрии кубический – икосаэдр. Капсид имеет 32 капсомера, он образован четырьмя полипептидами (VP1 – VP4). По своим свойствам вирус гепатита А отнесен к роду Heparnovirus, семейству Picornaviridae. В антигенном отношении вирус гепатита А (HAV – hepatitis A virus) является однородным. HAV хорошо размножается в организме шимпанзе, павианов, гамадрилов и игрунковых обезьян (мармозеток). Длительное время вирус не умели культивировать. Лишь в 1980-х гг. удалось получить культуры клеток, в которых HAV размножается. Вначале для этих целей использовали перевиваемые линии клеток почки эмбриона макака-резус (культура FRhK-4), а сейчас – перевиваемую линию клеток почек зеленых мартышек (культура 4647).
Резистентность. Вирус относительно устойчив к высокой температуре, кислотам, жирорастворителям (отсутствуют липиды), дезинфицирующим средствам, хорошо переносит низкую температуру. Все это способствует длительному сохранению его во внешней среде. При комнатной температуре он выживает несколько недель, при 60 °C частично утрачивает инфекциозность через 4 – 12 ч, полностью – через несколько минут при 85 °C. Высокорезистентен к хлору, благодаря чему способен проникать в водопроводную воду через барьеры водоочистных сооружений.
Эпидемиология. Вирус гепатита А обладает высокой патогенностью для человека. По заключению ВОЗ (1987 г.), для возникновения болезни достаточно заражения всего одним вирионом. Однако практическая заражающая доза, вероятно, значительно выше. Источником инфекции является только инфицированный человек. Вирус выделяется в большом количестве с испражнениями за 12 – 14 дней до появления желтухи и в течение 3 нед. желтушного периода. Существенных различий в выделении возбудителя у больных желтушными, безжелтушными и бессимптомными формами гепатита А не выявлено. Способ заражения – фекально-оральный, главным образом водный, а также бытовым и пищевым путем. Способ заражения – фекальнооральный, главным образом водный, а также бытовым и пищевым путем. Основной (первичный) путь передачи вируса – водный. Возможно также заражение воздушно-капельным путем. Восприимчивость населения всеобщая. Болеют преимущественно дети в возрасте до 14 лет. Болезнь имеет выраженную осенне-зимнюю сезонность.
Патогенез, клиника. Инкубационный период варьирует от 15 до 50 дней, что зависит от величины заражающей дозы вируса, но в среднем составляет 28 – 30 дней. Попав в организм, вирус гепатита А размножается в регионарных лимфатических узлах, проникает в кровь, а затем в клетки печени и вызывает острый диффузный гепатит, который сопровождается поражением гепатоцитов и ретикулоэндотелиальных элементов печени и снижением ее дезинтоксикационной и барьерной функций. Повреждение гепатоцитов возникает не за счет прямого действия вируса, а в результате иммунопатологических механизмов.
Постинфекционный иммунитет прочный и длительный, обусловлен вируснейтрализующими антителами и клетками иммунной памяти.
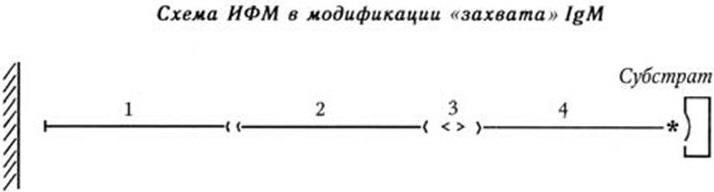
1) антииммуноглобулины М, 2) иммуноглобулины М (против вируса гепатита А – в исследуемой сыворотке больного), 3) вирусный антиген, 4) антивирусные антитела, меченные ферментом.
Для обнаружения этого комплекса в луночки добавляют субстрат для фермента. Под влиянием фермента он разрушается, и образуется окрашенный продукт. Интенсивность окраски можно измерить количественно с помощью спектрофотометра или фотоколориметра.
Специфическая профилактика. Ранее широко применявшаяся серопрофилактика гепатита А с помощью гамма-глобулина себя не оправдала, поэтому основной упор был сделан на проведение вакцинопрофилактики. С этой целью разрабатываются и уже используются различные варианты вакцин. В России эффективная вакцина против гепатита A была получена еще в 1995 г., и сейчас она успешно применяется.
Лечение. В связи с тем что при вирусных гепатитах нарушена продукция интерферонов, для лечения гепатитов, в том числе гепатита A, применяют интерферон и индуктор его эндогенного синтеза амиксин.
Читайте также:


