Вирус гриппа выделил в 1901 голдберг
Кадр из фильма "В город пришла беда"

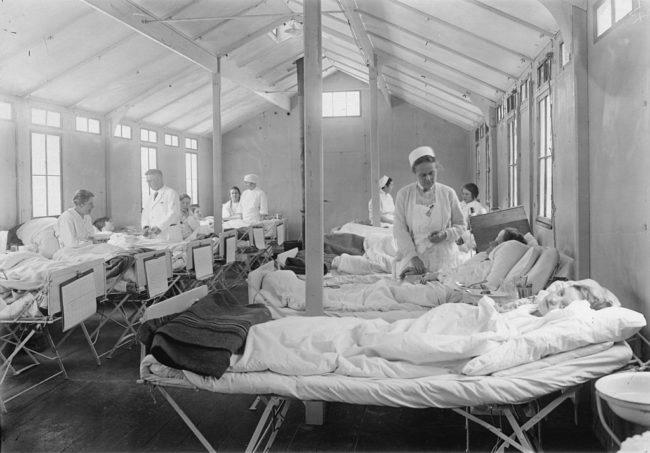
Свирепствовавший в Советском Союзе вирус гриппа выкашивал молодёжь до 25 лет. От него погибали молодые люди во всех регионах страны, данные до сих пор засекречены, но конспирологи насчитали миллион погибших.
Эпидемия гриппа 1977 года пришла в СССР словно из ниоткуда. Её не ждали. Только что по планете прокатилась "умеренная" эпидемия гонконгского гриппа, которая унесла почти 800 тысяч человеческих жизней, и вот, спустя всего год, на Советский Союз обрушилась новая эпидемия. Правда, в отличие от гонконгского гриппа, который выкашивал людей старше 65 лет, новый штамм специализировался на молодёжи и детях. В основном им болели те, кому не было 20 лет.
Неужели снова испанка?
Первые смертельные случаи от нового вируса гриппа произошли в ноябре 1977 года на Дальнем Востоке — в столице Приморья Владивостоке и Хабаровске, после чего образцы вируса срочно доставили в Москву (в НИИ вирусологии), где советские учёные с удивлением обнаружили, что грипп очень похож на штамм знаменитой испанки, убившей в начале XX века около 50 миллионов человек во всём мире. Учёные определили серотип вируса — А/Н1N1 — А-USSR/1/77/Н1N1, а в мире вирус гриппа прозвали русским, поскольку впервые он был определён в Стране Советов.
К этому времени советские учёные считали, что о вирусе гриппа они знают всё или почти всё. Возникновение новых вирусов никого не удивляло, а мутации пытались просчитывать с помощью компьютерных моделей. Но возвращение в 1977 году вируса субиспанского гриппа H1N1 стало для них полной неожиданностью.

Заместитель директора по науке НИИ вирусологии академик Дмитрий Львов обнаружил, что новый штамм гриппа удивительно похож на вирус, который был ещё в 1975 году найден у китообразных, обитающих вблизи Антарктиды, и имеет большую схожесть со штаммом птичьего гриппа. Вирусолог высказал предположение, что источником заражения могли быть перелётные птицы. После этого открытия русский грипп стали называть ещё и китовым гриппом.
Эпидемия тем временем распространялась с востока на запад страны, а затем, в 1978 году, болезнь выплеснулась за пределы СССР и распространилась по всему миру. По большей части (к огромному облегчению медиков) болезнь протекала в лёгкой и среднетяжёлой форме.
При этом русский грипп поражал в основном детей и молодёжь. Среди населения старше 30 лет заболевших было только 20%, а люди зрелого и пожилого возраста не болели им вообще и ухаживали за заболевшими родственниками. К счастью, большинство молодёжи — около 60% заболевших — переносило грипп в лёгкой форме. Из-за такой избирательности вируса смертей было не так много, как во время настоящей испанки (время было мирное, и иммунитет оказался достаточно крепким). Тем не менее некоторые молодые люди умирали от осложнений.
Неожиданное возвращение гриппа, похожего на испанку, во всём мире вызвало множество конспирологических версий. Поскольку до 1977 года вирусы гриппа возвращались с определённой периодичностью (примерно раз в 70 лет), а испанку перестали регистрировать за 20 лет до этого, получалось, что русский грипп нарушил это правило и вернулся раньше. Поэтому западные журналисты заговорили о том, что вирус разработан советскими вирусологами и "утёк" из бактериологических лабораторий.
Одним из источников такого предположения стал вирусолог из Финляндии Калле Саксела, который предположил искусственную природу вируса. Он посчитал, что советские вирусологи рекомбинировали (смешали) старые вирусы гриппа, хранящиеся где-то в лабораториях, и создали новое биологическое оружие, убивающее исключительно детей и молодёжь. Впрочем, этот же вирусолог высказал и другое предположение: что к созданию вируса русского гриппа могла привести ошибка при создании вакцины.
После подобных высказываний учёные всего мира стали ждать очень суровых последствий от эпидемии, но так и не дождались. Субиспанский вирус пожалел детей и подростков, и тяжёлых случаев было относительно немного. О смертности внутри СССР в те годы ничего не сообщали: данные почти всегда были засекречены. Это дало возможность распространиться слухам о миллионе погибших в СССР детей и подростков, но так ли это, до сих пор точных сведений нет. Зато известно, что во всём остальном мире от русского гриппа погибло 300 тысяч молодых людей.
Если учесть, что со временем, переходя от человека к человеку, вирус гриппа приспосабливается к человеческому организму и становится не таким свирепым, можно предположить, что в СССР вирус ещё мог вызывать серьёзные осложнения, приводящие к смерти. Тем не менее эпидемию русского гриппа в мире сочли довольно умеренной. Правда, умеренной называли и предыдущую эпидемию — очень злобного гонконгского гриппа.

Позже советским вирусологам удалось доказать, что никакого отношения к биологическому оружию русский тип вируса не имеет. Он возник в Юго-Восточной Азии и ещё в начале 1977 года прокатился по югу Китая, мигрировал в Японию, откуда его, по-видимому, привезли в Советский Союз моряки. Но, в отличие от учёных Азии, которые промолчали, увидев в микроскопы новый вирус, советские вирусологи молчать не стали, а забили тревогу, обнаружив сходство вируса с испанкой, и разослали образцы вируса во все ведущие лаборатории мира.
Несмотря на кажущуюся немногочисленность жертв, вирус русского гриппа стал феноменом: с его появлением в первый раз с момента открытия вируса гриппа А в человеческой популяции стали циркулировать разные подтипы вирусов гриппа. До сих пор учёные регистрируют циркуляцию трёх видов гриппа: два варианта гриппа А (А/Н1N1 и Н3N2) и вирус гриппа В.

Коронавирус 2019-nCoV, впервые обнаруженный в китайском городе Ухань в декабре прошлого года, продолжает распространяться по планете. Уже к вечеру четверга по числу зараженных инфекция обгонит SARS — атипичную пневмонию 2003 года с 8 тысячами выявленных случаев. А в феврале, по прогнозам российских эпидемиологов, первые штаммы нового коронавируса окажутся в России.
- SARS (начало вспышки: 2002 год) — тяжелый острый респираторный синдром. 8 тысяч случаев, 800 смертей.
- Птичий грипп (начало вспышки: 2003 год) — 861 случай, 455 смертей.
- MERS (начало вспышки: 2012 год) — ближневосточный респираторный синдром, 2250 случаев, 850 смертей.
- Эбола (начало вспышки: 2014 год) — 26 593 случая, 11 005 смертей.
- 2019—nCoV (начало вспышки: 2019 год) — 7921 случай, 170 смертей.

Мы взяли два основных показателя, используемых в эпидемиологии для оценки опасности инфекции.
Базовая способность к размножению (R0) — среднее количество людей, которое потенциально способен заразить один носитель вируса. Для точного определения этого параметра может потребоваться несколько лет научных исследований, однако первые оценки по 2019—nCoV уже начали появляться. Чем больше R0, тем более активно при прочих равных будет размножаться вирус. Если R0 меньше 1, то распространение болезни, как правило, прекращается.
Летальность — отношение числа умерших к общему числу инфицированных.
Главная проблема с этим показателем — неопределенное число заболевших. За счет того, что инкубационный период 2019—nCoV часто протекает бессимптомно и продолжается до двух недель, статистические данные могут быть существенно занижены. По разным оценкам, всего заболевших может быть не 8 тысяч, а больше 100 тысяч, однако подтвердить или опровергнуть эти данные пока невозможно.

— Вопрос в том, какой статистикой мы располагаем. В идеальном мире мы бы провели эксперимент: в комнате определенной площади с известным объемом воздуха и температурой распылили бы спрей с одним вирусом и с другим, а потом посчитали бы, сколько человек инфицировано. Понятно, что таких экспериментов на самом деле никто не проводит. Раве что на животных, но для этого нужно время.
Можно представить, что у вас есть комната, условно говоря, 10 на 10 метров, там находится 10 человек, а потом туда зашел инфицированный корью пациент. Скорее всего, все 10 здоровых человек после этого инфицируются. У коронавируса способность к распространению гораздо ниже, хотя все зависит от количества вируса в воздухе и как долго люди этим вирусом дышат. А вот по сравнению с другими типами вирусов она достаточно высокая, поскольку он респираторный.
Летальность в данном случае оценивается по известным нам цифрам, а это только подтвержденные кейсы, когда вирус был выявлен. В реальной эпидемиологической ситуации всегда есть недовыявленность вируса, не все люди обращаются к врачу.
Наиболее быстрый рост инфекции наблюдался до введения чрезвычайной ситуации и карантина. Сейчас, конечно, все люди, особенно в городе Ухань, предпринимают защитные меры: воздерживаются от посещения массовых мероприятий, не пользуются метро, сидят дома, а если куда-то выходят, то носят повязки. Поэтому значение 3,8 может быстро превратиться в 1 или даже меньше. А если не соблюдать меры безопасности, то, наоборот, оно будет возрастать.

— Показатель базовой способности коронавируса к размножению — средний. Он далеко не такой высокий, как у краснухи или кори — в среднем по миру это свыше 10, а в Китае еще выше — ближе к 20. И даже ниже, чем, например, у вируса гриппа, с которым мы хорошо знакомы по ежегодному подъему заболеваемости.
Если посчитать число заболевших в процентах к населению Китая, вы увидите, что это незначительные цифры.
Об эпидемическом уровне (около 0,5%) речи вообще не идет. Строго говоря, это даже нельзя назвать эпидемией.
Читайте также

Но надо принять во внимание, что рыбный рынок Уханя находится в той части Китая, где очень высокая плотность населения. И численность немаленькая — в самом Ухане живет 11 млн человек, города-спутники — тоже миллионники. Понятно, что эпидемический процесс развивается очень интенсивно, амплитуды эпидемических волн очень высокие. Поэтому рост числа заболевших не столь экстраординарен, как это пытаются представить.
Спасибо, что прочли до конца
Каждый день мы рассказываем вам о происходящем в России и мире. Наши журналисты не боятся добывать правду, чтобы показывать ее вам.
В стране, где власти постоянно хотят что-то запретить, в том числе - запретить говорить правду, должны быть издания, которые продолжают заниматься настоящей журналистикой.
Где нашли первый вирус
- Новые вирусы почти непрерывно выделяют в разных странах при разных болезнях. А где нашли первый вирус?
- Произошло это 87 лет назад в России, и весь научный мир признал нашу страну родиной новой науки - вирусологии.
История становления вирусологии как науки отличается от многих других наук тем, что развиваться она начала задолго до того, как были открыты сами вирусы.
Еще в конце XVIII столетия Э. Дженнер в Англии сделал величайшее открытие - разработал против оспы живую вакцину, с помощью которой во всем мире началась борьба с этим страшным заболеванием. Затем Л. Пастер создал метод прививок против бешенства и других инфекций, положив начало научному обоснованию борьбы с вирусными болезнями с помощью живых ослабленных вакцин.
Вакцинация стала основным методом борьбы против многих инфекционных, и в частности вирусных, заболеваний. Правда, широкое развитие этот метод получил в XX веке. Уже в наше время именно благодаря вакцинам были побеждены многие вирусные инфекции, уносившие в прежние годы миллионы человеческих жизней. Появилась возможность бороться и с вирусными заболеваниями сельскохозяйственных животных.
После работ Пастера, показавших, что заразные болезни вызываются мельчайшими живыми организмами, или микробами, предполагалось, что их присутствие можно будет выявить при всех инфекционных болезнях. Но очень скоро ученые убедились, что это не так.
Ни один из вновь открытых методов бактериологических исследований не позволял найти микроба, с присутствием которого можно было бы связать возникновение таких болезней, как оспа, корь или свинка. Однако Пастеру даже не приходила в голову мысль о возможности существования возбудителя, полностью отличного по своей природе от микробов.
'Мозаичная болезнь табака'
Первый вирус, существование которого было бесспорно научно доказано, поражал не людей и не животных, а табачные растения, вызывая у них болезнь, известную под названием "мозаичная болезнь табака", поскольку листья покрывались бурыми пятнами различной формы.
Еще в 1886 году немецкий ученый А. Мейер, работавший в Голландии, показал, что сок растений, больных мозаичной болезнью, вызывает у здоровых растений такое же заболевание. Мейер был уверен, что виновник болезни микроб, и в течение ряда лет безуспешно искал его. Изучил многие сотни образцов, взятых от больных растений, но микроба не нашел. Пытался заражать растения самыми различными материалами, наверняка содержавшими бактерии (сыр, прокисшее пиво, птичий помет). Использовал тысячи наверняка заразительных образцов. Однако все эти опыты оказались безуспешными, растения не инфицировались.
В 1892 году профессор ботаники Петербургского университета Д. Ивановский подтвердил некоторые находки Мейера. Несколько лет подряд изучал он мозаичную болезнь, поразившую обширные плантации табака в Крыму. Ученый работал как одержимый. Он показал, что сок больных растений заразен, но его инфекционность исчезает от кипячения.
Хотя в соке растений Д. Ивановский и не нашел никаких микробов, ученый был убежден, что они там должны обязательно быть. Ведь он опроверг утверждение Мейера о том, что сок больных растений теряет свои заразные свойства после фильтрования через двойной слой фильтровальной бумаги. Ивановский показал, и в этом главное значение его открытия, что сок сохраняет свои инфекционные свойства после пропускания через свечи Пастера - Шамберлена, сделанные из мелкопористой глины, которая удаляет из жидкости любые видимые в микроскоп организмы, любые бактерии. Это доказывало, что существуют какие-то заразные агенты, которые намного мельче всех известных в ту пору микробов.
Открытие вирусов (так их стали называть впоследствии), сделанное Д. Ивановским, который не был даже микробиологом, представлялось тогда многим ученым неким любопытным парадоксом. Никто не думал, что из этой, казалось бы, случайной находки мельчайших микроорганизмов разовьются современные знания о фактически новом царстве живой материи, широко раздвинувшем старые границы известного мира животных и растений.
Ивановский, несомненно, принадлежит к выдающимся ученым нашего времени: ведь ему удалось сделать не только величайшее открытие, но и основать совершенно новую науку - науку о вирусах. Доказав существование фильтрующихся инфекционных агентов, Ивановский нашел метод, с помощью которого можно было отличить возбудителей вирусных заболеваний. Рассматривая под микроскопом зараженные листья растений табака, Ивановский обнаружил мельчайшие кристаллы. Он правильно решил, что они связаны с проникновением возбудителя в растение. Лишь через несколько десятилетий ученые доказали способность многих вирусов формировать кристаллы внутри зараженных клеток при различных заболеваниях не только у растений, но и у животных.
После открытия Ивановского датский микробиолог М. Бейеринк повторил его опыты и подтвердил, что агент, вызывающий мозаичную болезнь табака, свободно проходит через фарфоровые фильтры. В противоположность Мейеру и Ивановскому Бейеринк отверг мысль о связи болезни с бактериями и выдвинул идею, что это "жидкий живой контагий".
Бейеринк был весьма скрупулезным исследователем. Его не удовлетворяли результаты фильтрования сока больных растений, и, чтобы полностью отвергнуть роль микробов в возникновении болезни, он предпринял другой эксперимент.
Полученный от больных растений сок Бейеринк поместил на поверхность плоской чашки с плотным слоем агара (его приготовляют из экстракта морских водорослей). Благодаря высоким питательным свойствам агара микробы развиваютя на его поверхности, образуя колонии. Проникнуть в глубь этого желеподобного вещества ни один микроб не может.
Через несколько дней Бейеринк снял верхний слой агара, где действительно выросли колонии микробов, и использовал для заражения здоровых растений средний и нижний слои, куда микробы проникнуть не могли. Предположения подтвердились: какое-то вещество, попавшее в глубь агара, вызвало мозаичную болезнь в зараженных листьях.
После этих опытов Бейеринк написал, что причиной болезни "является вирус, который скорее всего находится в жидком или растворенном состоянии и не является плотной частицей".
Через два года германские микробиологи Ф. Лефлер и П. Фрош показали, что ящур, эпидемическая болезнь крупного рогатого скота, также вызывается фильтрующимся агентом - вирусом, а в 1901 году В. Рид и его сотрудники установили, что возбудитель желтой лихорадки, тяжелейшей тропической болезни людей, также проходит через фильтры и является вирусом.
Ученый мир не сразу признал открытие вирусов Д. Ивановским. Даже в 20-х годах нашего века высказывалось много предположений, что вирусы - это либо мельчайшие простейшие организмы, либо такие формы бактерий, которые могут проходить через фильтры. Выдвигались даже гипотезы, что вирусы - это яды, которые выделяются внутри клеток под воздействием каких-то неизвестных факторов.
Перелом наступил лишь после того, как Ф. Д'Эрель открыл вирусы, паразитировавшие внутри различных микробов. Оказалось, что микробы тоже заражаются и гибнут от своих "микробных" вирусов. Д'Эрель назвал их бактериофагами, то есть "пожирателями микробов". После опытов Д'Эреля различные высказывания о "чудодейственной" природе вируса отпали сами собой.
Вспоминая историю открытия вирусов, следует перечислить некоторые знаменательные даты: 1892 год - открыт вирус табачной мозаики; 1897-й - фильтрующийся вирус ящура; 1901-й - вирус желтой лихорадки; 1902-й - вирус оспы птиц и овец; 1903-й - вирус бешенства; 1905-й - вирус оспенной вакцины; 1907-й - вирус Денге (тропического вирусного заболевания); 1908-й - вирус оспы людей и трахомы; 1909-й - вирус полиомиелита; 1911-й - вирус саркомы кур Рауса; 1915-й - бактериофаг; 1916-й - вирус кори; 1917-й - вирус герпеса.
Этот список свидетельствует, что метод фильтрования материалов через фарфоровые фильтры позволил ученым быстро разграничивать мир вирусов от мира микробов и открывать одного за другим возбудителей вирусных болезней.
Интересно отметить, что к концу 40-х годов нашего столетия было открыто 40 вирусов, вызывавших заболевания у человека и поражавших его нервную систему, кожу, дыхательные пути. Иными словами, удалось объяснить причину 40 болезней. Что это означает: целых 40 или всего лишь 40? Скорее "всего лишь", так как за последующие 40 лет, к 1980 году, стало известно более 500 вирусных болезней.
Отнюдь не следует думать, что ученые открыли новые заболевания. Просто они выяснили причины очень многих инфекционных болезней. Оказалось также, что вирусы вызывают не только крупные эпидемии заразных болезней, но поражают практически все органы человеческого тела (печень, легкие, мозг), являясь причиной таких недугов, которые раньше врачи считали обычными, так называемыми соматическими заболеваниями.
В 1932 году крупный английский химик В. Элфорд создает искусственные мелкопористые коллоидные мембраны с точно установленным размером отверстий в пределах от 50 до 300 нанометров. (Раньше эти величины называли миллимикронами, а теперь обозначают термином "нанометр", что значит - миллиардная доля метра). Пропуская через эти мембраны растворы, содержавшие некоторые бактериофаги и вирус осповакцины, Элфорд устанавливает их размеры. Теперь метод ультрафильтрации широко используется для определения размеров вирусов.
Когда ученые исследуют вирусы, поражающие животных, растения, микробов, они используют в качестве модели соответствующие виды животных, растений и микроорганизмов. Иное дело, когда пытаются выделить вирус от человека. Приходится каждый раз отыскивать таких лабораторных животных, в организме которых вирус сможет размножиться и вызвать развитие определенной клинической картины болезни.
Экспериментальные животные позволили в свое время выделить и изучить вирусы бешенства, оспы, герпеса, ящура, гриппа, полиомиелита и многих возбудителей энцефалитов. Однако уже перед первой мировой войной возможности этого метода были исчерпаны. Многие, по всей вероятности вирусные, болезни воспроизвести на лабораторных животных не удавалось: вирусы в их организме не размножались. Параллельно с использованием различных животных велись интенсивные поиски других моделей, где вирусы человека могли бы размножаться и обнаруживать себя.
В 1931 году американские исследователи М. Вудруф и Э. Гудпасчер изобрели метод культивирования вирусов в развивающемся курином эмбрионе. После 7-10 дней инкубации, когда в яйце развивался зародыш, туда вводили материал, содержащий вирусы. В курином эмбрионе многие вирусы прекрасно размножаются и могут накапливаться в окружающей зародыш жидкости в больших количествах. Яичная скорлупа делала внутреннее содержимое яйца вполне герметичным и препятствовала проникновению извне чужеродных вирусов и бактерий. В курином яйце не развивались антитела, и вирусы могли беспрепятственно размножаться.
В курином эмбрионе были выращены и изучены все известные вирусы гриппа. Эмбрионы используют и для приготовления вакцины против гриппа.
Наиболее быстрое развитие вирусологии началось после 1948 года, когда Д. Эндерс, известнейший американский исследователь-вирусолог, впоследствии лауреат Нобелевской премии, разработал метод так называемых однослойных тканевых культур.
Любые кусочки живых тканей, взятые от человека, животных, насекомых, растений, после их обработки раствором особого фермента - трипсина, получаемого из поджелудочной железы коров, распадаются на отдельные клетки. После удаления трипсина клетки приобретают способность жить в искусственных условиях, внутри стеклянных пробирок или флаконов с небольшими количествами питательной среды. В таких благоприятных условиях клетки активно размножаются, постепенно покрывают тонким слоем поверхность стекла и могут существовать в течение большого промежутка времени. Нужно лишь поместить их в термостат при температуре 37 градусов Цельсия.
Такие культуры клеток хорошо поддерживали рост различных вирусов. С помощью метода тканевых культур за последние двадцать лет удалось подробно изучить, как живут и размножаются многие известные вирусы. Кроме того, этот метод позволил открыть и исследовать несколько сот ранее неизвестных вирусов. Началось производство разнообразных вирусных вакцин и диагностических препаратов, возник новый молекулярно-биологический раздел вирусологических исследований.

Столетиями люди страдали от разных болезней. Распространенные и редкие, экзотические и местные — заболеваний было больше чем достаточно во все времена существования человечества. Люди не знали главного: что вызывает эпидемии. Например, ещё Гиппократ подробно описал свинку, в том числе отметил и ее заразность для маленьких детей. Вот только почему происходили заражения, было непонятно. И только с развитием биологии и медицины люди стали понимать, в чем причина вспышек заболеваний.
Когда Луи Пастер в XIX веке доказал, что заразные болезни вызывают микроскопические живые организмы — микробы (сегодня мы называем их бактериями), люди стали думать, что наконец нашли причину всех инфекций. Но оказалось, что это не так. Ни один из экспериментальных способов обнаружения бактерий не находил их присутствия в тканях, зараженных оспой, корью или свинкой. Научный мир даже не предполагал возможности существования возбудителя, полностью отличного по своей природе от микробов.
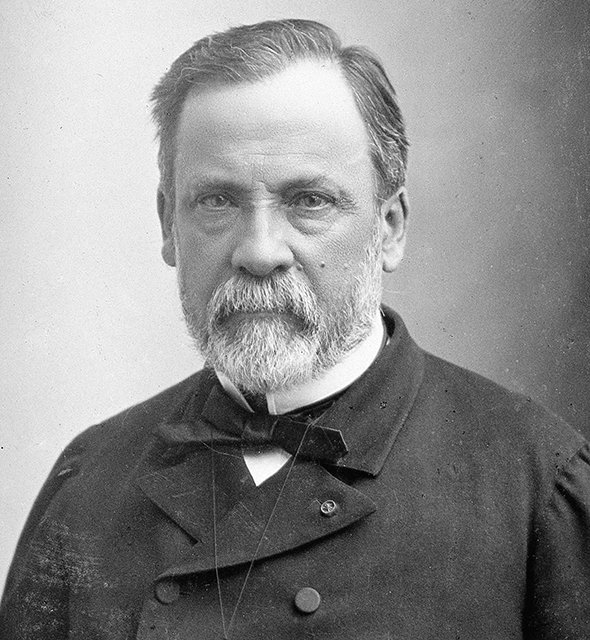
В 1886 году немецкий агроном Адольф Майер занялся изучением мозаичной болезни табака. Он заметил, что сок больных растений вызывает у здоровых такое же заболевание. Мейер несколько лет искал бактерию — причину болезни, и отступил: ее просто не было. В 1892 году физиолог Дмитрий Ивановский из Петербургского университета также занялся мозаичной болезнью, свирепствовавшей на плантации табака в Крыму.

Догадки Майера были верны: сок больных растений был заразен, но после кипячения переставал быть таковым. Ивановский верил, что причиной болезни должны быть бактерии, но под микроскопом ничего не находилось. Он пропускал сок зараженных растений через фильтры из мелкопористой глины, которая задерживает любые микроорганизмы, но сок оставался заразным.
С 1892 года, когда Ивановским был описан небактериальный инфекционный возбудитель табачной мозаики, открытия посыпались одно за другим: в 1901-м обнаружили вирус желтой лихорадки; в 1902-м — оспы животных; 1903-м — бешенства; в 1909-м — полиомиелита; в 1916-м — кори; в 1917-м — вирус герпеса. К 1978 году было известно более 500 вирусных болезней.
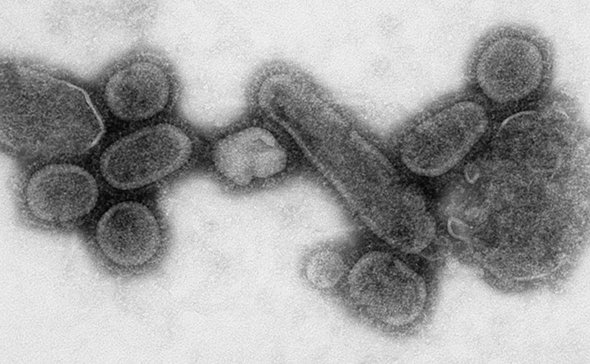
Оказалось, что большинство инфекций вызывают вирусы, а не бактерии. Ими занялись научно-исследовательские институты всех стран мира. Было выяснено, что бактерии способны в течение длительного времени сохраняться в земле, в воде, на поверхности любых предметов. А вот вирусы вне живых клеток могут оставаться лишь непродолжительное время, они легче переносят холод, и хуже — тепло. На солнечном свету вирусы погибают быстро, при комнатной температуре проживают несколько часов, на морозе способны сохраняться годами.
Вне живого организма вирусы не размножаются. Болезнь, вызванная вирусами, — это всегда передача от одного человека к другому, от одного животного к другому.
Вы, без сомнения, знакомы с самой распространенной вирусной инфекцией среди людей — это грипп. Его эпидемии не раз охватывали Землю целиком и были известны еще с XII века. С XVI века грипп периодически появлялся в Европе, и эпидемии повторялись каждые 10–20 лет. Раз в два-три года вспышки меньшего размера прокатывались по странам, не затрагивая континент целиком.

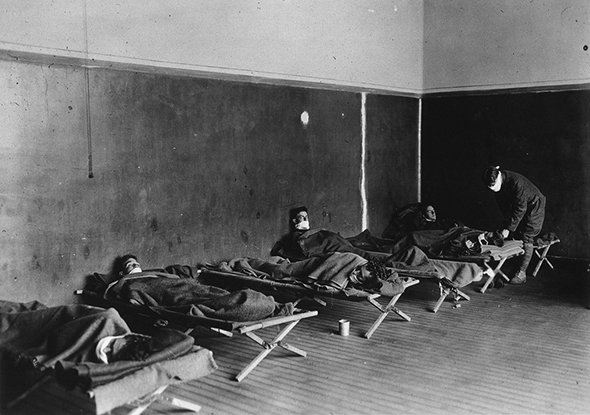
В начале века причиной заболевания считали гемофильную палочку — бактерию, найденную в 1892 году немецким бактериологом Рихардом Пфайффером и ошибочно принятую за возбудитель гриппа. Только в 1933 году одновременно в Англии (Патрик Лейдлоу, Уилсон Смит и Кристофер Эндрюс) и в СССР (Анатолий Смородинцев) обнаружили вирус гриппа человека. В это время как раз пошла новая волна заболеваний гриппом, и материала для изучения было много: в мазках из горла больных не находили бактерий и микробов, а профильтрованная жидкость все равно оставалась заразной. Это был вирус.
В 1936 году в Национальном институте медицинских исследований в Англии началась разработка первых экспериментальных вакцин от гриппа, и уже в 1939 году начался их выпуск. В СССР вакцины появились даже раньше. В начале 1930-х отделом бактериологии в Ленинградском институте эпидемиологии и бактериологии имени Луи Пастера руководил Анатолий Смородинцев. В 1936–1938 годах он разработал первую одновалентную — на основе одного штамма (разновидности) гриппа — вакцину. Для вакцинации команда Смородинцева применяла жизнеспособные ослабленные вирусы, а не их фрагменты. И хотя живые вакцины, как считают сегодня, обладают многими побочными эффектами и осложнениями, не подходят для всех групп населения, они стали большим шагом вперед в борьбе с гриппом. Именно ими стали прививать жителей СССР. Живые вакцины (сделанные по методу Смородинцева) используются и по сей день.

Массовая вакцина в США появилась только в 1943–1945 годах, ею прививали во время Второй мировой войны солдат армии США. В 1946 году началась массовая вакцинация населения. Изготавливалась американская вакцина из мертвых вирусов (инактивированная вакцина).
Для профилактики гриппа используются вакцины трёх основных типов:
- Живые вакцины имитируют естественную инфекцию, но их эффективность варьируется: они вводятся через нос, иммунный ответ зависит от количества прижившегося вируса. Проблема в том, что можно заболеть всерьез, поэтому ими не рекомендуют прививать детей и пожилых людей. Зато живые вакцины дают длительный иммунитет — до трех лет.
- Инактивированные вакцины вводятся подкожно. Осложнений меньше, но они тоже есть, иммунитет действует около полугода.
- Субъединичные вакцины рекомендованы детям до 2 лет и пожилым людям, у них меньше побочных эффектов. Иммунитет — на полгода.
Анатолий Смородинцев родился 19 апреля 1901 года в Башкирии — в Бирске, в семье земского доктора Александра Смородинцева. В 1923 году Анатолий окончил медицинский факультет Томского университета и начал работать в Бактериологическом институте. В 1924 году ушел на Гражданскую войну, попал на Туркестанский фронт.
В 1925 году Анатолий Смородинцев переехал в Ленинград, чтобы стать микробиологом в Институте экспериментальной медицины под руководством создателя ленинградской школы микробиологов Оскара Гартоха. Он работал в бактериологической лаборатории Института акушерства и гинекологии, в отделе бактериологии Ленинградского института эпидемиологии им. Л. Пастера.

В 30-е годы в Институте экспериментальной медицины занимались вирусным энцефалитом, корью, полиомиелитом. И, конечно, гриппом. Смородинцев первым занялся исследованием противовирусного (противогриппозного) иммунитета. Он изучал иммунный ответ вирусам гриппа и роль вируснейтрализующих антител в его формировании. Работа Анатолия Смородинцева, посвященная вакцинопрофилактике гриппа, была в 1937 году опубликована в самом авторитетном медицинском издании — британском журнале The Lancet. В 1939 году им были созданы первые образцы противогриппозных вакцин.

Анатолия Смородинцева называют создателем советской вирусологии. В конце 30-х годов в Сибири, в экспедициях, в которых от клещевого энцефалита гибли микробиологи, он смог создать и испытал на себе первую в мире вакцину против клещевого энцефалита. Она спасла жизни многих людей в Сибири. Смородинцев стал автором знаменитой живой вакцины от полиомиелита, которую из СССР экспортировали в 60 стран мира. В 1967 году он настоял на открытии Всесоюзного института гриппа в Ленинграде. Также он разработал вакцины против кори, эпидемического паротита, краснухи, описал геморрагический нефрозонефрит и двухволновый менингоэнцефалит.
Но появление вакцины от гриппа не стало победой над болезнью: тогда ученые еще не знали, что вирус быстро мутирует, уворачиваясь от атак иммунитета.
В 1940 году в США микробиолог Томас Фрэнсис выделил из материалов больного вирус с похожими на грипп проявлениями, но новый вирус не реагировал на антитела к вирусу гриппа человека, открытому британскими учеными в 1933 году. Это оказался новый штамм болезни. Стало понятно, что одновременно по Земле ходит несколько видов гриппа и вакцина от одного штамма не защищает от другого.
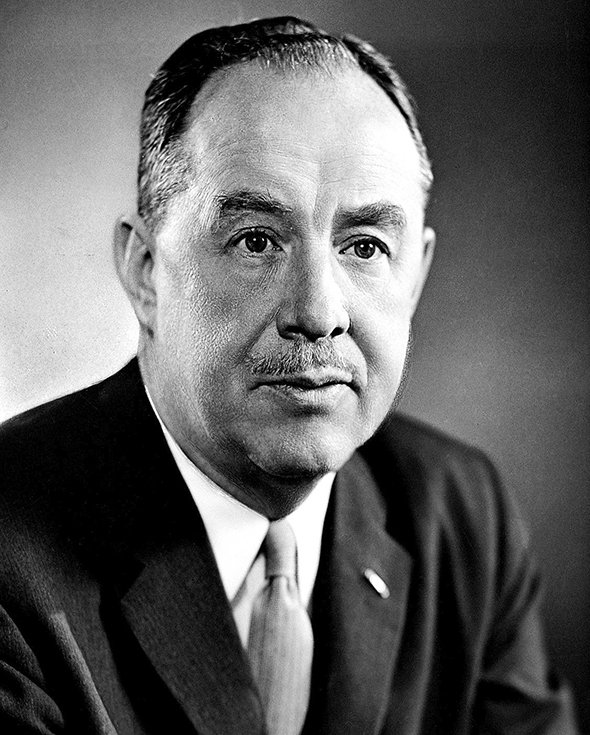
Открытые в 1933-м вирусы гриппа назвали группой А, а в 1940-м — группой В. В 1949 году вирус А исчез, а вместо него появился вирус гриппа с новыми свойствами, который назвали А1. Однако он распространялся среди людей всего восемь лет — и только ученые начали испытания вакцин, как его не стало.

В середине 60-х годов академик Анатолий Смородинцев и одновременно с ним Томас Фрэнсис, первооткрыватель штамма типа В, на основе изучения особенностей вируса гриппа предположили, что он изменяется в пределах конечного числа вариантов. Они высказали гипотезу, что вирусы, которые вызывают современные эпидемии, уже появлялись в прошлом столетии.
Сегодня эксперты Всемирной организации здравоохранения каждый год рекомендуют комбинации белков для вакцин. Ими, по прогнозам, должны обладать те штаммы вируса гриппа, которые будут основными в следующем сезоне. За гриппом сегодня следит глобальная сеть из 112 научных институтов в 83 странах. Полной защиты любая прививка не дает, однако предотвращает около 40% случаев заболеваний и, главное, способна остановить пандемию.
Ученые наблюдают, изучают и ведут учет всех существующих штаммов гриппа и их геномов. В 2012 году впервые появилась квадривалентная инактивированная вакцина — она дает иммунитет от сразу четырех опасных штаммов.
Основной проблемой остается необходимость производить новые вакцины ежегодно, ведь эволюция вируса гриппа на месте не стоит. Идеальным решением стала бы универсальная вакцина, которую не нужно было бы изобретать заново каждый год, но изменчивость вируса делает эту задачу невероятно трудной.
ВОЗ публикует рекомендации по составу вакцин против гриппа дважды в год: для Северного и для Южного полушарий. FluNet — это глобальный веб-инструмент для вирусологического надзора за гриппом, который работает с 1997 года. Данные FluNet используют для отслеживания движения вирусов по всему миру. Данные по странам публикуются еженедельно.
В России от гриппа массово начали прививать с 1996 года. Эта прививка включена в национальный календарь и проводится в государственных медицинских организациях. Вакцинации против гриппа подлежат дети с 6 месяцев, школьники, студенты, работники медицины, транспорта, торговли, коммунальной сферы, призывники, беременные женщины, люди старше 60 лет и страдающие хроническими заболеваниями. Будьте здоровы!
Читайте также:


