Вирус кори срок действия
Корь – это опасное инфекционное заболевание, характеризующееся острым течением и высокой летальностью (до 20% детского и 30% взрослого населения). Обладает 100% степенью заражения воздушно-капельным путем. Болезнь распространена во всех континентах. Вспышки эпидемий кори в разных странах фиксируются каждые 10 лет. Основным противостоянием распространению этого заболевания врачи считают всеобщую вакцинацию. Как профилактика кори вакцинация считается одной из самых эффективных методов максимального снижения риска осложнений до и после болезни.
Сегодня выпускаются моновакцины, содержащие ослабленный вирус кори. Прививка провоцирует иммунную систему на выработку антител и формированию стойкого иммунитета. В последующем, при встрече с больным корью вакцинированный человек не заражается.
Вспышка кори 2018-2019 года
Эпидемия кори 2018-2019 года по праву названа самой большой ошибкой человечества. Недостаточность медицинской помощи Украины привела к распространению инфекции по всему миру. Только в европейских странах зафиксировано более десяти тысяч случаев заболевания. По данным МОЗ Российской Федерации заболеваемость корью в 2018-2019 году увеличилась в 12 раз.
Основными причинами развития эпидемии 2019 года вирусологи называют:
- Необоснованный отказ от вакцинации местного населения.
- Туризм или миграция.
- Жизнестойкость вируса в воздухе более 2 часов после ухода носителя.
- Пассивно распространение инфекции носителем с первого дня заражения.
Зачастую самой мощной защитой от инфекции является не противовирусная терапия, а качественная профилактика. Действенность иммунизации против кори показывает хорошую эффективность. За последние 50 лет с момента введения вакцины заболеваемость среди населения снизилась на 85%. Учитывая быструю циркуляцию инфекции очень важно вовремя делать вакцинацию, чтобы уберечь себя и близких от опасной болезни.
Сроки вакцинации у детей раннего возраста
График вакцинации каждого ребенка разрабатывается лечащим педиатром отдельно исходя из показателей здоровья малыша.
При условии грудного вскармливания, грудничок находится под защитой иммунной системы матери до года, получая необходимые ему антитела с молоком. По плановой схеме вакцинации прививку от кори делают малышам от 9 месяцев до года. В связи с получением материнских антител в 15% привитых детей не устанавливается свой иммунный ответ на введение вируса. Поэтому врачи рекомендуют обязательную ревакцинацию в период от 2 до 6 лет.
Если малыш искусственник и не получает материнского молока, ребенку необходимо сделать первый коревой укол в 8 месяцев.
Ранее не привитому и не болевшему корью подростку иммунизация делается с 15 до 17 лет. Повторная ревакцинация проводится через 3 месяца. Для взрослых плановая профилактика имеет такую же схему – повторная инъекция через 3 месяца после первого введения.
Внеплановая коревая иммунизация проводится в случаях, когда имел место контакт не привитого ребенка (взрослого) с предполагаемым носителем. Метод экстренной вакцинации эффективен при условии, что прививка сделана в первые трое суток после контактирования.
Показания к вакцинопрофилактике
По медицинским показаниям коревая вакцинация без согласия пациента показана людям в случаях угрозы жизни, в отношении лиц, нарушивших закон или имеющих тяжелое психологическое расстройство, а также в случае проведения психической экспертизы.
Прививание детей не носит обязательный характер и родители вправе отказаться от коревой инъекции. По данным МОЗ, первая противокоревая иммунизация защищает ребенка на 95%, вторичная на 99,6%. Вовремя сделанная прививка – залог стабильного иммунитета ребенка против опасной болезни. Поэтому, прежде чем отказаться от вакцинации, подумайте о будущем здоровье вашего малыша.
Если вы решились на иммунизацию, следует помнить о правилах:
- на иммунизацию ребенок приходит здоровым. Если у малыша есть проявления ОРВИ, врач рекомендует подождать с прививкой до полного выздоровления;
- перед прививкой необходимо сдать лабораторные анализы и пройти медицинское обследование. Посредством клинических данных врач узнает о состоянии здоровья ребенка и примет решение о необходимости прививка в данный момент;
- после инъекции не находиться в людных местах в течение трех дней и не мыть место укола;
- чтобы исключить аллергические проявления необходимо исключить из рациона питания малыша новые продукты.
Противопоказания к прививке от кори
К противопоказаниям для иммунизации против кори относятся:
- беременность и лактация;
- случаи развития тяжелых осложнений после предыдущей вакцинации;
- состояние первичного иммунодефицита;
- наличие злокачественных образований;
- введение иммуноглобулиновых веществ или крови – вакцинация откладывается на три месяца;
- ВИЧ-инфицированный без активных клинических проявлений. Допускается введение живой вакцины под строгим контролем врача;
- аллергическая реакция на аминогликозиды, куриный белок.
Виды вакцин от кори и их особенности
Современная фармакология выпускает вакцину от кори в виде живого вируса или ослабленного (аттенуированного). Живые противокоревые препараты состоят из производных вирусов штамма Эндмонстон (Моратен или Шварц), лишенных патогенных свойств. Аттенуированные средства относятся к непроизводным вирусов Ленинград-16 или Шанхай-191.
Живые прививки содержат только ВСК – исключительный коревой компонент инфекции. Их еще называют моновалентными. К комбинированным вакцинам относятся соединения ВСК с вирусами паторита, оспы или краснухи. На практике оба вида прививки одинаково эффективны.
Принцип действия вакцинации состоит в выработке организмом антител на введение неспособной к размножению инфекции. Применение комбинированных инъекций формирует стойкий иммунитет к каждому из возбудителей.
В настоящее время в мире сертифицированы и разрешены к использованию противокоревые средства:
- Сухая коревая моновакцина отечественного производства. После введения концентрация антител в организме сохраняется до 18 лет.
- Моновакцина Рувакс французского производства. Иммунитет вырабатывается в течение месяца после инъекции. Длительность действия до 20 лет.
- Комбинированная вакцина паротитно-коревая. Препарат российского производства.
- Приорикс (Британия). Комбинированное средство от патотита, кори и краснухи.
- MMR (США). Спектр выработки антител – корь, паротит и краснуха.
Препараты отличаются высокой эффективностью и хорошей переносимостью. Активный штамм для импортных средств выращивается на эмбрионах курей, поэтому такие вакцины противопоказаны людям, имеющим аллергическую реакцию на куриный белок. Штаммы отечественной вакцины выращиваются на материале эмбриона японского перепела, поэтому пригодны для использования в вакцинации аллергиков.
Побочные эффекты
После попадания в организм вакцины иммунная система сразу же начинает противостояние вирусу – активно вырабатывает антитела. В месте инъекции может появиться небольшой отек или краснота. Ребенок может жаловаться на боль и зуд в области укола. Эти симптомы после инъекции считаются вполне естественной реакцией организма.
Первые 2-3 дня постинъекционного периода малыша могут беспокоить:
- бессонница;
- насморк или конъюнктивит;
- плохое самочувствие;
- незначительные мышечные боли;
- аллергическая реакция в виде высыпаний на коже;
- повышение температуры.
Если симптомы не исчезли через 3 дня после укола, необходимо сразу же обратиться к педиатру.

Появление серьезных признаков реакции организма на вакцину требует незамедлительного врачебного вмешательства. К серьезным симптомам побочного эффекта относятся:
- повышение температуры свыше 39 градусов;
- сильная аллергическая реакция;
- появление гноя в области укола, образование фурункула;
- обширная гипертония места инъекции;
- судороги;
- длительная симптоматика постинъекционного периода (более 4 дней).
Стоимость прививки
В государственных клиниках прививка от кори бесплатна. По данным МОЗ иммунизация проводится моновалентными вакцинами, в редких случаях используются 2-компонентные.
Ценовая политика частных клиник зависит от закупочных цен производителя и прейскуранта за услуги педиатра.
Примерная цена вакцины от кори
- корь+паротит – 600-1000 рублей.
- Приорикс – 1000-1200 рублей.
- MMR (США) – 1200-1400 рублей.
- ЖКВ – 450-800 рублей.
Цена самой процедуры коревой иммунизации зависит от региона.
Российская моновакцина (живая коревая)
Прививочная доза (0,5 мл) порошкового лиофилизата содержит до 1000 живых цитопатогенных доз (ЦПД) вируса кори Ленинград-18, культивированных на перепелиных эмбрионах.
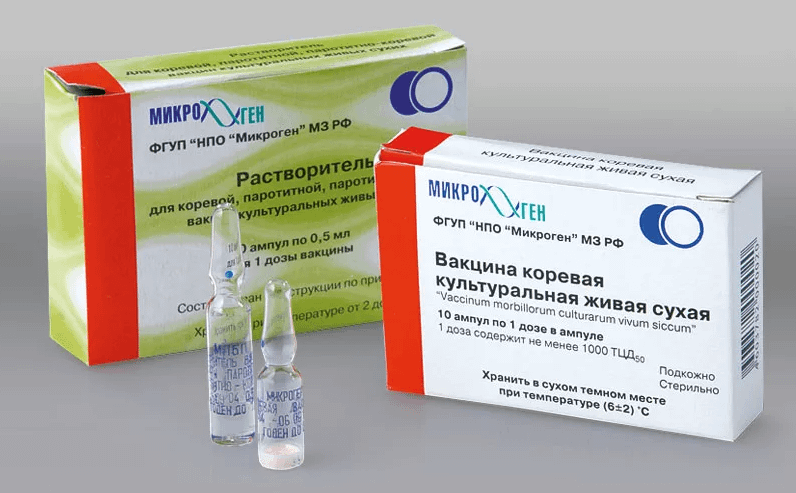
Стимулирует выработку антител в организме через месяц после введения у 96% привитых. По данным ВОЗ, моновакцина допущена к плановой и экстренной иммунизации.
- беременность;
- аллергия на аминогликозиды (в т.ч. сульфат гентомицина);
- иммунодефицитное состояние;
- злокачественные образования.
По врачебным показаниям допускается иммунизация моновакциной ВИЧ-больных 1 и 2 стадии.
Перед инъекцией вакцину разводят в коревом растворителе из расчета 0,5 мл растворителя на одну дозу, до образования прозрачно-розового раствора. Полученная субстанция подлежит немедленному использованию.
К побочному действию укола моновакцины относятся легкая гиперемия в месте инъекции, зуд, редко повышение температуры до 37 градусов.
Моновакцина подходит для одновременной вакцинации с другими прививками.
Лиофилизат французского производства, получаемая из окультуренного коревого штамма Schwarz, выращенного на куриных эмбрионах. Вакцина имеет пониженную реактогенность и соответствует требованием ВОЗ. Содержит не менее 1000 ЦПД и человеческий альбумин.
Иммунная защита формируется после 2-х недельного срока вакцинации. Вакцина подходит как для плановой, так и для экстренной иммунизации. Основное применение – профилактика заражения вирусом кори Schwarz. В основном используется при условиях постоянного нахождения в коллективе, например перед оформлением в детский сад или школу.
Противопоказания к вакцинации Рувасом
- белковая непереносимость;
- инфекционная болезнь;
- аллергическая реакция на неомицин;
- лактация;
- опухолевидные образования;
- хроническое обострение болезни;
- почечная недостаточность;
- ВИЧ-инфекция.
К побочным эффектам от прививки Рулаксом относят легкое головокружение, метаболизм, незначительная слабость, повышение температуры первые три дня до 37 градусов.
Комбинированная вакцина MMR (США)
Аутенуированная (живая) вакцина против кори, паторита и краснухи является полноценным аналогом Приорикса. Это высушенный леофилизат из ослабленного вирусов кори Edmonston, краснухи Wistar RA 27/3 и паротита Jeryl Lynn. Прививка вырабатывает иммунитет действием до 10 лет. Показана к применению детям с 8 месяцев. В экстренных случаях эффективная в первые 3-е суток после контакта с носителем.
Противопоказания к использованию MMR
- аллергия на желатин и неомицин;
- энцефалопатия и мозговые патологии;
- непереносимость яичного белка;
- беременность и период лактации;
- ВИЧ-инфицирование;
- пересадка органов;
- туберкулез в активной стадии.
После введения инъекции иммунитет формируется в течение 2-х недель. Такие симптомы как незначительная сырь, слабые мышечные и суставные боли, и невысокая температура являются естественной реакцией организма на укол.
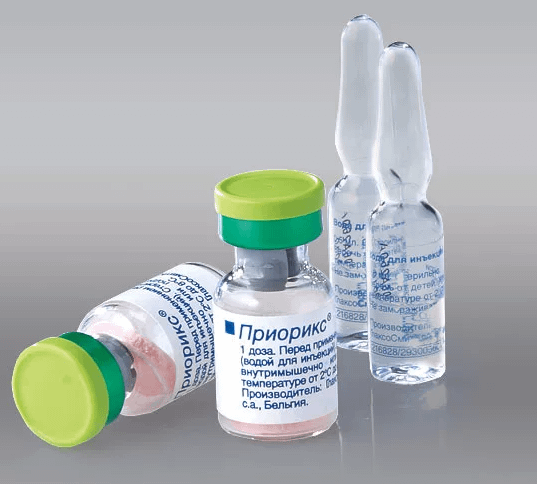
Стимулирует выработку иммунных антител к вирусам кори, краснухи и паротита. Состоит из основных компонентов – ослабленных коревого штамма Schwarz, паротитного штамма Jeryl Lynn и вируса краснухи Wistar RA 27/3. Препарат относится к инактивированной группе вакцин, поэтому переносится хорошо.
Первую инъекцию ребенок получает в год жизни. Последующие ревакцинации проводятся в 6 и 15-17 лет. Перед иммунизацией ребенок должен пройти полный медицинский осмотр, чтобы минимизировать риски развития последствий.
Противопоказания к применению
- реакция на куриный белок;
- выраженное иммунодефицитное состояние;
- простуда;
- инфекционные или неинфекционные болезни в стадии обострения;
- беременность;
- индивидуальная непереносимость одного из компонентов.
Такие побочные явления как легкое подташнивание, гиперемия в месте укола, диарея и отсутствие аппетита, а также капризность или вялость ребенка считаются нормальной реакцией на действие вакцины.
Паротитно-коревая вакцина
Представляет собой культуральную живую вакцину, выпускаемую лиофилизатом желтоватого цвета. Иммунный ответ после введения инъекции формируется через 1-1,5 месяца. Разрешена к вакцинации детей с годовалого возраста.
- возраст до года;
- беременность и лактационный период;
- недомогание неустановленной этиологии;
- индивидуальная непереносимость или аллергические реакции;
- иммунодепрессивное лечение;
- химиотерапия;
- злокачественные опухоли;
- первичный иммунодефицит;
- хронические патологии в стадии активации.
При вакцинации допустимые реакции организма – незначительное покраснение и повышение температуры тела, вялость и подташнивание.
Осложнения после вакцинации от кори
Поствакцинальный период – это время клинических проявлений реакции организма на введение препарата. Первое время после прививки желательно находиться под наблюдением лечащего врача, чтобы вовремя заметить и предотвратить осложнения.
По наблюдению врачей, осложняющая реакция организма на прививку бывает по причинам:
- неправильной техники введения вакцины;
- введенный препарат некачественный;
- не учтенные при предварительном осмотре противопоказания к вакцинации;
- индивидуальная непереносимость организма.
Обычно реакция организма непродолжительна, и проходит в течение трех дней. Если симптомы не прошли или вызывают беспокойство, следует немедленно показаться врачу.
Возможные побочные действия от вакцины:
- интоксикационные реакции – головная боль, повышение температуры, сыпь по телу, слабость. Если симптомы продолжаются более 5 дней, необходимо обратиться к врачу;
- обострение кожных или дыхательных заболеваний (аллергия) – рассматривается как кратковременный эффект на прививку;
- сыпь или суставная (мышечная) боль;
- судороги;
- бактериальная инфекция – рассматривается как присоединение вторичного осложнения как следствие несоблюдения правил поствакцинального периода;
- постинъекционный энцефалит – очень редкое осложнение, характеризующееся появлением неврологических симптомов специфического характера.
Появление симптомов часто приводит в замешательство родителей. Стоит ли делать прививку, если она так опасна для здоровья детей? Чтобы опровергнуть это убеждение, давайте посмотрим на факты. Заболеваемость корью каждый год уносит миллион жизней Северной Америки, где высокий процент смертности приходится на маленьких детей. После инъекции ребенок приобретает иммунитет от болезни на всю жизнь. Привитый малыш не заболеет, даже если будет находиться рядом с инфицированным носителем. А вот вероятность развития энцефалита при заболевании корью увеличивается в тысячу раз.
На практике, чтобы облегчить возникшие осложнения после вакцинации, врачи используют симптоматическую терапию, жаропонижающие и противоаллергические средства. В осложненных случаях проводится стационарно лечение кортикостероидными препаратами и антибиотиками.
Подготовка к вакцинации от кори
В первую очередь перед вакцинацией обязательно необходима консультация педиатра. Во время осмотра врач выясняет, чем болел ребенок до прививки, и имеются ли противопоказания. В процессе иммунизации важно исключить возможность присоединения вторичных инфекций, поэтому ребенок проходит комплексное обследование.
Противокоревая вакцинация необходима для защиты ребенка от серьезного заболевания. В медицинской практике есть единичные случаи заболевания малышей корью после прививки. Это возможно только при несоблюдении процедуры укола или в период резкого снижения иммунитета. Однако врачи констатируют факты – привитый ребенок гораздо легче переносит болезнь и быстрее выздоравливает, чем не вакцинированный. Значение коревой вакцинации подтверждается многочисленными наблюдениями и клиническими исследованиями. Вакцина не только останавливает пагубное развитие заболевания, но и предотвращает появление тяжелых осложнений. Привитый человек приобретает иммунитет к кори на длительное время. Поэтому противокоревая инъекция – актуальная мера профилактики человечества от опасной болезни по настоящее время, эффективность которой доказана десятилетиями.

Инкубационный период составляет от 7 до 14 дней. После этого начинаются первые симптомы кори: высокая лихорадка, кашель, насморк, покраснение глаз и слезотечение. После нескольких дней появляется сыпь: плоские красные пятна возникают на лице и затем распространяются вниз на шею, туловище, руки, ноги. Больной человек заразен от 4 дней до и до 4 дней после появления сыпи. Инфекции уха и диарея – частые осложнения, а в более тяжелых случаях могут развиться пневмония и энцефалит - воспаление головного мозга, которое может вызвать необратимое повреждение мозга. Один или двое из каждой тысячи заболевших корью детей умрут .
Но корь можно предотвратить – с помощью вакцины, эффективность которой составляет 97%. Вакцинация против кори началась в США в 1963 году, и вирус был признан элиминированным в 2000 году. Это значит, что он больше не происходит отсюда (из США). Тем не менее, в мире регистрируется около 20 тысяч случаев кори ежегодно. Это значит, что не привитой человек может привезти вирус во время путешествий. Так и началась нынешняя вспышка в США, которая стартовала в Дисней-Лэнде. Соединенные Штаты уже увидели 102 случая в 14 штатах – только за январь 2015 года. Эта частота требует от официальных лиц здравоохранения состояния повышенной готовности.
НЕСКОЛЬКО КОММЕНТАРИЕВ ОТ СПЕЦИАЛИСТОВ ОТДЕЛА ПЕДИАТРИИ КЛИНИКИ ЧАЙКА
Уже в апреле прошлого года официально заявлялось о 10-кратном увеличении заболеваемости корью в Москве . Официального объявления о вспышке сейчас, в январе-феврале 2015 года, пока не поступало. Тем не менее, нам известны случаи, когда диагноз не ставится и, соответственно, случай в статистике не учитывается. Это связано с бюрократическим бременем, которое врачи могут пытаться обойти при столкновении с корью. Масштаб этого неизвестен, а значит заболеваемость корью может быть гораздо выше, чем мы думаем.
Вакцинация от кори включает 1 дозу в возрасте 1 года и еще одну - в 7 лет. Подросткам и взрослым, получившим в детстве только одну дозу или без данных о прививках, рекомендуется введение 1 дозы в любом возрасте до 35 лет включительно. Экстренная вакцинация - при контакте с больным корью - не привитых, получивших только одну дозу или не имеющих сведений о прививках, проводится не позднее, чем через 72 часа от контакта.
Часть антипрививочных аргументов , распространенных в России, затрагивают именно вакцину от кори. Несколько слов о них.
- Во-первых, существует аргумент о предположительной связи прививки от кори с аутизмом.
Одно из мнений связывает аутизм с воздействием мертиолята (ртутьсодержащего антисептика, он же тимеросал, этилртутьтиосалицилат натрия, тиомерсал). Этот компонент – важный для производства вакцин в бедных странах - под давлением этих опасений перестал использоваться в США и Европе. И хотя на самом деле нет доказательств вреда от мертиолята, этот вопрос можно считать закрытым. Другое мнение связывает непосредственное действие аттенуированного вируса из вакцины на кишечник с развитием особой формы аутизма. Эта теория имеет длинную историю, начавшуюся в 1995 году с одного единственного исследования, признанного позже ошибочным. Десятки и, пожалуй, даже сотни исследований всевозможных дизайнов, проведенных в разных странах в период с 2001 по 2008 год, полностью доказали отсутствие какой-либо связи между прививкой от кори и аутизмом.
- Во-вторых, существует мнение о неэффективности вакцины, основанное на факте наличия среди болеющих корью привитых лиц.
Информация об осложнениях из бюллетеня Immunization Action Coalition (www.immunize.org)
У большинства людей вакцина MMR не вызывает никаких серьезных осложнений.
- Повышенная температура (до 1 случая из 6)
- Незначительная сыпь (примерно в 1 случае из 20)
- Отечность желез на щеках или на шее (примерно в 1 случае из 75)
- Если возникают такие реакции, они, как правило,проявляются в течение 6–14 дней после прививки. После второй дозы они возникают реже.
Реакции средней тяжести:
- Судороги (подергивания или неподвижный взгляд), вызванные высокой температурой (примерно в 1 случае из 3000 доз)
- Проходящая боль и ригидность суставов, преимущественно у девочек-подростков или
- взрослых женщин (до 1 случая из 4)
- Временное снижение уровня тромбоцитов, что может вызвать кровотечение (примерно в 1 случае из 30 000 доз)
Тяжелые реакции (крайне редко):
- Серьезные аллергические реакции (менее чем в 1 случае на миллион доз)
- Известно о некоторых других тяжелых реакциях, имевших место у детей после прививки MMR.
- Глухота
- Длительные судороги, кома или нарушение сознания
- Необратимые нарушения головного мозга
Такие реакции настолько редки, что сложно утверждать, что они возникли по причине введения вакцины.
В последней сводке Роспотребнадзор сообщает, что корь добралась до 47 из 53 стран европейского региона. Заразились 82 596 человек, 72 умерли (это последние данные, известные на сегодня - за период с января по декабрь 2018 г.). Тяжелее всего ситуация на Украине , в Грузии , а также в Сербии , Черногории , Греции , Румынии . Крупные вспышки зарегистрированы и в таких благополучных по части здравоохранения странах, как Франция , Италия , Германия , Израиль .
В России в последнее время увеличилось число завозов кори из-за границы, говорят эпидемиологи. Пока, по официальным данным, показатели заболеваемости ниже, чем в большинстве других стран европейского региона. Однако практикующие врачи-инфекционисты советуют не расслабляться тем, у кого снижена защита от кори.
1. Чем опасна корь?
Вирус начинает с поражения дыхательных путей (легких), потом дает осложнения - примерно в 40 - 50% случаев.
Чаще всего осложнения развиваются у маленьких детей, а среди взрослых - у курильщиков, больных сердечно-сосудистыми и неврологическими заболеваниями.

Начало кори похоже на тяжелую простуду Фото: Юлия ПЫХАЛОВА
2. Насколько велик риск заразиться для россиян?
Чаще инфекцию подхватывают:
- люди старшего возраста (60+),
- больные сахарным диабетом, сердечно-сосудистыми и другими хроническими заболеваниями,
- люди, которые регулярно недосыпают (спят меньше 7 - 8 часов в сутки),
- сладкоежки - избыток сахара в организме вредит иммунным клеткам (напомним, Всемирная организация здравоохранения рекомендует съедать максимум 25 граммов, или 6 чайных ложек сахара в сутки, включая сахар во всех блюдах и продуктах).

Избыток сахара в организме вредит иммунным клеткам Фото: Евгения ГУСЕВА
3. Как уберечься?
Единственный способ защиты от кори - прививка, в один голос говорят врачи. Среди тех, кто заболел, более 90% не были привиты, сообщает Роспотребнадзор.
Детям согласно Национальному календарю профилактических прививок в нашей стране прививку от кори положено делать в первый год жизни и в 6 лет (ревакцинация).
- Исходя из Приказа Минздрава РФ от 21.03.2014 № 125н, взрослым гражданам вакцинация против кори проводится в возрасте от 18 до 35 лет в случае, если человек до этого возраста не прививался, прививался лишь однократно либо не имеет сведений о прививках и при этом не болел ранее корью. При таких условиях прививка будет бесплатной. Причем, даже не требуется полис ОМС (поскольку вакцинацию государство оплачивает из средств федерального бюджета, а не через систему ОМС). Достаточно обратиться в поликлинику по месту жительства к своему лечащему врачу (участковому терапевту). Он выдаст направление на прививку в процедурный кабинет.
В возрасте от 36 до 55 лет бесплатная вакцинация полагается в таких случаях: а) был контакт с больным корью; б) лицо входит в группу риска в силу своей профессии: работники медицинских и образовательных организаций, организаций торговли, транспорта, коммунальной, социальной сферы. Вакцинация требуется и гарантируется, если эти лица ранее не болели корью, не привиты, привиты лишь однократно или не имеют сведений о прививках против кори.
В остальных случаях те, кому больше 35-ти, могут пройти вакцинацию по собственному желанию, оплатив её за счет личных средств.
4. Сдавать ли анализы перед прививкой?
В Интернете можно встретить совет: взрослым перед принятием решения - делать ли прививку - нужно сдать анализ на состояние (напряженность) иммунитета против кори: наличие антител IgG к вирусу кори. За свой счет это обойдется от 700 до 1000 рублей. Нельзя ли сдать кровь в районной поликлинике бесплатно?
- Перед направлением на вакцинацию лечащий врач обязан провести осмотр и опрос пациента, в том числе для выявления показаний и противопоказаний, - поясняет эксперт ВСС Алексей Данилов. - Предварительное определение уровня антител в обязательный список не входит.

К сожалению, лекарств с доказанным эффектом против вируса кори сегодня нет Фото: Евгения ГУСЕВА
НА ЗАМЕТКУ
5. Как распознают и лечат корь?
Начало кори похоже на тяжелую простуду (ОРВИ). Температура часто подскакивает до 38 - 40 градусов. Появляется кашель, закладывает нос, слезятся глаза. На 4 - 5 день появляется сыпь.
- К сожалению, лекарств с доказанным эффектом против вируса кори сегодня нет, - говорит врач Евгений Тимаков. - Применяются симптоматические средства: чтобы снизить жар, уменьшить боль, отек слизистых. Взрослым, как правило, назначают антибиотики для борьбы с опасными осложнениями. В целом рекомендуется постельный режим и побольше пить.
Какие симптомы кори возникают в начале?
Инфекция начинается, как большинство респираторных вирусных заболеваний: с насморка, дерущего сухого кашля и слезотечения из-за специфического вирусного конъюнктивита. Клиническая картина сопровождает высокой температурой, что нехарактерно для банального ОРВИ. Резонно, что этот период назвали катаральным.
Все проявления довольно интенсивны, беспокоят боли в горле с выраженным покраснением миндалин, в общем, симптомы как при ангине. На шее и в подчелюстной области могут увеличиться лимфатические узлы, что вызывает некоторую одутловатость лица. Весь период отмечается высокая температура, и 40°С совсем не предел.
Симптомы кори даже без лечения держаться не более 5 дней. Потом они как будто начинают исчезать, и самочувствие улучшается, но так только кажется.
Какие первые симптомы должны вызвать подозрение на корь?
На вторые сутки от начала заболевания на внутренней поверхности щек в проекции зубов мудрости появляются мелкие белесые высыпания, как будто манку просыпали, очень специфичный симптом кори – пятна Филатова-Коплика.
На высокоточном оборудовании в центре "Медицина 24/7" проводится круглосуточное обследование, что позволяет быстро поставить правильный диагноз и безотлагательно начать лечение, и это возможно в праздничные и выходные дни.
Как дальше развивается заболевание?
Во время высыпаний опять возвращается высокая температура. Подсыпает пятнышками трое суток, затем элементы бледнеют и начинают обильно шелушиться, оставляя после себя невыраженную пигментацию. Все от первого пятнышка до пигментации занимает чуть меньше недели. С четвертого дня больной уже не заразен для окружающих.
Когда начинается выздоровление?
Выздоровление начинается с нормализации температуры и появления шелушения, потому что в это время вирус уже мертв. Все заболевание длиться около 10 дней, если вирус не выбрал себе местом обитания нервную ткань, формируя там очаги воспаления, что проявляется симптомами вирусного менингита или менингоэнцефалита. У возрастных пациентов и ослабленных взрослых возможно присоединение бактериальной флоры с развитием пневмонии, что требует очень серьезного и длительного лечения кори.
В центре инфекций "Медицина 24/7" к каждому пациенту применяется индивидуальный подход на основе клинических рекомендаций ведущих мировых медицинских центров, что позволяет за короткое время достичь оптимальных результатов.
Какие нетипичные симптомы кори могут возникать у взрослого?
Очень тяжело и небезопасно протекает гипертоксическая корь, когда превалируют симптомы тяжелейшей интоксикации с запредельно высокой температурой.
Противоположный вариант возможен при исходном сильном иммунитете, предшествующей вакцинации от кори в детском возрасте или при профилактическом введении противокоревого иммуноглобулина. Это митигированная форма, когда симптомы заболевания не доходят до клинического апогея, а выражены очень слабо.
В клинике "Медицина 24/7" есть всё необходимое для результативного лечения и эффективной реабилитации, все программы индивидуализированы и основаны на мировых стандартах диагностики и лечения. Не дожидаясь осложнений, обратитесь к врачу-инфекционисту, позвоните по телефону: +7 (495) 230-00-01 .
Корь – одно из самых заразных, передающихся по воздуху на капельках слюны, инфекционных и только человеческих заболеваний. Раньше корью болели сто из ста, сегодня высокоактивная вакцина позволяет надеяться, что скоро об инфекции забудут, как забыли об оспе. Причина летучей инфекции - крошечный вирус.
Когда начинается выделение вируса кори?
Источником болезни становится только больной человек. Причина вовлечения в инфекционный круг большого числа людей в том, что половину полуторанедельного периода заразности окружающие и сам переносчик инфекции не догадываются об опасности.
Выделение вируса начинается в два последних дня инкубации. Инфекционный агент уже на третий после внедрения день приступает к активному размножению, но количество частиц еще небольшое, поэтому сам заразившийся болезни не ощущает, но увеличение вирусной армии идет в геометрической прогрессии. Если в этот период ввести иммуноглобулин, то можно и не заболеть.
Когда больной максимально опасен для окружающих?
Уже к середине инкубации заражены все органы. Причина проявления симптомов кори - вторая волна вирусемии с выходом частиц из клеток в кровь. В первый день болезни появляется сыпь, которая ознаменует вторую волну размножения инфекционного агента, насквозь пропитавшего весь организм. Больной выделяет максимальное число частиц. Вирус кори находится в слюне, слезах, моче и кале, то есть везде.
К пятому дню клинических проявлений уже можно не опасаться больного, причина в том, что вирусные частицы погибли, и больной уже не заразен. В крови только антитела, а самого вредителя уже нет.
Как передается корь?
Коревой вирус в капле слюны полчаса летает в воздушном потоке живым, и пока не высохнет слюна, может циркулировать по зданию. Он чувствителен к солнечному свету, но на поверхности жизнь его завершается в пределах получаса. Он не передается через предметы и через кого-то, нужен мимолетный контакт со слюной больного.
Будущая мама может через плаценту передать частицу своему малышу, но только в третьем триместре беременности, это трансплацентарный путь заражения.
При комплексном обследовании инфекционисты клиники "Медицина 24/7" выявляют факторы риска и объективные причины, которые могут привести к развитию осложнений заболевания, что заблаговременно позволяет начать профилактические мероприятия.
Как возбудитель кори внедряется в организм?
Место внедрения болезнетворного агента – слизистые глаза, носа и рта. Он проникает через верхние слои клеток вглубь, мигрирует в лимфатические углы, где совершает первое деление. Особую страсть питает к клеткам эпителия дыхательных путей, по этой причине и развиваются катаральные воспалительные симптомы кори с насморком, слезотечением и кашлем.
Размножается вредитель в слизистой рта и всей желудочно-кишечной трубке, в некоторых случаях активно осваивает и нервную ткань, становясь причиной коревого энцефалита. Подавляет иммунную защиту, что даже после гибели вредителя длительное время она не может восстановиться. Этим вторичным иммунодефицитом пользуются постоянно живущие в организме и безопасные для здорового человека бактерии, которые начинают бесконтрольно размножаться и вызывают воспаление.
В клинике "Медицина 24/7" к каждому пациенту применяется индивидуальный подход на основе клинических рекомендаций ведущих мировых медицинских центров, что позволяет за короткое время достичь оптимальных результатов. Если заболели Вы или Ваш близкий, обратитесь в Центр инфекционных болезней по телефону +7 (495) 230-00-01
Начало кори похоже на все вместе взятые вирусные инфекции: насморк, боли в горле и раздирающий сухой кашель, воспаление конъюнктивы глаза со слезотечением и высокая температура. Клиническая картина ОРВИ и гриппа, а также краснухи и коклюша, а еще и безобидная для окружающих респираторная аллергия. Пока не появится сыпь, а сыпь расцветет только на 5 сутки, правильная диагностика почти нереальна. Проще, если есть информация о контакте с больным, но вирус настолько заразен, что может прилететь неизвестно откуда.
Можно ли диагностировать корь по общему анализу крови?
Инфекция без труда диагностируется по характерным симптомам, если существует эпидемическая настороженность. Это возможно у ребенка, когда в детском учреждении объявлен карантин. У взрослого заболевание протекает тяжелее, нередко в атипичном варианте. Кровь, конечно, реагирует снижением уровня лейкоцитов, особенно таких подгрупп, как нейтрофилы, лимфоциты и моноциты. Правда, аналогичные изменения диагностируют при других заболеваниях, вызываемых вирусами. Скорее, по анализу крови можно диагностировать инфекцию, но сказать в самом начале, что это именно корь, достаточно сложно.
Читайте также:






