Вирус поражающий печень и почки
Коронавирус является инфекцией, которая поражает не только иммунную и дыхательную систему человека.

Covid-19 начинается как лихорадка, имеет схожую симптоматику с ОРВИ и гриппом, при этом осложнения касаются сердца, почек и других внутренних органов.
Поражение внутренних органов происходит, когда жидкость, скопившаяся в легких, проникает в соседние ткани. Первым страдает сердце за счет близкого расположения, после этого вся кровь организма обедняется микроэлементами, насыщенность кислородом падает.
Инфицированный секрет из легких попадет в общий кровоток и в итоге, в выделительную систему, поражая ткани почек. На этом этапе выделительная система, и почки в частности работают с максимальной нагрузкой и не получают при этом необходимых питательных веществ.
Выделительная система за счет кислородного голодания перестает справляться со своими функциями, не происходит детоксикации крови. На таком фоне начинает развиваться полиорганная недостаточность и отеки тканей внутренних органов. Именно такая критическая ситуация с поражением почек, которая может привести к летальному исходу заставляет отдельное внимание уделять нефрологическим осложнениям в момент болезни и после выздоровления.

Возможные осложнения
На данный момент врачами и исследователями были зафиксированы различные изменения в работе почек при контакте человека с вирусом Covid-19. Продиагностированы были случаи с летальным исходом, где состояние почек оценивалось путем вскрытия, а также была проведена комплексная диагностика выздоровевших. На данный момент замечены следующие осложнения, связанные с коронавирусом:
острая почечная недостаточность;
первичный пиелонефрит, который осложняет течение любых инфекционных и воспалительных процессов;
гломелуронефрит – изменение процессов, происходящих на клеточном уровне вследствие воспаления и нарушения обменных процессов;

Развитие осложнений происходит не столько из-за самого вируса (поскольку он активен более в дыхательной системе), а вследствие неграмотного лечения и активизации уже имеющихся хронических заболеваний. Те, кто имеют сердечную недостаточность столкнуться с проблемами по кардиологии, те же, кто имеет хронические проблемы с почками или выделительной системой будут иметь осложнения в данной области.
Все перечисленные осложнения возникают, когда коронавирус поражает клетки почек. При других вирусных заболеваниях осложнения для почек имеют сходную картину, разница наблюдается только в процентом соотношении. Например, после гриппа отказ почек менее вероятен, даже если человек имеет хроническое заболевание. При Covid-19 отказ почек или острая почечная недостаточность для пациентов с нефритами или гепатитами более вероятна. Такое осложнение как диурез является классическим для любого вирусного и респираторного заболевания и требует больших объемов жидкости, восстанавливающей обмен и улучшающей детоксикацию всего организма.
Существует несколько ситуаций, когда нефрологические осложнения наступают после вирусной инфекции, но не связаны с ней напрямую. Это бесконтрольный прием медикаментов, особенно антибиотиков и витаминов.
Высокий уровень паники и стремление защититься от коронавируса приводят к тому, что человек самостоятельно обеспечивает себе нефрологические заболевания.

Прием антибиотиков является бесполезным при борьбе с Covid-19, но нарушение микрофлоры может привести к присоединению бактериальной инфекции, которая как раз поразит почки. На фоне сильного воспалительного процесса, вызванного вирусом, нарушение микрофлоры открывает доступ бактериям. Если сам вирус только немного изменяет клеточные процессы в почках, то бактерии вызывают дополнительные тяжелые заболевания. Также те, кто принимает большие дозы витамина С, с целью повышения иммунитета, могут столкнуться с образованием камней в почках. Это происходит и у тех, кто заражен коронавирусом и у тех, кто игнорирует дозировки, указанные на препарате.
Кто в группе риска
Нефрологические осложнения на фоне Covid-19 характерны не для каждого человека, а только для тех, кто имеет ослабленный иммунитет или основное заболевание, не связанное с вирусной инфекцией.
В группу риска относят следующие категории населения:
возрастное поколение и дети;
пациенты с хроническими заболеваниями почек (нефриты, мочекаменная болезнь, и т.д.);
люди, имеющие проблемы с пищеварительной и мочеполовой системой, особенно воспалительного характера;
пациенты, перенесшие или являющиеся носителями различных типов гепатита;
люди с избыточным или недостаточным весом.

Важно отметить, что инфицирование коронавирусом не обязательно приведет к любым нефрологическим осложнениям. Данных исследований еще не достаточно, чтобы утверждать такую взаимосвязь, а все пациенты, столкнувшиеся с осложнениями почек, имели какие-либо патологии в нефрологии до инфицирования или находились в преклонном возрасте. В зависимости от иммунитета, общего состояния здоровья, быстро и правильно подобранного лечения человек может вообще не ощутить никаких негативных последствий заболевания.
Видео: Все что нужно знать о коронавирусе SARS-CoV-2
Профилактика осложнений для почек
Классическая профилактика Covid-19 заключается в регулярном мытье рук, соблюдении правил карантина и повышении иммунитета.
Отдельно защитить почти от влияния последствий вирусной инфекции (не только коронавируса, но также гриппа и пневмонии) можно, придерживаясь следующих рекомендаций:
любые медицинские препараты принимать только после консультации с врачом и только в указанной дозировке, т.е. большинство лекарств (даже витамины) оказывают влияние на почки;
если есть хронические нефрологические заболевания, то необходимо пройти поддерживающий курс лечения;
нормализовать рацион питания, а также режим сна;
избегать переохлаждения (не сидеть на холодном, не гулять, раскрывшись), чтобы исключить нефрит, ослабляющий почки;
пролечить цистит и простатит – эти болезни довольно безопасны, но поддерживают легкий воспалительный процесс в тканях, делая их уязвимыми для вируса;
исключить алкоголь, кофе, сигареты.

Своевременное обследование, соблюдение простых правил здорового образа жизни, и контроль хронических заболеваний может предотвратить серьезные осложнения для почек.
Видео: Covid-19 – профилактика коронавируса
С начала пандемии коронавируса врачи по всему миру жалуются на нехватку аппаратов искусственной вентиляции легких, поскольку вирус в основном поражает дыхательные пути, а в тяжелых случаях проникает в легкие, вызывая дыхательную недостаточность.
Однако в последнее время медики в США и Китае отмечают, что среди зараженных резко возросло число людей с почечной недостаточностью. В результате в больницах уже заметна острая нехватка аппаратов гемодиализа ("искусственной почки"), а также медперсонала, умеющего обращаться с такими пациентами, не говоря уже о необходимых препаратах.
Поскольку новый вирус пока чрезвычайно мало изучен, нельзя с уверенностью сказать, поражает ли он почки напрямую или это лишь побочный эффект заражения.
Известно, что люди, у которых уже есть проблемы со здоровьем и сопутствующие заболевания, обычно переносят Covid-19 тяжелее других. Многие пациенты могли просто не знать, что у них проблемы с почками.
Но не исключено, что дело в чрезмерной активизации иммунной системы: обнаружив незнакомую инфекцию, она начинает атаковать не только сам вирус, но и здоровые клетки собственного организма, в том числе и такой чувствительный орган, как почки.
По одной из версий, у инфицированных чаще возникают тромбы в сосудах, а это, в свою очередь, может также отрицательно сказаться на почках, пронизанных сетью тончайших капилляров.
Известно также, что почки тесно связаны с печенью и мочевым пузырем. И теперь многие врачи опасаются, что, если у заболевших Covid-19 возникают проблемы с почками, то не исключено, что в недалеком будущем может начаться волна осложнений и на связанных с ними органах.
На данный момент все это - лишь теории, хотя, как показывает опыт нескольких предыдущих эпидемий, сотрудникам системы здравоохранения следует готовиться к самым неожиданным вариантам развития инфекции.
Уже сейчас во многих больницах врачам приходится решать, кого из пациентов подключать к аппаратам гемодиализа и в какой очередности, поскольку на всех "искусственных почек" не хватает.
Другими словами, спасать приходится лишь тех, у кого выше шанс выжить - более тяжелым больным, возможно, придется скончаться без необходимой помощи.
Еще более усугубляет ситуацию острая нехватка обученных процедуре гемодиализа медсестер.
Согласно последним данным американских врачей, от серьезного нарушения работы почек страдают от 20 до 40% всех пациентов, попавших в реанимацию с коронавирусом - и всем им необходим гемодиализ, пишет New York Times.
Это уже привело к нехватке как как самих аппаратов "искусственной почки", так и необходимых для этой процедуры медицинских препаратов, поскольку никто не ожидал столь резкого роста числа пациентов, нуждающихся в этой процедуре.
По словам доктора Барбары Мерфи из американской сети больниц Mount Sinai, только в одной клинике число больных, остро нуждающихся в гемодиализе, выросло втрое.
В США аппараты "искусственной почки" и все необходимые для них материалы производят лишь две крупные компании. В обеих сообщают, что спрос на их продукцию вырос в пять раз - причем не только в Америке, но и в Китае и странах Европы.
В некоторых больницах Нью-Йорка врачи вынуждены прибегать к менее эффективному и более рискованному методу очистки крови - перинетонеальному диализу. Его обычно применяют при более легких нарушениях работы почек - но, как говорят врачи, это лучше, чем ничего.
Понемногу ученые начинают понимать, какие именно органы поражает новый коронавирус и как он это делает.
В начале 2000-х годов эпидемия "атипичной пневмонии" SARS распространилась на три десятка стран. Тогда ученые выяснили, что возбудитель болезни, вирус SARS-CoV, проникает в клетки тела человека при помощи двух протеинов: один - клеточный рецептор ACE2, другой - фермент TMPRSS2.
Теперь стало ясно, что заражение вирусом SARS-Cov-2, вызывающим Covid-19, происходит практически идентично - а это подсказывает ученым, какие органы подвергаются наибольшей опасности. Конкретно - дыхательные пути, кишечник и, по всей видимости, почки, так как именно там присутствуют оба необходимых вирусу белка.
Кроме того, системы здравоохранения во многих странах сделали выводы из эпидемии ВИЧ, начавшейся в начале 1980-х годов.
Тогда также говорили, что болезнь представляет опасность только для представителей некоторых групп риска, и довольно долго считалось, что ВИЧ угрожает только гомосексуальным мужчинам, а также прошедшим процедуру переливания крови или имеющим гаитянское происхождение.
Но после того как от СПИДа начали умирать в том числе и белые гетеросексуальные обеспеченные женщины, власти заволновались и срочно изменили правила тестирования новых препаратов и медикаментов - чтобы в экстремальных ситуациях вроде эпидемии это можно было сделать быстро, буквально за месяцы, а не годы.
Примерно то же происходит сейчас. Карантин вводится почти повсеместно, а на поиски вакцины и специфических лекарств от нового коронавируса брошены огромные силы. Тестирование некоторых прототипов вакцин на людях уже началось.
Но на разработку вакцины, а тем более лекарств от коронавируса может уйти очень много времени. Не исключено, что со временем Covid-19 станет просто хроническим заболеванием, которое можно будет контролировать.

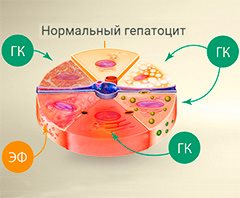
Препараты на основе глицирризиновой кислоты и фосфолипидов способствуют устранению воспалительных процессов в печени и восстановлению ее клеток. Имеются противопоказания. Необходимо проконсультироваться со специалистом.


Причины заболеваний печени
Прежде чем говорить о причинах заболевания печени, давайте разберемся, что представляет собой этот орган.
Печень — это крупная пищеварительная железа, располагающаяся в верхнем правом отделе брюшной полости под диафрагмой. Она выполняет ряд физиологических функций:
метаболическая (участвует в обмене веществ: белков, жиров, углеводов, гормонов, витаминов, микроэлементов);
секреторная (образует желчь и выделяет ее в просвет кишки, переработанные печенью вещества выделяются в кровь);
детоксикационная (перерабатывает токсичные соединения в безопасную форму или разрушает их) и другие.
В силу своих функциональных и морфологических особенностей печень подвержена большому количеству различных заболеваний. Их причины, по мнению исследователей, можно разделить на четыре основные группы:
Вирусы и бактерии. К вирусным заболеваниям относят гепатиты типов А, В, С, D и других. Они провоцируют острые и хронические воспалительные процессы. В 57% случаев гепатиты переходят в цирроз печени. Причинами бактериальных инфекций обычно являются эхинококк, альвеококк и аскариды, а также лептоспиры — возбудители лептоспироза. Заболевания также протекают в острой или хронической форме и в виде кистозной трансформации печени.
Нарушение жирового обмена. В данном случае в клетках печени повышается содержание липидов (жиров), отчего железа может увеличиваться в размере и терять способность нормально функционировать. Это приводит к развитию таких заболеваний, как жировой гепатоз (стеатоз печени) и впоследствии — к циррозу. Нарушениями жирового обмена в печени в России страдает около 27% населения.
Злоупотребление алкоголем. Систематическое ненормированное употребление алкогольных напитков оказывает губительное влияние на клетки печени, что со временем может стать причиной цирроза. Исследователями выведена относительно безопасная суточная доза этанолсодержащих напитков: менее 30 мл водки (коньяка, виски), 150 мл вина или 250 мл пива в день для женщин и 60 мл водки (коньяка, виски), 300 мл вина или 500 мл пива в день — для мужчин.
Токсическое поражение лекарственными препаратами. Происходит в результате бесконтрольного приема медикаментов, который приводит к изменению тканей печени и нарушению ее нормального функционирования. Выделяют острую и хроническую форму токсических поражений. Хронические заболевания возникают из-за постоянного попадания в организм доз отравляющего вещества. Могут годами протекать бессимптомно.
В отдельную группу выделяют множество других, менее распространенных причин, вследствие которых происходит процесс разрушения клеток печени. К ним относят: отравления парами тяжелых металлов и химических соединений, стрессы, травмы живота, генетическую предрасположенность.
Под воздействием вышеперечисленных факторов в печени начинаются различные изменения, которые в итоге приводят к нарушению функций органа.
Все заболевания печени можно поделить на несколько типов: вирусные (гепатиты B, C, D), бактериальной и паразитарной природы (туберкулез, абсцесс, альвеококкоз, эхинококкоз, аскаридоз), гепатозы (алкогольная и неалкогольная жировая болезнь печени), опухолевые (киста, рак, саркома, карцинома), сосудистые (тромбоз, гипертензия), наследственные (гипоплазия, гемохроматоз, пигментный гепатоз), травматические повреждения и другие.
Уделим особенно пристальное внимание наиболее часто встречающимся и опасным заболеваниям.
Заболевание, в основе которого лежит нарушение обмена веществ в гепатоцитах. Болезнь начинается с накопления жира в клетках печени. Это приводит к сбою в их нормальной работе, избыточному накоплению в печени свободных радикалов, а затем — к воспалению. В результате развития заболевания клетки железы начинают отмирать (некроз тканей), на их месте активно образуется соединительная ткань, и печень перестает нормально функционировать. Выделяют острый, хронический, холестатический, жировой гепатоз алкогольного и неалкогольного характера и гепатоз беременных. Последним страдает 0,2–1% будущих мам. Жировой гепатоз встречается у 65% людей с повышенной массой тела, а острый и хронический — у 35%. При своевременном и грамотном лечении можно избавиться от заболевания, в противном случае оно может перейти в хроническую стадию и привести к циррозу.
Хроническое воспалительное заболевание. Завершающая стадия фиброза. В ходе цирроза клетки печени отмирают, их место занимает соединительная ткань. Постепенно орган прекращает нормально функционировать, что приводит к различным тяжелым последствиям. Основная причина заболевания — хронические вирусные гепатиты и злоупотребление алкоголем, а также — последствия прочих патологий железы. Цирроз часто сопровождается осложнениями: кровотечениями из расширенных вен пищевода, тромбозами, перитонитами и другими. Заболевание является необратимым. Поддерживать стабильное состояние больному помогает медикаментозное лечение и диета (стол № 5).
Опухоли печени бывают доброкачественными и злокачественными. К доброкачественным относят кисты, гемангиомы, узелковую гиперплазию. Россия занимает пятое место по числу зафиксированных онкологических заболеваний печени. Риск заболеть раком этой железы увеличивается с возрастом. Средний возраст больных составляет 55–60 лет. Различают первичный и вторичный рак печени. Первичный — когда источник опухоли находится в самой печени, вторичный — когда опухоль в этом органе является следствием распространения метастазов из других органов. Второй вид рака встречается гораздо чаще. Причинами возникновения первичного рака могут быть гепатиты В и С, а также цирроз. У больных раком печени 5-летняя выживаемость составляет порядка 20%. В целях профилактики рака печени рекомендуется воздерживаться от чрезмерного употребления алкоголя, анаболических стероидов, токсичных лекарственных препаратов, вести здоровый образ жизни.
Для того чтобы уберечь себя от тяжелых последствий заболеваний печени, следует знать о симптомах болезней. Это поможет вовремя пройти диагностические процедуры и в случае необходимости — начать лечение.
Первичные симптомы патологий печени схожи с простудными проявлениями: повышенная утомляемость, слабость. Отличительной особенностью является боль или тяжесть в правом подреберье, которая сигнализирует о том, что орган увеличен в размерах. Могут появиться и более тревожные симптомы: горечь во рту, изжога, тошнота и рвота. Иногда болезни сопровождаются пожелтением или бледностью кожи, возникновением аллергий и зудом. К тому же при повреждениях печени страдает нервная система, что может проявляться в виде появления у больного раздражительности.
Это общие симптомы заболеваний печени. Теперь обозначим те, которые характеризуют некоторые болезни в частности:
Симптомы гепатоза. Гепатоз, или стеатоз, печени протекает практически бессимптомно. Можно обнаружить дискомфорт и тяжесть в правом подреберье. Изменения становятся заметны на УЗИ.
Симптомы гепатита. К вышеперечисленным признакам можно добавить, заметное снижение аппетита, проблемы с пищеварением, а также повышение по данным биохимического анализа крови содержания таких ферментов, как аланин- и аспартатаминотрансферазы. Они свидетельствуют о разрушении гепатоцитов под воздействием воспаления.
Симптомы цирроза: слабость, повышенная утомляемость, снижение аппетита, тошнота, рвота, повышенное газообразование (метеоризм), диарея.
Симптомы рака. Данное заболевание сопровождается увеличением размеров живота, носовым кровотечением, анемией, отеками, повышением температуры (от 37,5 до 39 градусов). В 50% случаев пациенты жалуются на тянущую боль в поясничной области, возникающую при длительной ходьбе и физических нагрузках.
В зависимости от заболевания, различается механизм его зарождения и развития в организме.
Большинство патологий поначалу не имеют симптомов, лишь при сильном ухудшении состояния замечаются признаки определенных болезней. Если лечение не начато во время, то заболевание может войти в необратимую стадию, которая в худшем случае приведет к летальному исходу.
Вирусные гепатиты при неэффективном лечении или полном его отсутствии редко оканчиваются выздоровлением, чаще всего они переходят в хроническую форму (возможно, с осложнениями), приводят к циррозу. Последний, в свою очередь, ведет к разрушению гепатоцитов.
Чаще всего, болезни, долгое время протекающие без внимания, сложно поддаются медикаментозному лечению. Чтобы не довести до этого, следует серьезно относиться к своему здоровью, уделяя внимание профилактике заболеваний.
Профилактические меры, позволяющие избежать патологий печени, сводятся к следующим простым правилам:
отказ от чрезмерного употребления алкоголя;
отказ от табакокурения;
соблюдение норм здорового питания;
активный образ жизни;
соблюдение правил личной гигиены;
отсутствие психологического перенапряжения, постоянных стрессов.
Однако все эти меры не могут гарантировать здоровье печени: слишком много негативных факторов внешней среды оказывают на орган свое действие. Именно поэтому врачи прибегают к назначению особых препаратов, повышающих защитные свойства печени, — гепатопротекторов.
Более 30 клинических испытаний, подтвердили, что глицирризиновая кислота оказывает противовоспалительное, антиоксидантное и антифибротическое действие, эффективна при лечении алкогольной и неалкогольной жировой болезни. В наиболее крупной базе медицинской информации — PubMed — размещено более 1400 публикаций, подробно рассказывающих об уникальных свойствах этого активного компонента. Глицирризиновая кислота включена в рекомендации Азиатско-Тихоокеанской ассоциации по изучению печени (APASL) и разрешена для медицинского применения Европейским медицинским агентством (EMA). Эссенциальные фосфолипиды способны восстанавливать структуру печени и ее функции, оказывая цитопротекторное действие и снижая риск возникновения фиброза и цирроза печени. Сочетание фосфолипидов с глицирризиновой кислотой позволяет повысить эффективность воздействия последней.

Инфекционный гепатит С – обширное поражение печени, вызванное вирусной инфекцией. Возбудителем выступает одноцепочечный РНК-содержащий вирус гепатита С (ВГС). На начальной стадии клиническая картина отсутствует. Первые жалобы на состояние здоровья появляются при нарушении функций печени. Возникают боли в правом боку, желтушность кожи, общая слабость, расстройство пищеварения. Для диагностики назначают серологический анализ крови, ПЦР-исследование, УЗИ и биопсию печени.
Различие между вирусными и неинфекционными гепатитами
Инфекционные гепатиты – группа печеночных заболеваний, которые имеют вирусное, бактериальное или паразитарное происхождение. Они проявляются симптомами печеночной недостаточности, передаются преимущественно парентеральным путем.
Все патологии вирусного происхождения являются инфекционными. Но именно инфекционным гепатитом в медицине называют болезнь Рубарта, которая встречается у плотоядных животных (например, у собак). Она вызывается ДНК-содержащим вирусом рода Mastadenovirus.
Вирусный гепатит С и инфекционный гепатит – не совсем одно и то же. Первое заболевание диагностируется только у людей и вызывается Hepatitis C Virus. Инфекционный же гепатит – это термин из ветеринарии. Болезнь встречается исключительно у плотоядных животных и провоцируется одним из аденовирусов.
Инфекционные заболевания печени у человека:
К неинфекционным гепатитам относят печеночные воспаления, вызванные другими причинами: токсическое (в результате отравления ядами, например, грибов), медикаментозное (передозировка лекарств), алкогольное, а также аутоиммуное – вызванное неправильной активностью иммунитета.
Особенности инфекционного гепатита С
У 80% больных вирусный гепатит С протекает в безжелтушной форме. Поэтому в 2/3 случаев его выявляют уже после перехода в вялотекущую форму. Инфекционные болезни с парентеральным путем передачи имеют схожую симптоматику. Поэтому для уточнения причины диспепсии, интоксикации и болей в боку нужно обратиться к гастроэнтерологу.
Инфекционные болезни провоцируются вредными микроорганизмами:
В зависимости от особенностей возбудителя инфекция передается разными путями:
- фекально-оральным;
- контактным;
- контактно-бытовым;
- внутриутробным;
- гемоконтактным.
Острое воспаление возникает вследствие поражения печеночной паренхимы гепатотропными инфекционными возбудителями. При отсутствующем лечении переходит в хроническую форму, которая характеризуется структурными изменениями в печени.
Гепатиты с парентеральным путем передачи (Б и С) – наиболее серьезные патологии печени. Ежегодно в РФ насчитывается более 10 тыс. новых случаев заражения. Инфекция передается трансфузионно через кровь. Поэтому причиной инфицирования гепатитом С становятся:
- некачественная обработка инструментов;
- переливание препаратов крови, не прошедших проверку;
- несоблюдение гигиенических мероприятий;
- беспорядочная половая жизнь;
- совместное пользование принадлежностями для ухода (бритвы, маникюрные ножницы).
Факторы, повышающие риск заражения вирусной инфекцией типа С:
- полостные операции;
- многократное переливание крови;
- инвазивные диагностические процедуры;
- лечение зубов;
- аппаратная чистка крови;
- нанесение татуировок.
Гепатитом С заражено более 70% инъекционных наркоманов. У половины из них обнаруживаются коинфекции – ВИЧ и гепатит Б.
В своем течении инфекционный гепатит С проходит 5 периодов:
- инкубационный;
- преджелтушный;
- период разгара;
- постжелтушный;
- выздоровление.
В период инкубации симптоматика отсутствует. Первые признаки проявляются в преджелтушной фазе. Человек беспокоят:
- повышение температуры;
- отрыжка;
- вздутие живота;
- снижение аппетита;
- мышечная слабость;
- боли в суставах;
- высыпания на коже;
- напряженность брюшной стенки;
- умеренные боли в правом боку.
При отсутствии лечения массово гибнут гепатоциты, из-за чего клиническая картина пополняется новыми признаками:
- гепатомегалия (увеличение печени);
- обесцвечивание кала;
- кожный зуд;
- пожелтение кожи и слизистых;
- расстройство стула.
Если болезнь осложняется холестазом, возникают жалобы на горечь во рту, желтый налет на языке, спастические боли в правом боку, метеоризм, ранее насыщение. При подозрении на воспаление печени нужно записаться к врачу-гастроэнтерологу. Чтобы определить причину ухудшения самочувствия, он назначает инструментально-лабораторные исследования:
- ИФА. Для определения причины заболевания проводят серологический тест на антитела к возбудителю. Если в крови присутствуют специфические иммуноглобулины, в 70% случаев это указывает на заражение.
- ПЦР-диагностика. Для подтверждения результатов серологических тестов выявляют генетический материал возбудителя – РНК. Наличие частиц вируса свидетельствует об инфицировании.
- Печеночные пробы. Повышение уровня АЛТ в 2.7-8 раз – явный признак инфекционного поражения печеночной паренхимы.
- УЗИ органов брюшной полости. При воспалении отмечается увеличение печени, сужение внутреннего диаметра желчевыводящих протоков. Если инфекционная болезнь осложняется фиброзом, на это указывает неоднородность поверхности печени.
Чтобы отличить один тип заболевания от другого, обязательно выполняют специфические тесты – ПРЦ-исследование, ИФА. Для оценки состояния печени прибегают к УЗИ, МРТ, фибросканированию.
В зависимости от тяжести течения инфекционной патологии пациенты лечатся в стенах больницы или амбулаторно. Базисная терапия включает:
- Диету. Для поддержания функций гепатобилиарной системы придерживаются стола №5 по Певзнеру.
- Прием медикаментов. Этиотропное лечение проводится лекарствами, которые борются с инфекцией.
- Рациональные физические нагрузки. В периоды обострений соблюдают режим отдыха и работы, по максимуму сокращают физическую нагрузку.
Препараты для лечения инфекционных заболеваний печени:
- ингибиторы неструктурных белков ВГС (Софосбувир, Омбитасвир, Паритапревир, Даклинза) – препятствуют самокопированию Hepatitis C Virus, что ведет к уменьшению вирусной нагрузки;
- интерфероны (Интрон-А, Пегасис, Пегферон) – стимулируют организм на борьбу с вирусной инфекцией.
Чтобы купировать проявления инфекционной болезни, назначают симптоматические лекарства – холеспазмолитики, дезинтоксикационные средства, ферменты. Для ускорения регенерации паренхимы принимают гепатопротекторы, препараты с урсодезоксихолевой кислотой.
Гепатиты А и Е отличаются доброкачественным течением, поэтому в 99-100% случаев заканчиваются выздоровлением. Гепатит С – инфекция с парентеральным путем передачи, склонная к хронизации. Это повышает риск осложнений – жирового гепатоза, портальной гипертензии, цирроза или рака. Вероятность полного уничтожения возбудителя зависит от:
- возраста;
- реактивности организма;
- своевременности диагностики;
- грамотности терапии.
До необратимых изменений в паренхиме гепатит С хорошо поддается терапии лекарствами прямого антивирусного действия. Чтобы повысить шансы на выздоровление, обращайтесь к врачу при первых признаках инфекционного заболевания.
Читайте также:


