Вирус простого герпеса 1 и 2 типа во влагалище
Вагинальный герпес — это одно из проявлений локализации высыпаний генитального герпесвируса. Эта локализация достаточно болезненна в отличие от проявлений в других областях генитальной или около генитальной зоны. Ниже мы рассмотрим, как лечить вагинальный герпес, его симптомы и пути заражения.

Причины вагинального герпеса и возбудитель инфекции
Возбудителем вагинального герпеса является ВПГ (вирус простого герпеса) или как его ещё называют герпес симплекс (herpes simplex). Вагинальный герпес — это локализация генитального герпеса в области влагалища. То есть, все причины и пути передачи, включая возбудитель, относятся к генитальному герпесу, но с зоной поражения во влагалище.
Чаще всего первичное инфицирование происходит через попадание ВПГ 1 типа в организм в раннем возрасте, а затем начинаются рецидивы заболевания, включая высыпания на половых органах. При частых рецидивах вируса простого герпеса диагностируется ВПГ 2 типа. Первый и второй типы имеют различия, в первую очередь, не в разной локализации, а в частоте рецидивов. И необходимо понимать, что любой тип герпеса симплекса может высыпаться практически на любом участке кожного покрова по всему телу.
Многие спрашивают — почему говорят, что генитальный или вагинальный герпес обычно передаётся через половые контакты? Дело в том, что чаще всего это не первичная передача вируса от партнёра к партнёру, а возможность активировать вирус у человека, который не испытывает проблем с рецидивами герпетической инфекции. То есть, если человек, который жил без проблем вступил в незащищённый половой контакт с человеком, у которого проявляются рецидивы ВПГ в области гениталий, то вероятность того что у первого тоже будет рецидив велик.
А теперь давайте рассмотрим пути передачи вируса при первичном заражении, в случае если девушка ещё не является носителем, или если она таковой является носителем вируса, то при каких половых контакта может произойти рецидив заболевания в виде вагинального герпеса:
- при прямом вагинальном сексе с носителем ВПГ, если он не до конца подавлен у носителя или присутствует рецидив;
- при анальном сексе с носителем с теми же параметрами активности вируса, после чего высыпания могут перейти как на ягодицы, так и во влагалище;
- при оральном сексе с носителем вируса, если у партнёра присутствует рецидив в виде высыпаний ВПГ на губах или во рту в виде герпетического стоматита.
Именно поэтому необходимо вести защищённые половые связи или простить партнёра провериться на активность вируса в организме. Поскольку у партнёра не всегда могут быть видимые симптомы при активности вируса.
Симптомы вагинального герпеса
Симптомы вагинального герпеса имеют чёткие временные границы, разделим эти границы на стадии для того, чтобы было легче диагностировать заболевание:
- Продромальная стадия. Эта стадия находится между инкубационным периодом и самим заболеванием и длится в течение нескольких суток. При продромальной стадии наблюдается высокая температура, на некоторых участках кожи в области бёдер и ягодиц ощущается онемение, а также болезнь сопровождается общей слабостью организма и мигренью.
- Стадия сыпи. После продромальной стадии начинают образовываться высыпания во влагалище. В отличие от предыдущей стадии, где заболевание можно спутать с другими болезнями признаки вагинального герпеса в виде сыпи дают серьёзные основания полагать на герпетическую инфекцию. Изначально появляется зуд и небольшое жжение в области влагалища, через несколько часов после этого образуется небольшая сыпь. Часто симптомы сыпи выходят на наружные половые органы.
- Стадия пузырьковой эрозии. При этой стадии начинаются настоящие мучения, поскольку сыпь начинает увеличиваться и образовывать пузырьки, которые впоследствии лопаются и болят. Несмотря на это они довольно быстро заживают.
- Стадия образования корок. Когда пузырьки подсыхают, они начинают заживать. Для того чтобы быстрее вылечить образования, организм покрывает язвы корками. Это тоже довольно болезненная стадия, поскольку одни пузырьки подсыхают, а другие только образовываются и снова лопаются.
- Стадия заживления. При заживлении корки полностью сходят и затягиваются новой кожей, после того как симптомы сыпи полностью проходят и наступает заживление.
Важно знать, что вагинальный герпес может и не давать симптоматики. Обычно это происходит при рецидивах заболевания. В этот момент женщина всё равно является активным переносчиком инфекции и при половых связях будет передавать вирус партнёру.
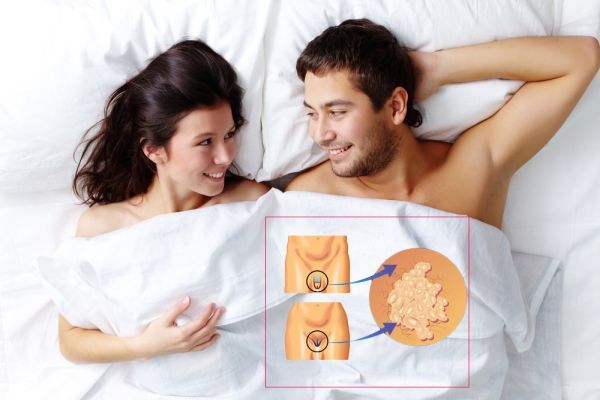
Как выглядит вагинальный герпес
На фото под № 1 можно рассмотреть, как выглядит вагинальный герпес, а на фото под № 2 показана сыпь вируса простого герпеса в увеличенном размере, чтобы было легче ориентироваться в герпетических высыпаниях.
Лечение
Лечение вагинального герпеса проводится комплексно с помощью противовирусных средств, вагинальных свечей, иммуномодуляторов, антисептиков и обезболивающих. Разберём подробнее эти препараты:
- Антисептические средства. В данном случае применяются антисептики, которые специально предназначены для слизистых оболочек. Они будут подсушивать пузырьковые высыпания и помогать им заживать. Обычно применяются антисептики в виде Декасан или Бетадин.
- Противовирусные средства. Из противовирусных применяются стандартные препараты против герпеса, такие как Ацикловир и Зовиракс, а также другие противогерпетические препараты. Их необходимо применять не только в виде мазей или таблеток, но и в виде суппозиториев. Они непосредственно борются с вирусом.
- Вагинальные свечи. Из вагинальных свечей стоит выделить следующие — Гексикон, Панавир и Генферон, но на рынке существуют и другие. Свечи очень эффективны при лечении вагинального герпеса из-за особенности максимально близкого контакта с зоной поражения.
- Обезболивающие. Эти препараты назначаются для снятия болевых симптомов если они присутствуют в острой форме. Из обезболивающих средств можно выделить Нимесил и Кетанов.
- Иммуностимулирующие средства. Для поддержания иммунной системы, особенно в сезонные периоды обострения герпеса, назначаются иммуностимуляторы типа Виферон, Имудон или Иммунал.
Несмотря на то что многие часто самостоятельно покупают средства вроде Ацикловира против герпетической инфекции, как правило, на губах, при вагинальном или генитальном герпесе не стоит покупать и использовать лекарства, которые были подобраны без осмотра у гинеколога.
Вагинальный герпес при беременности
Опасность вагинального герпеса при беременности обуславливается первичным заражением. Это может дать серьёзные последствия на развитие плода. Поскольку вирус способен проникать через плаценту, а у беременной нет антител к герпесвирусу чтобы ему этого не позволить.
Если же вагинальный герпес у женщины во время беременности не вызвало заражение плода, то лучше делать кесарево сечение, ведь при рождении ребёнка естественным путём, он может заразиться через родовые пути. Генитальный герпес при беременности может дать большое количество осложнений на плод.
Подводя итоги, стоит заметить, что при вагинальном герпесе к лечению лучше подходить после посещения гинеколога, а лучше венеролога. Стоит напомнить о том, что лучше не рисковать и предохраняться при половых контактах, даже если у вас уже были ранее проявления заболевания. Это необходимо чтобы исключить рецидивы. А при новых отношениях необходимо вместе с партнёром проверяться на наличие и активность вируса.
Герпес во влагалище обнаруживается у многих женщин. Это заболевание, которое передается половым путем (ЗППП) и вызывается вирусом. Проявляется в виде высыпаний и локализуется на наружных и внутренних половых органах. Другие названия — генитальный или половой герпес. Инфекция большую часть времени протекает бессимптомно и диагностируется на фоне проявленных признаков. Своевременному выявлению вагинального герпеса препятствует психологический барьер: женщина отрицает возможность наличия ЗППП в организме.
Заболевание не нарушает нормальное функционирование организма, вирус не влияет на работу внутренних органов и систем. Опасность влагалищного герпеса возникает только при беременности и определенных условиях. Все женщины при планировании или ожидании ребенка в обязательном порядке проходят обследование на выявление возбудителя.
Особенности возбудителя, пути передачи инфекции
Причина герпеса на вагине — это внедрение в слизистую оболочку вируса простого герпеса 2 типа (ВПГ 2). После попадания в организм, микроб перемещается в нервные клетки — постоянное место локализации. При ослабленном иммунитете он начинает активную репликацию (копирование) внутри нейрона.
Инфекция передается между партнерами исключительно половым путем (вагинально или анально) во время интимного контакта.
Заражение происходит независимо от того, есть проявленные симптомы, или заболевание протекает в скрытой форме. Болезнь может проявиться у женщины не сразу. Фактор, провоцирующий развитие симптомов — стойкое снижение защитных сил иммунной системы.
При типичных (не латентных) формах болезни инкубационный период (время от заражения до проявления первых признаков) длится от 2 дней до 2 недель.
По статистике ВОЗ только 15-20% женщин знают о том, что они заражены герпес вирусом второго типа.

Важно! Современная медицина и фармацевтика не знает способов уничтожения вирусов внутри клетки. Поэтому возбудитель навсегда остается в организме. При нормальном физиологическом состоянии иммунитета болезнь не проявляется и не влияет на качество жизни.
Факторы, способствующие активизации вирусов у взрослых:
- хронические заболевания внутренних органов в период обострения;
- длительное медикаментозное лечение;
- проведение курса химиотерапии;
- беспорядочная половая жизнь и частая смена сексуальных партнеров.
Как проявляется инфекция
Клиническая картина заболевания у каждой женщины может отличаться по общему течению. Существуют симптомы вагинального герпеса, которые характерны при любом течении болезни.
Основной отличительный признак — высыпания на коже в области промежности и слизистой влагалища. Как выглядит сыпь? Образования представляют собой пузырьки, наполненные серозной жидкостью (прозрачная сывороточная субстанция с желтоватым оттенком).

Этапы появления, прогрессирования и завершения герпетической сыпи:
- появление пятна со слабой гиперемией;
- припухлость и отечность пораженного участка эпителия;
- формирование пузырька;
- помутнение жидкости внутри высыпаний;
- разрыв оболочки и выход экссудата;
- образование струпа;
- эпителизация раневой поверхности.
Элементы высыпания могут быть единичными и множественными. Они имеют четкое место расположения — половые губы, лобок, область вокруг ануса, влагалище. При осложненных формах высыпания могут распространяться на шейку матки и дальше к придаткам по восходящим путям. Образования сопровождаются зудом разной интенсивности, болезненными ощущениями и дискомфортом.
Вирус может поражать слизистые мочевыводящей системы. Крайне редко при заболеваниях иммунной системы (ВИЧ) у женщины может развиться герпетическая экзема — множественные волдыри красного цвета, которые сливаются и образуют одно пятно. Пораженный участок сильно зудит и чешется.
Симптомы общего характера при вагинальном герпесе:
- повышение температуры тела до субфебрильных значений (37,5°C);
- мышечные и суставные боли;
- снижение физической активности, упадок сил;
- болезненность во время мочеиспускания;
- при осложненных формах — увеличение близлежащих региональных лимфатических узлов (паховых).
Если герпес проявился на фоне обострения хронической патологии, то у больной может подняться температура тела до 38-39°C, участиться мочеиспускания.
Так как вирус паразитирует в условиях сниженных местных и общих защитных сил, то у женщины на слизистых половых органов активизируется условно-патогенная микрофлора. Интенсивно развивается грибковая инфекция во влагалище. Появляются обильные творожные выделения белого цвета.
Опасность вируса у беременных
Вагинальная герпетическая инфекция при беременности таит опасные подводные камни. В период вынашивания ребенка защитная система женщины ослабленная, организм более подвержен влиянию внешних и внутренних негативных факторов. Это может вызвать вирусную активность и спровоцировать образование сыпи.
Если женщина ранее болела герпесом, то в ее крови образовались антитела и выработался иммунитет к ВПГ 2>. Если болезнь проявится у беременной, то лимфоциты создадут мощный щит и предотвратят инфицирование плода. В этом случае заболевание не представляет опасность для нормального внутриутробного развития ребенка.

Важно! Если организм женщины стерильный относительно ВПГ 2>, то плод в случае инфицирования не защищен. Это уже серьезная ситуация, так как первичный герпес при беременности беспрепятственно проникает через плаценту и вызывает тяжелые пороки развития плода, часто несовместимые с жизнью. Смертность новорожденных младенцев превышает 80%.
Заражение вирусом в первом триместре может спровоцировать самопроизвольный аборт или развития тяжелых физических пороков плода. Во 2 и 3 триместре при беременности задерживается рост и развитие ребенка. Дети рождаются маловесные и с патологическими отклонениями — аномалии органов зрения и слуха, пороки сердца.
При первых предвестниках болезни необходимо срочно сообщить об этом гинекологу для назначения адекватного лечения. Так у женщины появляются все шансы на благополучный исход родов и рождение здорового малыша.
Последствия герпеса при беременности для самой женщины носят отдаленный характер. В будущем может диагностироваться бесплодие, злокачественные новообразования молочных желез.
Диагностика заболевания
Перед тем, как лечить вагинальный герпес, тщательно собирают анамнез. Если больная жалуется на явные проявления болезни — высыпания, зуд, жжение кожи, дискомфорт в области промежности, то проводят гинекологический осмотр. Первичное инфицирование протекает в более тяжелой форме, последующие проявления вагинального герпеса доставляют меньше неприятностей женщине.

При наличии сыпи назначают лабораторное исследование содержимого пузырьков. Мазок для посева культуры берут только в течение 2 суток после образования высыпаний. Результаты анализов готовы не ранее, чем через 7 дней. Преимущество методики — абсолютная точность при определении типа вируса. Недостаток — высокий процент ложноположительных заключений, особенно при рецидивах заболевания.
Такие анализы назначают при латентной форме заболевания или для выявления носительства инфекции. Цель исследования — определение антител к ВПГ 2 , которые вырабатываются лимфоцитами и находятся в крови.
Виды исследования крови, которые дают максимально точные результаты:
- Biokit — быстрый экспресс-тест на вирус герпеса. Результат голов через 10 минут.
- Тест HerpeSelec — взятая кровь отправляется в лабораторию.
- Western-Blot — дорогостоящий анализ, так как позволяет с точностью определить тип вируса и избежать ложной интерпретации результатов исследований.
- Тест ELISA от CAPTIA для определения иммуноглобулина IgG, выполняется в лабораторных условиях.
Из серологических методов для определения вируса полового герпеса применяют ПЦР (полимеразная цепная реакция). Метод обладает высокой чувствительностью и без затруднений определяет микроорганизм. Недостаток исследования — недоступность широким массам из-за дороговизны.
Принципы лечения инфекции
Лечение вагинального герпеса назначают только при проявленных признаках заболевания. Оно симптоматическое и направленно на уменьшение выраженности проявлений болезни. Полностью вылечить герпетическое поражение влагалища нельзя. Но можно значительно продлить период ремиссии.
Прежде чем лечить, оценивают масштабы высыпаний и общее самочувствие пациентки. Симптоматическая терапия при герпесе бывает местная и общая.
Противовирусное лечение заключается в использовании мазей и таблеток для уменьшения зуда и высыпаний. Оно способствуют быстрому заживлению:
- Ацикловир — 5% крем. Сыпь обрабатывают 5 раз в сутки, курс лечения от 5 до 10 дней, по показаниям.
- Зоверакс — крем для местного применения. Наносят на пораженную кожу каждые 4 часа. Используют от 4 до 10 дней.
- Пенцикловир — крем для наружного использования, наносят каждые 2 часа, кроме периода ночного сна. Курс лечения 4 дня.
- Валацикловир — таблетки для приема внутрь. Назначают по 1 таб. утром и вечеров на протяжении 7 дней.
- Фамцикловир — таблетки, покрытые оболочкой для перорального приема с дозировкой по 125, 250 и 500 мг. Назначают по 500 мг однократно 2 раза в сутки. Терапевтический курс — 7 дней.
Любые медикаментозные средства для лечения женщин во время беременности назначаются только лечащим врачом. Категорически запрещено самостоятельное использование любых препаратов, даже мазей местного применения.
Чтобы заболевание перевести в скрытую форму носительства, необходимо укрепить защитные силы организма. Для этого пациентам назначают средства для коррекции иммунитета:

- Ридостин — стимулирует выработку интерферона. Аналоги — Амиксин, Полудан, Виферон, Неовир.
- Полиоксидоний — химический препарат с иммуномодулирующим и дезинтоксикационным действием.
- Галавит — активизирует защитные функции организма, уменьшает воспалительные процессы.
В обязательном порядке женщинам назначают витаминотерапию. По показаниям — противогрибковые, жаропонижающие, седативные препараты.
Лечение при вагинальном герпесе — это эпизодический процесс. На дальнейший ход заболевания оно не влияет. Если правильно лечить герпес, то вероятность рецидивов заметно сокращается. Факторы, которые влияют на качество терапии:
- эмоциональное и психологическое состояние женщины;
- частые рецидивы и обострения инфекции;
- нервные стрессы (экзамены, проверки на работе);
- резкая смена обстановки (отпуск).
Профилактические меры
Профилактика герпесной инфекции бывает специфическая (лекарственная) и неспецифическая.
Медикаментозное предотвращение заражения предусматривает применение фармакологических препаратов: Фарматекс, Мирамистин, Хлоргексидин, Бетадин, Контрацептин, Патентекс Овал.
Профилактические меры личного характера:
- исключение случайных связей и незащищенного секса;
- своевременное лечение хронических патологических очагов в организме;
- комплексное и регулярное укрепление иммунитета;
- отказ от вредных привычек;
- соблюдение правил личной гигиены.
При частых рецидивах можно проходить профилактическое лечение раз в год, при этом повторные случаи инфекции сокращаются на 75-80%.
Беременные женщины должны избегать мест большого скопления людей (транспорт, общественные мероприятия, большие супермаркеты), бережно относиться к своему здоровью в холодное время года.
Генитальный герпес встречается у представителей обоих полов. У женщин инфекционное заболевание поражает слизистую оболочку влагалища и шейку матки.

Симптомы
Возбудителем болезни является герпесвирус 2 типа (генитальный). К главным признакам герпеса относятся:
- Высыпания. Герпетическая сыпь выглядит как пузырьки с жидкостью (везикулы), расположенные внутри влагалища. Сыпь также может находиться в области анального отверстия и у входа в вагину.
- Боли внизу живота, болезненное мочеиспускание.
- Мутные выделения из влагалища.
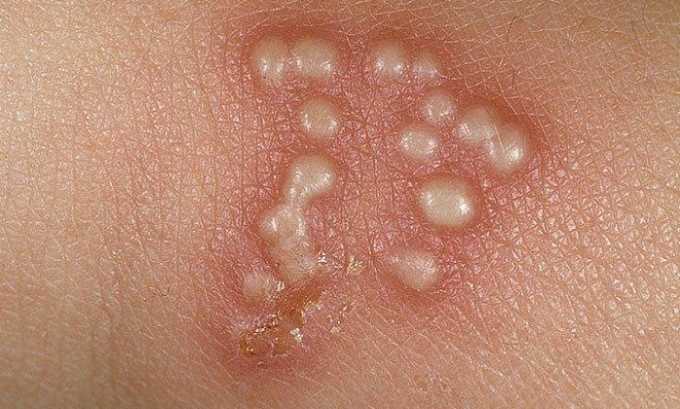
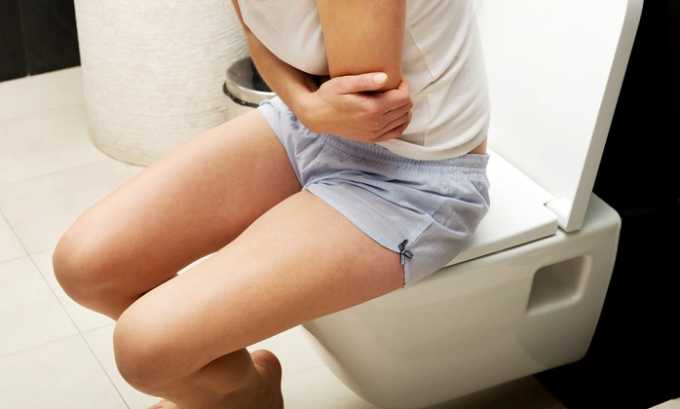



При первичном инфицировании у пациентки поднимается температура, появляются головные боли, сонливость и усталость. Выделяют 3 формы течения заболевания:
- Стихающее. После каждого рецидива период ремиссии становится дольше. Постепенно симптомы полностью исчезают.
- Монотонное. Рецидивы происходят часто и с одинаковой периодичностью (например, перед менструацией).
- Аритмичное. Промежутки между рецидивами будут различными. При этом чем более длинной будет ремиссия, тем лучше будут выражены симптомы болезни в период рецидива.

Причины
В большинстве случаев герпес во влагалище возникает после незащищенного полового контакта с партнером, который является носителем вируса. Обнаружить у себя признаки болезни могут люди, имеющие нескольких половых партнеров и не использующие презерватив.
Причиной первичного заражения могут стать некоторые способы контрацепции — внутриматочные спирали, вагинальные колпачки и т. д. Возможно самоинфицирование, при котором пациентка переносит вирус с зараженных участков тела на интимные места. В более редких случаях возбудитель болезни попадает в организм бытовым путем.

Как лечить
Вылечить герпес полностью невозможно. Вирус навсегда остается в нервных волокнах тела носителя. Лечение различных форм заболевания направлено на подавление активности возбудителя. В пассивном состоянии вирус представляет меньшую опасность для носителя и окружающих его людей.
Вагинальный герпес не требует госпитализации пациентки. Лечиться можно амбулаторно.
Предварительный диагноз может быть поставлен после осмотра влагалища и шейки матки. Для уточнения диагноза врач назначает лабораторные исследования: иммуно-ферментный анализ, культуральный метод и т. д (подробнее тут).
Специфическая терапия предполагает использование противовирусных лекарств. Пациентке назначают мазь, суппозитории (свечи), спреи, таблетки для устранения высыпаний. Симптоматическое лечение направлено на ликвидацию признаков заболевания. Женщине прописывают антигистаминные препараты для снятия зуда, анальгетики для устранения болевых ощущений и антисептики, останавливающие распространение инфекции.
С помощью нетрадиционной медицины можно избавиться от внешних проявлений заболевания и укрепить иммунитет лекарственными средствами, созданными на основе натуральных компонентов. Чаще всего народные рецепты предлагают лечить генитальный герпес при помощи травяных ванночек.

Чтобы не допустить заражения, необходимо:
- Соблюдать правила личной гигиены. Желательно принимать душ не реже 1 раза в день, во время менструации — до 3 раз в сутки. Недопустимо использовать чужие средства гигиены и нижнее белье.
- Укреплять иммунитет. Инфицированию более подвержены люди с ослабленной иммунной системой. Необходимо вести здоровый образ жизни, отказаться от вредных привычек, придерживаться правильного питания, принимать витамины по назначению врача. Благотворно влияют на организм занятия спортом. Инфицированным укрепление иммунитета поможет избежать рецидивов заболевания.
- Использовать средства барьерной контрацепции. Стоит отказаться от секса с несколькими партнерами и избегать случайных половых связей.
Осложнения
Частые рецидивы герпеса и отсутствие лечения ведут к возникновению эндометрита, герпетического цистита и других заболеваний мочеполовой системы.
Особую опасность для женщины болезнь представляет во время беременности. Герпес часто становится причиной преждевременных родов и выкидышей. Существует риск развития неонатального герпеса. Ребенок рождается инфицированным, ослабленным или с различными патологиями.
В 1946 году были впервые описаны симптомы герпеса влагалища у трех пациенток.
Они заразились этим заболеванием от своих половых партнеров.
Отмечались поверхностные эрозии в зоне малых половых губ.
Была поражена и слизистая влагалища.
Эрозии были покрыты желто-серой пленкой.
Они заживали без рубцевания.
В одном из трех описанных случаев произошел рецидив.
Его симптомы были значительно слабее.
Позднее, в 1968 году, было доказано, что генитальный герпес во влагалище может распространиться на шейку матки.
Были описаны случаи тяжелого некротического цервицита.
Диагноз ставился на основании клинической и цитологической картины.
Позднее появились серологические исследования.
Сегодня они находят ограниченное применение, так как эта группа анализов не всегда дает достоверные результаты.
Сегодня при выявлении подозрительных симптомов врач сразу же назначает ПЦР на герпетическую инфекцию.
Поэтому с установлением диагноза больше нет проблем.
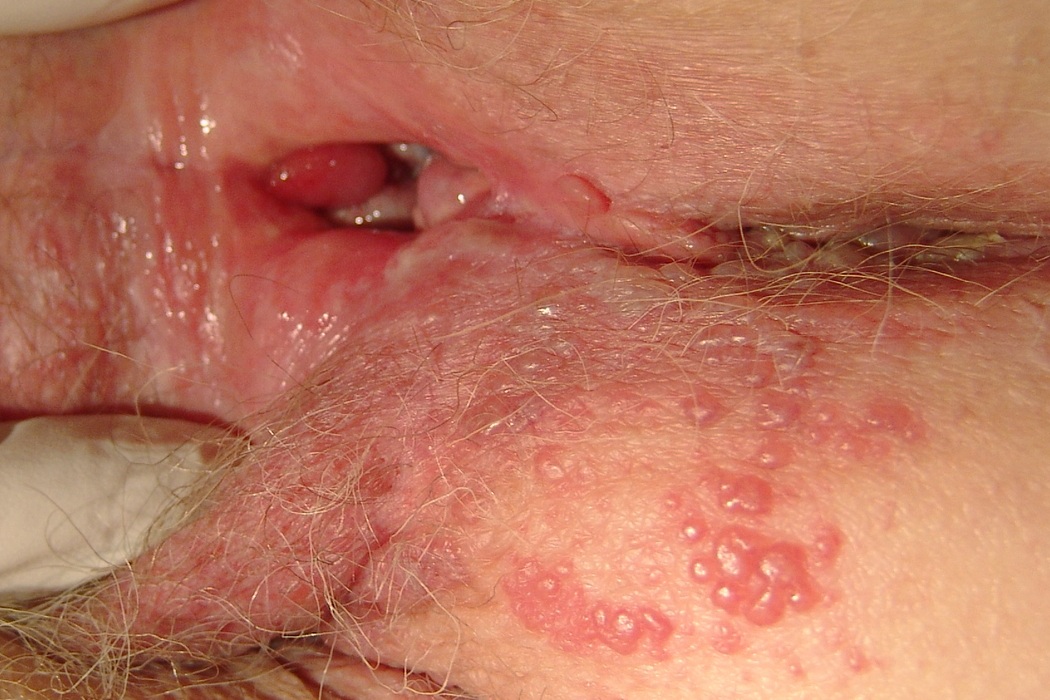
Как происходит заражение герпесом во влагалище
Герпес во влагалище появляется в результате заражения герпетической инфекцией.
Она передается при половом акте.
70% случаев патологии обусловлены 2 типом герпеса, 30% случаев – первым (тем, который обычно вызывает появление пузырьков на губах).
У женщины риск заразиться выше, чем у мужчины.
Если супруг является носителем вируса, то риск заражения женщины в течение 1 года составляет 25%.
В то время как мужчины инфицируются от своей супруги лишь с вероятностью 5% за этот же период.
К вирусам герпеса наблюдается перекрестный иммунитет.
Если женщина уже страдает лабиальным герпесом, то риск заражения генитальным снижается на 15%.
Инкубационный период инфекции длится в среднем 6 дней.
Патология имеет высокую распространённость.
Заражены около 25% всех людей.
Они являются носителями генитального герпеса, хотя не всегда страдают от его симптомов.
Среди женщин нетрадиционной сексуальной ориентации частота носительства выше – 45%.
Среди тех, кто практикует проституцию, герпетическая инфекция влагалища и вульвы обнаруживается в 75% случаев.
Как выглядит герпес во влагалище
В зоне вульвы и влагалища появляются отдельные или расположенные группами везикулы.
Они расположены на покрасневших участках кожи и слизистой.
В дальнейшем эти воспалительные элементы исчезнут.
Но в случае рецидива могут появляться на том же месте.
Наблюдается увеличение размеров ближайших лимфатических узлов.
Везикулы имеют тенденцию превращаться в эрозии.
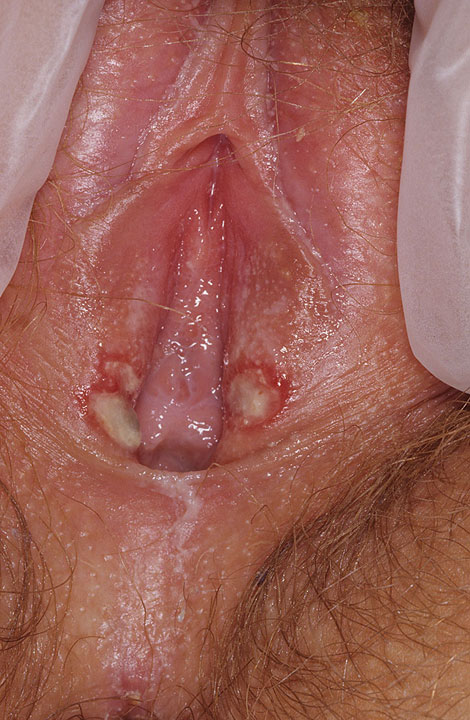
Они могут быть покрыты налетом.
Содержимое везикул (пузырьков) очень заразно.
При попадании на рядом расположенные ткани они тоже воспаляются.
Поэтому при герпесе внутри влагалища часто наблюдаются воспалительные элементы, расположенные симметрично на противоположных стенках.
Инфекция передается и другому человеку.
При попадании содержимого везикул на гениталии реципиента риск заражения очень высокий.
Герпес во влагалище сопровождается повышением температуры тела в 60% случаев.
Пузырьки появляются у 90% пациенток.
Экссудация характерна для 67% больных.
У 80% женщин герпес возле влагалища рецидивирует минимум 1 раз в течение жизни.
Лимфаденопатия при герпетической инфекции наблюдается сравнительно нечасто – в 20% случаев.
Симптомы зависят от типа герпеса, который вызвал патологию.
Это может быть 1 или 2 тип герпеса во влагалище.
При втором типе патология часто протекает тяжелее.
Чаще появляются эрозии и отмечается гиперемия у основания пузырьков.
С большей вероятностью возникает воспалительное поражение уретры.
Частые жалобы пациенток, помимо высыпаний:
- бессонница
- нервозность
- недомогание
- головная боль
Герпес во влагалище: течение острой фазы заболевания
Начинается патология с продромального периода.
Появляется жжение и покалывание в тех местах, где в дальнейшем сформируется сыпь.
Пораженное место краснеет, припухает.
Через сутки появляется группа небольших пузырьков.
Они имеют диаметр 2-3 мм.
Изначально содержимое в них прозрачное.

Со временем оно мутнеет.
Может становиться гнойным.
Ещё через несколько дней везикулы спадаются.
Они засыхают, образуя тонкие корочки.
После них остается гиперпигментация или покраснение.
Оно быстро проходит.
Часто у женщин появляется одновременно герпес на входе во влагалище, в зоне вульвы и клитора, на слизистой вагины и шейки матки.
При расположении пузырьков на влажных участках слизистой они часто лопаются.
Они имеют размеры 0,5-5 см в диаметре.
Глубокими никогда не бывают.
Поэтому рубцов не оставляют.
Такие эрозии не кровоточат.
Они не проникают в ткани более чем на 1 мм.
Исключение составляют случаи, когда присоединяется бактериальная инфекция.
Часто эрозии бывают болезненными.
На осмотре врач может выявлять отечность малых половых губ или слизистой влагалища.
Рецидивы герпеса во влагалище
Перечисленные симптомы развиваются обычно при первичном инфицировании.
Но в дальнейшем возможны рецидивы.
Однажды проникнув в организм, герпес остается здесь навсегда.
Спровоцировать очередное обострение могут:
- снижение иммунитета
- беременность
- переохлаждение
- интоксикация
- тяжелая болезнь
Часто герпес обостряется после заражения пациентки другой половой инфекцией, например, гонореей.
Симптомы в целом такие же.
Но выражены они слабее.
Обычно везикул меньше, они быстрее исчезают.
Не увеличиваются лимфатические узлы.
Нет высокой температуры тела, хотя возможен субфебрилитет.
Герпес влагалища: клиническое течение патологии и прогноз
Герпес влагалища нельзя вылечить полностью.
Но она часто протекает без симптомов.
В первый год после инфицирования обострение возникает у 65% заразившихся.
В дальнейшем у 25% женщин рецидивы будут возникать с частотой 1 раз в год или реже.
Больше 1 раза в год, но не чаще 1 раза в месяц герпес влагалища обостряется у 13% больных.
У 2% пациенток рецидивы происходят чаще 1 раза в месяц.
По тяжести симптомов, возникающих при первичном инфицировании, можно спрогнозировать дальнейшее течение заболевания.
Если признаки были слабо выраженными, без температуры, с минимальным количеством пузырьков, рецидивы будут редкими.
Возможно, герпес влагалища вообще не будет обостряться.
Если патология изначально протекала тяжело, со значительным повышением температуры тела, большим количеством везикул, формированием крупных эрозий, это негативный прогностический признак.
С высокой вероятностью обострения будут частыми и тяжелыми.
Осложнения герпеса во влагалище
У женщин герпес во влагалище может распространяться и на другие органы.
Иногда герпес вызывает воспаление цервикса, матки и придатков.
Риск зависит от:
- вирулентности штамма вируса
- состояния иммунитета
- длительности протекания герпеса влагалища
- выраженности воспаления
При воспалении придатков отмечаются ноющие боли в нижней части живота.
Поражение может быть как одно, так и двухсторонним.
Количество пораженных герпесом органов влияет на выбор схемы терапии.
Различают три степени тяжести герпеса у женщин:
- – поражена только кожа вблизи влагалища.
- – воспаление достигло влагалища.
Может также быть поражен мочеиспускательный канал и шейка матки.
- – патология распространилась на мочевой пузырь, матку, придатки.
Установлено, что герпес повышает риск развития цервикального рака.
Это показывает статистика.
У женщин, зараженных герпетической инфекцией, злокачественные новообразования выявляются чаще.
Герпес во влагалище при беременности
Очень опасен герпес для беременных.
Патология увеличивает риск самопроизвольного аборта.
Возможно инфицирование плода внутриутробно и преждевременные роды.
Иногда происходит задержка развития плода.
Тяжелыми могут быть проявления герпетической инфекции у новорожденных.
У них на 2-3 недели жизни поражаются кожа, глаза, ротовая полость.
В наиболее неблагоприятных случаях возникают энцефалиты или воспаляются внутренние органы.
Для предотвращения заражения плода требуется профилактическая терапия.
Её назначают в последние 4 недели перед родами.

Показания:
- высокая частота рецидивов до беременности – от 6 в год
- инфицирование во время беременности
- хотя бы одно обострение в период беременности
Если первичное заражение или рецидив произошли после 34 недели, это показание к кесареву сечению.
Потому что риск инфицирования без медикаментозной профилактики достигает 50%.
Но он не предотвращает заражение на 100%.
Поэтому новорожденные получают терапию ацикловиром, вне зависимости от имеющихся у них проявлений герпетической инфекции.
Им назначают этот препарат в дозе 30-60 мг в сутки.
Курс длится от 10 дней до 3 недель.
Лечение герпеса во влагалище
Для подавления вируса герпеса существуют специфические противовирусные препараты.
Назначаются лекарственные средства из группы ациклических нуклеозидов.
Вирусы восприимчивы к нему в большинстве случаев.
Устойчивость наблюдается лишь у 3% штаммов вируса простого герпеса.
Чем раньше начато лечение, тем лучше результаты.
Симптомы проходят быстрее.
Тяжесть обострения ниже.
Но при этом ацикловир не влияет на течение болезни в долгосрочной перспективе.
Отдаленных результатов терапии нет.
Если сегодня вы пролечились ацикловиром, это не значит, что через несколько месяцев обострение будет менее выраженным.
Оно действительно может протекать легче, но только в том случае, если вы снова будет принимать ацикловир.
Другие препараты этой группы:

Они имеют такую же эффективность.
И даже обладают преимуществами: биодоступность и продолжительность действия у них выше.
Супрессивная терапия при герпесе влагалища
Супрессивная терапия показана пациентам, которые страдают от частых и тяжелых обострений.
В этом случае целесообразно принимать препараты постоянно.
Назначают обычно валацикловир.
Его принимают по 0,5 г, 1 раз в сутки.
Супрессивная терапия продолжается обычно от 2 до 5 лет.
Её могут продолжить и на более длительный срок.
Например, при герпесе влагалища на фоне ВИЧ-инфекции.
Если же супрессивную терапию отменяют, наблюдаются отсроченные положительные результаты такого лечения.
При длительном использовании препарата вирусная нагрузка уменьшается, обострения становится более редкими и менее тяжелыми.
Супрессивная терапия также позволяет сделать человека незаразным.
Это важно в ситуациях, когда постоянный половой партнер ещё не инфицирован.
При постоянной супрессивной терапии во время полового акта можно не пользоваться презервативом вне периода обострений.
Но по-прежнему нельзя вести интимную жизнь в то время, когда во влагалище имеются высыпания.
Супрессивная терапия может быть ситуационной.
Её назначают не постоянно, а только в те периоды, когда наблюдается высокий риск обострения заболевания.
Например, на фоне тяжелой болезни, при заражении сопутствующими ЗППП или после перенесенной хирургической операции.
После окончания критического периода терапию отменяют.
Возможно также профилактическое эпизодическое лечение при нерегулярной половой жизни.
Если у женщины нет постоянных половых контактов, то для снижения риска заражения партнера валацикловир можно начать принимать за 3 дня до полового акта.

В этом случае отмечается снижение вирусовыделения не менее чем в 100 раз.
Поэтому риск инфицирования значительно снижается.
После полового контакта можно прекращать терапию, вплоть до следующего раза.
Для поддерживающего лечения также используются иммуномодуляторы.
Контроль излеченности герпеса во влагалище
После специфического лечения проводится оценка клинических симптомов.
Лабораторный контроль не требуется.
Потому что герпетическую инфекцию излечить нельзя.
В случае назначения супрессивной терапии результаты её тоже оценивают клинически.
После отмены поддерживающего лечения о его эффективности судят по двум рецидивам.
Оценивают, через какие промежутки времени они произошли, насколько выраженными были симптомы.
По итогам контроля может быть принято решение о возобновлении супрессивной терапии.
Зачем нужна вакцина при герпесе во влагалище
Вакцинацию назначают не с профилактической, а с лечебной целью.
Она показана пациентам с высокой частотой рецидивов герпетической инфекции.
Применяется вакцинация только в период ремиссии.
Используется препарат Витагерпавак.
Первая доза назначается через 10 дней после затухания симптомов.
Его вводят внутрикожно в предплечье.
Всего необходимо сделать 5 уколов.
Инъекции выполняются через каждые 7 дней.
Исключение составляют женщины с очень частыми рецидивами герпеса влагалища.
Если болезнь обостряется чаще, чем 1 раз в месяц, введение препарата выполняют с интервалами в 10 дней.
После завершения курса вакцинации следует перерыв на 6 месяцев.
После этого курс повторяют.
Вакцина от герпеса безопасна, так как содержит инактивированный (неживой) вирус.
При этом сохраняются его антигены, что провоцирует иммунную реакцию организма.
Побочных эффектов обычно нет.
Если они есть, то быстро проходят и не доставляют значительного дискомфорта.
Может наблюдаться болезненность и покраснение в месте укола.
Возможно повышение температуры тела в первые сутки.
Противопоказания к введению вакцины:
- острый герпес
- любые другие острые инфекции
- тяжелые соматические заболевания
- рак
- беременность
В день вакцинации и в течение 2-3 дней после неё нельзя употреблять алкоголь.
Ведение половых партнеров при герпесе во влагалище
Половые партнеры не подлежат обязательному лечению.
Но их необходимо обследовать.
Если инфекция выявлена, терапию назначают только в случае клинических проявлений заболевания.
Если инфекция не выявлена:
- партнера информируют о том, что он может заразиться
- рекомендуют безопасный секс с презервативом
Назначенная женщине супрессивная терапия помогает избежать заражения партнера.
Герпес во влагалище: куда обратиться
Для диагностики и лечения герпеса влагалища вы можете обратиться в нашу клинику.

Здесь ведут прием опытные дерматовенерологи и гинекологи.
Они осмотрят вас, проведут дифференциальную диагностику герпеса с другими патологиями.
Затем назначат анализы для подтверждения диагноза.
Обязательно проводятся исследования на сопутствующие инфекции, потому что при герпесе они выявляются очень часто.
Затем подбирается лечение.
Оно направлено на быстрое устранение симптомов заболевания.
В дальнейшем мы подбираем терапию, чтобы предотвратить рецидивы герпеса и уменьшить риск заражения полового партнера.
При появлении герпеса во влагалище обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Читайте также:


