Вирус прыщи на ладонях
Откуда берутся прыщики на ладонях? Такие высыпания, локализующиеся на внутренней стороне кисти, пациентами переносятся тяжело из-за постоянного жжения и зуда. Прыщики могут быть совершенно безобидными или быть симптомом серьезных отклонений в организме. Попробуем разобраться, что провоцирует образование мелких пузырьков на ладонях и как избавиться от этого симптома.
Чтобы вылечить заболевание, необходимо разгадать его причину. Прежде чем бежать, сломя голову, в аптеку за мазями или кремами от маленьких прыщиков на ладонях, необходимо выяснить, что же спровоцировало их появление, поэтому без помощи профессионального дерматолога вряд ли удастся обойтись.
Существует ряд конкретных причин, по которым на внутренней стороне ладони формируются мелкие пузырчатые образования. Каждой из них стоит уделить особое внимание.
Повышенная потливость
Медики именуют данное явление гипергидрозом, причины которого могут заключаться в неправильном метаболизме, частых стрессах, переживаниях. Гипергидроз часто встречается у лиц, страдающих сахарным диабетом. Если появились прыщики на ладонях, значит, имело место проникновение бактериальной инфекции в мелкие ранки и трещинки. Все дело в том, что в потных ладошках намного активнее размножается патогенная флора. Для микробов влажная среда – то, что нужно.

Заболевания внутренних органов
Спровоцировать появление такого неприятного симптома, как высыпания на ладонях, могут нарушения в работе пищеварительной системы. Функциональные сбои могут привести к тому, что продукты распада и токсины покидают организм не естественным путем с калом и мочой, а через кожные покровы. Водянистые прыщики на ладонях могут быть симптомом гастрита, дисбактериоза, болезней поджелудочной железы.
В некоторых случаях высыпания возникают на фоне нездорового питания. Несбалансированный рацион, злоупотребление полуфабрикатами, жирной, сладкой и соленой пищей также способны вызывать формирование мелких образований на ладошках.
Вирусные болезни
Самое распространенное вирусное заболевание, которое характеризуется появлением пузырчатых высыпаний, – это герпес. Пузырчатые высыпания в основном возникают на губах, носу, слизистых оболочках гениталий, но при выраженном иммунодефиците могут локализоваться и на ладонях.

Похожим образом проявляют себя и энтеровирусные инфекции, которые, помимо кишечных расстройств, вызывают мелкую красноватую сыпь на различных участках тела. Прыщики, имеющие вирусную этиологию, не зудят, но даже малейшее прикасание к ним вызывает у пациента боль. При энтеровирусе возможно повышение температуры тела до субфебрильных значений.
Аллергическая реакция
В этом случае мелкие прыщики на ладонях можно воспринимать как ответную реакцию организма на контакт с раздражителем. Аллергеном может быть что угодно, но чаще всего подобная реакция возникает при использовании стиральных порошков, моющих, косметических товаров.
Высыпания на кисти иногда встречаются у детей, страдающих диатезом. Среди пищевых аллергенов самыми распространенными являются мед, орехи, морепродукты, яичный желток, цитрусовые, шоколад и пр. Сыпи на ладонях, вызванной пищевой аллергией, всегда сопутствует выраженный зуд. Прыщики выглядят как маленькие полупрозрачные волдыри, которые могут соединяться в единое образование, стремительно распространяясь и на другие части тела.

Кожные патологии
Первое, что заподозрит каждый дерматолог, услышав жалобу на прыщики, – чесотку. На коже ладоней этот недуг проявляется мелкой красноватой сыпью, а под верхними слоями эпидермиса заметны сероватые полоски – ходы чесоточного клеща. Паразит чаще всего проникает под кожу между пальцами, так как именно в этом месте она очень нежная.
Среди кожных болезней, которые протекают с высыпаниями на коже ладоней, стоит отметить грибок. Он, как правило, поражает ногтевую пластину, но в запущенных случаях может перейти на кисти рук. И чесотка, и грибок являются заразными заболеваниями, поэтому следует избегать тактильного контакта с людьми, страдающими этими заболеваниями.
Дисгидротическая экзема
Для этой патологии свойственна закупорка потовых желез, которая приводит к формированию небольших, сливающихся в единое образование водянистых пузырьков. Экзематозная сыпь сильно чешется. Данное заболевание всегда протекает в хронической форме и часто сопровождается появлением гнойников из-за присоединения бактериальной инфекции.
Другие причины прыщей на руках
Высыпания на ладонях возникают также при укусе насекомых. При аллергической реакции на вещества, которые при нападении вводят в кожу пчелы, комары и других насекомые, вокруг места укуса появляется мелкая отечная сыпь. К такой аллергии склонны преимущественно дети.

Кстати, у ребенка прыщики на ладонях могут быть спровоцированы пренебрежением правилами элементарной гигиены. Дети часто травмируют кожные покровы рук, при этом редко моют их с мылом – это и приводит к образованию сыпи.
Пузырьки на руках и ногах
Иногда небольшие волдыри появляются одновременно на ладонях и ступнях. В 99 % случаев их причиной является заражение одной из разновидностей энтеровирусной инфекции. Самый распространенный пример – вирус Коксаки. Возбудитель размножается в желудочно-кишечном тракте. Его опасность заключается в способности вызывать асептический менингит. Если человек перенес эту инфекцию однажды, впоследствии у него вырабатывается стойкий иммунитет.
Пузырьки, возникающие на ладонях и подошве, наполняются прозрачной жидкостью. Они не чешутся, но доставляют болезненные ощущения. У пациентов, зараженных вирусом Коксаки, появляются небольшие изъязвления в ротовой полости.
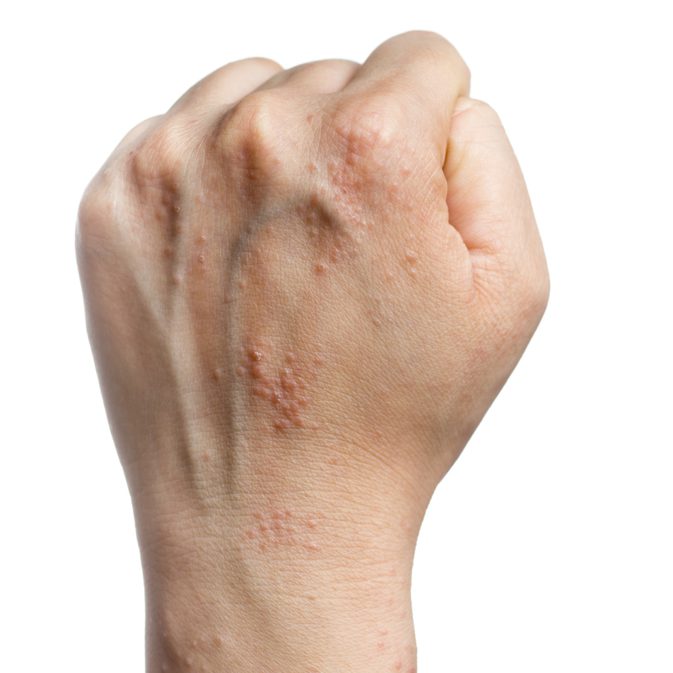
Высыпания на тыльной стороне
Пузырьки на внутренней стороне руки практически незаметны окружающим, а вот прыщики с наружной части ладони причиняют не только физический, но и психологический дискомфорт. На тыльной стороне мелкие волдыри обычно возникают при обострении дерматита.
В зависимости от фактора, спровоцировавшего появление водянистых прыщиков на ладонях, различают:
- аллергический дерматит – реакция эпидермиса на контакт с химическими веществами, медикаментами, шерстью животных, цветочной пыльцой и т. д.;
- контактный дерматит – чаще возникает при механическом воздействии раздражителя, которым могут быть ультрафиолетовые лучи, бижутерия, синтетические ткани и др.;
- атопический тип болезни неинфекционной и неаллергической природы.
Почему прыщики зудят
Прыщи на внутренней стороне кисти практически во всех случаях сильно чешутся. Почему так происходит, что вызывает зуд? На самом деле зуд – это естественная реакция эпидермиса на течение атипичных процессов в организме. Сам факт того, что прыщики на ладонях чешутся, может говорить о том, что у больного инфекционное заболевание (чесотка, ветряная оспа, корь, грибок и пр.), поэтому при появлении пузырьков необходимо обязательно посетить дерматолога.
Как лечить
Важно понимать, что сыпь на ладони не является самостоятельной болезнью. Это симптом, который нуждается в медикаментозной коррекции. Но если основная причина высыпаний не будет устранена, они могут появиться снова. Чтобы избавиться от проблемы навсегда, необходимо заняться лечением основного заболевания.
Чтобы избавиться от такого косметического дефекта, как прыщики на коже ладоней, нужно смазывать их витамином Е, который продается в любой аптеке и имеет жидкую форму. Токоферол увлажняет и смягчает эпидермис, запускает регенерационные процессы. В качестве монотерапии маслянистые витамины не используют, так как максимальный терапевтический эффект от них можно получить только в том случае, если использовать их в комплексе с другими препаратами, назначенными врачом. Для лечения заболеваний, которые могут вызывать прыщи на ступнях и ладонях, специалисты прописывают:
- антигистаминные препараты;
- заживляющие мази, кремы и эмульсии;
- иммуномодуляторы;
- кортикостероиды.
Помимо аптечных препаратов, врачи часто рекомендуют протирать ладони отваром из березовых почек, свежих ежевичных листьев, ивовой коры или прикладывать к пораженным местам кашицу из капустного листа, сырого картофеля.
Сыпь на ладонях у детей
На руках у малышей очень часто появляются различные высыпания: у грудничков это, как правило, потница, а вот к поиску причины сыпи у ребенка старшего возраста необходимо подходить более основательно. Так, прыщики на руках могут свидетельствовать о:
- менингококковой инфекции;
- псевдотуберкулезе;
- ветрянке.
Высыпания с гиперемией ладоней могут возникнуть при патологиях сосудистой системы. В этом случае на коже внутренней стороны кисти будут виднеться точечные кровоизлияния в виде небольших узелков. Этот симптом называется геморрагической сыпью. Если она быстро распространяется по всему телу, ребенка необходимо срочно госпитализировать, поскольку точечные пятнышки могут указывать на воспаление и повреждение мелких и крупных кровеносных сосудов.
Чтобы избавить ребенка от прыщиков, пораженные ладошки смазывают антисептиками (раствором йода, настойкой календулы или бледно-розовым раствором марганца). Обрабатывать высыпания необходимо минимум 2-3 раза в день.

В целях профилактики
Чтобы не допустить первичного или повторного появления пузырьков на ладонях, необходимо постоянно следить за своей гигиеной:
- после улицы, посещения туалета, контакта с больным человеком руки мыть только гипоаллергенным мылом;
- пользоваться личным полотенцем;
- применять влажные салфетки с антибактериальной пропиткой при отсутствии возможности вымыть руки;
- избегать стрессовых ситуаций;
- во время мытья посуды или при контакте с химическими веществами надевать перчатки;
- продукты, которые считаются потенциально аллергенными, употреблять в умеренных количествах;
- не допускать длительного пребывания на солнце и обморожения.
Причины появления инфекции рука-нога-рот
Болезнь рука-нога-рот может быть вызвана следующими возбудителями:
- Энтеровирус 71 типа;
- вирус Коксаки А (5, 9, 10, 16) и В (1,3).
Энтеровирусы устойчивы в окружающей среде, в условиях комнатной температуры живут до 2 недель. Специалисты отмечают рост заболеваемости летом и осенью.
Симптомы синдрома
Каковы симптомы детской инфекции рука-нога-рот? Заболевание развивается через 5-7 дней от момента проникновения вируса Коксаки в организм. Далее, ЭВИ проявляется симптомами, похожими на простуду: увеличивается температура до 38 °С, возникает слабость и головная боль, неприятные, болезненные ощущения в горле и его покраснение. Ребенок не хочет играть, пропадает аппетит. В некоторых случаях возможны насморк и понос. Далее, спустя сутки или двое, появляются специфические симптомы инфицирования энтеровирусом: стоматит и экзантема.
Стоматит характеризуется появлением во рту небольших язвочек (афт). Они болезненны, особенно при соприкосновении с горячей или острой пищей. Афты локализуются на деснах, мягком и твердом небе и внутренней стороне щек. Такие изменения во рту приводят к снижению аппетита, капризности у детей, чрезмерному выделению слюны.
Сыпь при синдроме рука-нога-рот у ребенка локализуется на конечностях. Она больше распространена на ладонях и подошвенной части стопы. Редко можно обнаружить высыпания на бедрах и ягодицах, вокруг носа и губ. Сыпь характеризуется везикулами до 0,3 см с жидким содержимым внутри, возвышающимися над кожей. Вокруг них формируется венчик гиперемии.
В течение недели происходит разрешение высыпаний: везикулы не вскрываются, жидкость в них исчезает, они перестают возвышаться над кожей. Высыпания проходят бесследно, но иногда кожные покровы на их месте могут шелушиться. По некоторым данным, через 5 недель после выздоровления могут слазить ногти.
Пути передачи болезни рука-нога-рот
Вирус Коксаки наиболее интенсивно размножается в слюне и кале. Поэтому заразиться можно фекально-оральным, контактно-бытовым и воздушно-капельным путями. То есть, заболеть можно не только через грязные руки, но и проконтактировав с больным или окружающими предметами.
Заражение энтеровирусной инфекцией может произойти даже от выздоровевшего человека, так как он все же является носителем в течение некоторого времени.
Переболевшие вирусной инфекцией рука-нога-рот не приобретают стойкой иммунной защиты. Это объясняется тем, что человек переболел только одним штаммом возбудителя, а болезнь в дальнейшем может быть вызвана другой разновидностью того же вируса.
Кто болеет чаще: дети или взрослые
Синдромом рука-нога-рот чаще болеют дети, благодаря механизмам передачи. Дело в том, что в детских коллективах малыши часто контактируют друг с другом во время игр, не соблюдая правил гигиены. Также данная инфекция у детей возникает и по причине слабого иммунитета.
Вирус, поражающий руки, ноги и рот может вызвать болезнь и у взрослого. Такая ситуация возникает в случае заражения штаммом, к которому у человека не выработался иммунитет.
Какой врач лечит синдром рука-нога-рот?
После того как врач-педиатр диагностирует симптомы, характерные для инфекции рука-нога-рот, ребенок направляется к инфекционисту. В случае развития осложнений может понадобиться помощь врача-реаниматолога.
Диагностика

Выявить синдром рука-нога-рот у ребенка в некоторых случаях удается не сразу. Всему виной сходство клинической картины с ОРВИ в начальной стадии болезни. Сыпь может не иметь яркого характера, поэтому часто ее принимают за аллергическую реакцию на прием жаропонижающих медикаментов. Также врачи могут подозревать другие инфекционные патологии (корь, краснуху, ветряную оспу).
Но диагностировать вирус Коксаки и болезнь рука-нога-рот можно исходя из наличия следующих критериев:
- болезнь начинается с небольшой температуры и интоксикации;
- возникновение через 1-2 суток везикулярной сыпи на ладонях и подошвах стоп;
- афтозный стоматит в полости рта;
- отсутствие поражения лимфатических узлов, болезни легких, горла.
Подтвердить диагноз синдрома рука-нога-рот помогают лабораторные методы (при возникновении осложненного течения):
- ОАК — увеличение числа лейкоцитов, нейтрофилы снижены;
- вирусологический метод — выявление вируса в смыве и мазке из зева;
- серологическое исследование — обнаружение антител к вирусу в сыворотке крови больного.
Лечение вируса рука-нога-рот
Как лечить инфекционную болезнь рука-нога-рот? Этиотропное лечение при данной патологии не предусмотрено. Заболевание при благоприятном течении проходит спустя 10 суток.
Лечение у ребенка синдрома рука-нога-рот должно начаться с диеты. Принимаемая пища должна быть измельченной или жидкой, комфортной температуры. Из рациона исключают острые, соленые и кислые блюда. Эти мероприятия необходимы для уменьшения воздействия на слизистую рта. Для уменьшения интоксикации пациент должен употреблять большое количество воды.
Для лечения стоматита при синдроме рука-нога-рот необходимо:
- наносить антисептические и противовоспалительные препараты на очаги поражения в ротовой полости;
- полоскать рот отварами трав (ромашки, шалфея). Для этих целей можно использовать растворы на растительной основе. Процедуру проводят несколько раз в день;
- обрабатывать язвочки Хлорофиллиптом или маслом облепихи;
- полоскание рта после приемов пищи. Это снизит вероятность раздражения слизистой и присоединения инфекции.
Медикаментозное лечение вируса, вызвавшего болезнь рука-нога-рот у ребенка должно включать:
- индукторы интерферона (Афлубин, Анаферон детский);
- для снижения температуры Панадол, Нурофен, Эффералган. Запрещается прием Аспирина во избежание синдрома Рея;
- если ребенка беспокоит зуд, есть смысл назначить антигистаминные препараты.
Для лечения болезни рука-нога-рот можно использовать такие народные рецепты:
- для уменьшения воспаления и быстрого заживления высыпаний подойдет сок алоэ, который наносят на марлю и прикладывают к пораженным местам;
- для тех же целей подойдет тысячелистник. Компресс из измельченных листьев прикладывают на 15 минут к местам высыпаний;
- для устранения язвочек в ротовой полости применяют отвары трав: зверобоя, тысячелистника, ромашки, шалфея. 1 столовую ложку травы заливают стаканам кипятка и настаивают в течение часа. После фильтрации таким настоем можно полоскать рот до 4 раз в день. Процедуру проводят только после еды;
- для ускорения заживления ран можно использовать масло облепихи, кукурузы. Также подойдут оливковое и подсолнечное масло.
Осложнения
Чаще заболевание рука-нога-рот имеет благоприятный исход, больной выздоравливает самостоятельно. Но заражение энтеровирусом 71 типа может привести к тяжелым осложнениям: энцефалиту и менингиту.
Об их развитии свидетельствует следующая клиническая картина:
- лихорадка более 39 °C;
- многократная рвота, не приносящая облегчения;
- сильная головная боль;
- ощущение болезненности в глазных яблоках;
- капризность и плач;
- сонливость или возбуждение.
При развитии перечисленных симптомов нужно немедленно обратиться к врачу. В противном случае возможен летальный исход.
Профилактика

Чтобы предотвратить болезнь, нужно выполнять профилактические мероприятия:
- мыть руки после посещения туалета и возвращения с улицы;
- мыть овощи и фрукты;
- не касаться рта грязными руками;
- использовать индивидуальное полотенце;
- пить исключительно кипяченую или очищенную воду. Употреблять воду из-под крана категорически запрещается.
Синдром рука-нога-рот — преимущественно детская инфекция, вызываемая энтеровирусами и вирусом Коксаки. Заболевание имеет яркую клиническую симптоматику. Однако диагноз зачастую ставят не сразу, так как начало болезни схоже с ОРВИ.
Специфическое лечение энтеровирусной инфекции отсутствует, поэтому назначается симптоматическая терапия. Чаще патология протекает благоприятно, но в некоторых случаях возможно развитие осложнений. Для предупреждения заболевания необходимо соблюдать профилактические мероприятия.
Сыпь может возникнуть у любого человека, вне зависимости от пола и возраста. Более того, она может появиться на любом участке тела, как на верхних конечностях, так и на ступнях, туловище и лице. Редко, но все же люди жалуются на возникновение прыщиков на ладонях. От появления данной проблемы не застрахован ни взрослый человек, ни ребенок. Ничего страшного в этом нет. Главное вовремя обратить внимание на недуг, обратиться к врачу и начать лечение.

Появление на ладошках прыщей — явление довольно неприятное. Высыпания могут зудеть и доставлять дискомфортные ощущения. С целью избавления от недуга необходимо в незамедлительном порядке обратиться к специалисту. Он, после уточнения причины образований на ладонях, назначит лечение. Следует понимать, что прыщи, тем более на ладошках, не возникают просто так. И если они появились — это сигнал о сбоях в функционировании организма. Игнорирование проблемы чревато распространением сыпи на иные части тела.
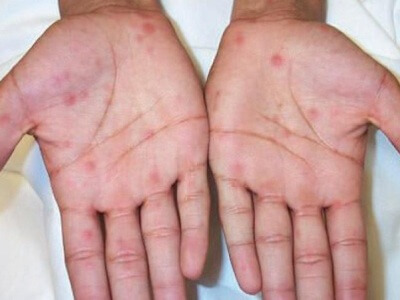
Образования на ладошках возникают не так часто, как на иных участках тела. Запустить недуг не получится, так как человек каждодневно, и, причем несколько раз на день, моет руки, а многие даже смазывают кремом. Поэтому несоблюдение правил личной гигиены, в качестве причины недуга отпадает. Высыпания на ладошках — зачастую, следствие сбоев в работе организма. Самостоятельно выявить причину недуга не удастся. Чтобы не дать процессу запуститься, необходимо записаться на прием к доктору.
Зачастую возникают прыщики на ладонях и пальцах.
Если появилось несколько прыщей, это не опасно, вскоре они исчезнут самостоятельно и бесследно. Если же появились целые группы элементов, и они характеризуются выраженным зудом, без лечения в данном случае не обойтись.
Прыщ, по своей природе — воспаление протоков сальной железы. Эти железы имеются на голове, лице, спине, верхних конечностях и даже ягодицах. Но вот на ладошках их нет. И получается, что на ладошках появляются не прыщики, а высыпания, спровоцированные инфекционными недугами или аллергией.
Как правило, элементы появляются на тыльной стороне ладошки и в межпальцевых пространствах.
Возникновение сыпи может быть обусловлено следующими болезнями и состояниями:
- Сбоями в функционировании ЖКТ. В эту категорию входят несбалансированное питание, наличие таких патологий как гастрит и дисбактериоз.
- Реакцией на укусы насекомых.
- Аллергией. Аллергия может быть спровоцирована использованием агрессивных моющих средств, продуктами, шерстью питомцев и даже пылью. Подобная сыпь характеризуется интенсивным зудом.
- Чрезмерной потливостью. Чрезмерное потоотделение, спровоцированное неправильным обменом веществ, стрессовыми ситуациями зачастую сопровождается появлением мелкой сыпи на ладошках.
- Грибковыми заболеваниями. Зачастую грибок поражает ногти и дерму вокруг них. Однако не исключается распространение инфекции на ладошки. Характеризуется недуг возникновением красных прыщиков, а также интенсивным зудом и шелушением.
- Энтеровирусной инфекцией. Эта инфекция сопровождается появлением болезненных красных пятен или небольших пузырьков. Как правило, недуг характеризуется увеличением температуры.
- Ветрянкой. Недуг сопровождается появлением прозрачных, сильно зудящих папул и увеличением температуры.
- Стрессовыми ситуациями.
- Чесоткой. Сопровождается возникновением мелкой сыпи и подкожных сероватых полос — ходов клещей.
- Дисгидрозом. Заболевание сопровождается появлением многочисленных зудящих водянистых прыщей.
- Экземой, контактным дерматитом. Кожные недуги характеризуются появлением сильно зудящих и приносящих дискомфорт водяных пузырьков.
- Герпесом. При герпесе элементы зачастую возникают на лице, но при понижении защитных свойств организма и первичном инфицировании возможно появление прыщиков на ладонях. В данном случае может быть назначено лечение Цидофовиром.
В некоторых случаях, прыщи в области ладошек проходят самостоятельно и не сопровождаются никакими иными симптомами.
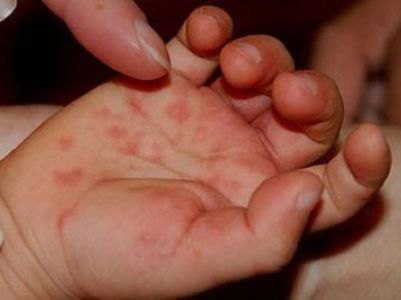
Но все же чаще, недуг характеризуется:
- интенсивным зудом и жжением;
- болезненными и дискомфортными ощущениями;
- повышенной чувствительностью дермы;
- отечностью;
- раздражением.
Помимо местной симптоматики недуг может сопровождаться общими реакциями: увеличением температуры, излишним потоотделением, расстройством стула, тошнотой, болезненностью в суставах, раздражительностью.
Более того, если прыщики на ладонях возникли на фоне сбоев в функционировании той или иной системы, возможно присоединение болезненности в горле, ринита, отечности лица, губ и языка.
Мало кому захочется жестикулировать перед людьми руками, если они усеяны сыпью и сопровождаются сильным зудом. Да и испуганный взор мастера маникюра тоже не особо приятен. И дело тут не только в том, что элементы характеризуются выраженным зудом, а в их виде. Внешний вид образований не особо эстетичный.
Сыпь может быть представлена:
- мелкими красноватыми точками;
- крупными образованиями;
- прозрачными беловатыми пузырьками;
- уплотнениями, схожими с бородавками.
Прыщи на ладошках: терапия и профилактика
Немногочисленные образования, как правило, исчезают самостоятельно. Но вот при появлении большого количества зудящих прыщей на ладошках необходимо записаться на прием к доктору и пройти лечение. Важно понимать, что многочисленная сыпь на коже (в любом участке, в частности на ладонях) не возникает просто так. Зачастую это признак наличия заболевания или сбоев в функционировании той или иной системы.
Если возникновение высыпаний спровоцировано аллергией или инфекцией, назначается применение:
- антигистаминных препаратов: Супрастина, Тавегила;
- средств, способствующих нормализации кишечной микрофлоры;
- иммуностимуляторов;
- витаминов А, В и аскорбиновой кислоты;
- седативных препаратов;
- мочегонных средств.
Если прыщи на ладошках возникли на фоне экземы и иных недугов, характеризующихся выраженным зудом, назначают применение глюкокортикостероидов.
Если элементы сопровождаются болезненностью, сильным зудом или воспалением, назначают применение следующих препаратов:
- Растворов для обработки дермы: борной кислоты, Димексида, Резорцина.
- Мазей, способствующих подсушиванию элементов и устранению воспалительного процесса: цинковой, салициловой или борной, Тридерма, Целестодерма.
- При недугах инфекционного характера целесообразно применение антибиотиков, в частности Синтомициновой эмульсии.
Нередко для устранения сыпи используют средства народной медицины, в том числе сок алое или картофеля, кубики льда из ромашкового настоя.
Терапия должна быть комплексной и в обязательном порядке назначенной квалифицированным специалистом. Применять средства нетрадиционной медицины можно, но только с разрешения доктора и исключительно в качестве вспомогательного лечения.

Для успешной терапии сыпи нужно многое изменить в питании и привычках. В первую очередь нужно исключить контактирование рук с разными раздражителями и водой. Любая работа по дому должна выполняться в перчатках.
С целью предупреждения распространения инфекционного процесса, если он стал причиной возникновения прыщей на ладонях, нужно стараться меньше прикасаться руками к лицу и чаще их мыть, причем мылом без агрессивных веществ. Предпочтительно пользоваться детским или дегтярным мылом.
Не менее важно откорректировать рацион. Пока сыпь не исчезнет необходимо исключить употребление продукции, которая может стать причиной аллергической реакции (мед, яйца, цитрусы, шоколад, клубника).
Специалисты рекомендуют отказаться от употребления в пищу кофе, спиртных напитков, сладостей, соленостей, острых, жареных, копченых блюд. Предпочтительно также уменьшить употребление молочной продукции и углеводов.
Желательно употреблять больше овощей, фруктов, растительных масел, каш и кисломолочных продуктов.
После прохождения терапевтического курса (чтобы улучшить состояние кожи ладошек, и чтобы сыпь не появилась снова), специалисты рекомендуют:
- исключить контакт с предметами, опасными для дермы;
- избегать перегрева рук;
- после контактирования с деньгами и пребывания в общественном транспорте обрабатывать руки влажными салфетками;
- отказаться от использования геля и мыла с наличием красителей и ароматизаторов.
Недуг этот малоприятный, однако, быстро и легко поддается терапии. Но так как прыщи на ладошках склонны к периодическим обострениям, врачи советуют не допускать чрезмерного потоотделения или наоборот сухости ладошек, исключить открытый контакт с химикатами и иными агрессивными веществами.
С целью предупреждения появления сыпи для мытья рук рекомендуют пользоваться не холодной водой, а умеренно теплой. Не менее важно полностью и тщательно ополаскивать руки от пены. При работе с химическими веществами необходимо в обязательном порядке пользоваться защитными перчатками. Отличная профилактика высыпаний — использование препаратов, наделенных аскорбиновой кислотой и витамином А.
Следует понимать, что с высыпаниями, как и с любой иной патологией, необходимо быть максимально осторожным и при ее выявлении незамедлительно обращаться к врачу. Невзирая на тот факт, что большая часть болезней, провоцирующая появление прыщиков, не так уж и страшна, некоторые из них могут оказаться достаточно серьезными. Именно по этой причине терапия высыпаний должна назначаться и проводиться доктором.
Читайте также:


