Вирус в легких что делать


Впервые мир столкнулся с коронавирусом — COVID-19 только в декабре прошлого года. Несмотря на большое число заболевших (на момент подготовки материала по всему миру известно о почти 189 тысячах случаев), медики все еще до конца не знают, что именно происходит в человеческом организме после заражения вирусом.
Важно помнить: у большинства заболевших (90% и более) болезнь протекает либо вовсе бессимптомно, либо с проявлениями, напоминающими при знаки ОРВИ или гриппа. По‑настоящему опасен вирус только для людей старшего возраста, а также тех, чей организм ослаблен хроническими заболеваниями. Вероятнее всего, большинство из тех, кто заразится коронавирусом, перенесут его легко. Но важно знать, как влияет вирус на наш организм и что происходит при заражении — в том числе и в самых серьезных случаях.
Нам известны основные симптомы — лихорадка, кашель, одышка, но они сопровождают многие другие вирусные заболевания, в том числе грипп. Мы собрали основные известные медицине факты о том, что делает коронавирус с нашим телом.
Как коронавирус вызывает инфекцию?
Вирус распространяется через микрочастицы влаги, попадающие в воздух при кашле или чихании. Частицы проникают в организм через слизистые оболочки рта, носа или глаз. Вирусные частицы почти мгновенно перемещаются в задние носовые проходы и в слизистые оболочки задней части горла, прикрепляясь к определенному рецептору в клетках.
Далее белок, прикрепленный к поверхности вируса, осыпается и оседает на клеточной мембране, что позволяет генетическому материалу вируса проникать в клетки человека.
Как этот процесс вызывает проблемы с дыханием?

У некоторых пациентов органы дыхания поражаются настолько сильно, что сами они уже не справляются с доставкой кислорода — в этом случае требуется аппарат ИВЛ. Однако в самых худших случаях может развиться острый респираторный дистресс-синдром, когда легкие наполняются таким количеством жидкости, что никакая поддержка дыхания не может помочь, и пациент умирает.
Что происходит, когда вирус попадает в легкие?
По словам доктора Шу-Юань Сяо, профессора патологии в Медицинской школе Чикагского университета, который тщательно изучал отчеты о пациентах с коронавирусом в Китае, вирус, кажется, начинается в периферических областях с обеих сторон легкого. Ему требуется некоторое время, чтобы достигнуть верхних дыхательных путей, трахеи и других центральных дыхательных путей — возможно, именно по этой причине в Ухане, где началась эпидемия коронавируса, многие из самых ранних случаев не были выявлены сразу.
Дело в том, что тот режим тестирования, который применялся в начале эпидемии, не всегда выявлял инфекцию в периферических легких, из-за чего некоторых людей с симптомами отправляли домой без лечения.
Недавнее исследование, проведенное группой, возглавляемой исследователями из Медицинской школы Икан на горе Синай, показало, что более половины из 121 пациента в Китае имели нормальные КТ на ранних стадиях заболевания.
Вирус поражает только легкие?
На сегодняшний день врачи уверены, что нет. Несмотря на то, что в основном вирус концентрируется в области легких, похоже, он также может поражать клетки желудочно-кишечного тракта, распространяясь через слизистые оболочки.
Это может быть причиной того, что у некоторых пациентов наблюдаются такие симптомы, как диарея или расстройство желудка. Кроме того, вирус может проникать в кровоток: частицы РНК коронавируса были обнаружены в образцах крови и кала пациентов, но неясно, как долго они могут сохраняться в крови и выделениях.
Некоторые врачи полагают, что вирус также может проникать в сердце, почки, печень и вызвать повреждение этих органов. Кроме того, из-за активной работы иммунной системы, возникающее в результате воспаление может привести к нарушению работы этих органов.
Причины возникновения и способы заражения
Инфекционные болезни легких развиваются из-за активности различных микроорганизмов. Некоторые из них являются частью нормальной микрофлоры органа, другие имеют патогенный характер. В медицинской практике различают следующие разновидности микробов, способных вызвать инфекционное воспаление легких:
- Грибки (аспергиллус, гистоплазма, кандида, бластомицеты).
- Бактерии (стрептококки, моракселла, микоплазмы, стафилококки, гемофильная палочка, хламидии и синегнойная палочка).
- Вирусы (цитомегаловирус, гриппа, респираторно-синцитиальный, герпеса).
Чаще всего происхождение легочных инфекций имеет смешанный характер, то есть заболеванию способствовала активность нескольких микроорганизмов одновременно.
Основными заболеваниями легких, вызванными инфекциями являются пневмония, бронхит, туберкулез, грипп. Возбудитель пневмонии – бактериальная инфекция пневмококк. Развитие бронхита провоцируют чаще всего вирусные инфекции, но бывает, что бактерии и курение также могут являться причиной его появления.
Туберкулез развивается благодаря бактериальной инфекции, проникшей в легкие, называется она микобактерия туберкулеза и передается воздушно-капельным путем.
Грипп вызывает вирусная инфекция под названием вирус гриппа. Передается по воздуху вследствие кашля или чиханья человека, который им болен.
Поразить нижние дыхательные пути легочная инфекция может у любого человека. Большинство бактерий и вирусов передаются при помощи воздушно-капельного пути. Некоторые разновидности могут передаваться воздушно-пылевым способом. Грибки наиболее часто проникают в легкие гематогенным путем. Младенцы заражаются инфекциями во время родов или трансплацентарно. Также развитию заболевания может способствовать переохлаждение, перегрузки психологического или физического характера.
Если говорить о детях, система органов дыхания у них окончательно сформировывается к семи годам, далее легкие просто увеличиваются в своих размерах. Органы дыхания у детей значительно меньше, чем у взрослых, и имеют тонкую оболочку. Слизистый слой легких у детей содержит малое количество эластических и соединительнотканных элементов, также их ткани отличаются мягкостью и податливостью.
В связи с несовершенным строением системы органов дыхания легкие у детей и подростков обладают сниженной барьерной функцией, и через их слизистые оболочки инфекции различного происхождения легко проникают во внутрь, где начинают активную деятельность. Поэтому дети более легко заражаются инфекционными заболеваниями легких, они протекают у них с более ярко выраженной симптоматикой.
Симптомы
К основным симптомам легочных инфекций можно отнести следующие:
- влажный или сухой кашель;
- повышение температуры тела;
- затруднение дыхания или одышка;
- общая слабость, вялость, недомогание.
Каждый случай должен рассматриваться индивидуально, не следует заниматься самолечением и пытаться избавиться от симптомов самостоятельно, ведь в некоторых случаях прием сиропов от кашля может усугубить ситуацию.
Дополнительными симптомами некоторых инфекционных болезней легких являются:
- тошнота и рвота;
- слезящиеся глаза;
- боли в груди;
- выделение слизи и крови во время кашля;
- постепенная потеря веса;
- насморк;
- лихорадка;
- боль в горле;
- головная боль;
- боли в суставах;
- потливость;
- диарея.
Возможные осложнения и последствия
Отказ от приема медикаментов или самолечение при легочных инфекциях любого происхождения может вызвать серьезные последствия:
- развитие хронического бронхита, требующего постоянного приема антибиотиков;
- развитие бронхиальной астмы;
- ослабление иммунной системы;
- фиброз легких;
- заболевания печени, поджелудочной, дисбактериоз;
- абсцесс.
Осложнения бывают различной тяжести. Самым страшным последствием непролеченных инфекций легких является смерть – статистика показывает, что ежегодно от этого умирает примерно 20% людей старше 70 лет и младенцев в возрасте до одного года.
Диагностика
При кашле долее пяти дней, который не идет на убыль, даже если человек принимал сиропы и таблетки, следует обратиться к врачу. Сначала можно посетить терапевта взрослому, педиатра – ребенку. В том случае, если лечение, назначенное терапевтом или педиатром не результативно, следует посетить врача-аллерголога или пульмонолога, сдать необходимые анализы, если нужно, сделать рентген легких.
Для начала доктор проводит осмотр пациента, задает вопросы о симптоматике, далее специалист может порекомендовать сделать рентген грудной клетки, в зависимости от вида кашля посоветовать сдать тест на мокроты, взять мазок из полости рта на анализ. Кроме того, чтобы точно определить вид заболевания и инфекции, его спровоцировавшей, доктор может назначить сделать:
- общий анализ мочи и крови;
- бронхографию;
- томографию;
- серологические тесты;
- цитологию, посев, ПЦР;
- биохимические анализы крови;
- плевральную пункцию.
После изучения анализов можно поставить точный диагноз и назначить соответствующее лечение определенной инфекционной болезни легких.
Лечение легочной инфекции традиционными способами
Лечение назначается специалистом на основе результатов анализов. Бактериальные и вирусные инфекции лечатся разными препаратами.
Народные средства
Стоит понимать, что народные средства от кашля при лечении легочных инфекций могут применяться только в качестве вспомогательной терапии при согласовании с лечащим врачом. Наиболее часто врачи рекомендуют, чтобы облегчить симптомы кашля, обильное питье. Это могут быть:
- калиновый отвар;
- вода с солью и содой;
- капустный сок;
- инжир с молоком;
- морковный сироп;
- лук с медом;
- различные травяные сборы;
- сок редьки с медом.
Помимо отваров и других напитков от кашля, доктор может посоветовать делать компрессы на грудь:
Осторожно нужно быть с горячими ингаляциями, которые могут спровоцировать аллергическую реакцию, отек бронхов, спазм гортани. Они делаются при помощи отваров из трав, например, шалфея, ромашки, можжевельника и других.
Меры профилактики
Избежать легочных инфекций в современном обществе достаточно трудно, особенно детям. На развитие различных патологий сильное влияние оказывает плохая экология, слабый иммунитет, гиподинамия, неправильное питание, вредные привычки.
Для того чтобы снизить риск заражения, следует придерживаться правильного питания, есть только здоровую пищу, включить в рацион как можно больше полезных овощей, фруктов, натурального мяса и рыбы, орехов, пить чистую воду, отказаться от газировки и алкогольной продукции. Здоровая пища должна быть правильно приготовлена – из рациона нужно исключить, жаренные, соленые, маринованные, острые и пряные блюда.
Физические нагрузки также пойдут на пользу всему организму и позволят избежать заражения многими болезнями, помогут укрепить иммунитет. Пользу принесут бег, дыхательная гимнастика, плавание и любые другие виды спорта.
Негативное влияние на работу организма в целом оказывают вредные привычки, поэтому стоит совсем отказаться от распития спиртных напитков и курения, которое пагубно воздействует не только на легкие, но и печень, желудок и сердце.
Существует немало разновидностей легочных инфекций, вызванных бактериями и вирусами. Большинство из них протекают по схожим симптомам. Поэтому очень важно, чтобы диагностика и лечение проходили под контролем специалиста. Обычно вовремя обнаруженные легочные инфекции довольно успешно излечиваются. Самолечение в данном случае неуместно.
Наука
Пульмонолог Джон Уилсон объясняет воздействие Covid-19, от отсутствия симптомов до тяжелой болезни с пневмонией
То, что стало известно как Covid-19 или коронавирус, началось в конце 2019 и начале 2020 года в китайском городе Ухань, как неизвестная пневмония.
Установлено, что причиной пневмонии является новый вирус - тяжелый острый респираторный синдром, коронавирус 2 или Sars-CoV-2. Болезнь, вызванная вирусом - Covid-19.
В настоящее время объявленная Всемирной организацией здравоохранения (ВОЗ) пандемия коронавируса, большинство людей, которые болеют Covid-19, страдают только легкими симптомами, напоминающими простуду.
Итак, как Covid-19 может развиться в более серьезное заболевание. Что происходит с нашими легкими и остальным телом при заражении этим вирусом?
Как вирус влияет на людей?
Профессор Джон Уилсон, президент Королевского австралийского колледжа врачей, пульмонолог говорит, что почти все серьезные последствия Covid-19 характеризуются пневмонией.
Уилсон отмечает, что людей, которые заражаются Covid-19, можно разделить на четыре категории.
Самая большая группа людей – это те, у кого появляются похожие симптомы, как у гриппа, они не могут работать и находятся на больничном.
У четвертой группы разовьется тяжелое заболевание с пневмонией.
ВОЗ сообщает, что пожилые люди и люди с такими проблемами, как высокое кровяное давление, проблемы с сердцем и легкими, а также диабет, с большей вероятностью могут заболеть серьезным заболеванием.
Как развивается пневмония?
У людей с Covid-19 развивается кашель и лихорадка, профессор говорит, что это является результатом инфекции, достигающей дыхательного дерева (бронхи) - воздушных каналов, которые проводят воздух между легкими и внешней средой.
«Поверхность бронхов повреждается, вызывая воспаление. Это в свою очередь раздражает нервы в слизистой оболочке дыхательных путей. Просто пылинка может стимулировать кашель.
Далее, если инфекция проходит к газообменным узлам, которые находятся в конце воздушных проходов, они заражаются и в ответ, выбрасывают воспалительный материал в воздушные мешки, которые находятся на дне наших легких.
Легкие, которые наполняются воспалительным материалом, не могут получать достаточное количество кислорода в кровь, снижая способность организма поглощать кислород и избавляться от углекислого газа.
Как можно лечить пневмонию?
Профессор Кристина Дженкинс, председатель Lung Foundation Australia и ведущий врач-пульмонолог, сказала:
«К сожалению, пока у нас нет ничего, что могло бы вылечить людей, болеющих пневмонией Covid-19.
Люди уже опробуют все виды лекарств, и мы надеемся обнаружить, что существуют различные комбинации вирусных и противовирусных препаратов, которые могут быть эффективными. На данный момент не существует какого-либо установленного лечения, кроме поддерживающего состояние больного, которое мы даем людям в отделении интенсивной терапии.
Уилсон говорит, что пациенты с вирусной пневмонией также подвержены риску развития вторичных инфекций, поэтому их также будут лечить антивирусными препаратами и антибиотиками.
Отличается ли пневмония Covid-19 от других случаев?
Дженкинс говорит, что пневмония Covid-19 отличается от наиболее распространенных случаев, по которым люди попадают в больницы.
Большинство известных нам типов пневмонии, к которым мы обращаемся в больницу, являются бактериальными и реагируют на антибиотик.
Профессор Джон Уилсон говорит, что есть доказательства того, что пневмония, вызванная Covid-19, может быть особенно серьезной. Случаи коронавирусной пневмонии имеют тенденцию поражать все легкие, а не только маленькие части.
Профессор Кристина Дженкинс говорит:
«Как правило, люди в возрасте 65 лет и старше подвержены риску заболеть пневмонией, а также люди с такими заболеваниями, как диабет, рак или хроническое заболевание, поражающее легкие, сердце, почки или печень, курильщики, дети в возрасте до 12 месяцев и младше.
Возраст является основным показателем риска смерти от пневмонии. Пневмония всегда серьезна для пожилого человека и фактически была одной из основных причин смерти среди пожилых людей. Сейчас у нас очень хорошие методы лечения пневмонии.
Интересный факты о коронавирусе и испанском гриппе 1918 года, который убил около 100 миллионов человек узнаём из этой статьи.
— Мало того, что вы один из лучших пульмонологов Европы, вы ещё и в главной группе риска сейчас по коронавирусу. Дайте, пожалуйста, рекомендации для людей вашего поколения и чуть помладше, то есть для тех, кто, как мы видим, действительно подвержен высокой летальности — и в Китае, и в Италии, и в Иране.
— Для того чтобы понять группы риска при этом заболевании: в первую очередь это люди, которые контактируют с животными, представляющими биологический резервуар. Скажем, 2002 год — это были африканские кошечки, в 2012 году это были верблюды, а сейчас немножко путается наука, до конца не установлено. Больше данных, что это определённый сорт летучей мыши — тот, который китайцы употребляют в пищу.
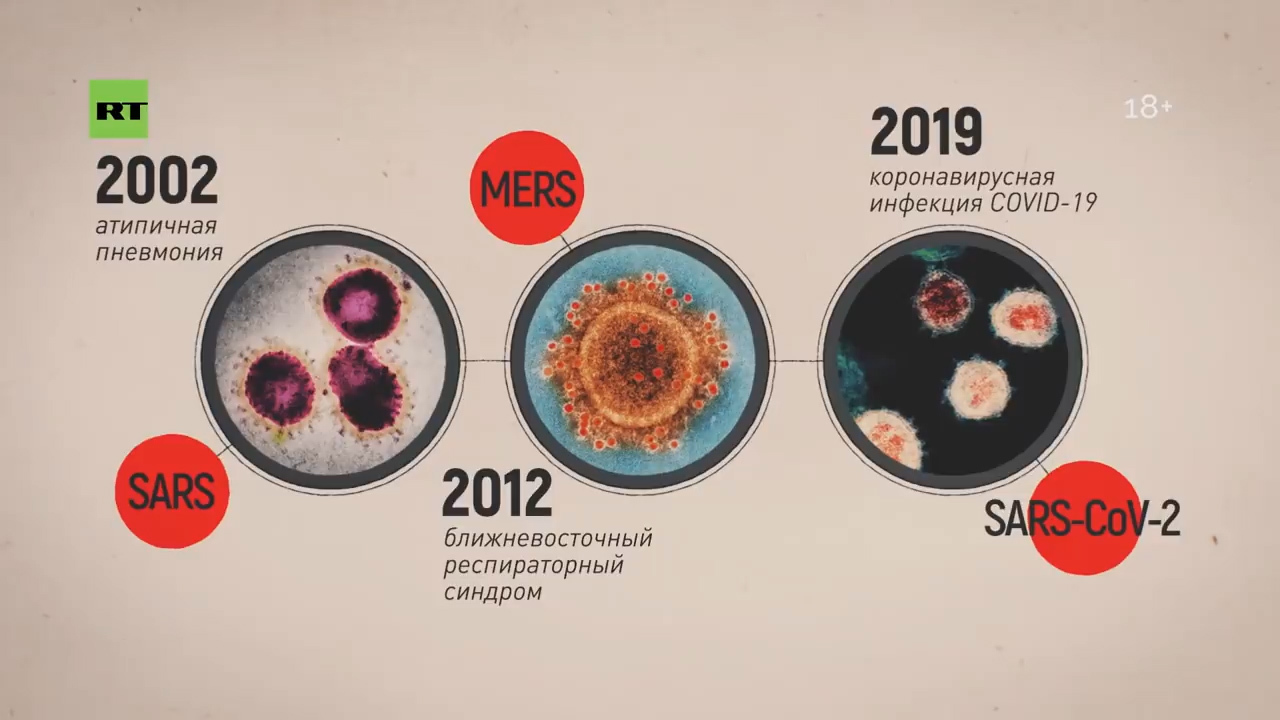
Вот эта летучая мышь распространяет коронавирус через испражнения. Поэтому идёт обсеменение. Допустим, рынок — морепродукты или какие-то другие продукты и так далее. Но когда мы говорим об эпидемии, то человек заражает человека. Поэтому эта фаза уже пройдена. Сейчас человек заражает человека.
Коронавирусы — очень-очень распространённая вирусная инфекция, и человек с ней встречается в жизни много-много раз. Ребёнок в течение года до десяти раз переносит заболевания, которые мы называем острой простудой. А за этой острой простудой стоят определённые вирусы.
И второе место по своей распространённости занимает как раз коронавирус. Проблема в том, что от этих вроде бы безобидных возбудителей отмахивались, никогда не могли понять причинно-следственных отношений. Если, скажем, ребёнок простыл, у него насморк, что за этим пойдёт? И так далее. Где-то в течение двух недель малыш или взрослый болеет — и всё это бесследно исчезало.
А вот в 2002-м, 2012-м и теперь уже в 2020 году ситуация качественно изменилась. Потому что те серотипы, которые стали циркулировать… они поражают эпителиальные клетки.

Эпителиальные клетки — клетки, которые выстилают дыхательные пути, желудочно-кишечный тракт и мочевыводящую систему. Поэтому у человека симптомы лёгочные, симптомы кишечные. И при исследовании анализов мочи тоже выделяют… такую нагрузку.
Но эти новые штаммы, о которых мы сейчас с вами ведём беседу, у них есть такие свойства — вступить в контакт с рецептором второго типа, ангиотензин-превращающего фермента. А с этим рецептором связано такое серьёзное проявление, как кашель.
Поэтому у больного, у которого появляются симптомы поражения нижнего отдела дыхательных путей, характерный признак — кашель. Это поражаются эпителиальные клетки самых-самых дистальных отделов дыхательных путей. Эти дыхательные трубочки очень маленькие.
— Дистальных — дальних, вы имеете в виду?
— Дальних. Маленького диаметра.
— Значит, это то, что рядом с бронхами находится у нас?
— Это бронхи, потом уже бронхиолы, респираторные бронхиолы. И когда воздух, диффузия газов идёт на поверхности альвеол, то они проходят как раз этот участок дыхательных путей.
— То есть первичный. Первое — это кашель.
— Нет, первое — это насморк, першение в горле.
— Вот говорят, что насморка как раз нет.
— Нет, это проблемы больших данных. Обработаны 74 тыс. историй болезни, и у всех ринорея (насморк. — RT) была. Когда вам так говорят — там действительно есть некоторые нюансы. Биология такая. Биологическая мишень вируса — эпителиальные клетки. Нос, орофарингеальная область, трахея, и потом мелкие бронхиолы, которые являются особенно опасными для человека. А оказалось, что, имея этот механизм, они приводят к резкому срыву иммунитета.
— Почему?
— Объяснение, которое сегодня даёт наука, — вовлекается в процесс белок, который называется интерферониндуцированный протеин-10. Вот именно с этим белком связана регуляция врождённого иммунитета и приобретённого иммунитета. Как это увидеть? Это очень глубокое поражение лимфоцитов.
— То есть у вас падают лимфоциты сразу на общем анализе?
— Да. И если там лейкоциты повысятся, тромбоциты повысятся, а более устойчивой является именно лимфопения, то есть лимфотоксический эффект самих вирусов. Поэтому сама болезнь имеет как минимум четыре очерченных этапа. Первый этап — это вирусемия. Безобидная простуда, ничего особого нет. Семь дней, девять — приблизительно в этом интервале.
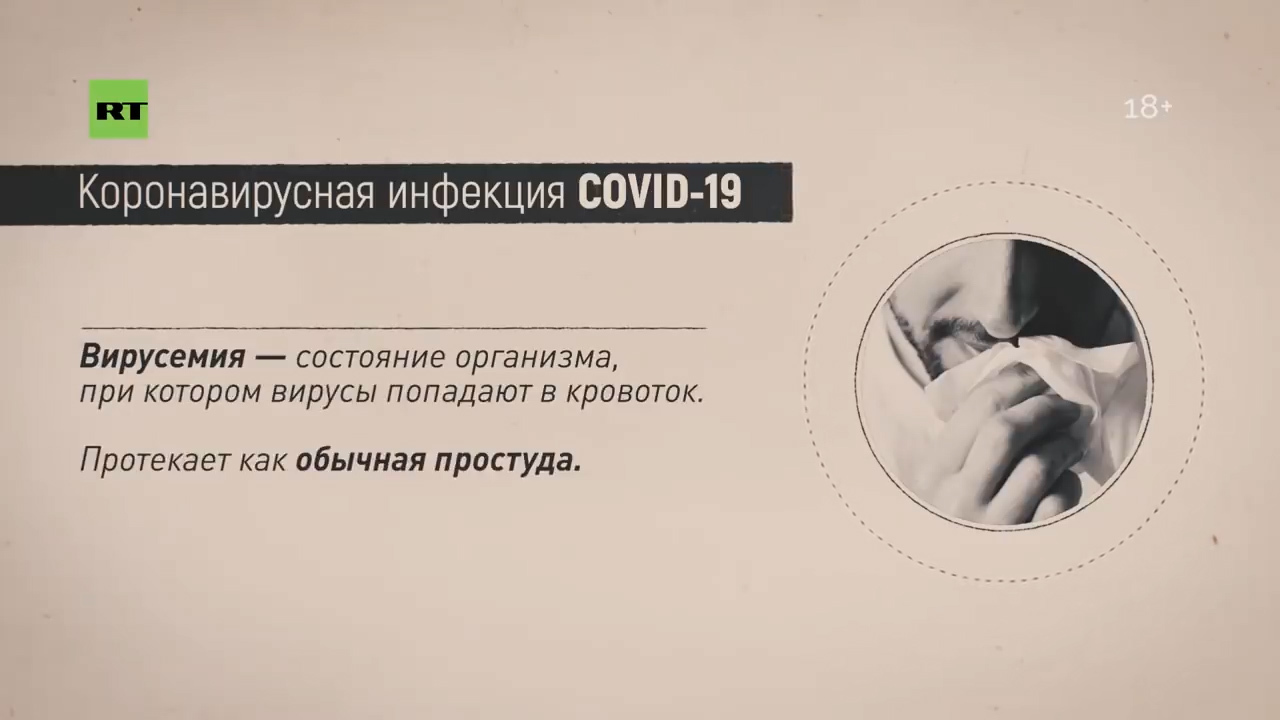
А вот начиная с девятого дня по 14-й ситуация качественно меняется, потому что именно в этот период формируется вирусно-бактериальная пневмония. После поражения эпителиальных клеток в анатомическом пространстве дыхательных путей происходит колонизация микроорганизмов, в первую очередь тех, которые населяют у человека орофарингеальную область.
— То есть уже бактерии?
— Бактерии, да. Поэтому эти пневмонии всегда вирусно-бактериальные.
— Значит, вирус, так сказать, наполняет альвеолы, где всё время живут какие-то бактерии? И они сами по себе где-то живут, в каком-то количестве?
— Вообще, мы считаем, что нижний отдел дыхательных путей стерилен. Вот так устроен механизм защиты, что именно нижний отдел дыхательных путей.
— Там ничего нет.
— Не заселён. Когда вирус внедрился и он нарушил этот барьер, там, где была стерильная среда в лёгких, начинают колонизироваться, размножаться микроорганизмы.
— То есть не вирус вызывает пневмонию? Всё равно пневмонию вызывают бактерии, конечно.
— Ассоциации: вирус — бактерии.
— Да.
— Окно, где врач должен проявить своё искусство. Потому что часто вирусемический период — как лёгкое заболевание, как лёгкая простуда, недомогание, насморк, лёгкая температура небольшая, субфебрильная. А вот период, когда кашель усилился и когда появилась одышка, — это два признака, которые говорят: стоп, это уже качественно другой пациент.
Если эта ситуация не контролируется и болезнь прогрессирует, то наступают уже более серьёзные осложнения. Мы называем это респираторным дистресс-синдромом, шоком. Человек дышать самостоятельно не может.

— Отёк лёгких?
— Понимаете, отёков лёгкого много, на самом деле, бывает. Если быть точными, мы это называем некардиогенный отёк лёгкого. Если, скажем, кардиогенный отёк лёгкого мы можем лечить с помощью определённых лекарственных препаратов, то этот отёк лёгкого можно лечить только с помощью машины механической вентиляции лёгких или продвинутых методов, таких как экстракорпоральная гемоксигенация.
Если человек переносит эту фазу, то иммуносупрессия, вызванная поражением приобретённого и врождённого иммунитета, становится губительной и у больного присоединяются такие агрессивные возбудители, как синегнойная палочка, грибы. И те случаи смерти, которые произошли, — у 50%, которые длительно находились на искусственной вентиляции лёгких, альвеолы все заполнены грибами.
Грибы появляются тогда, когда глубокая иммуносупрессия. Какая же судьба человека, который перенес всё это? То есть он перенёс вирусемию, он перенёс вирусно-бактериальную пневмонию, он перенёс респираторный дистресс-синдром, некардиогенный отёк лёгкого и он перенёс септическую пневмонию. Он будет здоров или нет? И вот, собственно говоря, сегодня мир озабочен именно этим: какая судьба у человека, у тех вот 90 тыс. китайцев, которые перенесли коронавирусную инфекцию?

— 90 тыс. — они сами по себе перенесли, они на ИВЛ не лежали, грибов у них не было. ОРЗ и ОРЗ.
— Но сама проблема — она очень важна. Потому что практическая медицина стоит перед фактом резкого роста так называемых лёгочных фиброзов. И вот у этой группы лиц, перенёсших коронарную инфекцию, в течение года формируется фиброз лёгкого.
— То есть когда лёгочная ткань уплотняется?
— Да. Как жжёная резина. Лёгкое становится как жжёная резина, если аналогию проводить.
— К вам попадает пожилой человек, у него точно диагностирован коронавирус. И он ещё не на девятом дне, то есть его ещё не надо на ИВЛ класть. Как вы его будете лечить?
— Вы знаете, в чём дело: мы таких больных пока не лечим, потому что нет лекарственных препаратов, лекарственных средств, которые надо применять в этой фазе. Панацеи нет. Потому что лекарство, которое бы действовало на вирусемию, на вирусно-бактериальную фазу, на некардиогенный отёк лёгкого, на сепсис, — панацея, такого не может быть.
Потому что, если вернуться к опыту 2002 года, когда увидели уязвимость медицинского персонала, врачам, сёстрам рекомендовали применять тамифлю и озельтамивир — антигриппозный препарат. И при определённых серотипах коронавируса, действительно, механизм внедрения в клетку тот же, как при вирусах гриппа. Поэтому показали, что эти препараты могут защитить лиц, где высокий риск развития этого заболевания.
Или же у него выявляется носительство вируса, ему дают эти препараты и так далее. Но это, я ещё раз хочу сказать, серьёзной доказательной базы не имеет. Ситуация, которая наиболее грозная, потому что она определяет судьбу человека. Простудное состояние — одно дело. А другое дело — когда вирусно-бактериальная пневмония, это принципиально другая вещь.
И здесь очень важно подчеркнуть, что только антибиотиками помочь такому больному проблематично. Здесь должна быть обязательно комбинированная терапия, которая включает средства, стимулирующие иммунитет. Это очень важный момент.
— А что вы имеете в виду? То есть, условно говоря, вы ему пропишете амоксиклав с каким-то иммуномодулятором?
— Да, обычно назначают цефалоспорины четвёртого поколения, не амоксиклав, в комбинации с ванкомицином. Такая комбинация — широкая, потому что очень быстро идёт смена грамположительной и грамотрицательной флоры. А вот какой иммуномодулирующий препарат назначить — это вопрос для научного исследования.
Итак, мы понимаем, что резко пострадает иммунитет. Мы понимаем высокую уязвимость человека к той инфекции, которая у него начинает колонизироваться в дыхательных путях. Поэтому, к сожалению, мы как бы чёткой линии не имеем. Но то, что реально может помогать таким больным в такой ситуации, — это иммуноглобулины. Потому что это заместительная терапия.
И поэтому таким больным, чтобы не разыгрался сепсис, по крайней мере, они не вошли в фазу сепсиса, назначают высокие иммуноглобулины. Американские врачи применили средство у своего больного, которое применяют при лихорадке Эбола. Это препарат группы, аналог нуклеозидов. Это группа препаратов, которые применяют при герпесе, при цитомегаловирусе и так далее.
— То есть это противовирусная или поддерживающая антивирусную терапию, да?
— Нет, это препарат, который действует всё-таки на те механизмы в клетке, которые противостоят репликации вируса. Вот у меня в руках (фотография президента США Дональда Трампа. — RT). Он собрал всю верхушку, которая могла бы высказаться по препаратам перспективным. Два вопроса, которые он поставил, он готовился к этой конференции. Первый вопрос: насколько учёные Соединенных Штатов Америки готовы к внедрению вакцины?
— Полтора года.
— Да, совершенно точно. Это два года. Он говорит: что в таком случае? Есть ли у страны препараты, которые могли бы защитить? И, собственно говоря, они сказали: да, такой препарат есть.
— Что?
— Что это за препарат? Он называется ремдесивир.

— Давайте посмотрим его.
— Вот учёные сказали, учитывая тот опыт, который есть, и обсуждения и так далее. Хотя, конечно, есть другие препараты, которые активно изучаются. Вообще, это направление очень интересное: что, собственно говоря, считается перспективным. Перспективным считается применение стволовых мезенхимальных клеток. Но в какой стадии?
— Слушайте, вот вы, как человек, который много лет этим занимается, от астмы до пневмонии, можете как-то попытаться спрогнозировать развитие этой эпидемии, например, в России?
— Вы знаете, в чём дело? Я хочу сказать, что, если Россию сравнивать с окружающим миром и брать коронавирус 2002 года, там ни одного больного не было.
— Может, мы просто не диагностировали?
— Он у нас вообще единственный сертифицированный, да?
— Вирус уже в России, как бы санэпидемслужба ни старалась. Как вы считаете, как он будет развиваться? Закончится ли он весной, например, с приходом лета?
— Знаете, мне кажется, картинка повторяет то, что было тогда. Это, если вы помните.
— Тогда — в 2002 году? То есть когда был SARS?
— Он отличается на 16, по-моему, нуклеозидов.
— Если пойдёт по этому сценарию, то нужно сказать, что где-то в апреле-мае эта проблема уже остро, по крайней мере, стоять не будет.
— Просто из-за сезонного прекращения респираторных инфекций?
— Да. Климатический фактор, целый ряд других факторов. Сейчас, когда беда, конечно, к нам приходит не из Китая, а из Европы. Те, кто возвращается из этих стран, в первую очередь из Италии, сегодня, запомните: Урбани. Это он сделал очень многое. Я считаю, это просто подвиг врача, который так много сделал. Это был вирусолог из Милана.

— Тогда, в 2002 году?
— Он эксперт ВОЗ, я с ним встречался по линии Всемирной организации здравоохранения. Он в списке был эксперт по коронавирусам. И тогда его направили в Ханой. Они распределились, ему достался Вьетнам. И во Вьетнаме, когда он приехал, была паника. Врачи перестали выходить на работу. Медицинский персонал тоже. Больные есть, а врачебного и медицинского персонала нет.
Он оценил ситуацию. С трудом ему удалось переломить её, снять эту паническую ситуацию, которая была тогда в госпитале. Ну а самое главное — он стал общаться с правительством и сказал: закрыть страну на карантин. Вот откуда всё это пошло. Это пошло от Урбани. Они начали артачиться.
— Вьетнамцы?
— Да, Вьетнам. Что это экономика, туризм и так далее. В общем, он нашёл эти слова, он убедил. И Вьетнам — первая страна, которая вышла из этого. И он посчитал, что его работа закончена. Он набрал материал для вирусологического обследования и сел в самолёт, который летел в Бангкок.
Там американские вирусологи, они должны были встретиться. А когда уже полетел, понял, что заболел. Заболел так же, как эти несчастные вьетнамцы в том госпитале. И он стал всё записывать, описывать. Вот время такое-то — моё самочувствие такое-то.
— Лететь три часа?
— Какие рекомендации вы можете дать человеку, который обнаруживает у себя… Ну то есть мы уже договорились, что вирус в общей популяции. Мы уже не можем, на самом деле, его контролировать.
— Да. Значит, такие обывательские рекомендации?
— Да, именно так.
— В первую очередь — это всё-таки хороший уход за слизистой носа и орофарингеальной областью.
— То есть покупаешь морскую воду и себе…
— Да, и промываешь тщательно. Но лоры — они очень хорошо показывают эффективный лаваж. То есть должно прийти всё-таки ощущение свободного дыхания. Второе место — это орофарингеальная область за увулой. И там тоже нужно хорошо сделать лаваж орофарингеальной области.
— То есть надо прыскать не только в нос, но и глубоко в гортань?
— Да, и прополаскивать. И не лениться делать до тех пор, пока не придёт чувство чистых, хороших дыхательных путей. Из всех путей это средство самое эффективное. Я бы посоветовал тем людям, которые могут себе позволить, приобрести небулайзер или.
— То есть такой аэрозольный, да? С ультразвуком?
— Да. И он позволяет гигиену именно верхней части дыхательных путей доводить до хорошего состояния. Когда присоединяется кашель — желательно всё-таки применить те лекарства, которые мы прописываем больным бронхиальной астмой. Это или беродуал, или вентолин, или сальбутамол. Потому что именно эти препараты улучшают мукоцилиарный клиренс, снимают спазм.
— То есть отхаркивающий? АЦЦ?
— Да, АЦЦ и флуимуцил. И чего нельзя делать — это применять глюкокортикостероиды. Этот вирус, его репликация резко нарастает.
— Что это значит?
— Глюкокортикостероиды — это преднизолон, метилпреднизолон, дексаметазон, метаметазон.
— То есть не надо колоть гормоны, условно говоря, если у вас вирусная инфекция?
— Есть ингаляционные стероиды. Но есть больные с астмой, которые заболели, находятся на этой терапии. Это уже как бы индивидуальные решения. Конечно, 2020-й войдёт в историю медицины как новая болезнь. Мы должны это признать, что мы поняли новую болезнь. Две новые пневмонии пришли. Это пневмония, которая вызывается электронными сигаретами, вейпами, и сейчас в Соединённых Штатах от этого умерли.
— . несколько тысяч подростков. Да, это известный факт, и чем лечить — непонятно. Сажаешь на ИВЛ — они умирают сразу.
— Да. Вы понимаете, в чём проблема-то? Вот у них развиваются те изменения в лёгких, которые возникают при этом. Они вроде бы схожие. Это респираторный дистресс-синдром, о котором мы с вами ведём разговор. В литературе поднимаются очень серьёзные вопросы: роль коронавирусов в трансплантологии. Одна из проблем — это облитерирующий бронхиолит, который возникает особенно при пересадке.
— Пересадке лёгких?
— Да, лёгких и костного мозга. Стволовых клеток. Вот, собственно говоря, всё хорошо сделано, всё нормально, человек ответил на эту терапию, а начинает нарастать проблема дыхательной недостаточности. И причину этих бронхиолитов поймали — это коронавирус. То есть новое знание пришло.
Читайте также:


