Вирус водянка на ногах
Под этим термином скрывается симптом различных заболеваний, выражающийся в чрезмерном накоплении жидкости в тканях нижних конечностей. Обращение к врачу с водянкой ног – повод для проведения обследования сердечнососудистой и мочевыделительной системы. Водянка ног может быть узко локализованной только в конечностях или является частью нарушения водного баланса всего организма.
Как возникает водянка ног?
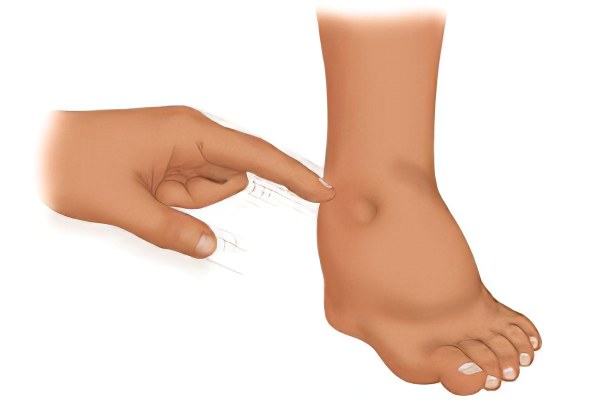
Водянка, или отек, возникает из-за нарушения баланса между поступлением жидкости в ткани ног и их выведением через венозную сеть или через лимфатическую систему. Еще одной причиной водянки является повышенная проницаемость сосудов, их патологическое расширение, и, как следствие, повышенный выход воды в окружающие ткани.
Нарушение осмотических свойств крови – повод для появления отеков нижних конечностей. Нарушение биохимии крови, снижение концентрации натрия, хлоридов и белков, уменьшение количества гормонов, регулирующих обмен веществ, приводят к расстройству дренирующей функции лимфатической и венозной систем.
Водянка не является отдельным заболеванием, наоборот, функциональные нарушения работы сердечнососудистой системы, печени и почек проявляются отеками ног.
Причины сильных отеков

Чаще всего такой отек появляется при нарушении циркуляции лимфы и венозной крови. Отток межтканевой жидкости нарушен при сердечнососудистых патологиях, заболеваниях мочевыделительной системы, интоксикации.
Заболевания лимфатической системы нижних конечностей – филяриатоз, идиопатическая слоновость. Эти патологии стимулируют накопление межтканевой жидкости и проблемы с ее выведением.
Хроническая сердечная недостаточность – нарушение перекачки крови и ее застой.
Тромбофлебит, закупорка просвета вен тромбом.
Нарушение водно-солевого обмена при патологиях щитовидной железы (гипотиреоз).
Нарушение осмотических свойств крови, изменение ее биохимических показателей из-за патологий печени, голодания, заболеваний ЖКТ, нефротического симптома.
Венозная недостаточность вызывает застой крови в сосудах ног. Постоянное поступление артериальной крови и нарушения оттока межтканевой жидкости провоцируют появление сильных отеков.
Нефротический синдром – гломерулонефрит, амилоидоз, пиелонефрит способствуют чрезмерному выведению белка из организма через почки. Сосуды не могут удерживать воду, их стенки приобретают повышенную проницаемость, поэтому жидкая фракция крови проникает в окружающие ткани и накапливается в них, вызывая водянку.
Интоксикации – попадание в организм токсинов из лекарств, пестицидов, радиоактивных веществ, солей тяжелых металлов, ядовитых газов провоцируют повреждение органов, регулирующих кровообращение и состав крови (сердце, мозг, печень, почки).
Артриты коленных суставов – воспаление коленных, голеностопных суставов ног из-за травм, инфекций, аллергии, опухолевых и аутоиммунных факторов вызывают сильные отеки.
Причины отеков в сочетании с болевым синдромом
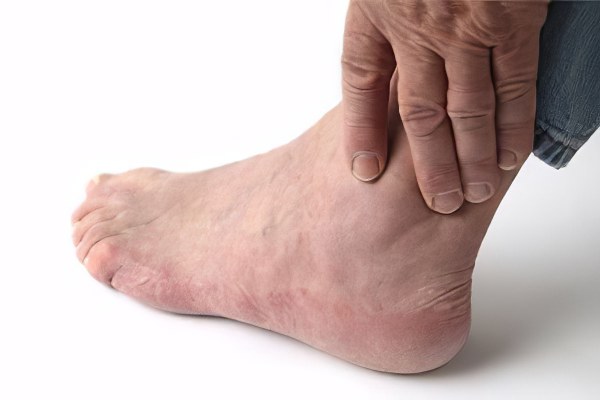
Нарушение оттока лимфы и венозной крови в сочетании с болезненностью обычно провоцирует воспалительный процесс. Отек, вызванный воспалением, возникает при бактериальном заражении и травме конечностей.
Причины водянки, сопровождающейся болью:
Филяриатозы – вызывают воспаление лимфатических сосудов и лимфостаз.
Тромбоз нижних вен – нарушения вывода токсичных продуктов обмена веществ провоцирует их воздействие на нервные окончания. Метаболиты вызывают воспаление, отек тканей и их болезненность.
Миозит– при воспалении мышц нижних конечностей повреждаются нервные окончания, иннервирующие их. Мышцы воспаляются и увеличиваются в размерах, отекают.
Лимфангиит – застой лимфы в воспаленных сосудов раздражает нервные окончания, потому что отекшие ткани вызывают механическую компрессию нервов.
Жировые отеки – разрастание жировой ткани провоцирует периодически возникающие воспалительные явления в подкожной клетчатке, появление болевых ощущений.
Механическое повреждение конечностей – травма способствует поражению структуры и функциональности сосудов, нервов, кожи, мышц костей ноги, что вызывает в этих тканях воспалительный процесс. К симптомам присоединяется боль и отечность.
Водянка ног у беременных

Беременность не является причиной отека ног у женщины, ожидающей ребенка. Однако в ее организме происходят изменения, помогающие адаптироваться к увеличенной нагрузке – это увеличение объема крови, повышение венозного давления. При нарушении нормального течения адаптации появляются отеки на ногах.
Чтобы увеличить объем циркулирующей крови, система кроветворения стимулирует повышение доли плазмы. Кроме этого, влияние прогестерона и эстрогена вызывают расширение сосудов, увеличивая задержку жидкости в организме. Коллоидно-осмотические свойства крови беременной женщины так же меняются, возникает дисбаланс между выведением и задержкой воды в сосудистом русле, что вызывает отек ног.
Во время повышенной нагрузки могут проявиться экстрагенитальные патологии, провоцирующие отеки ног:
При этих заболеваниях чаще всего возникает застой венозной крови и развитие водянки беременных.
Гестоз, или поздний токсикоз, провоцирует чрезмерную секрецию гормонов, вызывающих сосудистый спазм и повышение артериального давления. Потеря белка с мочой и нарушение проницаемости сосудистых стенок приводят к тому, что плазма крови пропотевает в окружающие ткани, вызывая отек ног. Такая отечность локализуется на голенях и стопах беременной женщины, не вызывает боли.
Лечение водянки ног
Для устранения причин отечности ног применяют как консервативные, так и хирургические методы лечения.
Основные консервативные методы лечения:
Медикаментозное лечение – основной метод терапии водянки ног. Лекарственные препараты устраняют причину заболевания, действуют на механизм появления отеков, оказывают симптоматическое действие.
Фармакологические группы препаратов для лечения водянки:
Антибиотики – устраняют патогенную микрофлору;
Антисептики – нейтрализуют действие болезнетворных бактерий;
Противопаразитарные средства - применяют при филяриатозах;
Противовоспалительные средства – устраняют отечность, боль, снижают интенсивность воспаления;
Антикоагулянты – снижают свертываемость крови;
Фибринолитики – разрушают тромбы сосудов;
Диуретики – выводят через почки лишнюю жидкость из организма;
Сердечные гликозиды – стимулируют работу сердечной мышцы;
Ингибиторы апф – снижают артериальное давление;
Ангиопротекторы – повышают устойчивость сосудов к повреждениям;
Гепатопротекторы – укрепляют стенки клеток печени;
Дезинтоксикационные средства – выводят токсины из организма;
Склерозирующие средства – регенерируют патологически расширенные вены.
Для лечения и профилактики отеков, снижения воспаления, восстановления лимфодренажа, иммуностимулирования применяют физиотерапевтические методы:
Радоновые и йодобромные ванны,
Для снижения негативных проявлений водянки используют ношение компрессионного трикотажа (гольфы, чулки, колготки), бинтование ног эластичным бинтом. Такой метод лечения создает равномерное давление на сосуды нижних конечностей, не позволяет жидкости переместиться обратно в ткани из сосудов.
При неэффективности консервативных методов используют хирургическое лечение заболеваний, провоцирующих отеки:
Установка кардиостимулятора, замена искусственных сосудов, пересадка сердца при лечении сердечной недостаточности;
Склерозирование и удаление поверхностных вен при варикозной болезни;
Удаление тромбов вен ног;
Удаление кист и опухолей печени;
Лечение переломов и ран, полученных при травмах;
Пункция сустава при артрите.
Во многих случаях применяется комбинация консервативных и хирургических метолов лечения водянки ног.

О враче: С 2010 по 2016 гг. практикующий врач терапевтического стационара центральной медико-санитарной части №21, город электросталь. С 2016 года работает в диагностическом центре №3.

10 впечатляющих полезных свойств малины
5 тревожных симптомов геморроя
Это название принадлежит нескольким формам одного и того же симптома – накопления жидкости в подкожной клетчатке, в серозных полостях, в тканях головного мозга. При водянке нарушается баланс между притоком и оттоком тканевой жидкости и жидкой субстанции крови.
Гидроцеле, или водянка яичек – это скопление серозной жидкости в оболочках органа. Чаще всего она бывает односторонней (90% от общего числа всех случаев), обычно диагностируется у новорожденных, хотя имеется вероятность развития гидроцеле у детей старшего возраста.
Гидроцеле, или водянка – это скопление серозной жидкости в оболочках яичка. Объем жидкости достигает от 20 до 200 мл, зафиксированы случаи накапливания до 3 литров . По данным медицинской статистики это заболевание встречается примерно у 1-5% мужчин зрелого возраста. Опасность этого заболевания в том, что оно является одной из.
Асцит – это вторичное состояние, при котором происходит скопление транссудата или экссудата в полости брюшины. Симптомы заболевания проявляются в увеличении размера живота, в болях, одышке, в ощущении чувства тяжести в области брюшины и иными признаками. Еще асцит в медицине называют брюшной водянкой, которая может сопутствовать.
Часто к вечеру взрослые люди обнаруживают неприятный симптом. Это – опухшие ноги. Когда возникает отек, сразу возникает ощущение тяжести ног. Даже маленькие стопы превращаются в подобие тумбочек. Бывает, что это заболевание не даёт болевых симптомов – по крайней мере, на начальной стадии.
Водянка ног – состояние, при котором в тканях нижних конечностей скапливается лишняя жидкость. Это вызывает отекание конечности и часто сигнализирует о заболеваниях внутренних органов. В первую очередь требуется установить причину патологии, чтобы врач назначил правильное лечение.

Отек на ногах сигнализирует о заболеваниях внутренних органов.
Описание патологии
Отеки могут быть венозными либо лимфатическими. Они возникают в связи с разными факторами. Наиболее распространенным считается поражение почек, причиной которого является инфекция. В этом случае внутренний орган не успевает выводить лишнюю жидкость, и она скапливается в тканях.
Механизм развития
Отекают ноги по разным причинам. Иногда это вызвано внешними факторами. Например, неправильное питание с большим содержанием соли и недостатком чистой воды способствует накоплению жидкости в организме. Отечность бывает спровоцирована аллергическими реакциями (на укус насекомого, медикаменты, продукты питания и проч.).
Малоподвижный образ жизни способствует застою жидкости в тканях. Ношение неудобной обуви (туфли на каблуках, тесная обувь) вызывает нарушение деятельности лимфатической системы.
Но причины патологии могут быть более серьезными:
- тромбоз сосудов. Чаще всего возникает у пациентов, которые не встают с постели. Дополнительные симптомы – болезненные ощущения, одышка, синий цвет кожи;
- сердечно-сосудистые нарушения. Водянка проявляется после нахождения в сидячем положении. Симптомы возникают в разное время дня, а не только вечером;

Заболевания сердца.
Важно следить за тем, как часто появляются неприятные ощущения. Если это происходит редко, то обычно вызвано внешними факторами. Но регулярный застой крови или лимфы свидетельствует о внутренних нарушениях и требует обращения к врачу.
У женщин в положении отекание конечностей вызвано иными причинами. Внутри брюшной полости уменьшается свободное пространство. Матка постепенно начинает давить сосуды, из-за чего ухудшается циркуляция крови и лимфы. Кроме того, растет вес женщины, что приводит к повышенной нагрузке на ноги. Гормоны, которые вырабатывает организм, способствуют задержанию жидкости.

Ухудшается циркуляция крови и лимфы.
Важно исключить гестоз, который возникает на поздних сроках беременности. В этом случае водянка будет лишь одним из симптомов, говорящих о развитии заболевания. Это серьезная патология, которая требует врачебного контроля, поскольку угрожает здоровью женщины и будущего ребенка.
При варикозном расширении вен вероятность появления отеканий очень высока. Кровь застаивается в сосудах, ее ток к сердцу становится затрудненным. Это способствует увеличению размеров конечностей. Часто появляются дополнительные симптомы, например, болезненные ощущения, холодная кожа измененного цвета, нарушение подвижности конечностей.
Как проявляется в пожилом возрасте?
Водянка на ногах у пожилых людей чаще всего связана с естественными процессами старения. Со временем обмен веществ замедляется, происходят сбои в деятельности внутренних органов. Это приводит к тому, что возникают отеки ног у пожилых. Но необходимо обращать внимание на регулярность симптомов и дополнительные признаки.
Иногда они свидетельствуют о некоторых серьезных болезнях:
- проблемы с почками. В большинстве случаев отекают обе конечности. Если причина в почечной недостаточности, то они сильно увеличатся в размерах. При этом не будет присутствовать зуд, температура тела не повысится, боли также не будет. Выведение мочи нарушится, она приобретет темный оттенок;
- водянка ног у пожилых часто связана с болезнями пищеварительного тракта. В этом случае проблем с выведением мочи нет, но присутствуют нарушения стула;
- варикозное расширение вен – частая причина задержки жидкости. Состояние обычно ухудшается в вечернее время или после длительного пребывания на ногах. Кожа изменяет оттенок, присутствует пигментация;
- заболевания сердечно-сосудистой сферы. При сердечной недостаточности отекание тканей не проходит в течение нескольких часов либо дней. Дополнительные признаки – одышка, учащение или замедление пульса;
- гормональные нарушения. При болезнях щитовидной железы застаивается лимфа, может также отекать язык, присутствует хроническая усталость;
- тромбофлебит – закупорка сосуда. Если тромб не рассосется самостоятельно, то нарушается деятельность системы кровообращения. Серьезная патология часто приводит к смерти пациента, если вовремя ее не обнаружить.
Лечение водянки на ногах
Нельзя самостоятельно пытаться вылечить болезнь. В первую очередь устанавливают ее причину, и лишь затем назначают необходимые препараты. Сделать это должен врач на основании диагностических данных. Пациенту потребуется пройти обследование у кардиолога, эндокринолога, нефролога и прочих докторов.
В зависимости от причин, спровоцировавших отечность, назначают следующие группы медикаментов:
- средства для рассасывания тромбов либо предупреждения их последующего формирования;
- препараты против очагов воспаления, устраняющие болезненные ощущения;
- медикаменты, предназначенные для оттока лишней жидкости;
- средства, укрепляющие сосудистые стенки, и повышающие их эластичность;
- антибактериальные препараты, если причина появления отеков инфекционного характера.
При варикозе обычно рекомендуют использовать специальное белье, которое положительно воздействует на сосуды. В дополнение назначают физиотерапию, включающую лимфодренаж, массаж, электрофорез, ванны с использованием йода, радона. В ходе лечения назначают особую диету. Меню не должно включать соль, жидкость также ограничивают.
Хирургическое вмешательство назначают только при тромбозе или сильной варикозной болезни. При операции удаляют тромб или пораженные варикозом сосуды. Вмешательство показано и при сердечной недостаточности. В этом случае иногда требуется установка стимулятора.
Народные средства
Народное лечение включает использование овощей и лекарственных трав, которые помогают выводить жидкость из организма. Но перед началом их применения получите консультацию лечащего врача. В комплексной терапии используют следующие средства:
- смешайте сок редьки с медом и принимайте по 1/3 стакана, понемногу увеличивая объем;
- отвара семян укропа помогает хорошо выводить лишнюю жидкость;
- настой из коры и корня черной бузины также помогает справиться с неприятными симптомами;
- отвар петрушки готовят на молоке и пьют в течение дня по половине стакана;
- брусника (ягоды и листья) – хорошее мочегонное средство.
Также можно использовать отвары из корня крапивы, боярышника, полыни, березовых листьев и почек, жимолости.
Профилактика
Если водянка на пальце ноги спровоцирована серьезными заболеваниями, то ее сложно предотвратить. Старайтесь выявить дополнительные симптомы, которые могут свидетельствовать о внутренних патологиях. Если же причина появления отечности связана с внешними факторами, то рекомендуют соблюдать несколько простых правил:

При сидячей работе делайте разминки.
- не злоупотребляйте солью и пейте достаточное количество чистой жидкости;
- носите удобную обувь. Если вы постоянно находитесь на ногах, постарайтесь исключить туфли на каблуках или тесную обувь;
- регулярно делайте массаж конечностей;
- при сидячей работе старайтесь уделять время физической активности или делайте небольшие разминки.
Если отеки появляются редко, и дополнительных симптомов нет, то причина обычно кроется в неправильном образе жизни. Но иные тревожные признаки часто свидетельствуют о серьезных внутренних заболеваниях, требующих правильного лечения. Поэтому при первых проявлениях водянки следует проконсультироваться с врачом, чтобы исключить тяжелые патологии.
Водяная мозоль (водянка) – это пузырь на поверхности эпидермиса, который образуется в результате трения нежной кожи о грубые поверхности. Внутри вздувшейся водянки собирается прозрачная жидкость (лимфа). Если кровеносные сосуды расположены близко к кожным покровам и трение было интенсивным, вместе с лимфой в мозоли может быть немного крови.

Причины появления водянистых мозолей
Возникновению водяной мозоли способствуют:
- тесная обувь;
- потливость ног;
- отек конечностей;
- обувь из искусственных материалов;
- песок или другие абразивы на поверхности кожи.
Механизм образования водяных мозолей
В результате давления или трения о поверхность кожи происходит покраснение, отечность и отслаивание эпидермиса. Образовавшаяся полость (пузырь) быстро заполняется межклеточной жидкостью. Возникновение водянки является физиологическим процессом защиты организма от проникновения стафилококковой или стрептококковой инфекции в травмированные кожные покровы.
При малейшем прикосновении или сдавливании водяная мозоль причиняет значительную боль. Если трение о поверхность кожи продолжается, заполненный пузырь лопается, и на воспаленном участке остается красная мокнущая рана.
Признаки инфицирования водяных мозолей:
- повышение температуры;
- гнойные выделения из мозоли;
- расширение границ покраснения;
- изменение цвета водяной мозоли;
- возникновение желтых шелушащихся участков вокруг мозоли;
- болезненность воспаленного участка даже без механического воздействия.
Симптомы водяной мозоли
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика
Важно при диагностике водяной мозоли определить, есть ли у пациента сопутствующие заболевания. Например, варикозная болезнь, сахарный диабет, венозная недостаточность, неврит и так далее.
Как вылечить водяную мозоль

Что делать, если образовалась водяная мозоль на ноге? Небольшие водянки быстро проходят сами. Для защиты от травмирования 1-2 дня воспаленный участок рекомендуется закрывать бактерицидным пластырем и не носить тесную обувь.
Большие водяные мозоли на ногах причиняют эстетический и физиологический дискомфорт, поэтому требуют лечения. Оптимальным терапевтическим методом является вскрытие или прокалывание. Мозоль рекомендуется прокалывать в первый день появления пузыря.
Можно ли прокалывать воспаленную мозоль самостоятельно? Для того чтобы избежать инфицирования раны, все манипуляции следует проводить чистыми руками и стерильной иглой. Если обеспечить стерильность и тщательную обработку поверхностей не представляется возможным, вскрывать водянку лучше в кабинете врача.
Самостоятельный прокол водянистой мозоли на ноге проводят следующим образом:
- Обработать мозоль и окружающие кожные покровы антисептическим раствором (спиртом, зеленкой, перекисью водорода, йодом).
- Взять стерильную иголку от шприца для инъекций. Если такой иглы нет, можно обычную булавку прокалить над огнем или продезинфицировать в медицинском спирте.
- Иглу вводят в водяную мозоль параллельно поверхности кожи (сбоку пузыря). Не рекомендовано прокалывать водяные пузыри на ногах в центральной части т.к. это может травмировать дно мозоли.
- Для хорошего оттока жидкости необходимо сделать 2-3 прокола, сохранив при этом целостность стенок пузыря.
- Когда проколы сделаны, водяной пузырь медленно прижимают к поверхности кожи стерильным бинтом или марлей, чтобы выдавить всю имеющуюся в полости жидкость.
- На водянку накладывают бактерицидный пластырь. Стенки освободившегося пузыря закрывают воспаленную кожу внутри мозоли, защищая рану от инфицирования.
- Пластырь или повязку на мозоли необходимо менять 2 раза в день и снимать на ночь.
Бывают случаи, когда спустя несколько дней водяная мозоль снова наполняется межклеточной жидкостью. Тогда прокол следует повторить.
Нагноение водяного пузыря
Если в мозоли было нагноение, необходимо:
- вскрыть водяную мозоль и удалить инфицированные стенки пузыря;
- обработать рану антисептиком;
- наложить на мокнущую рану мазь-антибиотик;
- закрыть пораженный участок кожи марлевой подушечкой с пластырем.
Воспалительный процесс и нагноение в водяной мозоли, которые сопровождаются повышением температуры тела и разрастанием области покраснения, локализуют амбулаторно, в хирургическом кабинете. Специалист очистит область раны, при необходимости наложит повязку с дренированием и назначит антибактериальную терапию.
Лечение водяной мозоли народными средствами
- Проверенным народным методом лечения водяных пузырей на ногах и руках являются солевые ванночки. Теплый соляной раствор (1 чайная ложка на 1 л воды) или крепкий раствор марганцовки хорошо дезинфицируют и размягчают мозоль, ускоряя заживление.
- Еще одним эффективным средством считается сок алоэ. Мякоть алоэ – это природный антисептик, который снимает воспалительный процесс и ускоряет заживление. На водяной пузырь накладывают разрезанный вдоль поверхности лист растения или пропитанный в соке алоэ тампон. Такой компресс фиксируют повязкой и меняют каждые 4-6 часов.
Для лечения небольшой мозоли можно использовать обычный подорожник. Промытый в холодной воде лист необходимо помять до проявления сока и плотно приложить к мозоли. Через 4-5 часов аппликацию повторяют. - Хорошим антисептическим и размягчающим действием обладает лимон. При водяных пузырях рекомендуется накладывать аппликацию из перетертой мякоти и корки лимона на поврежденный участок кожи и держать до 5-ти минут. Достаточно будет 2-х компрессов в течение суток, чтобы на следующий день боль прошла и мозоль уменьшилась.
Из-за чрезмерного сдавливания или механического повреждения водяная мозоль может лопнуть. Самопроизвольное вскрытие сопровождается болезненным дискомфортом и жжением. Открытую рану следует продезинфицировать и закрыть бактерицидным пластырем. Если спустя несколько дней вокруг мозоли увеличилась зона покраснения и заметно нагноение, такая симптоматика свидетельствует об инфицировании лопнувшей мозоли и требует незамедлительного обращения к специалисту.
Особого внимания требуют водяные мозоли на подошве. Если кожа на ногах грубая и склонна к образованию натоптышей, водянка может стать болезненной вросшей мозолью.

Опасность
Водяные мозоли могут привести к нарушению иннервации или кровоснабжения в области мозоли. В целом, прогноз выздоровления при такой проблеме – благоприятный.
Профилактика водяных мозолей
При сильной потливости рекомендуется:
- подбирать обувь из натуральных материалов;
- использовать косметические тальки и присыпки;
- спортивную обувь носить исключительно на тренировках;
- по возможности исключить капроновые носки.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.

Пузырьки с водянистым экссудатом на ногах появляются по различным причинам. У некоторых пациентов диагностируется как временная реакция кожного покрова, у других выявляется как симптом определенного заболевания. Недуг может проявиться как у взрослого, так и у ребенка. Если были обнаружены водянистые пузырьки на ногах, то следует обратиться в клинику для прохождения диагностики и при необходимости начинать лечение патологии.
Основные причины водянистых пузырей
Новообразовавшиеся водянистые пузырьки на ногах бывают различного размера. Могут появиться в любом месте на нижних конечностях. Везикулы внутри содержат прозрачную жидкость, при этом вызывают множество сопутствующих симптомов. У каждого человека своя симптоматика. Волдыри могут чесаться и сопровождаться болевым синдромом. Некоторые легко травмируются при небольшом надавливании, другие имеют очень плотную оболочку. В ряде случаев наряду с пузырями на ногах появляются высыпания. Вся симптоматика определяется причиной возникновения водяных пузырьков на ногах. Среди основных негативных факторов находятся следующие аспекты:

- Аллергическая реакция организма на раздражители. Спровоцировать сыпь на стопах могут продукты питания, медикаменты, средства личной гигиены, а также синтетическая одежда (носки, колготки, ботинки). Во время аллергии всегда отмечается зуд и покраснение кожных покровов;
- Гипергидроз. Данное заболевание связано с повышенной потливостью стоп. Постоянно влажная среда провоцирует образование множества мелких пузырей с прозрачным жидким экссудатом. Причиной гипергидроза может стать множество негативных факторов от некачественной обуви до злокачественного новообразования. В детском возрасте достаточно часто появляется данная проблема. В педиатрии классифицируется как потничка. Нередко встречается, когда родители слишком тепло закутывают малыша на ночь. Гипергидроз может быть трех разновидностей. Первый — красный, второй — папулезный, третий — кристаллический. Последний вариант проявляется в виде белых пузырей, которые лопаются и начинают гноиться. Красная потничка фиксируется как волдыри до 2 мм в диаметре, которые сильно чешутся. Папулезная потница проявляется чувством жжения, зуда и сильного шелушения кожного покрова;
- Сахарный диабет. Тяжелое заболевание вызывает массу симптомов, среди которых находятся кожные высыпания в виде волдырей на стопах и между пальцами ног. В медицине классифицируется как диабетическая пузырчатка. У больного образуются буллы с водянистым экссудатом, которые по внешнему виду схожи с ожогами. Встречается у людей с 3 — 4 типом заболевания, а также диабетической нейропатии. Волдыри не вызывают никаких беспокоящих симптомов и не требуют лечения, помимо контроля за уровнем сахара в крови;
- Авитаминоз. Недостаток питательных веществ и витаминов в организме может проявляться высыпаниями на нижних конечностях. Нередко диагностируется в весенний или зимний период;
- Экзема. Выделяется множество видов заболевания, которое поражает кожные покровы на любой части тела. На ступнях диагностируется тилотический и дисгидротический. Пузырчатые высыпания находятся глубоко под кожей и значительно выступают над поверхностью на 5 — 7 мм;
- Ветрянка. Заболевание вирусной этиологии. Водянистые пузырики на ногах чешутся. Требуется лечение. Организму легче переносить течение болезни в детском возрасте. Волдыри появляются на тыльной стороне подошвы и между пальцами;
- Рожа. Инфекция имеющая различные виды течения. Причиной появления волдырей на стопах являются трещины кожного покрова. Травмированные участки позволяют без труда проникнуть стрептококкам — возбудителям недуга;
- Грибок. Может быть на ногтях и распространятся на ноги. Микоз встречается трех видов. К первому относится сквамозный тип (пузыри лопаются, оставляя видимые ороговения). Второй межпальцевый проявляется в виде мокнущих волдырей, которые затягивают всю площадь между пальцами ног. Третий вид везикулярный вызывает водянку. При наступании на ноги волдыри лопаются, превращаются в язвочки. Ходить на стопах очень болезненно;
- Вирусная пузырчатка. Поражается не только кожный покров, но и слизистые оболочки. Волдыри окантованы красной линией, сильно чешутся и болят;
- Чесотка. Клещи, паразитирующие на теле часто заселяют с боковых сторон стоп. Проделывая ходы в коже, вредитель оставляет бугорки, напоминающие волдыри.
Методы лечения
Лечение напрямую зависит от причины возникновения недуга. Если присутствует зуд, то справиться с дискомфортом помогут:

- Гистан;
- Акридерм Гента;
- Левосин, Эплан;
- Элком.
При вирусном заболевании применяется Ацикловир, Виферон, Циндол. Если была выявлена чесотка, то прописываются Спрегаль, Медифокс. При ожоговых высыпаниях назначается Левомеколь, Пантенол, Бепантен. С грибком справляется Микозан, Залаин, Ламизил, Клотримазол. В терапию включают не только препараты местного действия, но и таблетки. Правильное лечение позволит быстрее восстановиться и предупредить развитие заболевания.
Читайте также:


