Вирусная пневмония в реанимации
Тяжелая форма пневмонии, даже при своевременном и адекватном лечении, часто имеет неблагоприятный исход. Высокая распространенность, расширение спектра возбудителей, появлений таких форм, как тяжелый острый респираторный синдром, делают пневмонию одной из наиболее обсуждаемых тем в медицине.
Позднее обращение к врачу, сложная диагностика, частое самолечение приводит к тому, что только у 9% больных воспаление легких полностью разрешается в течение 3 недель. У остальных отмечается затяжное течение, наличие осложнений, переход в хроническую форму.
Пневмония тяжелого течения – это особая форма воспаления легких, которая проявляется значительной дыхательной недостаточностью, тяжелым сепсисом и инфекционным шоком, характеризуется чаще плохим прогнозом и требует незамедлительного лечения в условиях реанимации.
Почему заболевание переходит в тяжелую форму

Развитие тяжелой пневмонии зависит от многих факторов:
- особенности возбудителя;
- изначальное состояние иммунной системы и сопутствующие заболевания;
- условия развития пневмонии;
- своевременность установки правильного диагноза;
- назначение полноценного лечения.
В основном возбудителями пневмонии с тяжелым течением являются:
- Золотистый стафилококк.
- Легионелла.
- Синегнойная палочка.
- Клебсиелла.
Наиболее опасными являются грамотрицательные микроорганизмы, особенно синегнойная палочка. Частота летальных исходов при выявлении данных возбудителей доходит до 60%. В зимнее время до 5 % тяжелых форм течения приходятся на долю вирусных пневмоний.
Течение пневмонии и тактика лечения зависит от наличия осложнений. Выделяют следующие наиболее значимые:
- Острая дыхательная недостаточность;
- Экссудативный плеврит и эмпиема плевры;
- Абсцесс;
- Респираторный острый дистресс-синдром;
- Сепсис;
- Инфекционно-токсический шок.
Самым главным критерием является наличие и тяжесть дыхательной недостаточности, которая сопровождает тяжелое течение воспаления легких в 85% наблюдений. Острая ее фаза может развиться уже через несколько часов от начала пневмонии, что требует немедленного проведения искусственной вентиляции легких. Патогенетические механизмы связаны с гипоксией тканей из-за нарушения газообмена в альвеолах.
Плевриты и абсцессы удлиняют время приема антибиотиков и могут вызывать инфекционные осложнения. Развивающийся сепсис, который является генерализованным ответом на воспаление, приводит к полиорганной недостаточности.
Основные признаки сепсиса следующие:
- лихорадка выше 38°С или ниже 36°С;
- тахикардия боле 90 ударов в минуту;
- учащенное дыхание более 24 актов в минуту;
- количество лейкоцитов крови более 12 х 10⁹/л или менее 4 х 10⁹/л;
- выявление бактерий в крови (наблюдается в 30% наблюдений).
Снижение артериального давления, продолжающиеся нарушения всех органов, усиление интоксикации на фоне лечения свидетельствует о развитии септического шока.
Инфекционно-токсический шок – синдром, связанный с острой сосудистой недостаточностью, развивается у пациентов в результате токсического воздействия возбудителей на стенки сосудов. Происходит расширение сосудов, снижение объема циркулирующей крови, снижается кровоснабжение тканей, что приводит к полиорганной недостаточности.
Проявления инфекционно-токсического шока:
- резкая слабость;
- шум в ушах;
- головокружение;
- тошнота;
- сердцебиение;
- одышкаа;
- холодный пот;
- выраженная бледность;
- цианоз;
- тахикардия;
- снижение давления;
- нитевидный пульс.
В тяжелых случаях при инфекционных осложнениях нарушается сознание, вплоть до сопора и комы.
Синдром полиорганной недостаточности является терминальной фазой прогрессирования воспалительной реакции и часто служит причиной смерти больных в реанимации. Характеризуется синдром нарушением функции двух и более органов и систем, чаще всего почек, ЦНС, печени. Поражение одной из систем на фоне сепсиса увеличивает риск развития летального исхода на 15-20%.
Как вовремя распознать опасность
Основными синдромами, которые составляют клиническую картину пневмонии, являются следующие:
- интоксикация;
- поражение дыхательных путей;
- воспалительная инфильтрация легочной ткани;
- раздражение плевры;
- плевральный выпот;
- ателектаз;
- острая дыхательная недостаточность;
Объективная оценка степени тяжести пневмонии необходима для решения тактики ведения пациентов, вопроса о госпитализации в пульмонологические стационары или отделение реанимации и интенсивной терапии.
Существует несколько шкал, где в зависимости от баллов устанавливают тяжесть течения заболевания. Характеристики учитывают не только синдромы пневмонии, но и возраст, пол, сопутствующие патологии, лабораторные и инструментальные данные.
Критерии выбора типа медицинского вмешательства

Основные вопросы после установки диагноза, это: где проводить дальнейшее лечение пневмонии, требуется ли госпитализация в стационар или палату интенсивной терапии.
К критериям, требующим обязательной госпитализации при пневмонии относятся:
- возраст старше 65 лет;
- хронические инвалидизирующие заболевания;
- наркомания, алкоголизм;
- иммунодефицит;
- неэффективность антибиотикотерапии;
- снижение уровня сознания;
- высокая вероятность аспирации;
- нестабильная гемодинамика;
- значительный плевральный выпот;
- массивные очаги поражения;
Критерии, требующие лечения в отделении реанимации:
- потребность в искусственной вентиляции легких;
- падение давления;
- шок;
- полиорганная недостаточность;
- кома.
Прогноз тяжелой пневмонии зависит от множества факторов, но основные – это своевременная диагностика и лечение, поэтому при первых же симптомах следует немедленно обращаться к врачу.

В ноябре этого года корреспондент ТИА внезапно заболела инфекционным воспалением легких. В больницу она попала после неудачного "курса самолечения" и там узнала для себя много нового. О том, как просто заболеть пневмонией, сложно болеть, как себя уберечь и почему выпитый зря антибиотик чреват неприятными последствиями – в материале ТИА. Автор - Юлия Островская.
До ноября этого года я даже представить себе не могла, что могу просто так заболеть пневмонией – не после гриппа, не из-за сильного переохлаждения, а вот так вдруг. Как большинство моих знакомых, уверена, в начале болезни я занималась самолечением. Кашель списала на обыкновенный бронхит, и сама себе прописала обыкновенные лекарства. На четвертый день, когда стало совсем худо, я всё-таки отправилась к платному врачу. Высиживать по пять часов в очереди в муниципальной поликлинике сил не было. Рентген показал воспалительный очаг в легком, а врач выписала направление на госпитализацию.
Так я попала в первую городскую больницу Твери, где столкнулась с так называемой "оптимизацией отрасли здравоохранения". Пожалуй, если бы не замечательный персонал, явно заботящийся о комфорте в своем отделении, находиться здесь было бы совсем худо. Туалеты страшные, еду есть, мягко говоря, трудно, воды питьевой нет. Как хочешь – так и запивай таблетки. А ведь в больнице есть пожилые люди, к которым родственники не ходят. Элементарного парацетамола, чтобы сбить температуру, вдруг не оказалось. При 38,5 предложили сделать укол кеторола.
Это все лирическое отступление. Мое воспаление оказалось серьёзнее, чем показал рентген. Компьютерная томография, которую сделали по ОМС, показала двустороннюю полисегментарную пневмонию. Меня отправили в специализированное пульмонологическое отделение шестой городской больницы (в Твери всего два пульмонологических отделения – в областной больнице и больнице №6).
В первый же день на исколотые капельницами руки поставили катетер. Подобранные антибиотики уже начали действовать, а я начала потихоньку поправляться. Но самое важное, что многие мои соседи по палате и несчастью в обеих больницах не имели тех классических симптомов, которые были у меня, - ни кашля, ни лихорадки, кроме субфебрильной температуры и слабости. К врачу они обращались иногда через месяц после появления недомогания. В других случаях держалась высокая температура, но не было кашля. Мамы заражались пневмонией от детей, а те – от одногруппников в детском саду. Был случай, когда терапевт проглядел пневмонию, и молодая женщина попала на несколько дней в реанимацию. В пульмонологическом отделении лежали и те, кто когда-то пневмонию не долечил и в итоге заработал астму.

Почему так бывает, откуда берется инфекционная пневмония, как себя уберечь от воспаления легких и почему нас и иностранцев нужно лечить разными антибиотиками – обо всём этом после выздоровления я расспросила главного пульмонолога Министерства здравоохранения Тверской области Галину Труфанову.
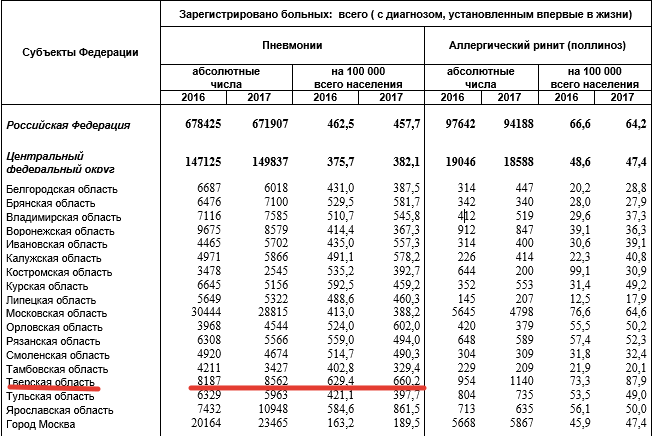
Статистика: Тверская область лидирует по количеству зарегистрированных случаев воспаления лёгких в ЦФО в цифрах на 100 тысяч населения.
Табличка статистики по регионам ЦФО
Внебольничная пневмония – это круглогодичное заболевание, то есть заполучить её можно и летом, и зимой. Оговоримся: речь в интервью пойдёт именно о внебольничной пневмонии – воспалении легких, которое возникает вне условий стационара и не вследствие иммунодефицита.
Внебольничное воспаление лёгких вызывают в основном вирусы и бактерии. Как рассказала главный пульмонолог Минздрава, это постоянно мониторируемое заболевание, потому что при неправильной тактике лечения или его отсутствии может быть летальный исход:
- Каждый отдельный случай пневмонии в регионе разбирается "от" и "до". Смертность сегодня от пневмонии невысокая, но нужно всегда управлять ситуацией.
Статистика заболеваемости пневмониями в Тверской области традиционно выше, чем в других регионах ЦФО. Возможными причинами врачи называют транзитное расположение города между двух столиц и постоянную миграцию населения, а также климатические особенности.
Кто виноват
Внебольничные пневмонии – это всегда инфекционные заболевания. В подавляющем большинстве случаев они связаны с бактериальной инфекцией, рассказывает Галина Труфанова. Самые распространенные возбудители пневмонии – Streptococcus pneumoniaе (примерно 30-50% всех случаев), на втором месте - Chlamydophila pneumoniaе, Mycoplasma pneumoniaе, Legionellae pneumofila, Haemophilus influenzae (8-25%) и реже всего – Staphylococcus aureus и Klebsiella pneumoniae.
Большинство этих бактерий – обычная флора дыхательных путей и вполне спокойно и мирно сосуществуют с человеком. Но при снижении иммунитета они могут инфицировать лёгкие при вдыхании. Кроме этого, бактерии могут распространяться воздушно-капельным путем при кашле или чихании.
Чисто вирусная пневмония появляется именно в сезон гриппа. О таких пневмониях врачи широко заговорили с приходом в Россию пандемического свиного штамма. Вирусные пневмонии часто развиваются молниеносно и протекают тяжелее остальных. В основном же воспаление легких появляется как следствие вирусной инфекции: вирус поражает эпителий бронхов, защитная система страдает, бактерия проникает в лёгкие и начинается воспаление.
Второй серьезный фактор – это переохлаждение организма. Вследствие переохлаждения истончаются защитные силы бронхиального эпителия, и человек может заболеть. Поэтому зимой, когда начинается период заболеваемости, увеличивается и количество пневмоний. Бывают и групповые случаи заболевания – в детских садах, школах, семье.
Симптоматика
Классические симптомы заболевания пневмонией у молодого организма, вызванного самой распространенной пневмококковой инфекцией, – это резкое ухудшение самочувствия, озноб, высокая температура, боли в грудной клетке и кашель. Если заболевает пожилой человек с сахарным диабетом и другими хроническими заболеваниями, картина симптомов может быть "смазанной". Бывают и случаи, когда нет кашля, но есть слабость и субфебрилитет. В любом случае человек должен обратиться к врачу:
- Ни в коем случае нельзя заниматься самолечением и нужно обязательно обратиться к врачу. При необходимости он назначит рентген, и лечение пневмонии начнется вовремя. Тяжелые случаи, которые порой заканчиваются летально, – это, как правило, следствие позднего обращения к врачу, - говорит Галина Труфанова.
Лечение в России и на Западе
В России пневмонии стараются лечить в условиях стационара – в терапевтических и пульмонологических отделениях. Алгоритм лечения давно отточен, главное, чтобы пациент вовремя начал получать помощь. На западе же, как правило, такие пациенты лечатся дома. Госпитализируют людей только с тяжелыми воспалениями.
В наших больницах хороший арсенал препаратов, рассказывает Галина Труфанова. Но что интересно, пневмонию в России и, например, во Франции будут лечить разными антибиотиками:
- Наш пневмококк и условно французский пневмококк – это разные возбудители, с разной чувствительностью к антибиотикам. Всё зависит от того, в какой стране и как применяются антибиотики. В американских рекомендациях есть Доксициклин, а в российских – нет. Это следствие в прошлом бесконтрольного применения препарата в нашей стране, "наши" бактерии просто больше не чувствительны к этому антибиотику. В европейских аптеках вы не купите ни один антибиотик, а у нас все лечились, чем хотели. Нужно понимать, что выпитый зря антибиотик – это дорога к тому, что он просто перестанет на вас действовать.
В России есть регионы, где проводят масштабные исследования резистентности (сопротивляемости) возбудителей к антибиотикам – например, в НИИ антимикробной химиотерапии ФГБОУ ВО СГМУ Минздрава России.
Профилактика пневмоний
Это здоровый образ жизни – раз, вакцинация от гриппа и пневмококка – два. Сегодня в России по национальному календарю прививок противопневмококковую вакцину получают дети до 5 лет и призывники. Кроме того, вакцинацию проводят для людей с хроническими заболеваниями легких, с сахарным диабетом и в домах престарелых. Берегите себя и будьте здоровы.

Заболевания тяжелыми формами пневмонии и случаи летального исхода от нее сильно увеличились за последние несколько десятков лет. В зоне риска находятся как молодые люди с пониженным иммунитетом, так и пожилые пациенты старше 60 лет, имеющие нарушения функций дыхания.
Связан рост числа заболеваний с усилением устойчивости некоторых бактерий к большинству известных лечебных препаратов (антибиотиков). В связи с этим при диагностировании тяжелой формы пневмонии рекомендована незамедлительная госпитализация больного для лечения его в реанимации.
Этиология
Пневмония – это инфекционно-воспалительное заболевание легких. Под воздействием определенных патогенных микроорганизмов происходит воспаление интерстициальной и легочной ткани с поражением альвеол. При отсутствии своевременного и грамотного лечения болезнь приобретает тяжелое течение. Возбудителями госпитальной пневмонии могут стать: 
- Золотистый стафилококк (Staphylococcus aureus) – шаровидная грамположительная бактерия из ряда стафилококковых.
- Синегнойная палочка (Pseudomonas aeruginosa) – грамотрицательная, подвижная палочковидная бактерия, которая опасна для человека. Является возбудителем многих инфекционных болезней. Устойчива к антибиотикам.
- Палочка Фридлендера (Klebsiella pneumonia) – грамотрицательная, анаэробная, палочковидная бактерия.
- Кишечная палочка (Escherichia coli) – еще одна грамотрицательная палочковидная бактерия. Распространяется в нижней части кишечника человека.
- Протей мирабилис (Proteus mirabilis) – из ряда грамотрицательных, факультативно-анаэробных стержнеобразных бактерий. Способна вызвать различные инфекционные заболевания у человека.
- Гемофильная палочка (Haemophilus influenza) или палочка Пфайффера – грамотрицательные, неподвижные бактерии из семейства Pasteurellaceae. Являются возбудителем гриппа.
- Энтеробактерии (Enterobacter) – род грамотрицательных, факультативно-анаэробных, стержнеобразных, неспорообразующих бактерий из семейства Enterobacteriacaea. Находится в кишечнике у многих здоровых людей.
- Серрация (Serratia) – еще один род грамотрицательных, палочковидных бактерий семейства Enterobacteriacaea.
- Фузобактерии (Fusobacterium) – род грамотрицательных, анаэробных, неспорообразующих бактерий. Некоторые части бациллы выглядят, как тонкие, с заостренными кончиками, палочковидные клетки.
- Бактероиды (Bacteroides) – бактерии семейства Bacteroidaceae. Подобны Fusobacterium. Являются представителями нормальной микрофлоры кишечника человека.
- Легионеллы (Legionella) – грамотрицательная болезнетворная бактерия класса Gammaproteobacteria. Включает в себя множество патогенных видов бацилл.
Критерии тяжелой формы болезни
Все пациенты с тяжелыми случаями пневмонии независимо от этиологии подлежат лечению в реанимации. Проявляются они симптомами септического шока или тяжелой формы сепсиса, дыхательной недостаточностью. В таких случаях необходимо проведение интенсивной терапии.
Тяжелые формы пневмонии имеют несколько характерных видов.
Развивается на фоне попадания в организм патогенных микробов. При тяжелой форме течения заболевания больной госпитализируется. Лечение в таком случае возможно в отделениях реанимации (по показаниям). Основные проявления болезни:
- Выраженная дыхательная недостаточность.
- Внелегочные поражения (менингит, перикардит и многое другое).
- Острая почечная недостаточность.
- Сильная боль при кашле.
- Гнойные, иногда кровавые, выделения в мокроте.
- Нарушение сознания.
- Мучительная головная боль.
- Бессонница.
- Температура тела свыше 39 °C.
- Холодный пот.
- Пониженное давление.
- Нарушение желудочно-кишечного тракта (тошнота, рвота, понос).
- Почти постоянный кашель.
- Судороги.
- Хрипы при дыхании.
Лабораторные показатели:
- Лейкопения меньше 4*10⁹/л.
- Палочкоядерный сдвиг больше 20%.
- Гемоглобин меньше 100 г/л.
- Гипоксемия Pa02 меньше 60 мм рт ст, Sa02 менее 90 %.
Инфицирование нижних дыхательных путей. Проявляется заболевание в течении 2-3 дней после попадания больного в медицинскую клинику. Может возникнуть в послеоперационный период.
Клинические проявления:
- Повышенная температура тела.
- Большое количество мокроты с гнойным запахом.
- Сильный кашель.
- Одышка.
- Боль в области грудной клетки.
- Тахикардия.
- Гипоксемия.
- Сердечно-сосудистая недостаточность.
- Дыхательная недостаточность.
- Влажные хрипы.
- Возникновение в легочной ткани новых инфильтратов.

Лабораторно патология проявляется таким образом:
- Лейкоцитоз больше 12.0*10⁹/л.
- Палочкоядерный сдвиг больше 10%.
- Артериальная гипоксемия Pa02 меньше 60 мм рт ст, Sa02 менее 90 %.
Диагностические критерии этой формы следующие:
- подострое начало;
- температура субфебрильная вначале болезни, со временем может повыситься до фебрильных цифр;
- непродуктивный навязчивый кашель приступообразного характера, который сохраняется недели, и даже месяцы;
- постепенно нарастающая одышка – вначале болезни во время физической нагрузки, со временем становится невыносимой, есть и в покое;
- аускультативно может не быть изменений или прослушиваться жесткое дыхание, иногда – сухие рассеянные хрипы;
- выделение пневмоцист из мокроты;
- в крови можно обнаружить анемию, тромбоцито- и лимфопению, снижение количества лейкоцитов;
- тяжелая гипоксемия;
- специфические ренгенологические изменения – по мере прогрессирования болезни усиливается интерстициальный рисунок, формируются облаковидные билатеральные инфильтраты, в разгаре заболевания – множественные очаговые тени.
Диагностика воспаления легких
Чтобы поставить точный диагноз тяжелых форм пневмонии, врач назначает лабораторные и лучевые исследования. К ним относятся:
- Рентгеновские снимки легких. Составляется подробный обзор органов грудной клетки пациента.
- Компьютерная томография легких. Проводится в случае отсутствия полной информации от рентгенографии. Также назначается при необходимости дифференциальной диагностики заболевания.
- Исследование ультразвуком. Проводится, чтобы оценить состояние плевральных полостей и плевры.
- Анализы крови: биохимический (проверка функциональности печени и почек), клинический (измерение уровня лейкоцитов) и микробиологический (глубокое исследование болезнетворных микробов).
- Биоанализ мокроты. С помощью этой диагностики определяют чувствительность бактерий к лекарственным препаратам.
- Серологическая диагностика. Проводится для изучения возбудителей.
- Спирография. Необходима для выявления изменений объема дыхания.
- Дифференциальный метод. Диагноз ставится посредством исключения клинических проявлений и полученных анализов.
Лечение и искусственная кома
В зависимости от сложности и причины возникновения пневмонии, назначается определенный курс медикаментозной терапии. При начальном этапе болезни назначаются антибактериальные препараты широкого спектра действия.
Неадекватное применение антибиотика увеличивает риск неблагоприятного исхода пневмонии с тяжелым течением. Данная группа препаратов в таком случае вводится внутривенно. При тяжелой пневмонии показано использование цефалоспоринов 3 поколения и макролидов. Если у пациента наблюдается сильно выраженный болевой синдром, внутримышечно вводят болеутоляющие средства (Ибупрофен, Диклофенак). Также используются бронхолитики, антикоагулянты, при необходимости – оксигенотерапия.

В крайних запущенных случаях пневмонии, доктор назначает пациенту искусственное (медикаментозное) введение в кому. Делается это редко из-за слишком высокого риска некроза мозга и отказа какого-либо внутреннего органа. Прямыми показаниями к ней могут быть:
- Непереносимость пациентом наркоза (когда требуется срочное хирургическое вмешательство).
- Повреждение кровеносных сосудов (в этом случае кома назначается, чтобы избежать большой кровопотери во время операции).
- Опасность осложнений сопутствующих патологий.
- Слишком высокая температура тела (во время комы температура и артериальное давление резко снижаются).
- Необходимость в полном расслаблении мышц больного.
Введение и выход пациента из комы тщательно контролируется врачами. Весь период времени к больному подключен аппарат искусственной вентиляции легких. Во время медикаментозной комы замечено замедление метаболизма. Желудочно-кишечный тракт и рефлексы полностью останавливаются.
Осложнения
При отказе от лечения заболевания могут возникнуть серьезные осложнения как со стороны легочной системы, так и других органов и систем человека. Среди них следующие:
- абсцесс легких;
- эмпиема плевры;
- деструктивные изменения;
- отек легких;
- гангрена;
- острая дыхательная недостаточность;
- бронхообструктивный синдром;
- инфекционно-токсический шок;
- сепсис;
- энцефалит;
- менингит;
- респираторный дистресс-синдром;
- анемия;
- синдром системного воспалительного ответа;
- реактивный психоз (особенно у пациентов в преклонном возрасте);
- нарушение свертываемости крови;
- образование тромбов;
- сердечно-сосудистые нарушения;
- кома.
Справочные материалы (скачать)
Заключение
В нынешнее время тяжелые формы пневмонии занимают четвертое место по числу заболеваний, более 50 % случаев заканчиваются смертью пациента. Чтобы избежать страшного исхода, при первых признаках недомогания, повышении температуры тела и сильном кашле необходимо срочно обратиться в медицинское учреждение. Ни в коем случае нельзя допускать самолечение и самостоятельный прием антибиотиков, так как это может усугубить течение воспаления легких из-за потерянного времени.
Тяжелая форма пневмонии, даже при своевременном и адекватном лечении, часто имеет неблагоприятный исход. Высокая распространенность, расширение спектра возбудителей, появлений таких форм, как тяжелый острый респираторный синдром, делают пневмонию одной из наиболее обсуждаемых тем в медицине.
Позднее обращение к врачу, сложная диагностика, частое самолечение приводит к тому, что только у 9% больных воспаление легких полностью разрешается в течение 3 недель. У остальных отмечается затяжное течение, наличие осложнений, переход в хроническую форму.
Пневмония тяжелого течения – это особая форма воспаления легких, которая проявляется значительной дыхательной недостаточностью, тяжелым сепсисом и инфекционным шоком, характеризуется чаще плохим прогнозом и требует незамедлительного лечения в условиях реанимации.
Почему заболевание переходит в тяжелую форму

Развитие тяжелой пневмонии зависит от многих факторов:
- особенности возбудителя;
- изначальное состояние иммунной системы и сопутствующие заболевания;
- условия развития пневмонии;
- своевременность установки правильного диагноза;
- назначение полноценного лечения.
В основном возбудителями пневмонии с тяжелым течением являются:
- Золотистый стафилококк.
- Легионелла.
- Синегнойная палочка.
- Клебсиелла.
Наиболее опасными являются грамотрицательные микроорганизмы, особенно синегнойная палочка. Частота летальных исходов при выявлении данных возбудителей доходит до 60%. В зимнее время до 5 % тяжелых форм течения приходятся на долю вирусных пневмоний.
Течение пневмонии и тактика лечения зависит от наличия осложнений. Выделяют следующие наиболее значимые:
- Острая дыхательная недостаточность;
- Экссудативный плеврит и эмпиема плевры;
- Абсцесс;
- Респираторный острый дистресс-синдром;
- Сепсис;
- Инфекционно-токсический шок.
Самым главным критерием является наличие и тяжесть дыхательной недостаточности, которая сопровождает тяжелое течение воспаления легких в 85% наблюдений. Острая ее фаза может развиться уже через несколько часов от начала пневмонии, что требует немедленного проведения искусственной вентиляции легких. Патогенетические механизмы связаны с гипоксией тканей из-за нарушения газообмена в альвеолах.
Плевриты и абсцессы удлиняют время приема антибиотиков и могут вызывать инфекционные осложнения. Развивающийся сепсис, который является генерализованным ответом на воспаление, приводит к полиорганной недостаточности.
Основные признаки сепсиса следующие:
- лихорадка выше 38°С или ниже 36°С;
- тахикардия боле 90 ударов в минуту;
- учащенное дыхание более 24 актов в минуту;
- количество лейкоцитов крови более 12 х 10⁹/л или менее 4 х 10⁹/л;
- выявление бактерий в крови (наблюдается в 30% наблюдений).
Снижение артериального давления, продолжающиеся нарушения всех органов, усиление интоксикации на фоне лечения свидетельствует о развитии септического шока.
Инфекционно-токсический шок – синдром, связанный с острой сосудистой недостаточностью, развивается у пациентов в результате токсического воздействия возбудителей на стенки сосудов. Происходит расширение сосудов, снижение объема циркулирующей крови, снижается кровоснабжение тканей, что приводит к полиорганной недостаточности.
Проявления инфекционно-токсического шока:
- резкая слабость;
- шум в ушах;
- головокружение;
- тошнота;
- сердцебиение;
- одышкаа;
- холодный пот;
- выраженная бледность;
- цианоз;
- тахикардия;
- снижение давления;
- нитевидный пульс.
В тяжелых случаях при инфекционных осложнениях нарушается сознание, вплоть до сопора и комы.
Синдром полиорганной недостаточности является терминальной фазой прогрессирования воспалительной реакции и часто служит причиной смерти больных в реанимации. Характеризуется синдром нарушением функции двух и более органов и систем, чаще всего почек, ЦНС, печени. Поражение одной из систем на фоне сепсиса увеличивает риск развития летального исхода на 15-20%.
Как вовремя распознать опасность
Основными синдромами, которые составляют клиническую картину пневмонии, являются следующие:
- интоксикация;
- поражение дыхательных путей;
- воспалительная инфильтрация легочной ткани;
- раздражение плевры;
- плевральный выпот;
- ателектаз;
- острая дыхательная недостаточность;
Объективная оценка степени тяжести пневмонии необходима для решения тактики ведения пациентов, вопроса о госпитализации в пульмонологические стационары или отделение реанимации и интенсивной терапии.
Существует несколько шкал, где в зависимости от баллов устанавливают тяжесть течения заболевания. Характеристики учитывают не только синдромы пневмонии, но и возраст, пол, сопутствующие патологии, лабораторные и инструментальные данные.
Критерии выбора типа медицинского вмешательства

Основные вопросы после установки диагноза, это: где проводить дальнейшее лечение пневмонии, требуется ли госпитализация в стационар или палату интенсивной терапии.
К критериям, требующим обязательной госпитализации при пневмонии относятся:
- возраст старше 65 лет;
- хронические инвалидизирующие заболевания;
- наркомания, алкоголизм;
- иммунодефицит;
- неэффективность антибиотикотерапии;
- снижение уровня сознания;
- высокая вероятность аспирации;
- нестабильная гемодинамика;
- значительный плевральный выпот;
- массивные очаги поражения;
Критерии, требующие лечения в отделении реанимации:
- потребность в искусственной вентиляции легких;
- падение давления;
- шок;
- полиорганная недостаточность;
- кома.
Прогноз тяжелой пневмонии зависит от множества факторов, но основные — это своевременная диагностика и лечение, поэтому при первых же симптомах следует немедленно обращаться к врачу.
Читайте также:


