Вирусная пузырчатка полости рта и конечностей может быть у взрослых
Инфекционное недомогание носит сезонный характер и чаще диагностируется в весенне-летний период. Распространяется воздушно–капельным или контактным путем. Вспышки заболевания характерны для коллективов, где существует тесное общение между людьми.
Причины
Причиной вирусной пузырчатки у взрослых принято считать энтеровирусы Коксаки А16 и EV71. С момента инфицирования до появления первых симптомов недомогания проходит 4–6 суток. Все это время и несколько месяцев после выздоровления человек является носителем инфекции.
Вирус Коксаки обычно вызывает поражение ладоней и подошв. Такая форма заболевания протекает легко и без последствий. Энтеровирус EV71 намного опаснее — он становится причиной энтеровирусной ангины, которая часто и тяжело осложняется.
Не следует путать вирусную пузырчатку с истинной. Эти редкие болезни имеют схожую симптоматику, но разные причины возникновения.
Обыкновенная пузырчатка развивается как аутоиммунный патологический процесс и протекает очень тяжело, в то время как вирусное поражение хоть и является заразным, редко вызывает серьезные осложнения и быстро проходит.
Симптомы
Инфекционная пузырчатка проявляется россыпью везикул (пузырьков), заполненных прозрачной жидкость. Излюбленное место локализации — ротоглотка, ладони и область между пальцами, подошвы.
Общие симптомы вирусного поражения у взрослых:
- повышение температуры до 37,2 °C;
- вялость, быстрая утомляемость, потеря работоспособности;
- дискомфорт в животе, иногда диарея;
- ломота в суставах и боль в мышцах.
Если вирусная пузырчатка возникает в полости рта, общая симптоматика дополняется першением в горле, насморком, повышенным слюноотделением, проблемами с пережевыванием и глотанием пищи. У пациента появляется неприятный запах изо рта и носовых ходов.
При поражении кожи может наблюдаться болезненность, зуд, отечность тканей, раздражение. Порой пузырьки лопаются, оставляя после себя засохшие корки или эрозии.
Еще одним типичным симптомом вирусной пузырчатки является увеличение подчелюстных и шейных лимфатических узлов. Иногда кожа над ними краснеет, больной жалуется на тошноту, тяжесть в голове, кашель, слезотечение.
Какой врач лечит вирусную пузырчатку?
Диагностикой и лечением неприятной сыпи занимаются инфекционист и дерматолог. Если такие специалисты в местной поликлинике отсутствуют, необходимо подойти к участковому терапевту.
Иногда симптомы вирусной инфекции побуждают больного обратиться за консультацией к зубному врачу. Осмотрев высыпания в ротовой полости, стоматолог всегда отправляет пациента к профильному специалисту.
Диагностика
В большинстве случаев определить вирусную пузырчатку удается уже при первом осмотре. Для исключения присоединения вторичной инфекции или появления осложнений, больному назначают дополнительные исследования:
- клинический и биохимический анализ крови;
- тест на наличие антител;
- изучение содержимого везикул;
- мазок из зева;
- общий анализ кала.
В некоторых случаях пациенту рекомендуется выполнить диагностические пробы Никольского. Тест помогает дифференцировать вирусную пузырчатку от других заболеваний со схожей симптоматикой.
При подозрении на миокардит проводят эхокардиографию, помогающую обнаружить нарушение движения сердечных стенок.
В подавляющем большинстве случаев вирусная пузырчатка заканчивается формированием стойкого иммунитета к возбудителю, поэтому неприятный диагноз ставится один раз в жизни и только тем взрослым, кто не переболел инфекцией в детстве.
Лечение

Лечение при вирусной пузырчатке носит чисто симптоматический характер и направлено на улучшение самочувствия пациента. Терапия заключается в соблюдении полупостельного режима, обильном питье, приеме витаминов и повышении иммунитета. Заболевание чаще всего заканчивается самостоятельно через 10–14 суток.
Для устранения дискомфорта и симптомов пузырного поражения у взрослых применяют следующие группы препаратов:
- противоаллергические — Диазолин, Фенистил, Цитрин, Эриус, Супрастин;
- жаропонижающие — Аспирин, Парацетамол, Нимесил, Тайленол, Ибупрофен;
- кортикостероиды — Дексаметазон, Преднизолон;
- цитостатики — Метотрексат, Зексат, Сандиммун, Цитарабин, Азатиоприн.
Из противовирусных препаратов при вирусной пузырчатке чаще всего принимают Лаферон, Циклоферон и Виферон.
Местное лечение предусматривает назначение антисептиков (Мирамистин, Хлоргексидин) и комбинированных препаратов с болеутоляющим и обеззараживающим действием (мазь Офлокаин). Для заживления кожных покровов используют Бепантен, Солкосерил, линимент Вишневского, Левомеколь.
Лечение вирусной пузырчатки в ротовой полости проводят с помощью полосканий противомикробными и анестезирующими растворами — Орасепт, Фортеза. Можно использовать настои противовоспалительных трав: ромашки аптечной, цветков календулы, коры дуба, василька. Хорошо помогают примочки с соком столетника или свежей крапивы, маслом облепихи.
Поддерживающее лечение основано на приеме витаминных препаратов, в частности, эргокальциферола, поскольку именно он участвует в образовании кожных пептидов, необходимых для выработки местного иммунитета. Также следует употреблять больше микроэлементов — магния, кальция, калия, селена и цинка.
Диета
При появлении везикул в полости рта взрослому больному рекомендуется исключить из питания горячие, кислые и острые блюда, ограничить употребление продуктов, которые могут спровоцировать аллергическую реакцию. Следует отказаться от курения и спиртного.
Лечение вирусной пузырчатки будет более эффективным, если отдать предпочтение свежим овощам, фруктам, жидким кашам-размазням и супам-пюре. Такой рацион ускорит восстановление слизистой и не причинит дополнительного вреда.
Осложнения
Вирусная инфекция у взрослых обычно протекает без серьезных последствий, но если ее не лечить, способна осложниться тяжелыми заболеваниями:
- пневмонией;
- миокардитом;
- энцефалитом;
- асептическим менингитом;
- появление генерализованной сыпи;
- миелитом с параличами.
Возникновение вирусной пузырчатки во время беременности, особенно в I триместре, может привести к выкидышу или вызвать пороки развития плода, иногда несовместимые с жизнью.
Профилактика
Поскольку вирусная пузырчатка заразна, все меры предотвращения заболевания направлены на избежание инфицирования. Стандартная профилактика включает в себя:
- мытье рук после контакта с посторонними лицами, посещения общественных мест и автотранспорта;
- избегание любых встреч с заведомо больными людьми;
- полоскание рта и промывание носовой полости по возвращении домой с улицы.
Если приходится ухаживать за пострадавшим родственником, необходимо надевать перчатки и маску, тщательно мыть посуду и проводить ежедневную влажную уборку. Больному следует выделить отдельное полотенце, постельное белье и предметы гигиены. После выздоровления необходимо выполнить антисептическую обработку помещения, а также всех вещей, до которых он дотрагивался.
Взрослые, перенесшие вирусную пузырчатку, должны состоять на учете у дерматолога и ежегодно проходить диспансеризацию, а также ограничить на время физическую активность, избегать стрессов и переутомления.
В течение 6 месяцев после болезни рекомендуется как можно чаще менять нательное и постельное белье, обрабатывать руки антисептиком и полоскать рот противовоспалительными препаратами. Такие несложные мероприятия помогут избежать рецидива вирусной инфекции и окончательно вылечиться.
Полезное видео про диагностику пузырчатки
Вирусная пузырчатка – это инфекционное заболевание, при котором после нескольких дней легкого недомогания на коже стоп, ягодиц, кистей, иногда – и на слизистых оболочках полости рта – появляются пузыри. Они имеют больший размер, чем при ветряной оспе, заполнены прозрачным содержимым, могут зудеть, а, появляясь во рту, делают процесс приема пищи болезненным.
Если организм заболевшего достаточно ослаблен, пузыри распространяются на большую площадь тела, поражая внешние поверхности нижних конечностей и половые органы. При легком течении заболевания симптомы проходят за неделю или 10 суток, через время после этого могут безболезненно отпадать ногтевые пластины.
Основное лечение патологии заключается в приеме средств, модулирующих иммунный ответ. Местная обработка пузырей антисептиками важна для профилактики бактериальных осложнений инфекции.
Причины патологии
Вирусная пузырчатка ладоней и подошв вызывается особой группой вирусов – энтеровирусами, конкретнее – вирусами Коксаки, подвида А16 и самими энтеровирусами подвида 71. Первый вид микроорганизмов вызывает поражение, в основном, только ладоней, которое протекает легко и без осложнений. Энтеровирусы 71 подвида становится причиной высокозаразной, вызывающей эпидемии патологии, которая может осложняться энтеровирусным менингитом (воспалением оболочек головного мозга) и энцефалитом (воспалением самого мозга).
Вирусная пузырчатка у взрослых возникает чаще всего в возрасте старше 40 лет; более ей подвержены дети до 10 лет и те, кто недавно переболел другой вирусной инфекцией. Заражаются такими путями:
- воздушно-капельным, при разговоре с заболевшим человеком;
- при питании из одной посуды с заболевшим;
- после рукопожатия или другого физического контакта с больным, когда на кожу здорового человека попадает жидкость из лишенного покрышки пузыря;
- при поцелуях;
- при попадании частичек испражнений больного в пищеварительную систему здорового – если не были вымыты руки после похода в туалет, и больной брал чужую посуду, полотенца, игрушки, обменивался рукопожатием, трогал поручни общественного транспорта, и здоровый человек потом не помыл руки.
Опасность вирусной пузырчатки в том, что заразиться можно не только от больного, но и от:
- человека, находящегося в инкубационном периоде, длящемся 3-6 суток;
- носителя вируса – человека, который, благодаря активности своей иммунной системы, не болеет и чувствует себя хорошо, но выделяет вирус с фекалиями;
- переболевшего данной инфекцией, в течение около тех месяцев после того, как пузырьки во рту или на конечностях исчезли.
Больше шансов заболеть имеют люди со сниженным иммунитетом и те, кто имеет наследственную особенность верхнего кожного пласта (эпидермиса), придающего им склонность к возникновению вирусной пузырчатки.
Иммунитет вырабатывается только к вызвавшему заболевание штамму вируса. Другие подвиды энтеровируса по-прежнему способны спровоцировать вирусную пузырчатку.
Как проявляется болезнь
Первые симптомы заболевания появляются после 3-6 суток инкубационного периода. Они неспецифичны. Это:
- быстрая утомляемость;
- сонливость;
- ухудшение аппетита и настроения;
- повышение температуры, обычно – до высоких показателей.
Не всегда встречаются, но могут быть:
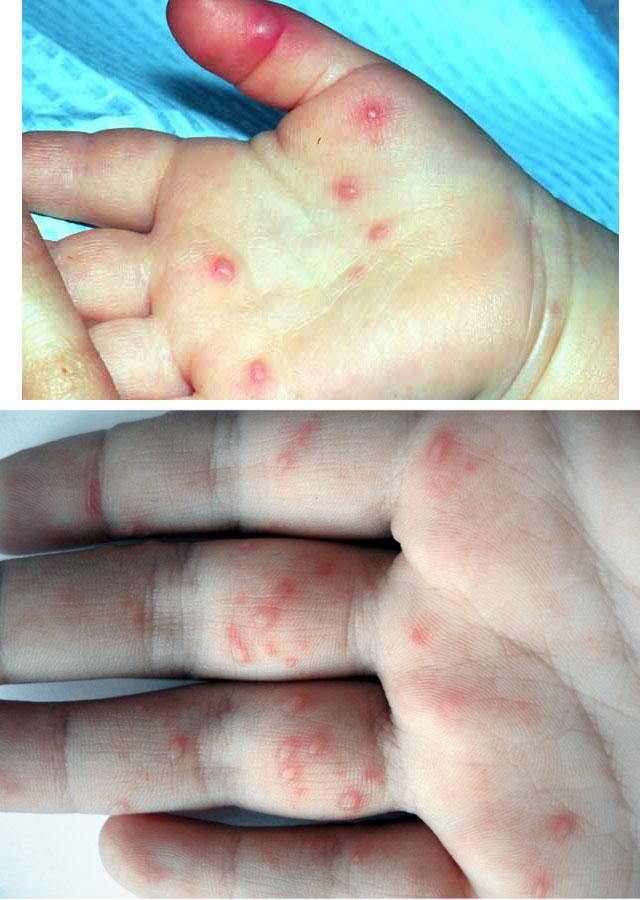
Такие признаки длятся 12-36 часов. Далее появляются те симптомы вирусной пузырчатки, которые и дают возможность поставить данный диагноз. Это появление на стопах, кистях, а иногда и ягодицах, бедрах и гениталиях пузырей с такими характеристиками:
- овальной или вытянутой формы;
- с прозрачным содержимым, если происходит занесение бактериальной инфекции, цвет пузыря меняется на белесый;
- болезненные и зудящие;
- вокруг – красноватый ободок;
- после того, как они лопнут, появляются болезненные эрозии диаметром до 3 мм, окаймленные красным ободком;
- вскоре язвочки покрываются корочками, отпадающими за 2-3 дня, не оставляя на коже следов после себя, в некоторых случаях – только темные пятна.
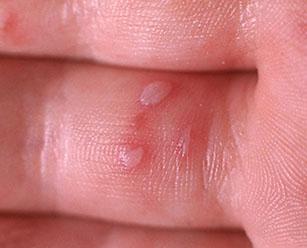
При вирусной пузырчатке полости рта повышается температура, во рту появляются желтоватые пузырьки с красным ободком вокруг. Сыпь сопровождается галитозом. Болят пузырьки сами по себе, боль усиливается при попадании на них пищи или питья, особенно если они кислые, холодные, горячие или острые.
Кроме сыпи во рту, если болен ребенок, отмечается кашель, рвота, позже появляются пузыри на конечностях. Они располагаются на подошвах, ладонях, боковых поверхностях стоп и кистей. В более тяжелых случаях сыпные элементы покрывают локти, колени, промежность и ягодицы. Болезнь может привести к увеличению подчелюстных и шейных лимфоузлов.
Вирусная пузырчатка ротовой полости очень напоминает ангину, поэтому для постановки диагноза нужно обращаться к врачу-инфекционисту. Этот шаг нужен для того, чтобы не были назначены антибиотики пенициллинового ряда, которые лечат ангину, но при энтеровирусной инфекции могут вызывать появление особой мелкопятнистой сыпи.
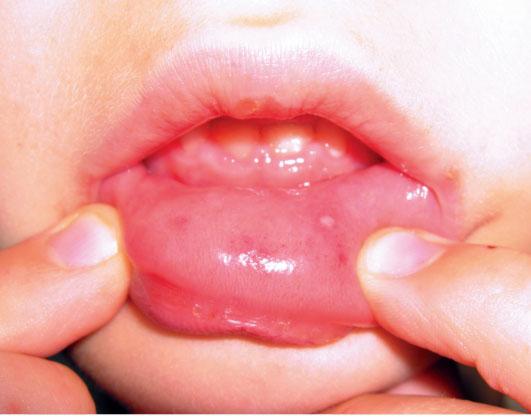
Высокая температура при вирусной пузырчатке любой локализации обычно держится до 5 суток, потом спадает, и больной чувствует облегчение состояния. В общем, от начала заболевания до полного отпадания всех корочек проходит около 10 суток. После этого человек, ощущая себя полностью здоровым, еще 3 месяца выделяет вирус с калом.
Если отмечалась вирусная пузырчатка конечностей, через неделю или чуть дольше у человека могут отслаиваться ногти. Этот процесс безболезненный и обратимый – через 2 недели вырастают новые ногтевые пластины.
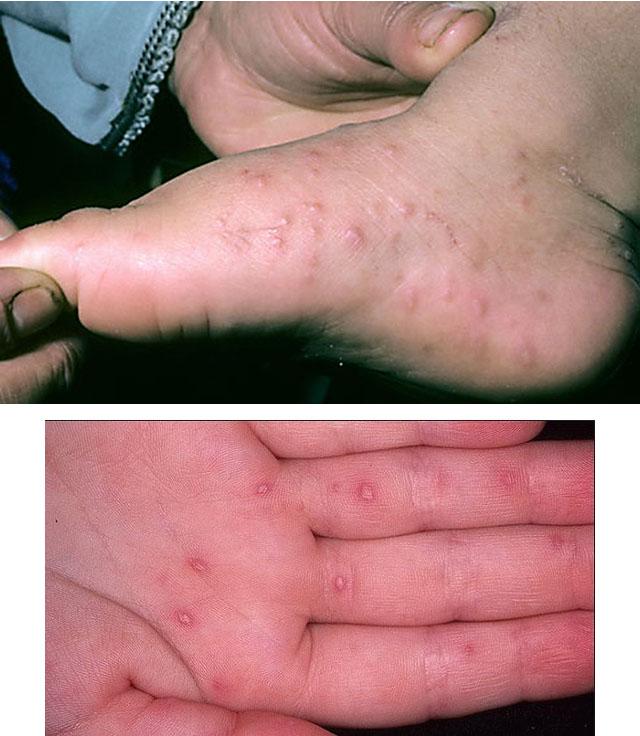
Фото сыпи при вирусной пузырчатке
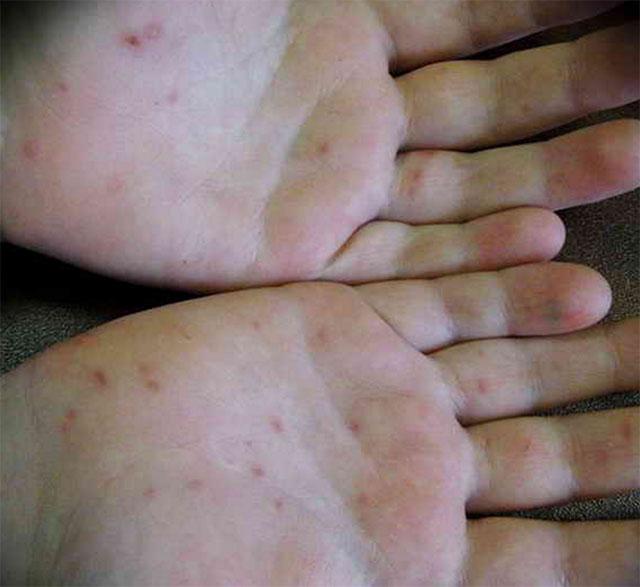
Осложнения
Вызванная энтеровирусами или вирусами Коксаки, вирусная пузырчатка может осложниться такими тяжелыми состояниями, как:
- пневмония;
- энцефалит;
- менингит;
- миокардит – воспаление ткани сердечной мышцы. Оно возникает, в основном, при Коксаки-поражениях. Связано это с тем, что в структуре вируса и в миокарде есть сходный участок. Иммунная система, начиная атаковать микроб, обнаруживает, что подобный локус есть и в структуре клеток сердечной мышцы. Принимая его за вирус, иммунитет атакует и сердце;
- вирусная пузырчатка при беременности, развиваясь в первом триместре, может вызвать самопроизвольный аборт или такие пороки развития плода, которые могут быть несовместимы с жизнью.
Энтеровирусная инфекция обычно протекает легко, но в некоторых случаях ее осложнения могут стать причиной летального исхода.
Диагностика
Диагноз вирусной пузырчатки обычно ставится при осмотре – на основании внешнего вида сыпи. Обратившись к инфекционисту, для подтверждения диагноза будут нужны серологические исследования (выявление антител) крови, каловых масс, ликвора (последнее – при энцефалите или менингите). Результаты данных обследований будут известны не ранее, чем через 2 недели. Применяется также цитологическое (под микроскопом, заключающееся в осмотре клеток, окрашенных несколькими способами) исследование жидкости, находящейся в сыпных пузырьках.
Метод ПЦР, суть которого заключается в обнаружен в материале ДНК вируса, для энтеровирусов, находится на стадии разработки.
Терапия
Лечение вирусной пузырчатки сугубо консервативное. Оно заключается в назначении медикаментов и определенных процедур. В терапии используются различные виды системных препаратов:
В качестве процедур применяются такие, суть которых заключается в очистке крови. Это:
- гемосорбция, когда кровь очищается с помощью угольного фильтра;
- плазмаферез – удаление некоторого количества жидкой части крови с ее заменой растворами, сходными с ней по физико-химическим свойствам, но свободных от микробов, антител и иммунных комплексов.
Чтобы попадающие в пищу вещества не травмировали пораженную вирусной пузырчаткой слизистую оболочку, нужно соблюдать диету. Она заключается в исключении острых, кислых продуктов. Соки пить можно, но некислые и те, которые не вызывают аллергии. Супы, каши, макароны или другие блюда нужно есть не горячими, а комнатной температуры, чтобы не усиливать болевой синдром.
Кушать нужно чаще, но при этом брать маленькие порции. Показан прием холодных продуктов: мороженого, фруктового льда или других, если на них нет аллергии. Если нужно лечить грудного ребенка, на время заболевания лучше всего вернуться полностью к грудному вскармливанию, чтобы обеспечивать энергетические потребности ребенка и не травмировать его слизистую. Отказываться от кормления нельзя. Если ребенок не может кушать, необходимо обратиться в инфекционную больницу и не отказываться от госпитализации. Тогда на некоторое время, пока не сойдут сыпные элементы вирусной пузырчатки, малышу смогут установить зонд в желудок и производить кормление с его помощью.
Профилактика
Если нужно ухаживать за больным вирусной пузырчаткой, дотрагиваться до кожи с сыпью нужно только в перчатках.
Что такое вирусная пузырчатка полости рта и конечностей у детей?
Вирусная пузырчатка полости рта и конечностей у детей – распространенная детская болезнь. Заболевание вызывает опухоль во рту, на руках, стопах, иногда на ягодицах и ногах. Опухоль во рту может причинять много боли и ребенку может быть трудно есть. Это неопасное заболевание и обычно все симптомы пропадают через неделю или около того.
Заболевание встречается в любое время года, но чаще всего вирусная пузырчатка рта и конечностей встречается летом и осенью.
Что вызывает вирусную пузырчатку полости рта и конечностей у детей?
Вирусная пузырчатка полости рта и конечностей у детей – распространенная детская болезнь, вызываемая вирусом под названием энтеровирус (кишечный вирус).
Вирус легко распространяется при чихании и кашле. Вы также можете заразится, вступив в контакт с зараженным стулом, например, при смене подгузников. Очень часто вспышки заболевания наблюдаются в границах общины. Чаще всего дети распространяют заболевание в течение нескольких первых недель заболевания. Но вирус сохраняется в стуле и иногда может распространяться в течение нескольких месяцев после того, как волдыри уже стухли, а ранки затянулись.
Обычно проходит от 3 до 6 дней после того, как у человека, попавшего под воздействие вируса пузырчатки полости рта и конечностей, проявляются симптомы заболевания. Это называется инкубационным периодом.
Сначала ребенок может чувствовать себя уставшим, у него может воспалится горло, и подняться температур. Затем через день или два у ребенка могут появится ранки или волдыри на руках, стопах, во рту и иногда на бедрах. В некоторых случаях у ребенка появится сыпь до того, как выступят волдыри. Волдыри могут лопнуть и покрыться корочкой. Ранки и волдыри пропадают примерно через неделю.
Как ставится диагноз вирусная пузырчатка полости рта и конечностей у детей?
Доктор сможет поставить диагноз вирусная пузырчатка полости рта и конечностей основываясь на проявлении вышеописанных симптомов и основываясь на осмотре ранок и волдырей.
Как лечить это заболевание?
Вирусная пузырчатка полости рта и конечностей у детей не требует специального лечения. В большинстве случаев заболевание проходит через 7-10 дней. Вы можете воспользоваться нижеперечисленными советами, чтоб ослабить симптомы, проявляемые у ребенка:
Чтобы заболевание не распространялось:
Ящур – вирусная инфекция, которая встречается у животных, например, у крупного рогатого скота, овец, свиней (парнокопытные животные). Это заболевание никак не связано с вирусной пузырчаткой полости рта и конечностей, которая встречается у людей – эти два заболевания вызваны абсолютно разными вирусами. Вирус, вызывающий развитие ящура, может распространяться от животного к животному при непосредственном контакте с инфицированным животным или в результате контакта с пищей или другими предметами, которые были заражены. Человек, ухаживающий за животными, может распространять заболевание от одного животного к другому через зараженную одежду, обувь, или другие зараженные предметы.
Коровье бешенство (коровья губчатая энцефалопатия, КГЭ) – это перерожденное и обычно фатальное заболевание, которое влияет на центральную нервную систему крупного рогатого скота, овец, коз. Люди не могут заболеть коровьим бешенством, но в очень редких случаях они болеют одной из форм этого заболевания под названием болезнь Крейтцфельда – Якоба, если употребляют в пищу нервные ткани (мозг или спинной мозг) скота, инфицированного коровьим бешенством. Никто точно не знает, что вызывает коровье бешенство. По одной из теорий заболевание вызвано изменением формы некоторых протеинов, которые встречаются в клетках животного. Подобные изменения могут быть вызваны другими анормальными протеинами под названием прионы. У инфицированных коров анормальные протеины (прионы) встречаются в мозгу, спинном мозге, и в малом кишечнике. По другой теории коровье бешенство вызвано вирусом, вызывающим изменение протеинов до аномального уровня (прионы).
Энтеровирус, например, вирус Коксаки и ЕСНО-вирусы, живут в кишечниках людей и других животных. Обычно энтеровирусы не вызывают заболеваний, но при определенных условиях это может произойти. Инфицированные люди передают вирусы друг от друга через загрязненную пищу, воду или другие предметы.
Дерматология, изучающая кожные заболевания, представляет особый интерес для стоматологов не только потому, что многие кожные заболевания также вовлекают слизистую оболочку полости рта, а потому, что поражения полости рта часто являются первичными проявлениями кожных заболеваний.
Для стоматолога особенно важно знать, что, при многих дерматологических заболеваниях поражение слизистой рта является не только сопутствующим симптомом заболевания кожи, а часто предшествует кожным высыпаниям, и стоматолог часто может установить дерматологический диагноз, до того как появится поражение кожи.
Определение пузырчатки
Пузырчатка – это серьезное хроническое заболевание кожи, характеризующееся образованием внутриэпителиальных пузырей, содержащих жидкость.
Этиология до настоящего времени неизвестна, хотя существуют многочисленные попытки связать возникновение заболевания с микроорганизмами, вирусами, обменными нарушениями.
В основе заболевания лежат аутоиммунные механизмы, так как у этих пациентов в эпителии кожи и слизистых оболочек могут быть обнаружены межклеточные антитела, а в крови обнаруживаются циркулирующие антитела к эпителию, хотя причина повышения чувствительности к собственным эпителиальным тканям неизвестна.
Классификация пузырчатки
Истинная акантолитическая пузырчатка
Неакантолитическая пузырчатка
- собственно неакантолитическая пузырчатка (буллезный пемфигоид)
- слизисто-синехиальный атрофирующий буллезный дерматит (пузырчатка глаз, рубцующий пемфигоид)
- доброкачественная неакантолитическая пузырчатка слизистой оболочки только полости рта
Акантолитическая пузырчатка
Для всех клинических разновидностей истинной пузырчатки характерно наличие акантолиза, который заключается в расплавлении межклеточных связей, дегенеративном изменении ядер и потере части протоплазмы; в результате происходит нарушение связи не только между клетками мальпигиевого слоя, но и между слоями эпидермиса.
Такие, так называемые акантолитические, клетки легко обнаруживаются в мазке-отпечатке, взятом со дна пузыря или поверхности эрозии. Каждой клинической стадии соответствует определенная цитологическая картина.
Пузыри образуются вследствие акантолиза внутри эпидермиса.
Вульгарная пузырчатка на коже:

Чаще других форм встречается вульгарная пузырчатка. Заболевание начинается остро. На видимо неизмененной коже появляются вялые пузыри. На туловище пузыри возникают в области складок, на конечностях, на волосистой части головы, под молочными железами.
Пузыри легко превращаются в эрозии. Постепенно эрозии увеличиваются и, сливаясь друг с другом, захватывают новые очаги, образуя сплошные очаги поражения. Они покрываются корками, под которыми не происходит эпителизации.
Кожные поражения сочетаются с повышением температуры, депрессией, психозом, расстройством функции желудочно-кишечного тракта и т. д. Все это приводит к кахексии, которая приводит к летальному исходу.
В первой фазе (начальной) высыпания на слизистой оболочке рта имеют вид единичных пузырей и эрозий, на коже наблюдаются пузыри и эпителизирующиеся эрозии, которые оставляют после себя пигментацию. Общее состояние больного удовлетворительное.
Вторая фаза (генерализованная) характеризуется множеством сливающихся эрозий на слизистой оболочке и коже, симптом Никольского положителен. Поражения кожи обширны, наблюдается лихорадка, интоксикация. Больные часто погибают.
В третьей фазе наступает эпителизация под влиянием лечения кортикостероидами. Симптом Никольского вызывается с трудом, эрозии на коже эпителизируются. Когда состояние больных улучшается, симптом Никольского становится отрицательным.
В большинстве случаев процесс начинается со слизистой оболочки полости рта.
Пузыри располагаются во рту, на слизистой оболочке щек, на деснах, языке, в зеве. Вскрываясь, они превращаются в эрозии, окаймленные обрывками эпидермиса, а при слиянии образуют сплошные очаги. Подобные высыпания могут быть в глотке и пищеводе. При поражении слизистой отмечается обильная саливация, может быть неприятный запах.
Поражения слизистой оболочки полости рта подобны кожным проявлениям, хотя вследствие особенностей строения эпителия слизистой – отсутствия рогового слоя, интактный пузырь во рту встречается крайне редко, так как он имеет тенденцию разрываться с образованием эрозии до своего полного формирования.

Эрозии могут быть крайне болезненными, приводя к невозможности приема пищи. Эрозии имеют неровные края, поверхность их часто покрыта фибринозным белым или окрашенным кровью налетом.
Вульгарная пузырчатка характеризуется быстрым образованием пузырей, варьирующих в размере от нескольких миллиметров до нескольких сантиметров, на видимо здоровой слизистой, без признаков воспаления. Эти пузыри имеют тонкую покрышку и содержат прозрачный экссудат, который вскоре может стать геморрагическим или гнойным. Когда покрышка пузыря вскрывается, обнажается эрозированная поверхность.


Распространение на красную кайму с образованием геморрагических корок достаточно частое явление. Нет ни одной зоны, устойчивой к заболеванию.

Вульгарная пузырчатка, поражение глаз:

Симптом Никольского:

Симптом Никольского – периферическое расширение эрозии при потягивании за остатки покрышки пузыря.

Характерным симптомом истинной пузырчатки является симптом Никольского – появление пузыря или образование эрозии при потирании видимо непораженной кожи или слизистой. Возникает в результате нарушения связи между шиповатыми клетками эпителия и межклеточного отека.
Характеризуется быстрым вскрытием первичных вялых внутриэпителиальных пузырей и подсыханием экссудата с образованием массивных слоистых корок, напоминающих экзему или эксфолиативный дерматит. Характерным является повторное образование пузырей под корками.
Заболевание может развиться из других форм пемфигуса или возникнуть первично как листовидная пузырчатка.
Это сравнительно легкая форма пузырчатки, которая преимущественно встречается у пожилых людей. Имеется эндемичная форма листовидной пузырчатки, обнаруживаемая в тропических районах и известная как Бразильская пузырчатка, которая возникает у детей и часто у членов одной семьи.
Встречается значительно реже, чем вульгарная. Вялые пузыри более мелкие, чем при вульгарной пузырчатке, эрозируются и на поверхности некоторых их них образуются вегетации. Эти вегетации покрыты гнойным экссудатом и окружены зоной воспаления. Вегетирующая форма чаще всего возникает на носу, в углах рта, подмышечной и аногенитальной областях, и часто напоминает широкие кондиломы, свойственные вторичному рецидивному сифилису. Течение заболевания такое же как при вульгарной пузырчатке, однако для вегетирующей формы характерны более длительные ремиссии.
Впервые была описана в 1926 г. Этот тип пузырчатки характеризуется образованием вялых внутриэпителиальных пузырей с тонкой покрышкой и эритематозно-сквамозных бляшек, напоминающих себорейный дерматит или красную волчанку. Чаще поражается лицо, причем поражение имеет форму бабочки с гиперкератозом, пузырьками. Процесс переходит также иногда на туловище, где развивается в виде отдельных очагов. Болезнь может тянуться годами. Характерны периоды ремиссии после обострения, но у многих пациентов, в конечном счете, заболевание переходит в вульгарную или листовидную пузырчатку. Несмотря на индивидуальные клинические особенности этих форм пемфигуса, существуют ряд общих для них признаков, которые составляют основную сущность заболеваний. Прежде всего, первичным элементом поражения любого типа пемфигусов всегда является внутриэпителиальный пузырь, даже если на поздних стадиях болезни могут быть различные проявления в виде корок, папилломатозных разрастаний. Во-вторых, рано или поздно возникают поражения кожи, хотя слизистая рта часто может поражаться первично, за исключением листовидной и эритематозной пузырчатки.

Пузырчатка характеризуется наличием пузыря, расположенного внутриэпителиально. Гистологически над слоем базальных клеток четко определяется супрабазилярная щель. На ранней стадии отек ослабляет соединения эпителиоцитов и межэпителиальные связи разрушаются. Этот процесс называется акантолизом. В результате разрушения связей между эпителиальными клетками определяются группы эпителиальных клеток и отдельные клетки.
Гистологическая картина листовидной пузырчатки:

Листовидная пузырчатка характеризуется наличием пузыря, расположенного внутриэпителиально, покрышка которого представлены слоями гиперкератоза.
Клетки Тцанка – акантолитические клетки
При цитологическом исследовании мазков-отпечатков с поверхности свежих эрозий обнаруживаются лежащие свободно в межклеточном пространстве клетки Тцанка с гигантским гиперхроматично окрашенным ядром. Такие соскобы составляют базис для быстрой лабораторной диагностики пузырчатки – Тцанк-тест.

Интересно, что жидкость пузыря содержит относительно мало воспалительных клеток- лимфоцитов и полиморфноядерных лейкоцитов. Мало их и в подлежащей соединительной ткани, что является характерным признаком злокачественной пузырчатки в отличии от других пузырных поражений, где воспаление сильно выражено. Однако при присоединении вторичной инфекции эта картина быстро маскируется.
Иммуннофлюоресцентные методы имеют важное значение в установлении диагноза пузырчатки, особенно когда клинические и цитологические данные не дают окончательного ответа.
Непрямая реакция иммуннофлюоресценции также используется для подтверждения диагноза пузырчатки. Она выполняется путем инкубирования нормальной слизистой животного или человека с сывороткой пациента, у которого подозревается пузырчатка, с добавлением флюоресцина, связанного с антиглобином. Положительная реакция в тканях указывает на присутствие циркулирующих антител. Положительная непрямая реакция в 100% случаев указывает на заболевание.

Прямая иммнофлюоресценция используется для обнаружения иммуноглобулинов, преимущественно IgG, иногда в комбинации с IgМ и IgА, совместно с фракцией комплемента С3, в межклеточных пространствах в пораженном ротовом эпителии, но чаще в непораженном эпителии расположенном рядом с очагом поражения. Этот тест проводится путем инкубирования биоптата слизистой больного с подозрением на пузырчатку (или замороженные образцы, или фиксированные в специальном фиксаторе) с антиглобулином, соединенным с флюоресцином.
Неакантолитическая пузырчатка (пемфигоид)
При неакантолитической пузырчатке пузыри образуются вследствие воспалительного процесса. Пузыри образуются подэпителиально.
Буллезный пемфигоид, существенно отличается от вульгарной пузырчатки, но имеет много сходного с пузырчаткой глаз. Некоторые авторы считают, что это просто разные варианты одного и того же заболевания.
Буллезный пемфигоид является болезнью преимущественно пожилых людей, болеют лица старше 50 лет.
Примерно у 10% больных высыпания начинаются с полости рта. В патогенезе заболевания доказаны аутоиммунные механизмы, направленные на антигены базальной мембраны. Следовательно, пузыри возникают под эпителием с вовлечением подлежащей слизистой, в которой выявляются признаки воспаления в той или иной степени.
Кожные поражения начинаются как генерализованные неспецифические высыпания преимущественно на бедрах, которые проявляются как уртикарные или экзематозные высыпания, существуют несколько недель или месяцев прежде, чем приобретут вид везикуло-буллезных поражений. Эти буллезные поражения имеют относительно толстые стенки и могут оставаться интактными несколько дней. При нарушении целостности покрышки пузыря обнажается эрозированная поверхность. Эрозии достаточно быстро заживают.

В полости рта рту пузыри встречаются значительно реже, чем при вульгарной пузырчатке и при пузырчатке глаз. На отечной и гиперемированной слизистой появляются пузыри, величиной от 0,5 до 2 см, с напряженной покрышкой, с серозным, реже геморрагическим, содержимым.
Характерно вовлечение десен. Вовлекается большая часть десны. Десна резко гиперемирована, резко болезненная, отмечается ее десквамация в результате даже незначительной травмы. Однако такие поражения могут возникнуть и на других участках слизистой.

Буллезный пемфигоид:


Гистологическая картина пемфигоида:

Пузыри возникают под эпителием с вовлечением подлежащей слизистой, с признаки воспаления в той или иной степени.

Слизисто-синехиальный атрофирующий буллезный дерматит (пузырчатка глаз, пузырчатка конъюнктивы, рубцующий пемфигоид) наблюдается преимущественно у пожилых людей.

Образуются пузыри с последующим образованием рубцов, спаек и атрофических участков возникают на коже и слизистых оболочках глаз, рта, носа, глотки и половых органов. Болезнь протекает многие годы.
При доброкачественных пузырчатках пузыри располагаются субэпидермально (акантолиза нет).

Десквамативный гингивит:

Характеризуется появлением субэпителиальных (без явлений акантолиза) пузырей только на слизистой оболочке полости рта. Болеют преимущественно женщины старше 40 лет. Заболевание склонно к самостоятельно возникающим ремиссиям.

При всех формах неакантолитической пузырчатки симптом Никольского отсутствует, однако может наблюдаться отслоение всего эпидермиса на расстоянии 3-5 мм от очага.
Герпетиформный дерматит Дюринга


При дерматите Дюринга появляется полиморфная сыпь, сопровождающаяся зудом и жжением. Общее состояние удовлетворительное. Слизистые оболочки поражаются редко. Симптом Никольского отрицательный. В содержимом пузырей и в крови отмечается эозинофилия. Заболевание длится годами, но прогноз благоприятный.
Герпетиформный стоматит:

Дифференциальная диагностика
Многоформная экссудативная эритема
При изолированном поражении полости рта может быть принята за пузырчатку. Заболевание начинается остро, сопровождается повышением температуры и длится 10-14 дней. Могут наблюдаться общие явления, жар, ангина, боли в суставах. Пузыри окружены эритематозным венчиком, напряженные, симптом Никольского отрицателен, акантолитические клетки отсутствуют. На коже могут быть эритематозные везикуло-буллезные формы, когда на эритематозном основании появляются пузыри. Содержимое пузырей прозрачное, быстро засыхающее в корку, после которой остается пигментированное пятно.


Опоясывающий лишай:

Высыпание при опоясывающем лишае одностороннее, пузырьки располагаются группами, в полости рта – по ходу II и III пары нервов, сопровождаются невралгическими болями. Симптом Никольского отрицателен.
Хронический рецидивирующий афтозный стоматит:

При хроническом афтозном стоматите афты возникают на слизистой оболочке полости рта, эрозии окружены эритематозным венчиком с желтовато-белым налетом, болезненные, держатся 9 – 13 дней.
Вегетирующую пузырчатку нужно дифференцировать с широкими кондиломами (при вторичном периоде сифилиса), которые могут локализоваться в углах рта.
Правильно поставить диагноз помогают исследования на бледную трепонему, серологические и цитологические данные.
Читайте также:


