Вирусные цервициты что это такое
Цервицит, что это такое? Как лечить цервицит шейки матки
Цервицит относят к патологиям женской половой сферы воспалительного характера. Он являет собой воспаление слизистой оболочки шейки матки (влагалищной части) и ее цервикального канала. Очень часто он сопровождает более объёмные патологические процессы (вульвовагинит, кольпит), и редко бывает самостоятельным заболеванием.
Шейка матки – это некий барьер, задача которого предотвратить распространение инфекции восходящим путем в матку и ее придатки. Если ее защитная функция нарушена, то болезнетворные микроорганизмы проникают в верхние отделы внутренних половых органов женщины, провоцируя развитие цервицита. Женщину начинают беспокоить выделения нетипичного характера, боли с локализацией внизу живота периодические или постоянные, которые усиливаются во время полового акта или мочеиспускания.
Что это такое?
Цервицит — это воспаление шейки матки, если сказать коротко простым языком. Но, не все так просто — давайте рассмотрим вопрос подробно.
Причины цервицита
Основной причиной цервицита являются заболевания, которые передаются половым путем. При развитии определенной болезни, передающейся половым путем, постепенно происходит разжижение густой слизи, вследствие чего начинается воспаление слизистой оболочки. После этого инфекция начинает распространяться на основу шейки матки. Ввиду таких изменений микробы постепенно попадают в матку, придатки, позже распространяются в мочевой пузырь, почки и другие органы. В итоге в полости малого таза женщины развиваются патологические явления, вплоть до перитонита.
Если основной причиной развития цервицита у женщины считаются венерические болезни, то врачи также выделяют целый ряд факторов, которые способствуют развитию данного заболевания. Риск развития цервицита значительно возрастает, если женщина была инфицирована вирусом герпеса или вирусом папилломы человека. Цервицит может настичь девушку в период, когда она только начинает активную половую жизнь. Также цервицит шейки матки может проявиться как последствие механического либо химического раздражения (речь идет о противозачаточных либо гигиенических средствах). В некоторых случаях воспалительный процесс возникает как следствие аллергической реакции организма на латекс, другие компоненты противозачаточных средств либо средств личной гигиены.
Фактором, провоцирующим заболевание, также является ослабленный иммунитет вследствие других соматических заболеваний. Кроме того, цервицит может развиваться вследствие травм, нанесенных в процессе аборта или родов (в данном случае важно качественно ушивать все разрывы промежности и шейки матки, полученные в родовом процессе), при опущении половых органов у женщин. Также заболевание часто поражает женщин, вступивших в климактерический период.
Все описанные выше причины способствуют активному размножению микроорганизмов, отнесенных к группе условно-патогенных (стафилококки, стрептококки, энтерококки, кишечная палочка). При нормальном состоянии здоровья женщины такие микроорганизмы присутствуют в микрофлоре влагалища.
Симптомы цервицита
Проявления острой формы заболевания выражены значительно. Пациентку беспокоят гнойные или обильные слизистые бели, вагинальный зуд и жжение, которые усиливаются при мочеиспускании. Также могут беспокоить боли при цервиците. Обычно это тупые или ноющие боли внизу живота, болезненный половой акт. Другие признаки заболевания обусловлены сопутствующей патологией.
Если воспалительный процесс шейки матки возник на фоне цистита, беспокоит частое и болезненное мочеиспускание. При аднексите и воспалительном процессе в шейке матки имеет место повышение температуры от субфебрильных (выше 37) до фебрильных цифр (38 и выше). При сочетании псевдоэрозии и цервицита могут появляться мажущие кровянистые выделения после коитуса. Отличительной чертой заболевания является обострение всех клинических симптомов после месячных.
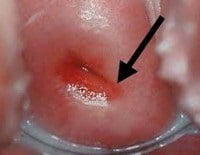
Хроническое воспаление шейки
Заболевание, которое не было адекватно и вовремя пролечено в острую стадию, хронизируется. Признаки хронического цервицита выражены слабее или практически отсутствуют. Выделения приобретают мутно-слизистый характер, плоский эпителий влагалищной части шейки замещается цилиндрическим из цервикального канала, формируется псевдоэрозия шейки.
Воспалительные явления (покраснение и отечность) выражены слабо. При распространении воспаления на окружающие ткани и вглубь, шейка уплотняется, возможно вновь замена цилиндрического эпителия плоским при эктопии, что сопровождается формированием наботовых кист и инфильтратов.
Лимфоцитарный цервицит
Кандидозный цервицит
Возникает в ситуации, когда во влагалище уже имеется грибковое поражение (молочница). При осмотре шейки матки в зеркалах определяются белые налеты, которые легко соскабливаются, в результате чего обнажается воспаленная слизистая красного цвета.
Вирусный цервицит
Болезнь появляется в результате заражения вирусом простого герпеса, папиломмы человека, ВИЧ. Представляет определенную сложность в распознавании, так как не имеет специфических черт. При обследовании врач может увидеть характерные для герпесной инфекции пузырьки или диагноз подтвердит только лаборатория.
Кистозный цервицит
Представляет собой форму заболевания, при которой происходит образование доброкачественных кист в области шейки матки. В результате воспалительного процесса происходит закупорка желез, выделяющих слизь и последующее их разрастание, которое гинеколог обнаружит при осмотре или кольпоскопии.
Атрофический цервицит
Чаще всего это хроническая и неспецифическая форма заболевания. Частые причины атрофического воспаления — травматические манипуляции, связанные с нарушением целостности цервикального канала матки или роды.
Диагностика
Диагноз устанавливает врач-гинеколог по результатам осмотра и дополнительных методов исследования. Он собирает анамнез, изучает жалобы и симптомы. Во время осмотра на кресле доктор видит очаги воспаления, точечные кровоизлияния на поверхности экзоцервикса, увеличение его размера из-за отечности, покраснение и отек стенок влагалища, наружных половых органов.
Гинеколог берет мазок с поверхности шейки матки для дальнейшего изучения его под микроскопом – цитологии. Полученный материал также сеют на питательные среды – выросшие колонии возбудителя позволяют определить его вид и чувствительность к антибиотикам. При необходимости доктор измеряет pH отделяемого из влагалища – его повышение говорит об изменениях его микрофлоры.
Хронический цервицит приводит к появлению на шейке матки патологических очагов – их выявляют при обработке ее йодным раствором. В этом случае проводят кольпоскопию – изучение эпителия экзоцервикса под большим увеличением, чтобы исключить злокачественное перерождение его клеток. Для диагностики хронического эндоцервицита выполняют выскабливание цервикального канала с последующим изучением клеточного состава полученного материала. Чтобы исключить опухоли женской репродуктивной системы, их исследуют при помощи ультразвука.
Лечение цервицита
В первую очередь необходимо выявление и устранение факторов, которые могли послужить причиной цервицита. Стоит отметить, что в случае выявлении инфекций, передаваемых половым путем, половой партнер женщины также должен пройти лечение.
Тактика лечения цервицита зависит от выявленной причины заболевания. Схема лечения при разных видах цервицита:
- При грибковом поражении – используют антимикотики: внутрь Флуконазол, во влагалище – таблетки Натамицина, свечи с эконазолом;
- При хламидийной инфекции – назначают комбинацию нескольких антибиотиков (Тетрациклин+Азитромицин) на срок не менее 21-го дня;
- При атрофическом воспалении помогает введение во влагалище свечей, кремов, гелей, содержащих эстриол (Дивигель);
- При бактериальных инфекциях – лечения антибиотиками (свечи Неомицин, Метронидазол), комбинированными противовоспалительными и антибактериальными препаратами (Тержинан). После санации назначаются свечи с полезными лактобактериями для восстановления нормальной микрофлоры (Ацилакт).
После затихания острой стадии заболевания возможно применение местных методов лечения. Эффективно использование кремов и свечей (тержинан). Рекомендуется обработка слизистых оболочек влагалища и шейки матки растворами нитрата серебра, хлорофиллипта или димексида.
В запущенных случаях заболевания, когда в слизистой оболочке шейки матки наблюдаются атрофические изменения, показана местная гормональная терапия (овестин), которая способствует регенерации эпителия и восстановлению нормальной микрофлоры влагалища.
Консервативное лечение может не дать желаемых результатов в хронической стадии цервицита. В таких случаях врач может рекомендовать хирургическое лечение (криотерапия, лазеротерапия, диатермокоагуляция).
Для оценки эффективности лечения проводится контрольная кольпоскопия и выполняются лабораторные анализы.
Опасность цервицита у беременных
Цервицит связан с разрушением слизистой пробки, защищающей матку от проникновения инфекции из влагалища. Вероятность заболевания и перехода воспалительного процесса в хроническую форму увеличивается из-за неизбежного снижения иммунитета в этот период (это предотвращает отторжение плода).
При наличии цервицита у беременных возрастает риск возникновения таких осложнений, как выкидыш, преждевременные роды. Возможно заражение плода, что приводит к неправильному развитию, появлению уродств, внутриутробной гибели, смерти новорожденного в первые месяцы жизни.
Большую угрозу цервицит представляет на ранних сроках беременности, когда у плода формируются органы и системы. Чаще всего у женщины происходит выкидыш. Если острый цервицит возникает в середине или конце беременности, у ребенка могут появиться гидроцефалия, заболевания почек и других органов. Поэтому, планируя беременность, женщина должна заранее вылечиться от цервицита, укрепить иммунитет. Лечение проводится обязательно, так как риск осложнений очень велик.

Цервицитом называется воспалительный процесс в шейке матки. Он чаще расположен во влагалищном сегменте в области шеечного канала. Цервицит также называют эндоцервицитом, подразумевая воспаление во внутренней оболочке цервикального канала. Заболевание требует обязательного лечения, так как опасно распространением патологии на верхние отделы полового аппарата, в частности, матку. Особенно это касается инфекционного цервицита, который встречается у многих женщин.
А теперь остановимся на этом подробнее.
Воспалительный процесс в шейке матки, который может появиться у женщин любого возраста и иметь инфекционную и неинфекционную этиологию. Чаще воспаление возникает после инфицирования, а не наоборот.
Цервицит редко бывает самостоятельным заболеванием. Как правило, его сопровождает кольпит, уретрит, эндометрит или другие патологии мочеполовой сферы женщины.
Заболевание характеризуется определенными симптомами, которые при отсутствии точной диагностики можно спутать с другими похожими патологиями. Спектр инфекций которые могут провоцировать воспаление цервикального канала, достаточно широк. Неспецифические возбудители обычно попадают с током крови из других очагов воспаления, специфические – половым путем. Кроме этого, нарушения слизистой могут быть вызваны паразитарной инфекцией и различными травмами.
Шейка матки является важным барьером, который препятствует проникновению инфекции в детородные органы. При действии неблагоприятных факторов, в том числе инфекции, защитные свойства шейки матки снижаются, что приводит к развитию воспалительного процесса и опасности для других органов (матки, фаллопиевых труб, яичников).
Несвоевременное или неправильное лечение может привести к хронизации процесса и в дальнейшем к развитию эрозии или гипертрофии.
Основная категория пациентов – женщины репродуктивного возраста. При регулярном посещении гинеколога, патологию легко заметить и устранить на начальной стадии. К сожалению, многие обнаруживают ее, когда последствия уже произошли (невынашивание беременности, эрозия, полипы половых путей).
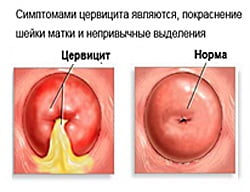
Как выглядит цервицит с фото
Внешне цервицит выглядит как покраснение. Примеры приведены на картинках ниже:


При хроническом течении признаки воспаления (отек, гиперемия) выражены слабее, однако может быть поражена более обширная область.
Различают такие типы цервицита:
- острый (активное развитие воспалительного процесса, который появился недавно);
- хронический (вялое течение давней патологии);
- гнойный (воспалительный процесс сопровождается образованием гноя);
- вирусный (заболевание вызвано вирусной инфекцией);
- бактериальный (причиной воспаления стала бактериальная флора);
- кандидозный (цервицит вызвали грибки);
- неспецифический (причиной стала естественная условно-патогенная флора половых путей);
- атрофический (у женщины наблюдается истончение тканей и ухудшение их питания);
- очаговый (поражены только отдельные участки шейки).
Первые признаки цервицита
При остром цервиците признаки заболевания заметны сразу. У женщины появляются обильные выделения слизисто-гнойного характера и боль внизу живота. При гинекологическом осмотре хорошо заметен отек и гиперемия цервикального канала, выпячивание слизистой, нарушение ее структуры (кровоизлияния). Дискомфортные ощущения и обильность выделений заставляет женщину обратиться к врачу.
Хронический цервицит протекает в стертой форме и чаще обнаруживается случайно при плановом осмотре.
Симптомы цервицита
Шейка матки имеет слизистый и эпителиальный слой. Некоторые возбудители проявляют тропность к определенному виду ткани, например, трихомонады и хламидии преимущественно поражают эпителий. При такой этиологии заболевание может долго оставаться незамеченным. Если же воспаление затрагивает слизистый слой, пациентка сразу замечает интенсивные выделения.
Цвет выделений зависит от характера патогенной флоры. Они могут быть от бело-желтого до серо-зеленого оттенка, а также иметь примеси крови. Консистенция секрета также меняется от жидкой до густой. Самостоятельно определить, из какого отдела шейки идут выделения, а также какой микроб их спровоцировал, женщина не может. Гинекологический осмотр и анализы являются обязательными.
При длительном течении цервицита к нему присоединяется кольпит и воспаление мочевыводящих путей. Это вызывает дополнительные симптомы и дискомфорт у женщины.
Симптомы, которые могут появляться при цервиците:
- обильные выделения;
- боли внизу живота;
- частые позывы к мочеиспусканию;
- дискомфорт при половом контакте;
- кровянистые выделения после секса.
При гинекологическом осмотре врач замечает следующие изменения:
- отек и гиперемия шейки матки;
- мелкие кровоизлияния;
- рыхлая структура ткани;
- наличие кондилом, изъязвлений, эрозии, изменения цвета некоторых участков;
- вовлечение в воспалительный процесс влагалища.
Причины и профилактика цервицита
К воспалению шейки матки могут привести следующие факторы:
- Венерические заболевания (хламидиоз, гонорея, трихомониаз). Передаются половым путем, поражают соседние области (уретру, влагалище).
- Вирус папилломы и генитальный герпес.
- Аллергическая реакция на латекс или компоненты смазок.
- Активизация условно-патогенной флоры после действия неблагоприятных факторов (стресс, переохлаждение, грубый секс, частые спринцевания).
- Несоблюдение гигиены, в частности, долгое использование тампонов во время менструации.
- Нарушения гормонального фона женщины.
- Травмы шейки матки при диагностических манипуляциях, родах или абортах.
- Раннее начало половой жизни или частая смена партнера.
Преобладающее большинство цервицитов вызвано инфекциями, передающимися половым путем. Чтобы предотвратить заражение, рекомендуется пользоваться барьерными методами контрацепции или иметь одного полового партнера, с которым женщина предварительно прошла все необходимые обследования.
При случайном незащищенном контакте можно предотвратить инфицирование с помощью специальных препаратов. Обязательное условие – начало профилактических мероприятий в течение 1-2 суток после контакта. Посоветовать лекарство может врач или провизор в аптеке. Одно из таких средств – Мирамистин.
Избежать цервицита однозначно поможет соблюдение правил личной гигиены. Благодаря этому будут поддерживаться защитные свойства вагинальной слизи на высоком уровне. Очень важны периодические осмотры у гинеколога, которые помогут своевременно выявить начало патологии и сразу начать лечение.
Также нужно до конца долечивать другие заболевания женской половой сферы, например, молочницу, которая беспокоит многих пациенток.
Диагностика
Цервицит сопровождается определенными симптомами однако похожие проявления наблюдаются и при других заболеваниях, поэтому специфических признаков нет. Повышенное количество выделений и боль характерно для большинства воспалительных процессов в женских половых органах. Самостоятельно женщина не сможет определить расположение очага воспаления и возбудителя, который привел к инфекционному процессу.
Главная цель диагностики – определить тип инфекции, которая активизировалась на шейке матки. Это поможет начать правильное лечение и не допустить перехода проблемы в хроническую форму. Важным также является изучение анамнеза пациентки и характера выделений – эти данные помогут понять причину цервицита.
Диагностика включает следующие мероприятия:
- Осмотр с помощью гинекологического зеркала. Доктор видит область воспаления, оценивает состояние тканей шейки матки (наличие отека, рыхлости, эрозии, неоднородности цвета), обращает внимание на слизистую влагалища.
- Кольпоскопическое исследование. Позволяет детально увидеть состояние шейки матки и патологические изменения в эпителии благодаря многократному увеличению.
- Лабораторные методы. Перед началом лечения нужно дождаться результатов микроскопии мазка, бакпосева микрофлоры и определения чувствительности к антибиотикам.
- Полимеразная цепная реакция. С помощью такого исследования можно выявить некоторых возбудителей, которые не обнаружатся в бакпосеве (папилломавирус, хламидиоз, гонорея).
Острый воспалительный процесс обычно сопровождается повышением количества лейкоцитов и лимфоцитов. На увеличенном изображении кольпоскопа заметны изменения в структуре эпителия. При хроническом течении могут обнаруживаться клетки различной величины или явление лизиса.
Цервицит – не только воспалительное, но и инфекционное заболевание. Схема лечения обязательно включает антимикробные препараты, которые подбираются по результатам бакпосева. Самолечение недопустимо, так как неподходящий препарат провоцирует устойчивость патогена или, как минимум, не остановит развитие патологии.
Осложнения
Цервицит не вызывает критических или угрожающих жизни симптомов. Очень часто женщины оставляют эту проблему без внимания и откладывают визит к врачу. При длительном течении воспаление шейки матки приводит к нарушению структуры эпителия и потере его защитных свойств. Изменение целостности ткани, кровоподтеки, ухудшение микроциркуляции и метаболизма в проблемной области со временем провоцирует деструктивные изменения или эрозию.
При длительном воспалении у многих женщин наблюдается бесплодие или срывы беременности на ранних сроках. Опасно также и распространение инфекции дальше по половым путям. При отсутствии правильного лечения микроб попадет в матку, фаллопиевы трубы, яичники и вызовет более серьезные заболевания.
Лечение цервицита
Лечение будет эффективным только при устранении основной причины заболевания. Для этого важно определить патогенную микрофлору, которая присутствует в цервикальном канале и влагалище, а также выявить провоцирующие факторы, которые могут вызвать рецидив (большое количество половых партнеров, стресс, снижение иммунитета и другие).
Лечение цервицита состоит из комплексной схемы, которая может включать:
- Антимикробные препараты – антибиотики, противовирусные или фунгицидные средства, в зависимости от выделенной патогенной флоры. При хроническом цервиците курс лечения будет более длительным. В зависимости от площади поражения и первопричины заболевания, эти лекарства могут назначаться в форме вагинальных вечей или пероральных таблеток. Важно не прерывать курс лечения, так как потом его придется повторять заново.
- Гормональные средства – назначаются, когда причиной цервицита стал гормональный дисбаланс. Гинеколог может назначить такие средства как местно, так и для системного применения, например, оральные контрацептивы.
- Иммуностимуляторы. Используются при вирусной этиологии цервицита, а также при сниженном иммунитете женщины как дополнительная линия терапии.
- Местные антисептики и противовоспалительные средства. Сюда относятся спринцевания или тампоны, смоченные в растворе хлорофиллипта, диметилсульфоксида, нитрата серебра.
- Витамины. Назначаются как дополнительная линия терапии при любой этиологии цервицита.
Хуже всего лечению поддается хронический цервицит и воспаление, вызванное вирусным возбудителем. Например, для избавления от вируса папилломы необходимо лечение интерферонами, цитостатиками, а также хирургическое удаление кондилом. При хроническом течении консервативная медикаментозная терапия может быть малоэффективна, поэтому пациентке назначают хирургическое лечение (лазеротерапию, криотерапию, диатермокоагуляцию и другое). Однако перед такими методами следует убедиться в отсутствии инфекции в половых путях.
При выявлении специфического инфекционного возбудителя лечение должны походить оба половых партнера, а на время терапии следует отказаться от половых контактов.
Одновременно с устранением основной причины (гормональных нарушений, инфекции) женщине могут назначаться симптоматические средства для устранения воспаления и зуда. Через несколько недель проводится контрольный осмотр и бактериологический посев.
Крайне не рекомендуется заниматься самолечением, особенно по популярным народным рецептам. Например, спринцевания нарушают баланс микрофлоры влагалища, снижают местные защитные свойства и являются не такими полезными, как многие считают. Народные средства могут использоваться только в качестве дополнительной линии терапии. При этом следует спросить совета доктора, какие ингредиенты и в каком виде лучше применять.
Беременность и цервицит
Воспаление, а особенно инфекционный процесс, негативно сказываются на течении беременности. Из канала шейки матки возбудитель может проникнуть в матку и привести к инфицированию плода.
При наличии цервицита повышается риск преждевременных родов или осложнений после родов у матери.
Лечение цервицита во время беременности нужно проводить обязательно, однако выбор препаратов при этом более ограничен. Для будущих мам важно убить патогенных микробов, а противовоспалительное лечение может быть продолжено после родов.
На начальных сроках беременности воспаление шейки приводит к плацентарной недостаточности и негативно отражается на развитии ребенка. В некоторых случаях это становится причиной замирания плода и выкидыша. Все гинекологи советуют ответственно относиться к своей беременности и планировать е заранее. Это даст возможность пройти полное обследование и устранить существующие проблемы до зачатия.
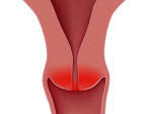
Цервицит – это воспаление тканей шейки матки, вызванное бактериями, вирусами или другими возбудителями, которое может протекать в острой или хронической форме. Клинические симптомы чаще отсутствуют, возможны выделения, зуд, жжение, боли. Для диагностики применяют мазок из наружного зева, простую и расширенную кольпоскопию. Установить возбудителя помогают бактериологические методы и ПЦР-диагностика, состояние шейки дополнительно оценивают при помощи УЗИ. Лечение проводится медикаментозными средствами, по показаниям используются деструктивные и хирургические методы.
МКБ-10

Общие сведения
Цервицит чаще выявляется у женщин 19-45 лет, ведущих активную половую жизнь. Воспаление редко протекает изолированно. Шейка матки образует единую систему с влагалищем и вульвой, поэтому цервицит сочетается с вульвитом и вагинитом. Патология обнаруживается у 70% женщин репродуктивного возраста, точная распространенность не установлена из-за возможного бессимптомного течения заболевания. Хронический цервицит, сочетающийся с инфицированием вирусом папилломы человека (ВПЧ), увеличивает риск развития неопластических процессов шейки матки.

Причины цервицита
У здоровых женщин слизь из цервикального канала выступает в качестве защитного фактора, который препятствует росту патогенной микрофлоры. Инфицирование предотвращает нормальный биоценоз влагалища, выработка молочной кислоты палочками Дедерлейна. Если их содержание снижается, возникают условия для размножения условно-патогенной флоры или проникновения патогенов. К симптомам цервицита приводят следующие типы инфекции:
- Условно-патогенные микроорганизмы. Являются основной причиной заболевания. Чаще определяется грамотрицательная флора (клебсиеллы, кишечная палочка, энтерококки), неклостридиальные анаэробы (протей, бактероиды). Могут обнаруживаться стафилококки, стрептококки.
- Вирусы. У женщин с симптомами хронического цервицита в 80% случаев диагностируется ВПЧ. Для вирусной инфекции характерна субклиническая или латентная форма, иногда возбудителя выявляют только при углубленном обследовании. В качестве патогенного агента также может выступать цитомегаловирус, вирус герпеса, реже аденовирус.
- Хламидии. Являются возбудителем острого цервицита. Обнаруживаются у 45% пациенток. В чистом виде хламидийная инфекция нехарактерна для симптомов хронического воспаления, чаще встречается ее ассоциация с облигатной флорой.
- Трихомонады. Определяются у 5-25% женщин, обратившихся к гинекологу с симптомами воспаления. Цервицит нередко протекает с минимально выраженными признаками инфекции. Пик заболеваемости приходится на возраст 40 лет.
- Гонококки. Вызывают острый вагинит и цервицит, которые могут сочетаться с симптомами уретрита. При хронической инфекции выявляются у 2% больных. Часто распространяются на вышележащие отделы половой системы, что обуславливает сочетание симптомов цервицита с проявлениями хронического эндометрита, аднексита.
- Кандиды. Грибковая инфекция развивается при снижении иммунных факторов, нарушении биоценоза влагалища. Кандидозный цервицит дополняется симптомами кольпита. Обострения могут провоцировать хронические болезни, антибактериальная терапия, гормональные изменения.
Причиной заболевания могут быть возбудители сифилиса, туберкулеза. Иногда наблюдается сочетание нескольких инфекций. Фактором риска развития цервицита выступают аборты и любые травматичные манипуляции, повреждающие шейку матки. Вероятность возникновения патологии повышается при эктопии или эктропионе шейки. Распространению половых инфекций способствует низкая сексуальная культура, частая смена половых партнеров, отказ от барьерной контрацепции.
Патогенез
Экзоцервикс выполняет защитную функцию. В его клетках содержатся глыбы кератина, которые обеспечивают механическую прочность, а гликоген является питательным субстратом для микрофлоры влагалища. Цилиндрический эпителий эндоцервикса выполняет секреторную функцию, в нем выделяется слизь, состав которой меняется в каждую фазу цикла. Особенность секрета – содержание иммуноглобулинов.
При снижении защитных функций, травме шейки патогенные микроорганизмы проникают в эпителий экзо- или эндоцервикса. После стадии альтерации запускается десквамация поверхностного эпителия, обнажается базальная мембрана, повреждаются железы. Состав секрета меняется, в результате нарушаются межклеточные контакты, происходит активация иммунных клеток: макрофагов, лимфоцитов, гистиоцитов. Воспалительная реакция ведет к нарушению ядерно-цитоплазматического соотношения в клетках.
При переходе острого цервицита в хронический инфекция проникает в глубокие слои тканей, в клетках наблюдаются деструктивные изменения. Активируется клеточная регенерация, одновременно замедляется апоптоз, что приводит к появлению молодых недифференцированных клеток. При сочетании хронического цервицита с папилломавирусом возникают диспластические изменения, которые способны перейти в рак.
Классификация
Цервицит классифицируют на основе клинико-морфологической картины, особенностей течения заболевания. Учитывается длительность воспалительного процесса, его распространенность. Особое внимание уделяется выраженности изменений в стромальном и эпителиальном компонентах тканей цервикса. Определить тип цервицита можно во время кольпоскопии и при помощи гистологического исследования:
- Острый цервицит. Характерны выраженные симптомы воспалительной реакции, серозно-гнойные выделения. Слизистая шейки отечная, склонная к кровоточивости. Патология может быть очаговой, когда на поверхности экзоцервикса появляются отграниченные округлые очаги, и диффузной, когда воспаление распространяется на значительную часть шейки.
- Хронический цервицит. Наблюдается гипертрофия шейки, образуются утолщенные складки слизистой оболочки цервикального канала. Клетки дистрофически изменены. При эндоцервиците гиперемия вокруг наружного зева отсутствуют, выделяется мутная слизь, иногда с примесью гноя.
Строение наружной части цервикса отличается от слизистой оболочки эндоцервикса. Снаружи эпителий многослойный плоский, в цервикальном канале – цилиндрический. Воспалительная реакция может охватывать одну из этих областей, тогда цервицит классифицируют следующим образом:
- Эндоцервицит. Воспалительная реакция, которая возникла в шеечном канале.
- Экзоцервицит. Воспалился эпителий влагалищной части шейки матки.
Этиологическая классификация цервицитов основана на типах возбудителей, вызвавших воспаление. Она необходима для выбора метода терапии, правильного подбора медикаментозных средств и определения прогноза. Тип инфекции можно предположить по картине кольпоскопии, подтверждение получают при культуральном исследовании или ПЦР. Выделяют следующие типы:
- Неспецифические цервициты. Симптомы появляются при размножении облигатной микрофлоры (кишечная палочка, стафилококки, стрептококки), а также при гормональных изменениях в организме.
- Специфические цервициты. Проявления патологии возникают после заражения инфекциями, передаваемыми половым путем. Чаще это хламидиоз, трихомониаз, гонорея, ВПЧ. Реже специфический цервицит развивается при сифилисе, туберкулезе.
Симптомы цервицита
Симптоматика чаще отсутствует, проявления зависят от характера течения и типа возбудителя. При остром цервиците появляются слизистые, или гноевидные выделения. Симптомы больше выражены при сочетании цервицита с кольпитом. Выделения сопровождаются зудом и жжением, дискомфортом при мочеиспускании. Иногда беспокоит болезненность при половом акте. Редко встречаются тянущие или ноющие боли внизу живота, в пояснично-крестцовом отделе.
Признаки хронического цервицита аналогичны, но менее выражены. Обострение процесса провоцирует менструация, переохлаждение, смена полового партнера. Иногда болезненные ощущения над лоном сохраняются вне обострения, усиливаются при интимных отношениях. Характерный симптом хронического воспаления – контактная кровоточивость. Мажущие выделения отмечаются после секса, осмотра врача, забора мазка.
Возбудители неспецифического цервицита дают приблизительно одинаковые симптомы, при специфических инфекциях клиническая картина может различаться. Хламидийный процесс чаще протекает бессимптомно, быстро переходит в хроническую форму. Для гонорейного цервицита характерны яркие симптомы: обильные гноевидные выделения, дизурические расстройства. При инфицировании трихомонадами появляются зеленоватые выделения и неприятный запах.
Ухудшение общего состояния при цервиците не обнаруживается. Повышение температуры, боль в животе, признаки интоксикации свидетельствуют о распространении инфекции на матку и придатки. Если цервицит выявляется одновременно с вагинитом, эндометритом, сальпингитом, количество выделений увеличивается, болевой синдром усиливаются. Симптомы цервицита чаще неспецифические, не позволяющие заподозрить именно воспаление шейки.
Осложнения
Опасность представляет тяжелое затяжное течение цервицита и отсутствие своевременного лечения. Выраженное хроническое воспаление провоцирует изъязвление цервикса, при заживлении формируется рубцовая ткань, которая деформирует шейку, приводит к стенозу цервикального канала. Это становится фактором риска бесплодия. Стеноз цервикса вызывает осложнения в родах, шейка теряет способность раскрываться, образуются разрывы.
Инфекция из эндоцервикса часто распространяется на эндометрий и далее восходящим путем в придатки, возникает воспаление органов малого таза, которое со временем приводит к нарушениям менструального цикла, бесплодию. Хронический цервицит без лечения ведет к развитию дисплазии. Это предраковое заболевание, которое характеризуется появлением атипичных клеток. Особенную опасность представляет сочетание воспаления с обнаружением ВПЧ высокого онкогенного риска.
Диагностика
Обследование женщин с цервицитом проводит акушер-гинеколог. При подозрении на гонорею к диагностике и лечению подключается дерматовенеролог. Отсутствие симптомов в острой стадии часто приводит к запоздалому началу лечения из-за несвоевременного обследования. Для подтверждения диагноза используется сочетание нескольких методов диагностики:
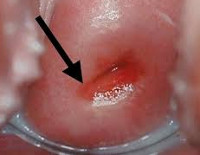
- Гинекологический осмотр. В зеркалах при остром типе цервицита определяется воспаленная гиперемированная шейка. На экзоцервиксе могут появляться петехиальные кровоизлияния. Прикосновение тампоном вызывает кровоточивость. При эндоцервиците наружный зев выпячивается в виде ярко-красного ободка. Могут быть заметны слизисто-гнойные выделения.
- Мазок из влагалища. Исследуют состав микрофлоры – при цервиците снижено количество лактобацилл, присутствуют кокки, могут обнаруживаться гонококки, внутриклеточно расположенные трихомонады. Увеличено количество лейкоцитов, много слизи.
- РАР-тест. В цитологическом мазке из экзо- и эндоцервикса могут появляться признаки дискератоза, которые исчезают после лечения – это отличает цервицит от неоплазии. Эпителиальные клетки имеют признаки дегенерации цитоплазмы, гипертрофированные ядра. При выявлении симптомов дисплазии необходимо проведение биопсии.
- Кольпоскопия. После обработки уксусной кислотой цервицит проявляется побелением эпителия и мелкой красной пунктацией. Обработка раствором Люголя в норме вызывает появление коричневых пятен, при цервиците этого не происходит. Эпителий выглядит рельефным. Может сохраняться мелкокрапчатое прокрашивание йодом.
- Биопсия. Для гистологического исследования у больных хроническим цервицитом при проведении кольпоскопии берется участок эпителия. Симптомы острого воспаления являются противопоказанием для проведения биопсии.
- ПЦР-диагностика. Определяется ДНК возбудителей цервицита. Метод ценен для диагностики при отсутствии выраженных клинических симптомов и минимальных изменениях на цервиксе. При помощи ПЦР обнаруживаются папилломавирусы, уточняется их онкогенный тип.

Лечение цервицита
Цель лечения патологии – подавление воспалительного процесса при помощи этиотропной антибактериальной, противовирусной, противогрибковой терапии. Одновременно могут использоваться иммуномодулирующие препараты. Лечение проводится местными или системными средствами с последующим восстановлением биоценоза влагалища.
При остром процессе лечение подбирается в зависимости от типа возбудителя. Местное воздействие допускается при кандидозной инфекции, неспецифическом воспалении. При наличии симптомов хламидийного, трихомонадного или вирусного цервицита необходима системная терапия. Для этиотропного лечения применяются следующие группы препаратов:
- При кандидозе. Местно в форме свечей или крема может использоваться клотримазол, вагинальные таблетки нистатин, крем бутоконазол. В некоторых случаях лечение проводится капсулами флуконазол. При проявлениях кандидозного кольпита и цервицита чаще 4-х раз в году после подавления острого процесса осуществляется противорецидивная терапия.
- При хламидийном цервиците. Местное лечение неэффективно, назначается системная антибактериальная терапия. Препаратом выбора является азитромицин. Альтернативные средства относятся к группам тетрациклинов, макролидов, хинолонов. После завершения курса необходим контроль излеченности.
- При трихомонадах. Трихомонады относятся к простейшим микроорганизмам, против них используется препарат с антипротозойным действием – метронидазол. При устойчивости трихомонад, выявляемой у 2-5% женщин, назначается тинидазол.
- При гонококковой инфекции. При определении симптомов гонорейного цервицита применяют антибиотики широкого спектра действия. Рекомендуются цефалоспорины 3 поколения в сочетании с азитромицином. Препарат второй линии – доксициклин. Лечение проводится обоим половым партнерам.
- При ВПЧ. Единая схема противовирусного лечения не разработана. Хорошо зарекомендовал себя препарат на основе инозина пранобекса. Его используют продолжительными курсами одновременно с иммунокоррекцией при помощи свечей с интерферонами.
- При герпесе. Основным препаратом, подавляющим активность вируса простого герпеса, является ацикловир. Его используют в фазе обострения при наличии клинических симптомов – везикул с жидким содержимым на экзоцервиксе. Препарат дополнительной линии – фамцикловир.
- При микстинфекции. Чаще всего при обострениях хронического цервицита встречается сочетание неспецифической микрофлоры, грибков. Назначаются комбинированные препараты, включающие антибиотики разных групп и антимикотики.
Последующее восстановление микрофлоры осуществляется местными препаратами, в состав которых входят лактобактерии. Улучшить результаты лечения можно путем устранения причин цервицита, коррекции нейроэндокринных сдвигов. Помогает изменение образа жизни, дозированные физические нагрузки, правильное питание. Эффективно лечение при помощи методов физиотерапии: диадинамических токов, магнитотерапии, электрофореза.
Методы деструктивного лечения цервицита используются только при сочетании воспаления с другими фоновыми процессами в зоне шейки. При симптомах папилломатоза, полипах, лейкоплакии, эктропионе, истинной эрозии у нерожавших женщин вначале применяют щадящие методы. При их неэффективности проводят дополнительное обследование и меняют подход. Допускается лечение следующими способами:
- Химическое прижигание. Выполняется препаратами, представляющими собой растворы уксусной, азотной, щавелевой кислоты. Медикаменты наносят на тампон и прикладывают к очагу. Этот тип лечения не приводит к формированию рубцовых изменений, хорошо переносится.
- Криодеструкция. Используется раствор жидкого азота или углерода. Обязательное условие лечения – размер очага должен соответствовать диаметру охлаждающей насадки, потому при диффузном экзоцервиците методика не показана. После воздействия жидкого азота происходит вымораживание патологических клеток. Ткани при заживлении не рубцуются и не деформируются.
- Лазерная вапоризация. Патологические участки на шейке удаляются прицельно при помощи лазера, который разогревает измененные клетки и ведет к их гибели. Метод лечения не вызывает тяжелых осложнений, рубцовой деформации цервикса, может применяться у нерожавших пациенток.
- Радиоволновое лечение. Производится аппаратом Сургитрон. Процедура проходит безболезненно, на месте измененных тканей формируется нежный молодой эпителий. Во время лечения здоровые клетки остаются интактными, радиоволны воздействуют только на патологический эпителий.
- Аргоноплазменная абляция. Проводится бесконтактно при помощи радиоволн, усиленных действием инертного газа аргона. Процедуру можно назначать женщинам любого возраста, в том числе – планирующим беременность. Заживление быстрое, грубые рубцы не образуются.
Лечение цервицита хирургическим способом рекомендовано в случае одновременного диагностирования дисплазии, полипов шейки матки или папилломатоза. Показанием к операции является рубцовая деформация шейки матки. Необходима госпитализация в отделение гинекологии. Полипы шейки матки удаляют, ложе прижигают жидким азотом. Могут применяться и другие методы лечения:
- Петлевая электрохирургическая эксцизия. Проводится после купирования острого воспаления цервикса. При помощи электропетли удаляется измененный участок тканей, одновременно запаиваются сосуды, что снижает риск кровотечения. Полученные ткани исследуются гистологически.
- Ножевая конизация шейки. Выполняется при помощи скальпеля. Удаляется конусовидный участок тканей, вершиной направленный в цервикальный канал. Операция может осложниться кровотечением, в настоящее время используется редко. После манипуляции полученные ткани отправляют на гистологический анализ.
Прогноз и профилактика
При своевременно начатом лечении можно устранить симптомы цервицита, не допустить его перехода в хроническое заболевание, появления осложнений. Профилактика заключается в предупреждении заражения ИППП. Необходимо воздерживаться от случайных сексуальных контактов, использовать барьерную контрацепцию. Предотвратить травмы шейки матки можно, отказавшись от абортов. При необходимости прерывания беременности безопаснее провести процедуру на раннем сроке медикаментозным способом.
Читайте также:


