Вирусный гепатит карта вызова

Повод: "Радикулит, боли; боль в пояснице"
Женский, 78 лет.
Жалобы:
На боль в пояснично-кресцовом отделе позвоночника, иррадиирующую в правую ягодицу, правое бедро и голень по задней поверхности.
Анамнез:
Со слов больной, в течении двух последних дней отмечала чувство дискомфорта в пояснице, ноющую боль. Ухудшение состояния сегодня, после подъема тяжелых хозяйственных сумок. Подобное состояние впервые. Лекарственные средства не принимала. На учете в поликлинике не состоит, к врачам обращается крайне редко. Дату последнего стационарного лечения не помнит. В анамнезе гипертоническая болезнь 2 ст. Аллерго-эпиданамнез спокойный. Постоянно лекарственные средства не принимает.
Объективно:
Общее состояние удовлетворительное, сознание ясное, по шкале Глазго 15. Положение активное, щадящее, кожные покровы сухие, обычной окраски. Сыпи нет, зев чистый, миндалины не увеличены. Лимфоузлы не увеличены, пролежней нет, пастозность нижних конечностей. Температура 36,5.
Частота дыхания 16, одышки и патологического дыхания нет. Аускультативно везикулярное во всех отделах. Хрипов, крепитации, шума трения плевры нет. Перкуторный звук легочный над всей поверхностью легких. Кашля и мокроты нет.
Пульс 80, ритмичный, удовлетворительного наполнения. ЧСС=80. Дефицита пульса нет. АД=140/90, привычное 140/90, максимальное 190/100. Тоны сердца приглушены. Шумов нет. Акцент 2 тона на аорте.
Язык влажный, чистый. Живот правильной формы, мягкий, не напряжен, безболезненный. Хирургические симптомы отрицательные, перистальтика снижена. Печень и селезенка не пальпируются. Рвоты нет. Стул оформленный, 1 раз в сутки.
Поведение спокойное, контактна, чувствительность не нарушена, речь внятная, зрачки D=S, обычные, фотореакция положительная. Нистагма нет. Ассиметрии лица нет. Менингеальные и очаговые симптомы отрицательные. Координаторные пробы выполняет верно. Диурез со слов больной в норме. Симптом поколачивания отрицательный.
Двигательная и чувствительная активность в конечностях сохранены в полном объеме.
Локальный статус:
При пальпации в пояснично-кресцовой области отмечается болезненность в паравертебральных точках, усиливающаяся при наклоне, повороте туловища. Напряжение прямой мышцы спины справа. Болезненность по ходу седалищного нерва в правой нижней конечности. Положителен симптом Ласега справа.
Терапия:
- Sol. Meloxicami 1% - 1,5 ml (15 mg) в/м.
- рекомендации по щадящему режиму.
- оставлен актив в поликлинику.
На фоне проведенной терапии состояние больной улучшилось, болевой синдром уменьшился, АД=140/80, пульс 78.

Повод: "Температура, трудно дышать"
Мужской, 2 года.
Диагноз: "Лакунарная ангина"
Жалобы:
На повышение температуры тела до 38,5-39; беспокойство.
Анамнез:
Заболел вчера вечером, повысилась температура тела до 38,8. До приезда бригады СМП измерили температуру-39,5. Самостоятельно давали ребенку сироп Нурофен.
Анамнез жизни:
Беременность мамы без осложнений, роды в срок, самостоятельные, по Апгар 8-9 баллов. Грудное вскармливание до 1 г. 2 мес.
Прививки по возрасту.
Аллерго-эпиданамнез не отягощен. Перенесенные заболевания: ОРВИ, конъюнктивит. На диспансерном учете у специалистов не состоит.
За пределы РФ не выезжали. Контакт с карантинными больными отрицают.
Объективно:
Общее состояние средней степени тяжести, сознание ясное, Глазго 15, положение активное, кожные покровы сухие, обычной окраски. Сыпи нет, зев гиперемирован, на миндалинах налеты желтого цвета, обильные, снимаются шпателем плохо. Увеличение шейных лимфоузлов. Пролежней нет, отеков нет. Температура 39,2. ЧДД=33, патологического дыхания нет, аускультативно пуэрильное во всех отделах. Хрипов нет, крепитации нет. Перкуторный звук легочный над всей поверхностью легких. Кашля и мокроты нет. Пульс 136 в мин., ритмичный, удовлетворительного наполнения. ЧСС=136, дефицита пульса нет. АД=90/50 мм рт ст, привычное и максимальное - нет данных. Тоны сердца звучные, шумов нет. Язык влажный, обложен белым налетом. Живот обычной формы, мягкий, не напряжен, безболезненный. Хирургические симптомы отрицательные. Перистальтика выслушивается, печень и селезенка не увеличены. Рвоты нет. Стул, со слов мамы, оформленный. Поведение спокойное, контакт сохранен, на осмотр реагирует адекватно. Чувствительность не нарушена, речь внятная, зрачки D=S, обычные, фотореакция в норме, нистагма нет. Ассиметрии лица нет. Менингеальные и очаговые симптомы отрицательные. Координаторные пробы по возрасту. Мочеполовая система без патологии. Симптом поколачивания отрицательный.
Терапия:
Sol. Analgini 50%-0,3 ml в/м
Sol. Suprastini 2% - 0,3 ml в/м
Sol. No-spa (Nospani) 2% - 0,3 ml в/м
Криотерапия на голову
На фоне проведенной терапии общее состояние ребенка улучшилось, беспокойство уменьшилось, температура 37,9.
Оставлен актив в поликлинику.

Повод: "Без сознания, был здоров, потеря сознания, больной маломобилен"
Мужской, 73.
Диагноз: "Кома неясной этиологии (печеночная?); клиническая смерть; реанимационные мероприятия; биологическая смерть; констатация смерти."
Жалобы:
На момент прибытия бригады СМП на кровати лежит мужчина, без сознания, визуализируется экскурсия грудной клетки с частотой дыхания 14-16 в минуту.
Анамнез:
Со слов сына, был обнаружен в данном состоянии примерно в 3 часа утра, решив, что больной спит - не придали особого значения этому. В 3 часа 30 минут родственники вызвали по 03 врача уролога с целью замены цистостомической трубки, которая накануне вечером засорилась, диспетчером предупреждены о долгом ожидании врача. В 5 часов 55 минут осознали, что состояние больного критичное, вызвали бригаду 03 на повод "без сознания".
В анамнезе: ИБС, НК2Б, гипертоническая болезнь 3 ст, хронический алкоголизм, хронический вирусный гепатит С, цирроз печени сочетанной этиологии в стадии субкомпенсации, портальная гипертензия - гепатоспленомегалия, печеночно-клеточная недостаточность; хроническая анемия средней степени тяжести, хронический калькулезный холецистит, хроническая задержка мочи, цистостома от 2009 года.
Больной наблюдается уч. терапевтом. Постоянно лекарственные средства не принимает. Варикозные изменения вен нижних конечностей. Аллерго-эпиданамнез спокойный. Дата последнего стационарного лечения 2013 год.
Объективно:
Общее состояние тяжелое, кома. По шкале Глазго 3-4 балла. Положение пассивное. Кожные покровы сухие, обычной окраски. Сыпи нет, зев чистый, розовый. Миндалины не увеличены. Лимфоузлы не увеличены. Пролежней нет. Пастозность нижних конечностей. Температура 36,2.
ЧДД 14-16. Одышки, патологического дыхания нет. Аускультативно ослаблено во всех отделах. Хрипы влажные, среднепузырчатые во всех отделах легких. Крепитации нет. Перкуторный звук нет данных, не определялось. Кашель, мокрота - нет данных.
Пульс 70. Ритмичный, наполнение слабое. ЧСС 70. Дефицита пульса нет. АД=100/70. Привычное 140/80. Максимальное нет данных, не известно. Тоны сердца приглушены. Акцента, шумов нет.
Язык сухой, чистый. Живот вздут, мягкий, не напряжен, безболезненность не определяется. Хирургические симптомы неинформативные. Перистальтика не выслушивается. Печень +1-2 см, селезенка не пальпируется. Рвоты нет. Стул - нет данных.
Контакт невозможен. Чувствительность отсутствует. Речь отсутствует. Зрачки D=S, обычные. Фотореакция вялая. Нистагм - нет данных. Ассиметрии лица нет. Менингеальные симптомы не информативные. Очаговые симптомы нет. Координаторные пробы не выполняет. Мочеиспускание - цистостома. Симптом поколачивания - нет данных.
Дополнительные методы обследования:
Глюкометрия 4.8
Сатурация О2=86%
ЭКП - ритм синусовый, ЧСС 70, ЭОС влево. Неспецифические изменения ST-Т, AV-блокада 1 ст.
Терапия:
6 ч 12 мин: катетеризация кубитальной вены.
Ингаляция О2 100% V=10 л/мин.
6 ч 15 мин: постановка ларингеальной трубки, ингаляция О2 100% V=10 л/мин.
У больного сохранено самостоятельное дыхание, ЧД=14 в мин.
6 ч 18 мин: передача ЭКП, вызов спецбригады.
6 ч 22 мин: клиническая смерть, остановка кровообращения, асистолия,
6 ч 24 мин: начало реанимационных мероприятий:
непрямой массаж сердца 30:2,
во врема перекладывания больного на пол - случайная экстубация ларингеальной трубки,
продолжающийся НМС 30:2,
интубация трахеи эндотрахеальной трубкой - успешно,
перевод больного на аппаратную ИВЛ 100% О2, МОВ=10 л/мин., ЧД=10 в мин.
непрямой массаж сердца 30:2,
в/в введение Sol. Adrenalini hydrochloridi 0.1%-1 ml. каждые 5 мин.
7 ч 05 мин: реанимационные мероприятия неэффективные, прекращение реанимационных мероприятий,
7 ч 06 мин: констатация смерти.
Медицинский справочник болезней
Вирусные гепатиты А, В, С, Д, Е.
Вирусный гепатит -- инфекционное заболевание печени, вызывающее диффузное воспаление печеночной ткани.
При гепатите в воспалительный процесс вовлекается вся печень и в результате нарушаются функции печени, что проявляется различными клиническими симптомами. Гепатиты могут быть инфекционными, токсическими, лекарственными и другими.
Вирусные гепатиты относятся к самым распространенным заболеваниям в мире.
В большинстве случаев протекает субклинически и диагностируется только на основании дополнительных исследований, включая лабораторные данные. Спектр клинических проявлений очень варьирует.
Острые вирусные гепатиты могут быть вызваны разными типами вирусов.
К ним относятся -- вирус гепатита А, В, С, Е, Д и другие вирусы.
Причины Гепатитов.
Частые причины гепатитов:
- Вирусный гепатит А (энтеральный, через рот),
- Вирусный гепатит В и С(парентеральные, через кровь),
- Алкоголь.
Менее частые причины гепатитов:
- Вирус гепатита Е ( энтеральный) ,
- Вирус Эпштейна-Барра,
- Лекарства.
Редкие причины гепатитов:
- Вирус гепатита Д (дельта), цитомегаловирус, вирус простого герпеса, вирусы Коксаки А и В, эховирус,аденовирус (Ласса), флавивирус (желтая лихорадка), лептоспироз, риккетсия (тифус), химические вещества, токсины грибов.
Пути заражения.
Инфекции передаются от больного человека к здоровому.
Гепатит А – кал, слюна;
Гепатит В – кровь, сперма, слюна, перинатальный (заражение ребенка от матери);
Гепатит С – кровь;
Гепатит Е – кал, слюна;
Гепатит Д – кровь, сперма.
Инкубационный период по продолжительности значительно варьирует.
Гепатит А – от 2 до 6 недель;
Гепатит В – от 8 до 24 недель;
Гепатит С – от 6 до 12 недель;
Гепатит Е – от 2 до 8 недель;
Гепатит Д – не установлен.
Симптомы Острых Вирусных Гепатитов .
Эпидемичность характерна для гепатита А и Е.
Продромальный (инкубационный) период характеризуется слабостью, анорексией, отвращением к табаку, тошнотой, миалгией, лихорадкой. Эти симптомы более типичны для острых вирусных гепатитов и редко встречается при других гепатитах.
При появлении желтухи симптомы продромального периода обычно ослабевают, часто моча становится темной, стул светлым, иногда появляется кожный зуд, чаще при алкогольном гепатите с холестазом.
Внепеченочные проявления, включая артралгию, артриты и уртикарную сыпь --- встречается обычно только при вирусном гепатите В. При этой форме в желтушном периоде, как правило, также ухудшается общее самочувствие, в отличие от вирусного гепатита А, при котором в желтушном периоде в состоянии больных наступает улучшение.
Обьективные физикальные данные.
Диагностика Вирусных Гепатитов.
Исследования.
Повышение уровня АлАТ и АсАТ более, чем в 10 раз выше нормы является надежным тестом острого гепатита.
Билирубин повышается при тяжелом течении.
Нейтропения часто выявляется при вирусных гепатитах, особенно в продромальный период.
Гемолитическая анемия иногда наблюдается при остром вирусном гепатите В.
Выраженный холестаз, характеризующийся желтухой и кожным зудом, не является характерным для острых вирусных гепатитов, часто втречается при алкогольном гепатите. Надо исследовать уровень ЩФ в крови. При холестазе ее уровень возрастает в 3 раза и более нормы.
Ферментная диагностика.
Определение уровня сывороточных ферментов: трансаминазы, лактатдегидрогеназы, амилазы.
Уровень этих ферментов повышается при острых диффузных поражениях, острых гепатитах, постнекротическом циррозе.Существенное повышение этих ферментов наблюдается также и при некоторых хронических гепатитах, при портальном и билиарном циррозе.
Серологические исследования.
- Всем больным необходимо исследовать антитела к вирусу гепатита А класса Ig M и HBsAg.
- HBeAg должен быть исследован у HBsAg положительных больных для оценки инфекциозности (фазы релаксации вируса).
- Д-антиген необходимо исследовать у HBsAg положительных больных, у наркоманов и при тяжелом течении гепатита.
- Тесты для вируса гепатита С проводятся, если отсутствуют сывороточные маркеры на вирус гепатита А и В.
Есть предположение о существовании других форм вирусных гепатитов (F, G ), т.е. ни А ни В ни С.
Инструментальная диагностика.
- Ультразвуковая: диффузные поражения, очаговые изменения.
- Лапараскопия. В тяжелых случаях, при острой необходимости вводят и под контролем берется биоптат.
- Рентген имеет меньшее значение, но в некоторых случаях проводится.
- Пальпация, определение контуров.
Доля Риделя. У астеников краевая часть правой доли в виде язычка свисает вниз. Это доля Риделя, которую можно принять за опухоль, блуждающую почку, желчный пузырь.
В диагностике решающее имеет клиника: осмотр, пальпация, перкуссия, жалобы.
Исходы.
Полное выздоровление при острых гепатитах обычно наступает в течение нескольких недель, реже месяцев. Усталость и анорексия (отсутствие аппетита) часто сохраняется у большинства больных на длительный период. Острый вирусный гепатит В, С и Д нередко переходят в хроническую форму .
Фульминантная печеночная недостаточность, обусловленная массивными некрозами, почти никогда не бывает при вирусном гепатите А и втречается примерно в 1% случаев при вирусном гепатите В, в 2% при вирусном гепатите С и более часто при вирусном гепатите Д. Острые гепатиты иногда характеризуются рецидивирующим течением.
Наиболее неблагоприятный исход острого гепатита — хронизация болезни.
ЛЕЧЕНИЕ ОСТРОГО ГЕПАТИТА.
Специфических методов лечения не существует и поэтому большинству больных проводится базисное лечение (см.лечение хронических вирусных гепатитов, ниже).
- Постельный режим не является обязательным для большинства больных.
- Тщательное соблюдение личной гигиены (мытье рук, раздельная посуда и т.д.).
- Госпитализация необходима при тяжелом течении болезни и при отсутствии возможности обеспечения режима в домашних условиях. Уход за больным должен предусматривать меры, исключающие передачу инфекции (дезинфекция, работа в перчатках и т.д.)
- Строгая Диета не обязательна, но нужно исключить из рациона жиры, пить соки.
Контактные с больными лица.
- При вирусном гепатите А лица, находящиеся в контакте с больным, обычно к моменту появления желтухи уже могут быть инфицированы и потому в изоляции и лечении не нуждаются. С профилактической целью возможно введение в/м введение им человеческого Ig (5 мл однократно).
- Сексуальные партнеры больных вирусным гепатитом В подлежат обследованию с определению сывороточных маркеров и при их отсутствии этим лицам показано введение Рекомбинированной HBV вакцины. Возможно введение Гипериммунного HBVиммуноглобулина в течение 2-4 недель.
Наблюдения за больными, перенесшими острый гепатит.
- Воздержание от приема алкоголя до полной нормализации функции печени (нормализация АлАТ, АсАТ, ГГТП и др.), но небольшое количество алкоголя (4-8 порций в неделю) не оказывает отрицательное влияние на течение восстановительного периода. Полное воздержание от алкоголя необходимо только при алкогольных гепатитах.
- Умеренная физическая активность может возобновлена после исчезновения симптомов болезни.
- Повторное исследование печеночных ферментов, в основном АлАТ и АсАТ проводят через 4-6 недель от начала болезни, и если они остаются неизмененными, то в дальнейшем их повторяют через 6 месяцев. Увеличение уровня трансаминаз более, чем в 2 раза через 6 месяцев, является основанием для проведения углубленного исследования, включая биопсию печени.
Иммунизация.
Гепатит А.
Пассивная иммунизация в/м введением 5 мл нормального человеческого Ig является эффективным в течении 4 месяцев. Она проводится с профилактической целью.
1. Лицам, отправляющимся в эпидемиологические регионы (Индонезия, Средний Восток, Южная Америка, Мексика и др.).
2. Лицам, находящемся в; тесном контакте с больными.
Гепатит В.
Пассивная иммунизация проводится лицам находящемся в тесном контакте с больными. В/м введение гипериммунного HBV иммуноглобулина по 500 ЕД дважды с интервалом в 1 месяц.
ХРОНИЧЕСКИЕ ВИРУСНЫЕ ГЕПАТИТЫ.
Хронический Вирусный Гепатит В.
Развивается в исходе острого вирусного гепатита В.
Вирус гепатита В (ВГВ) не оказывает цитопатогенного эффекта на гепатоциты, а их повреждение связано с иммунопатологическими реакциями. Резкое усиление иммунного ответа приводит не только к массивным повреждениям паренхимы печени, но и к мутации генома вируса, что приводит в дальнейшем к деструкции гепатоцитов в течении продолжительного времени. Возможно воздействие вируса и вне печени: мононуклеарные клетки, половые железы, щитовидная железа, слюнные железы (иммунологическая агрессия).
Хронический Вирусный Гепатит С.
Развивается в исходе острого вирусного гепатита С, хронизация у 50% больных. Вирус оказывает на гепатоциты цитапатогенный эффект.
Симптомы ХВГ- С.
У большинства больных характеризуется умеренно выраженным астеническим и диспептическим синдромами, гепатомегалией. Течение болезни волнообразное с эпизидами ухудшения, когда на этом фоне появляются геморрагические проявления (носовые кровотечения, геморрагическая сыпь), умеренная желтуха, боли в правом подреберье и др. ХВГ-С может оставаться в активной форме до 10 и более лет без трансформации в ЦП. Внепеченочные проявления могут быть обычно при переходе в ЦП.
Отмечается увеличение активности аминотрансаминаз, уровень которых колеблется, не достигая 10-кратного увеличения даже в период заметного ухудшения состояния больного, изредка отмечается умереная и транзиторная гипербилирубинемия. Выявление РНК-вируса и антител к нему потверждает этиологическую роль вируса гепатита С.
Хронический Вирусный Гепатит Дельта (Д).
Заболевание является исходом ОВГ-Д, протекающего в виде суперинфекции у больных ХВГ-В.
Вирус Д оказывает на гепатоциты цитопатогенный эффект, непрерывно поддерживает активность, а следовательно, и прогрессиривание патологического процесса в печени, подавляет репликацию вируса гепатита В.
Симптомы ХВГ- Д.
У большинства характеризуется тяжелым течением с выраженными симптомами печеночно-клеточной недостаточности (выраженная слабость, сонливость днем, бессоница ночью, кровоточивость, падение мссы тела и др.). У большинства появляется желтуха, кожный зуд. Печень, как правило, увеличена, но при высокой степени активности ее размеры уменьшаются. Нередко убольных появляются системные поражения. В большинстве случаев заболевание приобретает прогрессирующее течение с быстрым формированием ЦП.
При исследовании обнаруживаются некрозы паренхимы. В крови отмечается постоянное повышение активности активности аминотрансфераз, билирубина, реже щелочной фосфотазы (обычно не боле 2-х норм). У большинства выявляются умеренная гипергаммаглобулинемия, дисиммуноглобулинемия, увеличение СОЭ.
При переходе в ЦП в крови выавляются маркеры интеграции вируса гепатита Д и антитела к нему (Ig G, Ig M).
ЛЕЧЕНИЕ ХРОНИЧЕСКИХ ВИРУСНЫХ ГЕПАТИТОВ.
Всем больным проводится базисная терапия, протививирусная терапия.
Основные компоненты базисной терапии являются диета, режим, исключение приема алкоголя, гепатотоксических лекарств, вакцинации, сауны, профессиональных и бытовых вредностей, лечение сопутствующих заболеваний органов пищеварения и других органов и систем.
- Диетадолжна быть полноценной: 100-120 г белка, 80-90 г жиров, из них 50% растительного происхождения, 400-500 г углеводов. При назначении диеты необходимо учитывать индивидуальные привычки больного, переносимость пищевых продуктов и сопутствующие заболевания органов пищеварения.
- Курсовое лечение Антибактериальными препаратами , невсасывающимися и не оказывающими гепатотоксический эффект (один из следующих препаратов — стрептомицина сульфат, левомицетина стеарат, канамицина моносульфат, фталазол, сульгин внутрь, 5-7 дней).
- С последующим приемом Биологических прапаратов(бификол, лактобактерин, бифидум-бактерин, бактисубтил - один из препаратов) в течении 3-4 недель.
- Одновременно назначают Ферментные препараты, не содержащие желчные кислоты, которые оказывают повреждающее действие на гепатоциты.
- Дезинтоксикационные мероприятия.
1) Внутривенное капельное введение по 200-400 мл Гемодеза в течение 2-3 дней,
2) Внутрь Лактулозу (нормазу) по 30-40 мл 1-2 раза в день,
3) Возможно 500 мл 5% в/в раствора Глюкозы с Витамином С по 2-4 мл и с Эссенциале 5,0 мл.
Продолжительность базисной терапии в среднем 1-2 месяца. - Противовирусная терапия.
В противовирусной терапии ведущая роль принадлежит Альфа-Интерферону, который оказывает иммуномоделирующий и противовирусный эффекты -- угнетает синтез белков вируса, усиливает активность естественных киллеров. Показан при гепатитах В и С.
Показания для назначения Альфа-Интерферона:
Абсолютные: хроническое течение, наличие в сыворотке крови маркеров репликации HBV (HbeAg и HBV- ДНК), повышение уровня сывороточных аминотрансфераз более чем в 2 раза. Дозы и схемы лечения зависят от активности процесса, уровня сывороточной ДНК HBV. - Пегасиспоказан при вирусных гепатитах В и С. Применяют и при комбинированной и при монотерапии.
- Зеффикс (Ламивудин) высокоактивен при вирусном гепатите В.
- Ребетол, в комбинированной терапии с Альфа-Интерфероном при вирусном гепатите С.
- Копегус,в комбинированной терапии при вирусном гепатите С с Альфа-Интерфероном и Пегасисом.
Вирусные гепатиты.
Картина заболеваемости всеми формами гепатита в 1995 г. представлена на следующей карте.
Уровень заболеваемости вирусным гепатитом А (ВГА) в России остается высоким и превосходит показатели многих стран Европы. В целом, в стране динамика заболеваемости ВГА в последние 16 лет характеризовалась благоприятной тенденцией, описываемой нисходящей прямой, у которой показатели крайних точек отличаются более чем в 2 раза (рис. 1). В течение всех лет заметно резкое превышение показателей среди детей по сравнению с уровнем заболеваемости всего населения. В динамике заболеваемости прослеживается ярко выраженная цикличность, особенно среди детей, свидетельствующая о недостаточном контроле за инфекцией [3].
| На 100 тыс населения | 1991 | 1992 | 1993 | 1994 | 1995 | 1996 | 1997 |
| Заболеваемость всеми гепатитами | 192 | 137 | 133 | 143 | 166 | 133 | 97 |
| Заболеваемость гепатитом А | 90 | 118 | 109 | 111 | 123 | 87 | 50 |
| Заболеваемость гепатитом В | - | 18 | 22 | 27 | 35 | 36 | 36 |
| Заболеваемость гепатитом С | - | - | - | 3 | 7 | 8 | 9 |
| Носители вируса гепатита В | - | - | 79 | 93 | 87 | 78 | 83 |
| Носители вируса гепатита С | - | - | - | - | - | 42 | 54 |
Уровень колебания показателей заболеваемости ВГА отражают различия в заболеваемости населения Костромской области (24,8 на 100 тыс. населения в 1995 и 27,1 в 1996 гг.) и в Республике Тыва (285,1 и 195,2 соответственно).
Гепатит В передается здоровому человеку парентерально - при переливании крови или ее препаратов (плазмы, эритроцитарной массы и др.) от больного или вирусоносителя, а также при использовании недостаточно стерилизованного медицинского оборудования (шприцов, игл, скальпелей), инфицированного вирусом. Особенно опасными источниками инфекции являются вирусоносители, без клинических проявлений болезни. Некоторые из них могут оказаться даже донорами.
Впервые за 6 лет заболеваемость гепатитом В стабилизировалась (в 1995 г. - 35,6, в 1996 г. - 36,0 и 1997 г. - 36,3 на 100 тыс. человек), однако уровень ее остается высоким. Особенно неблагополучными по заболеваемости гепатитом В являются Республика Тыва, Томская область, Красноярский край, где уровень заболеваемости более чем в два раза превышает среднероссийский. Более 70% детей, рожденных от матерей-носителей вируса гепатита В, заражаются или при рождении, или в первые годы жизни, причем риск хронической инфекции у таких детей составляет до 90%. По данным г. Санкт-Петербурга, доля внутривенных наркоманов среди больных достигла 30%, а по данным г. Уфы, до 60% заболевших гепатитом В в возрасте 15— 29 лет употребляли наркотические вещества внутривенно. Кардинально решить вопрос снижения заболеваемости гепатитом В может только проведение профилактических прививок.
Продолжается рост заболеваемости гепатитом С, заражение которым происходит как и пре гепатите В (парентеральным путем), обычно при переливаниях крови.
Заражение вирусным гепатитом Е происходит преимущественно при употреблении воды, загрязненной фекалиями больного или вирусоносителя.
[1] Данные использованные для карты: Информационный сборник статистических и аналитических материалов. Раздел 5.2. Инфекционная заболеваемость в Российской Федерации в 1995-1996 г.г. М: Минздрав РФ. 1997;
[2] Отчет о инфекционных заболеваниях за 1995 год в Российской Федерации. М.: Госкомстат России. 1996.
[3] Данные использованные для графиков: Здоровье населения и среда обитания 1994. N1; 1995. N1; 1996. N1; 1997 N1.
[4] Шляхтенко Л. И., Асратян А. А., Мукомолов С. Л. Тенденции эпидемического процесса вирусного гепатита А в Российской Федерации и на ее территориях//ЗНиСО. 1996. № 12 (45).
Это воспаление околосуставной слизистой сумки. Острое начало, гиперемия кожи, резкая боль, отёк, ограничение активных и пассивных движений, повышение температуры тела. Гнойный бурсит может осложниться флегмоной или абсцессом 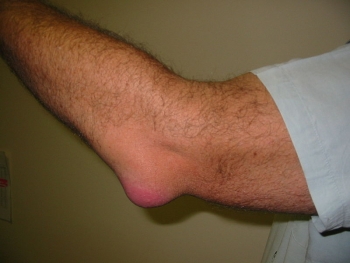
Это гнойное воспаление апокриновых желёз. Чаще — в подмышечных впадинах, реже — в промежности и области пупка. Боль и плотный узел в подмышечной области, затем — гиперемия кожи и флюктуация. Узел — под кожей. Может быть воспаление нескольких потовых желёз
Интоксикация — первые 12-24 часов, поражение кожи с развитием чётко отграниченного воспалительного очага.
Формы:
1. Эритематозная. Через 6-12 часов от начала заболевания появляется чувство жжения, боль распирающего характера, затем эритема и отёк в области воспалительного очага. Эритема имеет ярко-красный цвет, края её неровные в виде языков пламени, по периферии — валик, чётко отграниченный от здоровой кожи, происходит увеличение регионарных лимфоузлов
2. Буллёзная. В области воспалительного очага образуются пузыри различных размеров, наполненные серозной жидкостью
3. Эритематозно-геморрагическая
4. Буллёзно-геморрагическая
Степени:
1 степень. Кожа отёчная, гиперемирована, зуд, жжение, парестезии
2 степень. На цианотичной, отёчной коже — пузыри с серозным экссудатом, интенсивные боли в местах отморожения 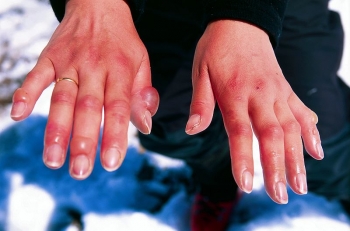
3 степень. Некроз всей кожи и подкожной клетчатки. Содержимое пузырей геморрагическое
4 степень. Омертвевают все слои кожи, мягкие ткани (до кости). Пузыри с тёмным содержимым и неприятным запахом
Степени:
1 степень. Прямая кишка выпадает только во время дефекации и самостоятельно вправляется
2 степень. Выпадение — во время акта дефекации, для вправления требуется ручное пособие
3 степень. Прямая кишка выпадает при любом увеличении внутрибрюшного давления
4 степень. Выпадение прямой кишки при сохранённом тонусе сфинктера заднего прохода может сопровождаться ущемлением выпавшего участка кишки с нарушением кровообращения в нём
Происходит в результате прямой травмы, при переломах нижних рёбер. Боль, гематурия.
Острое начало. Сильная боль, усиливающаяся при ходьбе, дефекации, в сидячем положении, повышение температуры тела. Дизурия. Выпавшие наружу и ущемлённые в анальном канале геморроидальные узлы резко увеличены в объёме, напряжены, резко гиперемированы. Пальпация геморроидальных узлов резко болезненна.
Острое начало. Острая боль в ноге в месте закупорки артерии тромбом, часто сопровождающаяся шоком. Затем нога холодеет и немеет, становится цианотичной. Пульсация артерии ниже уровня ТЭ исчезает. Нарушается чувствительность кожи. Рефлексы не вызываются. Парестезии.
Первая медицинская помощь: промедол — подкожно, спазмолитики.
Чаще у боьных, находящихся на постельном режиме. Выраженность клинической картины зависит от локализации и протяжённости тромба, степени окклюзии сосуда, воспаления сосудистой стенки и др. Тяжесть и распирание в голени или во всей ноге. Боль во время ходьбы. Мб цианоз ноги. Пастозность. Может быть болезненность при пальпации в области икроножных мышц и в подколенной ямке при надавливании. При тыльном сгибании стопы боль по задней поверхности голени, отдающая в подколенную ямку. При сдавлении голени манжеткой or тонометра на поражённой голени при давлении 80-100 мм рт ст возникает резкая боль, в то время, как на здоровой голени давление 150-170 мм рт ст не вызывает неприятных ощущений.
Диагноз: Острый тромбофлебит большой п/к вены левой голени.
В анамнезе: варикозное расширение вен. Жалобы на боли в области в/3 задней поверхности левой голени по ходу варикозно расширенной вены, усиливающиеся при физической нагрузке.
Объективно: на задней поверхности левой голени по ходу большой п/к вены — припухлость, кожа над которой гиперемирована; размер участка воспаления примерно 3x8 см, здесь же пальпируется плотный, болезненный инфильтрат. Незначительная отёчность голени.
Диагноз: Варикозное расширение вен н/конечностей с участками изъязвления в области левого голеностопного сустава. Последствия умеренного венозного кровотечения
В области наружной поверхности левого голеностопного сустава варикозно расширенная вена с изъязвлением диаметром примерно 1,5 см, кровотечения нет.
В анамнезе — заболевания сердца. Внезапная резкая боль во всей руке. Затем — онемение в пальцах, которое распространяется в проксимальном направлении. Пульсация отсутствует ниже закупорки. Рука становится бледной, холодной, мраморной. Исчезает поверхностная и глубокая чувствительность. Развивается вялый паралич.
Первая медицинская помощь: эуфиллин, папаверин, госпитализация в сосудистую хирургию
Причины: эмболия, тромбоз, расслаивающая аневризма брюшной аорты, травма.
Клиника:
I стадия: боль в животе, понос, шок. Характерно расхождение между тяжёлым общим состоянием б.-ного и относительно небольшими изменениями, выявляемыми при осмотре живота: вздутие его и умеренная \ болезненность без с.-мов раздражения брюшины. Аускультативно ослабление перистальтики кишечника.
II стадия: через 7-12 ч. боль усиливается, но перитонеальных с.-мов нет.;
III стадия: больше 12 ч. — симптоматика разлитого перитонита.
Фурункул — плотный, болезненный узелок ярко красного цвета, на верхушке -гнойник.
Карбункул.
Инфильтрат. Кожа багрово-красная, в центре инфильтрата синюшная, вокруг инфильтрата отёк, болезненность, повышение температуры тела
На тыльной поверхности стопы мацерированная поверхность с гнойным отделяемым, зловонная, размером примерно 10x15 см; прилегающие ткани отёчные, синюшные; отёк распространяется до средней трети голени. Пальпация безболезненна.
Распирающие боли в ране. Появляется быстро нарастающий отёк конечности. В отличие от банального нагноения, нет покраснения вокруг раны; наоборот, кожа бледная, синюшная. Дно раны сухое. Окраска видимых в ране мышц напоминает варёное мясо. При пальпации крепитация в подкожной клетчатке (она хорошо определяется и при выслушивании фонендоскопом). При надавливании на края раны из тканей выделяются пузырьки газа с неприятным запахом. Интоксикация, повышение температуры тела. Может быть рвота.
Первая медицинская помощь: обезболивание, госпитализация
Диагноз: Гангрена левой нижней конечности
До средней трети бедра левой н/конечности — гангренозные изменения с распадом тканей, кровотечением, гнойным отделяемым и зловонным запахом.
Диагноз: Гангрена обеих стоп и нижней трети обеих голеней
В области обеих стоп и обоих голеностопных суставов — выраженная отёчность, гиперемия тканей; кожные покровы мокнущие с множественными изъязвлениями. Резкий гнилостный запах от конечностей. Демаркационная линия размытая.
Гнойное воспаление околопрямокишечной клетчатки. Резкая боль в области заднего прохода или прямой кишки, повышение температуры тела. Плохое общее самочувствие. Задержка стула при отсутствии задержки газов. Местио гиперемия и припухлость кожных покровов.
Со слов больной, 25.10.04 г. получила травму правой ягодицы, обращалась в т/п и к хирургу поликлиники, где консервативно проводилось лечение. Сегодня около 10:00 утра произведено вскрытие гематомы правой ягодичной области. Жалобы на кровотечение из раны в области правой ягодицы.
Объективно: в области правой ягодицы — резаная рана с дренажом размером 4*0,5 см с ровными краями, умеренно кровоточащая, обширная гематома размером -15*15 см.
Диагноз: Абсцесс легкого, осложненный легочным кровотечением Болен 10 дней. Вначале беспокоил сильным озноб. повышение температуры тела до 39 градусов, сухой кашель, боли в груди слева, а через 1 неделю при кашле начала выделяться гнойная мокрота в большом количестве с очень неприятным запахом. Вечером отметил, что при кашле стала выделяться алая пенистая кровь в большом количестве.
Объективно: кожные покровы бледные; аускультативно в лёгких — влажные хрипы различного калибра на фоне бронхиального дыхания.
DS: Цирроз печени, осложнённый кровотечением из варикозно расширенных вен пищевода.
Жалобы на слабость, повышенную утомляемость, тяжесть в правом подреберье, кожный зуд и желтушность кожных покровов; похудел за год на
Читайте также:


