Возбудитель бешенства это эукариот
Бешенство (Rabies, Hydrophobia, Lyssa) - особо опасное, остро протекающее инфекционное заболевание человека и теплокровных животных, передающееся через слюну больных животных, г.о. при укусе, и характеризующееся тяжелым поражением ЦНС и смертельным исходом. Вирусная этиология бешенства доказана в 1903 г. Ремленже.
Характеристика возбудителя.Возбудитель - вирус бешенства относится к сем. Rhabdoviridae, роду Lissavirus. Морфология. Вирионы имеют пулевидную форму (170х70нм). Содержат однонитчатую «-« нитевую РНК, которая окружена липопротеидной оболочкой с шипиками гликопротеидной природы, обладающими гемагглютини-рующими и гемадсорбирующими свойствами. Репродукция вируса происходит в цитоплазме клетки. Культивирование.Вирус бешенства культивируют в мозговой ткани белых мышеи, сирийских хомяков, кроликов, крыс и т.д. У зараженных животных развиваются параличи конечностей, затем они погибают. Вирус бешенства может быть адаптирован к первичным и превиваемым культурам клеток и куриным эмбрионам. В цитоплазме пораженных вирусом клеток головного мозга животных или культур ткани образуются специфические включения - тельца Бабеша-Негри. Они имеют сферическую или овальную форму от 0,5 до 20 мкм и хорошо окрашиваются анилиновыми красителями в рубиново-красный цвет. Их обнаружение имеет диагностическое значение. Антигенная структура. Имеются сердцевинные и поверхностные антигены. Гликопротеидный поверхностный антиген (белок шипиков) обладает выраженными иммуногенными свойствами. Все штаммы вируса идентичны в антигенном отношении, поэтому иммунизация одним вирусом вызывает невосприимчивость к другим вирусам.
Естественный приобретенный иммунитет не изучен. Искусственный иммунитет - после проведения вакцинации людям, укушенным бешеным животным. Он обусловлен вируснейт-рализующими антителами (они появляются через 2 недели после вакцинации), образованием интерферона, клеточными факторами. Антитела сохраняются в течение года. Невосприимчивость после вакцинации также объясняется явлением интерференции: фиксированный вирус быстрее достигает клеток нервной системы, размножается в них и препятствует внедрению уличного вируса.
Лабораторная диагностика.Лабораторные исследования проводятся посмертно (при жизни вирус выделить не удается).
Исследуемый материал: слюна, кровь, кусочки головного и спинного мозга, подчелюстные слюнные железы. Материал отбирается согласно правилам работы с особо опасными инфекциями.
Методы диагностики:
- вирусоскопический - обнаружение в тканях телец Бабеша-Негри; тельца можно обнаружить в окрашенных мазках, отпечатках из нефиксированной мозговой ткани и на гистологических срезах тельца располагаются около ядер и имеют неровные очертания;
- серологический - обнаружение в материале вирусного антигена с помощью РИФ и ИФА; является методом экспресс-диагностики;
- вирусологический - выделение вируса путем биологического метода на новорожденных белых мышах: мышей заражают суспензией мозга или слюнных желез умерших (материал вводят в мозг), через 5-15 дней у животных развивается расстройство координации, возбуждение и параличи; в мозге погибших или забитых животных обнаруживают тельца Бабеша-Негри или
вирусный антиген с помощью РИФ или ИФА.
- выявление антител у вакцинированных лиц в РСК, РН, РИФ и др.
Лечение и профилактика.Лечение включает проведение общих мероприятий и специфической профилактики.
Первоначально раны или укусы обрабатывают антисептиками; места ослюнения обмывают мыльным раствором. Затем проводят специфическую иммунопрофилактику антирабической вакциной и антирабическим иммуноглобулином.
Антирабическая вакцина (вакцина против бешенства) была разработана и предложена Л. Пастером и его учениками Ру и Шамберланом в 1885 г. Она представляет огромную ценность для человечества, т.к. принесла избавление от бешенства. Пастер вынес нападки и обвинения в распространении бешенства, пока вакцина не нашла признания. В России вакцину против бешенства стали получать в Одессе (Пастеровская станция, 1886г.).
До этого не было никаких средств лечения, и единственным исходом заболевания была смерть больного. Предлагались самые невероятные способы лечения: выжигание, печень бешеного животного, исцеление у святых, удушение. Пастер, обнаружив способность аттенуированных форм предохранять от заболевания, взялся решить эту сложную задачу. Исходным материалом явилась суспензия мозга собаки, в результате 133 пассажей через мозг кролика был получен фиксированный вирус с постоянным инкубационным периодом; для большего снижения вирулентности Пастер подвергал мозг кролика высушиванию над парами едкого кали. Полученным препаратом иммунизировали вначале животных, а затем людей. Впервые вакцинацию осуществил Пастер 6 июля 1885 г.мальчику Иозефу Майсте-ру, укушенному бешеной собакой.
В настоящее время предложены живые аттенуированные и убитые вакцины. Вакцины из ослабленного (вакцина Ферми и Хемпта) или убитого (вакцины Семпла, Хемпта-Николича) вируса, выращенного на нервных клетках, вытесняются культуральными вакцинами из ослабленного вируса, полученные на линиях различных клеток. Культуральные вакцины лишены побочных эффектов (энцефалиты, параличи) и более иммуногенны. В нашей стране применяют антирабическую культуральную концентрированную вакцину, полученную из штамма Внуково-32 (происходит от фиксированного вируса Пастера), инактивированную УФ- и гамма-лучами. Методом генной инженерии разрабатываются новые антирабические вакцины.
Лечебно-профилактической вакцинации подвергаются лица укушенные или ослюненные больными или подозрительными животными. Прививки необходимо начинать как можно раньше после укуса. Они проводятся многократно, подкожно в область живота. Вакцину вводят в 1,3, 7, 14 и 28 сутки. Вакцина является лечебно-профилактическим средством, т.к. специфические защитные реакции успевают развиться во время инкубационного периода. Нейтрализующее действие на возбудителя оказывают антитела к поверхностным гликопротеиновым антигенам.
В тяжелых случаях применяют комбинированное введение гомологичного (из сыворотки иммунизированных людей) или гетерологичного (из сыворотки иммунизированных фиксированным вирусом лошадей) антирабического γ-глобулина и вакцины, γ-глобулин обладает способностью нейтрализовать действие вируса и предупреждает поствакцинальные осложнения.
При появлении клинических симптомов спасти больных не удается. Проводят симптоматическое лечение, облегчающее страдания больного.
Неспецифическая профилактика - защита от укусов, борьба с бешенством среди животных. Для этого осуществляется контроль над заболеванием в природе и вакцинопрофилактика. Необходимо вакцинировать всех домашних и сельскохозяйственных животных, бороться с природными очагами бешенства (отслеживание численности диких животных и уничтожение заболевших), вносить в природные резервуары приманки с вакциной, применять жесткие карантинные меры при импорте животных. Обязательную профилактику проводят в группах повышенного риска - звероловам, ветеринар
Сайт СТУДОПЕДИЯ проводит ОПРОС! Прими участие :) - нам важно ваше мнение.
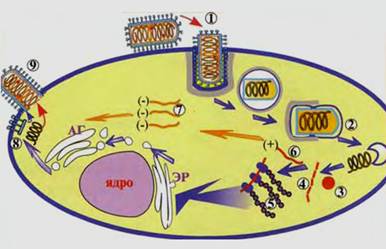
Репродукция вирусов семейства Rhabdoviridae происходит в цитоплазме клетки-хозяина. Рабдовирусы связываются с рецепторами клетки-хозяина при помощи гликопротеинов G суперкапсида и проникают в клетку путём эндоцитоза (1). Затем, после удаления суперкапсида, освободившийся рибонуклеопротеин (РНП) попадает в цитоплазму клетки (2). В цитоплазме клетки-хозяина с помощью РНК-зависимой РНК-полимеразы (3), синтезируется неполные (4) плюс – нити РНК (пять индивидуальных иРНК для синтеза вирусных белков) и полные (6) плюс – нити РНК, являющиеся матрицей для синтеза геномной РНК (7). Во время трансляции иРНК рибосомами (5) клетки-хозяина синтезируются вирусные белки. Гликопротеин G гликолизируется в эндоплазматическом ретикулуме, а затем окончательно преобразуется в комплексе Гольджи и включается в плазмолемму клетки-хозяина (8). Матриксный белок (М-белок) сразу после синтеза встраивается в плазмалемму с внутренней цитоплазматической стороны билипидного слоя. Включение матриксного белка М в плазмалемму является сигналом к формированию вириона. Рибонуклеопротеин образуется при взаимодействии геномной минус-РНК и белками N, NS и L (дизъюнктивний тип репродукции вируса). После "сборки" вирионы выходят из клетки-хозяина путем почкования (9).
Вирус везикулярного стоматита по особенностям внутриклеточной репродукции очень сходен с вирусом бешенства. Важной особенностью этих вирусов является выраженное угнетение процессов биосинтеза белка в клетке-хозяине за счет блокирования инициации трансляции.
Эти вирусы хорошо размножаются в куриных эмбрионах, в клетках почек новорожденных хомячков и в культурах диплоидных клеток человека.
Таксономия.Вирус бешенства[3] относится к семейству Rhabdoviridae, роду Lyssavirus (от греч. lyssa - гидрофобия). Кроме вируса бешенства, к роду Lyssavirus относится еще 5 вирусов (Lagos, Moсola, Duvenhage, Kotonkan, Obodhiang), выделенных от летучих мышей и комаров в Африке и вызывают заболевания у собак, котов, сельскохозяйственных животных, но без клинической картины бешенства. Вирус Moсola, передающийся человеку от больных котов, может быть у человека причиной смертельного паралитического заболевания.
Структура вириона.Возбудителю бешенства (от греч. rhabdos -палка, прутик) характерна палочковидная или пулевидная форма вириона: с одним плоским и другим закругленным концом. Размеры вирионов составляют 80-180 нм.
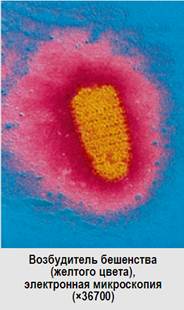
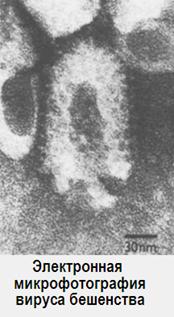
Вирус состоит из сердцевины (рибонуклеопротеина - РНП со спиральным типом симметрии и матриксного белка) и суперкапсида. Гликопротеин G отвечает за адсорбцию и проникновение вируса в чувствительную клетку, характеризуется антигенными (является типоспецифическим антигеном) и иммуногенными свойствами. Геном вируса образован линейной нефрагментированной минус-РНК (молекулярная масса 4,4×10 6 Да) и РНК-зависимой полимеразой (транскриптазой – белками L и NS). Капсид образует белок N. Соответственно, рибонуклеопротеин (РНП) содержит 4 % РНК и 96 % протеинов, является инфекционным. РНП характерны антигенные свойства – это группоспецифический антиген.
Вирус бешенстваимеет широкий круг хозяев. Чувствительны к нему человек и все теплокровные животные. Степень патогенности разных штаммов вирусов бешенства для различных животных не одинакова. Например, у некоторых видов летучих мышей (вампиров) вирус бешенства адаптировался только к слюнным железам, не вызывая каких-либо признаков заболевания. У других же видов животных при заражении всегда наблюдается летальный исход.
Штаммы вирусов бешенства, циркулирующие в природе у животных, называются "уличными". Они вызывают заболевания с довольно длительным инкубационным периодом и обычно образуют специфические тельца Бабеша-Негри – включения в цитоплазме клеток. У зараженных животных может наблюдаться длительный период возбуждения и агрессивности. Вирус может проникать в слюнные железы и ЦНС. Последовательные пассажи в мозге кроликов приводят к образованию "фиксированного вируса", не способного в дальнейшем репродуцироваться в каких-либо клетках, кроме нервных. Фиксированный вирус репродуцируется быстро, инкубационный период короткий (обычно 7 дней), цитоплазматические включения в клетках обнаруживаются редко. Этот вирус патогенен только для кроликов.
Вирус бешенства мало устойчив во внешней среде, быстро инактивируется при действии на него ультрафиолетовых лучей или солнечного света. При кипячении он погибает через 2 мин, при 60 °С – через 5 мин. Быстро инактивируется растворами лизола, хлорамина, фенола, жирорастворителями и трипсином. В трупах животных, особенно при сравнительно низких температурах, сохраняется до 4 месяцев.
Эпидемиология.Бешенство – типичный зооантропоноз. Основным источником и резервуаром вируса являются дикие и домашние плотоядные животные: собаки, кошки, волки, шакалы, лисицы, скунсы, мангусты, летучие мыши (вампиры).
С эпидемиологической точкизрения различают естественный тип вируса, очаги которого формируются за счет диких животных, антропургический – очаги поддерживаются домашними животными и смешанного типа (естественно-антрипургический). В очагах естественно-антрипургического типа происходит циркуляция вируса между дикими и домашними животными.
Заболевание обычно передается через укус или при ослюнении поврежденной кожи или слизистой оболочки, так как вирус размножается в слюнных железах животного. Больное животное заразно не только во время болезни, но и в инкубационном периоде за 2-3 дня, иногда больше, до появления первых признаков заболевания.
Патогенез и клиника.Первичная репродукция вируса бешенства происходит в соединительной и мышечной тканях вблизи входных ворот. Затем возбудитель внедряется в рецепторы периферических чувствительных нервов и по эндоневрию шванновских клеток или по периневральным пространствам попадает в ЦНС. Там вирус репродуцируется в нейронах гиппокампа, продолговатого мозга, черепных нервов, симпатических ганглиев. В результате этого возникают воспалительные, дистрофические и некротические изменения нервной системы. В этот период вирус также репродуцируется в клетках слюнных желез.

Наиболее короткий инкубационный период бывает при укусе головы и кистей рук, более длительный – при укусе нижних конечностей; в целом варьирует от 8 до 90 дней. В развитии заболевания выделяют три стадии: предвестников (депрессии), возбуждения, параличей. Сначала появляются беспокойство, страх, тревога, неприятные ощущения в области укуса. Через 1-3 дня наступают выраженное возбуждение, судороги дыхательной и глотательной мускулатуры, появляетсявыраженная водобоязнь (гидрофобия). В этот период характерны агрессивность, слуховые и зрительные галлюцинации. Далее развиваются параличи, и через 5-7 дней от начала болезни наступает смерть от паралича сердечного или дыхательного центров.
Иммунитет.Так как заболевание бешенством заканчивается смертью, то постинфекционным иммунитет не изучен. Установлено, что антитела могут образовываться во время заболевания и после вакцинации. Поствакцинальный иммунитет сохраняется до 1 года.
Лабораторная диагностикапроводится с использованием вирусоскопического, вирусологического, биологического, серологического методов и экспресс-метода. У погибших животных и людей в гистологических срезах или мазках-отпечатках исследуют мозговую ткань (кору больших полушарий и мозжечка, аммонов рог, продолговатый мозг), а также ткань слюнных желез.
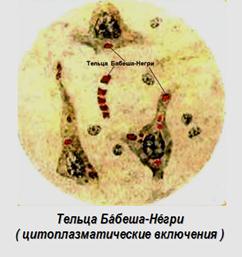
В пирамидальных клетках мозговой ткани обнаруживают специфические эозинофильные включения (тельца Бáбеша-Нéгри), располагающиеся в цитоплазме около ядра и являющиеся скоплениями вирусных нуклеокапсидов. Их появление обусловлено затрудненным созреванием вирионов в нервных клетках. Тельца Бабеша-Негри выявляют специальными методами окраски (по Романовскому-Гимзе, Манну, Туревичу, Муромцеву и др.). Они имеют характерную зернистую структуру с базофильными гранулами на ацидофильном фоне, размер их – 4-10 мкм. Недостатком метода является то, что воспользоваться им можно только после смерти человека или животного.
Вирусный антиген может быть обнаружен в тех же препаратах с помощью прямой или непрямой реакции иммунофлуоресценции.
Выделить вирус бешенства удается из слюны больных людей или животных, а также из свежего секционного материала (мозговая ткань, ткань подчелюстных слюнных желез) путем внутримозгового заражения белых мышей и кроликов или хомячков – внутримышечно. У животных развиваются параличи с последующей гибелью. Мозг погибшего животного должен быть исследован для обнаружения телец Бабеша-Негри или вирусного антигена с помощью реакции иммунофлуоресценции.
Антитела к вирусу бешенства могут быть выявлены у вакцинированных лиц с помощью реакций нейтрализации, связывания комплемента, иммунофлуоресценции, а также иммуносорбентных реакций (РИА и ИФА).
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет

Вирус бешенства – опасный микроорганизм, проникающий в организм человека и вызывающий развитие тяжелого инфекционного заболевания, которое сопровождается стойким поражением ЦНС и часто заканчивается летально. Отличительные признаки патологии: быстрое течение, тяжелые проявления и неблагоприятный прогноз.
Rabies virus относится к роду Lyssavirus семейства Rhabdoviridae. Вирус обладает тропностью к структурам нервной ткани, которые постепенно разрушаются и отмирают. Микроб оказывает двоякое действие – сначала повышает возбудимость нервных волокон, а затем вызывает их паралич, сопровождающийся мышечной дисфункцией с полным или частичным отсутствием способности к сокращению. Люди заражаются через укусы животных, в слюне которых содержатся патогены. Вирусы по аксонам нейронов распространяются по всему организму, устремляются к церебральным и спинномозговым центрам и поражают их, вызывая необратимые изменения, которые становятся причиной гибели больных.
Бешенство у человека сопровождается развитием специфического энцефалита с формированием патологических очагов в коре и других участках головного мозга. Симптомами инфекции являются признаки стойкой дисфункции ЦНС – различные фобии, приступы агрессии и эйфории, галлюциноз.
Бешенство — неизлечимая патология. Чтобы спасти человека, необходимо сразу после укуса животного ввести антирабическую вакцину. Иммуннопрофилактика до развития симптомов — единственный метод лечения. Даже самые сильные антибактериальные и противовирусные средства не помогают при бешенстве. Все случаи патологии после появления клинических признаков заканчиваются смертью пациента.
Этиология
Рабивирус — нейротропный вирус, вызывающий бешенство. Он передается здоровым лицам через секрет слюнных желез больных животных. Микроорганизм обладает целым рядом специфических свойств: морфологических, тинкториальных, физиологических, культуральных, патогенных, антигенных.
![]()
Вирус бешенства имеет цилиндрическую или многогранную форму, спиральную или кубическую симметрию, плотную оболочку и одну цепочку РНК. Внешне клетка напоминает пулю, один конец которой закруглен и немного заужен, а другой – плоский или слегка вогнутый.- Гликопротеиновый каркас имеет на своей поверхности специальные шипы-рецепторы, позволяющие вириону внедриться внутрь клетки хозяина и обуславливающие его иммуногенность – способность вызывать иммунный ответ.
- Размножение вирусов происходит в цитоплазме нейронов головного мозга. Этот процесс сопровождается появлением особых новообразований. Тельца Бабеша-Негри имеют овальную или палочковидную форму. Они получили свое название в честь ученых, которые впервые их описали независимо друг от друга.
- К факторам патогенности микроба относятся: аксонный транспорт, обеспечивающий его перемещение по нервным волокнам в ЦНС; белок P, подавляющий иммунную реакцию макроорганизма; белок G – антиген, стимулирующий выработку иммуноглобулинов.
- Вирус бешенства сравнительно устойчив. Он живет во внешней среде — на поверхности земли при температуре + 2—16° до 3 месяцев. Микроб обладает высокой чувствительностью к гипертермии, ультрафиолету, этанолу и прочим дезинфицирующим средствам. Микроб быстро погибает при кипячении, высушивании и при попадании в кислую среду. Он обладает устойчивостью к гипотермии, антибиотикам и фенолу. В трупах больных животных вирус остается жизнеспособным в течение пяти недель, теряя при этом свою патогенность.
- Культивируют микроорганизмы в клетках почек новорожденных хомячков и головного мозга белых мышей, а также в желточном мешке куриных эмбрионов.
Патогенетические особенности
Патогенные биологические агенты проникают в макроорганизм через рану, образовавшуюся в результате укуса животного. В месте внедрения происходит первичная репликация микробов. Сначала поражаются мягкие ткани вокруг раны, а затем нервные волокна. По ним вирусы направляются в церебральные и спинномозговые структуры. Гематогенный и лимфогенный пути диссеминации возбудителя не играют существенной роли в развитии патологии. Вирусы взаимодействуют с нейромедиаторами, осуществляющими нервно-мышечную передачу, повышая возбудимость нейронов, а затем вызывая их паралич. Этот механизм лежит в основе патогенеза болезни.
Проникая нейрогенным путем в клетки мозговой ткани, вирусы провоцируют развитие грубых и необратимых нарушений в работе ЦНС. У больных возникает негнойный менингоэнцефалит, и происходит постепенное разрушение нервных клеток. На месте погибших нейронов образуются тельца Бабеша-Негри. Патоморфологические особенности бешенства – кровоизлияние в мозг, отек мозговой ткани, очаги некроза, дегенеративные изменения. Органическое поражение приводит к стойкой дисфункции. В организме нарушается иннервация внутренних органов и тканей, и развивается полиорганная недостаточность.

Стремительная деструкция очагов жизнеобеспечения, расположенных в коре головного мозга, клинически проявляется судорожным синдромом, парезами и параличами. Больные впадают в кому и погибают от асфиксии и остановки сердца, которые вызваны поражением соответствующих центров в головном мозге. Смерть наступает очень быстро без предшествующего развития осложнений и наступления негативных последствий.
Эпидемиология
Основными эпидемиологическими звеньями инфекции являются: источник, пути передачи, восприимчивый организм. Выключение любого из этих элементов приводит к прерыванию эпидемического процесса.
Природным резервуаром вируса бешенства являются различные животные – дикие, домашние, сельскохозяйственные. Носители и распространители инфекции считаются максимально опасными в эпидотношении в последние десять дней инкубации и в период выраженных клинических проявлений.
Микробы покидают организм больных животных вместе с секретом слюнных желез. Человек заражается парентеральным путем через укусы, ослюнение поврежденной кожи, оцарапывание, а также при контакте с предметами, загрязненными инфицированной слюной. Возбудитель через рану проникает в кровь. У 95% укушенных лиц развивается патологический процесс. Заражение контактным путем иногда происходит при разделке убитых животных. Известны случаи распространения инфекции аэрогенным путем при вдыхании инфицированной слюны и пищевым путем при поедании павших животных. Вирус бешенства не передается через бытовые предметы. Заболевание не развивается даже после тесного общения с зараженным пациентом или медицинским работником.

Восприимчивость людей к бешенству всеобщая. Она определяется локализацией очага поражения и глубиной повреждения мягких тканей. Лица, укушенные в шею и лицо, в 100% случаев заболеют. При укусах голеней, кистей и стоп бешенство возникает у 30% людей. Домашние животные и скот — основные виновники заражения человека. Инфекция крайне опасна для детей, проживающих на селе, где много беспризорных собак. В азиатских и африканских странах ежегодно от бешенства умирает более 50 тысяч людей.
Бешенство распространено практически повсеместно. Заболевание регистрируется на всех континентах, кроме Антарктиды. В России вирус широко распространен в Липецке, Туле, Брянске, Москве. Ранняя и адекватная медико-профилактическая помощь предотвратит развитие патологии у инфицированных лиц. Бешенство без вакцинации – гарантированная смерть.
Симптоматика
Бешенство как и любой другой инфекционный процесс представляет собой ряд сменяющих друг друга стадий.
- Длительность инкубации зависит от локализации укуса: на голове — пару недель, на ногах и руках — 2-3 месяца. В это время у больного отсутствуют симптомы патологии.
- Продрома — относительно короткий период, проявляющийся общим недомоганием, угнетением сознания, субфебрилитетом, зудом и болью в месте уже зажившей раны. Иногда воспаляется рубец и близлежащие ткани.
- Начальная стадия называется депрессией. У больного начинает изменяться поведение. Появляются признаки поражения ЦНС — цефалгия, бессонница, потеря аппетита, равнодушие ко всему, подавленное настроение, беспокойство и раздражительность, панические атаки. Неврологические и психические расстройства обычно сопровождаются неприятными ощущениями за грудиной и нарушением пищеварения.
- Разгар болезни называется возбуждением. Эта стадия через 2-3 дня сменяет депрессию. У пациента появляются фобии: они боятся воды, воздуха, звуков, света, перестают пить, уединяются в темной комнате, избегают общения. Вид и шум воды вызывают сильный страх, при котором возникают приступы удушья. Даже испытывая сильную жажду, больные не могут сделать и глотка. У пациентов спазмируются мимические мышцы, расширяются зрачки, дрожат руки. Возбуждение достигает крайней степени выраженности. Больные испытывают панику и ужас, кричат, откидываются назад, дышат прерывисто и громко со свистящими и шумными вдохами. Они становятся агрессивными, мечутся, кидаются в драку, рвут одежду, кусаются. Все изменения поведения сопровождаются повышенным выделением слюны, которая постоянно течет изо рта по подбородку. По мере развития патологии пациенты сильно худеют. Они перестают употреблять пищу и воду. В организме происходят дегидратационные процессы. У больных заостряются черты лица, возникают эпиприпадки, бред, галлюциноз.
![]()
- Терминальная паралитическая стадия проявляется апатией, ограничением движения, снижением чувствительности. Фобические пароксизмы исчезают, и наступает мнимое благополучие. Больному лишь ненадолго становится лучше, он начинает есть и пить, а затем быстро поднимается температура тела, учащается сердцебиение, падает давление. Глазные, скуловые мышцы и мускулатура конечностей теряют свою силу, возникает паралич. Пациенты не шевелятся, тяжело дышат и подолгу смотрят в одну точку, не замечая происходящего вокруг. Они будто спят с открытыми глазами. Из-за параличей у них отвисает нижняя челюсть, возникает экзофтальм, лицо выражает глубокое страдание. У больных появляется икота, рвота, извращенный аппетит — они едят все несъедобное и опасное. В паралитический процесс вовлекаются и мозговые нервы. Поражение жизненно важных центров приводит к прекращению работы сердца и органов дыхания.
Диагностический процесс
Диагностика бешенства начинается с изучения симптоматики и сбора эпиданамнеза. Важно установить факт контакта с инфицированным животным – наличие укуса, оцарапывания или ослюнения. Симптомы патологии весьма специфичны: гидрофобия, аэрофобия, судороги и спазмы мышц, гиперсаливация, отвисшая челюсть и прочие. Врачи наблюдают за больным и отмечают мидриаз, странное поведение, тяжелое дыхание.

Результаты вирусологического исследования и серодиагностики имеют решающее значение при постановке диагноза. В лаборатории исследуют биоматериал от больного – ликвор, слюну, мозговую ткань, ставят биопробы, определяют антитела.
- Реакция иммунофлуоресценции — выявление антигенов вируса в мазках-отпечатках мозговой и железистой ткани.
- Реакция нейтрализации, связывания комплемента, радиоиммунный и иммуноферментный анализы — обнаружение антител против вируса бешенства.
- ПЦР ликвора — определение генетического материала микроба в испытуемом образце.
- Биопроба на лабораторных грызунах – их заражение слюной или ликвором больного.
- Гистологический анализ биопсийного материала – мозговой ткани, взятой от умершего человека.
Диагностические процедуры проводят сертифицированные специалисты в условиях лаборатории особо опасных инфекций. Окончательный диагноз бешенства обычно устанавливается посмертно.
Лечебно-профилактические меры
Бешенство — смертельно опасная патология, исход которой зависит от времени обращения в ЛПУ. При наличии у больного явно выраженных симптомов недуга прогноз становится неблагоприятным.

Сразу после обращения пострадавшего в больницу проводят местные лечебные процедуры. Сначала рану промывают и обрабатывают спиртом, затем ее края иссекают и ушивают. Иммуноглобулин вводят глубоко в рану и окружающие ткани. Специфическое лечение – введение больным антирабической вакциной. Эти препараты по разному воздействуют на макро- и микроорганизм. Вакцина не может самостоятельно убить вирус. Она предоставляет организму информацию о его антигенной структуре, благодаря чему начинается продукция антител, нейтрализующих антигены. На выработку активного иммунитета уходит 13-15 дней. Чтобы защитить организм в это время, используют иммуноглобулин. С его помощью вводят готовые антитела, полученные из крови донора. Больным с клиническими признаками болезни эти методы не помогут. Им проводят паллиативную терапию, облегчающую общее состояние и устраняющую неприятные симптомы.
Пациентам с бешенством показаны:
- Госпитализация в темную и изолированную от шума палату,
- Симптоматические препараты — антиконвульсанты, анестетики, седативные и снотворные средства,
- Мероприятия, поддерживающие функцию дыхания и работу сердца,
- Парентеральное питание,
- Дегидратационные процедуры.
В настоящее время специалисты разрабатывают новые терапевтические методы. К ним относится иммуномодулирующая терапия, заключающаяся во введении больным специфических иммуноглобулинов. Хороший эффект в экспериментальных условиях дает гипотермия головного мозга. Новые методики интенсивной терапии направлены на продление и сохранение жизни пациентов. Но не смотря на разработки современных ученых-медиков, бешенство все еще остается серьезным инфекционным заболеванием, при котором летальность составляет 100%.
Чтобы предупредить развитие патологии, необходимо иммунизировать домашних животных. Профилактическое вакцинирование показано ветеринарным врачам и фельдшерам, сотрудникам лабораторий, лесникам, любителям охоты, работникам производств по разделке мяса. Вакцинация — это единственный эффективный способ предотвращения патологии, позволяющий сохранить жизнь человека.
Специалист в области микробиологии Луи Пастер является первооткрывателем вакцины против бешенства. В далеком 1885 году он получил вакцинный штамм путем многократного введения вируса в головной мозг кролика. Впервые вакцину ввели мальчику, которого укусила собака. Организм ребенка смог противостоять инфекции. Современные антирабические вакцины вводят шесть раз, начиная с дня обращения к врачу и далее, по специальной схеме, до 90 дня. Если выяснится, что животное здоровое, вакцинацию прекращают. К концу лечебного курса формируется стойкая иммунная защита, и вирус погибает. Успех вакцинопрофилактики зависит от времени начала лечения. Чем раньше введут вакцину, тем благоприятнее исход процесса.
Видео: бешенство: устойчивость вируса, осложнения, прогноз
Читайте также:




