Заболевания вызываемые бактериями чума гепатит
В мире существуют разные заболевания. Но ни одно среди них не вызывало такого ужаса и страха, как чума. Эта болезнь с древних времен не знала пощады. Она унесла миллионы жизней, невзирая на пол, возраст и благосостояние людей. Сегодня болезнь уже не приносит огромного количества смертей и горя. Благодаря чудесам современной медицины чуму удалось превратить в менее опасное заболевание. Однако полностью искоренить недуг не удалось. Чумная палочка (Yersinia pestis), вызывающая болезнь, продолжает существовать в этом мире и поражать людей.
Предок возбудителя
Несколько лет назад специалисты-микробиологи начали проводить исследования с целью изучения эволюции болезнетворных микроорганизмов. Изучалась и палочка чумы. Среди существующих микроорганизмов нашлась генетически похожая на нее бактерия – Yersinia pseudotuberculosis. Это возбудитель псевдотуберкулеза.
Проведенные исследования позволили ученым сделать один вывод. Когда на планете начала зарождаться жизнь, палочки чумы еще не было. Примерно 15–20 тысяч лет назад существовал возбудитель псевдотуберкулеза. Он был потребителем мертвой органики, размножался в экскрементах животных, вокруг захороненных в земле трупов. Некоторые факторы спровоцировали в дальнейшем его эволюцию. Часть возбудителей псевдотуберкулеза трансформировалась в чумную палочку.
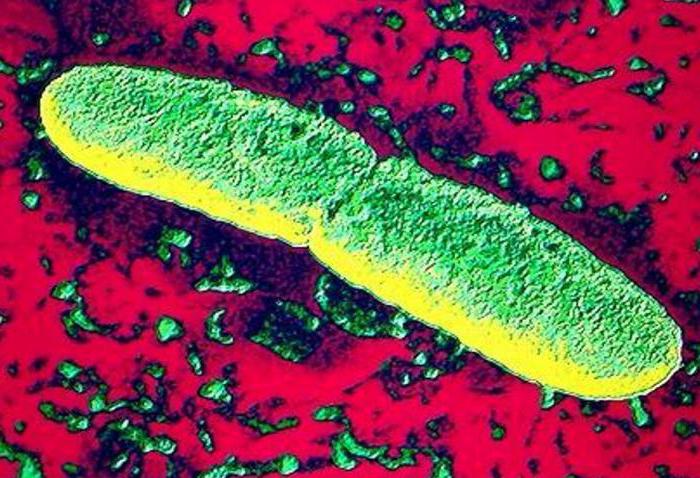
Как произошла эволюция
В тех местах, где возникли первичные очаги чумы, возбудитель псевдотуберкулеза обитал в норах сурков (тарбаганов). Его эволюции, то есть появлению палочки чумы, поспособствовали определенные факторы:
- Наличие на животных блох. Когда сурки впадали в спячку, насекомые скапливались на их мордах. Это было самым благоприятным местом для их обитания. Зимой в норе всегда стояла отрицательная температура. Только рот и нос зверьков были источником теплого воздуха.
- Наличие на слизистой оболочке ротовой полости сурков кровоточащих ранок. Живущие на мордах блохи кусали зверьков в течение всей зимы. В местах прокусов возникали кровотечения. Они не останавливались, потому что животные спали, и температура их тела была низкой. У активных сурков кровотечения быстро бы прекращались.
- Наличие Yersinia pseudotuberculosis на лапках зверьков. Тарбаганы перед спячкой зарывали входы в норы собственным пометом. Из-за этого на их лапках скапливались возбудители псевдотуберкулеза.

Эпидемии болезни в прошлом
Современные ученые не могут сказать, всегда ли чума преследовала людей. По сохранившимся сведениям, известно лишь о трех крупных эпидемиях. Первая из них – так называемая Юстинианова чума – началась примерно в 540-х годах в Египте. За несколько десятков лет чумная палочка опустошила почти все государства Средиземноморья.
Третья эпидемия чумы началась в конце XIX века. Вспышку заболевания зафиксировали в Китае. За 6 месяцев в этой стране погибло 174 тысячи человек. Следующая вспышка произошла в Индии. В период с 1896 года по 1918 год от возбудителя опасного заболевания погибло 12,5 млн людей.

Чума и современность
По проявлениям чумы в современном периоде ведется статистика. Всемирная организация здравоохранения отмечает, что в период с 2010 года по 2015 год чумой заболело 3248 человек. Летальный исход был в 584 случаях. Это значит, что у 82% людей наступило выздоровление.
Чумная палочка стала менее опасной по нескольким причинам. Во-первых, люди стали соблюдать правила гигиены, чистоту. Для примера можно сравнить современный период со Средневековьем. Несколько веков назад в Западной Европе люди выбрасывали все пищевые отходы и фекалии прямо на улицы. Из-за загрязненности окружающей среды горожане страдали от различных заболеваний, умирали от чумы.
Во-вторых, современные люди живут вдалеке от природных очагов заболевания. С зараженными грызунами и блохами чаще всего сталкиваются только охотники, туристы.
В-третьих, на сегодняшний день медицине известны эффективные способы лечения и профилактики опасного заболевания. Специалистами созданы вакцины, определены препараты, которые способны убить палочку чумы.

А теперь о возбудителе
Если говорить о строении чумной палочки, то Yersinia pestis представляет собой грамотрицательную мелкую бактерию. Она отличается выраженным полиморфизмом. Подтверждают это встречающиеся формы – зернистые, нитевидные, колбовидные, продолговатые и др.
Yersinia pestis является зоонозной бактерией, относящейся к семейству Enterobacteriaceae. Этому микроорганизму родовое название Yersinia было дано в честь французского бактериолога Александра Йерсена. Именно этот специалист в 1894 году во время исследования биологических материалов людей, умерших от опасной болезни, смог выявить возбудителя.
Микроорганизм, способный вызывать эпидемии с высоким уровнем летальности, после обнаружения всегда интересовал микробиологов. Специалисты с момента открытия Yersinia pestis изучали строение бактерии (чумной палочки), ее особенности. Результатом одних исследований, проведенных отечественными учеными, стало составление в 1985 году классификации возбудителя, выделенного на территории СССР и Монголии.
| Подвиды чумной палочки | Район циркуляции |
| Pestis (основной) | Природные очаги Азии, Америки и Африки |
| Altaica (алтайский) | Горный Алтай |
| Caucasica (кавказский) | Закавказское нагорье, Горный Дагестан |
| Hissarica (гиссарский) | Гиссарский хребет |
| Ulegeica (улэгейский) | Северо-восточная Монголия, пустыня Гоби |
Способы проникновения палочки
Возбудитель чумы обитает в организме мелких млекопитающих. В кровеносной системе палочка размножается. Блоха во время укусов зараженных животных становится переносчиком инфекции. В организме насекомого бактерия оседает в зобу, начинает интенсивно размножаться. Из-за увеличения количества палочек зоб закупоривается. Блоха начинает испытывать сильный голод. Для его утоления она скачет с одного хозяина на другого, разнося при этом инфекцию между животными.
В организм человека палочка попадает несколькими способами:
- при укусе инфицированной блохи;
- во время незащищенного контакта с зараженными материалами и инфицированными биологическими жидкостями;
- при вдыхании инфицированных мелких частиц или мелкодисперсных капель (воздушно-капельным путем).

Формы заболевания и симптомы
В зависимости от способов проникновения чумной палочки в организм выделяют 3 формы болезни. Первая из них – бубонная. При такой чуме возбудитель попадает в лимфатическую систему человека после укуса блохи. Из-за болезни лимфатические узлы воспаляются, становятся так называемыми бубонами. На поздних стадиях чумы они превращаются в гнойные раны.
Вторая форма заболевания – септическая. При ней возбудитель попадает прямо в кровеносную систему. Бубоны не образуются. Септическая форма возникает при двух способах проникновения чумной палочки в организм человека – после укуса зараженной блохи, а также после контакта с инфицированными материалами (попадание возбудителя через повреждения кожи).
Третья форма – легочная. Она передается от зараженных больных воздушно-капельным путем. Легочная форма чумы считается самой опасной. Без лечения итогом прогрессирования заболевания в большинстве случаев является летальный исход.
Лечение чумы
В течение долгого времени человечество не знало о способах проникновения чумной палочки, не догадывалось, чем можно остановить смертельно опасное заболевание. Лекари придумывали разные причудливые способы, которые не приводили к излечению. К примеру, в Средние века целители готовили непонятные зелья из растений, измельченных змей, советовали людям быстро и надолго бежать из зараженной местности.
Сегодня чума лечится антибиотиками из группы аминогликозидов (стрептомицином, амикацином, гентамицином), тетрациклинами, рифампицином, левомицетином. Летальные исходы наступают в тех случаях, когда заболевание протекает в молниеносной форме, и специалистам не удается своевременно выявить болезнетворную бактерию.
Чумная палочка, несмотря на достижения современной медицины, по-прежнему относится к коварным возбудителям. Очаги заболевания в природе занимают порядка 7 % суши. Они располагаются на пустынных и степных равнинах, в высокогорной местности. Людям, побывавшим в природных очагах чумы, стоит обращать внимание на свое здоровье. При попадании возбудителя в организм инкубационный период длится от нескольких часов до 9 дней. Затем возникают первые симптомы – внезапно повышается температура тела до 39 градусов и выше, возникают судороги, озноб, сильная головная и мышечная боль, затрудняется дыхание. При таких симптомах требуется незамедлительное обращение к врачу.
Более половины населения Европы в Средние века (XIV век) выкосила чума, известная как черная смерть. Ужас этих эпидемий остался в памяти людей по прошествии нескольких веков и даже запечатлен в полотнах художников. Далее чума неоднократно посещала Европу и уносила человеческие жизни, пусть и не в таких количествах.
В настоящее время заболевание чума остается особо опасной инфекцией. Около 2 тыс. человек заражается ежегодно. Из них большая часть умирает. Большинство случаев заражения отмечается в северных регионах Китая и странах Центральной Азии. По мнению специалистов для появления черной смерти сегодня нет причин и условий.
Возбудитель чумы был открыт в 1894 году. Изучая эпидемии заболевания, русские ученые разработали принципы развития заболевания, его диагностику и лечение, была создана противочумная вакцина.
Симптомы чумы зависят от формы заболевания. При поражении легких больные становятся высокозаразными, так как инфекция распространяется в окружающую среду воздушно-капельным путем. При бубонной форме чумы больные малозаразны или не заразны вовсе. В выделениях пораженных лимфоузлов возбудители отсутствуют, либо их совсем мало.
Лечение чумы стало значительно эффективнее с появлением современных антибактериальных препаратов. Смертность от чумы с этого времени снизилась до 70%.
Профилактика чумы включает в себя целый ряд мероприятий, ограничивающих распространение инфекции.
Чума является острым инфекционным зоонозным трансмиссивным заболеванием, которое в странах СНГ вместе с такими заболеваниями, как холера, сибирская язва, желтая лихорадка, туляремия и натуральная оспа считается особо опасной инфекцией (ООИ).
Возбудитель чумы
В 1878 г. Г. Н. Минх и в 1894 г. А. Йерсен и Ш. Китазато, независимо друг от друга открыли возбудитель чумы. Впоследствии русские ученые изучили механизм развития заболевания, принципы диагностики и лечения, создали противочумную вакцину.
- Возбудитель заболевания (Yersinia pestis) представляет собой биполярную неподвижную коккобациллу, которая имеет нежную капсулу и никогда не образует спор. Способность образовывать капсулу и антифагоцитарную слизь не позволяет макрофагам и лейкоцитам активно бороться с возбудителем, в результате чего он быстро размножается в органах и тканях человека и животного, распространяясь с током крови и по лимфатическим путям по всему организму.
- Возбудители чумы выделяют экзотоксины и эндотоксины. Экзо- и эндотоксины содержаться в телах и капсулах бактерий.
- Ферменты агрессии бактерий (гиалуронидаза, коагулаза, фибринолизин, гемолизин) облегчают их проникновение в организм. Палочка способна проникать даже через неповрежденные кожные покровы.
- В грунте чумная палочка не теряет свою жизнеспособность до нескольких месяцев. В трупах животных и грызунов выживает до одного месяца.
- Бактерии устойчивы к низким температурам и замораживанию.
- Возбудители чумы чувствительны к высоким температурам, кислой реакции среды и солнечным лучам, которые убивают их только за 2 — 3 часа.
- До 30 дней возбудители сохраняются в гное, до 3 месяцев — в молоке, до 50 дней — в воде.
- Дезинфицирующие вещества уничтожают чумную палочку за несколько минут.
- Возбудители чумы вызывают заболевание у 250 видов животных. Среди них составляют большинство грызуны. Подвержены заболеванию верблюды, лисицы, кошки и другие животные.
Рис. 2. На фото чумная палочка — бактерия, вызывающая чуму — Yersinia pestis.
Рис. 3. На фото возбудители чумы. Интенсивность окраски анилиновыми красителями наибольшая на полюсах бактерий.
Рис. 4. На фото возбудители чумы — рост на плотной среде колонии. Вначале колонии похожи на битое стекло. Далее их центральная часть уплотняется, а периферия напоминает кружева.
Эпидемиология
Легко восприимчивы к чумной палочке грызуны (тарбаганы, сурки, песчанки, суслики, крысы и домовые мыши) и животные (верблюды, кошки, лисицы, зайцы, ежи и др). Из лабораторных животных подвержены инфекции белые мыши, морские свинки, кролики и обезьяны.
Собаки никогда не болеют чумой, но передают возбудитель через укусы кровососущих насекомых — блох. Погибшее от заболевания животное перестает быть источником инфекции. Если грызуны, инфицированные чумными палочками, впали в спячку, то заболевание у них приобретает латентное течение, а после спячки они вновь становятся распространителями возбудителей. Всего насчитывается до 250 видов животных, которые болеют, а значит являются источником и резервуаром инфекции.
Рис. 5. Грызуны — резервуар и источник возбудителя чумы.
Рис. 6. На фото признаки чумы у грызунов: увеличенные лимфоузлы и множественные кровоизлияния под кожей.
Рис. 7. На фото малый тушканчик — переносчик заболевания чумой в Средней Азии.
Рис. 8. На фото черная крыса — переносчик не только чумы, но и лептоспироза, лейшманиоза, сальмонеллеза, трихинеллеза и др.
- Основной путь передачи возбудителей — через укусы блох (трансмиссивный путь).
- Инфекция может попасть в организм человека при работе с больными животными: убой, снятие и разделка шкуры (контактный путь).
- Возбудители могут попасть в организм человека с зараженными продуктами питания, в результате их недостаточной термической обработки.
- От больного с легочной формой чумы инфекция распространяется воздушно-капельным путем.
Рис. 9. На фото блоха на коже человека.
Рис. 10. На фото момент укуса блохи.
Рис. 11. Момент укуса блохи.
- Переносчиками возбудителей являются блохи (в природе существует более 100 видов этих членистоногих насекомых),
- Переносчиками возбудителей являются некоторые виды клещей.
Рис. 12. На фото блоха – основной переносчик чумы. В природе существует более 100 видов этих насекомых.
Рис. 13. На фото сусликовая блоха – основной переносчик чумы.
Как происходит заражение
Рис. 14. На фото вид укуса блохи – пуликозное раздражение.
Рис. 15. На фото характерная серия укусов блохи.
Рис. 16. Вид голени при укусах блох.
Рис. 17. Вид бедра при укусах блох.
- При поражении легких больные становятся высокозаразными. Инфекция распространяется в окружающую среду воздушно-капельным путем.
- При бубонной форме чумы больные малозаразны или не заразны вовсе. В выделениях пораженных лимфоузлов возбудители отсутствуют, либо их совсем мало.
Механизмы развития чумы
Способность чумной палочки образовывать капсулу и антифагоцитарную слизь не позволяет макрофагам и лейкоцитам активно с ней бороться, в результате чего возбудитель быстро размножается в органах и тканях человека и животного.
- Возбудители чумы через поврежденные кожные покровы и далее по лимфатическим путям проникают в лимфатические узлы, которые воспаляются и образуют конгломераты, (бубоны). На месте укуса насекомого развивается воспаление.
- Проникновение возбудителя в кровяное русло и его массивное размножение приводит к развитию бактериального сепсиса.
- От больного с легочной формой чумы инфекция распространяется воздушно-капельным путем. Бактерии попадают в альвеолы и вызывают тяжелую пневмонию.
- В ответ на массивное размножение бактерий организм больного вырабатывает огромное число медиаторов воспаления. Развивается синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром), при котором поражаются все внутренние органы. Особую опасность для организма представляют кровоизлияния в мышцу сердца и надпочечники. Развившийся инфекционно-токсический шок становится причиной гибели больного.
Рис. 18. На фото бубонная чума. Типичное увеличение лимфатического узла в подмышечной зоне.
Симптомы чумы
Болезнь проявляется после проникновения возбудителя в организм на 3 – 6 сутки (редко, но отмечены случаи проявления заболевания на 9 сутки). При попадании инфекции в кровь инкубационный период составляет несколько часов.
Клиническая картина начального периода
Рис. 19. На фото помощь больному чумой оказывается медиками, одетыми в противочумные костюмы.
Формы заболевания чумой
На месте укуса блохи или контакта с инфицированным животным на кожных покровах появляется папула, которая быстро изъязвляется. Далее появляется черный струп и рубец. Чаще всего кожные проявления являются первыми признаками более грозных проявлений чумы.
Самая частая форма проявления заболевания. Увеличение лимфоузлов проявляется вблизи места укуса насекомого (паховые, подмышечные, шейные). Чаще воспаляется один лимфоузел, реже – несколько. При воспалении сразу нескольких лимфоузлов образуется болезненный бубон. Вначале лимфоузел твердой консистенции, болезненный при пальпации. Постепенно он размягчается, приобретая тестообразную консистенцию. Далее лимфоузел либо рассасывается, либо изъязвляется и склерозируется. Из пораженного лимфатического узла инфекция может попасть в кровяное русло, с последующим развитием бактериального сепсиса. Острая фаза бубонной формы чумы длится около недели.
Рис. 20. На фото пораженные шейные лимфоузлы (бубоны). Множественные кровоизлияния кожных покровов.
Рис. 21. На фото бубонная форма чумы — поражение шейных лимфоузлов. Множественные кровоизлияния в кожных покровах.
Рис. 22. На фото бубонная форма чумы.
При попадании возбудителя в кровяное русло развиваются распространенные (генерализованные) формы чумы.
Если инфекция, минуя лимфоузлы, сразу попадает в кровь, то развивается первично-септическая форма заболевания. Молниеносно развивается интоксикация. При массивном размножении возбудителей в организме больного вырабатывается огромное число медиаторов воспаления. Это приводит к развитию синдрома диссеминированного внутрисосудистого свертывания (ДВС-синдром), при котором поражаются все внутренние органы. Особую опасность для организма представляют кровоизлияния в мышцу сердца и надпочечники. Развившийся инфекционно-токсический шок становится причиной гибели больного.
При распространении инфекции за пределы пораженных лимфоузлов и попадании возбудителей заболевания в кровяное русло развивается инфекционный сепсис, что проявляется резким ухудшением состояния больного, усилением симптомов интоксикации и развитием ДВС-синдрома. Развившийся инфекционно-токсический шок становится причиной гибели больного.
Рис. 23. На фото септическая форма чумы — последствия ДВС-синдрома.
Рис. 24. На фото септическая форма чумы — последствия ДВС-синдрома.
Рис. 25. 59-летний Пол Гэйлорд (житель города Портленд, штат Орегон, США). Бактерии чумы попали в его организм от бродячей кошки. В результате развившейся вторично-септической формы заболевания ему были ампутированы пальцы на руках и ногах.
Рис. 26. Последствия ДВС-синдрома.
Легочная форма чумы является самой тяжелой и опасной формой заболевания. Инфекция проникает в альвеолы воздушно-капельным путем. Поражение легочной ткани сопровождается кашлем и одышкой. Повышение температуры тела протекает с сильными ознобами. Мокрота вначале заболевания густая и прозрачная (стекловидная), потом становится жидкой и пенистой, с примесью крови. Скудные данные физикальных исследований не соответствуют тяжести заболевания. Развивается ДВС-синдром. Поражаются внутренние органы. Особую опасность для организма представляют кровоизлияния в сердечную мышцу и надпочечники. Смерть больного наступает от инфекционно-токсического шока.
При поражении легких больные становятся высокозаразными. Они формируют вокруг себя очаг особо опасного инфекционного заболевания.
Является крайне опасной и тяжелой формой заболевания. Возбудители проникают в легочную ткань из пораженных лимфоузлов или с током крови при бактериальном сепсисе. Клиника и исход заболевания, как при первично-легочной форме.
Существование данной формы заболевания считается спорным. Предполагается, что заражение возникает с употреблением инфицированных продуктов. Вначале на фоне интоксикационного синдрома появляются боли в животе и рвота. Далее присоединяется понос и многочисленные позывы (тенезмы). Стул обильный слизисто-кровянистый.
Рис. 27. Фото противочумного костюма — особая экипировка медицинских работников при ликвидации очага особо опасного инфекционного заболевания.
Лабораторная диагностика чумы
Основой диагностики чумы является быстрое обнаружение чумной палочки. Вначале проводится бактериоскопия мазков. Далее выделяется культура возбудителя, которой заражаются подопытные животные.
Материалом для исследования служит содержимое бубона, мокрота, кровь, кал, кусочки ткани органов умерших и трупов животных.
Возбудителем чумы (Yersinia pestis) является палочковидная биполярная коккобацилла. Анализ на обнаружение чумной палочки методом прямой бактериоскопии является наиболее простым и быстрым способом. Время ожидания результата составляет не более 2-х часов.
Культура возбудителя чумы выделяется в специализированных режимных лабораториях, предназначенных для работы с особо опасными инфекциями. Время роста культуры возбудителя составляет двое суток. Далее проводится тест на чувствительность к антибиотикам.
Применение серологических методов позволяет определить наличие и рост антител в сыворотке крови больного к возбудителю чумы. Время получения результата составляет 7 дней.
Рис. 28. Диагностика чумы проводится в специальных режимных лабораториях.
Рис. 29. На фото возбудители чумы. Флюоросцентная микроскопия.
Рис. 30. На фото культура Yersinia pestis.
Иммунитет при чуме
Антитела на внедрение возбудителя чумы образуются в достаточно поздние сроки развития заболевания. Иммунитет после перенесенного заболевания не длительный и не напряженный. Отмечаются повторные случаи заболевания, которые протекают так же тяжело, как и первые.
Лечение чумы
До начала лечения больной госпитализируется в отдельный бокс. Медицинский персонал, обслуживающий больного, одевается в специальный противочумный костюм.
Антибактериальное лечение начинается при первых признаках и проявлениях заболевания. Из антибиотиков предпочтение отдается антибактериальным препаратам группы аминогликозидов (стрептомицин), группы тетрациклинов (вибромицин, морфоциклин), группы фторхинолонов (ципрофлоксацин), группы ансамицинов (рифампицин). Хорошо зарекомендовал себя при лечении кожной формы заболевания антибиотик группы амфениколов (кортримоксазол). При септических формах заболевания рекомендуется комбинация антибиотиков. Курс антибактериальной терапии составляет не менее 7 – 10 дней.
Цель патогенетической терапии – снизить интоксикационный синдром путем выведения токсинов из крови больного.
- Показано введение свежезамороженной плазмы, белковых препаратов, реополиглюкина и других препаратов в сочетании с форсированным диурезом.
- Улучшение микроциркуляции достигается при применении трентала в сочетании с салкосерилом или пикамилоном.
- При развитии геморрагий немедленно проводится плазма-ферез с целью купирования синдрома диссеминированного внутрисосудистого свертывания.
- При падении давления назначается допамид. Это состояние говорит о генерализации инфекционного процесса и развитии сепсиса.
Симптоматическое лечение нацелено на подавление и устранение проявлений (симптомов) чумы и, как следствие, облегчение страданий больного. Оно направлено на устранение боли, кашля, одышки, удушья, тахикардии и др.
Больной считается здоровым, если исчезли все симптомы заболевания и получено 3 отрицательных результата бактериологического исследования.
Противоэпидемические мероприятия
Выявление больного чумой является сигналом к незамедлительному проведению противоэпидемических мероприятий, которые включают в себя:
- проведение карантинных мероприятий;
- немедленная изоляция больного и проведение профилактического антибактериального лечения обслуживающего персонала;
- дезинфекция в очаге возникновения заболевания;
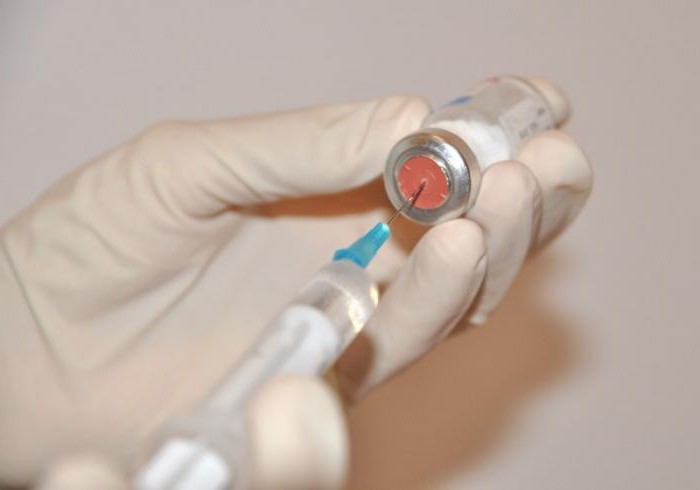
- вакцинация лиц, контактирующих с больным.
После прививки противочумной вакциной иммунитет сохраняется в течение года. Повторно прививаются через 6 мес. лица, которым угрожает повторное заражение: пастухи, охотники, работники сельского хозяйства и сотрудники противочумных учреждений.
Рис. 31. На фото бригада медиков одета в противочумные костюмы.
Прогноз заболевания
Прогноз заболевания чумой зависит от следующих факторов:
- формы заболевания,
- своевременности начатого лечения,
- наличия всего арсенала медикаментозного и немедикаментозного видов лечения.
Наиболее благоприятный прогноз у больных с поражением лимфоузлов. Смертность при этой форме заболевания достигает 5%. При септической форме заболевания показатель смертности достигает 95%.
Чума является особо опасной инфекцией и даже при применении всех необходимых лекарственных препаратов и манипуляций болезнь зачастую заканчивается смертью больного. Возбудители чумы постоянно циркулирует в природе и не поддается полному уничтожению и контролю. Симптомы чумы разнообразны и зависят от формы заболевания. Бубонная форма чумы является самой распространенной.
- 11 Февраля, 2019
- Инфекционные болезни
- Валерия Валерия
Бактериальные инфекции наиболее распространены. Они вызывают заболевания различной степени тяжести. Чтобы обезопасить себя от вредного воздействия бактерий, необходимо знать, какие какие болезни человека вызываются бактериями и какие профилактические меры стоит предпринять, чтобы не заболеть.
Бактерии и их классификация
Прежде всего необходимо сказать несколько слов о бактериях. Бактерии есть абсолютно везде. На поверхности кожных покровов человека находятся миллионы таких организмов. В зависимости от формы бактерии делятся на несколько групп:
- кокки– круглые;
- палочки – имеют форму цилиндра;
- спирохеты – спиралевидные.
Палочки размножаются эндоспорами, которые устойчивы к температурным колебаниям.
В зависимости от взаимоотношений с кислородом бактерии подразделяются на аэробные, осуществляющие свою деятельность под воздействием кислорода, и анаэробные – для существования которых кислород не обязателен.
Важную роль играют бактерии в жизни человека. Болезни вызывают патогенные микроорганизмы. В то время как условно патогенные бактерии постоянно находятся в человеческом теле, но не вызывают патологических изменений.
Какие болезни человека вызываются бактериями

Бактерии, попадая в большом количестве в организм, вызывают различные патологии.
Различную степень тяжести могут иметь у человека болезни, вызванные бактериями. Список заболеваний достаточно велик. Стоит перечислить те, которые встречаются чаще всего в медицинской практике:
- туберкулез, возникновению которого способствует палочка Коха;
- пневмония;
- холера;
- чума вызывается палочкой чумы;
- сифилис;
- бруцеллез;
- менингит;
- гонорея;
- брюшной тиф;
- дизентерия;
- сибирская язва;
- сальмонеллез;
- лептоспироз и др.
Это всего лишь небольшая часть болезней, вызываемых бактериями. У человека должна быть крепкая иммунная система, которая позволит предотвратить пагубное воздействие микробов.
Причины бактериальных заболеваний
Болезни от бактерий у человека могут возникать по нескольким причинами. Главной из которых является попадание патогенных микроорганизмов в организм человека. Этому фактору, в свою очередь, способствует снижение защитных функций организма, т.е. иммунитета.
Чтобы возникло заболевание, необходимо большое количество патогенных организмов. Одной или двух бактерий недостаточно для развития инфекции.
Способы заражения бактериальными заболеваниями
Какие болезни человека вызываются бактериями, знают многие люди, а вот способы заражения инфекцией могут назвать далеко не все. Стоит упомянуть об основных путях проникновения микробов в организм:
- Воздушно-капельный. Патогенные бактерии попадают в организм человека во время дыхания, чихания или разговора. Таким образом можно заразиться дифтерией, скарлатиной и коклюшем. Это наиболее частый способ заражения бактериальной болезнью.
- Через пыль. Множество микробов находятся в жизнеспособном виде в пыли. Так может возникнуть туберкулез - одно из самых серьезных заболеваний легких.
- Контактно-бытовой способ - заражение через предметы быта и обихода. Таким образом можно приобрести дизентерию и туберкулез.
- Алиментарный способ, при котором бактерии находятся в воде или на продуктах. Возбудители брюшного тифа и холеры проникают в организм человека именно таким путем.
- Половой. Проникновение болезнетворных бактерий происходит при обмене жидкостями: спермой, слюной, смазкой.
- Трансплацентарный способ, когда инфекция передается от матери к ребенку посредством плаценты. В организм новорожденного ребенка таким способом могут проникнуть возбудители лептоспироза, туберкулеза, сифилиса.
Условно-патогенные бактерии могут вызывать заболевания, если иммунная система очень ослаблена.
Симптоматика бактериальных заболеваний
Симптомы бактериальных инфекций начинают проявляться после завершения инкубационного периода. Стоит сказать об общих признаках, которые сопровождают практически все бактериальные болезни:
- слабость;
- неприятные ощущения во всем теле;
- постоянная усталость;
- боль в мышцах;
- головная боль;
- озноб;
- лихорадка;
- повышение температуры тела выше 38 градусов;
- апатия;
- тошнота;
- общее ухудшение самочувствия;
- сонливость.
Это общие симптомы. Однако в зависимости от типа возбудителя признаки могут различаться. При обнаружении одного или нескольких перечисленных симптомов необходимо незамедлительно обратиться к специалисту в медицинское учреждение для получения квалифицированной помощи. Самолечением заниматься не стоит. Это может усугубить ситуацию и осложнить течение болезни.
Стоит ли использовать антибиотики в борьбе с бактериальными инфекциями

Этот вопрос волнует многих людей, которые считают, что к помощи антибиотиков нужно прибегать в самых крайних случаях. Но как правило, заболевания, вызванные бактериями, нуждаются именно в использовании антибиотиков. Курс приема препаратов подобного типа позволит быстро справиться с болезнью и избежать возникновения осложнений. Не все знают, какие болезни человека вызываются бактериями. Именно поэтому назначить антибиотики может только врач, приняв во внимание особенности протекания патологического состояния.
Лечение

В большинстве случаев в борьбе против бактерий, как мы уже сказали, применяют антибиотики. Благодаря их созданию инфекции, вызванные патогенными организмами, перестали быть опасными для жизни пациента. Их действия направлены на полное уничтожение микроорганизмов. Лекарственные средства способствуют приостановке роста и размножения бактерий. Приниматься препараты могут перорально, т.е. в форме таблеток, или в виде инъекций, т.е. внутримышечно. Последний способ используется реже, в особо тяжелых случаях. Прием антибиотиков может вызывать возникновение аллергических реакций. Поэтому чаще всего помимо данной категории препаратов доктор назначает антигистаминные средства. При сильной аллергии врач принимает решение о замене препарата. В комплексе с антибиотиками принимаются очень часто пребиотики для кишечника, действие которых направлено на восстановление нормальной микрофлоры. Нельзя ни в коем случае прерывать курс лечения. Обязательно необходимо завершить его.
Выздоровление после бактериальной болезни может быть нескольких видов:
- полное, при котором из организма полностью удалены все возбудители заболевания;
- лабораторное, в случае которого выздоровление подтверждается отсутствием патогенных организмов;
- клиническое, при котором полностью исчезают симптомы заболевания.
Если лечение проведено своевременно, то наступает полное выздоровление без развития каких-либо опасных осложнений.
Меры профилактики бактериальных заболеваний
Нужно сказать о нескольких мерах профилактики, которые помогут избежать проникновения патогенных бактерий в организм и снизят вероятность возникновения инфекции:
- Укрепление иммунной системы. Если у человека крепкий иммунитет, то многие инфекционные болезни ему не страшны. Если инфекция все-таки проникла в организм человека с хорошей защитной системой, заболевание будет протекать в легкой форме без каких-либо осложнений.
- Правильное питание. Употребление полезной пищи изо дня в день способствует насыщению организма всеми необходимыми микроэлементами и витаминами. В пищу должны быть включены фрукты и овощи.
- В режим дня должны быть включены прогулки на улице. Комнаты в помещении следует регулярно проветривать.
- Регулярные занятия физкультурой способствуют укреплению организма.
- Соблюдение элементарных процедур личной гигиены также поможет избежать проникновению болезнетворных бактерий в организм человека. Нужно тщательно мыть руки, особенно после посещения больного. Для мытья лучше использовать антибактериальное мыло.
- Нужно избегать контактов с больными людьми. В случае крайней необходимости лучше воспользоваться специальной маской, которую можно приобрести в любой аптеке.
От некоторых опасных заболеваний бактериального происхождения смогут защитить прививки. Их можно сделать в поликлинике по месту прописки. Вакцинация несовершеннолетних проводится в обязательном порядке. На протяжении первого года жизни младенцу делается несколько прививок, в том числе от пневмококковой инфекции.
Заключение
Защитить организм от бактерий - возбудителей болезней человека поможет соблюдение элементарных профилактических мер. В случае проявления первых симптомов своевременное обращение в медицинское учреждение предотвратит возникновение серьезных осложнений. Далеко не все люди знают, какие заболевания человека вызываются бактериями. Только специалист может установить природу патологии и прописать необходимые лекарства.
Читайте также:


