Ампутация по суставу лисфранка

Ампутации стопы и экзартикуляции в области стопы выполняют с соблюдением определенных принципов:
- максимальное сохранение подошвенной поверхности кожи и ее чувствительности;
- сохранение активной функции разгибателей, сгибателей, пронаторов и супинаторов для равномерной нагрузки культи стопы;
- обеспечение мобильности суставов стопы.
Классические способы ампутации стопы предусматривают выкраивание длинного подошвенного лоскута для закрытия культи с предварительной высокой резекцией костей. Такая техника операции обусловливает значительное укорочение стопы, поэтому для максимальной сохранности длины культи или предотвращения ампутации применяют разные способы кожной пластики.
Экзартикуляция пальцев
Экзартикуляцию пальцев по Гаранжо начинают с разреза через подошвенно-пальцевую складку. На уровне 1 пальца разрез подошвенной поверхности кожи проводят дистально с таким расчетом, чтобы оставить лоскут кожи большей длины для закрытия большей по размерам головки первой плюсневой кости. На тыльной поверхности пальцев вследствие неодинаковой сократительной способности кожи разрез имеет фестончастую линию. На каждом пальце выкраивают языковидный лоскут. Оттянув крючком рассеченную кожу, при максимальном сгибании пальцев вскрывают сухожилия, связки, капсулу плюснефаланговых суставов. Перевязывают пальцевые артерии и пересекают пальцевые нервы. Для образования подвижного рубца суставной хрящ не удаляют. Накладывают швы, вводят дренажи.
Ампутация стопы по Шарпу
Эту операцию выполняют на протяжении плюсневых костей с образованием двух лоскутов. Начинают операцию с формирования короткого тыльного кожно-фасциального лоскута. После этого перепиливают плюсневые кости и выкраивают длинный подошвенный лоскут, в состав которого включают мышцы, сухожилия, фасцию, клетчатку. Перевязывают тыльную артерию стопы, медиальную подошвенную и латеральную подошвенные артерии, сопровождающие вены, обрабатывают нервы. Сшивают над местом перепиливания кости кожные лоскуты. Послеоперационный рубец формируют на тыле стопы, на который приходится меньшая по сравнению с подошвой нагрузка. Культя стопы сохраняет физиологический сухожильно-мышечный баланс. Пациенты после такой операции не нуждаются в специальных протезах, а носят обычную обувь с вкладышами в переднем отделе.
Ампутацию стопы по Лисфранку
Выполняется в плюсне-предплюсневом суставе выполняют с частичным сохранением проксимального основания второй и пятой плюсневых костей. Благодаря этому костная культя становится ровной. Кожные лоскуты проектируют так же, как при ампутации по Шарпу. Важным элементом операции является реинсерция конца сухожилия передней большеберцовой мышцы к тыльной поверхности плюсневых костей, что позволяет сохранить способность к активному разгибанию культи. Это предотвращает ее сгибание вследствие несбалансированного действия трехглавой мышцы голени, в результате которого возникает чрезмерная нагрузка на передний отдел подошвенной поверхности культи и развиваются трофические язвы кожи. Такие пациенты должны пользоваться ортопедической обувью, которая крепится к голеностопному суставу высоким голенищем и оснащена вкладышами.
Ампутацию стопы по Шопару
Эту ампутацию стопы выполняют по линии, проходящей через таранно-ладьевидный сустав и пяточно-кубовидный сустав. Серьезным недостатком такой культи является сгибательное положение, возникающее в результате несбалансированного действия пяточного сухожилия. Для противодействия выполняют внутрикостную фиксацию сухожилия передней большеберцовой мышцы к тыльной поверхности шейки таранной кости. При невозможности перемещения проводят тенотомию пяточного сухожилия. Таким пациентам нужны протезы с фиксацией на уровне верхней трети голени.
Экзартикуляция стопы по Сайму
Этот вид ампутации стопы предусматривает одно- или двухэтапное удаление всех костей стопы, резекцию лодыжек и формирование культи на уровне суставной поверхности большеберцовой кости. Культю закрывают пригодным к значительным нагрузкам кожным лоскутом, сформированным из подошвенной поверхности пяточной кости. Укорочение конечности не превышает 5 см, поэтому человек может передвигаться на короткие расстояния без протеза (по квартире). Недостатком такой культи является образование булавовидного утолщения.
Используйте навигацию по текущей странице
- О методе
- Заболевания
- Результаты лечения
- Врачи
- Вопросы/ответы
- Советы и статьи
- Видеосюжеты
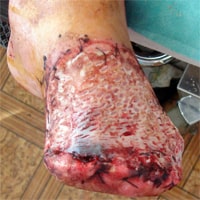
Резекция стопы (по Лисфранку, Шарпу или Шопару) проводится после восстановления кровоснабжения в нижней конечности или после стабилизации деструктивного процесса в стопе на фоне сахарного диабета. Она необходима при омертвении всех пальцев или переднего отдела стопы. Заживление после резекции довольно долгое, но в результате успеха сохраняется опорная функция ноги в полном объёме. После удаления части стопы необходимо ношение специальной обуви, для предотвращения развития артроза голеностопного сустава, из-за изменения нагрузки.
Преимущества Инновационного сосудистого центра
Врачи Инновационного сосудистого центра в своей деятельности стремятся уменьшить функциональные нарушения у больных с гангреной и критической ишемией ног, поэтому в нашей клинике разработана система по реабилитационной хирургии гангрены. Мы отработали технические подходы для сохранения опорной конечности. Стремимся сохранить стопу, даже при поражении её значительных отделов. Для решения этих задач мы применяем современные подходы, включая пересадки кровоснабжаемых лоскутов.
Обезболивание при резекции стопы
Если проводится экстренная ампутация, используется общий наркоз. При проведении плановой резекции метод обезболивания выбирается по состоянию пациента и предпочтений оперирующего хирурга. В Инновационном сосудистом центре преимущественно проводится эпидуральная продленная анестезия, которая позволяет обезболить и операцию и ранний послеоперационный период.
Операция состоит из трёх этапов:
- Разрез мягких тканей.
- Перепиливание костных сочленений.
- Перевязка нервных окончаний и сосудов.
- Формирование культи стопы
Резекция по Лисфранку
Делается поперечный разрез посередине, либо в проксимальной трети плюсневой кости. После иссечения поражённой области формируется тыльный и подошвенный лоскут. При необходимости операцию дополняют пластикой свободным расщеплённым кожным лоскутом.
Плюсом такого вмешательства является то, что благодаря реинсерции — подшивания конца повреждённого сухожилия к месту крепления на фаланге пальцев, а в данном случае конца сухожилия передней большеберцовой мышцы к тыльной поверхности плюсневых костей, — сохраняется способность к разгибанию культи.
Минус данной операции: короткая культя; формирование контрактур голеностопа (стягивание мягких тканей и их рубцевание вокруг сустава, что приводит к нарушению его подвижности). Из-за наличия контактур могут образовываться трофические язвы.
Ампутация по Шарпу
Эта процедура называется также трансметатарзальная резекция. Усечение стопы проводится на любом уровне плюсневых костей. Может проводиться экзартикуляция на уровне головок плюсневых костей. Выкраивают два лоскута: сначала короткий тыльный, а после перепиливания плюсневой кости, длинный подошвенный. Причём в состав последнего лоскута включены мышцы и сухожилия. Благодаря этому культя стопы сохраняет физиологический сухожильно-мышечный баланс. Это наиболее выгодная резекция в плане сохранения функциональности.
Ампутация по Шопару
Такая резекция выполняется через поперечный разрез, который дистальнее голеностопного сустава. Линия проходит через таранно-ладьевидный и пяточно-кубовидный суставы. Пяточная кость сохраняется. В нашей клинике такая высокая ампутация стопы применяется крайне редко. Культя закрывается подошвенным лоскутом.
Осложнения
- После ампутации могут возникнуть следующие осложнения:
- Нагноение культи
- Некроз тканей в послеоперационном периоде.
- Нарушение кровообращения.
- Тромбоэмболия.
- .Фантомная боль, возникающая на месте отсечённого участка.
Прогноз
Восстановление полноценной функции ходьбы обычно занимает от 5 до 8 месяцев. В зависимости от того, насколько утрачены функции конечности, когда формирование культи стопы завершилось больному проводится ВТЭК и назначается инвалидность.
Хотя ампутация является высокотравматичной процедурой уровень смертности из-за операции невысок и связан в основном с сопутствующими сердечно-сосудистыми заболеваниями.
При вычленении стопы по Лисфранку разрез на подошве должен начинаться на уровне головок плюсневых костей. Тыльный лоскут делают более коротким, дугообразной формы, выпуклостью вперед. Не следует при-
держиваться прежнего требования — располагать рубец обязательно на тыле стопы, так как для этого нужно выкраивать значительно более длинный подошвенный лоскут кожи и резко укорачивать кости. В условиях ишемии может наступить нарушение питания дистальной части лоскута. В функциональном отношении хорошие результаты достигаются даже в том случае, когда рубец располагается по передней поверхности культи стопы. Однако подошвенный лоскут должен быть выкроен чуть длиннее тыльного из-затого, что он, будучи связан с подошвенными мышцами, сильно сокращается и может при этом не прикрыть культю. При выкраивании необходимо избегать слишком острого угла в крае лоскута (с поверхности внутрь)из-заопасности развития краевого некроза кожи.
Ампутация по Шопару
Разрезы при операции по Шопару выполняются по тем же принципам, что и при операции Лисфранка. Уровень – более проксимальный. Вычленение происходит в поперечном суставе предплюсны – шопаровом суставе (проксимально — пяточная и таранная кости, дистально — кубовидная и ладьевидная). Ключ сустава – lig. bifurcatum – мощная связка между пяточной, ладьевидной и кубовидной костями. Ампутацию по Шопару при синдроме диабетической стопы выполняют редко, по приведенной выше причине. Рекомендуется использовать эту методику, дополняя операцию артродезом голеностопного сустава или чрескожным удлинением Ахиллова сухожилия, учитывая ценность каждого сохраненного сантиметра куль-
ти стопы. Классические рекомендации по предотвращению тракции трехглавой мышцы заключаются в фиксации культи стопы съёмной задней гипсовой лонгетой на 1,5 – 2 месяца.
Хирургическая анатомия груди, области груди. Грудная клетка. Грудная стенка. Оперативные доступы к органам грудной полости.
Границы:
1. Верхняя- вдоль яремной вырезки, по верхнему краю ключиц, ключично-акромиальным сочленениям и по условным линиям, проводимым от этого сочленения к остистому отростку VII шейного позвонка.
2. Нижняя- от основания мечевидного отростка, по краям реберных дуг до X ребер, откуда по условным линиям через свободные концы XI и XII ребер к остистому отростку XII грудного позвонка. Область груди отделяют от верхних конечностей слева и справа линией, проходящей спереди по дельтовидно-грудной борозде, а сзади – по медиальному краю дельтовидной мышцы.
Послойная топография грудной стенки по среднеключичной линии
1. Кожа на передней поверхности тоньше, чем в области спины, содержит сальные и потовые железы, легко подвижна за исключением области грудины и задней срединной области.
2. Подкожно-жировая клетчаткасильнее развита у женщин, содержит густую венозную сеть, многочисленные артерии, являющиеся ветвями внутренней грудной, латеральной грудной и задних межреберных артерий, поверхностные нервы, происходящие из межреберных и надключичных нервов шейного сплетения.
3. Поверхностная фасцияу женщин образует капсулу молочной железы.
Молочная железа
5. Собственная фасция (грудная фасция) состоит из двух листков – поверхностного и глубокого (ключично-грудная фасция), образующих фасциальные футляры для большой и малой грудных мышц, а на задней стенке – для нижнего отдела трапециевидной мышцы и широчайшей мышцы спины. В области грудины фасция переходит в переднюю апоневротическую пластинку, которая сращена с надкостницей (мышечного слоя этой области нет).
Большая грудная мышца.
Поверхностное субпекторалъное клетчаточное пространство.
Малая грудная мышца.
9. Глубокое субпекторалъное клетчаточное пространство – в этих пространствах могут развиваться субпекторальные флегмоны.
10. Межреберный промежуток – комплекс образований (мышцы, сосуды, нервы), расположенных между двумя соседними ребрами.
Наиболее поверхностно располагаются наружные межреберные мышцы, которые выполняют межреберье от бугорков ребер до наружных концов реберных хрящей. В области реберных хрящей мышцы сменяются фиброзными волокнами наружной межреберной перепонки. Волокна наружных межреберных мышц идут в направлении сверху вниз и сзади наперед.
Глубже наружных располагаются внутренние межреберные мышцы, направление волокон которых обратно ходу наружных межреберных мышц, т. е. снизу вверх и сзади наперев Внутренние межреберные мышцы занимают межреберные промежутки от углов ребер до грудины. От углов ребер до позвоночного столба их заменяет тонкая внутренняя межреберная перепонка. Пространство между наружными и внутренними межреберными мышцами выполнено тонким слоем рыхлой клетчатки, в которой проходят межреберные сосуды и нервы.
Межреберные артерии могут быть разделены на передние и задние. Передние артерии являются ветвями внутренней грудной артерии. Задние межреберные артерии, кроме двух верхний которые отходят от реберно-шейного ствола подключичной артерии, начинаются от грудной аорты.
Межреберная вена расположена выше, а межрёберный нерв – ниже артерии. От углов ребер до средней подмышечной линии сосуды межреберья скрыты за нижним краем ребра, нерв проходит вдоль этого края. Кпереди от средней подмышечной линии межреберный сосудисто-нервный пучок выход из-под нижнего края ребра. Руководствуясь строением межрёберного промежутка, проколы грудной клетки целесообразно проводить в VII-VIII межреберье между лопаточной и средней подмышечной линиями по верхнему краю нижележащего ребра.
11. Внутригрудная фасцияболее выражена в передних и боковых областях грудной стенки, менее – у позвоночного столба.
Операция Гараижо. Операция Гаранжо заключается в вылущении всех пальцев. Показания к ее применению относительно редки. Иногда показанием к операции Гаранжо является отморожение концевых фаланг пальцев, их некроз и незаживающие вследствие этого язвы. Основным условием успеха при операции Гаранжо является целость межпальцевых промежутков, так как подошвенный разрез кожи для этой операции должен располагаться в межпальцевой складке (рис. 14). Тыльный разрез (рис. 15) располагается над основаниями первых фаланг пальцев, после чего производится экзартикуляция последних (рис. 16). Оба лоскута соединяются швами, и на этом операция заканчивается (рис. 17). На рис. 18 представлена культя стопы после операции Гаранжо с правильно расположенным операционным рубцом и достаточной длины кожными лоскутами.
При недостаточных размерах подошвенного лоскута или в случае негладкого заживления операционной раны последняя расходится и заживает вторичным натяжением: конец культи длительно гранулирует и по заживлении оказывается покрытым плотным широким рубцом, спаянным с костями.
В этих случаях наблюдаются попытки ускорить заживление путем пересадки по Тиршу (рис. 19) или по Девису.
Рубцовая поверхность в этих случаях на значительном пространстве прочно приживает к костной культе. Нередки случаи, когда часть пересаженных по Девису кусочков эпидермиса не приживает, тогда в центре образуются незаживающие язвы (рис. 20).
Эти попытки грешат против основных требований протезирования: обеспечить подвижной кожей конец любой культи.
Действительно, блестящие плотные рубцы, спаянные с костной культей, в течение многих лет не давали больным возможности носить ортопедическую обувь и в конце концов вынуждали их к реампутациям.
С точки зрения статико-динамических расстройств следует отметить, что весь опорный рычаг стопы сохраняется полностью и статические функции нарушаются в незначительной степени: не следует, однако, забывать некоторого уменьшения опорной площадки за счет утраты пальцев, участвующих в функции стояния. Что касается динамической функции, то после ампутации по Гаранжо она страдает: выпадает третья фаза шага, т. е. инерционное отталкивание пальцами при перенесении тела через головки плюсневых костей. Таким образом эластичность шага нарушается и отмечается некоторая неравномерность походки.
Протезирование в этих случаях ограничивается простым ботинком, в подошвенной части которого располагается стальная пластинка, предупреждающая, с одной стороны, загибание носка кверху, а с другой — заменяющая собой при окончании шага сгибательную работу пальцев, обеспечивающих отталкивание в третьей фазе шага. В некоторых случаях носок подобного ботинка выполняется войлоком или ватой.
Операция Шарпа. Операция Шарпа заключается в ампутации плюсневых костей на их протяжении (рис. 21). Подошвенный лоскут очерчивается разрезом у головок плюсневых костей. Длина его должна быть достаточной, чтобы покрыть всю культю (рис. 22). Рубец следует располагать на тыле. Даже при гладком заживлении после ампутации по Шарпу, через известный период времени заострившиеся костные культи травмируют лоскут из глубины, прободают его, и образовываются свиши.
Статико-динамические расстройства после ампутации Шарпа выражены в значительной степени в смысле нарушения опорной функции.
После этой ампутации стопа теряет две передних точки опорной площади (головки плюсневых костей). Таким образом статическая функция резко нарушается. Кроме того, продольные своды, как опорный, так и рессорный, теряют свою переднюю треть, которая после этих ампутаций ничем не заменяется, а при наличии физиологического вальгуса стопы последний переходит за пределы нормы, и весь передний отдел культи Шарпа, как правило, находится в состоянии значительно выраженной пронации. Не только третья фаза шага (отталкивание от почвы), но и перенесение нагрузки тела через головки плюсневых костей выпадают. Протезирование культи Шарпа осуществляется специальной обувью. Металлические пластинки под подошву, обязательная выкладка свода (кожаная, войлочная или пробковая) и выполненный фильцем или войлоком носок.
Указанная конструкция обеспечивает в известной мере: 1) супинированное положение переднего рычага, 2) косме-тичность носкового отдела ботинка и 3) некоторое отталкивание при окончании шага за счет пружинящей стальной подошвенной пластинки.
Операция Лисфранка. Операция Лисфранка заключается в вылущении стопы между костями плюсны и предплюсны (рис. 23).
При операции Лисфранка необходимо получить хорошее покрытие костной культи вполне здоровой кожей, для чего подошвенный лоскут выкраивается в пределах головок плюсневых костей или, в крайнем случае, тотчас же центральнее их (рис. 24, 25). Тыльный лоскут (рис. 26, 27) располагается над основанием плюсневых костей, и соединение обоих лоскутов без натяжения обеспечивает получение хорошей опорной культи.
Линия, отделяющая плюсневые кости от костей предплюсны, представляется изломанной в области сочленения между второй плюсневой костью и второй клиновидной. Вторая плюсневая кость несколько длиннее остальных и распространяется в проксимальном направлении, создавая этот излом.
Мощные тыльные и подошвенные связки укрепляют сустав, но не являются основным препятствием для вылущения в нем. Это препятствие создается мощной V-образной связкой, соединяющей первую клиновидную кость с основанием второй плюсневой: пока эта связка не будет перерезана сечением ножа, введенным в первый межплюсневой промежуток и направленным к пяточному отделу стопы, вторая плюсневая кость будет плотно фиксирована (рис. 28).
Этот отдел называется ключом Лисфранка. Анатомические особенности ключа Лисфранка (связки и проксимальное положение второй плюсневой кости) требуют точной ориентировки для выполнения этапа операции в этом отделе. На рис. 29 изображена ампутационная рана после вылущения предплюсны и соотношения подошвенного и тыльного лоскутов. На рис. 30 представлена культя с зашитой операционной раной.
Статико - динамические расстройства после описываемой операции следующие: передний рычаг стопы укорачивается наполовину, свод стопы теряет свой передний участок. Опорная способность благодаря использованию подошвенной кожи получается относительно удовлетворительной и обеспечивает в известной мере нагрузку на оставшийся участок стопы.
Оставшаяся часть рессорного свода ввиду отсутствия опоры в еще большей степени, чем при операций Шарпа, стремится приблизиться к почве и принять резко выраженное положение пронации. Передний отдел культи Лисфранка, находясь в крайней степени пронации, теряет свои рессорные свойства, и пластичность походки резко нарушается. Укороченный рычаг (перенесение передней точки опоры с головок первой и пятой плюсневых костей на клиновидные и кубовидную) уменьшает статическую функцию.
При операции Лисфранка теряется прикрепление мышц, регулирующих равновесие стопы в смысле пронации и супинации, а именно — прикрепление m. peroneus longus, brevis et tertius.
В первое время после операции благодаря сохранившемуся прикреплению m. tibialis anticus стопа удерживается в положении варуса, но в дальнейшем под влиянием начавшейся нагрузки принимает резкое положение пронации.
При этой операции передний рычаг стопы делается равным заднему. Такое укорочение переднего рычага придает телу человека после двусторонней ампутации состояние неустойчивого равновесия.
Протезирование культи Лисфранка в большинстве случаев вполне удается вкладным башмачком (рис. 31), который состоит из искусственного носка, сделанного из дерева, и козырька, захватывающего культю стопы по тылу и распространяющегося на нижний отдел голени. Этот козырек допускает частичные движения благодаря шарниру, но ограничивает тенденцию больного падать вперед, удлиняя своей искусственной частью передний рычаг стопы. На такой башмачок надевается любая нормальная обувь. Вся система искусственного башмачка, расположенная на сплошной стальной пластинке, обеспечивает некоторую пружинистость при отталкивании во время третьей фазы шага; снабженный таким протезом больной ходит вполне удовлетворительно, укорачивая привычный для него шаг.
На металлической пластинке должна быть обязательно устроена хорошая выкладка оставшейся части свода, которая удерживает передний отдел культи в положении среднем между супинацией и пронацией.
Выкладкой свода называют утолщение, сделанное под ним из пробки или нескольких кусочков кожи, положенных один на другой и скрепленных вместе. Верхний контур выкладки выпуклый и соответствует форме свода, нижний — плоский и укрепляется на металлической стельке.
Можно вместо вкладного башмачка применять ортопедическую обувь с выполненным носком, выкладкой свода и металлической пластинкой (рис. 32). Модель Тrewes нецелесообразна из-за удлинения конечности за счет пробки под культей стопы (рис. 33).
Операция Хея (Неу). Операция Хея (рис. 34) отличается от операции Лисфранка следующим. Выдающаяся часть первой клиновидной кости ампутируется на одном уровне с сочленовной поверхностью между второй клиновидной и второй плюсневой костью. Этим приемом значительно облегчается доступ к ключу Лисфранка. В остальном вычленение производится типично по Лисфранку. Это техническое облегчение, предлагаемое Xеем, несколько укорачивает внутренний отдел культи и может ослабить сухожилие m. tibialis anticus. Таким образом единственный антагонист группы икроножных мышц ослабляется, что в редких случаях переводит стопу в эквинусное положение.
Следующим вариантом операции Лисфранка является удаление вместе с плюсневыми костями также клиновидных и кубовидной (операция Лабори — рис. 35).
Операция Бона-Егер. Эта операция заключается в вычленении всех клиновидных костей и в перепиливаниикубовидной кости а уровне переднего края ладьевидной кости (рис. 36).
Операция Жобера (Jobert) состоит в вычленении клиновидных костей и оставлении кубовидной на месте.
Описанные варианты операции Лисфранка сопровождаются укорочением переднего рычага стопы в большей или меньшей степени, прогрессирующим ухудшением опороспособности и образованием значительной наклонности к установке культи в эквпнусное положение вследствие утраты сильного антагониста икроножной мускулатуры — m. tibialis anticus.
Протезирование этих укороченных стоп в ряде случаев вполне обеспечивается описанными выше вкладными башмачками или ортопедической обувью (рис. 37), требующими только тщательной пригонки и металлического козырька, доходящего по тылу культи до границы нижней и средней третей голени. Ходьба делается все менее и менее эластичной; больной с такими экзартикуляциями стопы укорачивает при ходьбе своей шаг, и эластическое отталкивание при третьей фазе делается менее эффективным.
Операция Шопара. При операции Шопара экзартикуляция стопы производится в шопаровском сочленении и от всей стопы остаются в культе только пяточная и таранная кости (рис. 38). Высота от площади нагрузки до линии голеностопного сустава значительна, и поэтому подошвенный лоскут должен быть выкроен достаточной длины и достигать головок плюсневых костей. При этом следует учитывать и толщину подошвенного слоя вэтой области. В противном случае подошвенного лоскута не хватит на покрытие культи.
Передний рычаг стопы при этой операции совершенно утрачивается. От всего рессорного свода остается только задний небольшой участок. Прикрепление антагонистов икроножной мускулатуры совершенно утрачивается, и создается полная возможность установки остатка стопы в экви-нусное положение (рис. 39).
Некоторые авторы рекомендуют для устранения этого эквинуса шопаровской культи производить перерезку ахиллова сухожилия. Иные считают необходимым анкилозировать над- и подтаранные суставы, т. е. произвести их артродезы. Но эти предложения не предотвращают тех статико-динамических расстройств, которые всегда наблюдаются после экзартикуляции стопы по Шопару.
Эти расстройства заключаются в следующем: передний отросток пяточной кости в норме находится под углом около 40° к плоскости опоры (рис. 38). Уничтожение переднего отдела стопы, а вместе с ним и свода, оставляет дистальную часть этого отростка на весу.
Как только на культю Шопара начинает влиять вес ьсего тела в период опоры на ампутированную конечность, передний отросток пяточной кости немедленно стремится опуститься под влиянием этой тяжести, ибо он не имеет никакой поддержки и вращается вокруг своей фронтальной оси. Таранная кость, ничем больше не укрепленная спереди (из-за отсутствия переднего рычага стопы) и расположенная на наклонившейся суставной поверхности пяточной кости, выскальзывает из вилки голеностопного сустава, головка обращается к плоскости нагрузки и располагается впереди переднего отростка пяточной кости. Головка таранной кости начинает принимать на себя опору, а пяточный бугор, подтягиваемый тракцией икроножных мышц, смещается кзади и кверху, уклоняясь совершенно от свойственной ему физиологической опоры (рис. 39 и 40).
К этим статико-динамическим расстройствам следует еще добавить и чисто хирургические осложнения, которые главным образом заключаются: либо в расхождении швов из-за недостаточности подошвенного лоскута и заживления операционной раны с нагноением (рис. 41), либо в возникновении язв под влиянием травматизации кожных покровов во время нагрузки.
Описываемые статико-динамические и хирургические расстройства настолько велики, что нередко совершенно уничтожают опороспособность сохраненного участка стопы и вынуждают снабжать больных довольно громоздкими аппаратами с нагрузкой на вышележащие отделы конечности и таз (рис. 42).
Эти аппараты и протезы совершенно замыкают сохранившийся голеностопный сустав, и функция его при ходьбе не используется.
Изложенное показывает, что производство экзартикуляции стопы по Шопару следует признать нецелесообразным. От этой операции надо совершенно отказаться, так как функциональное восстановление статико-динамических свойств нормальной конечности в этих случаях не удается.
Операции Жобера, Лабори, Бона — Егер, Шопара дают малопригодные к протезированию культи в силу описанных выше статико - динамических расстройств.
Производить их в качестве реконструктивных операций культей стопы не следует. Тем не менее, при отсечении части стопы (ампутации по первичным показаниям — по поводу некрозов переднего отдела стопы после отморожений, после механического раздавливания переднего отдела стопы, после отрывов его осколками снарядов или после минных ранений и т. п.) эти операции допустимы, с учетом возможности последующего реконструктивного вмешательства по типу Пирогова или Сайма.
Как операции первичного отсечения только что упомянутые экзартикуляции имеют полный смысл, так как удаление заведомо негодных отделов стопы производится в пределах ее суставов, остаются хрящевые покровы более устойчивые к инфекции, чем мягкие ткани, заживление идет в этих случаях довольно гладко и допускает раннее выполнение реконструктивных вмешательств.
Следует внести некоторую поправку в срок реконструктивных вмешательств на стопе после описанных выше повреждений переднего ее отдела. Опыт Отечественной войны показал, что длительное (до 8—10—12 месяцев) выжидание после отморожений и отрывов переднего отдела стопы, а также попытки пластического закрытия длительно не заживающих гранулирующих ран на них (Тирш, Девис, Дрекстет — Вильсон) не оправдали себя. Длительное вынужденное постельное содержание ведет к значительным расстройствам биомеханики больного, тягостно отражается на его физическом и психическом тонусе и требует усиленной тренировки для полноценного восстановления двигательно-опорных функций.
Полагаю вполне возможным приступать к реконструктивным вмешательствам на стопе, не ожидая полного заживления гранулирующей раны после открытого ведения ее.
Совершенно необходимым условием для реконструктивного вмешательства является отсутствие воспалительных инфильтратов.
Операция Рикар—Вредена. Эта операция заключается в удалении переднего отдела стопы и таранной кости. Пяточная же помещается в вилку голени. Рубец располагается по Рикару спереди, а по Вредену — сзади (рис. 43).
Операция Кофмана заключается в некотором дополнении к операции Рикар— Вредена: для устранения смещения переднего отдела пяточной кости, находящейся в вилке голени, он рекомендует укрепить его подтягиванием сухожилиями m. peronei longi и m. tibialis anticus или m. extensor hallucis longus, соединенными в виде петли, пропущенной через канал в переднем отростке пяточной кости.
С нашей точки зрения, обе эти операции (Рикар — Вредена и Кофмана) вряд ли могут найти широкое практическое применение, так как: 1) объем удаляемой части стопы стоит в прямой зависимости от типа повреждения; если возникают показания к удалению переднего отдела стопы, то вряд ли целесообразно дополнять его извлечением таранной кости; 2) авторы не указывают, возможно ли производство этих экзартикуляций первично; с нашей точки зрения, ни этих операций, ни операции Пирогова первично производить не следует; 3) реампутировать дефектную культю после операции Шопара выгоднее по типу Пирогова; предлагаемые модификации встретят серьезное препятствие в виде язвенной передней поверхности, это характерно для дефектных культей Шопара, и 4) если операция и даст хорошее заживление, то с точки зрения функции культи будут булавовидными, потребуют устарелых шинно-гильзовых протезов с шинной оковкой подвижного дистального отдела их и, возможно, удлинения здоровой конечности для расположения необходимых деталей современного протеза.
Читайте также:


