Анатомия таранной кости на рентгене
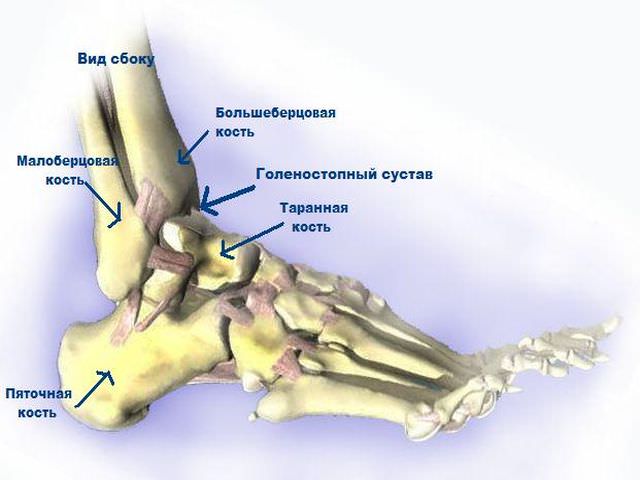
Голеностопный сустав ноги человека представляет сложное по строению и функциональной нагрузке сочленение костей, большое количество связок, мышц. Таранная кость (os talus ) – своеобразный костный амортизатор, разделяющий между собой стопу и голень. Плотно окружённый мышцами и связками, самый крупный мениск человеческого костного скелета не имеет ни одного мышечного крепления. Его интересная форма, необычное строение, местоположение позволяют выдерживать и распределять на другие элементы стопы огромные нагрузки.

Расположение
Сложное анатомическое строение голеностопа человека,состоящего из системы костей, мышц и сухожилий, позволяет опираться при движении беге, ходьбе, прыжках) не на всю плоскость ступни, а на несколько её ключевых опорных участков, что делает возможным комфортное, быстрое передвижение с качественной амортизацией.
Функциональность и анатомия
Сложность этой кости, множественные связи с остальными отделами стопы и голени обусловливают её важность и многофункциональность.
Роль тарана – распределение на ступню веса человеческого тела и дополнительных нагрузок, возникающих при движении, одновременно в разные стороны. Одно направление – на пятку, через расположенный снизу задний подтаранный сустав, а второе – к сводчатой части стопы вперёд и внутрь, через таранно-ладьевидный сустав; третье – к сводчатой части стопы вперёд, снаружи, через передний таранно-пяточный сустав.
Равномерное распределение компрессии, разнонаправленность нагрузки, хорошая амортизация придают ступне необходимые при прямохождении:
- устойчивость;
- стабильность в сочетании с большой подвижностью;
- оптимальный баланс между возможностью активного движения большой амплитуды и надёжностью опоры.

Анатомическое строение
Таран, опутанный связками и сухожилиями, окружённый суставными поверхностями других сопредельных суставов, отличается асимметричным сложным строением.
Костный суставной мениск голеностопа состоит из:
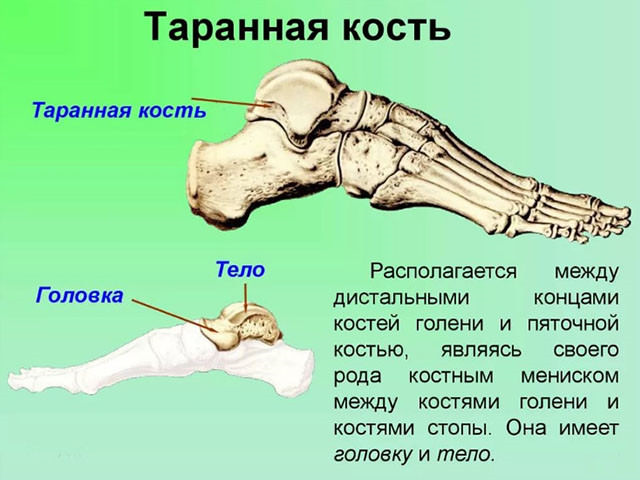
- головки, слегка приплюснутой спереди;
- тела, с большой суставной плоскостью наверху (блоком), а по бокам – с медиальной и латеральной плоскостями ;
- шейки, полностью укрытой хрящом;
- заднего отростка.
Костная головка присоединяется к ладьевидной кости посредством одноимённой ладьевой плоскости . Тело тарана обхватывается лодыжками костей голени. На отростке находятся два бугорка (латеральный, медиальный).
Важно! У отдельных людей, чаще артистов балета, образуется костное треугольное образование, замещающее латеральный бугорок. Возможно, что оно формируется из-за высоких регулярных нагрузок в прыжковых партиях балетных спектаклей.
Хрящ, покрывающий суставные плоскости тарана, самый большой, относительно остальных костей человеческого тела. Уверенное стабильное положение голеностопу придаёт широкая часть тарана, расположенная спереди. Суставная плоскость снизу обеспечивает плотный контакт с пяточным бугром. Таран еще называют надпяточной костью, потому что пяточная кость, расположенная под ним, является для него опорой.
Связочные и суставные сочленения, непосредственно сопряжённые с костью
Шаровидной формы таранно – пяточный ладьевидный сустав включает: таранную костную головку, сферу передней и верхней пяточной кости, ладьевидную косточку. Взаимосвязь движений подтаранного с таранно-пяточным ладьевидным суставом определяется осью вращения, единой для обоих сочленений. Она проходит через костную головку, пяточный бугор. Движение идёт вокруг этой оси, его угол равняется приблизительно 55-ти градусам. Помимо осевого центрирования, таранно-пяточный ладьевидный сустав объединяется с подтаранным межкостной связкой.
Надпяточная кость не имеет прикреплений мышц, но плотно окружена ими и сухожилиями, соединяющими голень со ступнёй.
Кровоснабжение тарана обеспечивается системой связок и несколькими кровеносными ветвями непосредственно от близлежащих артерий. При нарушенном кровоснабжении, например, при переломах шейки, особенно вместе с вывихом, могут наступить тяжёлые последствия: асептический некроз, образование ложного сустава шейки.
Возможные виды травм, последствия, лечение
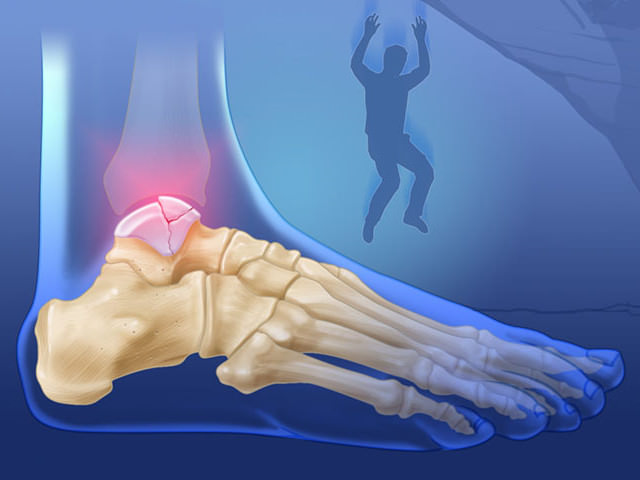
К группе риска относятся мотоциклисты, футболисты, лыжники, прыгуны с большой высоты. Чаще травмируются связки, сочленения. Перелом костного мениска голеностопа случается только при сильном механическом воздействии: автодорожных происшествиях, падениях на выпрямленные ноги. Перелом заднего отростка таранной кости возможен при интенсивных резких сгибательных движениях. Такое травмирование называют переломом сноубордиста, так как он характерен для любителей этого вида спорта.
По статистике, только 5 % переломов костей голеностопа связаны с травмой таранной кости. Обычно происходят сильные ушибы, переломы других костей, повреждения связок. Отдельное травмирование случается редко, классифицируется по месту перелома:
- шейки – 50%;
- головки (на практике не встречается в изолированном варианте);
- тела – 13-23%;
- отростков – 10-11% .
- отёчная согнутая стопа, её деформация, косолапие;
- резкая болезненность движений в голеностопе;
- резкая болезненность при движении большим пальцем ноги;
- сильная боль при пальпации.
Окончательно о наличии перелома лучше всего покажет обследование с помощью рентгена. Рентгенограммы выполняются в различных проекциях. В сложных случаях проводится МРТ.
Любое травмирование таранной кости является внутрисуставным из-за хряща, которым она покрыта почти полностью. При такой травме нога будет сильно болеть, положение её будет вынужденным, потребуется быстрая, в течение суток, анатомическая стабильная фиксация.
Выбор метода лечения зависит от вида травмы и окончательно выбирается врачом после проведения необходимых диагностических мероприятий.
При закрытых переломах без смещения или с незначительным, применяется консервативное лечение с гипсовой иммобилизацией голеностопа на 8 -12 недель. В сложных случаях, со сдвигами отломков косточки, практикуется оперативное лечение с совмещением и фиксацией отколотых элементов винтами, спицами.
Переломы надпяточной кости относятся к разряду тяжёлых травм, нередко сопровождающихся осложнениями — артрозами (подтаранным, большеберцово-таранным), аваскулярным некрозом.
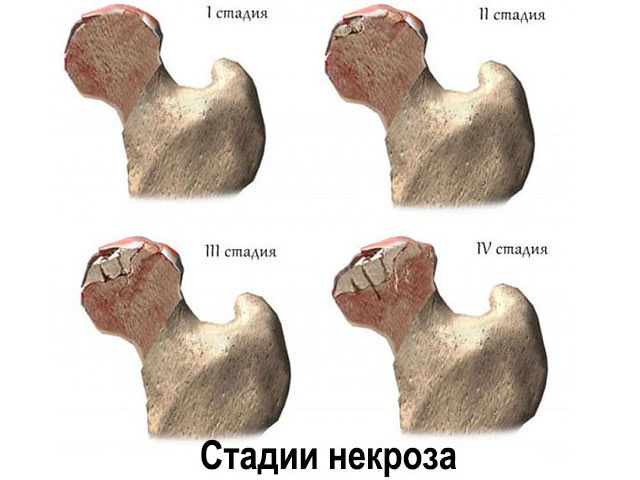
При повреждении кровоснабжающих сосудов, насыщающих костную головку, их длительном сдавливании нарушается качественное кровоснабжение кости, как осложнение, возможен её некроз. Асептический некроз (аваскулярный)может повлечь за собой полное ограничение подвижности голеностопа, инвалидность.
Остеонекроз невозможно обнаружить при рентгеновском обследовании быстро, на рентгено-снимках будет видна только уже развившаяся вторая или третья стадия заболевания. Выявить дегенеративные процессы помогут своевременная МРТ, компьютерная томография.
Лечение может быть консервативным (с помощью медицинских препаратов), замедляющих течение болезни, и оперативным. В запущенных случаях остеонекроза неизбежно удаление поражённой кости.
Успех лечения зависит от своевременного выявления болезни, если не терпеть боль, а своевременно обратиться за медицинской помощью, то функционирование сустава можно восстановить без оперативного вмешательства.
Назначение снимка то же, что и снимка в прямой проекции. Снимок стопы в боковой проекции в вертикальном положении больного с упором на исследуемую конечность производят с целью выявления плоскостопия.
Укладки больного для выполнения снимков. Больной лежит на боку.
Исследуемая конечность слегка согнута в коленном суставе, латеральной поверхностью прилежит к кассете. Противоположная конечность согнута в коленном и тазобедренном суставах, отведена вперед. Кассету размером 18 х 24 см располагают на столе таким образом, чтобы стопа была уложена либо по длиннику ее, либо по диагонали. Подошвенная поверхность стопы перпендикулярна плоскости кассеты. Пучок рентгеновского излучения направляют отвесно на медиальный край стопы соответственно уровню оснований плюсневых костей (рис. 444).
.png)
.png)
При выполнении снимка с целью изучения функционального состояния свода стопы для выявления плоскостопия больной стоит на невысокой подставке, перенеся основной упор на исследуемую конечность. Кассету размером 18 х 24 см помещают вертикально на длинное ребро у внутренней поверхности стопы. Пучок рентгеновского излучения направляют в горизонтальной плоскости соответственно проекции клиновидно-ладьевидного сустава, который находится на уровне прощупываемой под кожей
бугристости ладьевидной кости (рис. 445, а). Для того чтобы изображение нижнего края пяточной кости проецировалось несколько отступя от края пленки, в подставке, на которой стоит больной, должна быть прорезь, в которую погружают длинное ребро кассеты на глубину 3—4 см (рис.445, б).
Информативность снимка. На снимке стопы в боковой проекции хорошо видны кости предплюсны: пяточная, таранная, ладьевидная, кубовидная и клиновидная. Кости плюсны проекционно наслаиваются друг на друга. Из всех костей наиболее отчетливо видна V плюсневая кость (рис. 446). На снимках стопы могут быть выявлены различные травматические, воспалительные и опухолевые поражения костей.
Изменения мягких тканей особенно наглядно видны на электро-рентгенограммах (рис. 447, а, б).
СНИМКИ СТОПЫ В КОСЫХ ПРОЕКЦИЯХ
Кассета размером 18X24 см находится в плоскости стола.
Пучок рентгеновского излучения следует центрировать отвесно на тыльную поверхность стопы соответственно основанию плюсневых костей (рис. 448).
Иногда прибегают к укладке стопы в косой наружной подошвенной проекции.
Исходное положение стопы такое же, как для снимка в прямой проекции, а затем приподнимают внутренний край стопы на 35—40°.
Информативность .снимков. На снимках видны кости предплюсны: таранная, ладьевидная, кубовидная и клиновидные, суставные щели между ними. Раздельно отображаются все кости плюсны и фаланг, видны их переднебоковые и зад небоковые поверхности. Прослеживаются рентгеновские суставные щели плюснефаланговых и межфаланговых суставов (рис. 449). .png)
В этом случае снимки стоп в косых проекциях по сравнению с другими снимками являются наиболее информативными для выявления переломов плюсневых костей и фаланг (рис. 450, а, б).
.png)
СНИМКИ ПЯТОЧНОЙ КОСТИ
Назначение снимков — изучение формы и структуры пяточной кости при различных заболеваниях и травме
Центральный пучок рентгеновского излучения скашивают в краниальном направлении под углом 35—45° к вертикали и направляют на пяточный бугор.
Снимок в этой же проекции может быть выполнен и при вертикальном положении больного. Больной упирается подошвой снимаемой конечности в поверхность кассеты, отставляя ногу назад таким образом, чтобы голень находилась под углом около 45° к плоскости кассеты. Для фиксации тела больному следует опереться на спинку поставленного пред ним стула.
Пучок рентгеновского излучения направляют под углом 20° к вертикали на задневерхний отдел бугра пяточной кости (рис. 452, б). .png)
Информативность снимков. На рентгенограммах пяточной кости в боковой проекции выявляются структура и контуры пяточной и таранной костей (рис. 453). .png)
На снимке в аксиальной проекции хорошо видны пяточный бугор, его медиальная и латеральная поверхности (рис. 454). Снимки информативны для выявления различных патологических изменений, переломов, пяточной шпоры (рис. 455), изменений структуры кости, в частности после травмы (рис. 456) и др.
.png)
СНИМКИ ПАЛЬЦЕВ СТОПЫ
Назначение снимков. Снимки пальцев стопы чаще всего выполняют при травмах.
Укладки больного для выполнения снимков. Пальцы стопы хорошо видны на рентгенограммах стопы в прямой и косой проекциях. При необходимости в этих же проекциях выполняют прицельные снимки пальцев, соответствующим образом суживая пучок рентгеновского излучения и центрируя его на область пальцев (рис. 457, а).
В отдельных случаях прибегают к рентгенографии пальцев в боковой проекции, подкладывая под исследуемый палец завернутую в светонепроницаемую бумагу рентгеновскую пленку р а з м е р о м 4 x 5 см. При этом в случаях рентгенографии I и V пальцев стопу укладывают соответственно на латеральную и медиальную поверхности и отвесно на исследуемый палец центрируют пучок рентгеновского излучения. При рентгенографии I I , I I I , и IV пальцев вышерасположенные пальцы оттягивают бинтом книзу или кверху таким образом, чтобы их изображение проекционно не наслаивалось на изображение фаланг исследуемого пальца (рис. 457, б).
Переломы и вывихи таранной кости случаются нечасто. Они обычно происходят в результате мощного воздействия, например ДТП, падения с высоты или сильного удара в область голеностопного сустава.
Таранная кость — это мощная опорная структура, которая несет на себе колоссальную нагрузку веса всего организма. Давление на нее больше, чем на любую другую кость скелета.
В таранной кости различают тело и головку. Головка — самая передняя часть таранной кости — отделена от тела шейкой. Тело таранной кости практически полностью покрыто суставным гиалиновым хрящом.
Таранную кость снабжают кровью несколько сосудов, входящих в нее в области шейки. При переломах эти сосуды повреждаются. Без достаточного питания таранная кость начинает разрушаться. Разрушение кости вследствие нарушения кровообращения в ней называется асептическим некрозом. Асептический некроз и последующее нарушение функции голеностопного сустава — частый исход неправильного лечения травм таранной кости.
Наиболее распространены переломы шейки, головки, тела таранной кости, повреждения хряща суставной площадки. Переломы в основном оскольчатые и со смещением. Обычно переломы сочетаются с повреждениями связок вокруг голеностопного сустава и заднего отдела стопы. Переломы таранной кости часто вызывают разрыв кожи. Такие переломы считаются открытыми и требуют незамедлительного хирургического лечения.
Пациенты часто оказываются жертвами падения с высоты, авто- и мотоаварий. Также причиной переломов могут быть выворачивающее воздействие на таранную кость при падении со сноуборда или травмы во время занятий экстремальными видами спорта.
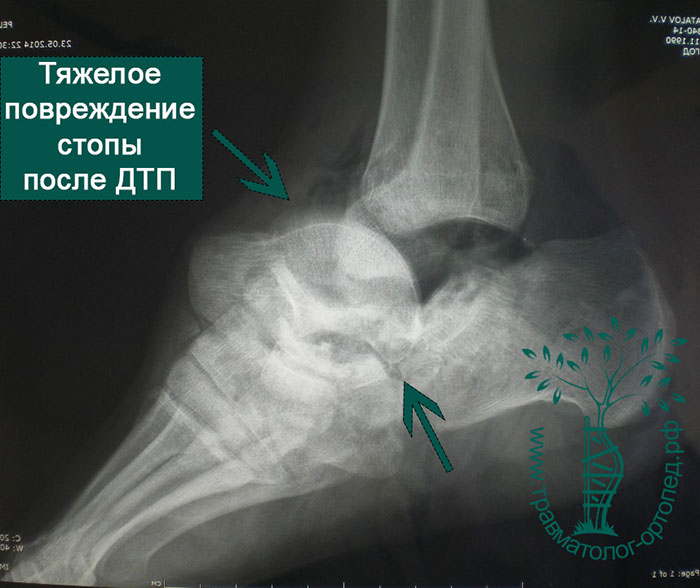
Голеностопный сустав и стопа болезненны и отечны. Если отломки таранной кости сместились, то можно заметить деформацию контуров стопы. При вывихах и подвывихах таранной кости кожа из-за деформации может натянуться, отслоиться от кости, инфицироваться и погибнуть. Чтобы избежать подобных осложнений, необходимо как можно быстрее диагностировать и устранить смещение таранной кости.
Переломы таранной кости, даже со смещением, достаточно сложны для диагностики и требуют значительного опыта у врача. Как правило, многие переломы таранной кости не всегда удается рассмотреть на первичных рентгенограммах. Компьютерная томография дает гораздо больше информации. КТ незаменима при планировании операции. По нашему мнению, КТ с 3D-моделированием должна выполняться всем пациентам без исключеня перед хирургическим вмешательством.
Также с помощью КТ и МРТ возможно выявить не видное на обычных рентгенограммах повреждение хряща таранной кости.
Тактика лечения таких переломов консервативная. Пациенту накладывается сапожок из обычного или пластикового гипса в особом положении стопы. Пластиковый гипс (полимерная повязка) в этом смысле более предпочтителен в гигиеническом плане (в нём можно мыться в ванне или принимать душ). Также полимерная повязка имеет значительно меньший вес, в отличие от классического гипса. По этой причине полимерная повязка позволяет облегчить процесс лечения у полных или ослабленных пациентов.
Нагрузка на ногу запрещается в течение 4–6 недель. Далее разрешается небольшая частичная небольшая нагрузка на стопу. Через 10–12 недель повязку снимают и доводят функцию нижней конечности до нормальных показателей.
Переломы таранной кости обычно со смещением или оскольчатые, с вовлечением голеностопного или подтаранного сустава. Иногда отломки смещены полностью.
Переломы со смещением с наличием подвывиха в смежных суставах должны быть оперированы. Во время операции производится открытая репозиция перелома и фиксация винтами.
При некоторых переломах операция на таранной кости может выполняться по малоинвазивной технологии. Для малоинвазивных операций не требуется широких разрезов кожи.
С помощью специальных инструментов и приспособлений производится закрытая репозиция перелома таранной кости. Затем производится рентгенологический контроль непосредственно в операционной и при удовлетворительном стоянии отломков выполняется фиксация спицами или стягивающими винтами через проколы кожи.
В послеоперационный период стопа переводится в возвышенное положение до спадения отека. Рекомендуется ношение ортезной повязки.
Для таранной кости характерны остеохондральные повреждения. Остеохондральными называются повреждения, при которых травмируются суставной хрящ и небольшой участок подлежащей кости. Обычно причиной остеохондральных повреждений является подвывих стопы, например при растяжении связок голеностопного сустава. Если фрагмент суставного хряща небольшой, его можно удалить артроскопическим путем. Во время артроскопического вмешательства травмированный участок таранной кости обрабатывается особым образом. Производятся перфорация кости, обработка плазмой (это требуется для стимуляции восстановления хрящевой ткани).
При переломах таранной кости нередко повреждаются мягкие ткани и кожа. Раны при открытых переломах порой бывают больших размеров. Существует риск инфицирования таких ран и кости.
Лечение такого повреждения должно быть начато незамедлительно, в экстренном порядке. Под наркозом производится хирургическая обработка раны с удалением всех нежизнеспособных тканей. В нашей клинике раны лечат новым инновационным методом отрицательного давления. После обработки к ране присоединяется специальный небольшой аппарат. С помощью данного аппарата и набора особых повязок в ране создается вакуум. Прибор постоянно эвакуирует из раны патологическое отделяемое, препятствуя ее инфицированию и нагноению. Само по себе отрицательное давление стимулирует и ускоряет заживление раны. После того как рана зажила, выполняется окончательная операция по фиксации перелома винтами.
При неправильно выполненной операции, если репозиция произведена неточно, перелом таранной кости может срастись со смещением. Неправильно сросшийся перелом таранной кости может привести к деформации суставной поверхности, ограничению движений и болевым ощущениям при опоре.
Кроме того, при нарушении техники хирургического вмешательства, а также повреждении сосудов, питающих таранную кость, может развиться асептический некроз таранной кости. Частота развития некроза зависит также от тяжести самой травмы и может варьироваться от 10 до 40%. При асептическом некрозе костная плотность тела таранной кости уменьшается. Форма таранной кости при остеонекрозе изменяется, что может повлиять на функцию всей стопы. Таранная кость уплощается (сплющивается). Иногда таранная кость при некрозе может распадаться на фрагменты.
Причиной боли и тугоподвижности после перелома таранной кости может стать и артроз подтаранного или голеностопного сустава. Он связан с повреждением суставов как непосредственно в момент травмы, так и в результате деформации при неправильном сращении таранной кости.
Обычно с болевым синдромом при артрозе можно справиться путем назначения обезболивающих препаратов. В некоторых случаях боль не позволяет вернуться к прежней нагрузке, поэтому показан артродез пораженного сустава. Артродез — это искусственное замыкание сустава, позволяющее уменьшить симптоматику при артрозе.
Таранная кость, расположенная в стопе между берцовой и пяточной, обладает совсем небольшими размерами, но принимает на себя огромную нагрузку всего тела. Как отмечают специалисты, доля переломов в этой области достаточно мала - не более 1%. Но при этом перелом таранной кости считается одним из самых сложных, так как по причине малого кровоснабжения его заживление происходит крайне медленно.
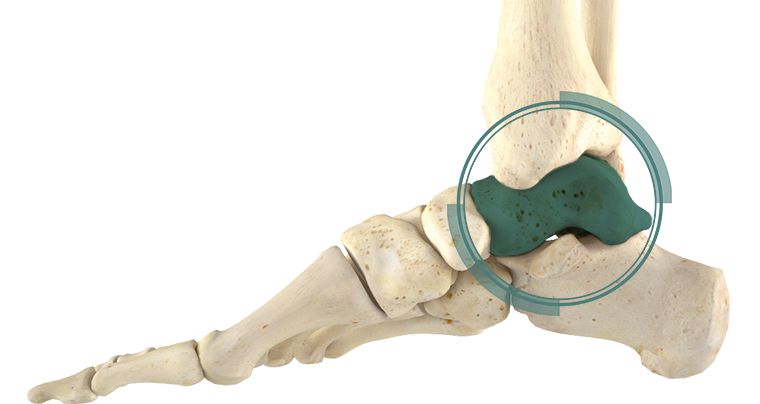
Анатомические подробности
Строение таранной кости стопы отличается рядом особенностей. В первую очередь важно отметить, что мышцы к ней не прикрепляются. В анатомии выделяются следующие ее части:
- тело;
- головка;
- шейка;
- задний отросток.
Медицинская статистика говорит о том, что чаще всего переломы этой кости встречаются у спортсменов и при падении с высоты. При этом, как правило, случаются переломы тела или головки таранной кости, реже происходит перелом заднего отростка.
Описываемая кость является основополагающей в формировании голеностопного сустава (нижней его части) и плотно покрыта хрящевой тканью.
Основные причины травм
Несмотря на то, что таранная кость стопы травмируется нечасто, знать, по каким причинам это происходит, необходимо. Перечислим их:
- Активные занятия спортом.
- Падение с высоты.
- Дорожно-транспортные происшествия.
- Занятия балетом или танцами.
- Удар каким-либо тяжелым предметом.

В зависимости от причины, которая повлекла за собой травму, характер и тяжесть перелома также будет различаться. Так, при падении с высоты таранная кость зажимается между пяточной и берцовой костью, что, как правило, приводит к оскольчатому перелому.
Неестественные перегибы и повороты стопы влекут за собой травмы различных ее частей (шейки, заднего отростка).
Переломы таранной кости, с точки зрения механизма травмы, делят на осевую нагрузку и на интенсивное подошвенное сгибание.
Характеристика перелома
Переломы главной косточки голеностопа, как и любые другие, делят на открытые и закрытые. Кроме того, принято выделять следующие виды травм:
- Перелом без смещения.
- Перелом со смещением таранной кости.
- С вывихом сустава в голеностопе.
- С вывихом в таранно-ладьевидном суставе.
При тяжелых травмах с осложнениями могут проявляться симптомы некроза таранной кости. Отмирание части кости объясняется плохим кровоснабжением и сложным строением голеностопа.
Симптомы перелома
Перелом любого сустава сопровождается болезненными ощущениями, но незначительная травма таранной кости может долгое время оставаться незамеченной, что приводит к осложнениям.
Основными симптомами перелома считаются:
- Сильный отек в области лодыжки и голеностопа.
- Невозможность опереться на ногу.
- Боли при попытке двигать голеностопом или большим пальцем ноги.
При сложных травмах визуально будет видно и неестественное смещение голеностопа, а также при пальпации могут прощупываться осколки таранной кости.
Способы диагностики
Для установки диагноза травмы таранной кости необходимо провести ряд диагностических мероприятий. К ним относятся:
- Словесный опрос пациента.
- Визуальный осмотр голеностопа.
- Пальпация поврежденного места.
- Рентгеновское исследование (снимки при этом должны полностью охватить область голеностопа).
- Компьютерная томография - она в случаях со смещением позволяет определить тяжесть травмы.
- Магнитно-резонансная терапия - позволяет определить риск развития некроза.
Весь комплекс мероприятий позволяет подобрать курс дальнейшего лечения, чтобы максимально увеличить шансы на выздоровление.

Осложнения после перелома
На фоне сложного перелома в районе голеностопа может развиться ряд неприятных и болезненных осложнений:
- Постоянные боли.
- Некроз таранной кости.
- Повреждение в этой области кровеносных сосудов, нервных окончаний, хрящей.
- Артроз.
- Невозможность нормального функционирования голеностопа.
Многое напрямую зависит от своевременности обращения к врачу, что происходит далеко не всегда. Если присутствует подозрение на травму таранной кости, болит голеностоп, то нельзя оставлять это без внимания. Необходимо обратиться за консультацией к специалисту.
В самых крайних случаях не вовремя или неверно залеченный перелом приводит к инвалидности и потере трудоспособности.
Как оказать первую помощь?
Немаловажными станут знания о первой помощи человеку, получившему травму голеностопа с подозрением на перелом таранной кости. В этом случае до попадания в опытные руки врачей необходимо провести ряд нехитрых действий:
- Устранить лишнюю нагрузку на ногу (человека необходимо положить или усадить).
- Устранить неудобную обувь, одежду, все, что может оказывать на голеностоп дополнительное давление.
- Прикладывать сухой лед на протяжении нескольких часов (с перерывами на 15 минут).
- Предложить обезболивающую таблетку при условии отсутствия аллергии.
- При наличии навыков, наложить шину и в максимально короткие сроки обеспечить врачебный осмотр.
Противопоказано вправлять голеностоп самостоятельно, это только ухудшит общую клиническую картину.
Лечение перелома таранной кости
Метод лечения определяет врач после проведения полного осмотра. Это может быть:
- Иммобилизация. Подразумевает наложение гипсовой повязки с жестким супинатором в подошве. Длительность лечения зависит от индивидуальных особенностей здоровья и сложности перелома.
- Репозиция. Закрытая репозиция считается очень болезненной процедурой, которая проводится под внутрикостной анестезией. Врач особым способом вытягивает голеностоп до тех пор, пока все отломки костей не встанут на нужные места. После этого накладывается гипсовая повязка (сапожок).
- Остеосинтез. По сути, это открытая репозиция, то есть хирургическое вмешательство. Оно требуется при сильных смещениях, открытых переломах, неправильных вывихах, при выявлении риска развития некроза. После операции также накладывается гипс.
Вне зависимости от метода лечения больному требуется прием обезболивающих препаратов, особенно на начальных сроках, и постоянный контроль лечащего врача. После снятия гипса проводится рентгеновское исследование, которое должно подтвердить правильное сращение костей.
Период восстановления
Не менее важным является период реабилитации после лечения перелома таранной кости. Сроки восстановления во многом зависят от возраста пациента и сложности травмы.

Программа восстановления подбирается индивидуально для каждого пациента и может включать в себя следующие мероприятия:
- Посещение занятий лечебной физкультурой (часто применяется практика выполнения упражнений в воде).
- Процедуры лечебного массажа и самомассаж после рекомендации врача.
- Процедуры физиотерапии, которые включаются в себя комплекс различных лечебных действий, подобранных индивидуально.
После прохождения основного лечения и в период реабилитации важно помнить, что давать повышенную нагрузку на ногу противопоказано. Это может привести к сопутствующим травмам и увеличить срок выздоровления. Больной после перелома таранной кости должен находиться под регулярным наблюдением даже в период восстановления и делать рентген не реже одного раза в месяц.
В настоящее время самым оперативным из инструментальных средств диагностики являются исследования с использованием рентгеновского излучения.
Что же такое рентгеновский аппарат? В первую очередь - это генератор ионизирующего излучения (ионизирующее излучение — потоки фотонов, элементарных частиц или осколков деления атомов, способные ионизировать вещество).
Компьютерные технологии достигли того уровня, что большую часть работ по здравоохранению можно найти именно на электронных носителях. Количество подобного программного обеспечения постоянно растет и требует введения инновационных разработок, которые пригодятся для младшего медицинского персонала и врачей. Основной задачей является оптимизация ресурсов и времени медицинского работника. Благодаря этому станет возможно максимально комфортное и эффективное обслуживание пациентов, а также удастся существенно облегчить работу докторов.
Остеопойкилия (или остеопойкилоз, врожденная пятнистая множественная остеопатия, костная узорчатость, пятнистая кость) — врожденное генерализованное поражение костной системы, сопровождающееся образованием в костях гомогенных очагов склероза, часто множественных, более или менее симметрично расположенных [1,2,3,4,7,8,10,27]. Возможно, она является одним из проявлений остеодисплазии [6].
Sinus Pericranii - редко встречающаяся патология сосудов кожи черепа. В работе представлено описание больного с Sinus Pericranii, расположенным в правой лобной области. Она также содержит обсуждение проблем патогенеза и обзор литературы.
Опухоли надпочечников относятся к одному из важных и трудных в диагностическом и лечебном плане разделов клинической онкологии.
Эти заболевания объединяют группу различных вариантов опухолей, в число которых входят и гормональноактивные опухоли надпочечников. Общепринято классифицировать опухоли надпочечников на доброкачественные и злокачественные. Надпочечники имеют сложное гистологическое строение и состоят из двух отличающихся друг от друга в эмбриологическом и морфологическом отношении слоев – коркового и мозгового.
Туберозный склероз — генетически детерминированное заболевание, относится к группе нейроэктодермальных нарушений, характеризуется поражением нервной системы, кожи и наличием доброкачественных опухолей (гамартом) в различных органах.
Патология пателлофеморального сустава (ПФС) – распространенная, однако недостаточно изученная проблема. По данным некоторых авторов, примерно 15 % впервые обратившихся пациентов имеют изолированную пателлофеморальную патологию. Еще у 25 % пациентов пателлофеморальные симптомы являются вторичным проявлением других заболеваний, таких как нестабильность передней крестообразной связки и разрывы менисков [1].
В большинстве случаев пателлофеморальная патология может быть излечена консервативно, в ряде случаев необходимо хирургическое лечение. Причины боли в передней части коленного сустава многочисленны. Хондромаляция, или истончение суставного хряща, является одной из причин, приводящих к боли в передней части колена, однако она может протекать и бессимптомно. Хондромаляция может быть вызвана рядом факторов: патологическое наклонное положение, подвывих, смещение и дисбаланс мышечно-сухожильных групп. Проблемы смещения и скольжения, наклонное положение надколенника, пателлярный тендиноз (или тендиноз квадрицепса), патологическая медиапателлярная складка, травматизация жировой подушки – все это также может вызывать симптомы, связанные с ПФС. Пателлярная же нестабильность может привести к подвывиху или вывиху надколенника.
Известно, что ТЭЛА наиболее грозное осложнение тромбоза глубоких вен конечностей. Ранняя диагностика и определение характера тромба в просвете вены, залог выбора правильной тактики дальнейшего лечения больного. Выполнив ряд МСКТ- флебографий и сопоставив их с данными обычных флебографических исследований, а также с данными других клиник, можно сделать вывод, что МСКТ-флебография методом дистального болюсного введения в периферические вены конечностей, несёт максимальную информативную ценность.
Методика исследования заключается в введении рентгенконтрастного неионного препарата в дистальные отделы конечностей с задержкой начала сканирования в зависимости от уровня исследования. Обязательная гидратация больного достаточным количеством жидкости до и после исследования, контроль уровня креатинина.
Когда нам, в ЦРБ города Режа, поставили новый маммографический аппарат, возник вопрос работы с фотоэкспонометром данного рентгеновского аппарата. Обычно в инструкциях о таких подробностях умалчивают. Мы считаем, что нашли наилучший вариант, т.к. наши снимки считаются лучшими в области. Поэтому мы решили поделиться нашей методикой с коллегами, работающими в этом направлении.
Читайте также:


