Аневризмальная костная киста дифференциальный диагноз

Аневризмальная костная киста (АКК) - это доброкачественное экспансивное опухолеподобное поражение костей неясной этиологии, состоящее из многочисленных сосудистых пространств заполненных кровью, в основном диагностирующееся у детей и подростков.
Аневризмальные костные кисты преимущественно встречаються у детей и подростков, 80% пациентов с аневризмальными костными кистами это лица моложе 20 лет [8].
Клиническая картина обычно проявляется болевым синдромом с постепенным началом. Заболевание может приводить к патологическим переломам. Аневризмальная костная киста может пальпироваться в виде припухлости в области поражения. АКК может вызывать ограничения движения. Во всех случаях лабораторные тесты остаются в пределах нормы.
Аневризмальные костные кисты состоят из расширенных сосудистых пространств различного размера, заполненных кровью или сходной с сывороткой крови жидкостью, разделенных соеденительнотканными перегородками содержащими трабекулы кости или остеоид с гигантскими остеокластами. Полости не выстланы эндотелием. Тонкоигольная аспирационная биопсия обычно не несет диагностической ценности, поскольку получает в аспирате только свежую кровь [7].
Хотя большинство АКК является первичным поражением, до трети аневризматических костных кист вторичны к сопутствующихм патологическим процессам (напр. хондробластома, фиброзная дисплазия, гигантоклеточная опухоль [4], остеосаркома).
Вариант АКК - гигантоклеточная репаративная гранулема встречается в трубчатых костях врехних и нижних конечностей, а так же костях черепа. Периодически они встречаются в костях аппендикулярного скелета и известны как солидные аневризматические костные кисты. Гистологически эти две сущности идентичны [6].
Типично локализуюся эксцентрично в метафизах длинных трубчатых костей, прилегая к незакрывшимся зонам роста. Хотя АКК были описаны в большинстве костей, более часто они локализуются в [4,8]
- длинные трубчатые кости: 50-60%, обычно в области метафизов
- нижние конечности: 40%
- большеберцовая и малоберцовая кости: 24%, преимущественно проксимально
- бедренная кость: 13%, преимущественно проксимально
- верхние конечности: 20%
- нижние конечности: 40%
- позвоночнике и крестце: 20-30%
- особенно в задних элементах, в 40% случаев с распространением на тело позвонка [8]
- костях черепа
- эпифизах, апофизах: редко, но необходимо помнить о них
Рентгенографически аневризмальная костная киста - это четко отгранченное экспансивное остеолитическое поражение со склерозированными краями. КТ выявляет аналогичные изменения с лучшей визуализацией нарушения кортикального слоя и распространение в мягкие ткани. Кроме того КТ позволяет выявить уровни жидкости, которые распознаются сложнее чем при МРТ, однако узкая ширина окна позволяет их вявить [3].
МРТ позволяет визуализируовать уровни жидкости, а визуализация солидного компонента позволяет предположить вторичность АКК.
Кисты имеют различную интенсивность МР сигнала с кольцевидными зонами пониженного сигнала на Т1 и Т2 последовательностях. Локальные зоны высокого сигнала по Т1 и Т2 предположительно представляют собой зоны содержащие гемоглобин на разных стадиях распада.
Важно помнить что наличие уровней жидкости хотя и является характерной особенностью аневрезматических костных кист, но так же встречаются при других доброкачественных и злокачественных поражениях (напр. гигантоклеточная опухоль (ГКО), хондробластома, простая костная киста и остеосаркома).
- T1 (К+): перегородки могут усиливаться при введении контраста [12]
- АКК слабо васкуляризированы [15]
Лечатся оперативно, рецидивируют в
Редко встречается спонтанная регрессия [13,14].
Патологии для дифференциального диагноза зависят от модальности.
Для рентгенографии (и в меньшей степени КТ) - это литические поражения костей ГИМН ЭПОХ ФА.
Для МРТ дифференфиальный рад значительно короче, особенно с учетом возраста, локализации и данных рентгенографии. Основные заболеваня включают поражения с уровнями жидкости внутри и помимо АКК включают хондробластому, фиброзную дисплазию, гигантоклеточную опухоль [4] и остеосаркому.
Как самостоятельная нозологическая форма это заболевание выделено в 1942 г. H. Jaffe и L. Lichtenstein.
Полный текст:
- Аннотация
- Об авторах
- Список литературы
- Cited By
1. Fletcher C.D.M., Bridge J.A., Hogendoorn P.C.W., Mertens F. WHO Classification of Tumors of Soft Tissue and Bone. 4th Edition, 2013: p. 302-4, p. 281-96.
2. RăDulescu R., BăDilă A., Manolescu R., Sajin M., Japie I. Aneurysmal bone cyst - clinical and morphological as-pects. Rom J Morphol Embryol 2014; 55 (3): 977-81.
3. Hakim D.N., Pelly T., Kulendran M., Caris J.A. Benign tumours of the bone:A review. J Bon Oncol 2015; 4: 37-41.
4. Jaffe H.L., Lichtenstein L. Solitary unicameral bone cyst: with emphasis on the Roentgen picture, the pathologic appearance and the pathogenesis. Arch Surg 1942; 44 (6): 1004-25.
5. Hongtao Hu, Jianxin Wu, Liang Ren, Xianze Sun, Feng Li, Xiaojian Ye. Destructive osteoblastoma with secondary aneurysmal bone cyst of cervical vertebra in an 11-year-old boy: case report. Int J Clin Exp Med 2014; 7 (1): 290-5.
6. Folpe A.L., Inwards C.Y. Bone and Soft Tissue Pathology. A volume in the series “Foundation in Diagnostic Pathology”, 2010, p. 428: 401-7.
7. Singer A.D., Datir A., Tresley J., Langley T., Clifford P.D., Jose J., Subhawong T.K. Benign and malignant tumors of the foot and ankle. Skeletal Radiol 2016; 45: 287-305.
8. Jiangyinzi Shang, Runsheng Guo, Ping Zhan, Chuwen Chen, Jing Kan, Hucheng Liu, Min Dai. Aneurysmal bone cyst of the metatarsal: A case report. Oncology Letters 2016: 12: 2769-71.
9. Jacquot C., Szymanska J., Nemana L.J., Steinbach L.S., Horvai A.E. Soft-tissue aneurysmal bone cyst with translocation t(17;17) (p13;q21) corresponding to COL1A1 and USP6 loci. Skeletal Radiol 2015; 44: 1695-9.
10. Picci P., Manfrini M., Fabbri N., Gamba-rotti M., Vanel D. Atlas of Musculoskeletal Tumors and Tumorlike Lesions. The Rizzoli Case Archive, 2014.
11. Sanerkin N.G., Mott M.G., Roylance J. An Unusual lntraosseous Lesion with Fibroblastic, Osteoclastic, Osteoblastic, Aneurysmal and Fibromyxoid Elements. “Solid” Variant of Aneurysmal Bone Cyst. Cancer 1983; 51: 2278-86.
12. Panoutsakopoulos G., Pandis N., Kyriazoglou I., Gustafson P., Mertens F., Mandahl N.: Recurrent t(16;17)(q22;p13) in aneurysmal bone cysts. Genes Chromosomes Cancer 1999; 26: 265-6.
13. Oliveira A.M., Perez-Atayde A.R., Inwards C.Y., Medeiros F., Derr V., Bae-Li Hsi, Gebhardt M.C., Rosenberg A.E., Fletcher J.A. USP6 and CDH11 Oncogenes Identify the Neoplastic Cell in Primary Aneurysmal Bone Cysts and Are Absent in So-Called Secondary Aneurysmal Bone Cysts. Am J Pathol 2004; 165 (5): 1773-80.
14. Agaram N.P., LeLoarer F.V., Lei Zhang, Sinchun Hwang, Athanasian E.A, Hameed M., Antonescu C.R. USP6 Gene Rearrangements Occur Preferentially in Giant Cell Reparative Granulomas of the Hands and Feet but not in Gnathic Location. Hum Pathol 2014; 45 (6): 1147-52.
15. Juntang Guo, Chaoyang Liang. A giant aneurysmal bone cyst of the rib: Case report. Oncology Letters 2014; 7: 267-9.
16. Novais E.N., Zimmerman A.K., Lewallen L.W., Rose P.S., Sim F.H., McIntosh A.L. Functional outcomes and quality of life following surgical treatment of aneurysmal bone cysts of the pelvis in children. J Child Orthop 2014; 8: 281-8.
17. Mehmet Zileli, Hasan Serdar Isik, Fatih Ersay Ogut, Merih Is, Sedat Cagli, Cem Calli. Aneurysmal bone cysts of the spine. Eur Spine J 2013; 22: 593-601.
18. Amendola L., Simonetti L., Simoes C.E., Bandiera S., De Iure F., Boriani S. Aneurysmal bone cyst of the mobile spine: the therapeutic role of embolization. Eur Spine J 2013; 22: 533-41.
19. Chang C.Y., Kattapuram S.V., Huang A.J., Simeone F.J., Torriani M., Bredella M.A. Treatment of aneurysmal bone cysts by percutaneous CT-guided injection of calcitonin and steroid. Skeletal Radiol 2016.

Контент доступен под лицензией Creative Commons Attribution 4.0 License.
а) Определения:
• Экспансивно растущее доброкачественное новообразование, состоящее из тонкостенных заполненных кровью полостей
б) Визуализация:
1. Общие характеристики:
• Наиболее значимый диагностический признак:
о Множественные уровни жидкости в толще экспансивного объемного образования
• Локализация:
о 10-30% аневризмальных костных кист локализуются в позвоночнике и крестце:
- Исходят из дуги позвонка
- В 75-90% случаев распространяются в тело позвонка
• Морфология:
о Истинного увеличения объема кости не происходит
о Картина экспансивного роста отражает периостальное новообразование костной ткани вокруг растущей опухоли
2. Рентгенологические данные аневризмальной костной кисты позвоночника:
• Рентгенография:
о Шаровидное экспансивное ремоделирование костной ткани:
- Опухоль располагается в дуге позвонка и распространяется в тело позвонка
о Истончение кортикальных пластинок
о Нередко можно видеть локальное разрушение кортикального слоя
о Симптом отсутствующего корня дуги: увеличение объема корня дуги приводит к исчезновению его контуров на рентгенограмме в прямой проекции
о Редко: коллапс тела позвонка (vertebra plana)
о Редко: распространение опухоли более, чем на первом уровне
о Редко: поражение смежных ребер
4. МРТ аневризмальной костной кисты позвоночника:
• Дольчатое объемное образование дуги позвонка ± распространение в тело позвонка
• Хорошо заметная зона низкой интенсивности сигнала вокруг образования:
о Представляет собой надкостницу и/или псевдокапсулу образования
• Перитуморозный отек:
о Высокая интенсивность сигнала Т2- и STIR-режимах, распространяющаяся за пределы опухоли
о Контрастирование гадолинием
• Кистозные полости различных размеров в толще образования:
о Содержат уровни жидкости, образующиеся вследствие оседания компонентов крови
о Вариабельная интенсивность сигнала
о Кисты отделены друг от друга перегородками различной толщины
о Контрастирование гадолинием по периферии образования и перегородок между кистами
• Образование может характеризоваться частично или полностью солидным строением (солидная АКК):
о Диффузное контрастирование гадолинием солидных порций опухоли
5. Ангиография:
• Стандартная ангиография:
о Высоковаскуляризированная опухоль
о Сосуды наиболее выражены по периферии образования, как бы окутывают собой опухоль
6. Радиоизотопные методы исследования:
• Костная сцинтиграфия:
о Положительный результат трехфазовой костной сцинтиграфии:
- Может отмечаться периферическое накопление изотопа вокруг центральной холодной зоны (симптом пончика)
7. Рекомендации по визуализации:
• КТ наиболее информативна в отношении диагностики АКК, которые характеризуются достаточно специфической лучевой картиной
• Также КТ эффективна в отношении дифференциальной диагностики АКК с телеангиоэктатической остеогенной саркомой:
о Узкая переходная зона при АКК
о Отсутствие инфильтрации опухолью окружающих мягких тканей
• МРТ позволяет оценить эпидуральное распространение опухоли, степень компрессии спинного мозга
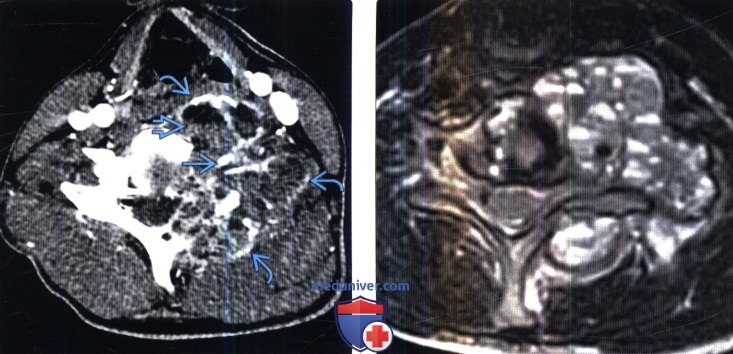
(Слева) Аксиальный КТ-срез с КУ: экспансивное объемное образование, исходящее из суставной колонны С5 и содержащее множественные уровни жидкости. Контрастное усиление по периферии образования сложно отличить от реактивных изменений костей. Обратите внимание на смещенную, но сохранную позвоночную артерию.
(Справа) Аксиальный срез, Т2-ВИ, этот же пациент: классическая картина множественных уровней жидкости в небольших кистозных полостях, отделенных друг от друга тонкими перегородками.
в) Дифференциальная диагностика аневризмальной костной кисты позвоночника:
1. Остеобластома:
• Та же возрастная категория
• Экспансивное объемное образование дуги позвонка
• Наличие костного матрикса, видимого на КТ и рентгенограммах
• Может сосуществовать с АКК
2. Телеангиоэктатическая остеогенная саркома (ОГС):
• Пациенты того же возраста или старше
• Поражение тела позвонка и/или дуги позвонка
• Также характеризуется наличием уровней жидкости
• Более выраженная деструкция костной ткани
• Более широкая переходная зона
• Инфильтрация окружающих мягких тканей
4. Гигантоклеточная опухоль (ГКО):
• Пациенты несколько более старшего возраста, чем пациенты с АКК
• Чаще исходят из тел позвонков, а не из дужек
• Экспансивноелитическоеобразование±мягкотканный компонент
• Могут сосуществовать с АКК
5. Плазмацитома:
• Пациенты старшего возраста, обычно>40 лет
• Поражениетела позвонка, дуга позвонка обычно остается интактной
• Может отмечаться увеличение размеров тела позвонка
6. Киста Тарлова:
• Периневральная киста, локализующаяся в крестце
• Исходит из межпозвонкового отверстия или спинномозгового канала
• Приводит к ремоделированию костной ткани
• Контрастное усиление отсутствует
• Интенсивность сигнала, соответствующая жидкости, во всех режимах исследования
7. Простая костная киста (ПКК):
• Локализуется в периферических костях скелета, является еще одним из вариантов кистозных объемных образований
• Могут наблюдаться уровни жидкости
• Позвоночной локализации не бывает
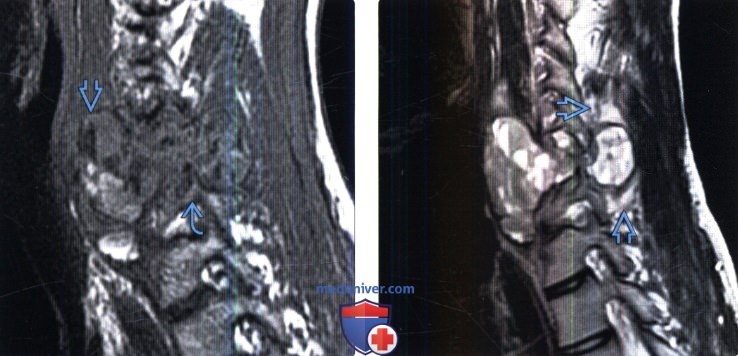
(Слева) Сагиттальный срез, Т1-ВИ: аневризмальная костная киста, заполняющая межпозвонковое отверстие. Визуализируются уровни жидкости, хотя и не так явно, как в Т2-режиме.
(Справа) Сагиттальный срез, Т2-ВИ, этот же пациент: хорошо видны уровни жидкости в полостях АКК. Образование исходит из задних элементов позвонка, что является важным диагностическим признаком. Видны признаки незначительно выраженного перитуморозного отека. Перитуморозный отек достаточно часто встречается при доброкачественных опухолях и не должен интерпретироваться как однозначный признак злокачественного процесса.
г) Патология:
1. Общие характеристики:
• Этиология:
о В настоящее время АКК считаются истинными опухолями, поскольку цитогенетические аномалии обнаруживаются при них более чем в 50% случаев:
- Ранее считалось, что они возникают вследствие травмы или локального нарушения кровообращения
о Выделяются первичные и вторичные АКК:
- Первичная АКК является изолированным новообразованием кости
- Вторичные АКК встречаются при других опухолях:
Наиболее часто - при гигантоклеточной опухоли или остеобластоме
2. Макроскопические и хирургические особенности:
• Губчатое образование красного цвета
• Множество заполненных кровью полостей
3. Микроскопия:
• Типичные:
о Превалирует кистозный компонент:
- Кавернозные заполненные кровью кисты различных размеров
- Внутренняя выстилка состоит из фибробластов, гигантских клеток, гистиоцитов, гемосидерина
о Солидные компоненты:
- Перегородки, отделяющие собой заполненные кровью пространства
- Скудная строма, образованная фиброзной тканью, костной тканью и гигантскими клетками
• Солидный вариант АКК является редким вариантом опухоли:
о 5-8% всех АКК
о Превалирует солидный компонент
о Преимущественная локализация в позвоночнике
4. Генетика:
• Транслокация t(16;17)(q22;p13)
• Приводит к слиянию промоторной области гена кадерина остеобластов 11 (CDH11) в хромосоме 16q22 с геном убиквитин-специфической протеазы USP6 в хромосоме 17p13:
о Механизм подмены промотора
о Усиление транскрипции USP6
о В усилении экспрессии генов скорее всего участвуют незрелые клетки остеобластного ростка
д) Клинические особенности:
1. Клиническая картина аневризмальной костной кисты позвоночника:
• Наиболее распространенные симптомы/признаки:
о Боль в спине, наиболее выраженная в ночные часы
о Другие симптомы/признаки:
- Сколиоз
- Неврологическая симптоматика и клиника компрессии корешков и/или спинного мозга
- Патологический перелом
• Особенности клинической картины:
о Пациент молодого возраста с медленно прогрессирующим болевым синдромом в спине
2. Демография:
• Возраст:
о 80% случаев диагностируются в возрасте младше 20 лет
• Пол:
о Несколько чаще заболевание регистрируется у женщин
• Эпидемиология:
о АКК составляют 1-2% всех первичных опухолей костной системы:
- Описаны семейные случаи заболевания
о Частота в популяции составляет 0,15 случая на 1 млн. населения
3. Течение заболевания и прогноз:
• Отдаленные исходы АКК в отсутствие лечения могут быть различными:
о Первоначально растущие АКК впоследствии могут стабилизироваться
о Злокачественной трансформации АКК не бывает
• Частота рецидивов составляет 20-30% (при неполной резекции это число выше)
4. Лечение аневризмальной костной кисты позвоночника:
• Эмболизация:
о В некоторых случаях является радикальным методом лечения
о Может также использоваться как подготовка к оперативному лечению
• Хирургическая резекция или кюретаж
• Может быть показана инструментальная стабилизация позвоночника
• Лучевая терапия может индуцировать развитие саркомы
е) Диагностическая памятка:
1. Следует учесть:
• Симптом отсутствующего корня дуги на рентгенограмме может встречаться при таких заболеваниях, как АКК, остеобластома, литическая остеогенная саркома, метастатические опухоли, травмы, врожденные аномалии
2. Советы по интерпретации изображений:
• Оценка состояния корней дуг на рентгенограммах в прямой проекции должна быть частью интерпретации результатов обследования каждого пациента с патологией позвоночника
ж) Список использованной литературы:
1. Oliveira AM et al: USP6-induced neoplasms: the biologic spectrum of aneurysmal bone cyst and nodular fasciitis. Hum Pathol. 45(1): 1-11,2014
2. Amendola Let al: Aneurysmal bone cyst of the mobile spine: the therapeutic role of embolization. Eur Spine J. 22(3):533-41,2013
3. Zileli M et al: Aneurysmal bone cysts of the spine. Eur Spine J. 22(3):593-601, 2013
4. Oliveira AM et al: The TRE1 7/USP6 oncogene: a riddle wrapped in a mystery inside an enigma. Front Biosci (Schol Ed). 4:321 -34, 201 2
5. Ye Yet al: TRE17/USP6 oncogene translocated in aneurysmal bone cyst induces matrix metalloproteinase production via activation of NF-kappa B. Oncogene. 29(25):361 9-29, 2010
6. Brastianos Pet al: Aneurysmal bone cysts of the sacrum: a report of ten cases and review of the literature. Iowa Orthop J. 29:74-8, 2009
7. Mankin HJ et al: Aneurysmal bone cyst: a review of 1 50 patients. J Clin Oncol. 23(27):6756-62, 2005
8. Garneti N et al: Cervical spondyloptosis caused by an aneurysmal bone cyst: a case report. Spine. 28(4):E68-70, 2003
9. Lomasney LM et al: Fibrous dysplasia complicated by aneurysmal bone cyst formation affecting multiple cervical vertebrae. Skeletal Radiol. 32(9):533-6, 2003
10. Pogoda P et al: Aneurysmal bone cysts of the sacrum. Clinical report and review of the literature. Arch Orthop Trauma Surg. 1 23(5):247-51, 2003
11. Boriani S et al: Aneurysmal bone cyst of the mobile spine: report on 41 cases. Spine. 26(1):27-35, 2001
Редактор: Искандер Милевски. Дата публикации: 24.8.2019

Рубрика: Медицина
Дата публикации: 22.01.2014 2014-01-22
Статья просмотрена: 1703 раза
Ключевые слова: Аневризматическая костная киста, образования костей, диагностика, рентгенография, магнитно-резонансная томография.
Аневризматическая киста кости (АКК) является редким опухолеподобным заболеванием кости неизвестной этиологии. Термин аневризматической костной кисты был введен Йоффе и Лихтенштейном в 1950 году, хотя само заболевание уже было описано различными авторами с применением различных названий. Согласно ВОЗ АКК определяется как остеолитическое повреждение, состоящее из пространств, заполненных кровью, отделенных перегородкой из соединительной ткани, содержащей костные трабекулы или остеоид [1]. Первичный вид АКК необходимо дифференцировать от вторичной формы — последняя развивается на фоне патологии кости. Приблизительно одна треть всех анеризматических костных кист развивается на фоне гигантоклеточной опухоли, остеобластомы или хондробластомы [2,3]. Любая часть скелета может быть поражена, но чаще метафизы длинных трубчатых костей (в 50 % случаев) и задние элементы позвонков (12–30 %) [4,5]. Ежегодно частота выявления составляет 0.14 на 10 5 людей, с соотношением муж/жен — 1:1.04, чаще во второй декаде жизни. Основные клинические проявления — боль и локальная припухлость [7]. Лучевая семиотика АКК описана в многочисленных работах [5, 7, 8, 9, 10]. Типичные рентгенологические признаки включают эксцентрическое литическое, поражение, с перегородками, с четкими, иногда склеротическими контурами. АКК может разрушать кость и распространяться в окружающие мягкие ткани [11]. Компьютерная томография лучше оценивает границы и распространенность АКК и иногда показывает уровни жидкость-жидкость [12, 13]. Магнитно-резонансная томография (МРТ) обычно показывает полость кисты с внутренними перегородками и стенками, усиливающимися при контрастировании. На МРТ также могут присутствовать уровни жидкости-жидкости, а также перифокальный отек в области повреждения [14].
На практике диагностика АКК может быть трудной. Дифференциальный диагноз включает гигантоклеточную опухоль, фиброзную дисплазию, простую костную кисту, оссифицирующую гематому, хондрому, хондромиксоидную фиброму, энхондрому, гемофильную псевдоопухоль и метастазы. АКК не является неопластическим повреждением и очень важно дифференцировать эту нозологию от злокачественных повреждений кости. Сравнительных данных об информативности лучевых методов в диагностике АКК мало. Поэтому целью этого исследования было определение информативности традиционной рентгенографии и МРТ в диагностике АКК.
Материалы и методы
Рентгенография и МРТ была проведена 24 больным с АКК (13 мужчин, 11 женщин). Средний возраст пациентов был 27.6 лет (диапазон 3–62 лет). В контрольную группу включили 10 больных с фиброзной дисплазией (n=3), солитарной костной кистой (2), фибромой (2), фибромиксомой (1), энхондромой (1), фиброзной гистицитомой (1).
МРТ было проведено на аппарате Magnеtom Open (Siemens, Германия), напряженностью магнитного поля 0.25 T, толщиной срезов 5 мм.
На снимках оценивали локализацию, размеры, структуру, контуры АКК и ее соотношение с окружающими тканями. Чувствительность и специфичность рентгенографии и МРТ в диагностике АКК определялась для каждого метода в отдельности и в совокупности.
Все случаи были гистологически подтверждены.
Средний возраст пациентов с АКК составил 24.0 года. У 3 пациентов наблюдался патологический перелом. АКК располагались в бедренной кости (8), плечевой кости (6), большеберцовой кости (4), в костях таза (4) и в малоберцовой кости (2). У 18 больных АКК располагалась в метафизе и у 2 пациентов в диафизе, центрально в кости у 15 и эксцентрично в 5 случаях. Чувствительность традиционной рентгенографии для диагностики АКК составила 76.4 %, специфичность 55.0 %. Чувствительность МРТ для АКК была 77.8 %, специфичность 66.7 %. Сочетание рентгенографии и МРТ улучшило чувствительность до 82.6 %, специфичность до 70 %. Положительная прогностическая значимость была 77.1 % для рентгенографии и 83.6 % для МРТ. Комбинированное использование обоих методов визуализации повысило положительную прогностическую значимость до 85.8 %. Характерными рентгенологическими признаками АКК были ограниченный дефект просветления (94.4 %), изменения кортикального слоя (77.8 %),.утолщение кости (76.4 %), перегородки (72.2 %) и фестончатость контуров (71.5 %).Характерными МРТ признаками локальное поражение с утолщением кости (95.1 %), изменения кортикального слоя (88.2 %), перегородки (82.6 %), фестончатость контуров (72.2 %). Характерный сигнал на МРТ был гипоинтенсивный на Т1ВИ (78.5 %) и гиперинтенсивный сигнал в Т2 (88.2 %). У 8 (30.0 %) отмечали распространение кисты в мягкие ткани.
Дифференциальный диагноз литических образований кости включает солитарную костную кисту, АКК, гигантоклеточную опухоль, энхондрому, телангиэктатическую остеоаркому, гемофилическую псевдоопухоль, метастазы и плазмацитому. Поскольку АКК быстро растет и не метастазирует, важно дифференцировать ее от других злокачественных опухолей. Применение МРТ для дифференциальной диагностики опухолей опорно-двигательной системы особо подчёркивается в литературе [5, 19, 20, 21]. Ранее опубликовано много работ о типичных рентгенографических и МРТ признаках АКК, но статистических данных о диагностической значимости различных радиологических методов в литературе мало, хотя эти параметры имеют важное значение для правильного диагноза и алгоритма исследования. В радиологии опорно-двигательной системы широко применяется сочетание рентгенографии и МРТ. Перед операцией при АКК МРТ проводится, как правило, у всех больных.Из наших результатов видно, что рентгенография и МРТ информативны в диагностике АКК, с точки зрения чувствительности, специфичности, прогностической значимости. При комбинированном использовании обоих методов эти показатели значительно улучшаются. Оба метода визуализации имеют одинаковую чувствительность, с немного более высокой специфичностью МРТ. Тем не менее, даже комбинированное использование обоих методов улучшало положительную прогностическую значимость только до 85.8 %; поэтому гистология в сочетании с радиологическими и клиническими данными остается диагностическим золотым стандартом. Диагноз АКК более вероятен при наличие фестончатых контуров, перегородок, склеротического ободка, утолщения кости и периостита. Среди этих признаков наличие перегородок и фестончатость были наиболее важными в диагностике АКК. Индивидуальная значимость признаков АКК остается неясной (22). Все другие признаки, такие как уровни жидкость-жидкость или состояние кортикальной кости неспецифичны и встречаются при других патологиях. Например, уровни жидкость-жидкость могут встречаться при гигантоклеточной опухоли, телангиэктатической остеосаркоме и хондробластоме [23, 24. 25]. Сигнальные характеристики АКК в Т1ВИ и Т2ВИ изображениях также не являются специфичными. Одним из важных признаков АКК, который не обнаруживаются при рентгенографии, это распространение кисты в мягкие ткани и перифокальный отек мягких тканей. Эти изменения были выявлены у трети наших больных с АКК. Эти данные не следует считать признаком злокачественности при АКК, вероятнее всего это следствие быстрого роста. Мягкотканный компонент АКК также лучше обнаруживается при МРТ, но это не улучшает точность диагностики. Тем не менее, точное знание о распространении в мягкие ткани важно для планирования объема операции. Основным недостатком МРТ является отсутствие сигнала кортикальной кости и кальцинатов. Способность визуализировать кальцинаты дает преимущество рентгенографии в дифференциальной диагностике ААК с некоторыми опухолями, например энхондромой.
1. Комбинированное применение рентгенографии и магнитно-резонансной томографии при аневризматической костной кисте улучшают чувствительность, специфичность и прогностическую значимость методов.
2. Магнитно-резонансная томография дает важную дополнительную информацию о распространении аневризматической костной кисты и изменениях в окружающих мягких тканях.
1. Веснин А. Г., Семенов И. И. Атлас лучевой диагностики опухолей опорно-двигательного аппарата: Часть 1: Опухоли скелета. СПб: Невский Диалект 2002; 7–9.
2. Кочергина Н. В. Лучевая диагностика опухолей и опухолеподобных образований костей и мягких тканей 2005; 11–12.
3. Семизоров А. Н., Шахов Б. Е. Рентгенодиагностика заболеваний костей и суставов 2002; 88–96.
4. Amiraslanov A. T., Gazıyev A. Y. Bone tumors. Baku: Tabıb, Ensclopedia of Azerbaijan 1997; 6–15.
5. Berger F. H., Vestraete K. L., Gooding C. A., Lang P. MR imaging of musculoskeletal neoplasm. MRI Clinics 2000; 8: 929–951.
6. Berger FH, Verstraete KL, Gooding CA, Lang P [2000] MR imaging of musculoskeletal neoplasm. Magn Reson Imaging Clin N Am 8:929–951
7. Davies A. M., Sundaram M., James S. L. J. [Eds.]. Imaging of Bone tumors and a Tumor-Like Lesions 2009; 2–5.
8. Dalinka MK, Zlatkin MB, Chao P, Kricun ME, Kressel HY [1990] The use of magnetic resonance imaging in the evaluation of bone and soft-tissue tumors. Radiol Clin North Am 28:461–470
9. Enneking W. F. Musculoskeletal tumor surgery. New York: Churchill Livingstone 1983.
10. Helmes C. A. Fundamentals of skeletal radiology. Second Edition WB Saunders Comp Philadelphia 2008; 4–9.
11. Hudson TM (1984) Fluid levels in aneurysmal bone cysts: a CT feature. Am J Roentgenol 142:1001–1004
12. Kahmann R, Gold RH, Eckhardt TT, Mirra TM [1998] Case report 337. Skeletal Radiol 14:301–304
13. Kaplan PA, Murphey M, Greenway G, Resnick D, Sartoris DJ, Harms S [1987] Fluid–fluid levels in giant cell tumors of bone: report of two cases. J Comput Tomogr 11:151–155
14. Landis J, Koch GG (1977) The mea- surement of observer agreement for categorical data. Biometrics 33:159–174
15. Ma LD (1999) Magnetic resonance imaging of musculoskeletal tumor: skeletal and soft tissue masses. Curr Probl Diagn Radiol 28:29–62
16. Munk PL, Helms CA, Holt G, Johnston J, Steinbach L, Neumann C (1989) MR imaging of aneurysmal bone cysts. Am J Roentgenol 153:99–101
17. Mahnken A. H., Wildberger J. E., Gehbauer G. et al. Multidetector CT of the spine with MR imaging and radiography. AJR 2002; 216: 23–25.
18. Resnick D., Greenway G. D. Tumors and tumor-like lesions of bone. Resnick D., editor. Bone and Joing imaging. 2nd edn. Philadelphia, PA: W. B. Saur 2001; 14–18.
19. Revel MP, Vanel D, Sigal R, Luboinski B, Michel G, Legrand I, Masselot J (1992) Aneurysmal bone cyst of the jaws: CT and MR findings. J Comput Assist Tomogr 16:84–86
20. Schulte M, Sarkar MR, Baer A von, Schultheiss M, Suger G, Hartwig E (2000) Die Therapie der aneurysma-tischen Knochenzyste. Unfallchirurg 103:115–121
21. Smith PJ, Hadgu A (1992) Sensitivity and specificity for correlated observations. Stat Med 11:1503–1509
22. Unni K. K., Dahlin D. C. Dahlin’s bone tumors: general aspects and data on 11,087 cases. Philadelphia: Lippincott—Raven 2007; 19–21.
23. Ustin E. E. Musculoskeletal Radiology. İzmir 2003; 257–259.
24. Urhahn R, Gunther RW (1991) Fast personal computer based retrieval system for a high-volume database of a radiology information system. Br J Radiol 64:461–462
25. Wörtler K, Blasius S, Hillmann A, Marx C, Brinkschmidt C, Heindel W (2000) MR-Morphologie der primären aneurysmatischen Knochenzyste: retrospektive Analyse von 38 Fällen. Rofo Fortschr Geb Rontgenstr Neuen Bildgeb Verfahr 172:591–596
Читайте также:


