Антибиотики при анализах скрывают инфекции
Далеко не всякая инфекция проявляет себя — многие бактерии и вирусы могут годами жить в нашем организме, не вызывая никаких подозрений. Однако последствия скрытых инфекций бывают очень серьезными. В этой статье мы расскажем о том, как найти и определить возбудителя заболевания и какими бывают анализы на скрытые инфекции.
В основном к скрытым инфекциям относятся заболевания, передающиеся половым путем. Это болезни с продолжительным инкубационным периодом. Они могут никак не проявляться на протяжении нескольких месяцев и даже лет. Таких инфекций более 30. К самым распространенным относятся сифилис, герпес, гонорея, а также менее опасные уреаплазмоз, вирус папилломы человека и хламидиоз. Однако и они могут создать значительные проблемы, особенно при планировании беременности.
Протекая бессимптомно, скрытые инфекции вызывают воспаление и легко переходят в хроническую форму. Последствиями скрытых инфекций, передающихся половым путем, могут быть частые воспалительные заболевания мочеполовой сферы, сложности с зачатием, у мужчин — проблемы с потенцией, у женщин — с менструальным циклом и вынашиванием детей.
Чаще всего скрытые инфекции обнаруживаются практически случайно — во время исследований, которые проводятся по совершенно иному поводу, например, во время выяснения причин бесплодия. Еще хуже, если скрытые инфекции у женщин диагностируются во время планового обследования после наступления беременности — многие из них оказывают негативное воздействие на плод, которое особенно выражено в первые недели беременности.
Именно поэтому сдавать анализы на скрытые инфекции нужно регулярно — если диагностировать их вскоре после заражения, лечение будет более простым и быстрым, они не успеют нанести существенного вреда здоровью. Рекомендуется сдавать анализы на скрытые инфекции через несколько недель после предполагаемого заражения (после незащищенного полового акта), а также перед планированием беременности — причем в этом случае сдать анализы нужно обоим партнерам. Врачи советуют проходить плановое обследование хотя бы раз в год. Анализы на скрытые инфекции доступны и стоят недорого, но при этом они могут помочь вам сохранить здоровье и средства.
Существует несколько методов лабораторной диагностики скрытых инфекций. Все они позволяют обнаружить возбудителя болезни на ранних стадиях, еще до появления первых симптомов заболевания. Некоторые анализы могут также показать стадию болезни, был ли человек заражен определенной инфекцией в прошлом, а также более или менее точно указать время заражения.
Микроскопический анализ. Биоматериалом обычно является мазок — клетки эпителия, которые берут из уретры или цервикального канала при помощи специальной мягкой щеточки, напоминающей щеточку от туши для ресниц. Для того чтобы результат был точным, перед забором материала нельзя пользоваться тампонами, вагинальными свечами и гелями, антибактериальным мылом, желательно также отказаться от половых контактов. Биоматериал из уретры берут до мочеиспускания. Полученный биоматериал переносят на предметное стекло и окрашивают специальными красителями (анилиновые красители, окраска по Граму, окраска по Романовскому), которые позволяют отчетливо увидеть определенных возбудителей заболеваний. Микроскопическое исследование также позволяет заметить косвенные признаки наличия воспалительной реакции — например, повышенное содержание лейкоцитов или фибрина. Такие возбудители, как трихомонады, гонококки, гарднереллы и грибки, отлично видны при микроскопическом исследовании, особенно во время острой стадии заболевания. Но вот при хроническом течении трихомониаза и гонореи точность этого метода не превышает 40%, что довольно небольшой показатель.
Бактериологический посев на микрофлору и чувствительность к антибиотикам. Для этого анализа также используется мазок. Полученный биоматериал переносят на питательную среду. В течение нескольких дней бактерии, полученные вместе с биоматериалом, размножаются в ней, а затем специалист рассматривает их в микроскоп и идентифицирует. У метода бактериологического посева есть один существенный плюс. При этом исследовании возможно не только выявить возбудителя болезни, но и экспериментальным путем выяснить, к какому типу антибиотиков он наиболее чувствителен. Это позволяет врачу сразу подобрать самые действенные препараты, которые однозначно сработают.
Иммуноферментный анализ (ИФА). Методом ИФА исследуют сыворотку крови, взятой утром натощак, или мазок из уретры или цервикального канала. Метод ИФА показывает не самих возбудителей, а антитела к ним. Антитела вырабатываются нашей иммунной системой при столкновении с инфекцией. Эти белки специфичны, то есть для каждой отдельной инфекции защитная система вырабатывает определенный, характерный только для нее белок. ИФА эффективен и точен при выявлении тех инфекций, к которым формируются антитела — уреаплазмам, микоплазмам, хламидиям, различным паразитам и вирусам. Точность метода доходит до 90% [1] .
Реакция иммунофлюоресценции (РИФ). Этим методом чаще всего исследуют мазок. Суть его заключается в окраске биоматериала специальными флуоресцентными антителами. Они соединяются с определенными возбудителями болезни, и специалист может увидеть их при помощи люминесцентного микроскопа — в особом излучении они начинают светиться. Это очень эффективный метод диагностики уреаплазмоза, микоплазмоза, хламидиоза, трихомониаза и некоторых других инфекций, которые порой непросто выявить другими способами. Точность этого метода — около 80% [2] .
Полимерная цепная реакция (ПЦР). Этим методом можно исследовать любой биоматериал, но на практике чаще всего для анализа берут мазок или кровь. Сегодня этот метод считается одним из самых современных и точных. Суть этого способа диагностики скрытых инфекций заключается в многократном копировании фрагмента ДНК или РНК возбудителя. Когда копий будет достаточно много, специалист идентифицирует их и выяснит, какой именно вирус или бактерия присутствует в организме. Преимущество метода ПЦР в том, что для диагностики достаточно наличия всего одного фрагмента РНК или ДНК. На практике это означает, что метод ПЦР позволяет проводить диагностику на самых ранних стадиях заболевания, тогда, когда остальные методы в этом случае могут дать ложноотрицательный результат [3] . Этот способ особенно точен в отношении вирусов, уреаплазм, микоплазм, гарднерелл, грибковых инфекций.
Скорость получения результатов зависит от метода исследования.
Дольше всего придется ждать результатов бактериологического посева. Это исследование никак нельзя отнести к экспресс-методам — результаты можно будет получить самое раннее через неделю, а часто приходится ждать еще дольше.
Результаты анализов, проводимых методом ИФА, РИФ или ПЦР, обычно выдают уже через сутки или через 2 дня.
Если лаборатория перегружена, результаты выдадут позже. Чаще всего это бывает с небольшими лабораториями, у которых нет достаточного количества сотрудников и оборудования. Крупные же учреждения работают быстрее.
Результаты анализов расшифровывает врач, он же выписывает направление на дополнительные исследования, если результат вызывает сомнения. Иногда результаты анализов, проведенных разными способами, не совпадают друг с другом — один дает положительный результат, а другой — отрицательный. Пусть это вас не настораживает — причина подобного положения вещей не в слабости методов, а в их специфике. Например, если ПЦР показал наличие инфекции, а ИФА — нет, это значит, что болезнь давно перешла в хроническую стадию и иммунная система уже не реагирует на нее, так как ПЦР показывает наличие возбудителя как такового, а ИФА — лишь реакцию защиты организма.
Бывает и наоборот: ПЦР — отрицательный, а ИФА — положительный. Это достаточно характерно для пациентов, которые не так давно вылечились от заболевания. Бактерий или вирусов уже нет, но антитела, выработанные организмом, еще присутствуют в биоматериале.
Сдать анализы на скрытые инфекции можно в государственных или частных лабораториях. Первый вариант — бесплатный, однако он сопряжен с некоторыми неудобствами. Нужно записаться на прием к врачу, получить направление, отстоять очередь. Часы работы муниципальных медучреждений не всегда удобны.
Именно поэтому многие предпочитают выбрать более короткий путь и обращаются в коммерческие лаборатории и частные клиники. Сдать анализы там можно и без направления от врача, по собственной инициативе, в любое удобное время, без очередей. Многие лаборатории даже предлагают комплексные обследования, в которые входят анализы на все самые распространенные скрытые инфекции, а также пакеты диагностических услуг для женщин, мужчин и тех, кто планирует стать родителями. Это очень удобно: во-первых, такие обследования дешевле, во-вторых, вам не придется думать, какие именно анализы целесообразно сдавать.
Цена анализов на скрытые инфекции может значительно различаться в разных лабораториях. На стоимость влияет и расположение лаборатории (чем она ближе к центру, тем дороже), и ее оснащение, и, наконец, уровень обслуживания.
Стоимость ПЦР на скрытые инфекции зависит от типа возбудителя. В среднем стоимость исследования составляет приблизительно 200–600 рублей за анализ на одного возбудителя и около 1500–2000 рублей за комплексное обследование.
Микроскопическое исследование стоит примерно 250–400 рублей.
ИФА — метод весьма недорогой и доступный, такой анализ обойдется в сумму около 200–600 рублей.
Бактериологическое исследование с определением чувствительности к антибиотикам стоит около 1400–2000 рублей.
Исследование методом РИФ обойдется для пациента приблизительно в 250–800 рублей.
К стоимости анализа как такового нужно прибавить и стоимость забора биоматериала — в районе 150–250 рублей за забор крови и от 200 рублей — за забор мазка.
Все современные методы диагностики скрытых инфекций информативны, но для того чтобы получить полную картину, нужно сдать несколько анализов — только тогда, сопоставив их результаты, врач сможет установить, есть ли инфекция и как именно нужно ее лечить.
Антибактериальные средства при половых инфекциях должны использоваться всегда, поскольку именно эти лекарства помогают устранить вредоносные бактерии. Необходимо помнить, что не все венерические заболевания передаются только половым путем, но все они требуют немедленной терапии антибиотиками. Какие антибиотики при половых инфекциях применяются?
Опасность заболеваний, передающихся половым путем
Венерические болезни, как правило, передаются через интимную близость. Опасными считаются такие виды контакта, как:
Заболевания могут быть следующие:
- Вирусное заболевание слизистой оболочки интимных органов, которое характеризуется возникновением пузырьков, эрозий и язв.
- Хламидиоз.
- Гонорея (инфекционное заболевание, вызываемое грамотрицательным диплококком — гонококком).
- Бактериальный вагиноз (инфекционный процесс, который характеризуется снижением либо отсутствием иммуностимулирующих симбиотических бактериальных веществ).
- Сифилис (тяжелое заболевание, для которого характерно поражение кожи, слизистых оболочек и внутренних органов человека).
- СПИД.
- Воспалительные заболевания печени, как правило, вирусного происхождения.
- Трихомониаз (инвазионное заболевание органов мочеполовой системы человека).
- Мягкий шанкр (венерическая язва).
- Микоплазмоз (хроническое заболевание, которое вызывают паразитирующие в организме человека мелкие бактерии – микоплазмы).
Заразиться может любой человек. Чтобы заболеть, необязательно осуществлять сам факт интимного контакта. Такие заболевания, передающиеся половым путем, как герпес, способны передаваться через телесные прикосновения. На сегодняшний день примерно каждый седьмой житель планеты является носителем венерических инфекций. Позже мы ответим на вопрос: "Какие антибиотики при инфекции половых органов существуют?".

Особенно часто пострадавшими являются подростки и молодые люди от пятнадцати до двадцати четырех лет, поскольку эта часть населения наиболее активна и беспечна при выборе сексуального партнера.
Даже излечимые в современном мире болезни, которые передаются половым путем, считаются весьма опасными, если их вовремя не лечить. Например, не вылеченная вовремя гонорея создает сложности при зачатии, а также провоцирует фатальный исход беременности и бесплодие. У представителей сильной половины человечества запущенная гонорея является причиной воспаления предстательной железы и мочеиспускательного канала.
Гепатит Б и С провоцируют тяжелые заболевания печени, которые в большинстве случаев остаются у людей до конца жизни. Вирус папилломы является источником онкологических болезней. Возбудители заболеваний, передающихся половым путем, подавляют иммунитет, повышают вероятность заражения вирусом иммунодефицита человека.
По каким симптомам можно определить заболевание?
Все болезни разные, каждое имеет ряд определенных признаков. Получить точные сведения можно пройдя диагностику в лаборатории. Но есть несколько специфических признаков, которые имеются при любом заражении передающимся половым путем, например:
- обильные выделения из интимных органов;
- сильное раздражение и жжение в области гениталий и сфинктера;
- болевые ощущения при мочеиспускании, особенно в утренние часы;
- сыпь в области половых органов;
- повышенная температура тела;
- увеличение лимфоузлов;
- тянущая боль внизу живота.
При оральном инфицировании может возникнуть острый тонзиллит (проявляется заболевание на фоне сифилиса, микоплазмоза, а также молочницы) и стоматит (появляется при гонорее). Анальный контакт с зараженным партнером приводит к раздражению, жжению в прямой кишке, а также образованию экссудативной жидкости при освобождении кишечника.
Заболевания, передающиеся половым путем, всегда являлись постыдными недугами, из-за чего большинство людей стесняются вовремя посетить доктора и занимаются лечением самостоятельно. Имея осведомленность о тяжести болезни, любой человек, который дорожит своим здоровьем и благополучием близких, обязан при первых же симптомах половой инфекции обратиться к медицинскому специалисту, а именно к венерологу. Так какие антибиотики при половых инфекциях чаще всего используются? Рассмотрим самые популярные и эффективные препараты.

Антибиотики широкого спектра действия при половых инфекциях
Большинство источников, которые вызывают инфицирование половых органов имеют бактериальную этиологию, поэтому правильно, что их ликвидацию проводят противобактериальными препаратами. Одной из серьезных проблем антибиотикотерапии считается невосприимчивость возбудителей. Ученые изобретают все более новые виды антибактериальных средств, чтобы эффективно бороться с неприятными заболеваниями. В настоящее время существует около двухсот видов антибиотиков, каждый из которых имеет десятки препаратов-заменителей.
Первая линейка лекарств, которая используется продолжительное время для устранения половых заболеваний – антибиотики пенициллиновой группы. Знаменитый медикамент "Бициллин-5" очень давно применялся для ликвидации сифилиса.
Сегодня мало что поменялось, его высокое дозирование используют в профилактических целях после интимной близости с инфицированным партнером, а также для терапии вторичной формы сифилиса. Лечебные меры, как правило, проводятся в медицинских условиях. Подобная терапия должна продолжаться не меньше четырнадцати дней.
Цефалоспорины
Эти вещества представляют собой лекарственные средства огромного спектра воздействия, которые характеризуются повышенной непоколебимостью по отношению к штаммам патогенных микроорганизмов. Хороший антибиотик широкого действия при половой инфекции - "Цефтриаксон".
Это результативное средство при устранении гонококков и бледной трепонемы, являющейся причиной сифилиса. При обнаружении у больного антропонозной венерической инфекции, которая характеризуется гнойным воспалительным процессом слизистых оболочек, применяют одноратную инъекцию дозировкой 270 мг.
Макролиды
Препараты используются при заражении интимных органов, как запасные медикаменты, то есть в случае отсутствия эффекта от терапии предшествующими препаратами. А также тогда, когда на иные лекарственные средства у больного возникает аллергия. Самые известные антибиотики широко спектра при половых инфекциях - "Азитромицин", "Эритромицин".
Когда необходимо принимать "Метронидазол"?
Производные нитроимидазола – это антибактериальные препараты, которые применяют для ликвидации инвазионного заболевания органов мочеполовой системы человека. "Метронидазол" применяют в дозировке 500 мг два раза в день на протяжении семи дней.
Как правило, лучше, чтобы антибактериальное средство подбирал медицинский специалист, который имеет большой опыт в устранении подобных недугов. Помимо этого, необходимо помнить о вероятности побочных реакций, которые могут быть вызваны антибиотиками. "Метронидазол" - является сильным антибиотиком от половых инфекций.
Если это уколы, то нужна проба перед введением. Если параллельно пациент болеет еще чем-то, то препарат должен подбирать только лечащий доктор, поскольку только именно он может правильно подобрать необходимое лекарство.
Аминогликозиды также являются антибиотиками для лечения половых инфекций. Вещества отлично подходят для устранения антропонозной венерической инфекцией. Для лечения применяют такое антибактериальное средство, как "Спектиномицин".
Представителям мужской половины человечества препарат прописывают однократный прием в дозировке 200 мг (перорально), а женщинам - 400 мг (вагинально).
При каких половых болезнях применяется "Азитромицин"?
Хорошо используют этот антибиотик для лечения половых инфекций таких, как- гонорея и сифилис. Помимо этого, его положительный эффект доказан тогда, когда эти два недуга переплетаются с молочницей, что бывает довольно часто. Дозировка антибактериального средства для ликвидации сифилиса составляет 600 мг. Применять препарат необходимо каждый день в течение десяти суток, а при возникновении хламидиоза используют двойную дозу – один грамм, но уже один раз.
Больные, инфицированные гонореей, должны употреблять препарат четыре раза в сутки в дозировке 600 мг в течение четырнадцати дней, а при молочнице – не меньше десяти суток. Эти лекарства также используются при венерическом лимфогранулематозе.
Форма выпуска и фармакокинетика"Азитромицина"

Таблетки покрыты кишечнорастворимой оболочкой. Капсулы имеют двояковыпуклую округлую форму, гладкую поверхность, молочный оттенок. Действующим веществом антибиотика против половых инфекций выступает азитромицин, его концентрация в одной таблетке достигает 500 мг. Капсулы расфасованы в контурные ячейки по три штуки. В упаковке всего три таблетки.
После употребления лекарственного средства перорально, основной микроэлемент абсорбируется в кровь и распространяется в периферических тканях. Вещество частично перерабатывается клетками в почках с последующим выведением с уриной.
Стоимость препарата варьируется от 60 до 300 рублей.
"Тетрациклин"

Препарат используют в качестве этиотропного лечения различных инфекционных болезней, которое направлено на ликвидацию источника заболевания.
"Тетрациклин" выпускается в виде розовых округлых таблеток. Активным компонентом является тетрациклин, его концентрация в одной капсуле составляет 100 мг.
Таблетки распределены в блистере по двадцать штук. В упаковке всего один блистер. В аптечных пунктах "Тетрациклин" можно приобрести только с помощью рецепта доктора. Нельзя самостоятельно их использовать без назначения врача, поскольку это может привести к возникновению различных осложнений. Стоимость препарата варьируется от 27 до 90 рублей.
В каких дозировках принимают "Тетрациклин"?
При передающихся инфекциях половым путем, антибиотики применяют в дозировке 200 мг четыре раза в день. Длительность курса полностью зависит от того, на какой стадии находится болезнь: две недели превентивного лечения, затем двадцать пять дней поддерживающей терапии (например, при первичном сифилисе). Продолжительность терапии при повторном сифилисе - сорок дней, при молочнице курс лечения составляет от 7 до ч14 дней.

"Эритромицин"
Согласно инструкции по применению, препарат производится в следующих лекарственных формах:
- таблетки;
- мазь для наружного применения;
- лиофилизата для приготовления раствора для внутривенных инъекций.
В откликах о "Эритромицине" указано, что это антибактериальное средство часто используют в профилактических целях при инфекционных осложнениях.
По инструкции, препарат в форме таблеток необходимо принимать перорально (не разжевывать). Дневная дозировка лекарства для взрослых пациентов и подростков (старше четырнадцати лет) составляет от 1 до 2 г, разовая дозировка – от 0.25 до 0.5 г.
При необходимости дневную дозировку повышают до четырех грамм. Интервал между процедурами должен быть не меньше шести часов. Детям от четырех месяцев до 14 лет, в зависимости от массы тела, возраста и сложности воспалительного процесса прописывают по 0.05 г на один килограмм веса в день (два-три применения).
Малышам в первые три месяца жизни назначают от 0.02 до 0.04 г действующего вещества на один килограмм веса в сутки. При необходимости дневное дозирование повышают в два раза. При терапии дифтерии, лекарственное средство используют в дозировке 0.5 г в день. Фармакологическое дозирование при первичном сифилисе составляет от 30 до 40 г антибактериального средства на весь курс терапии. Продолжительность лечения составляет от семи до четырнадцати дней. Стоимость лекарства варьируется от 17 до 85 рублей.
"Офлоксацин"
Фторхинолоны — это новые антибиотики, которые используют для устранения гонореи в дозировке 400 мг (перорально). Самое распространенное лекарство с данным активным компонентом – "Офлоксацин".
Медикамент производится в форме таблеток для перорального приема. Препарат относится к терапевтической группе антибактериальных лекарственных средств производных фторхинолонов. Они используются в этиотропном лечении инфекционного патологического процесса, который вызван сенситивными к активному компоненту микроорганизмами.
Основной микроэлемент препарата подавляет штамм бактериальных клеток, который катализирует реакцию дезоксирибонуклеиновой кислоты. Отсутствие такого действия приводит к нестабильности бактерии с последующим устранением клетки. Лекарство оказывает бактерицидное действие. "Офлоксацин" относится к антибиотикам широкого спектра воздействия.
После употребления препарата внутрь, активный компонент мгновенно и полностью абсорбируется из кишечника в общий кровоток. Оно равномерно распространяется по всем тканям организма. Частично действующее вещество расщепляется в печени. Выводится компонент с уриной в неизмененном виде. Время полувыведения составляет от четырех до семи часов. Стоимость лекарства составляет 40-90 рублей.
- Рядом с метро Кропоткинская
- Работаем каждый день с 9:00 до 20:00
- Стоимость консультации 900 рублей
Вы здесь
Антибиотики при ЗППП
Антибиотики при ЗППП являются одной из основных групп лекарственных средств.
Большинство половых инфекций требуют этиотропной терапии.
После уничтожения возбудителя симптомы и нарушения функции репродуктивных органов регрессируют.
Поговорим о том, как, когда и сколько лечат ЗППП антибактериальными препаратами.

Универсальный антибиотик при ЗППП
Любой пациент венерологической клиники, равно как и любой врач-венеролог мечтают найти некий универсальный антибиотик, который помогал бы при всех половых инфекциях сразу.
Это было бы просто отлично: появились любые симптомы со стороны мочеполовых органов, выпил таблетку и снова готов к сексуальным подвигам!
А ещё лучше, если бы существовала универсальная таблетка от всех болезней.
И желательно, чтобы она ещё продлевала жизнь лет на 20-30.
Можно ещё пожелать, чтобы эта таблетка решала все жизненные проблемы, делала человека богатым, здоровым и красивым.
Жаль, что так бывает только в сказках.
Универсальный антибиотик от всех ЗППП – тоже нечто из области фантастики.
Такого антибиотика нет и быть не может, потому что:
1. Антибиотики убивают только бактерий.
Но многие ЗППП вызваны вирусами, грибками, простейшими.
2. Даже при бактериальных ЗППП одни микроорганизмы погибают от одних препаратов, другие – от других.
3. Даже если бактерия в большинстве случаев чувствительна к определенному антибиотику, всегда есть процент резистентных штаммов, которые не погибнут и продолжат спокойно размножаться, несмотря на проводимое лечение.
4. У одного человека в 50% случаев обнаруживаются 2 возбудителя, в 20% – три и более.
Излечив одну болезнь, можно ещё долго страдать от симптомов другой, ошибочно считая, что терапия оказалась неэффективной.
Таким образом, терапия подбирается только индивидуально.
Как минимум нужно установить всех возбудителей.
Как максимум – провести посев с определением чувствительности патогенов к разным антибактериальным препаратам.
Какие антибиотики при ЗППП используются?
Наиболее частыми бактериальными ЗППП являются:
Все они лечатся разными препаратами.
При хламидиозе назначают только те лекарства, которые работают внутри клеток.
Это следующие группы препаратов:
Первые две группы используются как основные.
Фторхинолоны применяются чаще в качестве препаратов резерва.
Они назначаются, когда макролиды и тетрациклины не работают, противопоказаны, либо на них есть аллергия.
Механизм действия основных средств для лечения хламидиоза основан на угнетении синтеза белка.
Эти препараты создают высокую концентрацию внутри клеток.
Она намного выше, чем в крови или межклеточном пространстве.
Такие лекарства предпочтительны, так как хламидия является внутриклеточным паразитом.
Сифилитическую инфекцию лечат пенициллинами.
Они эффективны практически в 100% случаев.
Резистентности у возбудителя к этой группе препаратов нет.

В основном назначают природные пенициллины.
Это натриевая, калиевая, новокаиновая, прокаиновая соль бензилпенициллина.
Реже применяются полусинтетические пенициллины.
Ещё реже – препараты других групп.
Поздний сифилис лечат минимум двумя разными антибиотиками.
Один из них относится к пенициллинам.
Другой является препаратом широкого спектра.
Это антибиотик чаще всего цефалоспориновой или тетрациклиновой группы.
Гонококковую инфекцию лечат цефалоспоринами.
Почти 100% гонококков имеют высокую чувствительность к цефтриаксону.
При неосложненных формах иногда используют цефиксим.
Дозировки и сроки приема антибиотиков при лечении ЗППП
Суточные дозы препаратов при хламидиозе:
- доксициклин – 200 мг.
- джозамицин – 1500 мг.
- левофлоксацин – 500 мг.
Лечение проводится не менее 10 дней.
Большинство используемых препаратов являются бактериостатическими.
Они не убивают бактерий, а блокируют их размножение и рост.
Поэтому нужен длительный срок, прежде чем все хламидии погибнут.
Курс терапии осложненного или хронического хламидиоза нередко значительно больше.
Он составляет минимум 2 недели, иногда достигая 1-2 месяцев.
Дозировки лекарств для лечения гонореи:
- цефиксим – 400 мг. внутрь
- цефтриаксон – 0,25 г. внутримышечно при неосложненной форме (урогенитальной, орофарингеальной, анальной), 1 грамм при осложненной форме или в случае поражения глаз

Цефиксим удобнее для пациента, так как он принимается в таблетках.
Но он дает несколько меньший процент излеченности.
Поэтому может применяться лишь при неосложненных формах гонореи.
Курс терапии гонококкового поражения глаз, уретры, влагалища, ануса, цервикса длится 1 день.
Нужен 1 укол или таблетка.
Но если гонорея осложненная или инфицирование произошло больше 2 месяцев назад, проводится курс терапии длительностью 2 недели и более.
Нередко лечение приходится проводить в условиях стационара.
Схемы лечения сифилиса весьма вариативны.
В основном используются такие суточные дозы:
- бензатин-бензилпенициллин – 2,4 млн единиц
- прокаин-пенициллин – 1,2 млн единиц
- новокаиновая соль пенициллина – 1,2 млн (за 2 укола)
- водорастворимая соль пенициллина – 4-6 млн (4-6 уколов по 1 млн ЕД)
Лечение может состоять всего из 3 уколов.
В иных случаях требуется три-четыре курса терапии в условиях стационара, каждый по 2-3 недели.
Схемы терапии сифилиса очень вариативны, так как они зависят от давности инфицирования и особенностей клинического течения заболевания.
Используют ли мази с антибиотиками для лечения ЗППП?
Существуют мази, содержащие антибиотики.
Самые распространенные: хлорамфеникол, тетрациклин, эритромицин, неомицин, гентамицин.
Они не могут быть использованы для лечения ЗППП.
По крайней мере, не применяются без системных препаратов.
Мази, свечи, гели, вагинальные таблетки и т.д. могут быть назначены лишь как дополнение к таблеткам и уколам, но не вместо них.
Потому что только местные формы не способны обеспечить выздоровление.
Они не проникают во все отделы урогенитальной системы.
Даже если в отдельных её участках бактерии будут уничтожены, это приведет лишь к временному уменьшению симптомов.
Когда нужны антибиотики в уколах или капельницах при ЗППП?
Парентеральное введение лекарств требуется в таких ситуациях:
- антибиотик, который должен быть использован, не выпускается в форма для перорального приема (обычно в ситуациях, когда он разрушается в желудочно-кишечном тракте или не способен всасываться из кишечника в кровь)
- неотложные состояния, когда нужно, чтобы препарат подействовал быстро (например, септические осложнения)
- когда человек находится без сознания, либо не способен глотать таблетки по причине заболеваний
- при сильной лихорадке, после операции или других состояниях, при которых нарушено всасывание любых веществ из желудочно-кишечного тракта
На практике хламидиоз, уреаплазмоз, микоплазмоз, гарднереллез лечатся таблетками.
При гонорее, сифилисе в основном используются уколы.
Парентеральное введение необходимо при гонорее даже в случае легкой неосложненной формы инфекции.
Потому что цефтриаксон не выпускается в таблетках.
Но он является самым эффективным препаратом для уничтожения гонококков.
Реже используется цефиксим – он дает около 93% излеченности.
Для одного отдельно взятого пациента это достаточно высокая вероятность.
Но с точки зрения врача-венеролога это значит, что если за неделю он примет 15 пациентов с гонореей, то один из них не вылечится и вернется к нему с претензиями.
Поэтому доктора предпочитают назначать цефтриаксон – он работает почти всегда.
Осложненные формы гонококковой инфекции лечатся в стационаре.
Используются только внутримышечные, внутривенные уколы или капельницы.

При сифилисе предпочтение всегда отдают натуральным пенициллинам.
Они существуют только в уколах, потому что не всасываются в кровь из кишечника.
Реже применяют препараты резерва.
Некоторые из них могут применяться в таблетированной форме.
Что делать при аллергии на антибиотики?
Нет в мире человека, у которого аллергия развивается на все без исключения антибиотики.
Поэтому в таких ситуациях один препарат просто заменяют другим.
По возможности стараются брать лекарственное средство другой фармакологической группы.
Потому что на похожие по химической структуре антибиотики часто наблюдаются перекрестные аллергические реакции.
Наиболее часто возникает аллергия на пенициллины.
При её появлении используют цефалоспорины.
Но у 10% тех, кто страдает от аллергии к препаратам пенициллиновой группы, цефалоспорины тоже дают аллергические реакции.
Тогда в ход идут другие варианты: макролиды, тетрациклины, есть речь идет о сифилисе.
Для лечения хламидиоза, если аллергия возникает на макролиды, можно заменить их тетрациклинами.
Если на обе группы развиваются реакции, применяются фторхинолоны.
Чувствительность у ЗППП к антибиотикам
Для повышения эффективности лечения мужчинам и женщинам с хроническими формами инфекций нередко проводят посев.
По результатам исследования врач не только выясняет, чем болен пациент, но и получат антибиотикограмму.
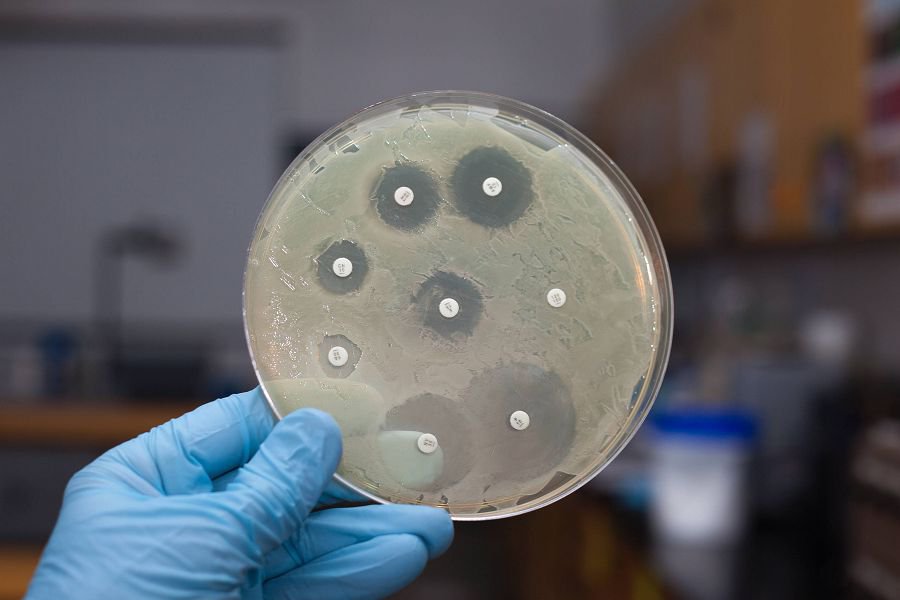
Это таблица, в который указана чувствительность выделенного возбудителя к разным антибиотикам.
Обозначения могут быть числовыми.
Тогда указывается минимальная ингибирующая концентрация.
В иных случаях в таблице присутствуют лишь буквы S, I, R.
Они означают соответственно, что возбудитель к антибиотику обладает высокой, низкой чувствительностью, или полностью резистентный.
Очевидно, что препараты из группы R использовать нет смысла.
Потому что к этим лекарствам обитающая в организме пациента бактерия не имеет чувствительности.
Используются препараты, к которым восприимчивость возбудителя максимальная.
С высокой вероятностью такое лечение окажется эффективным и приведет к этиологическому выздоровлению.
Антибиотики для превентивного лечения ЗППП
Превентивным называют лечение, которое проводится по эпидемиологическим показаниям.
Его выполняют при неустановленном диагнозе, чтобы избежать развития венерического заболевания в случае предполагаемого инфицирования.
Чаще всего это делают после незащищенного полового акта с носителем инфекции.
Превентивное лечение проводят при сифилисе и гонорее.
Против сифилитической инфекции вводят 2 раза с перерывом в неделю бензатин-бензилпенициллин в дозе 2,4 млн единиц.
Эффективность этой схемы близка к 100%.
Для предотвращения гонококковой инфекции вводят 0,25 г цефтриаксона.
Целесообразность превентивного лечения при возможном заражении других ЗППП не определена.
Стандартных схем не существует.
Некоторые венерологи назначают превентивную терапию, чтобы предотвратить хламидийную, уреаплазменную, микоплазменную, трихомонадную, кандидозную инфекции.
Схем и препараты используются разные, на усмотрение врача.
Обычно применяются те же средства, что используются для лечения, в стандартных дозах, но очень коротким курсом.
Какие ЗППП не лечат антибиотиками?
Антибиотиками не лечат заболевания, которые вызваны не бактериями.
К ним относятся:
- трихомониаз
- кандидоз
- вирусные инфекции (герпес, папилломавирус, контагиозный моллюск)
При трихомониазе препаратами выбора являются средства из группы нитроимидазолов.
Это антипротозойные средства.
Хотя они в основном используются для борьбы с простейшими или гельминтами, по некоторым классификациям относятся к антибиотикам.
Потому что эффективны также в отношении некоторых анаэробных бактерий.
Препараты, входящие в эту группу:
Для лечения кандидоза применяют антимикотики.
Это лекарственные средства, воздействующие на грибковые клетки.
Кандида является условно-патогенным микроорганизмом.
Поэтому лечение не обязательно проводить до полного уничтожения этого грибка.
Достаточно лишь избавиться от симптомов.
Для этого могут использоваться только местные лекарственные формы (крем, мазь, гель, вагинальные таблетки).
В основном назначают клотримазол или миконазол.
Если требуется системная терапия, применяют флуконазол или итраконазол.
Против большинства вирусных инфекций специфическое лечение не разработано.
Исключение составляет герпес.
Он лечится ациклическими нуклеозидами.
Назначения лекарств:
Эти препараты подавляют репликацию вируса.
Они используются в периоды обострений.
Если эти обострения стали слишком частые, противовирусные средства можно использовать постоянно.
Другие препараты для лечения ЗППП
Врачи-венерологи редко назначают пациенту только один препарат.
Даже если подобран правильный антибиотик, часто нужны дополнительные средства, которые:
- улучшат проникновение антибактериального препарата в ткани
- укрепят иммунитет
- помогут организму быстрее восстановиться
- уберут основные симптомы: зуд, боль, отек, покраснение
- нормализуют регенераторные процессы
В дополнение к антибиотику назначают ферменты, иммуномодуляторы, антисептики, противовоспалительные и антигистаминные препараты.
Препараты для профилактики ЗППП
Существуют препараты для экстренной профилактики ЗППП.
В основном с этой целью используют мирамистин или хлоргексидин.
Если обработать ими кожу и половые органы сразу после секса, можно несколько снизить риск инфицирования.
Но он не устраняется полностью.
Антисептики вводят в уретру, влагалище или прямую кишку.
Наилучший результат достигается, если обработка выполнена в течение первых 2 часов после секса.
Если прошло больше 5 часов, в процедуре нет смысла.
Потому что если возбудители попали в мочеполовые органы, они уже внедрились глубоко в ткани и не будут полностью уничтожены антисептиками.
Куда обратиться для лечения ЗППП?
При появлении признаков ЗППП обратитесь в нашу клинику.

Врач возьмет анализы, после чего подберет целенаправленное лечение.
Невозможно проводить терапию без этиологической диагностики.
Потому что многие инфекции проявляются одинаково, но лечатся совершенно по-разному.
В нашей клинике венеролог подберет для вас лечение, которое позволит быстро избавиться от венерической патологии.
По вашему желанию оно может быть проведено анонимно.
Для диагностики и лечения ЗППП обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Читайте также:


