Антибиотики при грибковой инфекции верхних дыхательных путей
В последние годы отмечается рост заболеваемости микозами. Это связано с широким, иногда бесконтрольным применением антибиотиков, которые, подавляя бактериальную флору, вызывают дисбактериоз с последующим развитием грибковой инфекции. Кроме того, различные грибы-сапрофиты, находящиеся в обычных условиях в верхних дыхательных путях, под влиянием неблагоприятных условий (ослабление организма, различные заболевания, травмы, операции, длительное применение кортикостероидов и т.п.) могут стать патогенными.
Диагностика грибкового заболевания довольно трудна. Это вызвано тем, что его симптоматика не всегда специфична. Часто грибковая патология развивается вторично на фоне уже существующего воспалительного процесса. В условиях стационарного пункта диагностика основывается на оценке объективной клинической картины. В специализированном стационаре исследования патологического отделяемого проводят под микроскопом, осуществляют посев материала с изучением видовой принадлежности гриба, применяя специальные среды, определяют биологическую активность гриба, ответные серологические реакции организма на антигенные особенности возбудителя, оценивают результаты кожных аллергических проб с грибковыми аллергенами.
При грибковых поражениях носа и его придаточных пазух возбудителями бывают грибы родов: аспергиллеза, пенициллиума, кандида. Верхнечелюстная пазуха поражается чаще, чем другие пазухи. Диагностика в клинике основывается на тщательном сборе анамнеза, жалобах больного, данных прямой риноскопии и рентгенографии придаточных пазух носа, микологическом и гистологическом исследовании, внутрикожных тестах.
В анамнезе обращают внимание на боль в скуловой области, сильную головную боль в области лба, заложенность носа на стороне пораженной пазухи, гнойное выделение из носа с неприятным запахом, зуд в носу, иногда с приступами чихания, повторные носовые кровотечения. Риноскопическая картина напоминает аллергический ринит: слизистая оболочка бледная, отечная, плохо сокращается при применении сосудосуживающих средств, а на стороне поражения можно обнаружить гнойное отделяемое в среднем носовом ходе. Характерно, что на рентгенограммах пораженная челюстная пазуха неравномерно затемнена, отмечаются локальные участки утолщения слизистой оболочки. Окончательный диагноз можно поставить на основании микологического исследования.
Поражение полости носа грибами встречается редко. Характерны деструктивно-язвенные изменения слизистой оболочки. Процесс чаще всего локализуется на перегородке носа, в передней или средней трети: в этом месте появляются язвы с неровными, инфильтрированными краями, покрытые серо-белыми или желтоватыми пленчатыми налетами. Язвы легко кровоточат при дотрагивании. Больные в основном жалуются на зуд в носу, повторные носовые кровотечения.
Грибковые поражения глотки встречаются чаще у женщин. Для грибковой ангины характерно ощущение царапания, першения, наличие инородного тела в глотке. Нарушается общее состояние: отмечаются слабость, утомляемость, повышение температуры, головная боль. При осмотре ротоглотки на небных миндалинах выявляются беловатые или сероватые налеты, иногда они имеют творожистый вид, легко снимаются, при атом обнажается гиперемированная гладкая слизистая оболочка. Иногда налет бывает более плотным, при его удалении обнаруживается эрозированная, легко кровоточащая слизистая оболочка, что иногда напоминает дифтерию. При грибковом поражении слизистой оболочки задней стенки глотки на ней могут образовываться язвочки с гранулирующей поверхностью, чаще покрытые беловатым налетом. Процесс может распространяться на мягкое небо, корень языка, небные дужки, десны, слизистую оболочку щек.
Возможно развитие паратонзиллярных абсцессов грибковой этиологии, для которых характерны более длительное, вялое течение, отсутствие резких болей, тризма. Абсцесс формируется на 10—12-й день.
Грибковые заболевания гортани чаще встречаются у мужчин, они вызываются грибами рода кандида, плесневыми грибами. Основная жалоба больных — постоянная, прогрессирующая охриплость голоса, которая при обычном противовоспалительном лечении еще больше усиливается. Больные жалуются также на ощущение инородного тела в области гортани, першение, жжение, иногда спонтанные боли. У части больных возникает одышка, в редких случаях развивается тяжелый стеноз гортани, требующий экстренной трахеотомии. При кашле с отхаркиванием иногда можно обнаружить в мокроте пленки и корки с сильным неприятным запахом.
При осмотре гортани выявляется гиперемия слизистой оболочки, особенно заметная в области голосовых складок. Они инфильтрированы и покрыты беловатыми налётами, которые могут распространяться по всей гортани. Налеты легко снимаются без нарушения целостности слизистой оболочки.
Грибковое поражение наружных слуховых проходов (отомикоз) встречается часто. Отомикоз развивается при сужении или стенозе слухового прохода, различных хронических дерматозах слухового прохода, травматизме, постоянной влажности, длительном применении антибиотиков и кортикостероидов. Больные почти всегда жалуются на зуд в ушах, покалывание, некоторое снижение слуха. Боли обычно не бывает. Иногда отмечается выделение из уха с неприятным запахом. При осмотре слухового прохода можно увидеть грибковые нити с черными, коричневыми, зелеными или голубоватыми головками в зависимости от вида гриба. После удаления казеозных масс при отоскопии видны утолщенные стенки слухового прохода, покрытые дифтероидными псевдомембранами. После их удаления обнаруживаются слабо кровоточащие зоны поверхностной эрозии. При длительно текущем отомикозе может развиться гранулезное воспаление барабанной перепонки, иногда с образованием множественных перфораций. При посевах отделяемого из уха чаще обнаруживаются грибы кандида альбиканс и аспергиллюс нигер.
Лечение грибковых поражений — дело сложное. Достаточно эффективные методы лечения этого недуга до сих пор не разработаны. Велик и процент рецидивов.
С давних пор при грибковом поражении висцеральных органов применяют йодистые препараты (йодистый калий, йодистый натрий).
С появлением противогрибковых антибиотиков терапия этих заболеваний улучшилась. Наиболее широко используются нистатин, леворин, амфоглюкамин, амфотерицин В (фунгизон), микогептин. Нистатин применяют в таблетках по 500 000 ЕД, суточная доза 2 000 000—4 000 000 ЕД, при тяжелых случаях заболевания дозу увеличивают до 5 000 000—8 000 000 ЕД. Курс лечения 20—30 дней. В той же дозировке применяют леворин.
Эффективным антибиотиком при лечении микозов является амфотрицин B. Препарат весьма токсичен, его введение часто сопровождается тошнотой, рвотой, ознобом, головной болью. Применяют в стационаре.
В последнее время стали назначать амфоглюкамин — водорастворимую соль амфотерицина В. Препарат хорошо переносится больными, выпускается в таблетках по 100 000 ЕД. Лечение начинают с назначения внутрь по 200 000 ЕД 2 раза в сутки после еды. Можно довести суточную дозу до 500 000 ЕД 2 раза в сутки, курс лечения 10—14 дней, при тяжелом заболевании — до 1 мес. Повторный курс можно проводить через 5—7 дней. Поскольку амфоглюкамин хорошо растворим в воде, его с успехом используют в ингаляционной терапии в виде аэрозоля при грибковых заболеваниях верхних дыхательных путей. Лечение амфоглюкамином осуществляют под контролем остаточного азота крови и исследования мочи.
Микогептин по биологической активности близок к амфотерицину В. Микогептин активен против дрожжеподобных грибов и возбудителей глубоких микозов. Выпускается в таблетках и желатиновых капсулах. Его назначают по 500 000 ЕД 2 раза в сутки в течение 10—14 дней. Возможны повторные курсы.
При грибковых поражениях применяют также декамин, хинозол, фла-вофунгин, нитрофунгин, гриземин, сангвинарин, лютенурин, анкотил.
Необходимо подробнее остановиться на лечении грибковых поражений гортани. Терапия таких больных — задача очень сложная, и лечение редко бывает достаточно успешным. Наиболее рациональным и адекватным методом является применение ингаляций противогрибковых препаратов. Введение аэрозоля непосредственно в очаг поражения создает в нем высокую концентрацию препарата. Всасываясь через слизистую оболочку дыхательных путей, противогрибковый антибиотик оказывает и общее воздействие на организм больного. При аэрозольном методе отмечается и пролонгирование действия препарата.
Широко используется для ингаляций натриевая соль нистатина; раствор готовят непосредственно перед употреблением. Для этого 75 мг порошка нистатина растворяют в 5 мл дистиллированной воды. Продолжительность ингаляции 15—20 мин, курс лечения 12—15 процедур. Через 30 дней ингаляции повторяют.
При неэффективности ингаляций нистатина можно заменить его ингаляциями леворина по 200 000 ЕД 2 раза в день.
Ингаляционную терапию микозов гортани следует сочетать с назначением противогрибковых препаратов внутрь.
Хороший эффект при грибковом ларингите дает йодотерапия при условии ее переносимости. Можно использовать 30 % раствор йодида калия, который назначают в молоке по 15 капель на прием 3 раза в день. Лечение йодистыми препаратами проводят длительно, не менее 2—3 месяцев, с перерывами по 2 недели после каждого месяца лечения.
В заключение следует еще раз подчеркнуть, что лечение грибковых заболеваний представляет собой очень сложную задачу. Трудности усугубляются еще и тем, что грибковый процесс долго не распознается, лечение начинают с опозданием — тогда, когда заболевание уже перешло в хроническую форму.
[youtube.player]В статье рассмотрим современные антибиотики для лечения верхних дыхательных путей.
Инфекции верхних путей дыхательной системы способны распространяться на слизистые гортани и носоглотки, провоцируя появление неприятных симптомов. Антибиотик в таком случае должен подбирать врач, учитывающий чувствительность патогенной микрофлоры к лекарственному средству. Также выбранный медикамент должен накапливаться в эпителии респираторном, таким образом, создавая эффективную лечебную концентрацию.

Показания к применению и механизм выбора лекарственных средств
Антибиотики для верхних дыхательных путей используются при подозрении на наличие бактериального генеза патологии.
Показаниями к его применению становятся:
- риниты;
- осложненный тип ОРВИ;
- синуситы;
- пневмония,
- гайморит;
- назофарингит вирусного характера;
- ангины;
- аденоидит;
- ларингиты;
- тонзиллит;
- фарингиты.
После определения точного диагноза врач определяется, насколько целесообразно осуществление терапии антибиотиками. Перед назначением лекарственного средства проводят бактериологическое исследование. Для его проведения основой является биоматериал человека, который берется с задней стенки носоглотки и ротоглотки. Изучение мазка дает возможность определения уровня чувствительности патогенных микроорганизмов к влиянию лекарственных средств и правильно выбрать медикамент для лечения.
Если патологический процесс верхних путей дыхательной системы обусловлен грибковой или вирусной инфекцией, использование антибиотиков не способно обеспечить нужный терапевтический эффект. Применение таких лекарств в подобных случаях способно ухудшить ситуацию и усилить резистентность патогенов к лечению медикаментами.
Самые популярные антибиотики
Основное предназначение антибиотиков для верхних дыхательных путей – помочь человеческой иммунной системе в борьбе с разного рода болезнетворными микроорганизмами.
Препараты используются следующие:
- карбапенемы;
- пенициллины;
- цефалоспорины;
- фторхинолоны;
- макролиды.
В соответствии с общепринятыми терапевтическими схемами лечения верхних дыхательных путей антибиотиками у взрослых и детей, средство принимается следующим образом: пациентам старше десяти лет и взрослым – от 500 до 750 миллиграммов, то есть две-три таблетки, два раза в сутки внутрь (можно разделить дозировку на три приема в день).

Лекарственное средство нежелательно применять лицам, у которых есть склонность к аллергической реакции на пенициллины, с тяжелыми болезнями печени или инфекционными мононуклеозом. В некоторых случаях медикамент вызывает побочные проявления, в числе которых чаще всего наблюдаются тошнота, аллергический дерматит и рвота. Также он может отрицательно действовать на функционирование печени.
Какое еще лечение верхних дыхательных путей антибиотиками у взрослых проводится?
Применение макролидов

Этот антибиотик для верхних дыхательных путей для детей подходит.
Если заболевание находится в средней или легкой стадии, назначается лекарство в капсулах. Его дозировка устанавливается в каждой конкретной ситуации врачом. В соответствиями с указаниями инструкции по использованию взрослыми пациентами, она может быть равна: в первый день лечения – 500 миллиграммам; со второго по пятый дни – по 250 миллиграммов.
Среди противопоказаний к применению антибиотиков-макролидов перечисляются желудочковая аритмия и нарушение деятельности почек и печени. Препарат не выписывают больным со склонностью к аллергической реакции на макролиды.
В тяжелых случаях болезней верхних путей дыхательной системы необходимое инъекционное введение препаратов-макролидов. Можно делать уколы только в медицинском учреждении и в такой дозировке, которая указана лечащим специалистом. Какие антибиотики для лечения инфекций верхних дыхательных путей еще можно купить?
Внутримышечно лекарство вводится при наличии следующих показаний: бронхита острого характера, ассоциированного с бактериальной инфекцией; острого отита; бактериального тонзиллита; гайморита.

Как долго принимать антибиотик для лечения инфекций верхних дыхательных путей?
Для терапии патологий, которые относительно легко проходят, хватает пятидневного лечебного курса. Осложненные инфекционные формы нуждаются в лечении в течение 2-3 недель.
Во время прохождения терапии антибиотиком могут появиться такие побочные эффекты, как:
- пищеварительные расстройства;
- высыпания на покрове кожи;
- нарушения деятельности желчевыводящих путей и печени;
- молочницы половых органов или кишечника.
Как проводится лечение фторхинолонами?
Последний способствует обеспечению дестабилизации ДНК-цепей болезнетворных микроорганизмов, вызывая тем самым их гибель. Препарат в виде таблеток назначается каждые сутки в количестве от 200 до 600 миллиграммов. Дозировки ниже 400 миллиграммов предназначается для однократного употребления внутрь. При показании пациенту более 400 миллиграммов, рекомендуется разделить дозу на два раза. При капельном внутривенном введении больной в течение дня получает двукратно от 200 до 400 миллиграммов.
Продолжительность лечения устанавливается врачом. Она может быть в среднем от трех до десяти суток.
Какой антибиотик для верхних дыхательных путей самый лучший, подскажет врач.
Фторхинолоны нежелательны к применению в подростковом и пожилом возрасте. Лечение таким видом антибиотиком нуждается в постоянном контроле лечащего специалиста.
Антибиотики для верхних дыхательных путей широкого спектра на этом не заканчиваются.

Препарат назначается при диагностировании у больного тяжелой и средней степени инфекций, которые развиваются в нижних и верхних путях дыхательной системы: легких, бронхах, носоглотке.
Взрослые люди получают средство в количестве от 500 до 750 миллиграммов каждые двенадцать часов в течение одной-двух недель.
Побочные эффекты использования карбапенемов могут проявляться в форме: аллергических реакций (зуда, сыпи на коже, ангионевротического отека, синдрома Стивенса-Джонсона); изменения оттенка языка; судорог; окрашивания зубов; кровотечений из носа; высокого артериального давления; сухости в полости рта; слабости мышц; обесцвечивания фекалий; снижения степени гемоглобина; изменений статуса психического; бессонницы.
Оба антибактериальных средства противопоказаны при болезнях центральной нервной системы, органов ЖКТ, индивидуальной чувствительности к составу. Особую осторожность нужно соблюдать при лечении больных после 65 лет.
Разрешены ли антибиотики для верхних дыхательных путей широкого спектра при беременности?
Антибиотики во время беременности
Если развиваются болезни верхних путей дыхательной системы у беременных, то неизбежно запрещение использования большей части антибиотиков. При необходимости обязательного их приема могут назначаться следующие препараты:
В случаях, если использование антибиотиков невозможно, снимают интоксикацию и восстанавливают нарушенную деятельность дыхательных органов.
Особенности употребления антибиотиков
Специфика приема антибиотиков определяется конкретным случаем болезни. В тяжелых ситуациях врачи оставляют больного в стационаре, чтобы за ним присматривал медперсонал, назначают внутримышечное или внутривенное введение препаратов для более быстрого достижения эффекта. Инъекционный способ введения лекарства более действенен, однако не всегда требуются такие меры. К примеру, при амбулаторном лечении пациента гораздо проще будет принять лекарство в таблетированной форме.
К употреблению антибиотиков нельзя относиться легкомысленно. Есть несколько рекомендаций, которые дают возможность сведения к минимуму возникновения отрицательных эффектов, а также ускорения выздоровления. В первую очередь лекарства нужно принимать по схеме, установленной врачом. Большое значение также имеет периодичность приема, время относительно приема пища. Если все рекомендации будут соблюдаться, здоровье кишечной микрофлоры будет в порядке.
Нужно помнить, что организм при инфекции страдает в первую очередь от токсичных веществ, производящихся бактериями, и от токсичности препаратов. Поэтому нагружать печень еще при болезнях опасно. Нужно придерживаться щадящей диеты и не принимать спиртные напитки. В отдельных случаях назначается употребление гепатопротекторов, которые защищают орган.
Кроме того, не нужно экономить на антибиотиках при болезнях верхних дыхательных путей и пытаться заменить дешевыми аналогами – они далеко не всегда эффективны.

Вспомогательные меры
До обращения за медицинской помощью нельзя принимать какие-либо средства, особенно антибактериальные и противовирусные. Возможно лишь симптоматическое лечение – прием противовоспалительных нестероидных или обезболивающих средств для снижения температуры (но это тоже не всегда желательно). Нельзя греть пораженное место – при гнойном воспалении капсула может прорваться, инфекция распространится.
Специалист может назначить медикаменты для облегчения состояния – противокашлевые или отхаркивающие, от температуры, для профилактики грибковых инфекций. Помимо этого, часто выписываются гепатопротекторы и пробиотики, в особенности при длительных антибактериальных курсах для защиты кишечной микрофлоры и печени.
Во время лечения нужно соблюдать режим покоя, если есть кашель – полупостельный и постельный режим, пить много жидкости (только не горячей) и спать. Благодаря этому ускорятся восстановительные процессы в организме. При трудовой деятельности болезнь может усугубиться и приобрести затяжной характер.
Мы рассмотрели антибиотики для верхних дыхательных путей.
[youtube.player]
Грибок горла представляет собой воспалительный процесс, который врачи называют фарингомикоз. Слизистая глотки поражается микотическими организмами, в результате возникает микоз горла.
Развивается болезнь по гиперпластическому, эрозивно-язвенному, эритематозному или псевдомембранозному типу.
Cреди общего количества заболеваний глотки грибок в горле выявляется в 40% случаев. Ежегодно заболевание поражает людей, независимо от возраста. Фарингомикоз может развиваться параллельно с глосситом, гингивитом, хейлитом.
По сравнению с другими заболеваниями, поражающими область полости рта, грибок переносится тяжелее, заболевание может дать серьезные осложнения в виде сепсиса, поражения внутренних органов. В 93% случаев грибок в горле вызывают грибки кандида, в остальных – плесневые и другие патогенные грибки.
Признаки грибка в горле
С начала развития болезни симптомы грибка в горле будут ярко выражены. В большинстве случаев картина заболевания следующая:
- в гортани ощущается сильный дискомфорт, сухость и жжение, есть ощущения царапанья;
- возникают боли, интенсивность которых может быть слабой и очень сильной, дискомфорт возрастает во время еды, особенно – если в рацион входят маринованные и острые продукты;
- у многих пациентов болезнь может сопровождаться воспалением лимфоузлов;
- нередко, помимо горла, страдает и рот – в уголках губ образуются заеды, кайма резко очерчивается, губы покрываются налетом. Трещинки в уголках губ могут покрыться налетом, болят при попытке открыть рот;
- поднимается температура, появляется головная боль;
- слизистая горла отекшая, покрыта налетом;
- нередко грибок в горле распространяется на язык, гортань, пищевод.
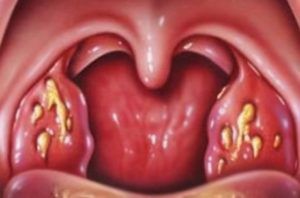
При подозрении на грибок в горле симптомы и лечение – компетенция врача. Нужно обратиться к терапевту или ЛОР врачу. Если болезнь вызвана грибками кандида, налет имеет белый цвет, после его снятия оголяется поврежденная слизистая, которая может кровоточить. Появляется неприятный запах. Если грибок в горле вызван плесневыми грибками, налет будет жёлтого цвета, трудно поддается удалению.
Даже если недавно лечение грибка в горле было успешно завершено, нет гарантии, что заболевание не вернется. Обострения могут наблюдаться до 10 раз за год. Острая форма переходит в хроническую форму, если диагноз поставлен неверно или схема лечения была некомпетентной. Самостоятельно назначать себе лекарство взрослый человек не должен. Только врач может выявить возбудителя и назначать лекарство.
Причины появления грибка в горле
Грибки кандида есть у каждого здорового человека, но их количество ограничено и не приводит к осложнениям. Только при снижении иммунитета грибковый возбудитель активизируется, размножается и вызывает ряд осложнений.
Лечащий врач должен выявить, какие факторы спровоцировали болезнь, чтобы устранить не только признак заболевания, но и причину.
Только так есть шанс быстро вылечить грибок и избежать его рецидивов в ближайшее время. Факторы, провоцирующие активность Кандид:
- туберкулез, ВИЧ, системные болезни крови;
- вирусная инфекция;
- патологии эндокринной системы (гипотиреоз, диабет, ожирение);
- длительный прием антибиотиков, гормональных средств, глюкокортикостероидов;
- травмирование глотки;
- болезни органов пищеварительной системы.
Диагностика грибка в глотке
Своевременная и точная диагностика – половина успешного лечения. Врач выслушает жалобы пациента, проведет визуальный осмотр, направит на сдачу мазка из глотки на анализ. При микроскопическом исследовании можно обнаружить споры и клетки грибка, выявить конкретный вид возбудителя и его чувствительность к противогрибковым препаратам.
Для установления причины болезни может быть назначен визит к эндокринологу, иммунологу. Дополнительно может понадобиться анализ на диабет, гепатит, ВИЧ, сифилис. На этом этапе важно дифференцировать грибок в горле и дыхательных путях от ангины, фарингита, рака горла и др.
Как лечить грибок в горле
На основании полученных результатов диагностики врач установит, как лечить грибок в горле и какие препараты выбрать. Обычно применяют местные и системные лекарства. Если пациент применял антибиотики, их отменяют.
Чтобы уничтожить грибок в горле лечение должно параллельно восстановить баланс микрофлоры. Это становится возможным благодаря правильному питанию, средствам с живыми бактериями. Врач подскажет не только, чем лечить грибок горла, но и чем восстановить иммунитет. Часто для этого назначают виферон в течение месяца.
Неосложненные формы грибка лечат местными препаратами, и только если это не дает результата, переходят на пероральные лекарства.
Против грибка эффективны такие препараты:
- полиены (нистатин, леворин, амфотерицин);
- азолы (флуконазол, кетоконазол, дифлюкан, итраконазол, микофлюкан);
- аллиламины (тербинафин и пр.).
Острая стадия грибка лечится примерно за 2 недели, после ремиссии препараты можно принимать для профилактики. Сложную форму грибка лучше лечить в стационаре. Поражение грибками Кандида чаще лечат флуконазолом. Его удобно принимать — достаточно 1 таблетки 1 раз в день, срок лечения – 1-2 недели. Если эффекта не будет, препарат следует заменить.
В случае стойкого сопротивления грибка и неэффективности стандартной противомикотической терапии врачи назначают введение амфотерицина внутривенно. При этом обязательно должны контролироваться показатели работы почек и печени, поскольку лекарство относится к токсичным. Для лечения плесневых грибков применяют интраконазол и тербинафин. Помимо таблеток, обязательно проводят локальное лечение. Для этого выбирают подходящее антисептическое средство (клотримазол, мирамистин, оксихинолин, натамицин, хлоргексидин). Обрабатывать нужно заднюю стенку глотки. Удобнее всего делать промывание миндалин, полоскание. Каждую неделю антисептик заменяют новым, чтобы грибок не привык к лекарству.
Параллельно с противогрибковой терапией нужно устранять сопутствующие болезни, которые спровоцировали грибки. В комплекс лечения обязательно включают иммуномодуляторы. При своевременно лечении, правильной диагностике заболевания горла и адекватной терапии можно быстро избавиться от грибка.
Народные средства от грибка в горле
Люди при первых симптомах принимают сразу таблетки от грибка в горле, не дожидаясь назначения врача. А напрасно. После визита к врачу будет ясно, что именно нужно лечить и какими средствами, в том числе, можно вспомнить про народную медицину.
Чтобы быстро снять неприятные симптомы, нужно часто полоскать глотку отварами трав — ромашки, календулы, шалфея. Они окажут обезболивающее действие, снимут воспаление. Дополнительную пользу можно получить от ингаляций с эфирными маслами пихты, эвкалипта.
В случае грибковой ангины горло полощут несколько раз в день отваром череды, зверобоя, фиалки, Приготовить отвар не сложно — понадобится 3 ст. л. любой из перечисленных трав заварить стаканом кипятка. Смесь оставляют на 3 часа настояться, после полощут горло. Эффективны полоскания настойкой прополиса, лимонным соком с водой.
Против грибка можно использовать мощное оружие — чеснок. Принимают его вместе с едой. От воспаления поможет масло облепихи — после полоскания им смазывают пораженные участки горла дважды в день.
Чтобы помочь своему горлу быстрее вылечиться, нужно исключить алкоголь и курение, чтобы не травмировать слизистую, не есть сухарики, орехи и пр. Обязательно нужно принимать витамины и лечить дисбактериоз. Больного нужно ограничить в контактах с другими людьми, обеспечить средствами личной гигиеной и часто делать влажную уборку в доме.
Профилактика грибка в горле
Чтобы предотвратить появление грибка в горле и других органах, нужно следовать простым рекомендациям. Что касается приема антибиотиков, курс лечения ими не должен быть больше рекомендованного срока. Антибиотики нельзя использовать для профилактики ОРВИ и простуды.
Параллельно с антибактериальными препаратами обязательно назначают противогрибковую терапию. При лечении кортикостероидами нужно контролировать состояние слизистой во рту. После приема пищи полезно ополаскивать ротовую полость кипяченой водой. Если есть проблемы с зубами и деснами, их нужно своевременно устранять.
Здоровый образ жизни – залог успешной профилактики и лечения болезней. Достаточно придерживаться нормального режима труда и отдыха, питаться сбалансированно и регулярно проходить осмотры у врача, чтобы избежать различных проблем со здоровьем.

Чем лечить грибок в паху у мужчин?

Грибок влагалища у женщин

Чем лечить грибок в ушах?

Что такое молочница?

Лечение грибка глаз
Анализ крови на грибок в организме
Микоз пищевода, почему возникает и как лечить?
[youtube.player]Читайте также:


