Аппараты для костной операции
Авторы: Томазо Верчеллотти,Сержио де Паоли, Майрон Невинс
При любых хирургических методиках синус-лифтинга существует риск перфорирования слизистой верхнечелюстной пазухи. Такое осложнение может возникнуть во время остеотомии, которая выполняется борами, или во время поднятия мембраны с использованием ручных элеваторов. Цель данной статьи – представить новую хирургическую технику, которая радикально упрощает процедуру аугментации синуса и позволяет избежать перфорирования мембраны Шнайдера. Поднятие мембраны от дна верхнечелюстной пазухи выполнялось с использованием пьезоэлектрических инструментов. Пьезоэлектрические инструменты легко разрезают минерализованную ткань, не повреждая мягкие ткани, и при отделении слизистой верхнечелюстной пазухи не вызывают ее перфорирования. Нами была проведена 21 операция по поднятию синуса на 15 пациентах с использованием ультразвукового аппарата Piezosurgery® (Mectron, Carasco, Италия). Перфорирование мембраны Шнайдера было только в одном случае, что позволяет говорить об успешности и эффективности данной методики в 95% случаев. Средняя длина костного окна составляла 14 мм; высота – 6 мм, а толщина – 1,4 мм. Среднее время для проведения пьезоэлектрической остеотомии костного окна составило около трех минут, а поднятие мембраны синуса заняло около пяти минут.
Различные исследования подтверждают высокий уровень успешного ортопедического лечения с использованием имплантатов в дистальном отделе верхней челюсти. При наличии нормального объема и нормальной плотности кости стандартная хирургическая техника заключается в простой подготовке ложа для имплантата с успешным результатом практически в 100% случаев, с редкими и легко исправимыми послеоперационными осложнениями.
Но когда верхняя челюсть атрофирована в дистальной области, остаточного объема альвеолярного гребня недостаточно для подготовки ложа под имплантат. Поэтому самым эффективным хирургическим методом устранения таких анатомически неблагоприятных условий является передовая хирургическая техника, которая позволяет поднять дно синуса с помощью костного аутотрансплантата для создания подходящего по размеру ложа под имплантат (методика синус-аугментации). Самая распространенная хирургическая техника для доступа к синусу подразумевает создание костного окна в латеральной задней стенке с использованием усовершенствованного варианта техники остеотомии Колдуэлла-Люка. Самым важным условием является сохранение слизистой верхнечелюстной пазухи неповрежденной, чтобы она могла стать местом для размещения костного трансплантата и стабилизировать трансплантат в период заживления.
Недостатками этой техники является возможность случайного перфорирования мембраны борами в ходе остеотомии или ручными элеваторами во время отделения мембраны. Очень важно, чтобы мембрана оставалась неповрежденной во время первого этапа заживления трансплантата, что будет гарантировать стабильность, а следовательно, сделает возможным процесс васкуляризации, что приведет к росту и минерализации кости. Случаи небольшого перфорирования мембраны обычно исправляются хирургическим путем, если хирург готов восстановить мембрану и взять на себя риск возможных осложнений. Тем не менее, часто небольшое перфорирование, произведенное борами, может быть случайно увеличено элеваторами на стадии поднятия мембраны синуса из-за наличия мест срастания, что может вызвать серьезные повреждения, которые приведут к задержке операции. Если костный трансплантат извлекается в случае повреждения мембраны, весьма вероятно, что частицы костного трансплантата проникнут на эктопический участок, который обычно находится на поверхности респираторного мукозного эпителия. Это приведет к некрозу трансплантата и вызовет гноение в полости синуса, который обычно виден в ороантральной фистуле. Другими словами, эта передовая имплантационная хирургия после такого осложнения может вызвать значительные медицинские осложнения у пациента. По этой причине многие хирурги, которые ставят имплантаты, не пользуются методикой синус-лифтинга регулярно.
Цель нашего исследования – представить новую хирургическую технику для пьезоэлектрической остеотомии костного окна и поднятия мембраны синуса (ПОКО и ПМС), что коренным образом упрощает хирургию синуса, снижая возможность послеоперационных осложнений и делая результаты сопоставимыми с результатами при использовании стандартных техник имплантации. В новой технике используется специальный ультразвуковой аппарат Piezosurgery® (Mectron, Carasco, Италия) для проведения остеотомии.
Преимущество пьезоэлектрической остеотомии заключается в вырезании костного окна с большой легкостью и точностью, избегая риска перфорирования мембраны. Это происходит благодаря тому, что ультразвуковой частоты аппарата недостаточно для разрезания мягких тканей. Аппарат Piezosurgery® (Mectron, Carasco, Италия) режет только кость, оставляя мягкие ткани нетронутыми. Последующее использование специальных пьезоэлектрических насадок поднимает мембрану без риска ее перфорирования даже в анатомически сложных ситуациях. Отделение эндоста от плоской кости производится с помощью ультразвуковых вибраций пьезоэлектрической насадки, работающей на внутренней части стенок кости синуса, и гидропневматического давления физиологического раствора, подвергнутого ультразвуковой кавитации.
Методы и материалы
На 15 пациентах была проведена 21 операция ПОКО и ПМС; шестерым из них была проведена операция синус-лифтинга в билатеральном доступе, девятерым – в монолатеральном. Все пациенты были с адентией в дистальной области верхней челюсти и остаточным объемом костного гребня около 4 мм. Средний возраст пациентов составлял 56 лет; 54% из них – мужчины; 54% были некурящими. Каждый пациент прошел предоперационное обследование, включавшее медицинскую историю, стоматологический анамнез, историю привычек, анализ крови и компьютерную томографию (КТ) с диагностическим шаблоном для определения высоты остатка костного гребня и, следовательно, расположения и размеров костного окна (рис. 1). Было установлено, что патология синуса отсутствует. КТ-обследование установило среднюю толщину латеральной стенки синуса. Всем пациентам сообщили о терапевтических альтернативах синус-лифтинга и риске перфорирования мембраны синуса, возможных осложнениях после операции (особенно у курящих пациентов). От всех было получено письменное согласие на операцию.

Рис. 1. Каждый пациент прошел КТ-исследование с диагностическим параксиальным шаблоном. Это позволило определить правильное расположение костного окна и измерить толщину стенок поперечного синуса
Хирургическая процедура
Лезвием скальпел я 15c был сделан горизонтальный разрез альвеолярного гребня от дистального отдела верхней челюсти мезиально до соприкосновения с одним или двумя передними зубами, где был сделан вертикальный послабляющий разрез. Еще один послабляющий разрез был сделан в дистальном отделе под околоушной железой. Откинули полнослойный слизисто-надкостничный лоскут; он отличался обширным кровоснабжением в мезиальном и дистальном направлениях. Самые апикальные
части двух разрезов были соединены горизонтальным надкостничным разрезом, чтобы придать больше эластичности мукозному лоскуту на фазе наложения шва.
Для создания окна синуса была проведена следующая хирургическая процедура: пьезоэлектрической насадкой ОТ1 для аппаратов Piezosurgery® (Mectron, Carasco, Италия) был нанесен контур. Он начинался с самого коронального горизонтального разреза длиной около 14 мм, расположенного на расстоянии приблизительно 3 мм от верхушки альвеолярного гребня. Затем произвели два вертикальных разреза от краев первого длиной 6-7 мм и соединили их еще одним горизонтальным разрезом. Костное окно было выполнено в области второго премоляра – первого моляра (рис. 2). Только в трех случаях оно было размещено более мезиально в районе первого премоляра. Контур был нанесен приблизительно через 3 мин., и средняя глубина разреза составляла около 1 мм. Таким образом, мы создали костное окно, в котором можно было увидеть мембрану Шнайдера (иногда красного цвета, а иногда синего; рис. 3). На этом этапе остеотомия была завершена путем закругления углов костного окна ультразвуковой насадкой ОТ5.
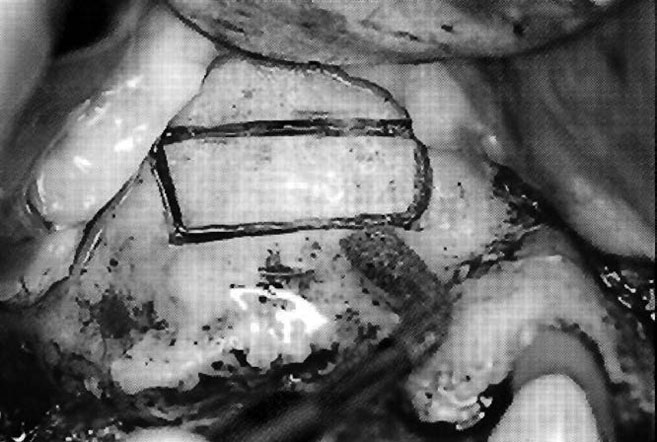
Рис. 2 ПОКО, выполненный ультразвуковой насадкой ОТ1. Можно увидеть слизистую верхнечелюстной пазухи, которая выглядит как рамка костного окна
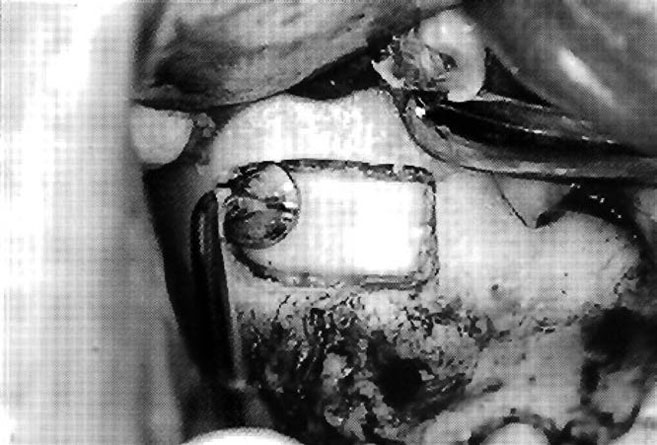
Рис. 3 Другой клинический случай. Первая фаса ПМС, используется ультразвуковая насадка EL1
Поднятие мембраны синуса пьезохирургическим инструментом
По краю костного окна ультразвуковой насадкой EL1 для аппаратов Piezosurgery® (Mectron, Carasco, Италия) была проведена операция по отделению мембраны. Насадка EL1 легко отслоила мембрану от кости на 2 мм (рис. 4). Для большего отслоения мембраны использовали насадки EL2 и EL3 в зависимости от анатомической ситуации.,
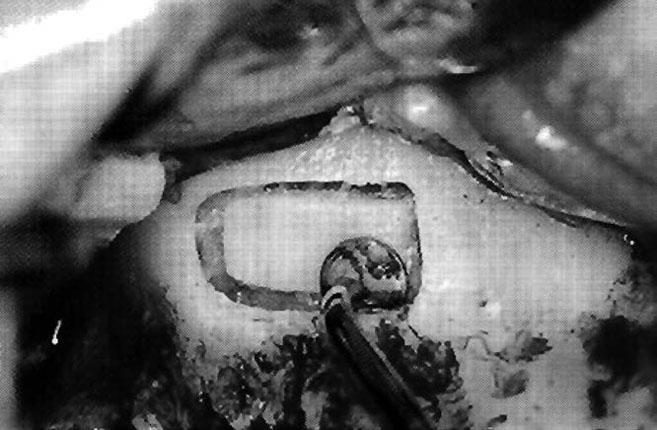
Рис. 4. Ультразвуковая насадка EL1 отслаивает мембрану от кости примерно на 2 мм
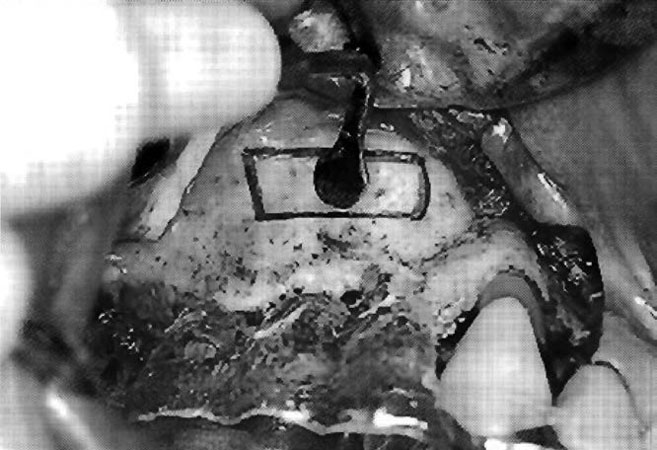
Рис. 5. ПМС, вторая фаза: насадка EL2 установлена, готова к работе
Первый этап поднятия мембраны начинали с апикальной позиции (рис. 6). Отделение мембраны от кости с апикальной позиции зависит от длины имплантатов, которые будут установлены во время второй операции. Ультразвуковую насадку направляют к мезиальной поверхности, отделяя мембрану до тех пор, пока она не достигнет передних стенок синуса. Затем ультразвуковую насадку направляют в сторону дистальных стенок, отделяя мембрану для получения объема, необходимого для создания ложа под имплантат. И наконец, насадку направляют в сторону альвеолярного гребня, где можно встретить места сращения, в частности в глубинах ямок моляров. Этот этап выполняется в последнюю очередь, что позволяет отделить дно мембраны без напряжения, отделив уже к этому моменту мембрану от других сторон окна (рис. 7).
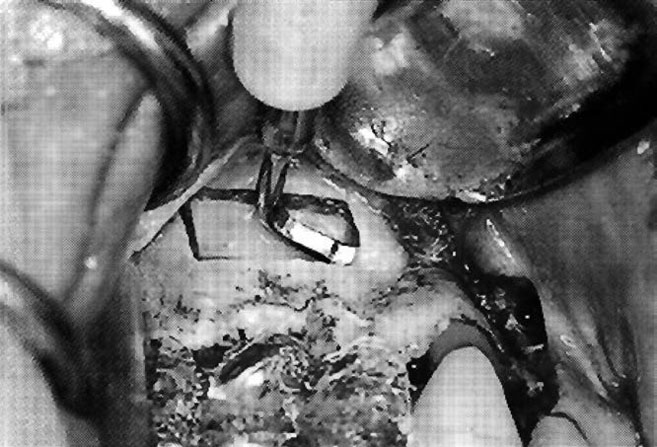
Рис. 6. Первый этап поднятия мембраны начинается с апикальной позиции, затем в мезиальной и дистальной
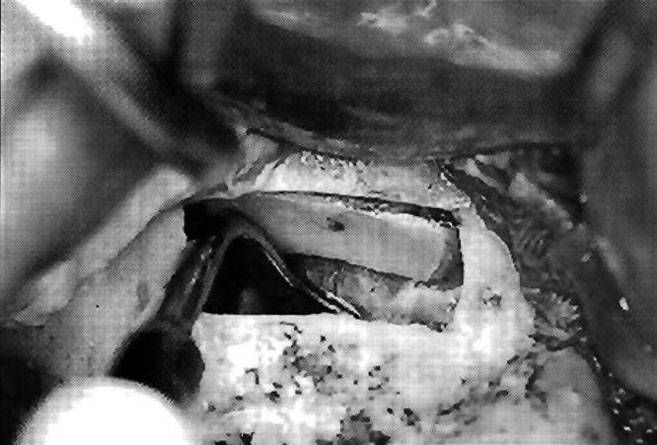
Рис. 7. После отслоения мембраны с трех сторон ее можно отделить от дна синуса, где места срастания встречаются довольно часто, и избежать риска перфорирования
Именно такая последовательность соблюдалась во всех 21 случаях лечения. Мембрану поднимали с применением пьезохирургического аппарата Piezosurgery® (Mectron, Carasco, Италия). Методика Вальсальвы для определения целостности мембраны использовалась только в двух случаях. В остальных случаях ее не использовали, так как как довольно быстро определяли, что мембрана осталась нетронутой – ее движения совпадали с частотой дыхания.
Операция по подъему синуса выполнялась с использованием аутогенного костного трансплантата, смешанного с аутогенным гелем из плазмы, обогащенной тромбоцитами (рис. 8-11). Концентрация тромбоцитов достигалась путем забора 50 мл венозной крови за полчаса до операции. После помещения костного трансплантата костное окно закрыли саморассасывающейся мембраной (регенеративная мембрана Gore OsseoQuest, 3i/WL Gore) и зафиксировали ее к кости винтами, лоскут ушили горизонтальными матрасными стежками с Gore-Tex CV5 и отдельными точечными стежками с Gore-Tex CV6 (3i/WL Gore). Все пациенты наблюдались у врача в течение шести месяцев, по истечению которых после КТ и создания хирургического шаблона им были установлены имплантаты.
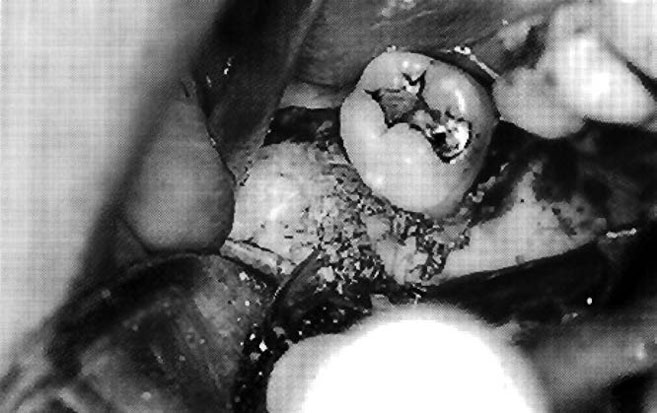
Рис. 8. Забор костной стружки
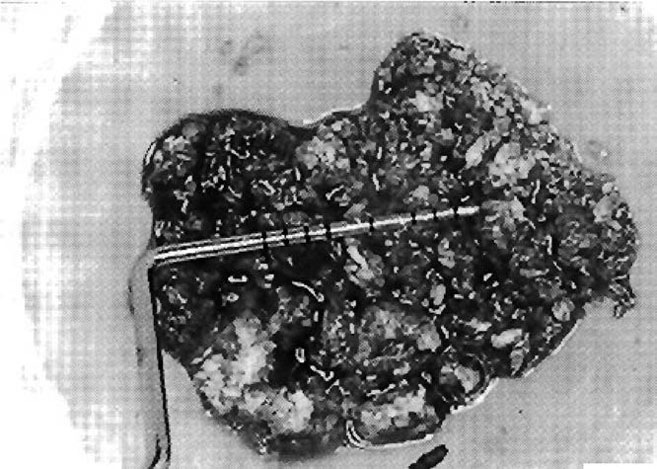
Рис. 9. Объем костной стружки составляет в среднем 2,5 см3 кортикального слоя и губчатой кости
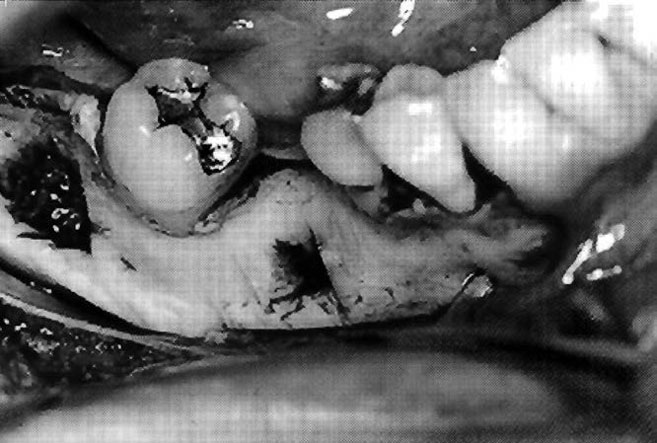
Рис. 10. Донорский участок после забора костного трансплантата
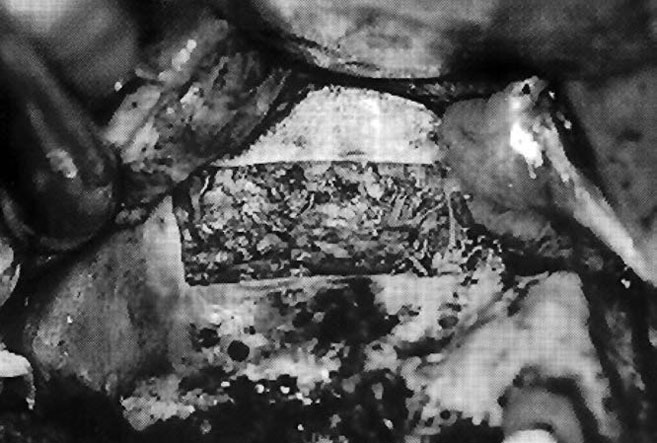
Рис. 11. Аутогенный костный трансплантат, смешанный с аутогенным тромбоцитарным гелем, заполняет полость синуса
Результаты
В 21 случае операции по ПОКО и ПМС был только один случай перфорирования мембраны, произошедший в месте носовой перегородки. Это дает основание говорить об успешном результате в более чем 95% случаев применения этой принципиально новой техники синус-аугментации с использованием пьезохирургического аппарата Piezosurgery® (Mectron, Carasco, Италия). Единичный случай перфорирования был исправлен в ходе той же операции путем вскрытия еще одного окна дистально по отношению к преддверию носовой перегородки, и удален костный трансплантат. Средняя длина остеотомии составляла 14 мм; высота – 6 мм, а толщина – 1,4 мм. Минимальный размер окна для установки одного имплантата был 7 мм длиной и 5 мм высотой (рис. 12, 13). В одном случае костное окно было удалено во время фазы остеотомии (рис. 14). Время, потребовавшееся для ПОКО, составило около трех минут, а для ПМС потребовалось около пяти минут.
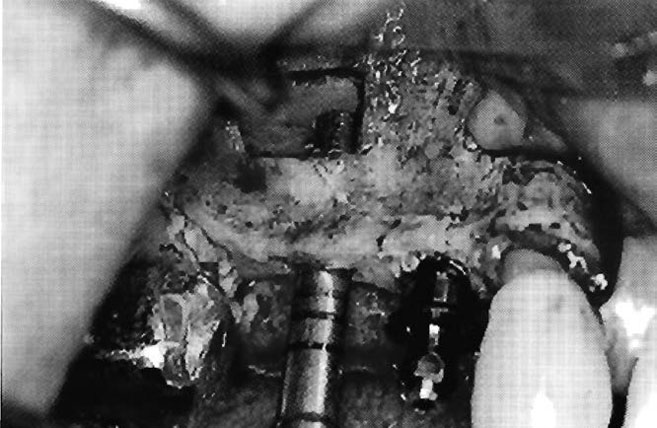
Рис. 12. Самое маленькое окно, выполненное на настоящий момент для операции по подъему синуса из расчета на один имплантат
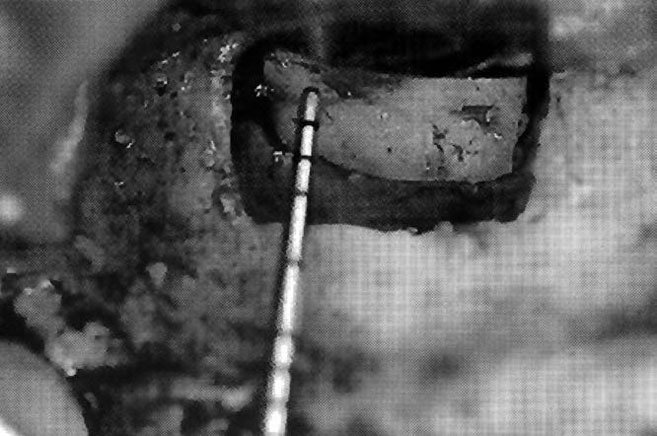
Рис. 13. Остеотомия самого маленького костного окна высотой 5 мм и длиной 7 мм
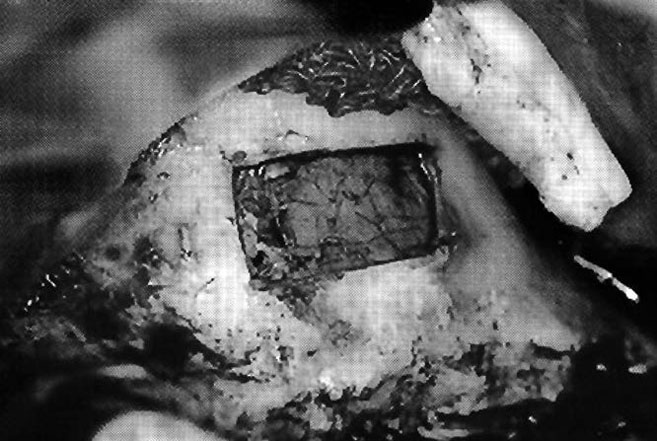
Рис. 14. В одном случае в ходе остеотомии костное окно было полностью удалено
Обсуждение
Перфорирование мембраны является самым частым видом осложнения в операции по аугментации синуса с использованием вращающихся инструментов.
Чтобы сократить количество таких случаев, обычно используют алмазные боры большого диаметра, которые позволяет лучше контролировать глубину разреза. Несмотря на эту меру предосторожности, случаи перфорирования происходят в 20-30% операций. Случаи перфорирования мембраны зависят от опыта хирурга, но даже после прохождения курса обучения такие осложнения попрежнему возникают в одном из четырех-пяти случаев.
В 1998 году Торрелла и другие описали снизившийся риск перфорирования слизистой верхнечелюстной пазухи при использовании ультразвуковых инструментов. Применение пьезоэлектрической хирургии, предлагаемой в данном случае, подтверждает действительность первоначального замысла по использованию ультразвука и позволило разработать повторяющийся и прогнозируемый метод проведения операции, основываясь на точном соблюдении клинического протокола, что мы и продемонстрировали результатами 21 операции в нашей работе.
Преимущество ультразвуковых инструментов заключается в том, что они не режут мягкие ткани, с которыми соприкасаются (в том числе не вызывают повреждение нерва). Тем не менее, пьезохирургические инструменты позволяют поднимать мембрану синуса, а это самый сложный момент в операции синус-лифтинга, особенно в углублении моляр-синус. Отделение эндоста от плоской кости достигается с помощью специальных насадок, работающих на внутренней стороне стенок кости синуса, а также с помощью гидропневматического давления физиологического раствора, подвергнутого ультразвуковой кавитации.
Вывод
Пьезоэлектрическая хирургия – это инновационная техника в костной хирургии. Новый хирургический протокол, использование пьезоэлектрических инструментов для выполнения ПОКО и ПМС радикально сокращают количество случаев перфорирования мембраны Шнайдера (95% случаев из 21 проведенной операции прошли без перфорирования). Таким образом, освещаемая нами техника с использованием пьезохирургических аппаратов Piezosurgery® (Mectron, Carasco, Италия) показывает большую эффективность и дает лучшие результаты, чем при использовании любых других методик. Пьезохирургия значительно сокращает количество осложнений и время производимой операции. Это значит, что использование пьезохирургии для имплантации на верхней челюсти при недостаточном объеме альвеолярного гребня станет более привлекательной альтернативой для пациентов.
















- Наличными при получении
- Картами Visa и MasterCard
- Оплата по счету
- Безналичный расчет (для юр. лиц)
- Лизинг (для юр. лиц)
- Кредит (для физ. лиц)
Гарантия 12 месяцев Гарантия на все купленные товары в нашем инетрнет магазине составляет 12 месяцев
Оповещение по SMS Вы получаете SMS сообщения о каждой стадии вашего заказа.
Возврат и обмен - без проблем Вы можете вернуть купленные товары в течение 14 дней. Товар должнен быть в нормальном состоянии и иметь все заводские упаковки.">Возврат и обмен - без проблем!
Различные способы оплаты Оплачивайте товары удобными вам способами: наличными курьеру, безналично по квитанции банка или кредитной картой прямо в момент заказа..
Лучшая цена Мы гордимся нашими ценами, их каждый день проверяют сотни клиентов, которые отдают выбор нашему интернет - магазину!

- Описание
- Характеристики
- Отзывы
- Видео галерея
Аппарат Piezosurgery — современное высокотехнологичное многофункциональное устройство, использующее пьезоэлектрический эффект для генерирования ультразвуковых колебаний при операциях на костной ткани. Основная функция аппарата — резание минерализованных костных тканей с минимальным риском пореза и повреждения мягких тканей.
- Высокоточные разрезы: максимальная хирургическая точность и интраоперационная чувствительность
- Избирательное рассечение: максимальная безопасность для мягкий тканей
- Эффект кавитации: максимальная интраоперационная видимость (безкровяное поле)
- Оборудование имеет автоматически настраивающуюся схему, которая исключает изнашивание насадок, гарантируя таким образом постоянную работу с максимальной эффективностью
Благодаря управляемым трехмерным ультразвуковым колебаниям оригинальная техника Piezosurgery открывает новую эру в остеотомии и остеопластике, в имплантологии, периодонтологии, эндодонтии и хирургической ортодонтии.
Наконечник и шланг имеют неразъемные соединения и стерилизуются вместе. Каждый аппарат Piezosurgery поставляется с двумя наконечниками.
Жидкость поступает из контейнера, который подвешивают на специально предусмотренный стержень. Все части аппарата, через которые проходит жидкость, включая шнур наконечника и сам наконечник, полностью стерилизуются.
Ультразвук, который применяется в аппарате Piezosurgery, был специально разработан для рассечения костной ткани. Высокочастотные колебания находятся в диапазоне 24 000«29 500 Гц, с частотой модуляции от 10 до 60 Гц, что дает эффективное и управляемое использование аппарата.
Насадки (приобретаются отдельно) накручиваются на наконечник при помощи динамометрического ключа, который отрегулирован до необходимого усилия, обеспечивающего оптимальную передачу энергии.
Жидкость поступает из контейнера, который подвешивают на специально предусмотренный стержень. Все части аппарата, через которые проходит жидкость, включая шнур наконечника и сам наконечник, полностью стерилизуются.
Наконечник и шланг имеют неразъемное соединение, и стерилизуются вместе.


Аппарат Piezosurgery Touch - современное высокотехнологичное многофункциональное устройство, использующее пьезоэлектрический эффект для генерирования ультразвуковых колебаний при операциях на костной ткани. Основная функция аппарата - резание минерализованных костных тканей с минимальным риском пореза и повреждения мягких тканей.
- Микрометрические разрезы. Технология Piezosurgery® позволяет осуществить микрометрические разрезы с высокой точностью и большой интраоперционной тактильной чувствительностью.
- Избирательное рассечение. Piezosurgery® защищает мягкие ткани. Нервы, сосуды и мембраны не повреждаются при операции на кости. Таким образом Piezosurgery white обеспечивает максимальную безопасность и для хирурга, и для пациента.
- Эффект кавитации. Piezosurgery® обеспечивает максимальную интраоперационную видимость. Эффект кавитации создает бескровяное операционное поле.
- Мягкие ткани пациента остаются нетронутыми, к примеру, риск перфорирования мембраны Шнайдера при синус-лифтинге снижается на 80%
- Менее выраженная опухоль после операции. Быстрое и менее травматичное послеоперационное выздоровление.
- Процесс приживления имплантатов происходит намного быстрее и лучше.
- Ультразвук, который применяется в аппарате Piezosurgery, был специально разработан для рассечения костной ткани. Высокочастотные колебания находятся в диапазоне 24 000 - 36 000 Гц, с частотой модуляции от 10 до 60 Гц, что дает эффективное и управляемое использование аппарата.
- Эффективность. Оптимальное соотношение мощности и безопасности - одно из слагаемых успеха для каждой операции. Благодаря умной электронной системе обратной связи, технология Piezosurgery обеспечивает максимальную мощность в любой ситуации - для срочных, безопасных и успешных операций.
- Сенсорное управление. Панель легко очищается. Сила орошения и мощность работы прибора выбирается легким касанием.
- Защитные пленки экрана. Дисплей аппарата Piezosurgery White возможно защитить от пыли, царапин и отпечатков пальцев с помощью специальных прозрачных пленок. Позволяет сохранять условия стерильности прибора.
- Наконечник с LED подсветкой. Вращающаяся по оси светодиодная подсветка, позволяющая сфокусировать световой поток вручную.
- Уникальный шланг. Стерилизуемый “все-в-одном” шланг и наконечник с подсветкой, стерилизуемая внутренняя ирригационная система.
- Динамометрический ключ. Насадки накручиваются на наконечник при помощи динамометрического ключа, который отрегулирован до необходимого усилия, обеспечивающего оптимальную передачу энергии.
- Держатель наконечника
- легко приспособить под правшу/левшу
- 4 варианта крепления
- Стерилизуемый
- APC (система автоматической защиты)
- Распознает отклонения от заданных параметров и автоматически останавливает подачу воды и работу ультразвука менее чем за 0,1 секунду.
- Отображает причину прерывания на клавиатуре
- Система обратной связи
- постоянная контроль колебаний ультразвуковой насадки
- точная подстройка подаваемой мощности на насадку происходит автоматически
- участие хирурга в данном случае сводится лишь к нажатию на педаль
- Техника закрытого синус-лифтинга
- Техника синус-лифтинга – в боковом доступе
- Подготовка ложа под имплантат
- Подготовка ложа под мини имплантат
- Удаление зубов
- Удаление несостоятельных имплантатов
- Расширение альвеолярного гребня
- Техника кортикотомии
- Забор костного блока
- Забор костной стружки
- Ремоделирование костей
- Апикальная хирургия
- Остеотомия близко к нервам
- Периодонтальная хирургия
- Чистка имплантатов
- Ультразвуковой аппарат для костной хирургии Piezosurgery Touch
- Наконечник с LED-подсветкой. Наконечник имеет неразъемное соединение со шлангом и полностью стерилизуется вместе с ним
- Динамометрический ключ для насадок K8
- Педаль
- Кейс для транспортировки и хранения аппарата с принадлежностями
- Инструкция по эксплуатации
Внимание: требуется код активации, который предоставляется только покупателям.
Лечение повреждений челюстно-лицевой области осуществляется консервативными, оперативными и комбинированными способами.
Основным методом консервативного лечения являются ортопедические аппараты. С их помощью решают задачи фиксации, репозиции отломков, формирования мягких тканей и замещения дефектов челюстно-лицевой области. В соответствии с этими задачами (функциями) аппараты делят на фиксирующие, репонирующие, формирующие, замещающие и комбинированные. В случаях, если одним аппаратом выполняется несколько функций, их называют комбинированными.
По месту прикрепления аппараты делят на внутриротовые (одночелюстные, двучелюстные и межчелюстные), внеротовые, внутри-внеротовые (верхнечелюстные, нижнечелюстные).
По конструкции и способу изготовления ортопедические аппараты могут быть разделены на стандартные и индивидуальные (вне лабораторного и лабораторного изготовления).
Фиксирующие аппараты
Существует много конструкций фиксирующих аппаратов (схема 4). Они являются основным средством консервативного лечения повреждений челюстно-лицевой области. Большинство из них применяется при лечении переломов челюстей и лишь отдельные — при костной пластике.
Схема 4
Классификация фиксирующих аппаратов

Для первичного заживления переломов костей необходимо обеспечить функциональную стабильность отломков. Прочность фиксации зависит от конструкции аппарата, его фиксирующей способности. Рассматривая ортопедический аппарат как биотехническую систему, в нем можно выделить две основные части: шинирующую и собственно фиксирующую. Последняя обеспечивает связь всей конструкции аппарата с костью. Например, шинирующую часть назубной проволочной шины (рис. 237) представляют проволока, изогнутая по форме зубной дуги, и лигатурная проволока для крепления проволочной дуги к зубам. Собственно фиксирующей частью конструкции являются зубы, обеспечивающие связь шинирующей части с костью. Очевидно, фиксирующая способность данной конструкции будет зависеть от устойчивости соединений зуба с костью, отдаленности зубов по отношению к линии перелома, плотности присоединения проволочной дуги к зубам, расположения дуги на зубах (у режу-щего края или жевательной поверхности зубов, у экватора, у шейки зубов).

При подвижности зубов, резкой атрофии альвеолярной кости обеспечить надежную стабильность отломков назубными шинами не представляется возможным вследствие несовершенства собственно фиксирующей части конструкции аппарата.
В таких случаях показано применение зубонадесне вых шин, в которых фиксирующая способность конструкции усиливается за счет увеличения области прилегания шинирующей части в виде охвата десны и альвеолярного отростка (рис. 238). При полной потере зубов внутриальвеолярная часть (фиксатор) у аппарата отсутствует, шина располагается на альвеолярных отростках в виде базисной пластинки. Соединив базисные пластинки верхней и нижней челюстей, получают моноблок (рис. 239). Однако фиксирующая способность таких аппаратов крайне низка.
С точки зрения биомеханики наиболее оптимальной конструкцией является назубная проволочная паяная шина. Она крепится на кольцах или на полных искусственных металлических коронках (рис. 240). Хорошая фиксирующая способность этой шины объясняется надежным, практически неподвижным соединением всех элементов конструкции. Шинирующая дуга припаяна к кольцу или к металлической коронке, которая с помощью фосфат-цемента фиксируется на опорных зубах. При лигатурном связывании алюминиевой проволочной дугой зубов такого надежного соединения добиться невозможно. По мере пользования шиной натяжение лигатуры ослабевает, прочность соединения шинирующей дуги уменьшается. Лигатура раздражает десневой сосочек. Кроме того, происходит скопление пищевых остатков и их гниение, что нарушает гигиену полости рта и приводит к заболеваниям пародонта. Эти изменения могут быть одной из причин осложнений, возникающих при ортопедическом лечении переломов челюстей. Паяные шины лишены указанных недостатков.

С внедрением быстротвердеющих пластмасс появилось много различных конструкций назубных шин (рис. 241). Однако по своим фиксирующим способностям они уступают паяным шинам по очень важному параметру — качеству соединения шинирующей части аппарата с опорными зубами. Между поверхностью зуба и пластмассы остается промежуток, который является вместилищем для пищевых остатков и микробов. Длительное пользование такими шинами противопоказано.

Рис. 241. Шина из быстро твердеющей пластмассы.
Конструкции назубных шин постоянно усовершенствуются. Вводя исполнительные петли в шинирующую проволочную алюминиевую дугу, пытаются создать компрессию отломков при лечении переломов нижней челюсти.
Фиксирующие аппараты, применяемые при костно-пластических операциях, представляют собой назубную конструкцию, состоящую из системы спаянных коронок, соединительных замковых втулок, стержней (рис. 243).
Внеротовые аппараты состоят из подбородочной пращи (гипсовой, пластмассовой, стандартной или индивидуальной) и головной шапочки (марлевой, гипсовой, стандартной из полосок ремня или тесемки). Подбородочная праща соединяется с головной шапочкой с помощью бинта или эластической тяги (рис. 244).

Внутри-внеротовые аппараты состоят из внутриротовой части с внеротовыми рычагами и головной шапочки, которые соединены между собой эластической тягой или жесткими фиксирующими приспособлениями (рис. 245).

Рис. 245. Конструкция внутри внеротового аппарата.
Репетирующие аппараты
Различают одномоментную и постепенную репозицию. Одномоментная репозиция проводится ручным способом, а постепенная — аппаратным.
В случаях, если ручным способом сопоставить отломки не удается, применяют репонирующие аппараты. Механизм их действия основан на принципах вытяжения, давления на смещенные отломки. Репонирующие аппараты могут быть механического и функционального действия. Механически действующие репонирующие аппараты состоят из 2 частей — опорной и действующей. Опорной частью служат коронки, каппы, кольца, базисные пластинки, головная шапка.
Действующей частью аппарата являются приспособления, развивающие определенные усилия: резиновые кольца, упругая скоба, винты. В функционально действующем репонирующем аппарате для репозиции отломков используется сила сокращения мышц, которая через направляющие плоскости передается на отломки, смещая их в нужном направлении. Классическим примером такого аппарата является шина Ванкевич (рис. 246). При сомкнутых челюстях она служит и фиксирующим устройством при переломах нижних челюстей с беззубыми отломками.

Рис. 246. Шина Ванкевич.
а — вид на модели верхней челюсти; б — репозиция и фиксация отломков при повреждении беззубой нижней челюсти.
Формирующие аппараты
Эти аппараты предназначены для временного поддержания формы лица, создания жесткой опоры, предупреждения рубцовых изменений мягких тканей и их последствий (смещение фрагментов за счет стягивающих сил, деформация протезного ложа и др.). Формирующие аппараты применяются до восстановительных хирургических вмешательств и в процессе их.
По конструкции аппараты могут быть очень разнообразными в зависимости от области повреждения и ее анатомо-физиологических особенностей. В конструкции формирующего аппарата можно выделить формирующую часть фиксирующие приспособления (рис. 247).

Рис. 247. Формирующий аппарат (по А.И.Бетельману). Фиксирующая часть укреплена на верхних зубах, а формирующая часть расположена между фрагментами нижней челюсти.
Замещающие аппараты (протезы)
Протезы, используемые в челюстно-лицевой ортопедии, можно разделить на зубоальвеолярные, челюстные, лицевые, комбинированные. При резекции челюстей применяют протезы, которые называют пострезекционными. Различают непосредственное, ближайшее и отдаленное протезирование. Правомерно деление протезов на операционные и постоперационные.
Зубное протезирование неразрывно связано с челюстно-лицевым протезированием. Достижения клиники, материаловедения, технологии изготовления зубных протезов оказывают положительное влияние на развитие челюстно-лицевого протезирования. Например, методы восстановления дефектов зубного ряда цельнолитыми бюгельными протезами нашли применение в конструкциях резекционных протезов, протезах, восстанавливающих зубоальвеолярные дефекты (рис. 248).

К замещающим аппаратам относятся также ортопедические приспособления, применяемые при дефектах неба. Это прежде всего защитная пластинка — используется при пластике неба, обтураторы — применяются при врожденных и приобретенных дефектах неба.
Комбинированные аппараты
Для репозиции, фиксации, формирования и замещения целесообразна единая конструкция, способная надежно решать все задачи. Примером такой конструкции является аппарат, состоящий из спаянных коронок с рычагами, фиксирующими замковыми устройствами и формирующей пластинкой (рис. 249).

Рис. 249. Аппарат комбинированного действия.
Зубные, зубоальвеолярные и челюстные протезы, кроме замещающей функции, нередко служат формирующим аппаратом.
Результаты ортопедического лечения челюстно-лицевых повреждений во многом зависят от надежности фиксации аппаратов.
При решении этой задачи следует придерживаться следующих правил:
• максимально использовать в качестве опоры сохранившиеся естественные зубы, соединяя их в блоки, используя известные приемы шинирования зубов;
• максимально использовать ретенционные свойства альвеолярных отростков, костных отломков, мягких тканей, кожи, хряща, ограничивающих дефект (например, сохранившиеся даже при тотальных резекциях верхней челюсти кожно-хрящевая часть нижнего носового хода и часть мягкого неба служат неплохой опорой для укрепления протеза);
• применять оперативные способы укрепления протезов и аппаратов при отсутствии условий для их фиксации консервативным способом;
• использовать в качестве опоры для ортопедических аппаратов голову и верхнюю часть туловища, если исчерпаны возможности внутриротовой фиксации;
• использовать внешние опоры (например, система вытяжения верхней челюсти через блоки при горизонтальном положении больного на кровати).
В качестве фиксирующих приспособлений челюстно-лицевых аппаратов могут быть использованы кламмеры, кольца, коронки, телескопические коронки, каппы, лигатурное связывание, пружины, магниты, очковая оправа, пращевидная повязка, корсеты. Правильные выбор и применение этих приспособлений адекватно клиническим ситуациям позволяют добиться успеха в ортопедическом лечении повреждений челюстно-лицевой области.
Ортопедическая стоматология
Под редакцией члена-корреспондента РАМН, профессора В.Н.Копейкина, профессора М.З.Миргазизова
Читайте также:


