Артрит может вызвать сыпь
Псориатический артрит — это форма артрита, которая обычно встречается у людей с псориазом. Помимо боли, скованности и отечности суставов, псориатический артрит может вызвать красную, чешуйчатую сыпь.
В этой статье мы обсудим, вызывает ли псориатический артрит высыпания. Мы также рассматриваем симптомы, лечение и домашние средства для псориатической сыпи.
У всех пациентов с псориатическим артритом есть сыпь?
Существует тесная связь между псориатическим артритом и псориазом.
Псориаз — это общее состояние кожи, которое затрагивает около 3 процентов людей в Соединенных Штатах. Это происходит, когда организм слишком быстро заменяет клетки кожи, что может привести к красной, чешуйчатой сыпи, развивающейся на коже.
Врачи не совсем понимают, что вызывает псориаз, но они считают, что это происходит из-за проблемы с иммунной системой.
Примерно у 30 процентов людей с псориазом также развивают псориатический артрит. Псориатический артрит вызывает воспаление суставов, что может привести к боли, отеку и скованности.
Однако не у всех пациентов с псориатическим артритом характерная сыпь псориаза. Согласно обзору 2014 года, примерно у 10 до 37 процентов людей с псориатическим артритом наблюдаются симптомы кожи и суставов одновременно, а около 6-18 процентов людей имеют суставные симптомы до появления псориатической сыпи.
Авторы более позднего обзора утверждают, что около 80 процентов людей с псориатическим артритом испытывают симптомы псориаза, прежде чем развивают системное воспаление.
Псориатическая сыпь
Псориатическая сыпь представляет собой толстые красные пятна кожи с покрытием из серебристых чешуек. Эти пятна могут быть сухими, зудящими и болезненными. Сыпь может развиваться где угодно, но она часто поражает следующие части тела:
- локти;
- колени;
- нижнюю часть спины;
- кожа головы;
- лицо;
- руки;
- ступни.
Существуют различные типы псориаза, каждый из которых может вызвать несколько различную сыпь. В то же время возможно иметь более одного типа псориаза. Некоторые распространенные типы псориаза:
Псориаз бляшек является наиболее распространенной формой, затрагивающей около 85-90 процентов людей с псориазом. Этот тип псориаза вызывает красные сухие пятна кожи с серебристыми чешуйками, покрывающими их. Эти бляшки могут варьироваться как по размеру, так и по форме.
Каплевидный псориаз вызывает много мелких овальных элементов, которые обычно появляются на груди, верхних частях плеч, бедрах и скальпе.
Обратный псориаз вызывает гладкие красные пятна, которые образуются в областях, где кожа складывается, например, вокруг половых органов, груди и подмышек. Трение и потоотделение могут сделать эти пятна еще хуже.
Пустулезный псориаз представляет собой более редкую форму псориаза, которая вызывает появление мелких, наполненных жидкостью пузырьков, известных как пустулы.
Эритродермический псориаз — редкая и тяжелая форма псориаза, которая поражает большую часть тела человека. Он вызывает красную, чешуйчатую кожу, а некоторые люди испытывают сильный зуд или жжение.
Лечение псориатической сыпи
Для людей с псориатической сыпью доступно много разных методов лечения. Выбор лечения будет зависеть от типа и тяжести сыпи. Различные люди реагируют на различные препараты, и некоторые люди могут потребовать сочетание лечения.
Варианты лечения псориатической сыпи включают:
Врачи обычно рекомендуют местное лечение легкого или умеренного псориаза. Они могут включать следующее:
- Смягчающие средства — это не косметические увлажняющие средства, которые помогают защитить кожу и уменьшить сухость, а также зуд.
- Аналоги аналогов витамина D замедляют рост клеток кожи, и они могут помочь удалить чешуйки и сгладить толстые бляшки. Врачи часто назначают их в сочетании с актуальными стероидами.
- Актуальные ретиноиды представляют собой синтетическую форму витамина А, и врачи часто назначают их в сочетании с актуальными стероидами. Ретиноиды помогают замедлить рост клеток кожи, уменьшить масштабирование и уменьшить толстые участки кожи. Женщины, которые беременны, должны избегать ретиноидов.
- Угольная смола поставляется в виде шампуней, пены и мазей, которые доступны через прилавок. Эти препараты могут помочь уменьшить зуд и весы.
- Ингибиторы кальцинеурина включают такролимусную мазь и крем-пимекролимус. Врачи иногда назначают эти препараты для лечения псориаза, особенно псориаза на лице или обратного псориаза.
Фототерапия
Также известная как фототерапия, светотерапия использует ультрафиолетовый (УФ) свет для лечения кожи человека. Фототерапия обычно проводится в больнице или в специальном центре, и человеку может потребоваться от двух до трех сеансов в неделю, чтобы она была эффективной.
Зачастую врачи назначают фототерапию в сочетании с некоторыми актуальными видами лечения.
Фототерапия может быть полезной для людей, имеющих:
- псориаз ногтей ;
- псориаз ладоней рук и подошвах ног;
- псориаз кожи головы ;
- большие площади псориаза.
Доступны различные виды фототерапии, в том числе:
- Средневолновые ультрафиолетовые лучи (UVB) . При данном виде требуется, чтобы человек стоял в световой коробке и получал дозу невидимого света.
- Лазерное лечение. Врач поставляет высокие дозы света непосредственно в пораженные участки кожи человека.
- ПУВА-терапия. Для этого лечения человек либо принимает препарат псорален, либо принимает ванну, содержащую псорален. Это химическое вещество делает кожу более чувствительной к ультрафиолетовому излучению.
- Домашнее лечение. Человек использует световую коробку или карманное устройство дома.
Фототерапия — хороший метод для людей, которые не могут использовать другие формы лечения псориаза, а именно:
- беременные и кормящие грудью женщины;
- дети;
- люди с ослабленной иммунной системой или инфекцией.
Врачи не рекомендуют фототерапию для людей, которые:
- имеют или имели рак кожи;
- имеют медицинские состояния, которые делают их чувствительными к ультрафиолетовому излучению, включая волчанку и порфирию;
- принимают препараты, которые могут повысить их чувствительность к ультрафиолетовому излучению, включая определенные антибиотики, диуретики и противогрибковые средства
Системные препараты
В случаях, когда псориаз является более серьезным или другие методы лечения не увенчались успехом, врач может назначить системные лекарства. Они могут включать пероральные и внутривенные препараты.
Большинство этих системных препаратов подавляют иммунную систему и могут иметь серьезные побочные эффекты. Врачи также используют некоторые из них для лечения воспаления суставов в ПСА. Примеры включают:
- метотрексат;
- циклоспорин;
- биопрепараты;
- пероральные ретиноиды;
- ингибиторы фосфодиэстеразы, такие как апремиласт.
Домашние средства
Люди с псориатическим артритом могут попробовать использовать домашние средства и изменения образа жизни, чтобы помочь лечить или предотвращать псориатическую сыпь:
- Принимать теплые ванны и душ, но только не горячие. Избегание экстремальных температур может помочь предотвратить сухость кожи.
- Использование смягчающих средств для предотвращения сухой кожи.
- Избегайте косметики и ароматов, которые усугубляют состояние кожи, например, крепкие духи. Вместо этого используйте шампуни без парабенов, кондиционеры и мыло.
- Соблюдение сбалансированной диеты, которая включает большое количество витаминов, минералов и омега-3 жирных кислот. Исследования показывают, что омега-3 могут помочь уменьшить воспаление.
Выводы
В дополнение к воспалению суставов, многие люди с псориатическим артритом также имеют псориатическую сыпь. Эта сыпь обычно красная и чешуйчатая, но ее тип и тяжесть могут значительно различаться.
Лечение псориатической сыпи включает кремы и мази, фототерапию и системные препараты. Обычно врач начинает с назначения более мягких процедур и наблюдает, как реагируют симптомы человека. Некоторые домашние средства также могут помочь уменьшить или предотвратить симптомы псориаза.

Приглашаем подписаться на наш канал в Яндекс Дзен
Артрит — воспаление всех структур сустава разного происхождения. Будучи системным патологическим процессом, характеризуется не только поражением опорно-двигательного аппарата, но и нарушениями со стороны других органов и систем. Выраженность внесуставных синдромов невысокая, и не выходит на первый план в клинической картине. Одним из системных проявлений артрита является сыпь на коже и слизистых оболочках. Подобный симптом возникает, как нежелательная побочная реакция на препараты, используемые для лечения основного процесса или указывает на определенный вид артрита: инфекционный, псориатический, ювенильный ревматоидный.
Правильная оценка и разъяснение кожных изменений играет важную роль в диагностическом поиске, позволяет достоверно и своевременно распознать болезнь, выстроить оптимальную тактику терапии. В статье ниже освещены причины появления сыпи при артрите, специфика клиники, особенности диагностики и лечения.
- Причины возникновения
- О чём говорит сыпь при артрите
- С чем можно перепутать?
- Что делать?
- Когда нужно обращаться к врачу, и какому?
- Как лечить артрит, если есть сыпь
- Источники
Причины возникновения
Кожные проявления сопровождают течение ювенильного ревматоидного артрита. Сыпь, как правило, появляется на конечностях и туловище. Возникает одновременно с другими внесуставными проявлениями: увеличением лимфоузлов, умеренной температурой, болезненностью живота, тяжестью в подреберьях. К развитию болезни приводят внутренние и внешние факторы или их сочетание: инфекции, травмы, переохлаждения, аутоиммунные процессы, наследственная предрасположенность.
Высыпания на коже и слизистых характерны для инфекционного артрита. Подобную клинику чаще вызывает гонококковая инфекция. Патологические элементы при гонорейном артрите определяются на коже над суставами кистей рук, локтей, коленей, голеностопа. Сыпь на коже — признак псориатического артрита. В развитии болезни предполагается участие инфекции, наследственного фактора, аутоиммунных нарушений. Чаще поражает межфаланговые и пястно-фаланговые суставы.
В других случаях кожный синдром может быть следствием приема лекарственных препаратов, влияющих на течение артрита, в частности это иммунодепрессанты. Тогда одновременно с сыпью наблюдается зуд, шелушение кожи, язвочки на слизистой оболочки рта, выпадение волос, тошнота, рвота.
О чём говорит сыпь при артрите
Прослеживается связь между образованием изменений на коже и поражением суставов инфекцией. В других случаях, сыпь при артрите рассматривают, как побочную реакцию медикаментозного лечения. В зависимости от причин высыпания обычно появляются в дебюте заболевания, и при стихании активности основных процессов уменьшаются или полностью исчезают. В некоторых случаях могут оставаться в течение нескольких месяцев.
С чем можно перепутать?
Дифференциальный диагноз сыпи на коже и слизистых оболочках проводят с такими заболеваниями, как:
- ревматическая лихорадка;
- болезнь Стилла;
- субсепсис Висслера-Фанкони;
- склеродермия;
- системная красная волчанка;
- дерматомиозит;
- системные васкулиты;
- геморрагический васкулит;
- узелковый полиартериит;
- болезнь Лайма;
- синдром Рейтера;
Кожные высыпания встречаются при периодической болезни, болезни Кавасаки, коллагенозах, других редких ревматологических патологиях. Ввиду однотипной клинической картины важно определить вид артрита: анкилозирующий, инфекционный, псориатический, ювенильный ревматоидный.
Что делать?
Запрещено предпринимать любые действия без согласования с доктором. При выраженной суставной боли допускается принять НПВП в таблетках или обезболивающее средство. Если сыпь на теле сопровождается сильным зудом, рекомендовано выпить антигистаминное или обработать кожу в месте поражения противозудной мазью, как “Фенистил”, “Псило-бальзам”, “Гистан Н”. Дальнейшее лечение должен назначать врач, после комплексной диагностики и точного определения болезни, механизмов развития.
Когда нужно обращаться к врачу, и какому?
О наличии опасных патологических процессов в организме свидетельствует возникновение кожной сыпи одновременно с другими патологическими признаками: мышечной болью, утренней скованностью, отечностью и локальной гипертермией над пораженным суставом. Серьезного отношения заслуживают клинические проявления со стороны сердечно-сосудистой, нервной системы, ЖКТ, плохой сон, снижение аппетита, быстрая утомляемость. При наличии одного или нескольких симптомов необходимо обратиться за медицинской помощью к терапевту или непосредственно к узкопрофильным специалистам — ревматологу, дерматологу.
Установлению диагнозу помогают физикальный осмотр, изучение истории болезни, получение от пациента сведений о времени и условиях возникновения симптома, анализ жалоб. Назначают общий и биохимический анализ крови на наличие инфекции, воспалительных компонентов, определяют количественный и качественный состав крови, скорость оседания эритроцитов. Результаты лабораторного исследования в комплексе с данными рентгенографии, магнитно-резонансной томографии суставов, пункции позволяют оценить общее состояние организма, выяснить причины артрита, активность воспаления.

Ортопед • Стромально-васкулярная фракция
Стаж 12 лет

Ортопед • Стромально-васкулярная фракция
Стаж 24 года
Физиотерапевт
Стаж 34 года

Ортопед • Стромально-васкулярная фракция
Стаж 7 лет

Ортопед • Стромально-васкулярная фракция
Стаж 6 лет

Ортопед
Стаж 12 лет

Невролог • Мануальный терапевт
Стаж 10 лет

Невролог
Стаж 12 лет
Невролог
Стаж 21 год
Невролог • Иглорефлексотерапевт
Стаж 14 лет
Массажист
Стаж 7 лет
Массажист • Мануальный терапевт
Стаж 7 лет

Ортопед
Стаж 25 лет

Невролог • УЗД • Мануальный терапевт
Стаж 19 лет
Невролог
Стаж 13 лет
Массажист
Стаж 32 года
Массажист
Стаж 4 года

Невролог
Стаж 39 лет
Ортопед
Стаж 5 лет

Невролог • Мануальный терапевт
Стаж 10 лет
Невролог
Стаж 18 лет

Невролог
Стаж 8 лет

Мануальный терапевт • Реабилитолог
Стаж 8 лет

Массажист
Стаж 8 лет

Невролог
Стаж 6 лет

Массажист • Реабилитолог
Стаж 30 лет

Ортопед • Невролог
Стаж 24 года

Физиотерапевт
Стаж 32 года

Невролог
Стаж 32 года

Мануальный терапевт • Массажист
Стаж 6 лет
Ортопед
Стаж 25 лет
Невролог
Стаж 34 года
Невролог
Стаж 29 лет

Мануальный терапевт
Стаж 15 лет

Ортопед
Стаж 3 года
Как лечить артрит, если есть сыпь
Лечение артрита в условиях кожных изменений длительное и комплексное, начинается сразу после установления диагноза. Терапия обращена на снижение активности воспаления, облегчение тяжести симптомов, восстановление двигательных функций суставов, профилактику осложнений. Вводятся ограничения в питании. Из рациона рекомендовано исключить соль, жиры животного происхождения, сладости, газированные напитки, алкоголь, белковую пищу, углеводы. Разрешены растительные жиры, овощи, фрукты, ягоды в ассортименте, кисломолочная продукция с низким процентом жирности.
Лекарственная терапия включает нестероидные противовоспалительные препараты для купирования приступа артрита и глюкокортикостероиды, направленные на коррекцию нарушенных функций сустава. В остром периоде назначают НПВП в таблетках: “Нимесулид”, “Мовалис”, “Диклофенак”, “Индометацин”, “Целекоксиб”. При отсутствии положительной динамики или невозможности снять приступ боли — вводят внутримышечно, внутривенно или непосредственно в очаг поражения.
Стероидные гормоны назначают местно, внутрь или внутрисуставно. Наиболее интенсивным методом считается пульс-терапия. Это внутривенное введение больших доз глюкокортикостероидов 250 мг, 500 мг, 1000 мг три дня подряд. Такой метод по скорости наступления и выраженности терапевтического эффекта в несколько раз превосходит пероральные формы, позволяет достичь нужного результата с минимальным риском побочных реакций.
При умеренной и низкой активности воспаления, в стадии ремиссии назначают глюкокортикостероиды в таблетках: “Преднизолон”, “Метилпреднизолон”, “Бетаметазон”, “Дексаметазон”, “Триамцинолон”. Дозировку и курс лечения корректирует врач в случае конкретного пациента, учитывая возраст, пол, противопоказания, наличие других препаратов в схеме лечения.
Снизить активность основного процесса, предупредить осложнения, улучшить прогноз артрита помогают:
- болезнь-модифицирующие антиревматические препараты:“Ремикейд”, “Метотрексат”, “Циклоспорин”;
- иммуноглобулины по типу “Октагам”;
- лекарства для улучшения циркуляции и кровообращения: “Никошпан”, “Пентоксифиллин”, “Никотиновая кислота”;
- спазмолитики: “Мидокалм”, Но-шпа”, “Спазмолгон”;
- противомикробные препараты с учетом чувствительности выявленного возбудителя: цефалоспорины, пенициллины, аминогликозиды; при грибковой инфекции — антимикотические средства.
Для усиления эффекта пероральной терапии одновременно проводят локальное назначение мазей и гелей с противоотечным, обезболивающим, местно-раздражающим эффектом. Наружно используют противозудные и стероидные средства.
Для решения кожной проблемы, возникшей в условиях артрита, используют исключительно медикаментозные препараты симптоматической и патогенетической терапии. Хирургическое вмешательство необходимо для восстановления функций пораженного сустава или на стадии осложнений. По показаниям выполняют протезирование сустава, прокол сустава и промывание стерильными растворами, артроскопические операции.
Важный компонент в лечении артрита и кожного синдрома, развивающегося на его фоне — физиотерапия: ультрафонофорез лекарственных веществ, грязевые и парафиновые аппликации, ультрафиолетовые лучи, озокеритолечение, лазеротерапия. В восстановительном периоде с целью улучшения двигательных функций сустава, облегчения симптомов назначают массаж, лечебную физкультуру.
Для снижения активности артрита, уменьшения лекарственной нагрузки по показаниям осуществляют:
- гемосорбцию — очищение крови от вредных продуктов: белка, токсинов, иммунных комплексов, антигенов;
- гравитационную хирургию крови — удаление патологических продуктов из крови вне организма больного;
- мембранный плазмаферез — удаление частиц плазмы вместе с вредными веществами с последующим замещением крови специальными препаратами;
- внутривенное лазерное облучение крови;
- ультрафиолетовое облучение крови;
- ПУВА-терапию — прием фотосенсибилизаторов совместно с воздействием ультрафиолетового облучения.
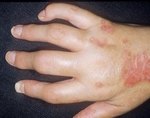
- Боль в суставе при движении
- Воспаление суставов
- Жжение кожи
- Кожный зуд
- Красная сыпь на коже
- Недомогание
- Ограничение подвижности сустава
- Отечность сустава
- Ощущение жара
- Повышенная температура
- Повышенная температура в пораженной области
- Понос
- Потеря аппетита
- Рвота
- Скованность в суставах
- Слабость
- Слезотечение
- Тошнота
- Увеличение лимфоузлов
- Учащенное сердцебиение
Аллергический артрит – острое патологическое состояние, характеризующееся изменением суставов. Это заболевание зачастую вызвано прогрессированием аллергии на антигены чужеродного происхождения. Отличается тем, что имеет неосложненное течение, легко поддаётся лечению и обладает благоприятными прогнозами. Наряду с такой болезнью, нередко проявляется инфекционно-аллергический артрит. Возникает он из-за того, что организм чересчур восприимчив к возбудителям инфекции в этот период. Это два разных расстройства, имеющие практически одинаковые симптомы и течение.
Такому недугу подвержены люди среднего возраста обоих полов, но зачастую встречается он у представительниц женского рода. Нередко болезнь прогрессирует у детей, по причине несформировавшейся иммунной системы. Причинами возникновения служат нарушения иммунитета, в результате чего развивается индивидуальная невосприимчивость и чувствительность к некоторым продуктам питания, лекарственным препаратам, шерсти животных, пыльцы и т. д. Инфекционно-аллергический тип проявляется по причине развития инфекционного процесса в носоглотке.
У детей и взрослых аллергический артрит выражается мгновенной отёчностью сустава, возникновением болезненности при движении конечностями, появлением аллергического высыпания и кожного зуда. При инфекционно-аллергическом типе наблюдаются практически аналогичные признаки, к которым можно добавить скованность движений, учащенность сердечного ритма и затруднительное дыхание.
Диагностика обоих расстройств комплексная и состоит из детального опроса больного, выяснения причин развития недуга, осмотра пациента, лабораторных исследований анализов крови, а также инструментального обследования — УЗИ. Лечение состоит из ограничения контакта с аллергеном, приёма препаратов, снижающих интенсивность симптомов, компрессов с мазями болеутоляющего действия.
Этиология
Появление аллергического артрита напрямую связано с повышенной восприимчивостью организма к чужеродным белкам, а также любым продуктам с их содержанием. Это значит, что он может выражаться при любых разновидностях аллергии или быть частью сывороточной болезни, при которой подобная реакция иммунитета выступает при введении сывороток. Аллергический артрит может проявиться, если у индивида есть аллергия на:
- пищевой продукт;
- медикамент;
- пух и перья;
- шерсть животных;
- различные запахи;
- пыль и пыльцу;
- косметику или бытовую химию.
Если аллергены неоднократно попадают в организм, то он вырабатывает к ним антитела, которые могут собираться в различных тканях. Когда такие вещества скапливаются на суставах, то начинается развитие воспалительного процесса. Нередко заболевание диагностируется у детей, потому что они намного сильнее подвержены аллергии, по причине несформировавшегося иммунитета. При однократном попадании возбудителя заболевание выражаться не будет.

Факторами прогрессирования инфекционно-аллергического артрита считаются различные инфекции, вызванные патологическими микроорганизмами, которые с потоком крови перемещаются к суставам. Крайне редко заражение происходит после проведения врачебной операции. У детей зачастую диагностируется такая болезнь, вызванная гонококковой инфекцией, которая передаётся малышу от матери. Кроме этого, существует несколько групп, которые составляют повышенный риск развития такого недуга:
- лица, которым вводили инъекции или проводили хирургическое вмешательство на суставах;
- люди, у которых имеются симптомы хронического артрита, онкологии, сахарного диабета, гонореи или ВИЧ;
- личности с нетрадиционными сексуальными предпочтениями, а также чрезмерно употребляющие спиртные напитки и никотин.
Симптомы
Аллергический артрит выражается также как синовит. Развиться недуг может сразу же после попадания возбудителя в человеческий организм, но зачастую выражение симптомов происходит через несколько дней после проникновения. Таким образом, признаками такого типа заболевания являются:
- общая слабость организма и недомогание;
- учащённый сердечный ритм;
- повышенная слезоточивость;
- возрастание показателей температуры тела;
- возникновение мелкой сыпи красноватого оттенка, которая вызывает чувство зуда и жжения;
- увеличение размеров региональных лимфатических узлов, в зависимости от места локализации недуга;
- воспаление крупных суставов, их отёчность и ощущение болей при движении.
Аллергический артрит у детей проявляется такими признаками, как:
- приступы тошноты, которая нередко заканчивается рвотой;
- диарея;
- учащённое сердцебиение;
- бронхоспазм;
- жар;
- отёчность поражённых суставов;
- интенсивная болезненность при движениях, а также после длительного отдыха.
Проявления инфекционно-аллергического артрита зачастую напоминают признаки обычного артрита, не имеющего отношения к инфекциям или аллергиям. Симптомами заболевания являются:
- болезненность и опухлость кожного покрова в области поражённого сустава;
- приобретение кожей красного оттенка;
- повышение температуры вокруг поражённой области;
- дыхательная недостаточность;
- учащённый пульс;
- затруднение подвижности и скованность суставов.

Помимо вышеуказанных признаков, инфекционно-аллергический артрит у детей выражается следующими симптомами:
- снижением или полной потерей аппетита;
- постоянной нервозностью и капризностью;
- хромотой;
- при выполнении повседневных дел как можно меньше старается использовать верхние конечности;
- постоянными жалобами на боли в руках и ногах.
С момента проявления первых признаков до полного выздоровления проходит примерно месяц. Чем раньше начнётся лечение, тем выше вероятность полного выздоровления.
Диагностика
Диагностические мероприятия при аллергическом артрите включают в себя подробное изучение анамнеза жизни пациента, детальный опрос по поводу наличия аллергии, о которой знает человек, оценка наличия и степени проявления симптомов. Кроме этого, врач в обязательном порядке проводит осмотр на наличие высыпаний, опухлости и покраснения кожи в месте поражённого сустава. Также важную роль играют лабораторные исследования крови. При аллергии повышается концентрация эозинофилов и ускорено СОЭ. Поражение сустава можно выявить при проведении УЗИ. Если после этого диагноз не утверждается, необходимо проведение биопсии. При инфекционно-аллергическом артрите также проводятся вышеуказанные процедуры.
Лечение
Устранение аллергического артрита у пациента, вне зависимости от возраста, комплексное, и состоит из:
- полного ограждения человека от воздействия аллергена;
- назначения антигистаминных лекарственных препаратов. При их бездейственности необходим приём гормонов;
- противовоспалительные средства нестероидного характера – для снятия интенсивной боли;
- обеспечения полного покоя поражённым суставам.
Зачастую после начала медикаментозного лечения все симптомы проходят, так что необходимость физиотерапии крайне редка. Прогноз заболевания в большинстве случаев благоприятный. Профилактика состоит из недопущения в будущем попадания в организм аллергического возбудителя.
Лечение инфекционно-аллергического полиартрита заключается в применении таких средств:
- введение глюкокортикоидов непосредственно в сустав;
- противовоспалительных лекарств;
- затормаживающих развитие аллергических реакций;
- антимикробных медикаментов;
- антибиотиков на протяжении не более десяти дней.
Кроме этого, необходимо обеспечить покой пациенту и важно строгое соблюдение индивидуальной диеты. Для профилактики такого типа заболевания необходимо своевременно и полностью осуществлять лечение инфекционных расстройств.
Читайте также:


