Артриты у детей рентгенодиагностика
Одной из актуальных проблем современной педиатрии является диагностика и лечение воспалительных заболеваний суставов. Наиболее распространен среди ревматических заболеваний детского возраста реактивный артрит (РеА), который встречается
Одной из актуальных проблем современной педиатрии является диагностика и лечение воспалительных заболеваний суставов. Наиболее распространен среди ревматических заболеваний детского возраста реактивный артрит (РеА), который встречается у 86,9 на 100 000 детского населения [1].
В настоящее время к РеА относят воспалительные негнойные заболевания суставов, развивающиеся вследствие иммунных нарушений, после кишечной или урогенитальной инфекции. В преобладающем большинстве случаев РеА ассоциируется с острой или персистирующей кишечной инфекцией, вызываемой энтеробактериями (Yersinia enterocolitica, Yersinia pseudotuberculosis, Salmonella enteritidis, Salmonella typhimurium, Shigella flexneri, Shigella sonnei, Shigella Newcastle, Campylobacter jejuni), и с острой или персистирующей урогенитальной инфекцией, вызываемой Chlamydia trachomatis. Инфекции респираторного тракта, связанные с Mycoplasma pneumoniae, и особенно Chlamydophila pneumonia, также могут служить причинами развития РеА. Имеются также данные о связи РеА с кишечной инфекцией, вызванной Clostridium difficile и некоторыми паразитарными инфекциями.
РеА, ассоциированный с кишечной инфекцией и инфекцией, вызванной Chlamydia trachomatis, развивается преимущественно у генетически предрасположенных лиц (носителей HLA-B27) и относится к группе серонегативных спондилоартритов [2, 3, 6]. Было обнаружено, что антитела к ряду микроорганизмов перекрестно реагируют с HLA-B27. Это объясняется феноменом молекулярной мимикрии, согласно которой белки клеточной стенки ряда кишечных бактерий и хламидий имеют структурное сходство с отдельными участками молекулы HLA-B27. Предполагается, что перекрестно реагирующие антитела способны оказывать повреждающее действие на собственные клетки организма, которые в наибольшей степени экспрессируют молекулы HLA-B27. Но при этом считают, что такое перекрестное реагирование может препятствовать осуществлению адекватного иммунного ответа, способствуя персистированию и хронизации инфекции. Имеются данные, что у носителей НLA-B27 после перенесенной кишечной и урогенитальной инфекции РеА развивается в 50 раз чаще, чем у лиц, не имеющих этого антигена гистосовместимости.
Диагноз РеА ставится в соответствии со следующими диагностическими критериями, принятыми на III Международном совещании по РеА в Берлине в 1996 г. [7].
– Олигоартрит (поражение до 4 суставов).
– Преимущественное поражение суставов ног.
– Время возникновения: за 2–4 нед до развития артрита.
Лабораторное подтверждение инфекции:
– Необязательно, но желательно при наличии клинических проявлений инфекции.
– Обязательно, при отсутствии явных клинических проявлений инфекции.
Критерии исключения — установленная причина развития моно- или олигоартрита:
Вместе с тем в реальной практике термин РеА ошибочно используется ревматологами гораздо шире и включает артриты после перенесенной вирусной инфекции, поствакцинальные артриты, постстрептококковый артрит и некоторые другие.
В настоящее время одной из наиболее распространенных причин развития РеА является хламидийная инфекция.
В структуре РеА хламидийные артриты составляют до 80% [8, 9, 10]. Это связано с пандемией хламидиоза в мире, особенностями путей передачи хламидийной инфекции, цикла развития хламидий и реакции на терапию. Восприимчивость к хламидиям всеобщая, существует множество путей передачи инфекции в том числе и контактно-бытовой путь (в отношении Chlamydia pneumonia). Триггерная роль кишечной инфекции в развитии РеА также остается актуальной.
Классическим проявлением РеА является болезнь Рейтера или уретро-окуло-синовиальный синдром, впервые описанный Бенджамином Броди, а затем Гансом Рейтером, под именем которого синдром и вошел в медицину. Болезнь Рейтера в настоящее время рассматривается как особая форма РеА и характеризуется классической триадой клинических симптомов: уретрит, конъюнктивит, артрит. При наличии кератодермии говорят о тетраде болезни Рейтера. Синдром Рейтера чаще всего начинается с симптомов поражения урогенитального тракта через 2–4 нед после перенесенной инфекции или предполагаемого заражения хламидиями или бактериями кишечной группы. При синдроме Рейтера триггерными инфекционными факторами чаще всего являются Chlamydia trachomatis, Shigella flexneri 2а, либо их сочетание.
Болезнь Рейтера, ассоциированная с хламидийной инфекцией, характеризуется менее выраженной остротой клинической картины [8, 10]. Поражение урогенитального тракта характеризуется стертостью клинической картины. У мальчиков могут развиваться баланит, инфицированные синехии, фимоз. У девочек поражение урогенитального тракта может ограничиваться вульвитом, вульвовагинитом, лейкоцитурией и/или микрогематурией, а также клиникой цистита. Поражение урогенитального тракта может на несколько месяцев опережать развитие суставного синдрома.
Поражение глаз характеризуется развитием конъюнктивита: чаще катарального, невыраженного, непродолжительного, но склонного к рецидивированию. У 1/3 больных может развиться острый иридоциклит, угрожающий слепотой. Поражение глаз также может на несколько месяцев или лет опережать развитие суставного синдрома.
Экссудативный артрит (моно- или олигоартрит) при болезни Рейтера хламидийной этиологии может протекать без боли, скованности, выраженного нарушения функции, но с большим количеством синовиальной жидкости и непрерывно рецидивируя. Поражение суставов при этом характеризуется длительным отсутствием деструктивных изменений, несмотря на рецидивирующий синовит.
Нередко РеА протекает без отчетливых внесуставных проявлений, относящихся к симптомокомплексу синдрома Рейтера (конъюнктивит, уретрит, кератодермия). В таких случаях ведущим является суставной синдром, который также характеризуется преимущественным поражением суставов нижних конечностей, асимметричного характера. Несмотря на отсутствие внесуставных проявлений у этих детей также имеется высокий риск развития ювенильного спондилоартрита. Наличие характерного суставного синдрома, сопровождающегося выраженной экссудацией и связанного с перенесенной кишечной или урогенитальной инфекцией или с наличием серологических маркеров кишечной или урогенитальной инфекции, позволяет с большой долей вероятности отнести заболевание к разряду реактивных артритов.
Диагностика РеА основывается на клинико-анамнестических данных, включающих наличие характерного суставного синдрома, связанного с инфекционным процессом. В связи с тем, что инфекция, предшествующая развитию РеА, не всегда бывает ярко выражена, в процессе диагностики особую значимость приобретают данные дополнительных лабораторных исследований. Для постановки точного диагноза необходимо выделение возбудителя, вызвавшего инфекцию, и/или обнаружение в сыворотке крови высоких титров антител к нему. Для идентификации триггерных инфекций используют различные микробиологические, иммунологические и молекулярно-биологические методы. Этиологическая диагностика включает следующее.
1.1. Выявление антигена хламидий в эпителиальных клетках, полученных в результате соскобов из уретры и конъюнктивы, а также в синовиальной жидкости (прямой иммунофлюоресцентный анализ и др.).
1.2. Выявление антител к антигенам хламидий в сыворотке крови и в синовиальной жидкости (реакция связывания комплемента, прямая и непрямая иммунофлюоресценция):
- острая фаза хламидиоза или обострение хронического процесса — наличие иммуноглобулин (Ig) M в течение первых 5 дней, IgA — в течение 10 дней, IgG — через 2–3 нед;
- реинфекция или реактивация первичной хламидийной инфекции — повышение уровня IgG, определяются IgA, могут быть единичные IgM;
- хроническое течение хламидиоза — наличие постоянных титров IgG и IgA;
- бессимптомное течение хламидиоза, персистенция возбудителя — низкие титры IgA;
- перенесенная хламидийная инфекция — низкий титр IgG.
1.3. Выявление антител к бактериям кишечной группы в сыворотке крови (при помощи реакции прямой гемагглютинации и реакции связывания комплемента).
Наиболее доказательным является выделение триггерных микроорганизмов классическими микробиологическими методами (посевы кала, перенос соскоба с эпителия уретры и/или конъюнктивы на культуру клеток). Чаще удается выделить хламидии из урогенитального тракта, значительно реже — энтеробактерии из кала.
Трудности диагностики РеА часто обусловлены стертым субклиническим течением первичного инфекционного процесса. Артрит развивается чаще при нетяжелых формах кишечной или урогенитальной инфекций, и к моменту развития артрита признаки триггерной инфекции в большинстве случаев проходят. Кроме того, в условиях нарушенного иммунного ответа возможно развитие хронических персистирующих форм инфекции. Поэтому в дебюте суставного синдрома необходимо в первую очередь исключить скрытую кишечную и хламидийную инфекции. Кроме того, диагностику РеА затрудняет сочетание предшествовавших инфекционных процессов различной локализации. Установлено также, что поражение кишечника и мочевыводящих путей может быть как первичным по отношению к РеА, так и развиваться одновременно с ним и даже позже, что нередко затрудняет определение причинно-следственных связей.
Дифференциальный диагноз РеА от других видов ювенильных артритов часто бывает затруднен. Наиболее распространенной патологией, требующей дифференциальной диагностики с РеА, являются инфекционные артриты, заболевания, связанные с инфекцией, сопровождающиеся артритами, а также ортопедическая патология и разные формы ювенильного идиопатического артрита.
Вирусный артрит. В настоящее время известно, что около 30 вирусов могут вызывать развитие острого артрита. К ним относятся: вирусы краснухи, парвовирус, аденовирус, вирус гепатита В, вирусы герпеса различных типов, вирус паротита, энтеровирусы, Коксаки-вирусы и др. Диагностика основана на связи с вирусной инфекцией или проведенной вакцинацией. Клиническая картина чаще представлена артралгиями, чем артритами. Клинические симптомы наблюдаются в течение 1–2 нед и исчезают без остаточных явлений.
Диагностические критерии постстрептококкового артрита включают:
- появление артрита на фоне или спустя 1–2 нед после перенесенной носоглоточной инфекции (стрептококковой этиологии);
- одновременное вовлечение в процесс преимущественно средних и крупных суставов;
- возможную торпидность суставного синдрома к действию нестероидных противовоспалительных препаратов (НПВП), нерезкие сдвиги в лабораторных показателях;
- наличие повышенных титров постстрептококковых антител;
- выявление хронических очагов инфекции в носоглотке (хронический тонзиллит, фарингит, гайморит).
Клещевой боррелиоз (болезнь Лайма). Диагностика боррелиоза основана на данных анамнеза: пребывание пациента в эндемичной зоне, наличие в анамнезе факта укуса клеща, а также характерную клиническую картину. Подтверждают диагноз серологическими методами, которые выявляют антитела к Borrelia burgdorferi.
Диагноз септического артрита ставится на основании клинической картины инфекционного процесса, определения характера синовиальной жидкости, результатов посева синовиальной жидкости на флору с определением чувствительности к антибиотикам, а также рентгенологических данных (в случае развития остеомиелита).
Клиническая картина туберкулезного артрита представлена общими симптомами туберкулезной инфекции: интоксикацией, субфебрильной температурой, вегетативными нарушениями и локальными симптомами — боли в суставах, преимущественно в ночное время, явления артрита. Для подтверждения диагноза необходимы рентгенологические данные, анализ синовиальной жидкости, биопсия синовиальной оболочки.
Ювенильный спондилоартрит. Данное заболевание является возможным исходом хронического течения РеА у предрасположенных лиц (HLA-B27 носителей). Суставной синдром так же, как и при РеА, представлен асимметричным моно- или олигоартритом с преимущественным поражением суставов ног. Кардинальными признаками, позволяющими поставить диагноз ювенильного спондилоартрита, являются рентгенологические данные, свидетельствующие о наличии сакроилеита (одно- или двустороннего).
Выделяют три вида терапии: этиотропную, патогенетическую, симптоматическую.
Этиотропное лечение РеА, ассоциированного с хламидийной инфекцией. Поскольку хламидии являются внутриклеточными паразитами, то выбор антибактериальных препаратов ограничивается только теми, которые способны накапливаться внутриклеточно. К таким препаратам относятся макролиды, тетрациклины и фторхинолоны. Однако тетрациклины и фторхинолоны достаточно токсичны, их применение ограничено в детской практике. В связи с этим для лечения хламидийного артрита у детей используются макролиды. Азитромицин — для детей в первый день приема доза препарата составляет 10 мг/кг, а в последующие 5–7 дней — 5 мг/кг в один прием. Лучший эффект достигается при использовании антибиотика в течение 7–10 дней. Рокситромицин — для детей суточная доза составляет 5–8 мг/кг массы тела. Джозамицин (вильпрафен) суточная доза препарата составляет 30–50 мг/кг массы тела, разделенные на три приема. Кларитромицин используется у детей старше 6 мес — 15 мг/кг/сут в 2 приема, спирамицин — детям массой более 20 кг из расчета 1,5 млн МЕ/10 кг массы тела в сутки. Кратность приема — 2–3 раза.
У подростков возможно применение тетрациклинов и фторхинолоновых препаратов.
В отношении РеА, связанных с кишечной инфекцией, однозначных рекомендаций по антибактериальной терапии не существует. Наличие антител к бактериям кишечной группы и особенно бактериологическое подтверждение кишечной инфекции является основанием для назначения антибиотиков. Используются аминогликозиды — амикацин в/м или в/в — до 15 мг/кг/сут в одно-два введения, 7 сут, гентамицин в/м или в/в 5–7 мг/кг/сут в два введения, 7 сут, фторхинолоновые препараты (для детей старше 12 лет).
Патогенетическая терапия. Монотерапия антибиотиками оказывает недостаточный эффект при затяжном и хроническом течении РеА, неадекватности иммунного ответа. Целесообразно для лечения хронического хламидийного артрита использовать различные иммуномодулирующие средства (тактивин, ликопид, полиоксидоний) в сочетании с антибиотиками.
Наиболее эффективной, по результатам многолетних контролируемых исследований, оказалась схема с использованием ликопида [8, 10, 13].
Схема комбинированной терапии ликопидом и антибиотиками у больных с хроническим течением РеА, ассоциированного с хламидийной инфекцией, следующая.
- Ликопид применяется в виде сублингвальных таблеток. Детям до 5 лет целесообразно назначать ликопид по 1 мг 3 раза в день, дети старше 5 лет — ликопид по 2 мг 3 раза в день. Курс лечения составляет 24 дня.
- На 7-й день приема ликопида назначается антибиотик. Возможно использование любого антибиотика, обладающего противохламидийной активностью. Так как необходимо перекрыть 2–3 жизненных цикла хламидий, курс лечения антибиотиком должен составлять не менее 7–10 дней.
- После завершения курса антибактериальной терапии дети продолжают получать ликопид до 24 дня.
Использование иммуномодуляторов противопоказано при трансформации РеА в спондилоартрит, высокой иммунологической активности.
Симптоматическая терапия. С целью лечения суставного синдрома при РеА применяют НПВП. Диклофенак внутрь 2–3 мг/кг/день в 2–3 приема или напроксен внутрь 15–20 мг/кг/день в 2 приема или ибупрофен внутрь 35–40 мг/кг в 2–4 приема или нимесулид внутрь 5 мг/кг в 2–3 приема или мелоксикам внутрь 0,3–0,5 мг/кг в 1 прием.
Глюкокортикостероиды как наиболее мощные противовоспалительные средства используются в период обострения суставного синдрома. Их применение ограничивается преимущественно внутрисуставным способом введения. При необходимости можно воспользоваться коротким курсом пульс-терапии метилпреднизолоном, который предполагает быстрое (в течение 30–60 мин) внутривенное введение больших доз метилпреднизолона (5–15 мг/кг в течение 3 дней).
При тяжелом и торпидном течении заболевания, появлении признаков спондилоартрита, высокой клинической и лабораторной, в том числе иммунологической, активности возможно применение иммуносупрессивных препаратов. Наиболее часто используется сульфасалазин (в дозе 30–40 мг/кг массы в сутки), реже метотрексат ( в дозе 10 мг/м 2 в неделю).
У большинства детей РеА заканчивается полным выздоровлением. У части больных эпизоды РеА рецидивируют и в дальнейшем появляются признаки спондилоартрита, особенно у HLA-B27 позитивных больных. Мерами профилактики являются своевременное выявление хламидийной инфекции у ребенка и членов его семьи, адекватная терапия урогенитальной инфекции.
Е. С. Жолобова, доктор медицинских наук, профессор
Е. Г. Чистякова, кандидат медицинских наук, доцент
Д. В. Дагбаева
ММА им. И. М. Сеченова, Москва
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Костно-суставная система кистей и дистальных отделов стоп является основным объектом исследования для постановки диагноза и определения стадии ревматоидного артрита (РА) и проведения дифференциального диагноза с другими заболеваниями ревматической и неревматической природы.
Синовиальная оболочка периферических суставов является органом-мишенью, где при РА разворачивается хроническое аутоиммунное воспаление, приводящее в дальнейшем к характерному для РА множественному и симметричному поражению суставов. Симметричность изменений в суставах кистей и стоп является отличительной особенностью РА. Типичные признаки РА – симметричное поражение пястно-фаланговых и плюсне-фаланговых суставов, суставов запястий, проксимальных межфаланговых суставов кистей. Первые рентгенологические симптомы артрита, в т. ч. и появление первых эрозий, могут обнаруживаться во 2-х и 3-х пястно-фаланговых суставах, 3-х проксимальных межфаланговых суставах кистей, суставах запястий, лучезапястных суставах, шиловидных отростках локтевых костей, 5-х плюсне-фаланговых суставах. При более выраженных стадиях РА изменения могут обнаруживаться в дистальных межфаланговых суставах кистей и стоп. РА никогда не начинается с поражения дистальных межфаланговых суставов кистей и стоп, проксимальных межфаланговых суставов стоп.
Наиболее часто в повседневной практике применяется рентгенологическая классификация, основанная на делении РА на модифицированные стадии по Штейнброкеру с использованием обзорных рентгенограмм кистей и дистальных отделов стоп в прямой проекции.
Выделяются 4 рентгенологические стадии РА, отражающие прогрессирование симптомов артрита в суставах кистей и дистальных отделов стоп.
К 1-й стадии (ранним рентгенологическим изменениям) РА относятся периартикулярное утолщение и уплотнение мягких тканей, околосуставной остеопороз (повышение рентгенпрозрачности костной ткани), единичные кистовидные просветления костной ткани и сужение отдельных суставных щелей в типичных для начального РА суставах. Рентгенологические симптомы 1-й стадии неспецифичны для РА и могут быть обнаружены при других ревматических заболеваниях, что требует обязательного учета клинико-лабораторных показателей заболевания.
Стадия 2 характеризуется нарастанием околосуставного остеопороза, появлением множественных кистовидных просветлений костной ткани в эпифизах коротких трубчатых костей и костях запястий в сочетании с множественными сужениями суставных щелей, эрозивными изменениями в суставах и небольшими краевыми деформациями костей. Эта стадия подразделяется на неэрозивную и эрозивную формы в зависимости от отсутствия или наличия деструктивных изменений в суставах. Как правило, первые эрозии появляются во 2–3-х пястно-фаланговых, 5-х плюсне-фаланговых суставах, костях запястий, в области шиловидного отростка локтевой кости. Отличительная особенность 2-й стадии РА – отсутствие умеренных или выраженных деформационных изменений, подвывихов, вывихов и костных анкилозов суставов.
Стадия 3 характеризуется нарастанием рентгенологических симптомов, выявляемых при 2-й стадии. Деструктивные изменения выраженные, определяются во многих суставах кистей и дистальных отделов стоп. Преобладают в типичных для РА суставах. Отличительная особенность 3-й стадии – умеренные и выраженные деформации эпифизов костей, подвывихи и вывихи в отдельных или многих суставах.
4-я стадия характеризуется симптомами 3-й стадии и появлением костных анкилозов суставов. Для РА типичны анкилозы в суставах запястий (межзапястных, 2–5-х запястно-пястных суставах). Крайне редко выявляются анкилозы в проксимальных межфаланговых суставах кистей и лучезапястных суставах. Выраженные деструктивные изменения в костях запястий могут приводить к коллапсу запястий, который характеризуется снижением высоты запястий, выраженными деформациями, уменьшением размеров или остеолизом костей запястий. Остеолитические изменения могут выявляться в пястно-фаланговых и, реже, плюсне-фаланговых суставах. Рентгенологические стадии РА представлены на рисунках 1–11.
Только для зарегистрированных пользователей
В данной статье рассмотрим рентгенологические признаки, которые помогают определить этапы развития заболевания соединительной ткани.
Описание патологии
По природе возникновения ревматоидный артрит относят к хроническим аутоиммунным заболеваниям, которые возникают вследствие сбоев иммунной системы человеческого организма. До сих пор трудно установить причины возникновения данного недуга, но факторы, которые могли бы спровоцировать его развитие, выделяют следующие:
- перенесенные инфекции (корь, гепатит В, паротит),
- наследственность,
- постоянное пагубное влияние вредных веществ,
- другие болезни, связанные с нарушением функций иммунной системы человека,
- климакс.
О ревматоидном артрите можно судить, если происходит воспаление суставов ног и рук (плеч, локтей, кистей, бедер, коленей, ступней). Выделяют определенные рентгенологические стадии ревматоидного артрита. Об этом далее.
Какие суставы страдают первыми?
Чаще всего поражаются небольшие суставы рук, кистевые суставы. Начальные стадии болезни характеризуются воспалением оболочек мембран, которые покрывают поверхность полости суставов — носит название синовиальной оболочки.
Следующий этап ревматоидного артрита - влияние на хрящи, а как следствие - эрозия и необратимая деформация костей суставов. Заболевание, как правило, сосредотачивается на конечностях. Также были случаи, при которых артрит распространялся и на другие органы, вызывал нарушение кожных покровов, приводил к атрофированию скелетных мышц, нарушению функции работы печени, увеличению лимфатических узлов, воздействовал на желудочно-кишечный тракт, легкие, сердце, почки, глаза.
Степени активности процесса
Выделяют для каждой стадии ревматоидного артрита степени активности процесса. Нулевая активность бывает при ремиссии. При этом отсутствуют боли, припухлость, усталость.
Активный процесс характеризуется тремя степенями. Первая отличается минимальной активностью. Боли небольшие и непродолжительные. Вторую характеризуют болевые ощущения во время движения и в покое, присутствует субфебрилитет, лейкоцитоз в крови. У третьей степени высокая активность – присутствуют сильные боли, припухлость, гиперемия, повышенная температура тела до 38 градусов, СОЭ высокое, лейкоцитоз и другие признаки воспаления.
Рентгенологические стадии артрита по Штейнброкеру
Рентгенография суставов помогает оценить степень поражения и разрушения структуры кости, хрящей и мягких тканей, находящихся около сустава. Необходимо понимать, что основной акцент делают именно на сустав, внутри которого произошли сильные изменения. Врачи обуславливают это тем, что признаки, полученные в результате рентгенографии артрита у одного больного в разных суставах, отличаются. Для того чтобы выявлять и лечить артрит эффективно, его необходимо своевременно диагностировать на начальных этапах развития. Рентгенологические стадии ревматоидного артрита рассмотрим ниже.
Определить данные изменения крайне сложно из-за их небольшого размера и несовершенства рентгеновского оборудования. Чтобы выявить симптомы заболевания на более ранней стадии и поставить точный диагноз, совместно с рентгенологическими исследованиями проводят МРТ, обрабатывают посредством компьютера и проводят расшифровку снимков. По рентгенологическим показателям ревматоидного артрита в суставах стоп и кистей различают четыре рентгенологических этапа этого заболевания, выделенные Штейнброкером.
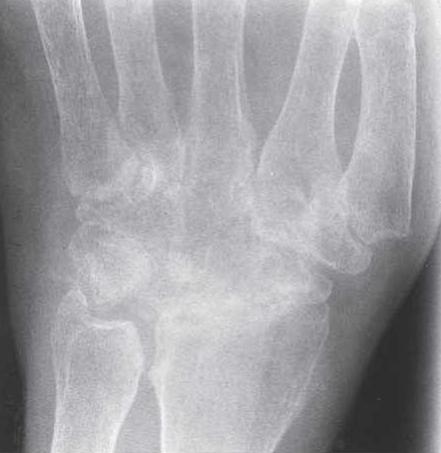
Первая стадия заболевания
Итак, начальная рентгенологическая стадия ревматоидного артрита. Кистевые и плюснефаланговые суставы чаще всего поражаются на этом этапе. На снимках, полученных с помощью рентгена, можно увидеть толстые и плотные элементы в мягких тканях около суставов, истончение костной ткани и наличие в ней некоторого количества кистовидных просветлений.
Четко прослеживается околосуставный остеопороз. Заболеванию свойственны изменения в структуре костей. Они становятся очень рыхлыми, их пористость увеличивается, а соответственно, и хрупкость. На первой стадии артрита обнаруживают легкое уменьшение суставной щели, что является показателем развития болезни.
Симптоматика
Больные на этой стадии ощущают ограничение в движении, связанное с работой суставов, в первые часы после пробуждения. Рентгенологические признаки первой стадии артрита важно уметь распознать. Этим должен заниматься только высококвалифицированный специалист.
Любые нагрузки связаны с болевыми ощущениями в суставах. Они опухают, что является признаком начальной стадии. При появлении данных симптомов нужно записаться на прием к профильному врачу-ревматологу. Возникнуть данная стадия может абсолютно в любом возрасте. В зоне риска находятся взрослые, подростки и дети.
Развитие заболевания может протекать медленными темпами, но это вовсе не означает, что оно не может развиваться бурно во взрослой жизни. Недуг может быть вялотекущим, а потом стать активным через несколько лет. Состояние человека, страдающего от ревматоидного артрита, может стремительно ухудшаться, как только появились первые признаки.
Второй этап - поражение мелких суставов
Вторая рентгенологическая стадия ревматоидного артрита. Заболевание распространяется в прогрессивной форме, заключающейся в следующем: огромное количество опухолей костной ткани, сокращение просвета щелей суставов, что ведет к наступлению следующей стадии данной болезни - 2А.
Типы эрозий
Эта стадия развития артрита продолжается до тех пор, пока не появится 1-я эрозия, а именно повреждения кости. Их можно сгруппировать по трем типам. Краевые поверхностные эрозии наиболее часто поражают небольшие суставы кистей. В том месте, где кость сустава не прикрыта хрящевой тканью, она подвержена поражению. Далее образуется кистевидная структура и под влиянием прогрессирующего суставного остеопороза происходит углубление участка кости, который присущ компрессионным эрозиям. Так определяется ревматоидный артрит глазами рентгенолога.
Третий тип эрозий заключается в том, что поверхностная костная ткань деградирует в том месте, где замыкательная пластина сустава соединяется со связками. Очень существенным рентгенологическим признаком начального этапа ревматоидного артрита служит выявление данных эрозий. После обнаружения в больном суставе дефекта наступает следующий этап — 2Б. Данная стадия продолжается до появления не более чем 4 эрозий.
На второй стадии проявляется дисфункция подвижности суставов, которая может продолжаться до нескольких часов в день, обусловленная воздействием на хрящевую ткань. На данной стадии рентген не обнаруживает показателей изменения хрящей кисти или стопы. При нагрузках болевые ощущения усиливаются. Какие еще рентген-стадии и признаки ревматоидного артрита (РА) существуют?
Третья стадия ревматоидного артрита
На 3-й стадии появляются множественные эрозии поверхностной части суставов (более пяти). Около больных суставов имеет место значительное атрофирование мышц. Околосуставной остеопороз, уменьшение просвета щелей суставов и большое количество опухолей ткани кости дополняется нарушением целостности суставов, их значительным изменением. Вот такие будут на этой стадии рентгенологические признаки ревматоидного артрита.
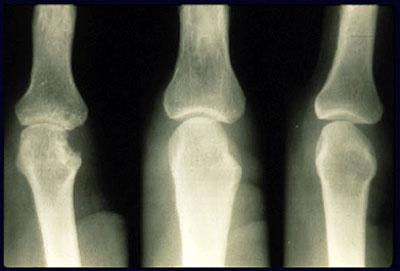
Виды деформации
Ревматоидные узелки имеют плотную структуру и округлую форму, безболезненны при ощупывании. Кальцификаты хорошо видны на рентгене, так как имеют неоднородную по плотности структуру. Болезненные ощущения в суставах и их ограниченная подвижность настолько сильны, что для выполнения обычных действий требуется прилагать значительные усилия. Больной на данном этапе не в состоянии заниматься профессиональной деятельностью и спортом (учитывая возраст и пол страдающего артритом).
Четвертая стадия ревматоидного артрита
Остеопороз становится ярко выраженным и принимает распространенный характер. Огромное количество эрозий поражают поверхности суставов, а также другие участки костей. Помимо сужения суставных щелей, появляются остеофиты. Это костные новообразования по краям суставных поверхностей. Они являются типичными рентгенологическими признаками ревматоидного артрита.
В начальной стадии остеофиты возникают как маленькие по размеру костные разрастания у края суставов и имеют острую форму. Они увеличиваются в размерах и изменяют свою конфигурацию по ходу развития заболевания (в форме волн, прямые на длинных или коротких основаниях).
Какие еще рентгенологические признаки ревматоидного артрита 4-й стадии наблюдаются?

Остеосклероз и анкилоз суставов
Также кроме огромного числа просветлений, связанных с кистами, выраженным изменением формы костных тканей, нарушением суставной целостности, появляется остеосклероз и анкилоз суставов.
Субхондральный остеосклероз представляет собой костное уплотнение, которое находится под хрящом сустава. Он появляется вследствие значительного уменьшения суставной щели, когда из-за разрушения хряща, находящегося в скоротечной форме, или полного его отсутствия происходит взаимодействие между обнаженными поверхностями костей сустава.
Анкилоз – это полная неподвижность, которая может возникнуть из-за патологических и необратимых изменений, произошедших под действием прогрессирующего развития болезни. На данной рентген-стадии ревматоидного артрита происходит ограничение в возможности самообслуживания. Больных беспокоят постоянные мучительные болезненные ощущения.
Профилактика и лечение заболевания
Фактически ревматоидный артрит невозможно полностью излечить. Действия, связанные с лечением, заключаются в уменьшении болевых ощущений, в поддержании суставов в подвижном состоянии, в снижении воспаления и разрушения суставов, а также в профилактике воздействия на другие органы и системы.
Очень важным фактором в терапии ревматоидного артрита, наряду с лечением медикаментами, является специальная диета больного, наиболее полезен вегетарианский стол. Важна и лечебная физкультура, которая помогает максимально поддерживать суставы в движении и не допускать уменьшения размеров мышц. На начальной стадии развития болезни положительный эффект оказывает массаж, физиотерапевтические процедуры и аппликации.
Хирургическое вмешательство
Стоит учитывать, что в случае таких сильно выраженных рентгенологических признаков при ревматоидном артрите, как деформация суставов, применяется хирургический способ лечения. Также стоит отметить крайне высокую интоксикацию медикаментами, которые используют в лечении заболевания. Отравление организма и воспалительные процессы могут привести к сокращению жизни больных на семь-десять лет.
В целях профилактики возникновение данного недуга необходимо не переохлаждать свой организм, снизить воздействие вредных веществ, стараться не доводить себя до сильных психических потрясений, лечить инфекции своевременно, проходить профилактические осмотры. Рентген ревматоидный артрит хорошо определяет.
Выявление признаков болезни при лучевом исследовании
Первостепенными рентгенологическими показателями артрита могут являться остеопороз, незначительное уменьшение суставной щели и припухлость мягких тканей сустава. После чего к данным признакам можно добавить эрозии, которые выглядят как маленькие дефекты, находящиеся в суставах костей. В костных эпифизах наблюдаются округлые кистевидные просветления.
Применение рентгенографии с прямым увеличением изображения помогает найти нарушение целостности замыкающих пластинок еще на ранних этапах. По ходу развития процесса наблюдается усугубление данных симптомов – сустав становится уже, возникают новые очаги эрозии, растет выраженность остеопороза. В результате разрушения и деформации суставных концов кости развиваются подвывихи.
Читайте также:


