Артродез плюснефалангового сустава большого пальца отзывы
Когда пациент обращается с жалобами на нарушенную функциональность конечностей, скорее всего ему назначат артродез. С помощью хирургического вмешательства врачам нужно будет закрепить сустав так, чтобы он остался в полной неподвижности.
Таким способом решают две проблемы: с расшатанными суставами и утраченной опорной способностью.
Если пациент затянет с визитом к ортопеду, в будущем последуют необратимые процессы с утратой возможности самостоятельно передвигаться, а в последующем постоянную потерю трудоспособности.
Артродез сроднен с представляющим соответствие анкилозом. Анкилоз означает оцепенение суставов. Состояние оцепенения влечет неподвижность соединение костей из-за спайки хрящевых или фиброзных тканей или сращивание поверхностных костей.
Такая трансформация суставов появляется, когда человек перенес тяжелую травму, инфекционные процессы, разрушающие или дегенеративно-атрофические изменения. Но в некоторых случаях артродез очень важен для того, чтобы работа рук и ног не сопровождалась болезненными ощущениями, не наблюдалась нарушенная координация движений.
Суставы, которые наиболее часто требуют хирургического вмешательства:
Операция может быть проведена несколькими методами, побор которых планируется исходя от каждого индивидуального случая.
Операция не проходит без анестезии. Здесь может быть применен общий или спинальный наркоз. Для поврежденного сустава хирург определяет наиболее правильное положение.

Далее он удаляет измененные хрящевые ткани и устанавливает подвижное соединение костей в правильном положении.
Использовав специальный набор креплений, суставные соединения фиксируют так, чтобы дальнейшие расшатывания были просто не допустимы.
Как показывает хирургическая практика, женщины более склонны к деформации 1-го плюснефалангового сустава.
Средняя возрастная отметка у прооперированных пациентов - 64 года.
Минимальная возрастная категория людей обращается за помощью от 45 лет, а максимальная от 80 лет.
К основным причинам для проведения артродеза 1-го плюснефалангового сустава можно отнести наличие:
В любом случае всем пациентам в обязательном порядке будет назначена рентгенография обеих нижних конечностей со стопами. Также потребуется рентгенодиагностика с нагрузкой на деформированные стопы и боковая проекция стопы, на которой будет проведена операция.
Пациенты, прошедшие хирургическую терапию, будут находиться под наблюдение ортопеда на протяжении года.
Известные методики по искусственному обездвиживанию суставов заключаются в:
Профессионально проведенная операция дает возможность уже на второй день передвигаться пациентам в обуви, не несущей нагрузку на передний отдел стопы. Носить обычную обувь без опасений пациенты могут начинать по истечению 45 дней.
Артродез 1-го плюснефалангового сустава вполне облегчает ходьбу, избавляет от болей и значительных неудобств. Но он не способен избавить пациента от проблемы навсегда. Такая методика используется в экстренных мерах, когда другие методы терапии просто бессильны.
Из-за отсутствия подвижности сустава, конечность, подвергшая операции, утратит способность должным образом выполнять свои функции.
Послеоперационное реабилитирование параллельно будет сопряжено с лечебной гимнастикой и физиотерапевтическими манипуляциями. До образования прочной костной мозоли на месте соединения, рекомендовано при ходьбе, использовать специальный ортопедический аппарат.
Также, чтобы не нагружать исправленные в ходе операции плюснефаланговые суставы, всем пациентам нужно будет научиться перераспределять тяжесть тела на другие участки стопы.
На первый взгляд артродез 1-го плюснефалангового сустава может показаться достаточно простой, не несущей осложнений операцией. Но это далеко не так.
Даже применение самых современных технологий, специальных конструкций и шовных материалов не дают окончательных гарантий полного сращивания тканей, вполне возможна и обратная реакция.
Артродез чаще всего осуществляется при заболеваниях суставов и позвоночника. Эта операция является крайне важной. Она представляет собой составную часть сложного комплексного лечения различных патологий двигательного аппарата или травм.
Артродез проводится даже в случае полного разрушения костей, образующих сочленение. Хирургическое вмешательство позволяет избавиться от невыносимых болей, невозможности полноценного движения и опорных функций.
Что такое артродез
Проведение операции направлено на то, чтобы временно лишить сустав возможности движения, тем самым заставив его находиться в строго фиксированном состоянии. Такие действия позволяют провести точную репозицию костных отломков.

Особенно важным становится артродез при последствиях неправильно сросшихся переломов, когда человек полностью лишается возможности полноценно передвигаться и испытывает сильнейшие боли. Кроме того, он препятствует дальнейшей деформации сочленения и развитию тяжелейших осложнений.
Какие суставы чаще всего оперируют
Операция очень сложна и чаще всего к ней прибегают тогда, когда все другие методы лечения оказались неэффективны или не могут быть применены.
Обычно артродезу подвергаются следующие сочленения:
- тазобедренное;
- голеностопное;
- колено;
- плечевое;
- подтаранное;
- плюснефаланговое;
- локтевое;
- лучезапястное;
- таранно-ладьевидное.
Виды артродеза
В медицинской практике выделяется четыре основных вида подобного хирургического вмешательства. Их выбор зависит от места проведения операции и основных причин ее осуществления.

Наиболее часто применяется внутрисуставной тип. При его выполнении происходит вскрытие капсулы и извлечение деформированной хрящевой ткани с резекцией синовиальной оболочки. Затем элементы кости подводят к нормальному соединению и закрепляют при помощи пластин, спиц или штифтов. Этот вид артродеза показан при запущенных артрозах, артритах или возникновении ложного сочленения.
Внесуставная операция осуществляется без проникновения во внутреннюю полость. Части кости скрепляются посредством пересадки тканей, в результате которого происходит постепенное перерождение хрящевой ткани. Она показана при туберкулезе опорно-двигательного аппарата.
Компрессионный артродез является сочетанием двух предыдущих методов с использованием аппаратов Гришина, Гудушаури, Илизарова или Сиваша, позволяющих зафиксировать костные отломки, помогая их полноценному заживлению. Нередко применяется при синдроме вялого сустава.
Смешанный тип подразумевает резекцию хрящевой ткани, использование пересадки костей и применение скрепляющих материалов. В некоторых случаях оказывается необходима сухожильно-мышечная пластика. Сочленение надежно фиксируется, что дает возможность его полного восстановления.
Чаще всего бывает нужно при раздроблении ступни или лечения различных заболеваний тазобедренного сустава.
Показания и противопоказания к операции
Основными причинами, по которым назначается артродез, являются:
- врожденные дефекты суставов;
- запущенный артроз;
- деформирующий артрит;
- костный туберкулез;
- неверное восстановление сустава после перелома;
![]()
отсутствие подвижности в сочленениях;- перенесенный полиомиелит;
- травма голеностопа;
- вальгусное искривление большого пальца;
- воспалительный процесс;
- тяжелые заболевания сухожильного аппарата верхней конечности и др.
Противопоказаниями к осуществлению артродеза чаще всего становится детский или старческий возраст (не проводится ребенку до двенадцати лет и взрослому старше шестидесяти).
Хирургическое вмешательство не осуществляют, если самочувствие пациента отличается крайней тяжестью.
Перед выполнением артродеза требуется сделать исследования, устанавливающие отсутствие инфекционного процесса в организме. Важно также выявить наличие онкологического процесса, который также является противопоказанием.
Операция не осуществляется в том случае, если не пройден курс лечения костных свищей, особенно при туберкулезе. Очень важно установить, не имеется ли выраженного воспаления со склонностью к образованию абсцесса.
Как проводится операция
Как правило, хирургическое вмешательство занимает период от двух до пяти часов. Применение анестезии зависит от состояния пациента. Она бывает общей или местной, спинальной (при осуществлении артродеза нижних конечностей).
Сущность операции заключается в очищении пораженной области от продуктов распада тканей, иссечении деформированного хряща, а затем установления и фиксации сочленения в состоянии, соответствующем норме.
Хирургическое вмешательство выполняется для того, чтобы очистить пораженную полость, удалить мениск и высвободить шейку бедра. Кости соединяют так, чтобы они очень точно срослись. Если значительно деформированы части тканей, их иссекают. Затем осуществляют плотную фиксацию и обездвиживают пациента на срок не менее, чем на три месяца. Иммобилизация позволяет добиться прекращения болей, но окончательная функциональность суставу уже не возвращается.
При этом виде хирургического вмешательства полностью удаляются поврежденные концы сочленения. Операция проводится под местным наркозом.

Нижняя конечность сгибается в колене, а на сосуды бедра накладывается плотный фиксирующий жгут.
Поэтому артродез коленного сустава бывает противопоказан при тяжелых декомпенсациях сердечно-сосудистой системы.
При поражениях верхней конечности, препятствующих полноценному движению руки, осуществляется внесуставное, внутрисуставное или компрессионное хирургическое вмешательство.
Артродез голеностопного сустава проводится малотравматичным методом. Врач делает микроскопический разрез и вводит в него бор, при помощи которого доводятся до необходимого состояния костные отломки пятки и таранной кости.
Затем их закрепляют так, чтобы между ними находилось определенное пространство с внедренным в него имплантом. Потом сочленение плотно иммобилизуется.
Артродез плюснефалангового сустава проводится для того, чтобы вылечить вальгусную или варусную деформацию большого пальца стопы.
В результате осуществления операции голеностоп и межфаланговые сочленения вновь обретают функциональность.
Такой вид хирургического вмешательства проводится внутрисуставным методом. Он выполняется на протяжении примерно пятидесяти минут.
С подошвенной стороны специалист делает надрез, удаляет хрящи и соединяет кости при помощи пластин или стержней.
Последствия и возможные осложнения
Проведение артродеза не всегда проходит бесследно.
При нарушениях реабилитационного периода возникают определенные негативные реакции:
![]()
кровоизлияние;- некроз кожных покровов, соседствующих с зоной проведения операции;
- закупорка сосуда эмболом;
- образование абсцесса;
- повреждение нервных пучков;
- тромбофлебит;
- нарушение осанки;
- развитие остеомиелита и т.д.
Особенно часто различные последствия возникают при осуществлении артродеза голеностопного сустава. Если фиксация костей произошла с нарушениями, иногда сохраняется подвижность отломков. Происходит нарушение в образовании соединительной и хрящевой ткани, в результате чего сочленение восстанавливается очень медленно.
Очень тяжелым последствием неправильной реабилитации становится отсутствие костного анкилоза.
Послеоперационный период
Подобное время является очень важным для полноценного восстановления сустава.
- антибактериальные препараты;
- дезинфицирующие растворы;
- обезболивающие средства;
- противовоспалительные вещества;
- кальций;
- иммуностимуляторы;
- мази;
- минеральные элементы и пр.
Гипс нужно носить не менее трех месяцев. При обширных операциях или применении вспомогательных средств период иногда продлевается до полугода.
В ряде случаев требуется двенадцать месяцев для образования плотной костной мозоли и полного восстановления функциональности сочленения.
Врач сравнивает фото заживающего сустава и делает выводы о коррекции дальнейшего лечения. Обычно бывает необходима смена повязки в конце каждого квартала.
Если был осуществлен артродез тазобедренного, коленного или голеностопного сустава, то в течение трех месяцев передвигаться разрешается только с помощью костылей.
Восстановительный период
Для полной реабилитации пациента назначаются:
![]()
Применение лекарств.- Лечебная гимнастика.
- Массаж.
- Физиотерапия.
- Грязи.
- Парафин.
- Лазер.
- Воздействие высокочастотных токов.
- Влияние магнитных полей.
- Электрофорез.
Они позволяют снять боль, избавиться от отечности, активизировать кровообращение, устранить воспалительный процесс, ускорить ранозаживление, разработать подвижность в суставе и улучшить состояние хрящевой ткани.
Восстановительный период должен продолжаться от четырех месяцев до года. На все время пациенту выписывается больничный лист. По истечении срока пациенту нужно регулярно проходить тщательный мониторинг его состояния во избежание развития осложнений.
Человеку дается инвалидность сроком на один год. Снимается она только после окончательного выздоровления.
Отзывы пациентов
Она пишет, что страдала от артроза четвертой степени. Ей был назначен артродез. В среднем цены на операцию колеблются от шестидесяти до ста шестидесяти рублей. Но пациентка решилась. Ей пришлось перенести хирургическое вмешательство, соединение суставов при помощи аппарата Илизарова, а после длительное время перемещаться только с помощью костылей. Но пациентке удалось достигнуть полного выздоровления, в результате чего она обрела возможность нормального передвижения.


![]()
Забудьте о боли в ногах
Делала операцию 1 год и 2 месяца назад.
Как и многие очень долго решалась на эту операцию, искала врача, взвешивала все за и против. Но в итоге уже больше не смогла терпеть боль в ногах и огромные шишки, особенно сильно увеличивающиеся при плохой погоде. И конечно, как и любой девочке хотелось одеть, наконец, босоножки, а не бегать по магазинам в поисках обуви, в которой есть большой запас по ширине.
Прочитала предварительно все возможные отзывы, форумы по теме. Записалась на операцию за месяц, сделала снимки, обсудила план операции с врачом. Сдала анализы к госпитализации. С анализами все было достаточно просто, у нас во дворе есть Полис Участковые врачи, и мне за пару визитов удалось сдать всё по полису ОМС.
На работе я взяла больничный на месяц, потом я планировала увольняться. Договорилась со свекровью, она забирала из детского сада детей на время реабилитации.
Ну и вот он наступил, день X.
Операция была сразу на 2 ногах скарф. ок. 60 000
Госпитализация во вторник - отпустили домой в четверг или пятницу.
Первые сутки ничего не делали, просто сидела читала книжку. Был осмотр хирурга.
На вторые сутки дополнительно прошла их врачей, сделали ЭКГ. Прооперировали под проводниковой анестезией + седация. Наркоз перенесла отлично.
После операции очнулась в палате с перевязанными ногами на подставке. Через пару часов наркоз начал отходить и боль была достаточно сильная, но можно было терпеть.
Потом была перевязка и домой.
На ноги покупала баруки, чтобы не было давления на передний свод стопы. Сначала взяла свой размер, потом меняла на самый маленький S, т.к. L не выполнял своей функции.
Дома спала ногами кверху, подкладывала свернутое одеяло, первые 5 дней дома по ночам были невыносимы, но можно было и обезболиться. Спустя 5 дней спала уже хорошо, но неудобно. Около месяца ноги сами собой подергивались, отекали не сильно, от лиотона было только хуже, не стала ничем мазать.
Перевязки это вообще отдельная тема. В травме меня отлично перев
язали, продлили больничный, но сказали больше не приходить, не их проблема, в поликлинике от меня шарахались как от огня, но все таки в итоге они мне снимали швы, а перевязки я делала самостоятельно дома. В перчатках.
Через 3 недели после ОП я делала каждый день солевые ванночки. Кожа после ОП была страшенная, но потом она вся облезла и стала как была, шрамов нет.
И у меня был постельный режим, сидеть больше 15 минут не могла, ноги отекали и болели очень сильно, Через 3 недели после операции с трудом могла проходить в баруках больше 20 минут.
Спустя 2 месяца ходила уже в обычной обуви, ноги быстро уставали и болели. но месяца через 4-5 ножки стали легкие, даже лучше, чем до ОП) Теперь ничего не болит, не мешает и обувь ношу открытую и удобную.
Если вы страдаете от боли в ногах от шишек на больших пальцах или мизинцах, даже не думайте, ищите хорошего врача и удачи вам!
Операции и манипуляции
Новые методы хирургического лечения артроза 1 плюсне-фалангового сустава (материалы конференции «CURRENT SOLUTIONS IN FOOT & ANKLE SURGERY 26-28 January 2017, Tampa, Florida).
Артроз первого плюсне-фаланговго сустава, Hallux Rigidus, проявляется образованием шишки по тыльной поверхности первого плюсне-фалангового сустава, ограничением тыльного сгибания 1 пальца, болью при движениях, подошвенном толчке 1 пальцем, трудности с подбором обуви.
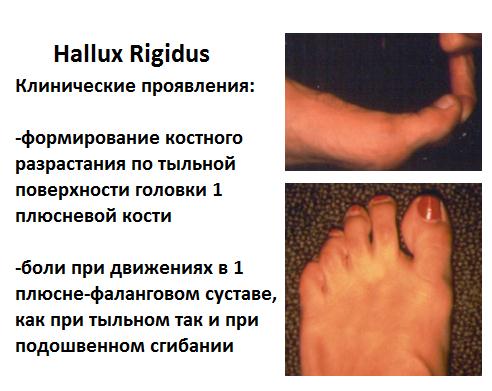
Клиническими проявлениями артроза 1 плюсне-фалангового сустава являются боль в суставе усиливающаяся при движениях, отёк, тугоподвижность, образование болезненной шишки по тыльной поверхности 1 плюсне-фалангового сустава, парэстезии (ощущение покалывания, прострелов) в 1 пальце стопы.
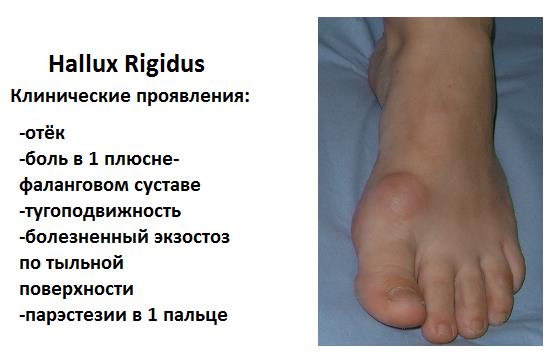
Рентгенологическая классификация Hattrup and Johnson, подразделяет артроз 1 ПФС на 3 стадии.
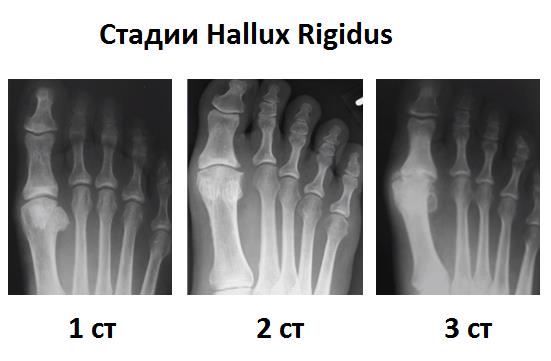
1 стадия артроза первого плюсне-фаланговго сустава по Hattrup and Johnson – ограничение амплитуды тыльного сгибания 1 пальца, умеренная боль при физической нагрузке, умеренное разрастание костной ткани по тыльной поверхности головки 1 плюсневой кости.
2 стадия – сужение суставной щели, формирование более выраженных экзостозов по границе суставного хряща головки 1 плюсневой кости и основной фаланги 1 пальца, дальнейшее ограничение тыльного сгибания до 10-15 градусов, усиление болевого синдрома.
3 стадия – дальнейшее сужение суставной щели вплоть до полной облитерации, рост костно-хрящевых экзостозов, формирование свободных суставных тел, выраженный болевой синдром при ходьбе.
Хирургические методы лечения включают:
-Укорачивающие и плантаризирующие остеотомии
-Интерпозиционная артропластическая резекция
Интерпозиционная артропластика описана в литературе под несколькими названиями, а также в нескольких модификациях. Основными используемыми для описания этой процедуры названиями являются 1) операция Келлера 2) артропластическая резекция 3) интерпозиция капсулы.
На современном этапе развития хирургической техники существует 3 основных варианта операции различны по интерпонируемому материалу: интерпозиция капсулы, интерпозиция сухожилия (интерпозиция алло- или ауто-трансплантата) а также интерпозиция синтетических материалов. Последней из описанных в литературе технологий является интерпозиция Polyvinyl Alcohol Hydrogel (PVA)
Последние публикации по данной теме: Hyer et al., FAS 2012, интерпозиция регенеративной ткани у 6\9 пациентов, срок наблюдения составил 5 лет, конверсия к артродезу не потребовалась ни в одном из случаев, средний балл по шкале AOFAS составил 38-65.8
44 летний профессиональный сёрфер, 9 лет назад выполнена хейлэктомия с временным положительным эффектом. Учитывая активный образ жизни пациента, необходимость сохранить тыльное сгибание, высокий уровень физической нагрузки и высокий риск травм, пациенту выполнена интерпозиционная артропластика.
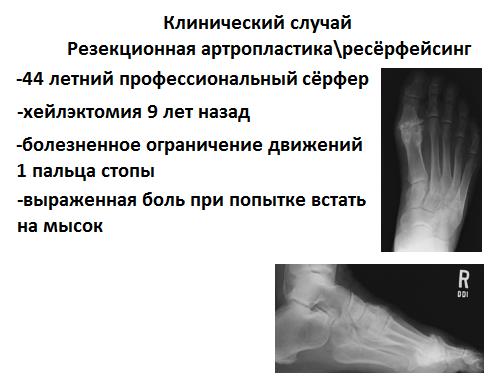
Осуществлён тыльный доступ к 1 плюсне-фаланговому суставу, произведена резекция остеофитов, остеотомия Mini-Valenti проксимальной фаланги. Произведено микрофрактурирование головки 1 плюсневой кости, головка укрыта дермальным аллотрансплантатом.
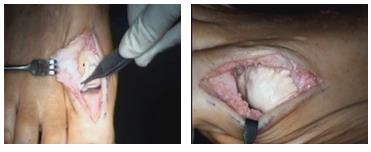
Отмечен удовлетворительный результат в виде снижения болевого синдрома, увеличения амплитуды тыльного сгибания до 45 градусов.
Самой новой из существующих методик является интерпозиция Polyvinyl Alcohol Hydrogel (PVA). Используется в качестве спейсера при артрозе 1 плюсне-фалангового сустава или Hallux Rigidus, при отсутствии выраженной вальгусной деформации (менее 20 градусов). Используется для замещения фокальных хрящевых дефектов головки 1 плюсневой кости. Цилиндрическая форма импланта позволяет устанавливать его по принципу press fit.
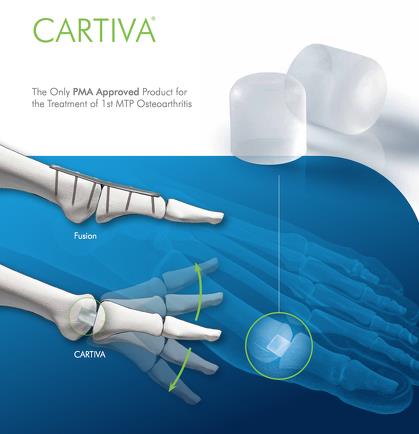
Исследование данной методики представлено в Foot and Ankle International Journal 2016 Baumhauer, описано 152 случая. Получены обнадёживающие результаты, снижение боли сопоставимо с артродезом, при этом сохранялась амплитуда тыльного сгибания в среднем 32 градуса, 10% потребовалось выполнение артродеза в течение 2 лет, 12 % ревизий среди пациентов которым потребовалось выполнение артродеза.
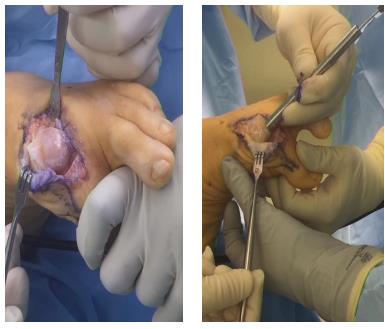
Фтото с операции. Резекция остеофитов.
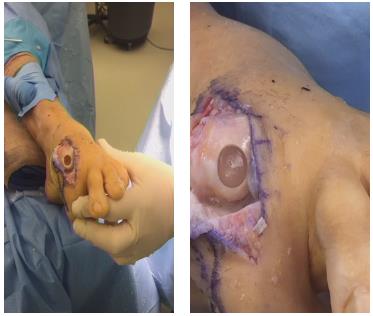
Установка спейсера из синтетической хрящеподобной ткани.
Методики лечения артроза первого плюсне-фалангового сустава продолжают эволюционировать как за рубежом так и в нашей стране, что создаёт надежду на то, что в ближайшем будущем данная проблема будет решена окончательно и бесповоротно.
Вы можете ознакомиться с основной статьёй посвящённой артрозу первого плюсне-фалангового сустава здесь.
Артроз первого плюснефаланогового сустава (Hallux Rigidus)
Под артрозом первого плюсне-фалангового сустава или Hallux Rigidus врачи понимают дегенеративное перерождение и разрушение сустава большого пальца стопы. Hallux rigidus развивается в результате длительно прогрессирующего деформирующего артроза первого плюсне-фалангового сустава.
Болезнь проявляется резкой тугоподвижностью, деформацией большого пальца, а также болью при ходьбе.
Пусковым механизмом развития артроза может стать травма сустава, постоянная его перегрузка или какое-либо системное заболевание. Иногда причину возникновения артроза установить не удается.
Hallux rigidus характеризуется ограничением движений первого пальца стопы в результате артрозных изменений. В норме амплитуда тыльного сгибания большого пальца около 50-60 градусов, при hallux rigidus объем движений уменьшается до 5-15 градусов. Движения сопровождаются значительной болью. Исходом hallux rigidus является полная неподвижность большого пальца.
Halluх rigidus это второе по частоте заболевание поражающие большой палец. На первом месте стоит вальгусная деформация большого пальца или hallux valgus. По статистике один из сорока пяти человек после пятидесяти лет страдает hallux rigidus. Часто болезнь поражает сразу обе стопы, особенно при ревматоидном артрите и подагре.
Ученые выделяют несколько причин развития hallux rigidus. Прежде всего это воспаление и отслойка суставного хряща большого пальца после травмы или в следствие ревматоидных болезней. Hallux Rigidus может возникнуть как осложнение после операции по коррекции вальгусной деформации первого пальца (Hallux Valgus).
Плюсне-фаланговый сустав составляют первая плюсневая кость и основная фаланга большого пальца.
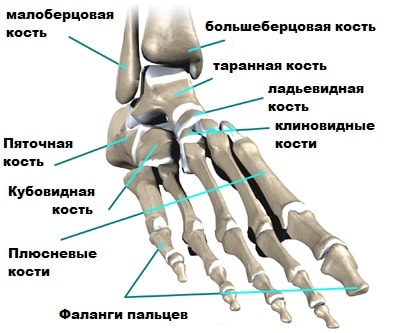
Как и любой другой сустав в организме он покрыт суставным хрящом.
Суставной хрящ покрывает концы костей, он очень гладкий, блестящий и имеет белесоватую окраску.
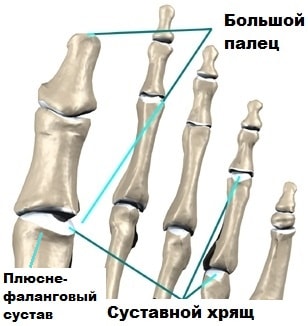
Если сустав большого пальца травмирован, то хрящ начинает медленно изнашиваться и разрушаться. Суставной хрящ может истираться до кости, в результате движения в суставе становятся болезненными.
По краям сустава начинают разрастаться остеофиты. Остеофиты вокруг сустава ограничивают движения в нем, особенно страдает тыльное сгибание (сгибание кверху) большого пальца.
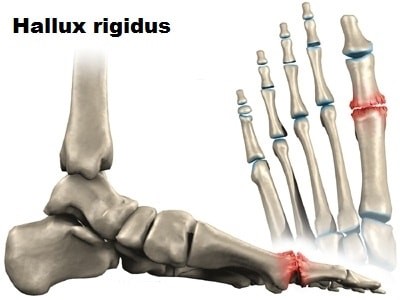
Также остеофиты раздражают вокруг лежащие мягкие ткани, что вызывает воспаление в этих тканях. Клинически воспаление характеризуется болью и отечностью.
До конца неизвестны истинные причины заболевания. Многие хирурги считают, что в большинстве случаев, заболевание начинается с повреждения суставного хряща, которое происходит в следствии, например, сильного удара большого пальца стопы о какое-либо препятствие.
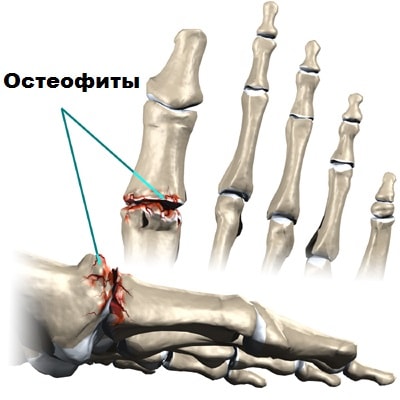
Дегенеративный процесс в суставе развивается в течение нескольких лет, прежде чем появляются первые симптомы.
Заболевание может встречаться у молодых людей, но больше распространено среди тех кто старше 50 лет.
Среди женщин артроз первого плюсне-фалангового сустава (hallux rigidus) более распространен, чем среди мужчин.
В этиологии этого заболевания большую роль играет наследственный фактор. В тех случаях, когда заболевание передается среди членов семьи по наследству, процесс локализуется на обеих конечностях.
При определенных обстоятельствах hallux rigidus развивается без каких-либо значимых травм. Особенности анатомии стопы и связанная с этим постоянная перегрузка сустава может вызвать его преждевременное разрушение. Процесс разрушения и износа сустава протекает в течение многих лет.
Дегенеративные изменения плюсне-фалангового сустава вызывают две проблемы — боль и потерю движения.
Отсутствие движений в первом плюсне-фаланговом суставе, не позволяют стопе адекватно перекатываться с пятки на носок во время ходьбы.
Артроз большого пальца стопы делает каждый шаг трудным и крайне болезненным. Боль наиболее отчетлива во время отрыва пальцев и стопы от земли. Боль усиливается при ношении обуви на высоком каблуке.
Костные разрастания или экзостозы могут оказывать давление на близлежащие нервы, вызывая онемение в стопе, а также из-за деформации в области сустава могут возникнуть проблемы с подбором обуви.
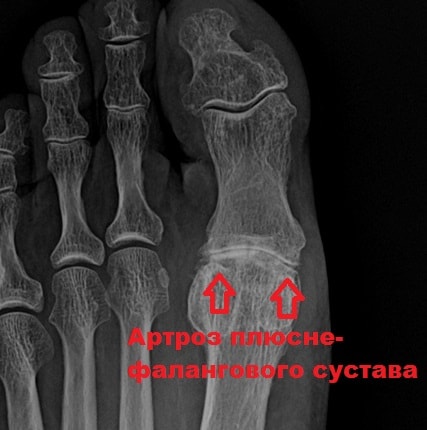
Диагноз, как правило, не вызывает сомнений после клинического осмотра и изучения рентгеновских снимков. Артрозные изменения в суставе большого пальца хорошо визуализируются на рентгеновских снимках.
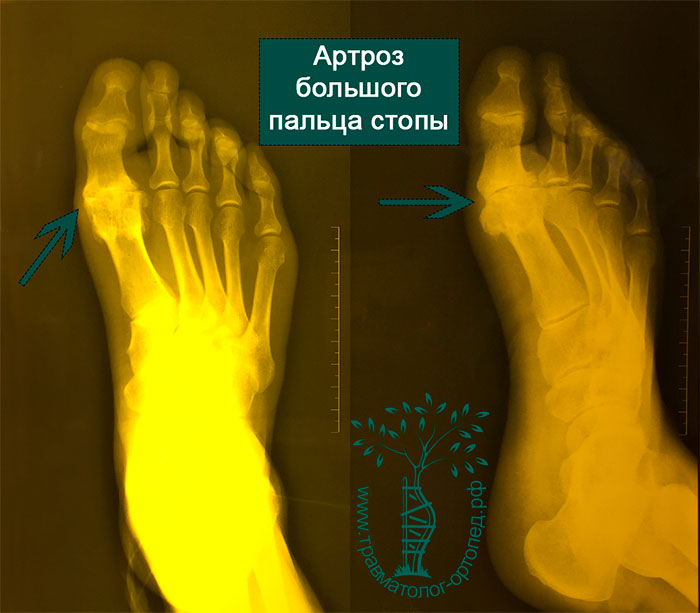
Консервативное лечение включает в себя противовоспалительную терапию для контроля боли и отека. Пациенту предлагается специальная обувь, которая облегчает процесс ходьбы. В некоторых случаях в область сустава вводят кортизон, что значительно облегчает боль, но, к сожалению, только временно.

Хирургическое лечение может быть методом выбора, когда консервативное лечение потерпело неудачу.
Малотравматичные, суставосохраняющие операции
В некоторых случаях, экзостозы или разрастаются вокруг сустава, мешают пальцу сгибаться. Эти разрастания вызывают проблемы во время ходьбы, не позволяя большому пальцу нормально отталкиваться от земли во время ходьбы.
Хейлэктомия представляет собой суставосохраняющую операцию, при которой костные разрастания вокруг сустава особенно в его верхней части удаляются, тем самым объем движений увеличивается и боль уменьшается.
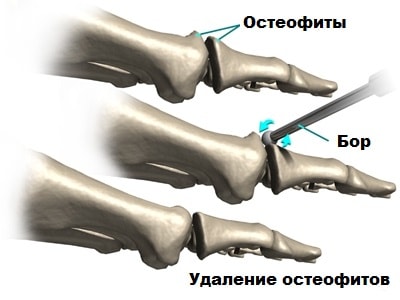
Также эта операция дополняется остеотомией первой плюсневой кости, цель которой осуществить декомпрессию (снизить давление) суставных поверхностей друг на друга. Смысл операции заключается в укорочении первой плюсневой кости, что уменьшает давление плюсневой кости на основную фалангу, тем самым также снижается болевой синдром.
После укорочения кость фиксируется в новом положении внутрикостными винтами. Подобные операции чаще выполняются у молодых пациентов, когда есть шанс продлить жизнь сустава.
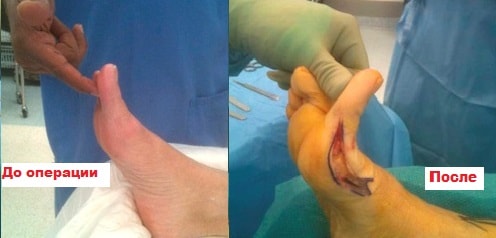
Артродез плюсне-фалангового сустава
Многие хирурги предпочитают артродез костей составляющих плюсне-фаланговый сустава, эта операция значительно облегчает боль. Смысл операции заключается в сращении плюсневой кости и основной фаланги в функционально выгодном положении.
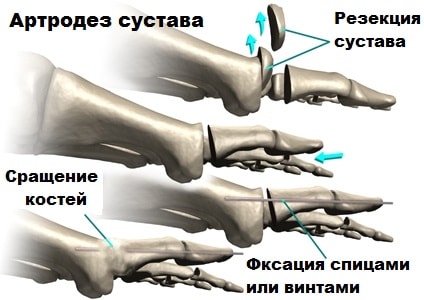
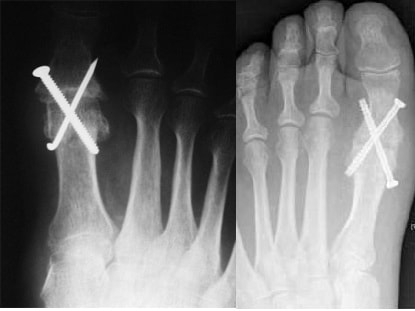
Суставные поверхности в процессе операции иссекаются, сопоставляются и фиксируются винтами. Большой палец после операции перестает двигаться. Болевой симптом после операции значительно уменьшается. Полное сращение костей обычно заканчивается в течение трех месяцев.
Эндопротезирование 1-го плюсне-фалангового сустава
Методом выбора в лечении артроза первого плюсне-фалангового сустава является полная замена сустава, аналогично тому, как это делается в коленном или тазобедренном суставе. При этой операции суставные поверхности удаляются и заменяются на искусственные, чаще металлические.
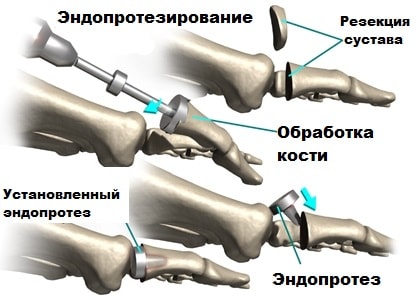
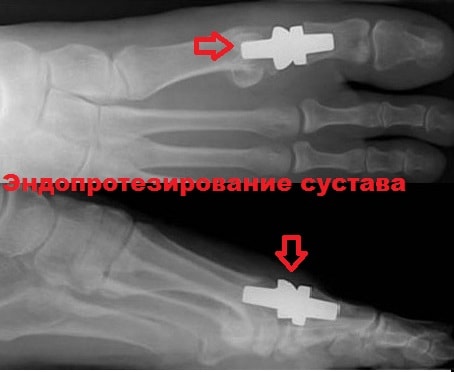
После этой операции не только снижается болевой синдром, но сохраняются движения в суставе. Одним из недостатков это операции является, вероятно, не очень продолжительный срок службы эндопротеза.
Со временем эндопротез может расшатываться, а движения в нем нарушаться, что может потребовать повторной операции. Стоит отметить, что по данным многих научных исследований, пациенты высоко оценивают функциональные результаты после эндопротезирования 1-го плюсне-фалангового сустава.
Существуют и другие хирургические процедуры, которыми могут дополняться выше приведенные операции. К ним можно отнести различные виды остеотомий, а также пластические операции на мягких тканях.
Швы после операций обычно удаляют на 10-14 сутки. В послеоперационном периоде Вам будет назначена физиотерапия и лечебная физкультура. Самостоятельно передвигаться можно на следующий день после операции в специальной обуви.
Читайте также:








