Артроз после перелома ладьевидной кости
Переломы у людей случаются достаточно часто. Обычно травмируются конечности. Подобные переломы не несут в себе угрозу для жизни. В большинстве случаев их лечение и последующий восстановительный период проходят успешно.
Одним из наиболее распространенных видов травм является перелом ладьевидной кости. МКБ 10-го пересмотра присвоила этому повреждению код S62.0. Особенность его состоит в том, что такой перелом выявить весьма трудно. Неопытные врачи часто принимают повреждение за банальный ушиб, поэтому лечение назначается некорректно. В сегодняшней статье мы расскажем, какими симптомами сопровождается перелом ладьевидной кости. Также вашему вниманию будут представлены основные методы его лечения.
Анатомическая справка
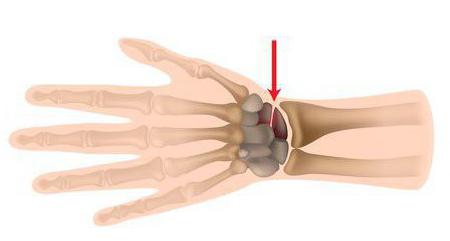
Анатомия суставов и костей запястья является одной из самых сложных во всем теле. Эти структуры позволяют совершать различные движения в нескольких плоскостях. С другой стороны, связки обеспечивают прочность суставов. Ладьевидная кость отвечает за координацию движений и расположение остальных близлежащих структур. Поэтому при ее переломе нарушается работа всего запястья.
Причины и механизм развития повреждения
Перелом ладьевидной кости чаще всего возникает по причине падения на руку. При этом происходит переразгибание в области кистевого сустава. Поэтому основная часть нагрузки приходится именно на ладьевидную кость. В редких случаях травматическое повреждение является следствием прямого воздействия на эту структуру.
У подавляющего большинства пострадавших диагностируется закрытый перелом ладьевидной кости. Присутствие разрывов на коже может быть обусловлено особенностями травмы. Например, при падении на каменистую поверхность.
Повреждения ладьевидной кости проявляются в нескольких вариантах. Среди них главными являются следующие:
- Поперечный раскол, который влечет за собой образование двух одинаковых по размеру отломков.
- Отрыв кости по краю.
- Перелом, сопровождающийся образованием большого количества отломков и смещением кости. Иначе его называют многооскольчатым.
Если говорить об основных причинах подобных травм, чаще всего они возникают при занятиях спортом или являются следствием автомобильной аварии.
Клиническая картина
Перелом ладьевидной кости диагностировать достаточно трудно. Обусловлено это слабовыраженной клинической картиной. Поэтому так важно сразу после получения травмы обратиться за помощью к врачу и пройти комплексное обследование. Это поможет избежать развития осложнений в будущем.
К основным проявлениям перелома ладьевидной кости можно отнести:
- Появление отечности на пораженной области. Со временем она может распространиться на более обширные участки.
- Наличие болевого синдрома на тыльной поверхности запястья. Дискомфорт обычно усиливается при разгибании сустава или надавливании на пораженную область.
- Нарушение полноценного функционирования кисти руки.
- Присутствие кровоподтеков и гематом вследствие разрыва сосудов.
Симптомы, характеризующие перелом ладьевидной кости кисти, отличаются разнообразием. При правильной диагностике и грамотном физикальном осмотре заподозрить проблему не составляет труда.
Первая помощь
После травмы пострадавшему необходимо в срочном порядке оказать первую помощь. Сначала руку следует постараться обездвижить. Разгибание или рефлекторное напряжение мышц спровоцирует смещение костных отломков. Они, в свою очередь, могут дополнительно травмировать мягкие ткани. Нужно в свободном положении подвесить руку на косынке или кусочке ткани. Самостоятельно закреплять кисть с помощью шины и бинтов не рекомендуется. Любые варианты лечения без консультации врача категорически противопоказаны. В противном случае можно лишь навредить пострадавшему, спровоцировать развитие достаточно серьезных осложнений.
Что можно сделать для облегчения болевого синдрома?
- Приложить компресс со льдом на пораженную область. Держать охлаждающую повязку следует не более 15 минут, чтобы не вызвать обморожения. В качестве компресса можно использовать кубики льда, бутылку холодной воды или кусок замороженного мяса. Между ним и поверхностью кожи нужно проложить ткань. Нельзя допускать попадания нестерильного конденсата на открытую рану.
- Принять таблетку ненаркотического обезболивающего средства. При этом нужно следовать прилагаемой инструкции и не допускать передозировок. В противном случае лекарство может вызвать отравление.
Транспортировка пострадавшего, как правило, осуществляется собственными силами. При необходимости можно вызвать бригаду медицинских работников. Ни в коем случае нельзя допускать самостоятельного передвижения на авто человеку, который подозревает у себя перелом ладьевидной кости. Сильный болевой синдром вызывает снижение концентрации внимания.
Особенности диагностики
При появлении одного или нескольких симптомов травмы, которые были описаны чуть выше, нужно сразу обратиться за квалифицированной помощью. Лучше проконсультироваться с травматологом или хирургом.
Первым этапом диагностики является сбор анамнеза. Пациент должен описать, что предшествовало повреждению ладьевидной кости. Это может быть падение, интенсивные занятия спортом или бытовая драка. Также врачу необходимо знать о перенесенных ранее заболеваниях двигательного аппарата, травмах кистевого сустава.
После этого специалист обычно переходит к физикальному осмотру. При переломе обнаруживается припухлость в пораженной области, болевой дискомфорт после пальпации. Иногда пациента просят согнуть кистевой сустав, обращая внимание при этом на особенности движений в этой зоне.
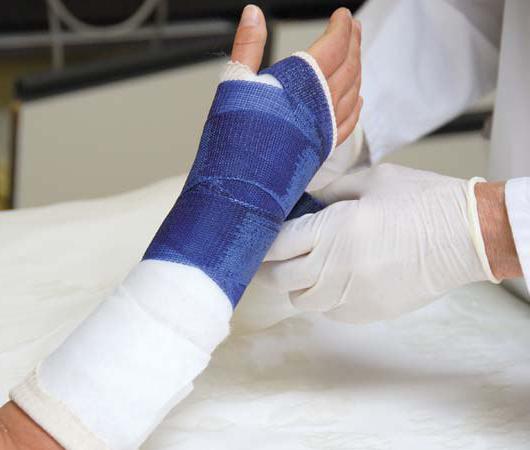
Если врач заподозрил перелом ладьевидной кости руки, больного отправляют на рентгенографию. Процедуру обязательно проводят в трех проекциях. Отсутствие явных патологий на снимке вовсе не означает, что их нет в действительности. В таком случае пациенту накладывается гипс, снимать который нельзя на протяжении двух недель.
По истечении этого срока делается повторная рентгенография. За 14 дней кость успеет пройти процесс рарефикации, а щель между отломками заметно увеличится. Такой перелом можно будет рассмотреть на рентгенограмме. На основании результатов проведенной диагностики врач уже сможет поставить точный диагноз, дать рекомендации по лечению.

Консервативные методы терапии
Лечение перелома ладьевидной кости кисти зависит от тяжести травмы и уровня активности пострадавшего. Не последнюю роль в этом вопросе играет желание больного поскорее восстановиться.
При переломе без смещения используются консервативные методы воздействия. Для лечения на лучезапястный сустав и первый палец накладывается гипс. Повязку носят около двух месяцев, пока перелом полностью не срастется. Иногда пациенты настаивают на проведении оперативного вмешательства, чтобы уменьшить срок иммобилизации и быстрее восстановить работоспособность кисти. Такой метод лечения до сих пор вызывает споры среди хирургов.
Перелом нижней трети ладьевидной кости срастается за 4-6 недель. Эта часть кисти характеризуется хорошим кровоснабжением, поэтому проблем с восстановлением практически не возникает.
Перелом в средней трети или в проксимальном полюсе требует более длительного лечения. Эти области ладьевидной кости имеют плохое кровоснабжение. Время сращения во многом зависит от возраста пациента, обмена веществ. Периодически необходимо посещать врача для осмотра. В особо серьезных случаях могут потребоваться этапные рентгенограммы и проведение КТ для оценки динамики выздоровления.
Вне зависимости от конкретной области травматизации гипс при переломе ладьевидной кости накладывается всем пациентам. Во время ношения повязки врачи рекомендуют:
- ограничить подвижность запястья;
- отказаться от занятий спортом;
- придерживаться сбалансированной диеты;
- следовать режиму труда и отдыха.
При соблюдении перечисленных рекомендаций процесс выздоровления пойдет намн ого быстрее.
Хирургическое вмешательство
При выраженном смещении отломков или высоком риске асептического некроза пациентам рекомендуется оперативное лечение. Основная его цель — стабилизация пораженной конечности. Такой подход способствует скорейшему восстановлению кровоснабжения в пораженной области, сращению перелома.
Хирургическое вмешательство обычно проводится в амбулаторных условиях с применением региональной или местной анестезии. Во время операции доктор устраняет смещение костных фрагментов, фиксирует их винтом (имплантом). Для оценки полученного результата используют рентгенограмму.
Разрез выполняют на тыльной или ладонной стороне запястья. Его размер и конкретная локализация зависят от того, какая часть ладьевидной кости подверглась травматизации. Смещение ликвидируется достаточно легко. Свежий перелом ладьевидной кости запястья обычно фиксируется винтом через разрез около 3-5 мм.
Если повреждение срослось неправильно, требуется более серьезный подход. Хирург сначала делает большой разрез, позволяющий провести остеотомию. После этого он приступает к воссозданию правильной анатомии, а затем фиксирует кость винтами.
Когда присутствуют множественные повреждения, во время операции используется специальный трансплантат. Он представляет собой синтетический вариант костной ткани. Его помещают вокруг очага поражения. Трансплантат применяют с целью стимуляции процесса заживления тканей.
Восстановительный период
На начальной стадии ЛФК преследует такие задачи:
- расслабление мышц в пораженной зоне;
- устранение болевого синдрома;
- ликвидация кровоизлияния;
- нормализация циркуляции лимфатической жидкости;
- восстановление метаболических процессов.
Перечисленные цели позволяют подобрать максимально эффективные упражнения. Как правило, используется сгибание и разгибание пальцев, круговые и маятниковые движения кистью. Этот восстановительный этап длится около 14 дней.
С третьей недели упражнения несколько видоизменяются. Теперь ЛФК направлена на восстановление функций конечности и амплитуды движений суставом. С этой целью рекомендуются различные комплексы с гимнастическим мячом и на станке.
На третьем этапе задачи ЛФК сводятся к повышению тонуса всего организма, улучшению настроения пострадавшего. Пациентам разрешаются усложненные упражнения: отжимания, подтягивания и проч.
После перелома ладьевидной кости и снятия гипсовой повязки в обязательном порядке назначаются физиопроцедуры (УВЧ, массаж, парафиновые аппликации). Правильно подобранные методы реабилитации позволяют полностью восстановить подвижность и работоспособность поврежденной конечности.

Возможные последствия
Грамотная диагностика травмы очень важна, поскольку позволяет предупредить развитие негативных последствий. Кроме того, нельзя оставлять без терапии перелом ладьевидной кости. Лечение, проведенное несвоевременно, угрожает появлением осложнений. Среди них наиболее опасными считаются следующие:
- Артроз лучезапястного сустава. Такая патология сопровождается мучительными болями и ограничением подвижности в конечности. В особо серьезных случаях она приводит к инвалидизации.
- Неправильное срастание кости. В редких случаях поврежденные фрагменты срастаются под небольшим углом. Пациент при этом испытывает сильный болевой дискомфорт. Подобную проблему можно решить только с помощью новой операции. Во время хирургического вмешательства выполняется повторный слом кости, выравнивание всех элементов. После этого приступают к трансплантации костной ткани.
- Некроз. На фоне плохого кровоснабжения костная ткань начинает постепенно отмирать. В результате развивается воспалительный процесс, а в запущенных ситуациях может возникнуть гангрена. Для устранения этой патологии часто требуется полная ампутация кисти. Асептическая форма некроза развивается постепенно. На начальных этапах его невозможно рассмотреть даже на рентгенограмме. Через 2-3 месяца после травмы проявляются выраженные симптомы нарушения. Очень часто спасти костную ткань уже не представляется возможным.
Подведем итоги
Согласно статистической информации, перелом ладьевидной кости кисти достаточно часто остается незамеченным. Поэтому данной патологии присуще появление различных осложнений. Своевременная диагностика и грамотная терапия являются залогом успешного выздоровления. При этом с помощью правильно проведенной реабилитации удается полностью восстановить функциональность конечности.
Врачи предупреждают, что перелом ладьевидной кости (МКБ 10 — S62.0) является весьма серьезным недугом. Оставлять без внимания и игнорировать его проявления не следует. Повреждение одной маленькой косточки часто заканчивается нарушением работы всего запястья.
Анатомия ладьевидной кости
Любая травма области лучезапястного сустава должна быть оценена врачом травматологом, так как переломы мелких костей могут быть ошибочно расценены пациентом как ушиб. Но последствия перелома ладьевидной кости руки могут быть очень серьезными (см. пояснение в тексте).
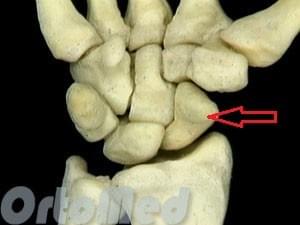
Ладьевидная кость является одной из мелких костей запястья. Из всех костей в запястья, переломы ладьевидной кости являются наиболее распространенными. Ладьевидная кость — небольшая кость запястья на стороне большого пальца (с лучевой стороны).

Анатомия лучезапястного сустава и костей запястья является чрезвычайно сложной, вероятно, самой сложной из всех суставов организма человека. Суставы и кости запястья позволяют нам совершать разнообразные движения во всех плоскостях. В то же время, связки запястья должны обеспечивать прочность суставов.
Одна из причин, что запястье настолько сложно то, что каждая небольшая кость образует соединение с соседними костями.
Ладьевидная кость имеет плохое кровоснабжение. Проксимальный полюс (ближе к предплечью) при переломах остается без кровоснабжения. Ввиду этого очень важна ранняя диагностика подобных переломов кисти.
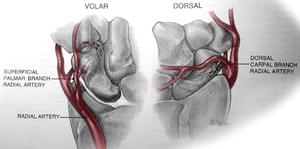
Причины переломов ладьевидной кости руки
Переломы ладьевидной кости, как правило, вызваны падением на вытянутую руку. Так же при аналогичном падении часто происходит перелом дистального отдела лучевой кости. Переломы ладьевидной кости происходят у людей всех возрастов, включая детей. Травма часто происходит во время занятий спортом или дорожно-транспортного происшествия. У мужчин в возрасте от 20 до 30 лет чаще всего происходит перелом ладьевидной кости руки по той или иной причине.
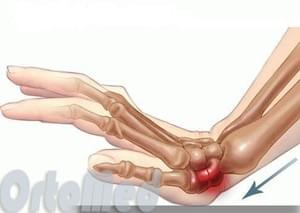
Симптомы переломов ладьевидной кости
Переломы ладьевидной кости вызывают:
Если запястье не деформировано (как при переломах лучевой кости со смещением), это еще не значит, что нет перелома мелких костей запястья. В некоторых случаях, боль не сильная и может быть ошибочно принято за ушиб, повреждение связок.
Любая боль в запястье, которая не проходит в течение дня после травмы может быть признаком перелома.
Диагностика переломов ладьевидной кости
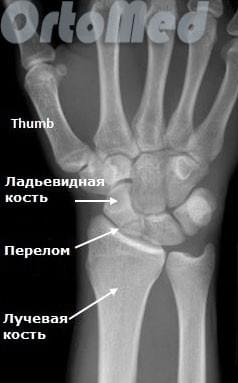
Очень важно диагностировать перелом ладьевидной кости как можно раньше, поскольку значительная часть ладьевидной кости имеет плохое кровоснабжение и перелом может не срастись, или наступить некроз фрагмента кости (некровоснабжаемый фрагмент погибает), а это ведет к серьезным отрицательным последствиям (ограничение движений в лучезапястном суставе).
Первым и обязательным диагностическим моментом является рентгенография поврежденного участка конечности. Чаще всего рентгенография ясно показывает характер перелома ладьевидной кости.
В некоторых случаях, когда по рентгенограмме тяжело определить соотношение отломков назначается компьютерная томография лучезапястного сустава. При таком исследовании можно трехмерно увидеть поврежденную кость, что поможет в определении тактики оперативного лечения перелома.
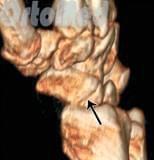
Если перелом ладьевидной кости происходит без смещения отломков, то линию перелома на рентгенограмме можно и не увидеть. Поэтому очень важно при любой травме кисти выполнить шинирование на 10 дней. На 10 день повторить рентгенограммы кисти и, если перелом все же был, он станет четко просматриваться. Ну а далее выполняют соответствующие лечебные мероприятия (см. раздел лечение переломов ладьевидной кости).
Осложнения переломов ладьевидной кости
Артроз: Если перелом ладьевидной кости не лечить, то часто происходит несращение. Иногда, даже при правильном лечении, может наступить несращение перелома из-за плохого кровоснабжения. Со временем, нефизиологичное движение костных фрагментов может привести к нарушению соотношения суставных поверхностей в запястье и последующему артрозу.
Асептический некроз: Часть ладьевидной кости может некротизироваться (отмирает) из-за отсутствия кровоснабжения, что приводит к выраженному нарушению движений кисти, боли. Переломы в проксимальных одной трети кости, со стороны ближайшего к предплечью, более подвержены этим осложнениям. Асептический некроз становится, виден на рентгенограмме только через несколько месяцев после травмы, но это уже слишком поздно. Вот почему травмы кисти должны быть оценены врачом.
Консервативное лечение переломов ладьевидной кости
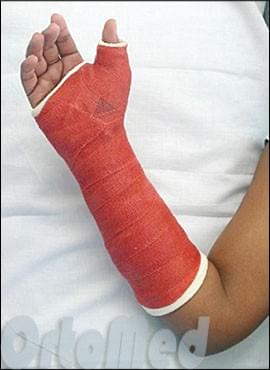
План лечения перелома ладьевидной кости будет зависеть от тяжести перелома, состояния здоровья пациента, уровня активности и желания скорейшего восстановления.
Если перелом без смещения, то лечение выполняется без хирургического вмешательства. Как правило, это требует приведения иммобилизации (гипсования) лучезапястного сустава и первого пальца с небольшим отведением в течение 2 месяцев, пока перелом срастается. В некоторых случаях, пациенты с переломами без смещения просят выполнить операцию, чтобы уменьшить время иммобилизации и скорейшему восстановлению функции кисти. Такой подход по-прежнему несколько спорный среди хирургов-ортопедов.
Перелом нижней трети ладьевидной кости (ближе к пальцам)
Переломы нижней трети ладьевидной кости обычно срастаются в течение 4-6 недель при условии правильной иммобилизации (гипсовании). Эта часть ладьевидной кости имеет хорошее кровоснабжение, поэтому проблем с несращением, как правило, нет.
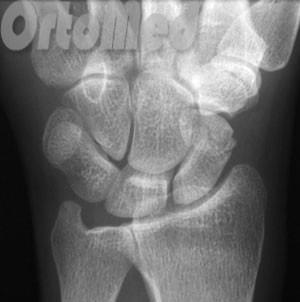
Перелом верхней трети ладьевидной кости (ближе к предплечью)
Если перелом ладьевидной кости происходит в средней трети (талии) или ближе к предплечью (проксимальный полюс), сращение происходит сложнее. Эти области ладьевидной кости плохо кровоснабжаются.
Время сращения зависит от возраста, кровоснабжения кисти, обмена веществ, поэтому необходимо периодическое наблюдение врача, выполнение этапных рентгенограмм или компьютерной томографии для определения сращения перелома.
Если имеется смещение отломков, присутствует риск асептического некроза, то рекомендуется хирургическое лечение перелома.
Хирургическое лечение переломов ладьевидной кости
Целью оперативного лечения является стабилизация перелома ладьевидной кости, что способствует скорейшему восстановлению кровоснабжения отломка и сращению перелома.

Операция обычно выполняется в амбулаторных условиях с использованием либо региональной анестезии (блок нерва плечевого сплетения) или местную. Во время операции устраняется смещение костных фрагментов и выполняется их фиксация имплантатом (винтом) для стабилизации. Во время операции выполняются рентгенограммы для подтверждения восстановления анатомии кости и правильной фиксации отломков. В большинстве случаев, используют один винт для стабилизации костных отломков.
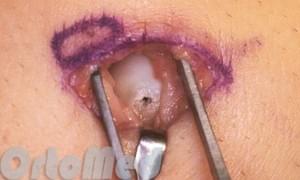
Разрез может быть выполнен на ладонной или тыльной стороне запястья. Где врач будет выполнять хирургический разрез и насколько он будет велик зависит от того, в какой части ладьевидной кости имеется перелом. Чаще всего свежие переломы фиксируются винтом через разрез в 3-5 мм,т.к. смещение устраняется достаточно легко и не нужно выполнять большой разрез для открытого доступа к кости.
Если перелом застарелый и сросся в неправильном положении, необходим достаточный разрез для выполнения остеотомии (искусственного перелома) сросшегося фрагмента, чтобы воссоздать правильную анатомию и фиксировать кость винтом.
В основном хирурги-ортопеды фиксируют отломки винтами:
- Этот способ фиксации намного надежнее спиц, т.к. винт погружается полностью в кость;
- Возможна ранняя разработка движений в лучезапястном суставе.
В случаях, когда кость ломается на более чем две части, используется костный трансплантат. Костный трансплантат – это синтетический аналог костной ткани, который помещается вокруг сломанной кости и используется для стимуляции заживления костной ткани. Он увеличивает производство костной ткани. Либо же трансплантат может быть взят из лучевой кости предплечья, гребня подвздошной кости.
Осложнения после операций
Несращение и асептический некроз
Даже после своевременной и правильной фиксации отломков во время операции после перелома ладьевидной кисти руки бывают несращения, это напрямую зависит от особенностей организма и кровоснабжения кости. Так же на это может повлиять несоблюдение рекомендаций пациентом.
Если перелом не срастается, то рассматривается вариант, с перемещением костного трансплантата, как упоминалось выше. Например, использование особого вида костного трансплантата с собственным кровоснабжением (васкуляризации трансплантата).
Артроз
Со временем, несращение, сращение в неправильном положении и аваскулярный некроз ладьевидной кости могут привести к артрозу запястья. Симптомы артроза включают в себя:
- Боли в запястье
- Снижение диапазон движения запястья
- Боль при подъеме какого либо предмета или захвате.
Реабилитация после лечения
Не важно какой вид лечения выполняется, существуют определенные временные рамки для сращения перелома ладьевидной кости. И это время пациент должен избегать:
- Любые физические нагрузки на поврежденную кисть
- Не участвуйте в контактных видах спорта
- Избегайте мероприятий с риском падения на руку (например, катание на роликовых коньках, прыжки на батуте)
У некоторых пациентов отмечается тугоподвижность в лучезапястном суставе после переломов ладьевидной кости. Это типично, когда иммобилизация была необходима в течение длительного времени или когда перелом требовал более обширного хирургического вмешательства.
Очень важно правильно и упорно заниматься разработкой всех движений в суставе после завершения иммобилизации. Иначе полный объем движений никогда не восстановится. Заниматься лучше с врачом ЛФК.
Не занимайтесь самолечением!
Определиться с диагнозом и назначить правильное лечение может только врач. Если у Вас возникли вопросы, можете позвонить по телефону или задать вопрос по электронной почте.

Переломы ладьевидной кости стопы – редкая патология в общей популяции, но широко представлена в среде легкоатлетов и людей, занимающихся спортом, связанным с бегом и прыжками.
Переломы ладьевидной кости стопы подразделяются на две основные группы: травматические переломы и стресс-переломы. Травматические переломы в свою очередь подразделяются на отрывные переломы, переломы бугристости и переломы тела ладьевидной кости.
Отрывные переломы часто становятся следствием резкого подошвенного сгибания стопы. В большинстве случаев лечение консервативное, за исключением отрывного перелома бугристости ладьевидной кости сухожилием задней большеберцовой мышцы, когда требуется операция для предотвращения развития плоскостопия.
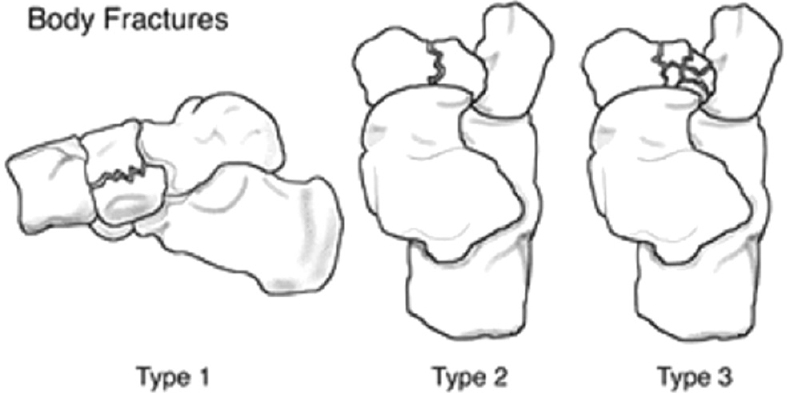
Переломы тела кости часто связаны с высокоэнергетической травмой, по своей тяжести подразделяются на 3 типа. 1 тип – переломы без смещения отломков, 2 тип – переломы с медиальным смещением переднего отдела стопы, 3-тип оскольчатые импрессионные переломы, с наружным смещением переднего отдела стопы.
Поперечный перелом тыльной части Читайте также: Упражнения для коленного сустава при артрозе сидя
Стресс переломы ладьевидной кости встречаются всё чаще в среде физически-активных людей. Диагноз часто ставится несвоевременно, так как многие травматологи не знакомы с данной патологией и имеются определённые трудности в диагностике. Спортсмен часто жалуется на тупую боль, постепенно нарастающую на протяжении длительного периода времени и иррадиирующую в дистальные отделы стопы, по ходу медиального продольного свода. Рентгенограммы часто не демонстрируют никаких изменений, и в этой ситуации надо иметь клиническое чутьё, для того чтобы назначить сцинтиграфию или КТМРТ.
Ладьевидная кость анатомически предрасположена к стресс-переломам. Она имеет вогнутую форму и зажата между головкой таранной кости с одной стороны и тремя клиновидными костями с другой. Во время толчка стопой ладьевидная кость испытывает высокие сжимающие нагрузки. Помимо такого физиологического импинджмента, ладьевидная кость характеризуется довольно бедным кровоснабжением, с водораздельной зоной как раз в средней своей части.
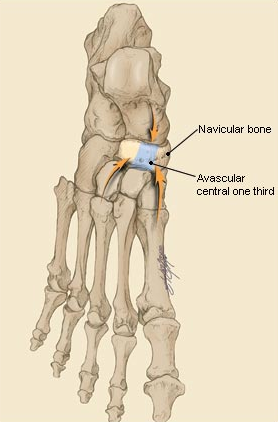
Собственно перелому предшествует длительный период ишемии и повышенного стресса, костной резорбции, которые можно выявить при сцинтиграфии до появления самой линии перелома на КТ или МРТ.
В ряде исследований выявлены несколько возможных предрасполагающих к перелому факторов: кавоварусная деформация стоп, короткая первая плюсневая кость, обувь с избыточно широкой задней частью, метатарсус аддуктус, ограничение движений в подтаранном суставе, ограниченное тыльное сгибание стопы. Однако основным фактором всё равно остаётся избыточная физическая нагрузка, которая становится следствием неправильного режима тренировок, неправильной техники бега, плохого обмундирования, превышения предела доступных данной анатомической конституции возможностей.
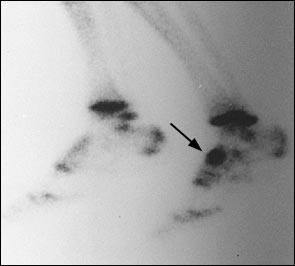
Размытая клиническая картина делает диагностику стресс-переломов ладьевидной кости трудной задачей. Тупые ноющие боли в области свода стопы могут быть настолько слабыми что спортсмен будет продолжать тренироваться через боль, сохраняется полный объём движений, боли провоцируются стоянием на мысках, пальпацией области ладьевидной кости. Обычные рентгенограммы выявляют стресс переломы ладьевидной кости только в 30 % случаев. Сцинтиграфия, наоборот, является самым точным методом, позволяющим выявить изменения в кости до возникновения собственно линии перелома. Однако все результаты костного сканирования должны дополнительно контролироваться при помощи КТ или МРТ, так как в случае наличия перелома они не позволяют оценить его морфологию.
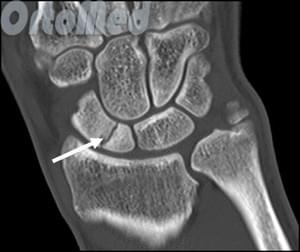
При выполнении КТ оптимально использовать малый шаг (1,5мм) и делать срезы в плоскости таранно-ладьевидного сустава. КТ часто позволяет выявить неполный перелом, начинающийся проксимально по тыльной поверхности и идущий в косом направлении к дистальной части подошвенной поверхности.
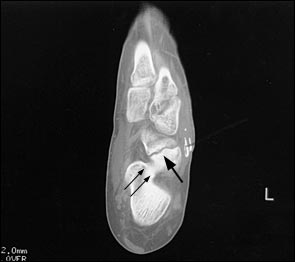
Большой стрелкой обозначен перелом ладьевидной кости, двумя маленькими стрелками – синостоз пяточной и ладьевидной кости.
На основании КТ-картины можно подразделить пациентов на 3 группы, 1 тип — изолированные переломы дорсальной кортикальной пластинки, 2 тип – перелом дорсального кортекса и тела кости, 3 тип – полный перелом ладьевидной кости. Тяжесть течения и сроки сращения увеличиваются соответственно от 1 типа к 3.
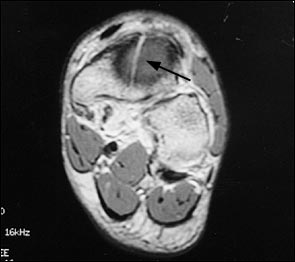
МРТ является вторым по сенситивности исследованием и становится альтернативой сцинтиграфии. Отёк кости на Т-2 взвешенных изображениях обнаруживает костные изменения предшествующие перелому. МРТ нецелесообразно выполнять если уже выполнены сцинтиграфия и КТ.
‘
В 80 % случаев переломов ладьевидной кости без смещения для выздоровления достаточно 6 недель в циркулярной гипсовой повязке без нагрузки на повреждённую конечность. После иммобилизации начинается физическая реабилитация, нагрузка постепенно увеличивается под контролем специалиста, при возобновлении болей нагрузка снижается. При неэффективности консервативного лечения рекомендуется оперативное лечение. Чаще всего хирургическое лечение сводится к компрессионному остеосинтезу одним или двумя винтами, иногда с использованием остеокондуктивных материалов.
Среднее время до полной реабилитации составляет от 3 до 6 месяцев в зависимости от морфологии перелома.
Читайте также:


