Асд при лечении грыжи паховой
Симптомы поясничной грыжи
Грыжа межпозвоночных дисков является одной из самых серьезных патологий позвоночника. Ведь в результате выпячивания диска возможно сдавливание нервных окончаний или спинного мозга. Чаще всего встречается грыжа в поясничном отделе позвоночника, так как эта область подвергается самым большим нагрузкам. Обычно патология развивается у людей 30-50 лет, но может возникнуть даже у подростков. У некоторых пациентов симптомы грыжи поясничного отдела позвоночника постоянны, сильно выражены и причиняют серьезный дискомфорт. Другие же почти не замечают заболевания. Но в любом случае очень важно вовремя обратиться к врачу и начать лечение патологии.
Поясничный отдел позвоночника состоит из 5 позвонков. Между ними располагаются межпозвоночные диски, которые выполняют функции амортизатора и обеспечивают подвижность. Поясница в течение всего дня выдерживает повышенные нагрузки. Этот отдел является основой позвоночника, именно на него приходится весь вес тела. При этом позвонки от разрушения защищают диски, которые принимают на себя почти всю нагрузку.
Межпозвоночные диски представляют собой плоское хрящевое образование. Внутри оболочки из фиброзной ткани располагается полужидкое ядро, которое выполняет функции амортизатора. При нагрузках или травмах диск сжимается, пружинит, защищая позвонки. Но иногда фиброзная оболочка разрывается, сквозь нее просачивается ядро. Оно может сдавливать спинной мозг или нервные корешки. Так образуется грыжа межпозвоночного диска поясничного отдела.
Причиной разрушения фиброзного кольца могут быть дегенеративные изменения в хрящевой ткани, возникающие из-за нарушения кровоснабжения и питания тканей. Такое случается в последнее время все чаще из-за малоподвижного образа жизни, так как оболочка диска получает питательные вещества только при движении позвоночника. Потому фиброзное кольцо постепенно начинает трескаться, а пульпозное ядро понемногу просачивается наружу.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Но при определенных ситуациях может произойти разрыв фиброзного кольца. Такое случается при травме, резком наклоне или повороте туловища, поднятии тяжестей. При этом возникает резкая боль, которая связана со сдавливанием нервных корешков.
У каждого человека патология проявляется по-разному. Иногда симптомы межпозвоночной грыжи поясничного отдела нарастают постепенно или же вообще не возникает серьезного дискомфорта. В других случаях сразу появляется сильная боль. Зависит это от того, в какую сторону выпячивается пульпозное ядро, как сильно оно затрагивает позвоночный канал или спинномозговые нервы. Именно симптомы и их особенности становятся для врача диагностическим критерием.
Все проявления грыжи можно разделить на три большие группы:
- болевой синдром;
- позвоночный синдром;
- корешковый синдром.
Степень выраженности этих симптомов может быть разной и зависит от стадии заболевания, от того, насколько поражены нервные корешки и от общего состояния позвоночника.
На первом этапе разрушения диска, когда на фиброзном кольце только появляются трещины, патология не доставляет особых проблем пациенту. Но эффективность лечения зависит от того, как рано оно начато. Поэтому очень важно вовремя распознать первые симптомы поясничной грыжи и обратиться к врачу.
Сначала пациент ощущает тупые ноющие боли в пояснице. Они несильные, даже не все обращают на них внимание. Может появиться утомляемость и некоторая скованность в движениях. Такие симптомы часто непостоянны и возникают время от времени, поэтому диагностика заболевания за этом этапе случается редко.
Постепенно симптомы нарастают. Боль усиливается при наклоне тела, поворотах, поднятии тяжестей. Она начинает распространяться по ходу седалищного нерва на ногу. Может нарастать мышечная слабость. Но такие признаки обычно возникают после нагрузки и проходят в положении лежа. На этой стадии еще легко избавиться от грыжи, но если пациент не обращается к врачу, постепенно симптомы будут нарастать.
Боль – это основной признак межпозвоночной грыжи поясничного отдела позвоночника. Она может быть разной интенсивности, проявляться самостоятельно или вместе с другими симптомами. Но возникает она в любых случаях.
На начальной стадии грыжи боль появляется в области поясницы. Она несильная, обычно связанная с нагрузкой. Но при прогрессировании патологии болевые ощущения нарастают и распространяются. Связано это с тем, что грыжа растет и сдавливает оболочки спинного мозга или нервные корешки.
В это время боль усиливается при наклоне, поворотах туловища, поднятии ноги со стороны пораженного нерва, при длительной ходьбе или поднятии тяжестей. Усиление болевых ощущений может также вызвать кашель или чихание, любое сотрясение тела. Постепенно, когда выпячивание диска затрагивает нервные корешки, боль становится острой, стреляющей или жгучей. Возникает прострел в пояснице, который может длиться от нескольких часов до нескольких дней.
Теперь боль чувствуется не только в спине. Она захватывает ягодицу, бедро, голень и даже стопу. Обычно такие ощущения возникают только с одной стороны. Часто стреляющая боль в ноге мешает пациенту ходить и даже стоять. Она может усиливаться при длительном сидении, а утихает только в положении лежа на здоровом боку с согнутой ногой.
В тяжелых случаях межпозвонковой грыжи боль становится настолько сильной, что пациент спасается только обезболивающими препаратами. Ведь даже в положении лежа она не проходит. Больной старается меньше двигаться, что приводит к прогрессированию дегенеративных изменений в диске из-за ухудшения его питания.
Из-за постоянных болей при грыже позвоночника возникает спазм мышц спины. В результате того, что пациент ищет положение тела, в котором ему легче, часто возникает перекос тела. Развивается сутулость или сколиоз. Иногда одна нога оказывается короче другой. Это приводит к нарушению походки и потере устойчивости. Кроме боли и спазма мышц развиваются и другие симптомы. Они связаны с тем, в какую сторону выпячивается грыжа.
При боковом выпячивании сдавливаются корешки спинного мозга. При этом может нарушаться работа внутренних органов, за которые отвечают эти нервы. Если выпячивается грыжа в заднем направлении, сдавливается ствол спинного мозга. При наличии такого вертебрального симптома возможно нарушение работы органов малого таза, чаще всего – недержание мочи или кала. Часто развивается расстройство кишечника, не зависящее от принимаемой пищи. Могут возникнуть частые позывы к мочеиспусканию, причем, моча выделяется в малых количествах. У мужчин постепенно снижается потенция, появляется простатит, а у женщин развиваются гинекологические заболевания и фригидность.
Кроме того, локализация нарушений связана с тем, какие сегменты позвоночника повреждены. Чаще всего грыжа возникает между 4 и 5 поясничными позвонками или же в области пояснично-крестцового сочленения. Сдавливание спинномозговых нервов перед 5 позвонком вызывает боли и онемение на наружной поверхности бедра, в области большеберцовой кости, на тыльной стороне стопы. Характерным признаком такого поражения является невозможность пошевелить большим пальцем, а также свисание стопы. Если поражается область крестцового сочленения, симптомы распространяются по ягодице и задней поверхности ноги. Боль отдает в пятку, наблюдается также отсутствие ахиллова рефлекса.
Длительное сдавливание позвоночной грыжей корешков спинного мозга может привести к их отмиранию. Такое состояние сопровождается определенными симптомами.
- На начальном этапе возникает слабость мышц ноги. Она постепенно нарастает, так что возникают проблемы в приседании, прыжках, поднятии на носки.
- Постепенно развивается атрофия мышц. Нога становится тоньше, сильно слабеет. Из-за этого заметна асимметрия туловища.
- Может нарушиться работа коленного и тазобедренного суставов. Это сопровождается трудностями в передвижении, например, возникает такое явление, как перемежающаяся хромота.
- Часто развивается нарушение чувствительности. Это проявляется в онемении кожи, ощущении бегающих мурашек, покалывания, похолодании пальцев.
- По ходу действия поврежденного нерва меняется состояние кожи. Это может быть повышенная работа сальных желез или, наоборот, сухость, перестают расти волосы.
- В тяжелых случаях отмирание нервных корешков приводит к параличу нижних конечностей.
В некоторых случаях необходимо срочно начать лечение. Например, при сдавливании ствола спинного мозга или при секвестированной грыже, когда пульпозное ядро полностью выходит из фиброзного кольца. Эти патологии могут угрожать жизни пациента.
Поэтому нужно срочно вызывать скорую помощь, если появляются такие симптомы:
Игнорирование такого состояния опасно, так как может привести к полному параличу нижних конечностей. Но даже в легких случаях больной теряет возможность вести нормальный образ жизни. Поэтому лечение грыжи нужно начинать как можно раньше, при появлении первых симптомов.
Гость — 27.01.2013 — 20:11
- ответить
- ответить
Гость — 13.06.2013 — 15:24
- ответить
- ответить
- ответить
Виктория — 28.12.2016 — 12:01
- ответить
- ответить
СЕРГЕЙ — 26.01.2017 — 16:32
Гость — 22.07.2013 — 01:22
- ответить
- ответить
Гость — 17.08.2013 — 17:21
Гость — 01.10.2013 — 07:29
Гость — 22.12.2013 — 12:59
- ответить
- ответить
- ответить
Гость — 01.01.2014 — 08:51
Гость — 27.05.2014 — 10:19
саша — 29.05.2014 — 15:34
кан — 17.08.2014 — 11:51
ксю — 17.10.2014 — 08:26
- ответить
- ответить
смайл — 24.11.2014 — 14:58
- ответить
- ответить
Гость — 20.10.2014 — 20:57
Гость — 27.10.2014 — 16:58
- ответить
- ответить
Гость — 24.11.2014 — 15:09
Гость — 31.01.2015 — 11:21
- ответить
- ответить
Гость — 03.02.2015 — 17:00
- ответить
- ответить
сергей — 26.01.2017 — 16:29
Гость — 03.02.2015 — 17:01
- ответить
- ответить
Zhanna — 03.02.2015 — 21:52
Котик — 19.02.2015 — 07:10
- ответить
- ответить
zara — 26.02.2015 — 15:20
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- ответить
- ответить
Ирина — 11.03.2015 — 16:42
- ответить
- ответить
Гость — 16.03.2015 — 10:57
- ответить
- ответить
Гость — 23.03.2015 — 00:45
- ответить
- ответить
Гость — 24.09.2015 — 14:54
Гость — 05.04.2015 — 16:11
Гость — 03.05.2015 — 17:52
Ирма — 04.05.2015 — 19:26
- ответить
- ответить
Гость — 27.08.2015 — 04:01
Гость — 18.11.2015 — 02:03
Нора — 20.12.2015 — 00:24
ирина — 07.01.2016 — 02:09
гость — 17.01.2016 — 13:19
Расимя — 18.01.2016 — 09:21
Расимя — 18.01.2016 — 09:33
- ответить
- ответить
Гость — 04.03.2016 — 01:23
Гость — 17.03.2016 — 23:48
Елена — 26.04.2016 — 18:46
- ответить
- ответить
Любовь — 30.01.2017 — 19:53
Гость — 13.10.2016 — 03:16
- ответить
- ответить
Гость — 22.11.2016 — 07:05
Сандра — 06.01.2017 — 01:24
Серега — 16.01.2017 — 17:26
Серега — 16.01.2017 — 17:55
Игорь — 06.07.2017 — 20:24
Игорь — 06.07.2017 — 20:38
Гость — 06.07.2017 — 20:41
Юрий — 04.09.2017 — 14:45
Нина — 27.03.2018 — 20:38
Болевой синдром конского хвоста в области спины у человека

Конский хвост — это пучок нервов в виде волокнистого продолжения спинного мозга, который у человека оканчивается в районе первого поясничного позвонка.
С его помощью происходит иннервация нижних конечностей и внутренних органов в области таза.
Синдром конского хвоста (далее для удобства СКХ) — это поражение нервных корешков данного пучка, вследствие воспаления или механического сдавливания, которое без немедленного оперативного вмешательства может привести к серьезным нарушениям в функционировании органов малого таза, к потере чувствительности и даже параличу нижних конечностей.
Вначале появляется сильная боль локализующаяся в пояснице, затем идет ее продвижение вниз — начинают болеть мышцы ягодиц, далее иррадиация идет по задней стороне бедер.
К другим проявлениям СКХ можно отнести слабость мышц ног, снижение общей чувствительности в нижней части тела, чувство онемения паха, кобчика или в крестце.
Если вы любите ездить на лошадях, то это вам знакомо — потеря чувствительности ног из-за длительного их сдавливания о седло лошади. Потеря коленного и ахиллового рефлексов также может быть связана с СКХ. Отмечаются различные нарушения в работе кишечника и мочевого пузыря, а также в сексуальной сфере.
Их можно разделить на механические и воспалительные. Это могут быть:
- грыжа межпозвоночного диска;
![]()
- люмбосакральная плексопатия — это поражение передних ветвей нервных сплетений спинного мозга в поясничном отделе;
- врожденные аномалии;
- сужение позвонков поясничного отдела;
- опухоли спинного мозга;
- кровоизлияния в области позвоночника;
- инфекционные болезни.
Боль при болезни бывает двух видов — местная и корешковая.
Местная характеризуется сильным и глубоким характером, локализуется в месте где раздражается само тело позвонка и окружающих его мягких тканей.
Корешковая возникает при сдавливании нервного пучка и она распространяется по ходу следования нерва, характеризуется крайне острым характером.
Дисфункции органов малого таза могут быть самыми разными — как задержка мочи, так и ее недержание, с кишечником как запор, так и полное недержание кала.
Первичный диагноз ставится на основании опроса больного, далее задача врача определить причину СКХ и подобрать эффективную методику лечения.
Для этого применяют лабораторные анализы, используют физикальное (осмотр, пальпация и другие методы основанные на использовании врачом его органов чувств) обследование, компьютерная и магнитно-резонансная томографии.
Это позволяет определить очаг поражения, а также определить не являются данные симптомы следствием онкологических или инфекционных заболеваний.
Как уже упоминалось в большинстве случаев при лечении синдрома конского хвоста применяют оперативное вмешательство, но лечение напрямую зависит от причин сдавливания.
При болезни Бехтерева, которая характеризуется воспалительными процессами, как правило обходятся консервативными методами лечения — больному прописывают кортикостероиды и нестероидные медикаменты (например ибупрофен, приксикам, диклофенак, целебрекс, ортофен).
Если причиной сдавливания являются метастазы опухоли, то применяют лучевую терапию.
При инфекционных заболеваниях применяется антибактериальная терапия, на основе антибиотиков.
Теперь поговорим о хирургическом виде лечения.
При грыже межпозвоночного диска применяют ламинэктомия (удаление части позвонка) или дискэктомия (удаление части межпозвоночного диска).
По характеру симптомов можно построить прогноз по СКХ.
Так например пациенты с болями в обеих ногах имеют меньше шансов на полное восстановление всех функций, чем больные с болями в одной из ног.
Если наблюдается полное онемение мошонки (промежности) — большая вероятность постоянного паралича мочевого пузыря. Также по степени уменьшения 
онемения этой области можно судить о ходе выздоровления.
Восстановление функции мочевого пузыря может затянуться на пару лет. Послеоперационное применение медикаментов направленно на восстановление функций органов малого таза.
Профилактика заключается в правильной идентификации симптомов, так как большинство пациентов с болями в пояснице и ногах и мышечной слабости, так и не получают диагноз СКХ.
А вот если возникают проблемы с чувствительностью в паховой области, нарушения в функционировании мочевого пузыря и кишечника, то стоит обратить на этого пациента самое пристальное внимание.
Также необходимо периодически консультироваться с вашим лечащим врачом о появлении болей и их связью с частотой ваших естественных отправлений.
Помните, что между появлением болей и онемения и началом лечения наблюдается обратная зависимость — чем больше этот временной отрезок — тем меньше шансов на полное восстановление, а полученные дисфункции и парезы станут постоянными и никогда не позволят вам вернуться к полноценной жизни.
Берегите себя и ваших близких!
В ветеринарных аптеках довольно часто можно приобрести различные лекарственные препараты для животных, которые оказывают благоприятное воздействие и на человеческий организм. Например, одним из таких препаратов является мазь Ям-БК, которая изначально создана как ветеринарное средство, содержащее креолин, деготь, серу, цинк. Она хорошо помогает при некоторых формах псориаза. Ветеринарам хорошо известны и антисептики – стимуляторы Дорогова, так называемые АСД – фракция 2 и 3. Их применяют как антисептик-стимулятор не только у животных, но также и у людей. Может ли помочь АСД-2 при межпозвонковой грыже, и насколько оправдано ее применение?
Немного истории
Причинами этого голода была нехватка рабочих рук, массовая гибель мужского населения на войне, резкое сокращение поголовья лошадей, практически полное истребление за годы войны крупного рогатого скота. Также в 1946 году была сильная засуха, которая завершила дело. Но главная причина – это антинародная политика властей Советского Союза: продолжался экспорт зерна за рубеж, усиление налоговой нагрузки на население. В результате, по некоторым оценкам, общее число жертв голода 1946-47 года составило более 1 миллиона человек.
И вот в этих условиях Алексей Власович Дорогов, возглавляющий одну из лабораторий Всесоюзного института экспериментальной ветеринарии, получил задание создать радиопротективный препарат, который одновременно был бы дешевым, производился из доступных источников, был эффективным, и мог выпускаться в таких количествах, в которых возникнет потребность. Поэтому автор и создатель этого препарата сделал его буквально из того что было, использовав в качестве сырья биологический материал.

Алексей Власович Дорогов
Вначале это были ткани лягушек, а затем и мясокостная мука, которая могла быть использована в больших количествах. Сам технологический цикл создания этого лекарства, как обычно, был засекречен, но принцип хорошо известен самогонщикам и парфюмерам. Это процесс термической возгонки в условиях ограниченного количества кислорода, во избежание происхождения реакции окисления с последующим охлаждением и конденсацией жидких фракций.
В результате такой перегонки в буквальном смысле трупного материала получилось три жидких фракции, точно так же, как перегонка нефти позволяет получить бензин, керосин, дизельное топливо и мазут.
Первая фракция в основном, представляла собой воду, содержащуюся в тканях, а вот 2 и 3 фракции уже состояли из органических молекул, гетероциклических соединений, представителей карбоновых кислот и эфиров, амидов, фенолов, и большого количества таких сложных молекул, что до сих пор невозможно хотя бы приблизительно определить состав этих фракций. Они были хорошо растворимы в спирте, а также жирах и немного в воде.
Проведенные многочисленные исследования показали, что третья фракция очень хорошо помогает при различных хронических кожных заболеваниях, таких, как псориаз и экзема, попутно обладает антисептическими и репаративными свойствами, и она показана только лишь для местного применения. А вот АСД-2, или 2 фракция, которая также растворима в воде, стала применяться не только местно, но и внутрь.
Конечно, в условиях СССР вряд ли возможно было полноценное исследование этого ветеринарного средства, поскольку просто не было возможности выпускать препарат для коммерческого использования. Против автора было возбуждено уголовное дело, но поиск людей, которым препарат навредил (то есть, принес определенный вред здоровью), были тщетны: таковых просто не оказалось. (Кстати, отсутствие побочных эффектов – это характерный признак отсутствия действующего вещества и определенного механизма его влияния).
Состав и показания к применению
Поскольку нет никакой возможности сравнивать его с лекарственными препаратами, так как отсутствует какая-либо доказательная база относительно АСД-2, и даже неизвестен его состав, то далее мы будем говорить о тех или иных лечебных эффектах с большей или меньшей долей вероятности, и эмпирически.
Препарат АСД-2 это результат сухой перегонки под влиянием высокой температуры разнообразного животного сырья. Ниже — простейшая лабораторная схема перегонки, или пиролиза. На входе имеются высокомолекулярные биологические полимеры, прежде всего белки, длинноцепочечные жирные кислоты, а также животный крахмал вместе с нуклеиновыми кислотами. Они расщепляются в условиях высокой температуры до низкомолекулярных структур, которые в результате и попадают в ту или иную фракцию.
Однако это утверждение не выдерживает никакой критики. Живая клетка состоит не из обрывков мертвых молекул, а из высокоорганизованных структур, в первую очередь — из различных мембран и внутриклеточного матрикса.
Второй аргумент — отсутствие иммуногенности и аллергии также не выдерживает никакой критики, поскольку до сих пор никто точно не знает молекулярную массу этих фракций. Известно, что иммуногенностью начинают обладать обрывки аминокислот, примерно размерами от 10 до 20 килодальтон, то есть состоящие из нескольких сот аминокислотных цепочек.
Тем не менее, при местном нанесении на кожу фракции № 3, в сочетании с нейтральной мазью, например, с вазелином возникает выраженное улучшение, связанное с нормализацией функции кератиноцитов при псориазе и при экземе. Однако нельзя идеализировать эти свойства. Известно, что таким же полезным действием обладает креолин, каменноугольный деготь, сера, нафталановая нефть, и другие крайне неприятно пахнущие и запрещённые к приёму внутрь вещества. Это вовсе не значит, что если препарат хорошо помогает местно, то его можно применять и внутрь. Например, никто не применяет внутрь жидкий березовый, или тем более каменноугольный деготь, а вот с фракцией АСД-2 это делают довольно часто.
Лечит ли АСД грыжу?
Наконец, следует немного вспомнить о способах питания хрящевой ткани вообще и межпозвонковых дисков в частности. Известно, что хрящи — это подвижные и трущиеся поверхности. Они не могут питаться с помощью кровеносных сосудов, хрящи не могут быть оплетены капиллярной сетью, поскольку эта сеть постоянно бы травмировалась, при движениях она бы рвалась, и в результате уплотнения хронических кровоизлияний любое движение в суставе прекратилось.
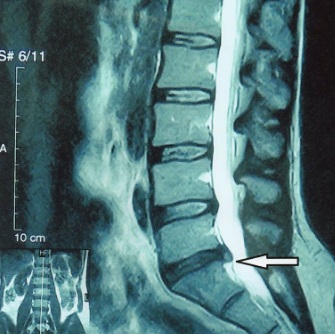
Грыжа поясничного отдела на МРТ.
Поэтому хрящи имеют диффузное питание, которое обеспечивается синовиальной жидкостью, находящейся внутри замкнутой капсулы. Это хорошо заметно в случае крупных суставов, таких как плечевой, тазобедренный или коленный. В случае межпозвонковых дисков не существуют изолированных синовиальных оболочек для каждого из позвонков, но, тем не менее, межпозвонковые хрящи истираются, отдавая продукты распада в синовиальную жидкость и синтезируют поверхность вновь из окружающей хрящ жидкости. Поэтому любое вещество, попавшее в кровь, не может влиять на метаболизм межпозвонкового диска. Именно поэтому никакими таблетками, внутримышечными или внутривенными инъекциями ликвидировать протрузию или грыжу невозможно. Можно снять боль, уменьшить мышечный спазм, и обострение перевести в ремиссию, но радикально грыжу излечит только операция.
Поэтому прием этой неприятной фракции внутрь не вызовет никакого изменения структуры грыжи. Если же наносить его в составе мази под повязку на область спины, то совершенно непонятно, почему иммуногенные и репаративные свойства должны улучшать нормальную структуру хряща, а в отношении выпятившегося фрагмента, то есть грыжи, вести себя полностью противоположным образом. Если фракция способна улучшать структуру хрящевой ткани (что никоим образом не доказано и не подтверждено), то она будет улучшать и делать упругим и сам грыжевой фрагмент, и вследствие этого симптомы даже усилятся.
Вместо послесловия
Вышеописанный способ лечения, конечно, похож на сказку. И с распадом СССР была возможность серьезного исследования фракции АСД-2 по всем современным правилам доказательной медицины. Однако этого сделано не было, и до сих пор антисептик-стимулятор Дорогова окутан ореолом тайны, и напоминает собой тот самый философский камень, который тщетно искали многие поколения алхимиков. Даже перегонка – это старинный алхимический способ познания материи.
Стопроцентно можно утверждать только лишь следующее:
Кроме того, если бы АСД-2 был бы действительно панацеей, включая, туберкулёз и онкологию, то после падения берлинской стены и возможностей общаться с любыми странами мира, этот препарат был бы всесторонне исследован, и рано или поздно воспроизведен с помощью современных технологических процессов. Промышленный выпуск этого средства сулил бы гигантские, миллиардные прибыли, если бы препарат действительно излечивал туберкулез и рак и при этом не имел побочных эффектов.
Однако, по каким-то причинам это не произошло, и возгонка трупов в перегонном кубе в настоящий момент не представляет интереса для современной фармацевтической промышленности.
В современном мире, когда интернет помогает найти любую нужную информацию, можно запросить на всемирно известном ресурсе (национального центра биотехнологической информации США) данные по поводу этого средства.
Поэтому стоит в случае острой боли в спине, вызванной протрузии или грыжей, в первую очередь нужно правильно поставить диагноз, используя современные визуализирующие методы исследования, прежде всего МРТ. Затем следует определить, если ли показания к оперативному малоинвазивному вмешательству, и если пациент решился быстро избавить себя от этой неприятной болезни, то требуется консультация нейрохирурга, и следует прооперироваться в плановом порядке, да развития осложнений.
Но, к сожалению, такой современный радикальный подход не характерен для российского пациента. Такова уж у него психология, что он всегда будет откладывать операцию до самого последнего момента, и пытаться использовать самые нелепые и даже оккультные способы лечения, вроде употребления внутрь элексира из перегнанных трупов, или земли с могилы недавно умершей популярной певицы.
Межпозвонковая грыжа относится к часто встречающимся патологиям опорно-двигательной системы. В отсутствие лечения это заболевание может привести к инвалидизации пациента. Современная медицина предлагает различные варианты лечения межпозвонковой грыжи.

Межпозвонковая грыжа – это выпячивание диска. В норме он представляет собой амортизирующую прослойку между позвонками и обеспечивает подвижность позвоночного столба.
Когда физические нагрузки на позвоночник становятся чрезмерными, или дебютируют дегенеративные процессы в этой области, диск начинает выпячиваться. Как правило, со временем он возвращается на место. Эта патология носит название протрузии. Она также сопровождается неврологическими симптомами, но случается это реже.
В отсутствие лечения происходит разрыв фиброзного кольца, и образуется стойкий пролапс диска. Это и называется межпозвонковой грыжей.
Постоянное выпячивание диска со временем все сильнее сдавливает окружающие структуры и у пациента возникают разнообразные неврологические симптомы.
Не все грыжи одинаково опасны. Наиболее неблагоприятный прогноз у тех выпячиваний, что направлены в сторону спинного мозга и грозят его сдавлением. Возникновение боковых межпозвонковых грыж чревато ущемлением нервных корешков – различными радикулопатиями.
Выбор метода лечения межпозвонковых грыж зависит от следующих факторов:
- Локализации и направленности выпячивания.
- Степени выраженности неврологических симптомов.
- Эффективности предшествующей терапии.
- Длительности временной нетрудоспособности пациентов в течение прошедших 1–2 лет.
Как правило, невропатологи предпочитают консервативные методы лечения этой патологии. Они включают в себя:
- Использование медикаментозных препаратов (НПВС, миорелаксантов, антиконвульсантов в случае присоединения нейропатической боли).
- Лечебную физкультуру и кинезитерапию. Упражнений должно быть много и на регулярной основе.
- Физиотерапевтические методы (магнитотерапию, дарсонваль, УВЧ, электрофорез и другие).
При отсутствии эффекта от консервативной терапии, пациент направляется на консультацию нейрохирурга для решения вопроса о целесообразности оперативного вмешательства.
В отличие от консервативной терапии, хирургическое вмешательство показано далеко не во всех случаях.
Так, при межпозвонковых грыжах шейного отдела операция рекомендуется крайне редко в связи с высоким риском различных осложнений после удаления выпячивания. При грыжах поясничного отдела, наоборот, хирургическое вмешательство оказывает выраженный и стойкий лечебный эффект.
Часто пациентов интересует период восстановления после операции – пребывание в стационаре и количество дней больничного листа после выписки. Это зависит от стадии патологического процесса, доступа и объема оперативного вмешательства.
В течение длительного времени основными методами оперативного лечения межпозвонковой грыжи являлись:
- ламинэктомия;
- фенестрация;
- дискэктомия.
Первые два варианта операций выполняются при помощи переднего доступа, а дискэктомия – заднего, бокового или переднего в зависимости от расположения образования. С этим связаны и различные сроки пребывания на больничном листе после хирургического лечения.
Оперативное вмешательство при помощи заднего доступа позволяет провести интерламинэктомию и гемиламинэктомию, а также фенестрацию.
Целью такого хирургического лечения является декомпрессия диска, которая бывает открытой и закрытой. Как только дегенеративно измененный диск прекращает сдавливать близлежащие структуры – нервные корешки или спинной мозг, у пациента быстро наступает улучшение самочувствия. Исчезают хронические боли в области спины, двигательные и чувствительные расстройства.
На сколько дают больничный после операции при грыже позвоночника? В среднем, сроки временной нетрудоспособности при таких вмешательствах колеблются от одного до двух месяцев. Точнее сказать, сколько дней продлится больничный лист у конкретного пациента, можно только после хирургического лечения.

Ламинэктомия и ее варианты – это удаление фрагмента позвонка и части межпозвонкового диска над сдавливаемым нервным корешком. Таким образом, устраняется ущемление и симптомы радикулопатии.
Ламинэктомию еще называют открытой декомпрессией. Иногда одновременно проводится и резекция желтой связки. Это достаточно травматичный метод лечения. Он требует нахождения в стационаре в течение 5–7 дней, а также временной иммобилизации позвоночника.
Больничный лист после ламинэктомии врачи предпочитают давать длительный, на 1–2 месяца. В случае если неврологическая симптоматика сохраняется, больничный может быть продлен до 3–4 месяцев, после чего пациенту дают направление на медико-социальную экспертизу для утверждения стойкой нетрудоспособности.
Даже после выхода на работу, первые 2–3 месяца пациенту рекомендовано носить полужесткий корсет.
В настоящее время ламинэктомия при межпозвонковых грыжах применяется очень редко, обычно в том случае, если они расположены на уровне поясницы. Чаще этот метод используют при спинальном стенозе.
Фенестрация относится к более щадящим методам оперативного вмешательства. Она включает в себя хирургическое иссечение и удаление измененных частей диска, его пульпозного ядра.
Такое лечение намного легче переносится пациентом, ходьба разрешается врачом уже в течение первых суток после операции. Как правило, в длительном нахождении в стационаре нет необходимости. Прооперированный человек может вернуться домой спустя 1–3 дня.
Сколько длится больничный после фенестрации? В течение 4–8 недель не рекомендованы наклоны, длительное пребывание в сидячем положении, тяжелые нагрузки. Иногда требуется временная иммобилизация позвоночника, которая обеспечивается ношением жесткого корсета.
Больничный лист врач может дать на весь этот период, если работа пациента предполагает физическую активность. При хорошем самочувствии, отсутствии болей и неврологической симптоматики срок временной нетрудоспособности может быть сокращен до 3–4 недель.

Ранее больничный лист после дискэктомии был достаточно длительным. Эта операция проводилась при помощи переднего доступа и была обширной.
Дискэктомия, или удаление диска, обычно дополнялась передним спондилодезом. Это хирургическое вмешательство, при котором между смежными позвонками создается неподвижность за счет установки костного трансплантата. Насколько оно травматично?
При дискэктомии с передним спондилодезом лечение в больнице может занимать от 1,5 до 2 месяцев. Длительный больничный связан с необходимостью формирования костного анкилоза – консолидации. После выписки из стационара пациент переходит под амбулаторное наблюдение невропатолога или нейрохирурга, и его нетрудоспособность может продолжаться от 6 до 8 месяцев. Решение о продлении больничного листка принимает лечащий врач совместно с врачебно-консультативной комиссией.
При необходимости пациент направляется на МСЭК, где требуется пройти освидетельствование, и по данным результатам получить на 1 год инвалидность.
Однако за последние годы в нейрохирургии отметился существенный прогресс. Современные операции менее травматичны и не требуют длительного нахождения на больничном листе. К ним относятся:
- Микродискэктомия.
- Протезирование межпозвонкового диска.
- Лазерная вапоризация пульпозного ядра.

В отличие от обычной операции, микродискэктомия представляет собой микрохирургическое удаление диска. Выполняется она под контролем микроскопа.
Целью микродискэктомии является декомпрессия спинного мозга либо нервного корешка. За счет этого ликвидируются неврологические симптомы, восстанавливается чувствительность, уменьшаются болевые ощущения.
Разрез при микродискэктомии небольшой, окружающие ткани страдают мало. Этим объясняется и короткий восстановительный период после операции – не более 3–5 дней. Дальнейшее наблюдение в условиях больницы не требуется, и пациент находится на амбулаторном больничном листке. В среднем это продолжается 15–20 дней.
Также существует эндоскопическая микродискэктомия.
Эта операция по праву считается золотым стандартом хирургического лечения межпозвонковых грыж. Проводится она с использованием эндоскопа, благодаря чему нет необходимости в разрезах кожи и мягких тканей. Для введения хирургического инструмента достаточно обычных проколов, поскольку его диаметр не превышает 7 мм.
Неврологическая симптоматика после проведения эндоскопической микродискэктомии исчезает уже в течение суток, и это время пациенту совсем необязательно проводить лежа в постели. Сразу после операции ему разрешена и показана легкая физическая активность.
Госпитализация, как правило, длится не более 1–2 дней. Амбулаторный лист нетрудоспособности составляет 10–20 дней – в зависимости от состояния здоровья пациента.

Эта процедура представляет собой воздействие лазера на дегенеративно измененный диск, вследствие чего он частично разрушается. Размеры выпячивания уменьшаются и, таким образом, достигается декомпрессия диска.
Лазерная вапоризация относится к малоинвазивным методам лечения межпозвонковых грыж, однако она эффективна лишь на ранних стадиях заболевания. На следующий день пациент выписывается из больницы и переходит под наблюдение невропатолога, который выдает ему больничный лист на 2–3 недели.
Протезирование межпозвонкового диска относится к современным и высокоэффективным операциям. При этом происходит полная замена дегенеративно измененных структур на эндопротез.
Новый диск выполняет все те функции, что и удаленный. Благодаря этой операции сохраняется мобильность позвоночного столба. Кроме того, оперативное вмешательство эффективно устраняет болевой синдром и неврологическую симптоматику, а также разгружает соседние позвонки.
Часто диск заменяют не полностью, а лишь его пульпозное ядро. Для этой цели используют специальные синтетические вкладки.
Восстановление после эндопротезирования достаточно быстрое. Пребывание в больнице длится не больше пяти дней, если удалялась межпозвонковая грыжа в поясничном отделе, и двух-трех дней при ее расположении на уровне шеи. Амбулаторный больничный лист длится в среднем 2–3 недели.
Читайте также:



