Асептический спондилит на мрт
Пациентка с трансплантированной почкой.

Анамнез: почечная недостаточность-около 3х лет диализа-пересадка-сниженная функция транспланта-приём ГКС и иммуносупрессоров. Сейчас функция почки удовлетворительная, иммуносупрессия и ГКС длительно, спина не болит (изменения выявлены при кт ОБП), кровь без воспалительных изменений.
КТ










Т2
.png)





Т1




STIR




.png)

T2






В дополнение: первая МРТ была 2 недели назад. Через 2 недели ( хирурги ГКС отменили, какую-то противовоспалительную терапию начали ) небольшая отрицательная динамика: жидкости в "корытце" стало чуть-чуть больше.
Новое исследование через месяц
Пациентка после первого исследования получила курс антибиотиков широкого спектра, клинически почувствовала улучшение, антибиотики отменили (анализы были спокойные весь период - зря мы на это полагались), выписалась домой.
Через 2 недели (сейчас) поступила в реанимацию в тяжелом общем состоянии с более чем "спокойной" кровью - у неё оказалась неадекватная доза имуносуппрессоров и развилось истощение красного костного мозга, апластическая анемия, агранулоцитоз. Ну. и спина, конечно, дает клинику (ходить ей сразу запретили после первой мрт).
В общем. лечащий хирург был мрачен, опять у них всплыла тема туберкулеза (который "на 200%" поставил фтизиортопед-консультант, после того, как радиолог (я) его отверг на 100%), в наш огород куча камней (хожу в каске).
Не нужно легкомысленно относиться к воспалительным изменениям у "иммуносуппрессивных" пациентов - протекают атипично, но у меня все-равно вопросы по визуальной картине этого, теперь уже явного спондилодисцита, остались:
Т2!
Т1
STIR!
Т2
Т2.
(1).jpg)
Прав ли фтизиоортопед? Потому как основная претензия в пропущенном туберкулезе по первому мрт\кт (ибо всякие воспалительные реактивного характера мною были указаны, но туберкулез с презрением отвергнут)

Рубрика: Медицина
Дата публикации: 05.03.2014 2014-03-05
Статья просмотрена: 5156 раз
Анкилозирующий спондилит (АС) является наиболее характерным признаком серонегативного спондилоартрита. Боль в нижней части спины является наиболее частой причиной ограничения физической активности лиц трудоспособного возраст [2–4]. Около 70 % пациентов с анкилозирующим спондилитом (АС) через 10–15 лет теряют трудоспособность и имеют значительное снижение качества жизни [1,2].
Магнитно резонансная томография (МРТ) эффективно используется как первичный метод оценки изменений в хряще периферических суставов. По данным нескольких авторов [6,7] метод способен выявлять изменения при анкилозирующем спондилите (АС) за счет отека костного мозга и контрастного усиления суставной поверхности.
Магнитно-резонансная томография (МРТ) у больных с анкилозирующим спондилитом (АС) привлекает большое внимание, поскольку является единственным методом, потенциально позволяющим выявить воспалительные изменения крестцово-подвздошных суставов, позвоночника и других отделов опорно-двигательного аппарата, которые малодоступны непосредственному осмотру. Вместе с тем уточнены далеко не все клинические и диагностические аспекты этого метода при АС. Неясна чувствительность МРТ для диагностики воспаления позвоночника, не изучены в достаточной мере взаимосвязь зон воспаления, выявляемых с помощью МРТ, с клиническими показателями активности заболевания, эволюция МРТ-изменений по мере развития заболевания.
Цель.Сравнение эффективности рентгенографии и МРТ в выявлении изменений позвоночника больных с анкилозирующим спондилитом (АС).
Материалы и методы:
Исследовано 36 больных (22 мужчин и 14 женщин) проходивших обследование и лечение в II-клинике ТМА в связи с подозрением на анкилозирующий спондилит, которым в соответствии с модифицированными Нью-Йоркскими критериями [11] был установлен диагноз определенного идиопатического АС. В целях данного исследования, помимо общей длительности болезни, отсчитываемой от любых первых клинических симптомов АС, на основании расспроса пациентов определялась длительность спондилита (болей воспалительного характера в позвоночном столбе). На момент исследования высокая общая активность заболевания была у 21 пациента. Боли воспалительного характера в различных отделах позвоночника отмечались у 33 пациентов. Всем пациентам проведена (не более чем за 6 мес. до МРТ-исследования) стандартная рентгенография всех отделов позвоночника в прямой и боковой проекциях. Рентгенография шейного отдела позвоночника выполнялась в положении больного стоя. Прямая (или переднезадняя) проекция — центрация в горизонтальной плоскости на середину вертикальной линии между верхушкой сосцевидного отростка и надключичной ямкой. Боковая проекция — центрация на угол нижней челюсти. Кассета размером 18 х 24 см. Технические условия проведения исследований составляли в среднем 60 kV, 100 mA и 200 ms, в зависимости от приемника изображений и массы пациента. Рентгенография грудного отдела позвоночника выполнялась в положении больного лежа на спине и боку. Прямая (или переднезадняя) проекции — центрация на середину тела грудины. Боковая проекция — центрация на точку, расположенную по задней подмышечной линии на уровне нижнего угла лопатки. Кассета размером 30 х 40 см. Технические условия проведения исследований составляли в среднем 67 kV, 100 mA и 600 ms, в зависимости от приемника изображений и массы пациента. Рентгенография поясничного отдела позвоночника выполнялась в положении больного лежа на спине и боку. Прямая (или переднезадняя проекция) — центрация на 3 см выше пупка (уровень Lm позвонка). Боковая проекция — центрация на нижний край реберной дуги. Кассета размером 30 х 40 см. Технические условия проведения исследований составляли в среднем 70 kV, 200 mA и 600 ms, в зависимости от приемника изображений и массы пациента. Оценивалось наличие или отсутствие изменений, характерных для АС, такие как передний и задний спондилит, спондилодисцит, синдесмофиты, оссификация связок. Для количественной оценки изменений на рентгенограммах использовался Берлинский счет. Для этого выделяются так называемые вертебральные единицы (BE), расположенные между двумя параллельными линиями, проведенными через середину тел соседних позвонков. В шейном отделе выделяется 6 BE (от С2-С3 до С7-Th1), в грудном — 10 BE (от Тh3-Th4 до Th12-L1, в поясничном — 5 BE (от L1-L2 до L5-S1). Изменения в каждой BE оцениваются от 0 до 6 баллов (0 — отсутствие изменений, 1 — подозрение на склероз, 2 — небольшие эрозии и/или квадратизированные позвонки, 3 — небольшие единичные синдесмофиты и/или более крупные эрозии, 4 — два и более синдесмофитов и/или спондилит/спондилодисцит, 5 — смыкающиеся синдесмофиты двух позвонков, 6 — полные костные мостики). Максимальный счет = 6x21 = 126.
МРТ выполнялась в отделении лучевой диагностики III-клинике ТМА на аппарате Siemens Magnetom Open напряженностью магнитного поля 0,2 Т в режимах Т1, Т2, STIR. Толщина срезов была 3 мм во всех режимах с 1 мм расстояниями между срезами. Исследование проводилось в положении пациента на спине, без какой-либо предварительной подготовки. Шейный, грудной и пояснично-крестцовый отделы позвоночника исследовались отдельно. Отдел для исследования выбирался на основании преимущественной локализации болей, а у 3 больных, не предъявлявших жалобы на боль в момент исследования, выбор области сканирования (в двух случаях грудной отдел, а в третьем — грудной и поясничный отдел) основывался на локализации болей в прошлом. У всех больных оценивались изображения, полученные в режимах Т2, Т2 FS (Fat saturation) и Т1 в сагиттальной плоскости. С целью лучшей визуализации дужек, отростков позвонков, фасеточных суставов, а в ряде случаев атланто-зубовидного сустава у большинства больных также выполнялась томография в аксиальной плоскости. Томография в этой плоскости проводилась либо прицельно (в случае обнаружения на сагиттальных томограммах воспалительных изменений в указанных выше структурах), либо (при отсутствии изменений в сагиттальной плоскости) избирались позвоночные сегменты (обычно 6–7), соответствующие болевым ощущениям пациентов. Томография в аксиальной плоскости была проведена 29 пациентам (23 — грудного отдела, 7 — шейного отдела и 11 — поясничного отдела). Количество томограмм в сагиттальной плоскости составляло 12–15, а толщина среза — 4 мм в сагиттальной плоскости и 3 мм — в аксиальной плоскости.
В данной работе анализировались только воспалительные изменения позвоночника. Воспалительными считались изменения, которые характеризовались повышенной интенсивностью сигнала на Т2 FS-взвешенных изображениях. Последовательность Т1 использовалась в основном для оценки структурной патологии, как обусловленной АС, так и сопутствующей (протрузии и грыжи межпозвоночных дисков, грыжи Шморля и др.).
Подсчет воспалительных изменений проводился только у 29 пациентов, обследованных более полно (МР-томография позвоночника как в сагиттальной, так и в аксиальной плоскостях). Использовались два метода подсчета. С целью уточнения локализации воспаления подсчитывались изменения отдельных анатомических структур. За одно воспалительное изменение принимались (на одном Т2 FS-взвешенном изображении): а) каждая отдельная зона отека в теле позвонка, окруженная неизмененной костной тканью; б) отек субхондральныхотделов костей в области реберно-позвоночных или поперечно-реберных суставов; в) изолированный отек дужек позвонков, г) изолированный отек поперечных или остистых отростков; г) отек надостистых или других связок позвоночника; д) выпот вполости атланто-зубовидного или фасеточных суставов. Результаты этого метода подсчета представлены в табл.1
Число и локализация воспалительных изменений, выявленных на мрт изображениях в сагиттальной и аксиальной плоскостях

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Причинами воспалительных заболеваний позвоночника могут быть бактерии, микобактерии туберкулеза, грибы, паразиты. Редко наблюдается асептический спондилит, например при ревматоидном артрите или деформирующем спондилите Своевременная диагностика всех этих заболеваний исключительно важна, так как позволяет своевременно провести адекватное консервативное или хирургическое лечение.
Из лучевых методов исследования основным является обзорная рентгенография позвоночника в двух проекциях - прямой и боковой. При этом особое внимание следует обращать на анализ структуры костного рисунка тела позвонка, состояние замыкающих пластинок тел позвонков и межпозвоночного диска. Первыми признаками септического спондилита являются эрозии, деструкция, подхрящевой склероз и разрежение замыкающих пластинок. В дальнейшем процесс переходит на межпозвоночные диски, которые заметно суживаются. При септическом спондилите на первый план выступает уменьшение высоты диска, а уж потом выявляются краевые костные изменения. Следует отметить, что, несмотря на важность рентгенологического исследования позвоночника при септическом спондилите обнаруживаемые при этом признаки заболевания отстают от его клинических проявлений иногда на 2-3 нед.
Весьма скромную роль в диагностике спондилита играет КТ. Получаемые при ней данные полезны лишь в развитой стадии болезни когда на томограммах в теле пораженного позвонка выявляется зона неоднородной деструкции и склероза. С помощью этого метода могут быть выявлены паравертебральиые и эпидуральные абсцессы, которые не видны на обзорных рентгенограммах. При излечении спондилита на рентгенограммах и компьютерных томограммах обнаруживают остеосклероз, значительное сужение межпозвоночного пространства или даже костный анкилоз.
Более ценным методом в диагностике спондилитов является МРТ. С ее помощью очень рано обнаруживают патологические изменения в межпозвоночных дисках, костном мозге, паравертебральных тканях. На Т1-взвешенных МР-томограммах участки гнойного расплавления костной ткани отображаются в виде гиподенсных очагов, а на Т2-взвешенных томограммах - как зоны повышенной интенсивности.
Сцинтиграфия позвоночника с 99mТс-пирофосфатом характеризуется высокой чувствительностью. На сцинтиграммах достаточно рано выявляется зона гиперфиксации при септических и асептических остеомиелитах, дисцитах, опухолях, дегенеративных процессах, а также в местах травматических и остеопоротических переломов. Однако это исследование обладает крайне невысокой специфичностью: по его результатам нельзя определить, какое конкретно заболевание имеется у данного больного.
При туберкулезном спондилите - наиболее часто наблюдающемся проявлении костно-суставного туберкулеза - на обзорных рентгенограммах выявляются участки подхрящевой эрозии и деструкции в замыкающих пластинках тел позвонков. В случае поражения грудного отдела позвоночника эти изменения максимально проявляются в передних отделах тел позвонков, что в дальнейшем приводит к их компрессии и образованию горба. В поясничных позвонках разрушение тел позвонков нередко происходит в средних отделах, и тогда возникает аксиальная компрессия. Общим рентгенологическим фоном туберкулезного спондилита, как и поражения туберкулезом скелета вообще, является повышение прозрачности костной ткани на рентгенограммах. Такое повышение прозрачности является признаком остеопении - своеобразной формой разрежения костной ткани.
Сужение межпозвоночных дисков происходит намного позже, чем при гнойном процессе (это, кстати, облегчает дифференциальную диагностику указанных заболеваний). Характерным признаком туберкулезного спондилита являются паравертебральные абсцессы. Абсцесс обычно имеет вид интенсивной двояковыпуклой тени, максимальный диаметр которой соответствует диаметру пораженного сегмента позвоночника. Однако нередко туберкулезные абсцессы распространяются на значительные расстояния: проникают в поясничную мышцу, подплевральные пространства, внутрь грудной клетки, в пах и даже спускаются в подколенную ямку. В ряде случаев эти абсцессы содержат известь, и тогда их распознавание на рентгенограммах облегчается. Основным методом диагностики туберкулезного спондилита является рентгенологический - обзорные рентгенограммы и линейная томография. Более наглядно все указанные выше изменения распознаются при AT и МРТ, которые тем не менее при данном заболевании имеют лишь вспомогательный характер.
Таким образом, основными симптомами туберкулезного спондилита являются деструктивные изменения в позвонках, разрушение межпозвоночных дисков, перифокальные или натечные абсцессы, остеопороз.
Нетуберкулезные спондилиты обусловливают в общем такие же изменения на рентгеновском снимке, но очаги разрушения при них чаще мелкие, расположены в области углов тел позвонков. Уменьшение высоты межпозвоночного диска происходит гораздо быстрее, чем при туберкулезном поражении, и почти столь же быстро определяются репаративные изменения: появляются отложения извести в передней продольной связке в виде скобок между телами пораженных позвонков. При туберкулезном спондилите окостенение связок происходит значительно позднее.
Что важно знать о спондилите
- Летальность до 5%.
- Спондилодисцит позвоночника обозначает распространение инфекционного процесса на пространство межпозвонкового диска и расположенные рядом тела позвонков, с развитием воспаления диска .
- Спондилит - воспалительное заболевание позвонка
- Составляет 1-3% от всех пиогенных инфекций скелета
- Первый пик болезни спондилит - в раннем детском возрасте
- В последующем манифестация заболевания преимущественно на 5-6-м десятилетии жизни
- Отсутствие половой предрасположенности
- Обычно вызван бактериальной инфекцией в связи с гематогенным распространением, хирургическими вмешательствами на межпозвонковом диске или пункцией спинномозгового канала
- Редко вызван инвазией инфекционного процесса из окружающих тканей (например, заглоточный, околокрестцовый абсцесс)
- Патогены: золотистый стафилококк, стрептококки, кишечная палочка, грамотрицательные микроорганизмы у пациентов с инфекциями мочевыводящих путей, хирургическими вмешательствами на кишечнике или внутривенным введением препаратов
- Предрасполагающие факторы включают: системные заболевания, такие как сахарный диабет, а также алкоголизм и использование глюкокортикоидов
Особый вариант: туберкулезный спондилит
- Поражает преимущественно поясничный и грудной отдел позвоночника (спондилит поясничного и грудного отдела позвоночника)
- Шейный отдел позвоночника поражается бактериальным спондилитом менее часто.
- Патогенез: гематогенное распространение в костный мозг (особенно в области хорошо васкуляризированной замыкательной пластинки)
- Распространяется через межсегментарные сосудистые ветви на тела соседних позвонков
- Инфицирование бессосудистого межпозвонкового диска через сосуды, перфорирующие замыкательную пластинку (в возрасте до 20 лет) или (после 20 лет) васкуляризированную периферию фиброзного кольца
- Обычно поражение одного сегмента, в редких случаях - поражение нескольких сегментов (туберкулезный процесс)
- Подсвязочное распространение или диссеминация через сплетение Батсона (сообщение с малым тазом)
- При отсутствии лечения спондилита асептического или инфекционного характера - распространение воспаления с межпозвоночного диска на околопозвоночные мышцы
- Опасные осложнения включают инвазию околопозвоночного или эпидурального пространства (летальность до 20%) и неврологические осложнения.
Какой метод диагностики спондилодисцита выбрать: МРТ, МСКТ, рентген
- Рентгенологическое исследование
- МРТ
- КТ.
- В ранней стадии заболевания уменьшение высоты межпозвонкового диска (NB! Рентгенологическое исследование часто дает ложноотрицательные результаты)
- Нарастающая нечеткость изображения расположенной рядом верхней и нижней замыкательных пластин
- При прогрессировании заболевания - разрушение замыкательной пластины и переднего края тела позвонка
- В процессе выздоровления - прогрессирующий склероз замыкательной пластины и пораженной части тела позвонка.
- Все последовательности демонстрируют высокую чувствительность (90- 100%)
- МР-сигнал изоинтенсивный по отношению к жидкости, и кольцо накопления контрастного вещества предполагает наличие абсцесса диска
- Нечеткая замыкательная пластина позвонка
- Изменения, типичные для отека окружающих тканей, поражают более половины каждого вовлеченного позвонка
- Контрастное усиление оболочек мозга
- Эпидуральный абсцесс легко определяется после введения контрастного вещества
- Околопозвоночное распространение легко определяется.
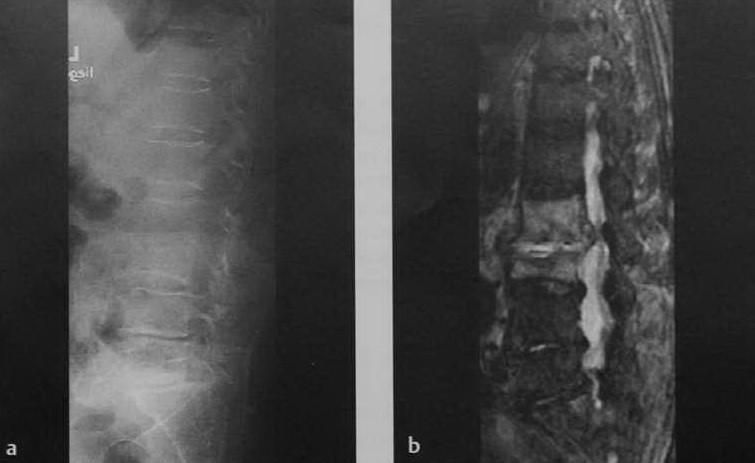
а-с Спондилодисцит поражает L2-L3 с образованием абсцесса в пространстве межпозвоночного диска: a) Рентгенологическое исследование в боковой проекции демонстрирует уменьшение высоты межпозвонкового диска между L2 и L3 и нечетким краем замыкательных пластин позвонков; b) МРТ, сагиттальная последовательность STIR. Околопозвоночное распространение абсцесса с подозрением на начинающееся поражение левой поясничной мышцы. Воспалительные изменения эпидурального пространства;

с) МРТ, Т1 -взвешенное изображение с подавлением МР-сигнала от жировой ткани после введения контрастного вещества.
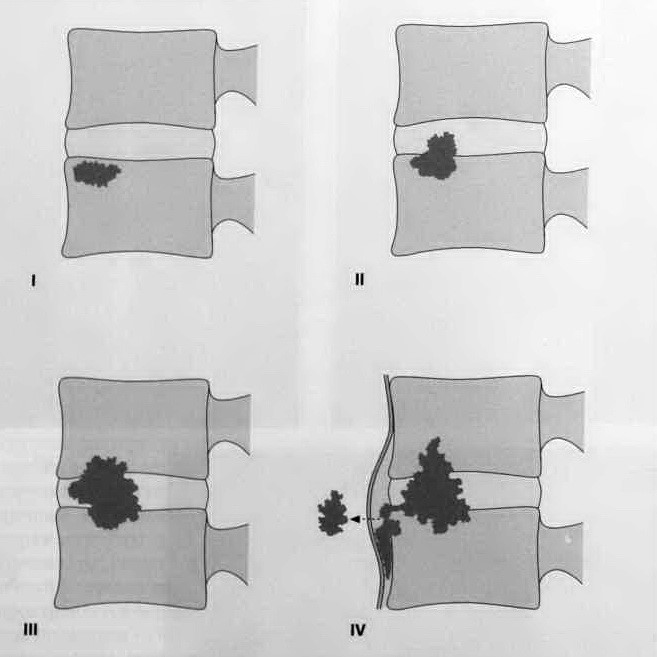
Структура распространения при гематогенном спондилодисците. Процесс начинается с инфицирования хорошо васкуляризированной части позвонка возле замыкательной пластинки позвонка (I), приводящего к инвазии пространства межпозвонкового диска (II). В последующем формирование абсцесса в пространстве межпозвонкового диска с потерей высоты диска (III). Продолжение распространения на тела расположенных рядом позвонков, в глубину передней и задней продольных связок и в околопозвоночные мягкие ткани (IV).
Типичные проявления или симптомы спондилодисцита
- Локализованный болевой синдром (нарастающий при перкуссии)
- Корешковые симптомы спондилита
- Симптомы поражения спинного мозга
- Повышение температуры тела
- Увеличение СОЭ, СРВ и содержания лейкоцитов.
Методы лечения спондилодисцита позвоночника
- При неосложненном спондилодисците - иммобилизация и парентеральное введение антибиотиков
- В противном случае - хирургическое удаление пораженных тканей
- Выделение этиологического микроорганизма до начала антибактериальной терапии.
Течение и прогноз
- Артродез позвонков у двух третей пациентов
- Может возникать выраженное уменьшение роста
- Кифоз
- Образование горба
- Сколиоз.
Что хотел бы знать лечащий врач
- Распространенность заболевания
- Стадия заболевания
- Диагноз
- Расположение
- Образование околопозвоночного или эпидурального абсцесса.
Заболевания, с которыми можно спутать спондилит
Опухоли
- Отсутствие поражения межпозвонкового диска
- Часто поражают задние элементы позвонка
Остеохондроз
- Более четкая замыкательная пластинка позвонка
- Отек обычно поражает менее половины тела позвонка
- Обычно поражается пояснично-крестцовое сочленение
Советы и ошибки
Ошибочная интерпретация асептического спондилодисцита или неспецифического спондилодисцита как одной из патологий, перечисленных в разделе дифференциальной диагностики.
а) Терминология:
1. Синонимы:
• Пиогенный спондилодисцит, инфекция межтелового пространства
2. Определения:
• Гнойно-воспалительное заболевание позвонков и межпозвонкового диска бактериальной этиологии
б) Лучевая диагностика:
1. Общие характеристики:
• Наиболее значимый диагностический признак:
о Гипоинтенсивность Т1-сигнала костного мозга без четких границ, размытость контуров обеих смежных межпозвонковому диску замыкательных пластинок
• Локализация:
о Любой позвоночно-двигательный сегмент:
- Поясничный (48%) > грудной (35%) > шейный (6,5%) отдел позвоночника
• Морфология:
о Снижение высоты межпозвонкового диска
о Патологическое изменение сигнала диска
о Деструкция субхондральной кости замыкательных пластинок
о Изменение сигнала костного мозга с нечеткими границами
о Коллапс позвонков
о Инфильтративные изменения паравертебральных тканей ± эпидуральной клетчатки ± ограниченные скопления жидкости:
- Отмечается в 75% случаев пиогенного спондилита
2. Рентгенография неспецифического пиогенного спондилита:
• Рентгенография:
о Неинформативна в течение 2-8 недель с момента начала заболевания
о Остеолиз замыкательных пластинок и костной ткани тел позвонков с последующим склерозированием костной ткани
о Снижение прозрачности паравертебральных тканей и стирание границ между клетчаточными пространствами
о Формирование костного блока на поздних стадиях заболевания
3. КТ неспецифического пиогенного спондилита:
• Бесконтрастная КТ:
о Остеолитические/склеротические изменения замыкательных пластинок
о Деформация позвоночника, лучше всего видна на фронтальных и сагиттальных реконструкциях
о Увеличение объема паравертебральных мягких тканей
• КТ с КУ:
о Контрастирование межпозвонкового диска, костного мозга и паравертебральных мягких тканей
4. МРТ неспецифического пиогенного спондилита:
• Межтеловое пространство:
о Гипоинтенсивность Т1-сигнала
о Вариабельная интенсивность, чаще гиперинтенсивность Т2-сигнала
о Диффузное или периферическое усиление сигнала при контрастировании гадолинием
о Снижение высоты межтелового пространства
• Патологическое изменение сигнала костного мозга в областях, смежных с межпозвонковым диском:
о Гипоинтенсивность Т1 -сигнала
о Гиперинтенсивность сигнала в режимах Т2 и STIR с насыщением жировой ткани
о Выраженное усиление сигнала при контрастировании гадолинием
• Паравертебральные и эпидуральные флегмона или абсцесс:
о Интенсивность Т1 -сигнала идентична мышечной ткани
о Гиперинтенсивность Т2-сигнала
о Диффузное или периферическое контрастное усиление сигнала
• Сдавление спинного мозга
• Диффузионно-взвешенные изображения:
о Острый процесс: гиперинтенсивность сигнала тел позвонков, замыкательных пластинок и межпозвонковых дисков
о Хронический процесс: гипоинтенсивность сигнала
• МР-томография в динамике:
о Не существует ни одного МР-признака, который бы характеризовался наличием четкой связи с клинической картиной заболевания
о Менее выраженные явления воспаления паравертебральных тканей и менее выраженное контрастное усиление сигнала эпидуральной клетчатки в сравнении с первичным исследованием
о Контрастное усиление сигнала тел позвонков и межпозвонковых дисков, аналогичный или более выраженный отек костного мозга в сравнении с первичным исследованием
5. Радиоизотопные исследования:
• Костная сцинтиграфия:
о При трехфазовой сцинтиграфии с дифосфонатом технеция-99m отмечается усиление захвата изотопа во всех трех фазах исследования
• Сцинтиграфия с галлием:
о Усиление захвата цитрата галлия ( 67 Ga):
- Более высокую чувствительность обеспечивает ОФЭКТ
• Сцинтиграфия с меченными лейкоцитами:
о У пациентов с хроническим спондилитом нередко дает ложноотрицательный результат
6. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о Сагиттальные и аксиальные Т2-ВИ и Т1-ВИ:
- Чувствительность (96%), специфичность (92%), точность (94%)
о Хорошей альтернативой МРТ является ОФЭКТ с 67 Ga:
- Чувствительность и специфичность не ниже 90%
• Протокол исследования:
о Режимы STIR и FSE Т2 с подавлением сигнала жировой ткани являются наиболее чувствительными в отношении диагностики отека костного мозга, поражений эпидурального пространства
о Также увеличить чувствительность МРТ позволяет исследование в Т1 -режиме с контрастированием гадолинием:
- Режим более информативен в отношении оценки состояния эпидурального пространства и мягких тканей
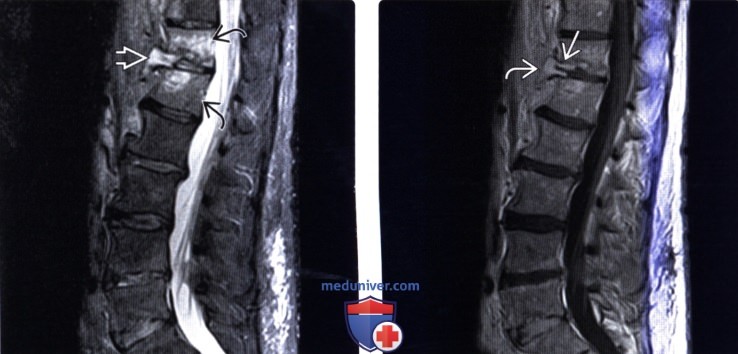
(Слева) Сагиттальный срез, STIR МР-И: признаки отека костного мозга на фоне спондилодисцита Т12-L1, жидкость из межтелового промежутка распространяется в мягкие ткани превертебральной области. Отмечается нарушение непрерывности смежных замыкательных пластинок.
(Справа) Сагиттальный срез, Т1-ВИ с КУ: периферическое контрастное усиление межпозвонкового диска Т12-L1, видна усиливающая сигнал паравертебральная флегмона. При МР-контроле в динамике воспалительные изменения паравертебральных тканей и эпидурального пространства обычно уменьшаются. 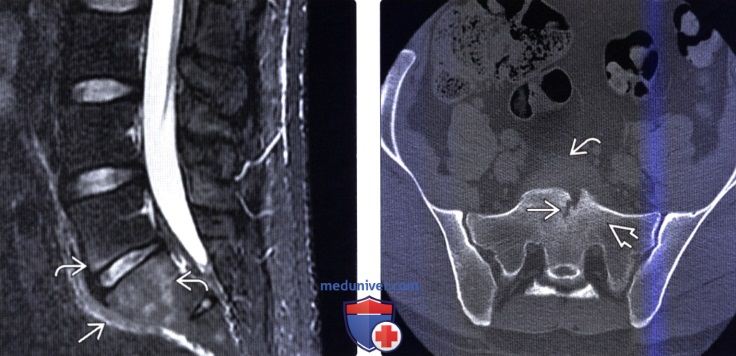
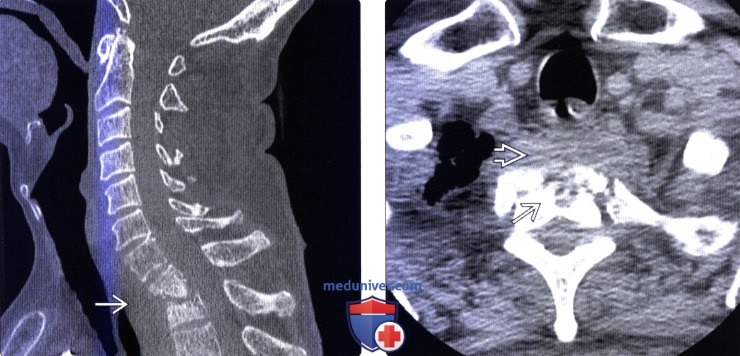
(Слева) Сагиттальный срез, STIR МР-И: признаки отека костного мозга тел L5 и S1 позвонков. Отмечается накопление жидкости в пресакральной области Б. Передняя кортикальная пластинка крестца экранирована. В динамике наблюдаемые изменения в сравнении с данными первичного исследования могут сохраняться или усиливаться.
(Справа) Аксиальный КТ-срез: нарушение целостности кортикальной пластинки передней поверхности S1 позвонка неправильной формы Б, минимально выраженный склероз окружающей кости и увеличение объема пресакральных мягких тканей. 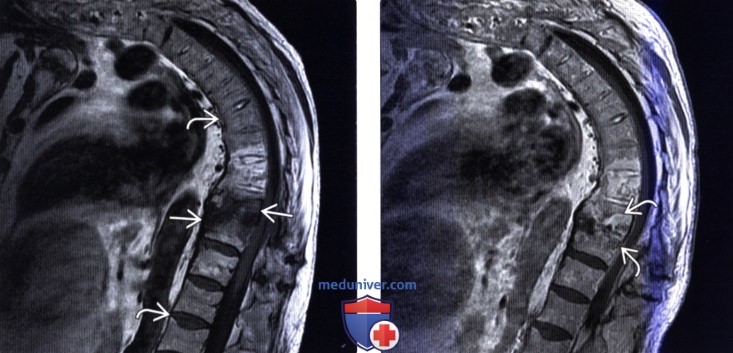
(Слева) Обратите внимание на патологическую гипоинтенсивность Т1-сигнала костного мозга тел двух смежных позвонков среднегрудного отдела позвоночника. Соединяющие тела позвонков тонкие синдесмофиты соответствуют картине анкилозирующего спондилита (АС).
(Справа) Т1-ВИ с КУ: контрастное усиление сигнала смежных замыкательных пластинок. Течение анкилозирующего спондилита (АС) может осложняться развитием асептического спондилодисцита. Пролиферативные изменения эпидуральных тканей без воспалительной их инфильтрации и новообразование костной ткани могут стать механическими причинами неврологических осложнений.
в) Дифференциальная диагностика:
1. Дегенеративные изменения замыкательных пластинок:
• Наиболее распространенное состояние, лучевые признаки которого напоминают спондилит
• Дегидратация межпозвонкового диска:
о Гипоинтенсивность Т1- и Т2-сигнала
о Минимальное или полное отсутствие усиления сигнала при контрастировании гадолинием
• Сохранение целостности замыкательных пластинок
2. Туберкулезный спондилит:
• Поражение среднегрудного отдела и грудопоясничного перехода > поясничный или шейный отдел
• Коллапс позвонков, деформация позвоночника с формированием горба
• ± деструктивные изменения замыкательных пластинок
• Массивные расслаивающие ткани паравертебральные абсцессы, размеры которых непропорциональны позвоночным поражениям
3. Нейрогенная спондилоартропатия:
• Последствие травмы спинного мозга
• Исчезновение межпозвонкового диска/гиперинтенсивность Т2-сигнала, эрозии/склероз замыкательных пластинок, спондилофиты, мягкотканный компонент:
о Подобные изменения могут встречаться как при спондилодисците, так и при нейрогенной спондилопатии
• Феномен вакуума/периферическое контрастное усиление, поражение дугоотростчатых суставов, спондилолистез, костный дебрис, дезорганизация позвоночника
4. Хроническая гемодиализная спондилоартропатия:
• Наиболее часто поражается шейный отдел позвоночника
• Исчезновение межтелового пространства, эрозии замыкательных пластинок, деструкция позвонков
• Гипоинтенсивность сигнала костного мозга в Т1- и Т2- режиме
• Низкая или промежуточная интенсивность Т2-сигнала межпозвонкового диска
5. Метастатическое поражение позвоночника:
• Четко или нечетко ограниченные очаговые поражения позвоночника:
о Гипоинтенсивные в Т1-режиме
о Гиперинтенсивные в Т2-режиме
о Усиление сигнала при контрастировании гадолинием
• Нередко поражение задних элементов позвонков
• Сохранение межпозвонкового диска
(Слева) Сагиттальный КТ-срез (костный режим), пациент со спондилодисцитом верхнегрудного отдела позвоночника: признаки деструкции тел Т1 и Т2 позвонков в непосредственной близости к коллабированному межтеловому пространствуй с разрушением смежных замыка-тельных пластинок и выраженной кифотической деформацией.
(Справа) Аксиальный КТ-срез: отмечается деструкция тел Т1 и Т2 позвонков с выраженным разрушением замыкательных пластинок и формированием крупного мягкотканного превертебрального образования (абсцесс). 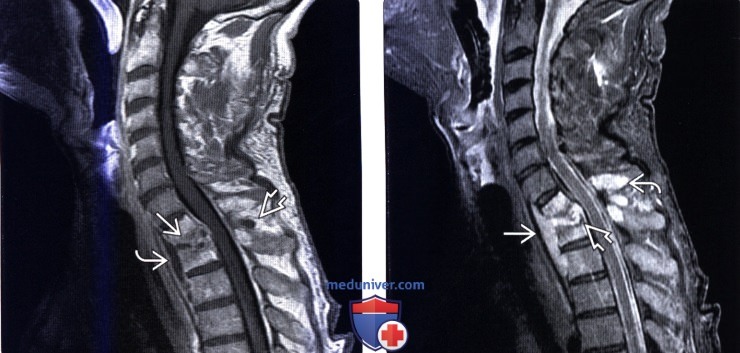
(Слева) Сагиттальный срез, Т1 -ВИ с КУ: множественные очаги инфекционного поражения с деструкцией и коллапсом замыкательных пластинок, крупный превертебральный абсцесс и распространение процесса на задние элементы позвонков.
(Справа) Сагиттальный срез, STIR МР-И: коллапс тел Т1 и Т2 позвонков с деструкцией замыкательных пластинок и формированием крупного преверте-брального абсцесса, отслаивающего переднюю продольную связку. Инфекционный процесс распространяется на задние элементы позвонков. 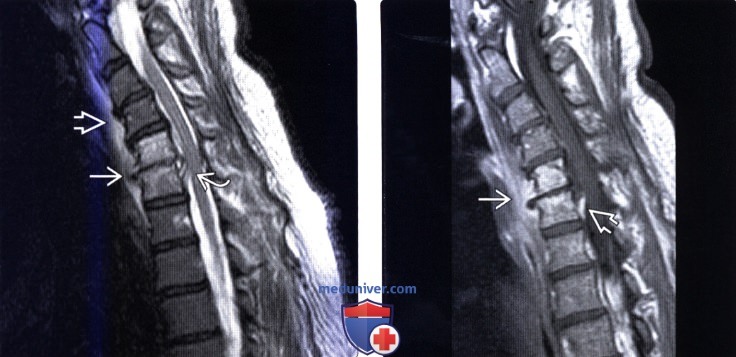
(Слева) Сагиттальный срез, Т2-ВИ: признаки инфекционного поражения межпозвонкового диска С5-С6 с усилением сигнала смежных тел позвонков и распространенным отеком превертебральных тканей. Виден небольшой эпидуральный абсцесс, несколько оттесняющий спинной мозг.
(Справа) Сагиттальный срез, Т1-ВИ с КУ: контрастное усиление сигнала тел С5 и С6 позвонков с минимально выраженной деформацией замыкательных пластинок и диффузным контрастным усилением сигнала превертебральных тканей. Также виден небольшой абсцесс в вентральном отделе эпидурального пространства.
г) Патология. Общие характеристики:
• Этиология:
о Предрасполагающие факторы:
- Внутривенная наркомания
- Иммунодефицитные состояния
- Хронические заболевания (почечная недостаточность, цирроз печени, рак, сахарный диабет)
о Наиболее частым возбудителем заболевания является Staphylococcus aureus:
- Из грам-отрицательных палочек наиболее распространенным возбудителем является Escherichia coli
- У пациентов с серповидноклеточной анемией нередко встречаются поражения, вызванные бактериями рода Salmonella
о Бактериемия, первичным источником которой является внепозвоночный очаг инфекции:
- Гематогенный путь является наиболее распространенным путем инфицирования
- Источниками инфекции могут быть мочеполовая система, желудочно-кишечный тракт, легкие, сердце, кожа/слизи-стые оболочки
- Первичный очаг инфекционного воспаления возникает в области хорошо васкуляризированной субхондральной кости замыкательных пластинок
- Далее процесс распространяется на соседние участки позвонков и межпозвонковый диск
- Межпозвонковый диск ввиду хорошей васкуляризации является первичным очагом инфекционного поражения позвоночника у детей
о Прямая инокуляция возбудителя при проникающих ранениях, хирургическом вмешательстве или диагностических процедурах
о Распространение процесса из близлежащих очагов инфекции:
- Дивертикулит, аппендицит, воспалительные заболевания кишечника
- Пиелонефрит
• Сочетанные изменения:
о Спинальный менингит:
о Нарушение кровообращения спинного мозга и миелит
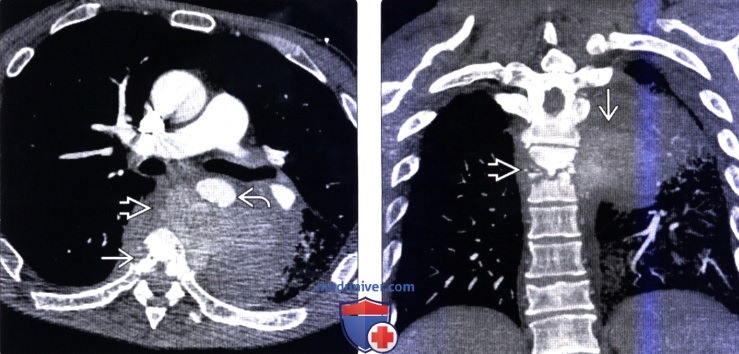
(Слева) Аксиальная КТ-ангиограмма: микотическая аневризма аорты, развившаяся вследствие распространения инфекционного процесс из соседних грудных позвонков. Определяется массивное накапливающее контраст образование, представляющее собой псевдоаневризму средостения и оттесняющее аорту кпереди. Видны признаки деструкции позвонка вследствие спондилита.
(Справа) Фронтальная КТ-ангиограмма пациента с микотической аневризмой аорты на фоне спондилита смежных позвонков видны псевдоаневризма, окруженная воспалительным мягкотканным компонентом, и признаки костной деструкции в области межтелового промежутка. 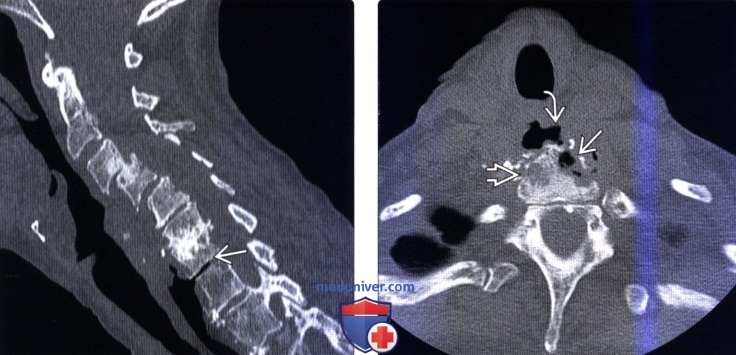
(Слева) Сагиттальный КТ-срез: случай перфорации пищевода (лучевая терапия в анамнезе с последующей стриктурой пищевода) с формированием свища, соединяющего пищевод с межпозвонковым диском (и развитием спондилита на смежном уровне).
(Справа) Аксиальный КТ-срез (костный режим): признаки литической деструкции тела С7. Отмечается распространение газа из полости пищевода в межпозвонковый диск. 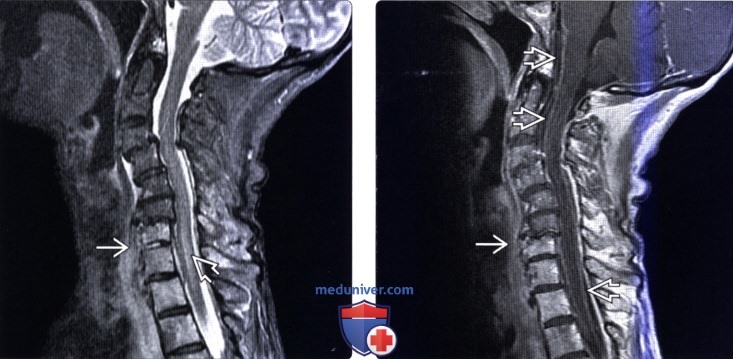
(Слева) Сагиттальный срез, STIR МР-И, пациент с фистулой пищевода в межпозвонковый диск: патологическое усиление сигнала превертебральных тканей, распространяющееся на межпозвонковый диск С7-Т1. Патологическое усиление сигнала отмечается также в толще спинного мозга, что является следствием облучения либо развитием менингита и миелита.
(Справа) Т1-ВИ с КУ: диффузное контрастное усиление сигнала превертебральных тканей в области фистулы на уровне С7 позвонка с диффузным менингитом, признаком которого является диффузное контрастное усиление сигнала мягких мозговых оболочек.
д) Клинические вопросы:
1. Клиническая картина:
• Наиболее распространенные симптомы/признаки:
о Острая или хроническая боль в спине
о Локальная болезненность при пальпации
о Лихорадка
• Другие симптомы/признаки:
о Миелопатия при поражении спинного мозга
о Увеличение СОЭ, уровня С-реактивного белка, лейкоцитоз
• Особенности течения заболевания:
о Средняя продолжительность заболевания с момента манифестации до постановки диагноза составляет семь недель
2. Демография:
• Возраст:
о Бимодальный характер заболеваемости:
- Дети
- Взрослые: 6-7 десятилетия жизни
• Эпидемиология:
о Спондилиты составляют 2-7% всех гнойно-воспалительных заболеваний костной системы
3. Течение заболевания и прогноз:
• Уровень смертности: 2-12%
• Благоприятный прогноз: полное разрешение симптоматики при условии ранней диагностики и начала лечения:
о У 15% пациентов может сохраняться остаточный функциональный дефицит
• При незавершенном лечении частота рецидивов заболевания составляет 2-8%
• Необратимый неврологический дефицит:
о Поздняя диагностика и наличие неврологических осложнений на момент установки диагноза являются неблагоприятными прогностическими факторами в отношении развития стойкого неврологического дефицита
о Перенесенное ранее вмешательство по поводу осложнений спондилита: высокая частота повторных госпитализаций в течение первого года после выписки пациентов с впервые перенесенным инфекционным поражением позвоночника
о Независимые прогностические факторы развития стойкого или длительно сохраняющегося неврологического дефицита:
- Наличие неврологических осложнений на момент постановки диагноза, продолжительность заболевания с момента манифестации до постановки диагноза > 8 недель, тяжелое течение заболевания
• Положительная рентгенологическая динамика может не успевать за клиническим улучшением состояния пациента
4. Лечение неспецифического пиогенного спондилита:
• Открытая или закрытая под КТ-контролем биопсия позвоночника позволяет установить причинный микроорганизм значительно чаще, чем бактериологическое исследование крови (77% против 58%):
о Ранее проводимая антибактериальная терапия значительно ограничивает информативность биопсии (23% против 60%)
• До выявления причинного микроорганизма назначается эмпирическая антибактериальная терапия препаратами широкого спектра действия
• Микроб-специфическая антибактериальная терапия продолжается на протяжении 6-8 недель
• Наружная иммобилизация позвоночника на срок 6-12 недель
• Хирургическое лечение:
о Ляминэктомия, дебридмент, ± стабилизация
о Показано при эпидуральном абсцессе, развитии нестабильности
е) Диагностический поиск. Нюансы интерпретации изображений:
• Диффузное контрастное усиление сигнала межпозвонкового диска, смежных участков костного мозга, мягких тканей, эрозивные изменения замыкательных пластинок являются теми признаками, которые позволяют заподозрить у пациента наличие спондилита
ж) Список использованной литературы:
1. Falip С et al: Chronic recurrent multifocal osteomyelitis (CRMO): a longitudinal case series review. Pediatr Radiol. 43(3)355-75, 2013
2. Fantoni M et al: Epidemiological and clinical features of pyogenic spondylodiscitis. Eur Rev Med Pharmacol Sci. 16 Suppl 2:2-7, 2012
3. Sehn JK et al: Percutaneous needle biopsy in diagnosis and identification of causative organisms in cases of suspected vertebral osteomyelitis. Eur J Radiol. 81(5)340-6, 2012
4. Kowalski TJ et al: Follow-up MR imaging in patients with pyogenic spine infections: lack of correlation with clinical features. AJNR Am J Neuroradiol. 28(4):693-9, 2007
5. Modic MT et al: Vertebral osteomyelitis: assessment using MR. Radiology. 157(1):157-66, 1985
Редактор: Искандер Милевски. Дата публикации: 17.8.2019
Читайте также:


