Атрофия мышц при дорсопатии

Дорсопатия - обширная группа патологий позвоночника и прилегающих мягких тканей. Заболевание дорсопатия встречается у лиц старше 35 лет. Болезнь дорсопатия знакома многим своим главным симптомом - болью в любом участке спины и ограничением двигательной активности.
Дорсопатия и остеохондроз, по сути, одно и тоже, но термин дорсопатия затрагивает большее количество нарушений и патологических процессов, поэтому чаще всего (особенно за рубежом) пользуются именно этим термином.
Классификация
Некоторые могут столкнуться с термином "вертебральная дорсопатия", хотя это не совсем верное определение, ведь само по себе название "дорсопатия" отражает, что расположена патология в области позвоночника и окружающих его мягких тканях.
Классификация дорсопатий в соответствии с международными стандартами:
![]()
деформирующая дорсопатия - патологические состояния, связанные с деформацией позвоночника, появляющиеся из-за дегенеративных процессов межпозвонковых дисков. К этой группе относятся искривления позвоночника, спондилолистез, остеохондроз и подвывихи;- спондилопатия;
- прочие формы (дискогенные дорсопатии, связанные с разрушением межпозвонковых дисков, с появлением грыж, протрузий и т.п.).
Дорсопатия позвоночника разделяется на формы в зависимости от месторасположения: патология шейного, грудного и поясничного отделов.
По протяженности дефекта различают:
- распространенная дорсопатия - поражение нескольких позвонков в области одного из отделов;
- полисегментарная дорсопатия - поражение многих сегментов спинного мозга в разных участках;
- ограниченная дорсопатия - патология 1-2 позвонков.
Острая и хроническая дорсопатия указывается в некоторых источниках, хотя это не имеет смысла, ведь заболевание протекает хронически с периодическими обострениями.
- Хондроз. На этом этапе нет клинический проявлений.
- Поражение структур позвоночника (позвонков, хрящей, суставов), которое ведет к уменьшению расстояния между позвонками и к появлению боли.
- Развитие межпозвонковых грыж.
- Смещение позвонков, ограничение подвижности.
Причины
Выделяется множество причин, которые ведут к формированию дорсопатий. Основные причины дорсопатии:
![]()
дегенеративные изменения межпозвоночных дисков (развитие остеохондроза), которые приводят к изменениям рядом стоящих позвонков и суставов;- миофасциальные синдромы (перенапряжения мышц);
- гиподинамия (недостаточная активность);
- неправильное положение сидя, сутулость;
- соматическая патология, частые инфекционные заболевания;
- ожирение;
- неправильное питание;
- неблагоприятные условия труда;
- большие нагрузки на позвоночник;
- длительное сохранение одного положения тела;
- генетическая предрасположенность.
Дорсопатия может быть связана с межпозвоночной грыжей, а также с протрузиями. О том, какие симптомы проявляются при грыже позвоночника, а также о принципах лечения этого недуга читайте здесь. О протрузии и методах избавлениях от нее читайте здесь.
Симптомы
Клинические проявления заболевания многообразны и зависят от формы патологии, локализации и степени тяжести. Основные симптомы дорсопатии:
![]()
боль в спине. Характер боли разный, она может появиться в любом отделе позвоночника. Усиливается во время нагрузки и движения. В покое боль либо полностью проходит, либо заметно стихает;- онемение кожных покровов;
- покалывание в руках и ногах;
- слабость в конечностях;
- ограничение подвижности пораженного участка тела;
- напряжение мышц спины, спазм;
- атрофия мышц конечностей;
- сухость стоп и кистей.
Помимо основных симптомов для дорсопатии шейного отдела характерны: головная боль, шум в ушах, головокружение, незначительное потемнение в глазах. Дорсопатия грудного сегмента характеризуется болью в груди, сердце, а также в некоторых внутренних органах. Патология поясничного отдела проявляется сильной болью в пояснице, ногах и в ягодицах.
В зависимости от механизма развития болевых ощущений различают:
- локальную боль (располагается в определенном участке, ее интенсивность зависит от нагрузки);
- отдающую боль (располагается в месте поражения и при этом отдает в другие участки тела);
- корешковую боль (ноющая, стреляющая, тупая или острая боль, которая всегда усиливается от движения, чихания и кашля);
- некорешковую боль (возникает из-за спазма мышц).

Клинически патология проявляется двумя синдромами:
- Мышечно-тонический синдром (рефлекторный) развивается из-за раздражения рецепторов мышц спины (сдавление, ущемление или воспаление) и ведет к появлению спазма, усиливающиго болевые ощущения. Таким образом формируется "порочный круг" "боль - спазм - усиление боли".
- Компрессионный синдром дорсопатии развивается от механического воздействия на нервные корешки, структуры спинного мозга или прилегающие сосуды (грыжи, остеофиты (костные выросты), другие патологические новообразования). Компрессионные синдромы подразделяют на корешковые (ущемление корешков), спинальные (сдавление тканей спинного мозга), нейрососудистые (сдавление позвоночных артерий).
Стоит напомнить о серьезности этой патологии, ведь инвалидность при дорсопатии довольно часто встречается. Если вовремя не начать лечение, то заболевание будет постепенно прогрессировать и приведет к полному ограничению двигательной активности и потере трудоспособности.
Диагностика и лечение
Диагностика дорсопатии не составляет трудности. При появлении симптомов следует обратиться к участковому терапевту или неврологу. Врач изучает жалобы, уточняет время их появления, проводит осмотр (так составляется история болезни дорсопатия). Доктор также проводит дополнительные инструментальные исследования: КТ, рентген позвоночника, МРТ, анализы крови. После проведения всех методов врач ставит окончательный диагноз дорсопатия и назначает лечение.
Не стоит самостоятельно узнавать, как лечить дорсопатию, ведь самолечение может привести к ухудшению состояния.

Лечение дорсопатии и ее последствий проводят консервативным путем. Терапия направлена на купирование болевых проявлений, восстановление функций нервных корешков, предупреждение прогрессирования заболевания и развития повреждений позвоночника.
Методы терапии зависят от формы, степени тяжести. Лечение должно быть комплексным, систематическим и поэтапным. Распространенная дорсопатия позвоночника (как и другие форм заболевания) предполагает составление индивидуального плана лечения и подбор наиболее эффективных средств терапии.
Как правило, назначают НПВС для подавления воспаления и уменьшения боли, миорелаксанты для снятия спазма мышц, успокоительные. Нередко назначают метод тракции - вытяжение позвоночника. Физиотерапевтические процедуры дают хорошие результаты при разных видах патологии (электрофорез, ультразвук, магнитное поле, массаж, грязелечение, иглотерапия и т.п.).

Для ускорения процесса восстановления и закрепления полученных результатов назначают биогенные стимуляторы, витамины группы В, анаболики, препараты, улучшающие кровоснабжение и трофику позвоночника.
ЛФК при дорсопатии (лечебная физкультура) укрепляет мышцы и приводит к стойкой ремиссии и уменьшению количества обострений. Гимнастика при дорсопатии также дает хорошие результаты, но ее стоит делать только после консультации врача или под его контролем.

Гимнастика - это основной метод профилактики развития заболевания.
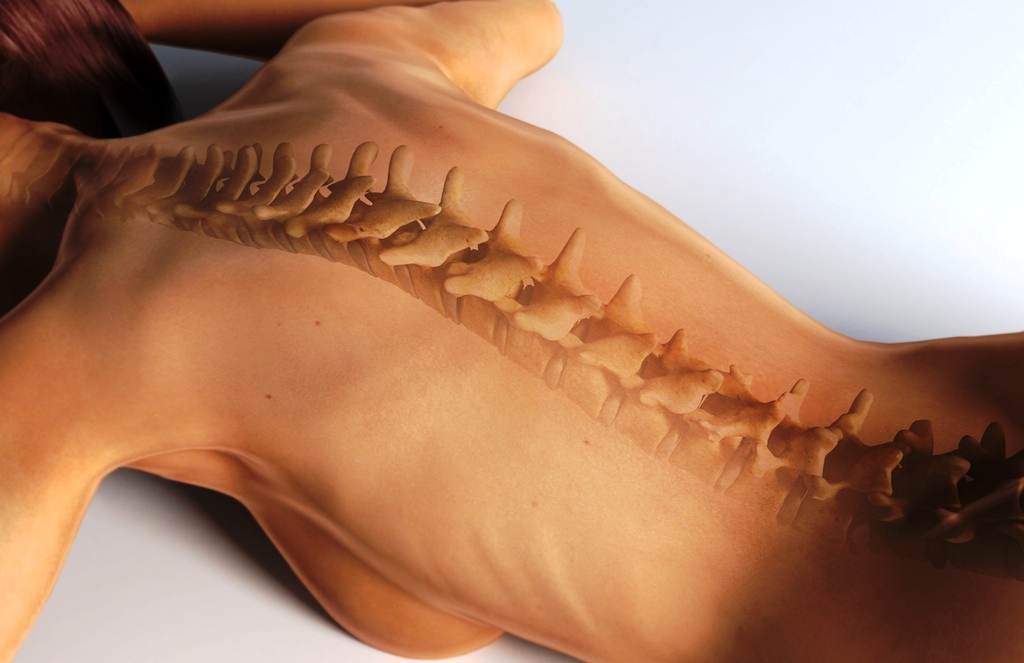
Дорсопатия — обширная группа патологий позвоночника и прилегающих мягких тканей. Заболевание дорсопатия встречается у лиц старше 35 лет. Болезнь дорсопатия знакома многим своим главным симптомом — болью в любом участке спины и ограничением двигательной активности.
Дорсопатия и остеохондроз, по сути, одно и тоже, но термин дорсопатия затрагивает большее количество нарушений и патологических процессов, поэтому чаще всего (особенно за рубежом) пользуются именно этим термином.
Острая и хроническая дорсопатия указывается в некоторых источниках, хотя это не имеет смысла, ведь заболевание протекает хронически с периодическими обострениями.
Стадии дорсопатии:
1.Хондроз. На этом этапе нет клинический проявлений.
2.Поражение структур позвоночника (позвонков, хрящей, суставов), которое ведет к уменьшению расстояния между позвонками и к появлению боли.
4.Развитие межпозвонковых грыж.
4.Смещение позвонков, ограничение подвижности.
Причины
Выделяется множество причин, которые ведут к формированию дорсопатий.
Основные причины дорсопатии:
дегенеративные изменения межпозвоночных дисков (развитие остеохондроза), которые приводят к изменениям рядом стоящих позвонков и суставов;
-миофасциальные синдромы (перенапряжения мышц);
-гиподинамия (недостаточная активность);
-неправильное положение сидя, сутулость;
-соматическая патология, частые инфекционные заболевания;
-ожирение;
-неправильное питание;
-неблагоприятные условия труда;
-длительное сохранение одного положения тела;
-генетическая предрасположенность.
Дорсопатия может быть связана с межпозвоночной грыжей, а также с протрузиями. О том, какие симптомы проявляются при грыже позвоночника, а также о принципах лечения этого недуга читайте здесь. О протрузии и методах избавлениях от нее читайте здесь.
Симптомы
Клинические проявления заболевания многообразны и зависят от формы патологии, локализации и степени тяжести. Основные симптомы дорсопатии:
-боль в спине. Характер боли разный, она может появиться в -любом отделе позвоночника. Усиливается во время нагрузки и движения. В покое боль либо полностью проходит, либо -заметно стихает;
-онемение кожных покровов;
-покалывание в руках и ногах;
-слабость в конечностях;
-ограничение подвижности пораженного участка тела;напряжение мышц спины, спазм;
-атрофия мышц конечностей;
-сухость стоп и кистей.
Помимо основных симптомов для дорсопатии шейного отдела характерны: головная боль, шум в ушах, головокружение, незначительное потемнение в глазах. Дорсопатия грудного сегмента характеризуется болью в груди, сердце, а также в некоторых внутренних органах. Патология поясничного отдела проявляется сильной болью в пояснице, ногах и в ягодицах.
В зависимости от механизма развития болевых ощущений различают:
-локальную боль (располагается в определенном участке, ее интенсивность зависит от нагрузки);
-отдающую боль (располагается в месте поражения и при этом отдает в другие участки тела);
-корешковую боль (ноющая, стреляющая, тупая или острая боль, которая всегда усиливается от -движения, чихания и кашля);
-некорешковую боль (возникает из-за спазма мышц).
Стоит напомнить о серьезности этой патологии, ведь инвалидность при дорсопатии довольно часто встречается. Если вовремя не начать лечение, то заболевание будет постепенно прогрессировать и приведет к полному ограничению двигательной активности и потере трудоспособности.
Диагностика и лечение
Диагностика дорсопатии не составляет трудности. При появлении симптомов следует обратиться к участковому терапевту или неврологу. Врач изучает жалобы, уточняет время их появления, проводит осмотр (так составляется история болезни дорсопатия). Доктор также проводит дополнительные инструментальные исследования: КТ, рентген позвоночника, МРТ, анализы крови. После проведения всех методов врач ставит окончательный диагноз дорсопатия и назначает лечение.
Не стоит самостоятельно узнавать, как лечить дорсопатию, ведь самолечение может привести к ухудшению состояния.
Лечение дорсопатии и ее последствий проводят консервативным путем. Терапия направлена на купирование болевых проявлений, восстановление функций нервных корешков, предупреждение прогрессирования заболевания и развития повреждений позвоночника.
Методы терапии зависят от формы, степени тяжести. Лечение должно быть комплексным, систематическим и поэтапным. Распространенная дорсопатия позвоночника (как и другие форм заболевания) предполагает составление индивидуального плана лечения и подбор наиболее эффективных средств терапии.
Как правило, назначают НПВС для подавления воспаления и уменьшения боли, миорелаксанты для снятия спазма мышц, успокоительные. Нередко назначают метод тракции — вытяжение позвоночника. Физиотерапевтические процедуры дают хорошие результаты при разных видах патологии (электрофорез, ультразвук, магнитное поле, массаж, грязелечение, иглотерапия и т.п.).
Для ускорения процесса восстановления и закрепления полученных результатов назначают биогенные стимуляторы, витамины группы В, анаболики, препараты, улучшающие кровоснабжение и трофику позвоночника.
ЛФК при дорсопатии (лечебная физкультура) укрепляет мышцы и приводит к стойкой ремиссии и уменьшению количества обострений. Гимнастика при дорсопатии также дает хорошие результаты, но ее стоит делать только после консультации врача или под его контролем.

Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
-
Прием ведут врачи
- Методы лечения
- О клинике
- Услуги и цены
- Отзывы

Дорсопатия – это современное обещающее название целого ряда дегенеративных дистрофических изменений в тканях позвоночного столба. Сюда относятся остеохондроз, протрузии и пролапсы межпозвоночных дисков, грыжевые выпячивания, стенозы спинномозгового канала и т.д.
Различные синдромы при дорсопатии развиваются постепенно и усугубляют течение основного заболевания. Они могут быть связаны с корешковым синдромом, миофасциальным, сужением спинномозгового канала и т.д. Их лечение невозможно без комплексного подхода к восстановлению поврежденных тканей позвоночного столба.
Фармаколочгеиские препараты в большинстве случаев оказываются бесполезными. Нестероидные противовоспалительные средства действительно могут на короткий промежуток времени снимать воспалительную реакцию и купировать боль. Но на развитие заболевания это никак не влияет. Во многих клинических случаях применение нестероидных противовоспалительных препаратов может усугублять патологические изменения в тканях.
Положительные результаты в терапии дорсопатии и развивающихся при ней синдромах можно достичь при следующих условиях:
- устранить потенциальную причину разрушения хрящевой ткани межпозвоночных дисков;
- усилить работоспособность паравертебральных мышц, тем самым восстановить диффузное питание фиброзного кольца;
- устранить действие патогенных факторов в быту и на производстве (создать благоприятные условия для полноценного отдыха и обустроить с учетом требований эргономики рабочего места).
При обращении в нашу клинику мануальной терапии каждый пациент получает первичную бесплатную консультацию вертебролога или невролога. В ходе приема доктор проводит осмотр, собирает данные анамнеза. Это позволяет поставить точный диагноз и выявить потенциальную причину развития дорсопатии. У большинства пациентов наблюдаются следующие патогенные факторы воздействия:
- неправильно оборудованное спальное и рабочее место;
- ведение малоподвижного образа жизни с преимущественно сидячей работой;
- отсутствие регулярных физических нагрузок на мышечный каркас спины;
- недостаточное употребление чистой питьевой воды в течение дня;
- грубое нарушение рациона питания, в котором отсутствуют основные нутриенты и в большом количестве присутствуют рафинированные продукты;
- употребление алкогольных напитков и курение табака;
- неправильная постановка стопы, приводящая к преждевременному разрушению тазобедренных суставов и вызывающая искривление позвоночного столба с деформацией его межпозвоночных дисков;
- сутулость, круглая спина, сколиоз и другие виды нарушения осанки;
- болезнь Бехтерева, системная красная волчанка, склеродермия и другие виды ревматоидных процессов;
- избыточная масса тела;
- эндокринные патологии, приводящие к нарушению микроциркуляции крови и лимфатической жидкости по всему телу.
При появлении любого из описанных в статье синдромов при дорсопатии следует немедленно обратиться на приём к специалисту. Это состояние может говорить о развитии осложнения остеохондроза или любого другого заболевания. В Москве можно записаться на бесплатный прием к вертебрологу и неврологу в нашей клинике мануальной терапии. Позвоните администратору и согласуйте удобное для визита время.
Болевой синдром при дорсопатии
Болевой синдром при дорсопатии может развиваться даже на начальной стадии заболевания. Он связан с избыточным напряжением мышц и воспалительной реакцией. Она приводит к тому, что развивается инфильтративный отек мягких паравертебральных тканей. Происходит сдавливание мелких нервных окончаний. Возникает боль.
Также болевой синдром может быть связан с компрессией корешковых нервов или их ответвлений. Это осложнение развивается на более поздней стадии течения дорсопатии, когда межпозвоночный диск утрачивает свою изначальную форму и высоту, подвергается протрузии.
При межпозвоночной грыже болевой синдром может быть связан с несколькими факторами негативного воздействия:
- механическое давление на окружающие паравертебральных мягкие ткани;
- провокация воспаления за счет раздражающего действия белков пульпозного ядра, которое выпячивается через трещину в фиброзном кольце;
- компрессия корешкового нерва в месте его выхода из позвоночного столба;
- вторичное напряжение мышц с целью компенсировать нарушение высоты межпозвоночного диска и создать условия для восстановления его целостности.
Каждое из этих состояний требует специального подхода к лечению. Быстро устранить все негативные последствия, вправить грыжу и запустить процесс регенерации межпозвоночного диска позволяет мануальная терапия. Тракционное вытяжение устранить компрессию и быстро купирует болевой синдром при дорсопатии. Остеопатия и рефлексотерапия усилят местное кровоснабжение мягких тканей и запустят процесс восстановления поврежденного фиброзного кольца. Массаж и лечебная физкультура исключат возможность рецидива патологии в будущем.
Синдром люмбалгии, торакалгии и цервикалгии при дорсопатии
Самое частое осложнение – это синдром люмбалгии при дорсопатии, он развивается на фоне пояснично-крестцового остеохондроза, грыжи и протрузии. Может возникать на фоне травматического дегенеративного поражения тканей позвоночного столба. Люмбалгия – это сильная боль в области поясницы с чрезмерным напряжением окружающих мышц.
Синдром торакалгии при дорсопатии развивается редко, поскольку грудной отдел позвоночника в меньшей степени подвержен дистрофическим дегенеративным поражениям. Это связано с тем, что здесь позвонки лишены подвижности, они жёстко зафиксированы реберными лугами. Торакалгия – боль в грудной клетке, в том числе и распространяющаяся по межреберным промежуткам на фоне компрессии корешковых нервов и их ответвлений.
Синдром цервикалгии при дорсопатии характерен для лиц, профессиональная деятельность которых связана с длительным напряжением мышц шеи. В основном страдают офисные работники, машинистки, операторы ПК, программисты, секретари и т.д. Синдром заключается в постоянной или возникающей периодически острой боли в области мышц шеи и воротниковой зоны. Мышцы чрезмерно напряжены, болезненны при пальпации. При отсутствии своевременной медицинской помощи может развиваться острое нарушение кровоснабжения задних отделов головного мозга и ишемический инсульт.
Дорсопатия с мышечно-тоническим синдромом
Дорсопатия с мышечно-тоническим синдромом – это состояние, при котором нарушается иннервация мышц в разных частях тела. В зависимости от того, какой отдел позвоночного столба поврежден, может возникать слабость или повышение тонусы мускулатуры нижних и верхних конечностей, брюшного пресса, диафрагмы, тазового дня, спины, шеи, воротниковой зоны и т.д.
Наиболее опасной считается шейная дорсопатия с мышечно-тоническим синдромом в области межреберных мышц и верхних конечностей. Это состояние может приводить к нарушению дыхательной функции, провоцировать развитие паралича рук, создавать условия для спазма кровеносных сосудов, отвечающих за кровоснабжение структур головного мозга.
При дорсопатии с миотоническим синдромом необходима своевременная медицинская помощь. Лечение должен проводить врач невролог. При восстановлении проводимости нервного импульса тонус мышечного волокна самостоятельно приходит в нормальное состояние. Изолированного лечение миотонии при остеохондрозе нет. Только восстановление тканей позвоночного столба позволяет добиться положительного результата.
Дорсопатия позвоночника с корешковым синдромом
Дорсопатия позвоночника с корешковым синдромом – это остеохондроз, осложненный радикулитом. Корешковый синдром при дорсопатии характерен для запущенных случаев разрушения межпозвоночных дисков. Происходит компрессия нервного волокна. В дальнейшем нарушается трофика тканей. Появляются характерные неврологические признаки:
- парестезии по ходу пораженного корешкового нерва и его ответвлений;
- сильная пульсирующая или простреливающая боль;
- ощущение жара или разрядов электрического тока по ходу нерва;
- онемение участков кожи;
- снижение мышечной силы;
- бледность и понижение местной температуры на определённых участках тела.
Дорсопатия с корешковым синдромом может развиваться в разных отделах позвоночного столба. Но чаще всего диагностируется поясничная дорсопатия с корешковым синдромом с поражением нервов L5-S1. Она вызывает боль в области ягодицы, бедра, голени. Пациенты ощущают приливы жара к ногам и затем резкое похолодание, ползание мурашек, разряды тока и т.д. При своевременном лечении все эти явления исчезают.
Корешковый синдром – это серьезное осложнение любой дорсопатии. В спинномозгового канале позвоночника развивается спинной мозг. Он осуществляет регуляцию работоспособности всего человеческого тела. Эта функция работает с помощью корешковых нервов, отходящих от спинного мозга через фораминальные отверстия в позвонках. Затем они разветвляются от направляются к разным участкам человеческого тела. При компрессии корешка происходит его частичное разрушение. В результате этого нарушается функция иннервация. Последствиями корешкового синдрома могут быть не только боли и мышечная слабость. Нарушается работа внутренних органов. Так, при поражении шейно-грудного отдела позвоночника могут страдать легкие, сердце, коронарная система кровообращения, поджелудочная железа. При повреждениях в пояснично-крестцовом отделе позвоночника у пациента нарушается работа кишечника, желудка, почек, мочевого пузыря, предстательной железы и т.д. Очень часто корешковый синдром провоцирует развитие сосудистых патологий. При поясничном корешковом синдроме развивается геморрой и варикозное расширение вен нижних конечностей.
Нейрососудистый и миофасциальный синдромы при дорсопатии
Нейрососудистый синдром при дорсопатии связан с нарушением иннервации мышечной стенки кровеносной сети. Любой сосуд имеет мышечный слой, который с помощью нервного волокна имеет способность сжиматься (сужая внутренний просвет) и расслабляться (расширяя внутренний просвет. Такая способность кровеносной сети позволяет регулировать теплоотдачу, уровень артериального давления, температуру тела и т.д.
При нарушении процесса иннервации возникает реакция спазма или критического расслабления сосудистой стенки. Оба состояния представляют собой опасность для здоровья человека. В первом случае может наступить коллапс. Во втором ситуация еще хуже. При нарушении функционирования сосудистого русла развивается атрофия и могут возникать вторичные патологические изменения в разных органах и системах. Наиболее характерный пример длительного нейрососудистого синдрома при дорсопатии пояснично-крестцового отдела позвоночника – варикозное расширение вен нижних конечностей с трофическими язвами голени.
Миофасциальный синдром при дорсопатии также связан с нарушением иннервации. Но в этом случае нарушение проводимости нервного импульса наблюдается в толще мышечной ткани. При нормальной иннервации к каждому миоциту подходит нерв сенсорного и моторного типа. При необходимости совершить сократительное действие из двигательного центра головного мозга по моторным аксонам приходит соответствующий сигнал. Аналогичное действие осуществляется при расслаблении миоцитов. Если иннервация нарушена, волокно повреждено, то часть импульсов доходит до миоцитов с опозданием.
Это приводит к тому, что в момент, когда вся мышца уже расслабляется, пучок миоцитов только начинает сокращаться. Формируется так называемая триггерная болевая точка. Она вызывает сильнейшую боль во всей мышце.
Лечение миофасциального синдрома при дорсопатии напрямую связано с восстановлением нарушенного процесса иннервации. Сначала необходимо восстановить поврежденные ткани межпозвоночных дисков, затем укрепить мышц спины и только после этого купировать последствия миофасциального синдрома. Устранить триггерные болевые точки можно с помощью приемов остеопатии, массажа, рефлексотерапии и кинезиотерапии.
Если вам требуется эффективное и безопасное лечение различных синдромов, возникающих при длительном течении дорсопатии, то вы можете обратиться на прием к вертебрологу или неврологу в нашей клинике мануальной терапии. Уже в ходе первого бесплатного приема вам будут даны индивидуальные рекомендации по проведению комплексной терапии.
Краткое содержание: Дорсопатия (от лат. dorsum — спина) включает в себя все проблемы со спиной. В МКБ 10 к дорсопатиям относят кифоз, лордоз, остеохондроз позвоночника, сколиоз, спондилопатии, болезнь Бехтерева. В статье подробно рассматриваются наиболее частые причины дорсопатии, связанные с дегенеративно-дистрофическими изменениями в позвоночнике.
Что такое дорсопатия?
Дорсопатия — это боль в спине. Термин применяется для обозначения симптомов, вызываемых различными дегенеративно-дистрофическими и воспалительными процессами в спине.
Дорсопатия — нередкое явление. Большинство людей хотя бы раз в жизни испытывали боль в позвоночнике. Более того, дорсопатия также является одной из наиболее распространённых причин обращения к врачу и пропусков работы.
Большинство случаев дорсопатии проходят сами по себе или же после применения простых рекомендаций по купированию болевой симптоматики. Для более серьёзных случаев существуют методы консервативной медицины. Редко пациентам с болью в позвоночнике требуется хирургическое вмешательство.
Каковы симптомы дорсопатии?
Симптомы дорсопатии тесно связаны с локализацией патологии, вызвавшей боль в позвоночнике. По локализации дорсопатии принято делить на шейные, грудные и поясничные.
К основным симптомам дорсопатии относятся:
- боль в мышцах;
- боль в позвоночнике (шейном, грудном или поясничном отделах);
- боль, отдающая в верхние или нижние конечности;
- покалывания в руке, ноге;
- онемение в руке, ноге;
- ограничение подвижности позвоночника.
Когда нужно обратиться к врачу?
В большинстве случаев боль в позвоночнике со временем затихает. Но несмотря на то, что до полного исчезновения болевого синдрома может пройти несколько недель, некоторое улучшение должно наступить спустя 72 часа. Если этого не произошло — запишитесь на консультацию к специалисту.
В редких случаях боль в позвоночнике может сигнализировать о наличии серьёзных медицинских проблем. Незамедлительно обратитесь за врачебной помощью, если ваша боль в позвоночнике:
- начала вызывать проблемы с контролированием процессов мочеиспускания или дефекации;
- сопровождается болью или спазмами в животе, а также подъёмом температуры;
- возникла после падения или другой травмы.
Свяжитесь в врачом, если боль в спине:
- постоянная и интенсивная, особенно ночью или когда вы ложитесь на спину;
- иррадиирует в одну или обе конечности;
- вызывает слабость, онемение или покалывания в ноге или руке;
- сопровождается необъяснимой потерей веса;
- возникла вместе с отёком или покраснением спины.
Также рекомендуется связаться с врачом, если:
- симптомы дорсопатии впервые возникли после 50-ти лет;
- если вы когда-либо болели раком;
- если вы страдаете от остеопороза;
- если вы когда-либо принимали стероиды или страдали от алкогольной зависимости.
Причины
Дорсопатия — следствие дегенеративно-дистрофических и воспалительных изменений в позвоночнике.
Выделяют три вида дорсопатии:
- деформирующую дорсопатию, которая характеризуется изменениями в межпозвонковых дисках;
- спондилопатию, характеризующуюся изменениями позвонков (образование остеофитов и т.д.);
- другие дорсопатии, характеризующиеся прогрессирующими дегенеративными изменениями в межпозвонковых дисках со сдавлением нервных корешков и/или структур спинного мозга.
К наиболее частым причинам дорсопатии относятся:
- растяжение мышцы или связки. Повторяющиеся или внезапные нагрузки могут вызвать растяжение мышц или связок позвоночника. Если вы находитесь в плохой физической форме, то постоянная нагрузка на позвоночника может привести к болезненным мышечным спазмам;
- протрузия или грыжа межпозвонкового диска. Между позвонками расположены межпозвонковые диски, которые выполняют функцию амортизаторов трения. Диск состоит из плотной фиброзной оболочки (фиброзного кольца) и мягкого гелеобразного содержимого (пульпозного ядра). Иногда мягкое внутреннее содержимое диска прорывает фиброзное кольцо и сдавливает близлежащие нервные корешки.
- спондилоартроз. Спондилоартроз может затрагивать все отделы позвоночника. В некоторых случаях спондилоартроз и спондилез в позвоночнике может привести к сужению позвоночного пространства вокруг позвоночного столба. Такое состояние называется стенозом позвоночного канала;
- скелетные нарушения. Дорсопатия может возникнуть при аномальном изгибе позвоночника. Сколиоз, состояние, при котором ваш позвоночник изгибается в сторону, также может привести к развитию дорсопатии. Наиболее часто это случается при тяжёлых случаях сколиоза;
- остеопороз. При остеопорозе позвонки теряют прочность и становятся пористыми, что может привести к компрессионному перелому даже после незначительной нагрузки.
Факторы риска при дорсопатии
Никто не застрахован от появления боли в позвоночнике, даже дети и подростки. Тем не менее, лишний вес, плохая физическая форма и курение принято считать факторами, предрасполагающими к развитию симптомов дорсопатии.
Ещё одной группой, имеющей повышенный риск развития боли в позвоночнике, являются люди с какими-либо психологическими проблемами, например, депрессией или тревогой.
Диагностика
Дорсопатия — это не причина, а следствие проблем в позвоночнике, поэтому диагностика направлена на выявление источника боли. Первым делом необходимо посетить врача-вертебролога, который расспросит Вас о ваших симптомах, их длительности, интенсивности, а также проведёт неврологический осмотр.
Осмотр поможет определить предполагаемый источник боли, наличие мышечных спазмов, движений и поз, усиливающих или уменьшающих болевую симптоматику. Врач также проверит ваши рефлексы.
В некоторых случаях для уточнения диагноза врач может выписать направление на дополнительные исследования. К дополнительным исследованиям относятся:
- рентгенография. Рентгенография используется для оценки состояния костной ткани при подозрении на спондилез или компрессионный перелом;
- магнитно-резонансная томография (МРТ) или компьютерная томография (КТ). Эти исследования (в особенности МРТ) позволяют диагностировать грыжу межпозвонкового диска, проблемы с костями, мышцами, мягкими тканями, связками и сухожилиями, нервами и кровеносными сосудами;
- сцинтиграфия костей. В редких случаях ваш врач может дать направление на сцинтиграфию костей позвоночника для определения наличия или отсутствия костных опухолей или компрессионного перелома, вызванного остеопорозом;
- исследование нервной проводимости (электромиография или ЭМГ). Это тест измеряет электрические импульсы, исходящие от нервов, а также мышечный ответ на эти импульсы. ЭМГ может подтвердить наличие компрессии нервного корешка из-за грыжи межпозвонкового диска или стеноза позвоночного канала.
Как лечить дорсопатию?
Большинство дорсопатий проходит в течение нескольких недель при соблюдении предписаний врача. Для снижения болевого синдрома принимают обезболивающие препараты. Длительный постельный режим может принести больше вреда, чем пользы, так что лучше продолжать вести обычный образ жизни, избегая чрезмерной нагрузки на позвоночник. Если какой-то вид деятельности приводит к усилению боли, то лучше на какое-то время прекратить им заниматься. Если домашнее лечение не приносит результатов, то ваш врач может посоветовать другие виды терапии.
Очень полезными могут оказаться методы консервативного лечения: лечебная физультура (ЛФК), вытяжение позвоночника, массаж, ультразвук, иглоукалывания и т.д.
Прогноз
Прогноз при дорсопатии в основном благоприятный. Большинство случаев боли в позвоночнике не требуют хирургического вмешательства и успешно корректируются с помощью консервативной терапии. Тем не менее, в некоторых случаях боль в позвоночнике может стать постоянной. Ещё раз напомним, что вам незамедлительно стоит обратиться за врачебной помощью, если у Вас появились признаки синдрома конского хвоста, которые включают сильную боль в спине, покалывания и онемение в паховой области и по внутренней поверхности бедра, нарушение процессов мочеиспускания и/или дефекации или потерю контроля над этими процессами, слабость мышц ног и сексуальную дисфункцию.
Читайте также:





