Атрофия мышцы полового члена
Атрофия яичек (гипогонадизм) и полового члена (крауроз) – патологические нарушения, которые сопровождаются уменьшением мужских яичек и пениса в размерах. Это чревато снижением эректильных функций и нарушением выработки семенной жидкости. Если своевременно не определить нарушение, то существует большая вероятность развития опасных осложнений. Мужчина, который переносит данное заболевание, может остаться бесплодным навсегда. Это обусловлено тем, что данное заболевание в запущенных случаях является необратимым. Что это такое и какое лечение предусмотрено медициной, рассмотрим ниже.
Механизм развития нарушений
Атрофия яичек и полового члена развивается на фоне определенных дисфункций в организме. Пенис снабжен большим количеством сосудистых структур, которые предназначены для питания. Среди наиболее частых нарушений, на фоне которых развивается атрофия яичек и пениса, следует выделить атеросклероз сосудов полового члена.
Пенис снабжается кровью при помощи 3 пар артерий:
- Дорсальная. Отвечает за питание пещеристых тел.
- Кавернозная (глубокая). Достигает основания пещеристых тел.
- Бульбоуретральная – снабжает губчатое тело и луковицу.
Если происходит нарушение работы хотя бы одной из представленных венозных структур, то происходит формирование патологического процесса, приводящего к атрофии полового члена или яичек.
Крауроз пениса развивается при сахарном диабете и венерических заболеваниях. Причиной атрофии могут стать частая мастурбация, склероатрофический лихен, варикоцеле, механическое или химическое воздействие.
Гипогонадизм возникает при крипторхизме и механических повреждениях. Причиной могут служить рентгеновское излучение, свинка, корь или туберкулез. Атрофия яичек у мужчин способна возникнуть на фоне сахарного диабета, алкогольной интоксикации и истощения организма. Негативно сказаться на состоянии мужского полового органа могут стероиды, а также такие нарушения, как опухоли, кисты, воспаление и травмы. В норме гипогонадизм возникает у мужчин в пожилом возрасте после наступления андропаузы.
Описание симптомов и признаков
Главной причиной развития атрофических процессов является атеросклероз. Идентификация данной патологии чаще всего происходит только после того, как бляшки достигают существенных размеров. Атеросклероз провоцирует яичковую атрофию и приводит к тому, что половой орган тоже атрофируется. Симптомы в данном случае необходимо определять как можно раньше, что позволяет избежать серьезных последствий.
Атрофия имеет ряд отличительных признаков
Признаки атрофии яичек и пениса довольно своеобразны. При врожденной форме заболевания наблюдаются следующие симптомы:
- Яички и пенис имеют небольшой размер.
- Волосы на лице и лобке отсутствуют.
- Голосовых изменений не наблюдается.
- Мужчина не испытывает полового влечения.
- Эрекция слабая или вовсе отсутствует.
- Отмечаются слабость и перепады настроения.
- Кожный покров бледный и сухой, как на фото.
В данном случае может наблюдаться высокий темп роста и формирования нижних конечностей. Ноги выглядят непропорционально длинными.
Если говорить о приобретенной форме заболевания, то следует выделить такие признаки атрофии яичка, как затухание либидо, фертильности и увеличение груди в размерах.
Вокруг бедер у мужчин происходит накопление жировых отложений, что делает их похожими на женские. Волосяной покров на теле исчезает и происходит деформация мышечных структур. Голос становится на тон выше, появляется слабость и отмечаются резкие перепады настроения. Тестикулярная недостаточность постепенно нарастает. При этом симптомы становятся более выраженными. Яичковую атрофию может определить любой врач при проведении первичной диагностики.
Терапия при патологии
Перед началом принятия каких-либо мер при таких патологиях, как атрофия полового члена или яичек, проводится комплексная диагностика. Назначается УЗИ и спермограмма. Эти исследовательские процедуры позволяют получить полную картину патологических нарушений в организме и назначить эффективное лечение, направленное на устранение причины заболевания и симптоматики происходящих дисфункций.
Если их причиной является атеросклероз сосудов, то проводится следующее лечение:
При обнаружении атрофии возможно медикаментозное лечение
- Медикаментозная терапия (аскорбиновая кислота, витамин В12, фолиевая кислота, Литенол, Арахиден, Гонадотропин). Принимаются меры для стабилизации обменных процессов и артериального давления. Назначаются препараты для предотвращения быстрого свертывания крови и разрыхления холестериновых отложений. Лекарственные препараты, позволяющие предотвратить закупорку сосудов, должен назначать врач.
- Хирургическая коррекция. Проводится в том случае, когда врачи обнаруживают закупоренную артерию, питающую левое или правое яичко. Операция предусматривает удаление самой бляшки или иссечения всей проблемной области. Это позволяет устранить патологические нарушения полностью.
Если нарушения вызваны отмиранием тканей пениса, то возникает необходимость в назначении гормонов, восстанавливающих его функции. Рентгеновское излучение и лучи Букки предотвращают развитие злокачественных образований. В запущенных случаях возникает необходимость в проведении операции.
Операция предусматривает снятие верхних тканей, пораженных очагами крауроза. Лечение проводится только после того, как будет окончено исследование и получены результаты. При наличии предрасположенности к раку нужна консультация специалистов, которая проводится периодически.
Если возникает атрофия яичка при варикоцеле, то возникает необходимость в коррекции данного нарушения. Расширение венозных структур требует проведения хирургического вмешательства при появлении болей в правом или левом яичке, бесплодии и наличии эстетического дефекта. Операция проводится несколькими способами:
При варикоцеле требуется хирургическое вмешательство
- Открытая. Хирурги перевязывают вены пораженного яичка выше уровня кольца в области пахового канала. Кожа рассекается в подвздошных структурах.
- Marmar. Разрез осуществляется в области наружного пахового канала. После перевязки питающей яичниковой вены происходит отток крови через систему поверхностных структур. Это не дает начаться атрофии или помогает устранить начальные дисфункции.
- Эндоскопическая. Инструменты вводятся посредством совершения небольших надрезов на коже. На вены накладывается скоба, которая останавливает кровоток в нужной области.
- Реваскуляризация. Дает возможность справиться с начавшейся патологией без удаления яичек. Хирургические манипуляции способствуют восстановлению нормального кровотока путем пересадки яичковой вены в надчревную.
После операции варикоцеле возникает необходимость в устранении имеющихся осложнений. На ранних стадиях развития атрофии назначают гонадотропин. Медикаментозная терапия направлена на устранение первичных причин дисфункций и коррекции имеющейся симптоматики. Гонадотропин восстанавливает естественные функции мужской половой системы. Самолечение в данном случае недопустимо. Гонадотропин должен назначать опытный специалист после проведения комплексного обследования.
При уничтожении тканей, если гонадотропин не дает результата, возникает необходимость в проведении ампутации. После удаления варикоцеле проводится радикальная операция. Из-за удаленного яичка возникает дисфункция мужской половой сферы. Но в некоторых случаях приходится пренебречь мужским здоровьем, чтобы избежать развития таких осложнений, как онкологическое поражение яичек.
После того как яичко будет удалено, возникает необходимость в использовании косметического имплантата. Это позволяет восстановить форму мошонки. Если иссечено только одно яичко, то тестикулы второго могут взять на себя выработку достаточного количества гормонов для поддержания эректильной функции и всего организма в целом.
Атрофия пениса и яичек начинается постепенно. От скорости принятых лечебных мер зависит дальнейший исход.
Если начинаются серьезные половые дисфункции, то без помощи хирургического вмешательства не обойтись. Полного выздоровления можно добиться только с помощью квалифицированного хирурга. Полностью выздоровевшим считается тот пациент, у которого исключена онкология.
Лонно-копчиковая мышца - это мышечный канат между лоном и копчиком (между яичками и анусом). Многие мужчины чувствуют ЛК мышцу при невозможности воспользоваться туалетом. Она отвечает за ритмические сокращения в тазу и анусе во время оргазма.
Если Вы вынуждены длительное время сидеть , то мышцы атрофируются и ослабевают от без деятельности, тазовое дно опускается вниз, пенис провисает, сексуальные мускулы расслабляются, предстательная железа перестает вырабатывать достаточное количество андрогенов (мужских половых гормонов). И, как следствие, наступает раннее старение организма:
- Снижение полового влечения
- Замещение мышечной ткани жировой
- Нарушение обмена веществ
- Гипоплазия внутренних органов и сосудов и т.д.
- Резко снижается уровень тестостерона
- Увеличивается вязкость крови
- Сосуды становятся хрупкими
При всем притом, что сама половая функция практически не страдает. Мужчина собой доволен. Нигде не болит и анализ мочи нормальный. Откуда же такое количество простатитов, аденом предстательной железы, рака предстательной железы?
Всякие мышцы можно и нужно тренировать. Для начала найдем нужную нам ЛК-мышцу.
Одним из самых простых способов обнаружения лобково-копчиковой мышцы является задержка струи при мочеиспускании: расположите пальцы между яичками и анусом, на время прервите струю. В момент прерывания ЛК-мышца напрягается и остается напряженной пока задерживается мочеиспускание.
Второй способ: во время эрекции сделать подпрыгивающие движения пенисом.
Тренировку лобково-копчиковой мышцы необходимо начать с остановки струи при каждом мочеиспускании. Делать минимум 3 остановки вовремя посещения туалета. Затем можно присоединить специальные упражнения.
- Вдохните и сконцентрируйтесь на простате, промежности и анусе. Выдыхая, напрягите ЛК-мышцу вокруг простаты и ануса, в то же время сжимая мышцы вокруг глаз и рта. Вдохните и расслабьтесь, отпустив ЛК-мышцу и мышцы вокруг глаз и рта. Напрягайте и расслабляйте как можно сильнее лобково-копчиковую мышцу сначала 10 раз по 3 подхода. Затем постепенно увеличиваем количество повторений за подход.
- Когда первое упражнение освоено, необходимо усложнить его: удерживайте напряжение в ЛК-мышце 3 секунды, затем отдых 3 секунды и т.д. постепенно увеличивая продолжительность удержания ЛК-мышцы. Вместе с продолжительностью удержания увеличивается и отдых, например, если лобково-копчиковая мышца пребывала в напряжении 5 секунд, тогда перерыв между повторами также составит 5 секунд, т.е. время напряжения должно равняться времени расслабления ЛК-мышцы.
- Как можно быстрее напрягайте и расслабляйте лобково-копчиковую мышцу. При быстром напряжении мышца должна также сильно напрягаться как в предыдущих двух упражнениях.
Сокращая мышцы вокруг глаз и рта, можно увеличить силу ЛК-мышцы. Легче всего начинать практиковаться сидя, но затем можно делать упражнение стоя или лежа.
Хотя сжатие глаз и губ помогает сжать мышцы вокруг простаты и ануса, самая важная часть тренировки — просто напрягать и расслаблять ЛК-мышцу так часто, как это возможно, что можно практиковать везде — во время езды в автомобиле, сидя у телевизора, посылая факс, на скучной встрече. Вы можете проверить, сколько сокращений можно сделать, пока горит красный свет, или держать напряжение до переключения на зеленый.
Проделывайте это упражнение хотя бы три раза в день, но его можно делать, не ограничивая себя. Разумеется, мышцы могут заболеть, как всегда бывает после постоянного напряжения. Не напрягайте себя чересчур, увеличивайте число и темп постепенно. Здесь качество важнее количества. Удобно привязать тренировку к пробуждению, опорожнению или отходу ко сну.
При наличии неблагополучия в обследованиях не надеяться на суперпрепараты, а вспомнить о ЛK-мышце, восстановить ее двигательную активность, восстановить ее кровоток. Она одна является главным мускулом мужчины, его здоровьем.
К врачам иногда обращаются мужчины, жалуясь на то, что у них уменьшился член. При возникновении такой патологии у пациентов начинается паника, подрывающая общее психоэмоциональное состояние. Причины уменьшения габаритов полового органа могут быть разными. Что же способно повлиять на размер пениса?
- Причины уменьшения полового члена
- Низкая температура воздуха
- Атрофические процессы
- Возрастные изменения
- Избыточная масса тела
- Гормональные нарушения
- Вредные привычки
- Стресс
- К какому врачу обратиться за помощью?
- Как вернуть члену прежнюю длину?
- Профилактика
Причины уменьшения полового члена
Радикального изменения члена обычно не происходит, но даже небольшое уменьшение пениса способствует ухудшению самооценки мужчины. Причиной того, что уменьшился член, может быть следующее.
Параметры мужского достоинства напрямую зависят от того, насколько пещеристые тела наполнены кровью. При воздействии холода кровеносные сосуды сужаются, ухудшается приток крови, вследствие чего и происходит уменьшение размера члена. Однако, это явление временное. Орган восстанавливается после согревания организма.
При атрофии тканей полового органа уменьшение его длины неизбежно. Данное явление связано со многими факторами. Вызвать развитие атрофических процессов способно недостаточное количество тестостерона, возрастные изменения.
Но чаще ткани страдают из-за различных патологий. Нередко атрофию вызывает атеросклероз сосудов члена.
С возрастом мужское достоинство может уменьшаться в размерах. Доктора объясняют данный факт тем, что в результате старения организма происходит недостаточная выработка коллагена, который является главным компонентом, отвечающим за прочность и эластичность тканей.

Ношение неправильного белья нередко приводит к патологиям.
Вместе с уменьшением длины полового члена с возрастом ухудшается и потенция, эрекция становится нестабильной, снижается влечение к противоположному полу.
Если мужчина страдает ожирением, то его половой орган неизбежно уменьшается. Данное явление имеет визуальный характер. При накоплении жира мужское достоинство начинает постепенно скрываться за складками, что внешне создает эффект уменьшение его длины.
Воздействует на габариты полового члена концентрация тестостерона и пролактина в организме мужчины. Ухудшение их производства ведет к тому, что пенис становится меньше в длину и ширину. Гормональный сбой происходит чаще всего вследствие старения, но может быть связан и с патологическими процессами.
Если мужчина увлекается спиртными напитками и курением, то есть высокий риск того, что размер члена станет меньше. Связывают это явление с тем, что вредные привычки способствуют сужению кровеносных сосудов. Это влечет за собой нарушение кровообращения, недостаточное наполнение пещеристых тел кровью.
Негативно отразиться на параметрах мужского достоинства способен стресс. Если мужчина подвергается сильнейшему стрессу, в организме в усиленном режиме производится адреналин. Вследствие этого наблюдается выраженное сужение кровеносных сосудов губчатого тела члена, что приводит к его уменьшению.
В таком случае недуг длится недолго и полностью восстанавливается в дальнейшем.
К какому врачу обратиться за помощью?
Проблемами, возникающими в работе половых органов, занимается уролог или андролог. Последний специалист есть не во всех поликлиниках, поэтому в большинстве случаев мужчины посещают урологию.
Как вернуть члену прежнюю длину?
Для того, чтобы пенис снова приобрел прежние габариты, можно пользоваться разными методами. Способов увеличения члена достаточно много. Чтобы выбрать подходящий вариант, следует обратиться к врачу.
Увеличить половой орган мужчины можно с помощью таких методов как:
- Выполнение физических упражнений. Специалистами разработано большое количество типов гимнастики для удлинения и утолщения пениса.
- Применение различных мазей, кремов, гелей, предназначенных для увеличения члена. Их действие чаще всего направлено на усиление кровотока и наполнение пещеристых тел кровью, что делает репродуктивный орган больше.
- Использование приспособлений-увеличителей. Наиболее популярными устройствами являются вакуумные помпы и экстендеры. Первый прибор помогает нормализовать кровообращение, а второй – растягивает ткани мужского достоинства.
- Массаж. Существуют разные методики массирования полового члена, которые помогают увеличить пенис. Большой популярностью пользуется техника джелкинга. Она направлена на растяжение тканей и усиление кровотока в области гениталий.
Большую роль в увеличении полового органа играет и правильное питание. Рацион мужчины должен быть обогащен витаминами и микроэлементами.

Эффективность методов заметна только при регулярном лечении.
Если проблема уменьшения пениса кроется в развитии заболеваний, то необходимо сначала вылечить их, а потом приступать к увеличению.
Профилактика
Для предотвращения изменения параметров полового члена в уменьшительную сторону следует придерживаться следующих рекомендаций:
- Своевременно лечить патологии половых органов и кровеносных сосудов.
- Заниматься спортом.
- Следить за весом тела.
- Избегать стрессов.
- Контролировать гормональный фон.
- Правильно питаться.
- Иметь регулярную половую жизнь.
Главное для предотвращения уменьшения мужского достоинства – предупреждать развитие заболеваний половых органов и нарушения кровообращения в них.
Одной из патологий половой и репродуктивной систем у мужчин является атрофия яичек. Проблема представляет собой уменьшение всех тканей одного или обоих яичек и как следствие кардинальное уменьшение половых мужских желез. В результате такой патологии возникают необратимые последствия в виде нарушений процесса продуцирования спермы. Таким образом, мужчина становится бесплодным. Кроме того, через атрофию яичек снижается и уровень гормона тестостерона в организме мужчины. От чего формируется патология и как с ней бороться, разбираемся в нашем материале.
- 1 Причины атрофии яичек и симптомы патологии
- 2 Диагностика патологии
- 3 Лечение атрофии яичек
- 4 Профилактика
Причины атрофии яичек и симптомы патологии
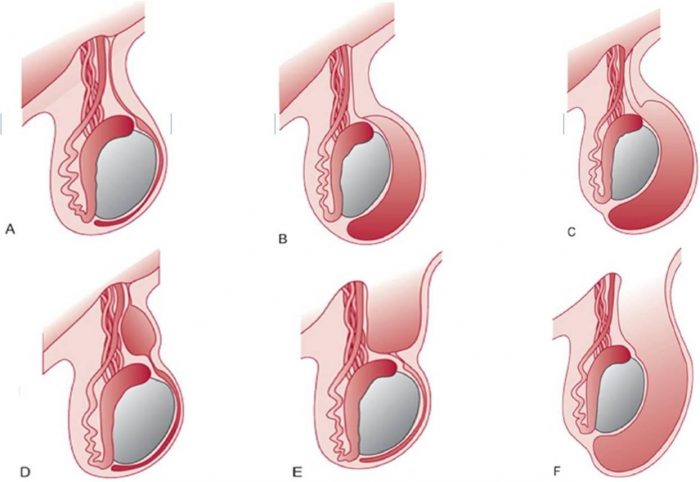
Важно понимать, что атрофия яичек у мужчин — явление не мгновенное. Процесс протекает длительно и при должном внимании к своему здоровью и организму можно заметить изменения на ранних стадиях. Это поможет приостановить процесс и продлить мужское здоровье. Спад функциональности мужских желез развивается по ряду причин, которые могут быть врожденными или приобретенными. К врожденным относят такие:
- Крипторхизм — неопущение одного или обоих яичек в мошонку к рождению мальчика. В норме это должно произойти непосредственно перед рождением младенца. Такое явление свидетельствует о полной зрелости плода. Но если яичко по причине аномалии развития плода не стало на свое анатомическое место, то будет происходить постоянный перегрев желез. Природой задумано расположение яичек у мужчин снаружи для обеспечения им оптимальной прохладной температуры. Это нужно для нормального функционирования органов. С этой целью природа поместила мужские железы в мошонку, которая состоит лишь из кожи без прослоек жира и пр. Если же яичко постоянно подвергается перегреву, то со временем это приведет к его атрофии.
Приобретенными причинами спада функций мужских желез являются:
- Гормональный сбой. Атрофия яичек, симптомы которой приведены ниже, в этом случае зависит от гормона тестостерона. Его концентрация может значительно снижаться при онкологии предстательной железы или при мужском ожирении. В первом случае мужчина вынужден принимать гормональную терапию, направленную на снижение уровня тестостерона, что ведет и к снижению функций мужских желез. При ожирении же (особенно если жир откладывается на талии) в организме мужчины происходит перераспределение выработки гормонов. Тестостерон сдает свои позиции, а эстроген (женский гормон), наоборот, усиливает свои. Как результат яички атрофируются.
Важно: если талия мужчины не более 94 см, то уровень мужского гормона тестостерона в норме. Если талия имеет объем 94-102 см, то концентрация гормона уже несколько снижена. Если же объем талии у мужчины более 102 см, то это свидетельствует в пользу активации эстрогенов в его организме.
- Варикоцеле — нарушение кровоснабжения в яичках. Если кровеносные сосуды в мужских железах расширены, а клапаны в них не работают, это приводит к застойным явлениям и отсутствию насыщения их кислородом.
- Стеноз — сужение крупной артерии, питающей яичко. Также приводит к нарушению кровоснабжения и последующей атрофии органов.
- Воспалительные процессы. В частности причинами могут стать орхоэпидимит (воспаление яичек), орхит и пр.
- Травмы. В этом случае к атрофии органов могут привести как травмы самих яичек, так и травмы позвоночника пояснично-крестцового отдела. В обоих случаях атрофия яичек, фото которой представлено несколько ниже, будет формироваться на фоне нарушенного кровоснабжения органов брюшной полости и малого таза.

Симптомами и признаками патологии мужских желез при их атрофии являются:
- Изменение внешнего вида мошонки в общем или с одной стороны. То есть ее уменьшение в размерах.
- Обнаружение уменьшения размеров яичек при пальпации. Иногда железа может быть уменьшена настолько, что пациент может нащупывать лишь тонкую пластину вместо полноценного органа.
- Снижение полового влечения на фоне снижения выработки тестостерона.
- Уменьшение количества спермы во время семяизвержения.
- Угнетение эмоционального состояния завершает симптомы атрофии яичка.
При атрофии одного органа со временем произойдет сбой в функционировании и второго. Поэтому патологию нужно устранять как можно раньше.
Диагностика патологии
Атрофия яичка диагностируется только специалистом в условиях клиники. Первично врач проводит осмотр и опрос пациента с обязательной пальпацией мошонки. При этом доктор должен выяснить, какой образ жизни ведет пациент и какие заболевания перенес ранее. Это поможет сложить общую картину патологии и выявить возможные ее причины.

После этого необходимо провести ряд лабораторных и аппаратных исследований, таких как:
- Анализ крови на уровень гормона тестостерона;
- Анализ крови с целью выявления возбудителя возможного воспаления;
- УЗИ мошонки тестикулярное для определения интенсивности кровотока в мошонке;
- Осмотр органа на предмет явных наружных ран и повреждений.
Тактику лечения подбирают в зависимости от причины патологии и от степени ее тяжести.
Лечение атрофии яичек
Атрофия яичка, фото которой представлены выше, лечится только на ранних стадиях и то с вероятностью успеха лишь 60%. Вернее процесс может быть просто приостановлен, но все же не обратим. В остальных случаях проводят оперативное вмешательство.
В целом на ранних стадиях атрофии мужских желез по отношению к пациенту применяют терапию на основе гонадотропиновых препаратов. Это позволяет несколько восстановить функциональность яичек.
В остальных случаях используют только оперативное вмешательство для устранения патологии. Так, если причиной атрофии органов стали сосудистые нарушения, то проводится операция Иванисевича по удалению расширенной вены. Вмешательство проводят либо эндоскопически, либо через полосной разрез. Во втором случае косметический дефект выражен явно, а период восстановления дольше.
Если причиной атрофии яичек стал крипторхизм, то изначально оценивают функциональность мужских желез. Если они еще сохранены, то проводят операцию по опущению желез в анатомическое ложе (в мошонку) с последующим постоянным наблюдением пациента с помощью УЗИ. Это делается с целью предотвращения развития онкологии яичек. Если же мужские железы уже не работают, то их просто удаляют. С целью восстановления косметического эффекта можно потом использовать имплантаты для восстановления размеров мошонки.
Важно: если атрофии подвержено одно яичко, то при его удалении второй орган берет на себя выполнение репродуктивной функции. Половая жизнь мужчины в этом случае не страдает.
Профилактика
Чтобы предотвратить возможное прогрессирование патологии или вообще ее развитие, следует придерживаться таких простых правил:
- Следить за правильностью питания мужчины;
- Отказаться от стероидов;
- Избегать возможного травмирования мошонки или позвоночника;
- Вовремя пролечивать любые воспалительные процессы мочеполовой системы;
- Обращать внимание на свое здоровье и вовремя отправляться за медицинской помощью при необходимости.
Помните, здоровый образ жизни, умеренные активные нагрузки и правильное питание являются залогом полноценного мужского здоровья. Ведь патологию отмирания яичек всегда легче предотвратить, чем потом лечить.

Защемление нерва в плечевом суставе – распространенная проблема. Многие его путают с воспалительным процессом, хотя это две разные неврологические болезни, которые имеют похожую симптоматику. При этом специалисты отмечают, что при несвоевременной терапии защемление способно привести к развитию воспалительного процесса. Во избежание такого осложнения требуется обратить внимание на первые симптомы и обратиться за квалифицированной помощью к специалисту.
Признаки недуга
Может происходить защемление различных нервов (в частности, подмышечных, лучевых и срединных). Как показывает практика, в ходе диагностических обследований часто устанавливают, что был поражен лучевой нерв. Он относится к нервным стволам, состоящим из двигательной и чувствительной части.
При защемлении нерва в плече симптомы у разных пациентов могут немного отличаться между собой (в зависимости от причины, которая спровоцировала недуг). Однако есть общие характерные признаки. В первую очередь, человек испытывает сильную боль. Она может быть разного характера (к примеру, резкая или ноющая), возникать даже в состоянии покоя, когда на плечо не оказывается дополнительная нагрузка. Как правило, оно продолжается долгое время.
В целом, все клинические проявления подразделяют на три основные группы: острые, подострые и хронические. Острые признаки характерны для компрессии, которая возникла на фоне травматического влияния. Чаще всего они сопровождают перелом, растяжение или разрыв связочной сухожильной ткани. Подострые признаки характерны для сложных патологий опорно-двигательного аппарата (к примеру, деформирующиего остеоартроза).
Хронические признаки связаны с дегенеративно-дистрофическими болезнями позвоночного столба (например, при наличии шейного остеохондроза с корешковым синдромом). Они отличаются болезненными ощущениями тупого характера. Они присутствуют постоянно, но за счет ограничения подвижности человек часто не обращает на них внимание.
В соответствии со спецификой поражения специалисты отмечают следующие возможные клинические проявления:
повышенное потоотделение (выделение пота усиливается во время приступов боли);
ползания мурашек по верхним конечностям и области между лопатками;
чувство онемения в большом, указательном и среднем пальцах;
ограничение движений в суставах кисти после ночного сна или долгого отдыха;
появление непроизвольных мышечных подергиваний;
гиперемия и бледность кожных покровов;
нарушение кожной чувствительности (патологическое снижение чувствительности) в области плеча и предплечья.
Особой угрозы для жизни пациента патология не представляет, однако при отсутствии должной терапии патологический процесс способен прогрессировать вплоть до атрофии мышц. Исходя из этого, при обнаружении вышеописанных признаков, следует не затягивать с визитов к врачу-неврологу.
Причины защемления нерва в плече
Защемление нерва может произойти по нескольким причинам, но случается такое в случае, когда нервное волокно сдавливается близлежащими тканями. В результате нервный пучок может воспалиться, что приведет к появлению отечности. В большинстве случаев поражение затрагивает подмышечные, лучевые и срединные нервы. Среди наиболее распространенных факторов, спровоцировавших появление недуга, отмечают:
дегенеративно-дистрофические заболевания позвоночного столба (в частности, остеохондроз и артроз);
сложные болезни опорно-двигательного аппарата (например, грыжи межпозвоночных дисков);
отклонения в работе эндокринной системы (ожирение). Избыточный вес оказывает усиленное давление на мышцы и нервы, что значительно увеличивает вероятность появления недуга;
ревматоидный артрит. Заболевание повреждает нервы в течение некоторого времени, что повышает риск защемления. Возникшие костные шпоры способны привести к ограничению пространства для нервов плеча, что и провоцирует недуг;
различные травмы (ушибы, вывихи, переломы);
продолжительное хождение на костылях;
патологии центральной нервной системы;
малоподвижный (сидячий) образ жизни;
воспаление синовиальной сумки (бурсит);
дисплазия соединительной ткани;
чрезмерная физическая нагрузка на плечо во время занятий спортом;
неудачно выполненные инъекции в область плечевого сустава;
инфекционные патологии (к примеру, туберкулез и сифилис);
новообразования в области плеча и подмышки (как доброкачественного, так и злокачественного характера);
поражение акромиального сочленения;
усиленная и продолжительная нагрузка на плечевой сустав;
хроническое отравление свинцом;
осложнения после оперативных вмешательств (наличие спаек или рубцов).
Диагностика патологии
Невралгию зачастую путают с невритом (развитием воспалительного процесса) поскольку у них похожие симптомы. Несмотря на то, что это разные патологии, при неадекватной и несвоевременной терапии велика вероятность, что защемленный нерв воспалится. Кроме этого, защемление нерва имеет схожую симптоматику при различных нарушениях в работе сердечно-сосудистой системы, когда отмечаются проблемы с кровообращением и снабжением волокон кислородом.
Чтобы установить, что источник болезненных ощущений и других симптомов кроется именно в защемлении, требуется обратиться к квалифицированному специалисту. На первичном приеме он выслушает все жалобы пациента, соберет анамнез и проведет неврологическое обследование. Для этого будут проверены чувствительность пальцев и сухожильные рефлексы. При наличии защемления пациент не сможет развести в стороны большой палец и мизинец. Проблемы возникнут и со сжатием всех пальцев в кулак.
Сущность еще одного способа диагностики состоит в проверке на синдром висячей кисти. Он будет подтвержден в той ситуации, если при вытянутой в горизонтальном положении руке человек не в состоянии удерживать кисть параллельно полу. Дополнительно, чтобы поставить достоверный диагноз и провести дифференциацию с другими заболеваниями, врач-невролог назначит инструментальное обследование. Кроме того, оно позволит определить основную причину сдавливания нерва. Пациенту могут быть назначены следующие методики:
рентгенологическое исследование. Это самый простой вид инструментального обследования. Врачи назначают его в первую очередь. Исследование не занимает много времени и практически не имеет противопоказаний. По результатам полученной рентгенограммы удается обнаружить ряд дегенеративно-дистрофических заболеваний, остеофиты, кисты и другие опухоли (доброкачественного и злокачественного характера);
ультразвуковое исследование. Как правило, к ней прибегают только в том случае, когда есть подозрения на нарушения в работе сердечно-сосудистой системы. Эта методика достаточно мобильна, доступна, она характеризуется отсутствием болезненных ощущений и быстротой проведения;
компьютерная томография (КТ). Это более информативная методика по сравнению с рентгенографическим исследованием. Она хорошо визуализирует костные структуры позвоночника, позволяет определить возможность смещения костей. Компьютерная томография отличается высокой эффективностью, позволяет установить степень защемления нерва;
магнитно-резонансная томография (МРТ). Данный способ диагностики характеризуется полной безопасностью для пациента. Болезненные ощущения во время исследования не возникают. Количество противопоказаний минимально. Магнитно-резонансная томография дает возможность обнаружить причину, которая спровоцировала развитие недуга. Она хорошо отображает структуру тканей плечевого сустава и состояние близлежащих тканей.
К лабораторному исследованию прибегают, как к вспомогательному методу диагностики, поскольку оно не дает развернутое представление о клинической картине. Однако общий анализ крови позволяет обнаружить неврит (развитие воспалительного процесса). В этом случае количество лейкоцитов в крови пациента будет увеличено.
Профилактические мероприятия
Как и в случае с любой патологий, намного проще предотвратить появление недуга, чем осуществлять его терапию. В первую очередь, следует контролировать свой вес, нельзя допускать ожирения. Если есть склонность к избыточному весу, рекомендуется записаться на прием к врачу-диетологу. Он составит примерное меню, подробно расскажет о продуктах, которые можно употреблять и о тех, которые лучше не включать в ежедневный рацион.
Следует употреблять продукты, богатые кальцием и калием. Они участвуют в клеточном метаболизме. Их недостаток приводит к симптомам защемления нерва. Вводя в рацион продукты с высоким содержанием калия и кальция, удается восстановить функции нервов. Калий содержится в орехах и фруктах (например, бананах), а кальций в зелени и кисломолочной продукции.
Важно следить за правильной осанкой (держать спину прямо). Искривленный позвоночник приводит к проблемам со спиной и нарушению в работе многих внутренних органов. Специалисты рекомендуют спать на жестком ортопедическом матрасе (или средней жесткости). При сидячей работе требуется делать небольшие перерывы – ходить по комнате несколько минут.
Малоподвижный образ жизни негативно отражается на состоянии здоровья, способен привести к защемлению нервы. Важно заниматься умеренными видами спорта, ввести в привычку делать зарядку по утрам. Выполнение упражнений, направленных на растяжку и укрепление мышц и суставов – важное профилактическое мероприятие. Главное условие – их должен подобрать лечащий врач на основе физического состояния пациента.
Группа риска
Недуг может коснуться людей разных возрастных категорий. Согласно статистическим данным, чаще всего он поражает женщин. Это связано с большой вероятностью развития синдрома кистевого туннеля, который выступает в роли общего источника ущемленных нервов. Повышен риск развития защемления нерва:
у женщин, ожидающих ребенка;
у людей, профессионально занимающихся тяжелыми видами спорта;
у людей с неправильной осанкой (искривленным позвоночным столбом);
у людей с дегенеративно-дистрофическими патологиями позвоночника;
у людей, чья профессиональная деятельность связана с повышенной физической нагрузкой на область плеча (например, строители или грузчики).
Читайте также:


