Биографии врачей инфекционной больницы
В 1928 году по распоряжению Исполнительного Комитета Московского совета трудящихся был поставлен вопрос о строительстве новой инфекционной больницы "Соколиная гора".
Участок земли, отведенный под строительство больницы, был расположен в восточном секторе Москвы, вблизи Измайловской рощи. На площади около 30 га предполагалась построить больницу на 1000 коек : 615- инфекционных и 350 -соматических.
В основу строительства отдельных корпусов были положены два принципа: индивидуальной и групповой изоляции. В 1929 году развернулось масштабное строительство новой инфекционной больницы с закладкой фундамента на шесть лечебных корпусов. Начальником строительных работ был утвержден А. Кайданов. Он фактически является первым главным врачом больницы "Соколиная гора".
В соответствии с Постановлением Президиума Московского городского Совета от 20 июня 1937 года №24 и Приказа Мосгорздрава, на основании акта-приемки, больница с 1 июля 1937 года вступила в эксплуатацию.

В феврале 1938 года к исполнению обязанности главного врача больницы приступил фронтовой хирург Василий Яковлевич Эдельман, руководивший больницей до осени 1941 года.
С началом военных действий в период Великой Отечественной войны строительство объектов на территории больницы было временно приостановлено. В данный период больницей руководили: Грязных Екатерина Ивановна (1941-1942 г.г.); Амбарцумян Саркис Саакович (1942-1943 г.г.); Дятлов Семен Яковлевич (1943-1945 г.г.).
Несмотря на колоссальные трудности было пролечено 69557 больных.
Хозяйственное состояние больницы пришло в крайне тяжелое состояние. Главный врач больницы Титеньков Дмитрий Тимофеевич, возглавлявший больницу в период с 1945 по 1954 года добился существенного улучшения благоустройства больницы.

В 1951 году больница получает свое новое название: "Городская Инфекционная Клиническая Больница №2".
Происходит перепрофилирование лечебных корпусов для приема инфекционных больных.
С 1954 года по 1971 год в должности главного врача работала Антонина Михайловна Пыльцова.
А.М Пыльцова пришла работать в больницу в 1943 году врачом-педиатром
и уже через год проявила себя как талантливый организатор. Высокая ответственность и культура в уходе за больными, забота о повышении медицинской и хозяйственной деятельности принесли 9 инфекционному корпусу, которым руководила Пыльцова А.М., переходящее Красное знамя социалистического соревнования.
В период 50-60- ых годов больница становится крупным клиническим центром по лечению инфекционных заболеваний.
Здесь работает группа авторитетных ученых - врачей. Ведущие отечественные инфекционисты: действительный член АМН СССР профессор Билибин А.Ф., член - корреспондент АМН СССР профессор Бунин К.В., профессор Лобан К.М., профессор Покровский В.И., профессор Сахаров П.И.

Клинический разбор Академика АМН СССР А.Ф.Билибина
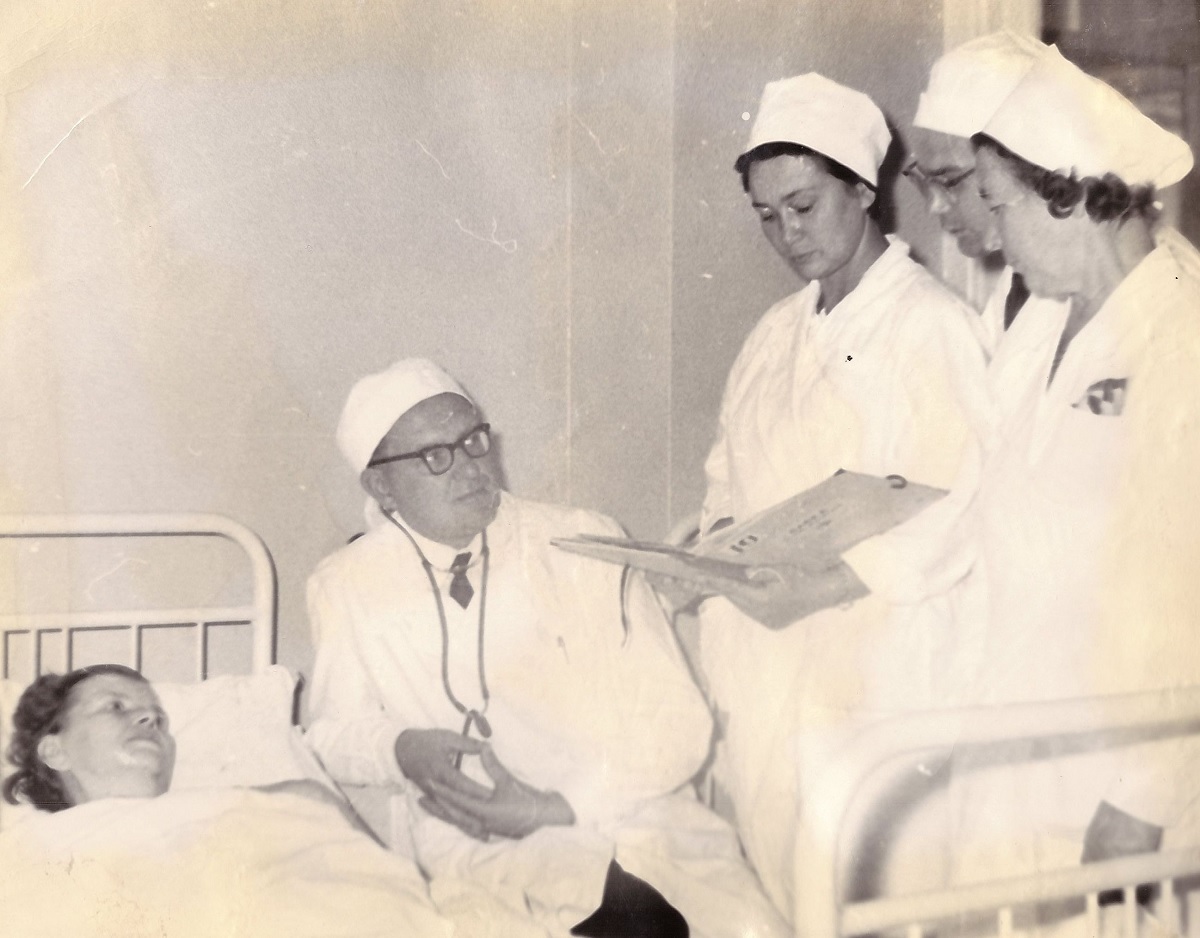
Клинический разбор больного профессора В. И. Покровского
В научно-исследовательских работах этого периода был собран и обобщен многолетний клинический опыт и результаты научных исследований врачей больницы (В.Н. Синайко, Е.М. Головня, Г.М. Антоненков, С.А. Дозорец, Л.В. Островитянова, З.И. Берлин, В.А. Макарова, Т.П. Жилина, В.Н. Красноголовец, А.Л. Булдакова, О.В. Фирфарова и др.)
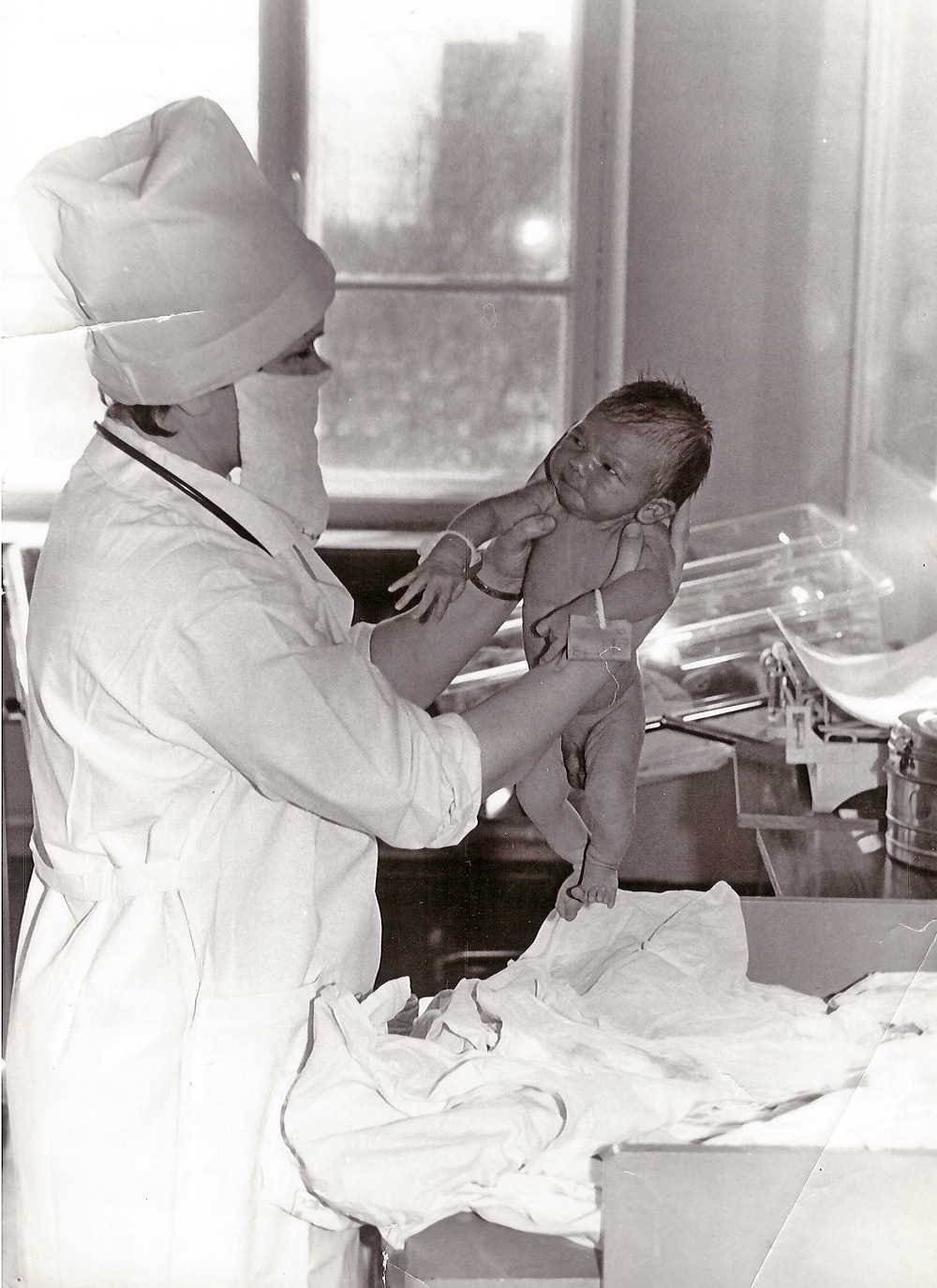
12 мая 1955 года при ИКБ №2 был отрыт родильный дом по обслуживанию женщин больных туберкулезом; беременных, рожениц, родильниц и гинекологических больных.
Работу роддома возглавила Л.В. Островитянова.
Роддом оказывал все виды акушерской и гинекологической помощи женщинам, больным туберкулёзом Москвы и Московской области.
В своей структуре роддом имел родильное, послеродовое отделение на 60 коек, отделение патологии беременности на 20 коек, отделение для открытых форм туберкулеза на 20 коек и гинекологическое отделение на 50 коек.
В1957 году на базе 6 корпуса открылось боксовое отделение для приема лиц с подозрением на особо опасную инфекцию. Заведовала этим отделением Заслуженный врач РСФСР Жилина Т.П.
К началу 70-ых годов больница окончательно сформировалась как инфекционный стационар с широким профилем лечебных отделений.
В период с 1971 по 1983 года главным врачом больницы работала Молодёнкова Надежда Михайловна.
В 1974 году в эксплуатацию был введен новый корпус №2.
В 1968 году в СССР началась эпидемия менингита. Только 1970 году было госпитализировано 1285 больных с менингококковой инфекции.
Официально отделение менингококковой инфекции в ИКБ №2, в соответствии с приказом Минздрава РСФСР, было организовано 1973 году. Возможности лечение и выхаживания тяжелых пациентов существенно расширились с открытием нового отделения реанимации и интенсивной терапии.
В начале 70 -ых годов в связи постоянным ростом больных с пищевой токсикоинфекцией (ПТИ) в больнице было открыто специализированное отделение по этому профилю.
На протяжение длительного времени (С 1969 года до 2001 года) бессменным руководителем отделения оставался Заслуженный врач РФ профессор Бродов Лев Евсеевич.
Главным врачом больницы в период 1983 по 1987 года был Пироцкий Н.Н.
10 ноября 1987 года было открыто отделение по профилю "ВИЧ-инфекция".Это было очень сложное время для всего персонала больницы. Было много вопросов на которые не было ответов. Как должен осуществятся контакт врач- пациент? С какими особенностями протекает данная инфекция? Опыта работы на этой инфекции ни у кого не было.
Надо отдать должное мужеству Эллы Сергеевны Горбачевой, ставшей заместителем главного врача по ВИЧ- инфекции, взявшей на себя ответственность за организацию работы этого отделения.
В период с 1987 года по 1993 год обязанности главного врача больницы исполнял Абубакиров Вадим Талгатович.
С 1990 года на базе отделения "ВИЧ- взрослые ", начал функционировать Московский городской центр профилактики и борьбы со СПИДом.
В 1991 году, по распоряжению Комитета здравоохранения г.Москвы, на базе роддома больницы, было организовано отделение для оказание акушерско- гинекологической помощи ВИЧ- инфицированным женщинам.
Главный врач больницы Голиков Виктор Александрович, возглавлявший ИКБ№2 с 1993 по 2000 год внес ощутимый вклад в теоретические вопросы диагностики, лечения, клиники и профилактики ВИЧ -инфекции.
С 2000 года по 2015 годы больницу возглавлял Мясников Вячеслав Анатольевич.
23 ноября 2002 года 300 - коечный административно - боксированный корпус (АБК) был введен в эксплуатацию. Мэр Москвы Юрий Лужков, активно принимавший участие в строительстве, лично принимал этот корпус.
В соответствии с приказом Руководителя Департамента здравоохранения города Москвы с 19.07.2015 года №1468-К главным врачом ГБУЗ ИКБ №2 ДЗМ назначена Краснова Светлана Васильевна.
Уже 79 лет больница является крупнейшим инфекционным стационаром города и имеет в своем составе более 49% всех инфекционных коек г.Москвы для взрослого населения. Больные города с рожей, менингококковой инфекцией, малярией, холерой, ВИЧ- инфекцией, геморрагической лихорадкой, острыми кишечными заболеваниями лечатся в ГБУЗ ИКБ №2 ДЗМ.
Сегодня в больнице работают: 296 врачей, средний медицинский персонал-594, 4-провизора, 5-фармацевтов, 59 человек младшего медицинского персонала, прочий персонал 320 человек.
Среди врачей: 14- докторов медицинских наук, 59- кандидатов медицинских наук, 2- Заслуженных врача Российской Федерации, 163-врача высшей квалификационной категории и 37-имеют первую аттестационную категорию.
На базе отделений больницы открыты клинические кафедры трех медицинских учебных учреждений Москвы. Больница является клинической базой кафедры инфекционных болезней с курсом эпидемиологии МГМСУ, руководимой академиком РАМН профессором Ющуком Н.Д., кафедры инфекционных болезней Первого Московского Медицинского Университета им. И.М.Сеченова, руководимой профессором Волчковой Е.В., кафедры инфекционных болезней с курсом эпидемиологии Российского Университета дружбы народов, руководимой профессором Кожевниковой Г.М., а также базой Центрального научно-исследовательского института эпидемиологии Роспотребнадзора под руководством Покровского В.И.
Это способствует повышению уровня профессиональной подготовки врачей больницы, внедрению новых современных методик обследования и лечения пациентов.
Больница успешно развивается, главный врач и администрация строят работу больницы таким образом, чтобы помощь была оказана в максимальном объеме каждому пациенту.
Городская клиническая больница №40 принимает практически всех московских пациентов с подозрением на коронавирус COVID-19. Главврач больницы в Коммунарке Денис Проценко считает, что российскую столицу уже пора полностью закрыть на карантин, но пока этого не происходит, медики продолжают работать в полную силу.
На настоящий момент по всей стране выявлено всего 147 случаев заражения. Из них 144 пациента - россияне, двое - граждане Китая , один - итальянец.
"Среди них есть и наши пациенты старше 65 лет, прилетевшие из очагов заражения и общавшиеся с прилетевшими. Но их болезнь не протекает тяжело. Они не находятся на искусственной вентиляции легких. Вообще в Москве сейчас нет ни одного пациента с коронавирусом на ИВЛ. Девять человек лежат в реанимации, но с ними мы, скорее, перебдеваем, они не в критическом состоянии", - рассказал Денис Проценко в интервью телеканалу BBC.
По его словам, недостатка в системах ИВЛ пока нет. Больница обходится городской сетью, которая состоит более чем из пяти тысяч единиц наркозно-дыхательной аппаратуры. Только в медцентре в Коммунарке есть 72 аппарата ИВЛ и еще 29 наркозных.
"Я знаю, что каждый из главных врачей Москвы готов по звонку выделить аппараты из своего резерва. У нас модно ругать систему здравоохранения, но сейчас это отлично работающая команда", - подчеркнул главврач.
Проценко рассказал, что сейчас к нему в больницу съезжаются волонтеры. Это врачи самых разных профилей, которые готовы добровольно и бесплатно помогать в сложной ситуации. Они занимаются документами, уколами, обходами. К тому же власти Москвы сами приписывают дополнительный медперсонал, но кадров много не бывает, добавил руководитель медучреждения. Сейчас каждый врач работает сразу за двоих - преданность делу поражает.
"Первые сутки людей нельзя было отсюда выгнать. Заканчивалась их смена, сколько всего еще надо делать, и добровольно оставались. В этом плане здешние врачи - все мои герои. Я ими восхищаюсь, - признался Проценко. И тут же вспомнил опыт иностранных коллег. - Вы знаете, как работали китайские реаниматологи? Они перед дежурством надевали утром памперсы и 12 часов не выходили из отделения реанимации. Понимаете, что такое эпидемия? Люди так делали, чтобы каждый раз не менять дорогостоящий костюм защиты, и чтобы экономить время. Это та самая самоотдача и то самое верное понимание ситуации".
При этом говоря о самом коронавирусе он отметил, что медики всегда готовятся к самому неблагоприятному варианту, перестраховываются, но когда распространение инфекции дойдет до пика, и пройдет ли это вовсе, пока никто не знает. В этой ситуации, по мнению главврача больницы в Коммунарке, было бы лучше вовсе закрыть Москву на карантин.
"Это нас обезопасит. Весь вопрос - цена закрытия. Весь вопрос - где та сверхмера", - считает специалист.
Пока же на карантин отправляют отдельных людей - прибывших из неблагоприятных стран мира или тех, у кого наблюдаются симптомы ОРВИ. Причем отдельные пациенты самоизоляции избегают. Их не останавливают ни заборы, ни закрытые двери, ни возможная угроза здоровью других людей. Таких случаев было два. Их быстро нашли и вернули.
"Они разворачиваются и уходят. Кто-то через забор, кто-то через КПП. Мы же не можем людей ограничивать в свободе передвижения, что мы им, руки будем выворачивать? Когда пациент поступает, с ним два часа говорят. Зачитывают правила, предписания и предупреждения об ответственности за действия, влекущие распространение инфекционного заболевания. Приезжая домой, они еще и не открывают участковому дверь. Не пускают - и все. "Нет, мы не настолько больны, чтобы в больнице лежать". Они нас не слышат. Не понимают, что для старших людей они и есть то самое ходячее биологическое оружие", - негодует Проценко.
По его словам, есть еще и другие пациенты, которые, наоборот, считают, что медики уделяют им недостаточно внимания. Они публикуют полные недовольства посты в соцсетях, вывешивают и окон больницы плакаты и американские флаги, а все из-за того, что якобы отсутствует должно лечение.
Главврач Московской больницы рассказал о побеге пациентки из стационара в Коммунарке.
"У нас, например, есть пациенты, которые к нам поступают с температурой, потом она падает. Мы их наблюдаем, берем мазки, но мы их не лечим. От чего их лечить. Обращаются в поликлиники, даже когда нет повода, поглощая ресурсы. Например, врачи вместо работы объясняют, что не нужно делать анализ, если у вас нет температуры и других признаков болезни. Потому что рутинный анализ ничего не дает". - пояснил главврач. Рассказал Проценко и о том, сколько получают медики. С его слов, средняя зарплата врача -140 тысяч. К тому же сейчас плюс правительство выделило грант для людей, работающих здесь с коронавирусом.Это дополнительно 70 тысяч для врачей, 50 тысяч для медицинских сестер, 30 тысяч для прочего медицинского персонала.
Как правильно мыть руки.Чтобы защититься от коронавируса, важно часто и правильно мыть руки. А как правильно? Смотрите нашу видеоинструкцию
ЧИТАЙТЕ ТАКЖЕ
106 пациентов выписаны из больницы в Коммунарке, где борются с коронавирусом
В Москве нет ни одного пациента с тяжелой формой коронавируса (подробности)
Чем занять себя в карантине, чтобы не растерять форму
31.03.2020 в 22:27, просмотров: 279602
Зараженный коронавирусом главный врач больницы в Коммунарке Денис Проценко перешел на удаленную работу – руководит клиникой из своего кабинета. "Думаю, что выработанный за этот месяц иммунитет делает свое дело", - прокомментировал он легкость течения болезни у себя в своей социальной сети. Что за иммунитет имел в виду доктор и почему даже самые опытные врачи не застрахованы от заражения, нам рассказали эксперты.

"Да у меня положительный тест на СoV, но чувствую себя вполне хорошо. Изолировался в своем кабинете, где есть все условия для дистанционной работы, управления и телемедицинских консультаций", - рассказал пользователям соцсетей доктор Проценко.
Как пояснил в беседе с обозревателем "МК" известный инфекционист, доктор медицинских наук, профессор Николай Малышев, когда специалисты постоянно встречаются с одной из той же инфекцией, происходит постепенное, незаметное проиммунивание: "И, если инфекция получена в некритичной дозе, заболевание протекает без клинических проявлений или только в режиме иммунологической перестройки организма, без симптомов. То есть, врачи получают своеобразную легкую вакцинацию".
- Но ведь доктор Проценко все время общался с больными в защитной одежде, респираторе, очках. Как он мог заразиться?
- Он же общается не только с пациентами с подтвержденной инфекцией, но и с многими другими людьми. Совсем не обязательно, что он заразился от больных с симптомами, возможно, от их окружения.
Денис Проценко - лечащий врач, анестезиолог-реаниматолог. Сейчас он изолирован в своем кабинете. Все его контакты выявят. Все дальнейшее будут решать внутренние эпидемиологи. Они учитывают все факторы и дают свои рекомендации. Думаю, в этом процессе примут участие самые высококвалифицированные эпидемиологи.
Многие доктора, работающие сегодня с коронавирусной инфекцией, тем временем признаются, что уехали от семей подальше, потому что понимают - риск заражения среди медработников высок.
Тем временем москвичи, которые узнали списки домов, где есть зараженные, из телеграм-каналов, начали устраивать бойкоты соседям.
"На одном телеграмм-канале опубликовали адресную карту больных covid+ в Москве, а с 23 марта по новому алгоритму всех бессимптомных, лёгких и средних по тяжести covid+ пациентов мы оставляем дома на амбулаторном лечении, - говорит главный инфекционист ЦАО Илья Акинфеев. - Вот некоторые жильцы вычислили по адресам своих соседей на домашней изоляции и запаниковали.
Стоит напомнить, что инфицирование новой коронавирусной инфекцией происходит воздушно-капельным путём при тесных контактах: семейные очаги, рабочие очаги, длительный контакт в транспорте (самолёт, поезд), и на приёме у врача. Сейчас на дому более 200 COVID-положительных пациентов проходят амбулаторное лечение. И это может быть твой сосед, поэтому правила гигиены, правила профилактики заболеваний ОРВИ необходимо соблюдать всем.
При мимолетном контакте без контакта с кожей, и при наличии медицинской маски - заражение не происходит, риск минимальный.
Заражение в подъезде возможно, если жилец потрогал входную ручку, провёл рукой по перилам, нажал кнопку лифта, потом пришёл домой поцеловал и обнял жену, детей, бате своему руку пожал, после чего пошёл в ванну мыть руки перед ужином. Тут риск заболеть есть у всей семьи.
Если же человек пришёл домой, в прихожей протёр руки спиртовой салфеткой, разделся, помыл руки и пошёл обнимать домашних - то риска нет.
Коронавирус, в отличие от вируса кори, не передаётся через вентиляционную шахту (кстати, больной с корью имеет право отказаться от госпитализации, есть нюансы, но принудительной госпитализации у нас практически нет). Так что если ваш сосед болеет, то нужно вести себя так же, как и если бы весь подъезд был здоров. Мыть руки часто, пользоваться кожным антисептиком, использовать медицинские маски.
Если же, волнуетесь, что человек может выходить на улицу во время болезни, то предложите свою помощь, выкиньте его мусор заодно со своим, узнайте, может что-то надо купить в аптеке или в магазине, всё равно же себе идёте покупать.
Поэтому тут важна рука помощи. Главное - эту руку обработать антисептиком и помыть".
— Какая сегодня ситуация в стране в целом и в Москве в частности?
— В Москве ситуация очень открытая в информационном плане. Telegram-канал штаба (канал оперативного штаба Москвы по ситуации с коронавирусом. — RT) выкладывает ежедневные сводки с реальными фактами.
Обстановка напряжённая, потому что тот тренд, который я вижу, начинает потихонечку расти. Я имею в виду средний возраст пациентов. Ранее мы, врачи, наблюдали за молодыми ребятами, которые вернулись из Италии.
Мы понимали, что их возраст объяснял отсутствие тяжёлых пациентов (по имеющимся данным, коронавирус наиболее опасен для представителей старшего поколения. — RT). Были лишь единичные пациенты, которые попадали в отделение реанимации. Пока мы обходимся без ИВЛ (аппаратов искусственной вентиляции лёгких), но сейчас мы видим, что появляются пожилые пациенты, и здесь мы должны быть настороже.
— Сколько сейчас пожилых пациентов в больнице?
— Здесь шесть человек. Один из них находится в отделении реанимации и интенсивной терапии.
— Ни один не на ИВЛ?
— Ни один не на ИВЛ. Это тот Рубикон, который мне бы не хотелось переходить.
— Когда мы говорим о пожилых пациентах, означает ли это, что мы официально подтверждаем, что вирус — в общей популяции и эти люди инфицировались здесь, в России?
— То есть ты прогнозируешь, что всё это закончится в сентябре?
— Я смотрю на то, что происходит в мире. Есть несколько сценариев. Если мы пойдём по китайскому сценарию, я надеюсь, что это всё закончится в мае-июне. Но если мы пойдём по итальянскому сценарию, будем считать сентябрь хорошей историей.
— А почему? Мы не думаем, что в Италии тоже всё закончится в мае? Вот погода улучшится — и всё закончится. Мы не думаем, что Италия вообще специально нагнетает обстановку, в отличие от Германии, например?
— Почему в Италии вот так случилось, а в Германии нет? Почему статистика не такая?
— Будет уместнее сравнить Германию с Италией недели через две. Сейчас опять вести с полей: правительство Германии разместило заказ у одного из производителей. Я имею в виду фирму Dräger, которая производит наркозно-дыхательную аппаратуру. В Германии такой ситуации, как в Италии, нет, но тем не менее.
— То есть аппараты ИВЛ?
— Да. Сделали заказ на 10 тыс. аппаратов ИВЛ, и сейчас все заводы будут работать только на внутренний рынок. Я думаю, что такие инвестиции правительство Германии делает неспроста. Поэтому говорить о немецком сценарии, отличном от итальянского пути, можно будет недели через две.
— Мы видим, как, скажем, в той же Италии или в Китае эпидемия развивалась по экспоненте. Понимаем ли мы, что здесь, в России, тоже так будет?
— Честно скажу, что пока ситуация не развивается по экспоненте. Драконовские меры в плане отработки контактов (заболевших. — RT), изоляции и так далее, которые были приняты в Москве, позволяют эту экспоненту сдерживать.
— То есть у нас хорошее эпидрасследование?
— У нас очень хорошее эпидрасследование. Наверное, московский штаб из скромности многое не рассказывает. Но я, будучи вовлечённым, понимаю, как это работает. Сколько людей завязано в эпидрасследованиях. Девять человек только в нашем стационаре круглосуточно работают в эпидгруппе.
Протокол, который есть в нашей больнице и в Москве, не имеет никаких возрастных цензов. Если у нас существует подозрение на пневмонию, в том числе вирусно-бактериальную, мы всех таких пациентов сканируем на входе. И эта процедура отработана до автоматизма.
— Какая клиническая картина болезни?
— Лихорадка, сухой кашель. Для тех пациентов, которые у нас в итоге были COVID-положительными, — это всегда высокая температура, но она может падать.
— Сама по себе?
— Сама по себе. Либо на фоне однократного приёма парацетамола. Мы наблюдаем, но не лечим их, несмотря на то что они COVID-положительные. А тяжёлая форма — это сочетание лихорадки, кашля, появление одышки. И очень тревожный признак — снижение напряжения кислорода в артериальной крови. Это происходит потому, что очень большой объём лёгочной ткани включается в вирусное поражение, и она перестаёт выполнять свою основную функцию — перенос кислорода извне в кровь. От этого возникает компенсаторная одышка.
— Однако существуют аппараты…
— Они есть. Например, ЭКМО (использовался при вспышке свиного гриппа), но каких-то серьёзных побед он не принёс. Там смысл в чём: забирается кровь, потом она пропускается через специальный оксигенатор-фильтр. Он вместо лёгких насыщает кровь кислородом, и она возвращается в организм. Но и опыт наших итальянских коллег, и китайских медиков говорит о том, что менее агрессивные приёмы, такие как перевод больного на искусственную вентиляцию лёгких с использованием определённых режимов, могут быть эффективными.
Есть более простые способы помощи — переворот пациента на живот из положения лёжа на спине. Сейчас это один из надёжных приёмов, позволяющих улучшить оксигенацию и пережить критическую ситуацию. Таким образом мы избегаем использования ЭКМО — очень тяжёлой агрессивной технологии.
С нашим первым пациентом, которого мы перевели из реанимации, мы проделали этот манёвр и добились хорошего эффекта, избежав к тому же интубации трахеи.
— Значит, большая часть пациентов с подтверждённым коронавирусом — это люди, у которых он проходит сам собой на фоне единичного приёма парацетамола, да?
— Потому что они молодые?
— Да. Ещё и жалуются.
— Но попал же к вам 44-летний пациент, который действительно был подключён к аппарату искусственной вентиляции лёгких.
— Нет, не было ИВЛ, он был с кислородом, в положении на животе. Девять суток пациент находился в отделении реанимации под постоянным круглосуточным наблюдением врачей и медсестёр.
— 44 года — не группа риска. Почему?
— Потому что никто не отменял понятие гетерогенности. Вспомни поговорку: кому суждено утонуть — тот не сгорит. У каждого пациента есть предрасположенность к какому-либо недугу. Кто-то температуру 37,5 °C переносит, вообще не замечая, а кто-то не может встать и пойти на работу. С вирусом то же самое. Да, в целом в популяции — ничего страшного. Но если мы вспомним китайские графики, возраст 30—40 лет, всё равно 0,1—0,2%, по-моему, есть.
— То есть он оказался первым пациентом вот из этой 0,1%?
— 44 года. Но курильщик. Соответственно, у него, конечно, есть поражение…
— Да, фоновое. Преморбид (состояние, способствующее развитию болезни) такой.
— Как вы его лечили?
— Начали с антимикробной терапии, антибиотика, защищённого аминопенициллина. Потому что внебольничная пневмония в 46% случаев вызывается стрептококком пневмонии. Мы не увидели у пациента улучшений. На этом фоне мы поменяли антибактериальную терапию. В этот момент в больницу приехал академик Александр Чучалин (один из крупнейших пульмонологов РФ, академик РАН. — RT). И параллельно мы получили подтверждение у пациента COVID и уже назначили комбинированную антиретровирусную терапию.
В нашей стране такая история с COVID, что пожилые люди умирают не от коронавируса, а с коронавирусом. Также нужно рассказывать о том, насколько важно избегать контактов со своими пожилыми родителями, обеспечивая при этом за ними надлежащий уход. О том, как важно мыть руки, проветривать помещения. Вместо этого ищут какой-то подвох.
— В Москве 19 марта умерла первая пациентка. Ей было 79 лет. У неё предполагали COVID, были сопутствующие заболевания — диабет второй степени, ишемическая болезнь сердца, хроническая сердечная недостаточность и даже мочекаменная болезнь. От чего она умерла?
— Давайте дождёмся результатов вскрытия. По поводу данной ситуации был консилиум, в том числе приезжала команда московского Центра ЭКМО, который находится в 52-й больнице. Женщина была пожилым пациентом, и ухудшение наступило из-за нарушения сердечного ритма. Не с прогрессирующим снижением кислорода в крови, с которым мы не смогли бы справиться, а именно с нарушением ритма сердца. Хроническая сердечная недостаточность декомпенсировалась на фоне аритмии. Какой удельный вклад здесь внёс коронавирус — это дискуссионный вопрос. Но я думаю, что пожилые пациенты (неважно, где они находятся — в России или в Италии) умирают от декомпенсации хронической сердечной недостаточности на фоне температуры и инфекции.
— Можно ли говорить, что большое количество пожилых людей может начать одновременно попадать в реанимацию? Мы же этого боимся?
— Сколько сейчас у нас в Москве аппаратов ИВЛ?
— У нас работающих около 5 тыс. единиц п о всем городским больницам. Сюда входят и наркозные аппараты. Если выключить наркотизирующий препарат, то он по своей сути будет представлять тот же аппарат искусственной вентиляции лёгких.
— Ну всё-таки людей оперировать тоже надо.
— В этой ситуации, как правило, многопрофильные больницы, если идти по плохому, итальянскому, сценарию, оставляют только экстренные операционные аппараты. Условно говоря, человек с холециститом (воспаление желчного пузыря. — RT), которого надо прооперировать, либо с грыжей может подождать.
— Как ты считаешь, система здравоохранения Москвы готова?
— А мы готовы к реальной экспоненте, когда у нас будет 2,5 тысячи подтверждённых случаев в день?
— В первую очередь можно провести перепрофилизацию стационаров.
— Какие стационары к этому готовы?
— У нас к этому готова полностью 52-я больница, где находится Центр ЭКМО. Готова 68-я больница, которая уже перепрофилизировалась. Опыт нашей больницы в Коммунарке говорит о том, что на перепрофилизацию может уйти примерно десять часов. Хотя многое зависит от количества пациентов. У нас была почти пустая больница, поэтому было проще.
Но самое главное, уже отработана поведенческо-медицинская модель, есть команда, есть штаб, есть обученные мультидисциплинарные бригады, которые прошли тренинг. Есть понимание, как действовать. Что очень для меня важно — есть команда молодых ребят-волонтёров, которые готовы помогать. Часть из них прошли через нашу кафедру, это отдельная гордость.
— Ваша кафедра — кафедра анестезиологии…
— И реаниматологии ФДПО (факультет дополнительного профессионального образования) 2-го меда (РНИМУ им. Н.И. Пирогова. — RT). Кафедра академика Михаила Гельфанда, учеником которого я являюсь. Это те ценности, которые прививали нам, и сейчас мы их транслируем. Эта команда может приехать в любую больницу, развернуться, начать обучение. Те скрипты, протоколы, которые разработаны по лечению у нас в Коммунарке как стартовой, просто привозятся и отдаются коллегам из других больниц.
— Ты входишь в московский оперативный штаб. А как вообще тебе, медику, работается с московским начальством?
— Мне работается очень комфортно. Потому что меня как врача слышат 24 часа в сутки. И если я чувствую, что у меня не хватает ресурсов, я могу в любое время суток позвонить своему шефу. Я имею в виду руководителя Департамента здравоохранения Москвы. И самое главное — решение вопросов сопровождается абсолютной поддержкой команды главных врачей.
— Я часто слышу о том, что штабом руководят люди, которые не имеют отношения к здравоохранению и медицине. Там есть специалисты, помимо тебя?
— Конечно. В штабе находится вице-мэр, который курирует нашу работу (речь идёт о заммэра Москвы Анастасии Раковой. — RT). Это абсолютно профессиональный управленец, который опирается на мнение экспертов и принимает правильные решения. Штаб разворачивает госпитали и проводит эпидрасследования.
— Зачем строится отдельная инфекционная больница вот тут, рядом, на Калужском шоссе?
— Потому что всегда есть план Б. И в этом плане Б лучше перебдеть, чем повторить итальянский сценарий.
— Есть два сценария борьбы с коронавирусом — итальянский и английский. Итальянский предлагает всех посадить на карантин и таким образом прекратить распространение вируса, английский — посадить на карантин только стариков, а все остальные должны выработать популяционный иммунитет.
— Моя основная претензия к английскому сценарию заключается в том, что пожилым людям не всегда, к сожалению, можно привезти пакет с едой и туалетной бумагой, настроить Skype и прочее. Часть из них — лежачие пациенты, пациенты с плохим реабилитационным потенциалом, после перенесённого инсульта. За ними необходим соответствующий уход. Английский сценарий не даёт ответа на вопрос, как с этим быть.
Ещё один момент: а не будет ли второй вспышки коронавируса в ближайшие три-четыре месяца? Поэтому мы не сможем сейчас сказать, существует ли приобретённый иммунитет к COVID и появится ли он. Поэтому, с моей точки зрения, итальянский путь является более гуманным и разумным.
— То есть ты предлагаешь закрыть Москву, метро, транспорт?
— На определённом этапе цена вопроса может быть очень высока. Глядя на то, что происходит в Италии, я считаю, что на такие меры можно пойти. И, кстати, отменить каршеринг.
— Я не могу себе это представить. В войну метро работало. А ты предлагаешь закрыть из-за COVID.
— Можно вспомнить войну, а можно — испанку.
— Но у нас нет такой смертности, как от испанки.
— Думаешь, она будет?
— Я всегда исхожу из худшего сценария.
— Хорошо. Почему остановилась эпидемия в Ухани?
— Не могу точно ответить. Думаю, потому, что там тоже были очень жёсткие карантинные меры.
— Но при этом ни один из крупнейших городов Китая не был закрыт.
— Я это объясняю своевременно принятыми мерами. Вот и сейчас в Москве (в рамках эпидрасследования) отслеживаются первая, вторая и третья контактные группы. Спокойная обстановка сегодня в других городах-миллионниках: Екатеринбурге, Новосибирске, Иркутске.
— Может, просто никто не обращает внимания на этих стариков, которые умирают дома?
— Это нулевая гипотеза, её нужно подтверждать. А о закрытии Москвы я говорю как о возможном варианте.
— Что мы рекомендуем людям делать сейчас?
— Три вещи. Не паниковать. Следовать инструкциям, которые публикуют официальные медицинские власти. И беречь пожилых людей.
— И последний вопрос. Допустим, у меня начинается першение в горле. Я могу сдать тест на коронавирус?
— Тест на коронавирус нужен группе высокого риска. Если першит в горле, температура, необходимо самоизолироваться. Если вы находитесь в постоянном контакте с людьми, то смысла сдавать его нет. Вы спустились в метро, с кем-то встретились, пообщались. Что делать? Сдавать новый анализ?
— То есть это не просто не нужно, а ещё и вредно?
— Допустим, вы молодой человек, и в итоге подтвердился коронавирус, но он протекает бессимптомно. Что делать? Изолироваться.
Читайте также:


