Биохимический анализ крови дерматомиозита
Дерматомиозит (генерализованный фибромиозит, генерализованный миозит, ангиомиозит, склеродерматомиозит, пойкилодерматомиозит, полимиозит) – это системное воспалительное заболевание, поражающее мышечную ткань, кожные покровы, капилляры и внутренние органы.
Причины и факторы риска
Основная роль в патологическом механизме развития дерматомиозита принадлежит аутоиммунным процессам, которые можно рассматривать как сбой иммунной системы. Под влиянием провоцирующих факторов она начинает воспринимать гладкие и поперечно-волосатые мышечные волокна как чужеродные и вырабатывать против них антитела (аутоантитела). Они не только поражают мышцы, но и откладываются в кровеносных сосудах.
Высказывается предположение, что развитие дерматомиозита может быть обусловлено и нейроэндокринными факторами. Это отчасти подтверждается развитием заболевания в переходных периодах жизни (при половом созревании, климаксе).
- некоторые вирусные инфекции (вирус Коксаки, пикорнавирусы);
- злокачественные новообразования;
- переохлаждение;
- гиперинсоляция (длительное пребывание на солнце);
- стресс;
- аллергические реакции;
- гипертермия;
- беременность;
- лекарственные провокации, в том числе вакцинация.
Формы заболевания
В зависимости от причины возникновения выделяют следующие формы дерматомиозита:
- идиопатический (первичный) – заболевание начинается само по себе, без связи с какими-либо факторами, выяснить причину не представляется возможным;
- вторичный опухолевый (паранеопластический) – развивается на фоне злокачественных опухолей;
- детский (ювенильный);
- сочетающийся с другими патологиями соединительной ткани.
По характеру воспалительного процесса дерматомиозит бывает острым, подострым и хроническим.
При отсутствии адекватного лечения в первые два года от момента постановки диагноза погибает около 40% пациентов; причиной становятся желудочно-кишечные кровотечения и дыхательная недостаточность.
Стадии заболевания
В клинической картине дерматомиозита выделяют несколько стадий:
- Продромальный период – появляются неспецифические предвестники заболевания.
- Манифестный период – характеризуется развернутой клинической картиной с яркой симптоматикой.
- Терминальный период – характерно развитие осложнений [например, дистрофии, истощения (кахексии)].
Симптомы
Один из самых ранних неспецифических признаков дерматомиозита – слабость мышц нижних конечностей, которая с течением времени постепенно усиливается. Также манифестному периоду заболевания могут предшествовать синдром Рейно, полиартралгии, кожные высыпания.
Основной симптом дерматомиозита – поражение скелетной (поперечно-полосатой) мускулатуры. Клинически это проявляется нарастающей слабостью мышц шеи, верхних конечностей, что со временем затрудняет выполнение самых обычных, рутинных действий. При тяжелом течении заболевания из-за выраженной слабости мышц больные утрачивают способность к передвижению и самообслуживанию. По мере прогрессирования дерматомиозита в патологический процесс втягиваются мышцы глотки, верхнего отдела пищеварительного тракта, диафрагмы, межреберные мышцы. В результате возникают:
- расстройства речевой функции;
- дисфагия;
- нарушения вентиляции легких;
- рецидивирующая застойная пневмония.
Для дерматомиозита характерны кожные проявления:
- эритематозно-пятнистая сыпь;
- периорбитальный отек;
- симптом Готтрона (околоногтевая эритема, исчерченность ногтевой пластинки, покраснение ладоней, эритематозные шелушащиеся пятна на коже пальцев);
- чередование участков атрофии кожи и гипертрофии, пигментации и депигментации.
Поражение слизистых оболочек на фоне дерматомиозита приводит к развитию:
- гиперемии и отечности стенок глотки;
- стоматита;
- конъюнктивита.
К системным проявлениям дерматомиозита относятся поражения:
- суставов (фаланговых, лучезапястных, локтевых, плечевых, голеностопных, коленных);
- сердца – перикардит, миокардит, миокардиофиброз;
- легких – пневмосклероз, фиброзирующий альвеолит, интерстициальная пневмония;
- органов желудочно-кишечного тракта – гепатомегалия, дисфагия;
- нервной системы – полиневрит;
- почек – гломерулонефрит с нарушением выделительной функции почек;
- эндокринных желез – снижение функции половых желез и надпочечников.
Особенности протекания дерматомиозита у детей
По сравнению с взрослыми пациентами у детей дерматомиозит начинается более остро. Для продромального периода характерны:
- общее недомогание;
- повышение температуры тела;
- миалгии;
- снижение мышечной силы;
- артралгии;
- общая слабость.
Клиническая картина ювенильного дерматомиозита сочетает признаки поражения различных органов и систем, но наиболее ярко выражены воспалительные изменения со стороны кожных покровов и мышц.
У детей и подростков на фоне дерматомиозита могут образовываться внутримышечные, внутрифасциальные и внутрикожные кальцификаты, обычно локализующиеся в проекции крупных суставов, ягодиц, плечевого пояса и области таза.
Диагностика
Основные диагностические критерии дерматомиозита:
- клинические симптомы поражения мышечной системы и кожных покровов;
- характерные патоморфологические изменения мышечных волокон;
- электромиографические изменения;
- повышение активности сывороточных ферментов.
Основная роль в патологическом механизме развития дерматомиозита принадлежит аутоиммунным процессам, которые можно рассматривать как сбой иммунной системы.
К вспомогательным (дополнительным) диагностическим маркерам дерматомиозита относят кальцинозы и дисфагию.
Диагноз дерматомиозита ставится при наличии:
- кожной сыпи, сочетающейся с тремя любыми основными критериями;
- кожных проявлений, двух основных и двух дополнительных критериев.
Для подтверждения диагноза проводится лабораторно-инструментальное обследование:
- общий анализ крови (выявляются увеличение СОЭ, лейкоцитоз со сдвигом лейкоцитарной формулы влево);
- биохимический анализ крови (на повышение уровня альдолазы, трансаминаз, серомукоида, гаптоглобина, сиаловых кислот, миоглобина, фибриногена, α2- и γ-глобулинов);
- иммунологическое исследование крови (выявляются наличие неспецифических антител к эндотелию, миозину, тиреоглобулину, повышение уровня миозит-специфических антител, небольшое количество антител к ДНК и LE-клеток, уменьшение уровня IgA при одновременном повышении IgM и IgG, уменьшение числа Т-лимфоцитов, снижение титра комплемента);
- гистологическое исследование кожно-мышечного биоптата (устанавливаются утрата поперечной исчерченности, воспалительная инфильтрация миоцитов, дегенеративные изменения, выраженный фиброз);
- электромиография (выявляются фибриллярные колебания в состоянии покоя, полифазовые коротковолновые изменения, повышенная мышечная возбудимость).
Лечение
Терапия дерматомиозита направлена на подавление активности аутоиммунного воспалительного процесса и обычно проводится кортикостероидами длительным курсом (1-2 года). При необходимости в схему могут включаться нестероидные противовоспалительные средства, в частности салицилаты.
При неэффективности кортикостероидной терапии назначают цитостатики, обладающие выраженным иммуносупрессивным действием.
Для улучшения сократительной функции мышц используют инъекции Прозерина, витаминов группы В, кокарбоксилазы, АТФ.
В последние годы в комплексном лечении дерматомиозитов стали использовать плазмаферез, лимфоцитаферез.
Для профилактики формирования мышечных контрактур показаны регулярные занятия лечебной физкультурой.
По характеру воспалительного процесса дерматомиозит бывает острым, подострым и хроническим.
Возможные осложнения и последствия
При отсутствии адекватной терапии дерматомиозит медленно прогрессирует, приводя к выраженной мышечной слабости, поражению внутренних органов. Это становится причиной инвалидизации пациентов, а в тяжелых случаях – летального исхода.
Длительная кортикостероидная терапия дерматомиозита может вызвать ряд патологий:
- артериальную гипертензию;
- ожирение;
- остеопороз;
- сахарный диабет.
Прогноз
При отсутствии адекватного лечения в первые два года от момента постановки диагноза погибает около 40% пациентов; причиной становятся желудочно-кишечные кровотечения и дыхательная недостаточность.
Иммуносупрессивная терапия значительно улучшает долгосрочный прогноз. Однако даже на ее фоне у части больных формируются стойкие контрактуры суставов, происходит деформация верхних и нижних конечностей.
Профилактика
Первичные меры профилактики дерматомиозита не разработаны. Вторичная профилактика направлена на предотвращение обострений заболевания и снижение активности воспалительного процесса. Она включает:
- санирование очагов хронической инфекции;
- ограничение физических нагрузок;
- избегание чрезмерной инсоляции и переохлаждения;
- соблюдение режима дня;
- диспансерный контроль ревматолога;
- тщательное соблюдение назначенной врачом схемы медикаментозной терапии.
Видео с YouTube по теме статьи:

Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Кроме людей, от простатита страдает всего одно живое существо на планете Земля – собаки. Вот уж действительно наши самые верные друзья.
Даже если сердце человека не бьется, то он все равно может жить в течение долгого промежутка времени, что и продемонстрировал нам норвежский рыбак Ян Ревсдал. Его "мотор" остановился на 4 часа после того как рыбак заблудился и заснул в снегу.
Американские ученые провели опыты на мышах и пришли к выводу, что арбузный сок предотвращает развитие атеросклероза сосудов. Одна группа мышей пила обычную воду, а вторая – арбузный сок. В результате сосуды второй группы были свободны от холестериновых бляшек.
На лекарства от аллергии только в США тратится более 500 млн долларов в год. Вы все еще верите в то, что способ окончательно победить аллергию будет найден?
Упав с осла, вы с большей вероятностью свернете себе шею, чем упав с лошади. Только не пытайтесь опровергнуть это утверждение.
Когда влюбленные целуются, каждый из них теряет 6,4 ккалорий в минуту, но при этом они обмениваются почти 300 видами различных бактерий.
Желудок человека неплохо справляется с посторонними предметами и без врачебного вмешательства. Известно, что желудочный сок способен растворять даже монеты.
В четырех дольках темного шоколада содержится порядка двухсот калорий. Так что если не хотите поправиться, лучше не есть больше двух долек в сутки.
В нашем кишечнике рождаются, живут и умирают миллионы бактерий. Их можно увидеть только при сильном увеличении, но, если бы они собрались вместе, то поместились бы в обычной кофейной чашке.
При регулярном посещении солярия шанс заболеть раком кожи увеличивается на 60%.
Согласно исследованиям, женщины, выпивающие несколько стаканов пива или вина в неделю, имеют повышенный риск заболеть раком груди.
Существуют очень любопытные медицинские синдромы, например, навязчивое заглатывание предметов. В желудке одной пациентки, страдающей от этой мании, было обнаружено 2500 инородных предметов.
Самая высокая температура тела была зафиксирована у Уилли Джонса (США), который поступил в больницу с температурой 46,5°C.
Синдром истощенных яичников – это недостаточность их функциональной активности, которая развивается у женщин моложе 40 лет и приводит к бесплодию. Если вовремя .

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Неинвазивные методы исследования
На ЭКГ выявляют признаки нарушения метаболических процессов в миокарде, тахикардию. При миокардите зафиксированы замедление проводимости, экстрасистолы, снижение электрической активности миокарда. Изредка наблюдают ишемические изменения в сердечной мышце - отображение генерализованной васкулопатии, затрагивающей коронарные сосуды.
ЭхоКГ при миокардите показывает расширение полостей сердца, утолщение и/или гиперэхогенность стенок и/или папиллярных мышц, снижение сократительной и насосной функции миокарда, при перикардите - расслоение или утолщение листков перикарда.
Ультразвуковое исследование органов брюшной полости
По данным УЗИ выявляют неспецифические изменения в печени и селезёнке: усиление сосудистого рисунка и/или эхогенности паренхимы.
На спирограмме (проводят после 5 лет) отмечают рестриктивные изменения в результате снижения силы дыхательных движений.
Рентгенография органов грудной клетки
На рентгенограмме у большинства больных определяют усиление сосудистого рисунка, иногда локальное, в редких случаях - изменения лёгочного интерстиция, высокое стояние диафрагмы в результате её пареза. У больных, длительно не получавших лечения, формируется деформация лёгочного рисунка.
На электромиограмме (ЭМГ) при нормальной скорости проведения нервного импульса определяют миогенный характер изменений в виде снижения амплитуды и укорочения продолжительности потенциалов действия мышечных волокон, спонтанной активности в виде фибрилляций.
Общий анализ крови
Общий анализ крови в остром периоде ювенильного дерматомиозита, как правило, не изменён или возникают умеренное повышение СОЭ (20-30 мм/ч), небольшой лейкоцитоз (10-12х10 9 /л), нормохромная анемия, однако зачастую указанные изменения обусловлены ассоциацией с инфекцией.
Биохимический анализ крови
В активный период болезни выявляют некоторые иммунологические сдвиги. Определение миозитспецифических антител на практике не применяют в связи с низкой частотой их выявления при ювенильной форме болезни. Лишь при интерстициальном лёгочном синдроме определение анти-jo-1-антител имеет практическую ценность.
В настоящее время положительный АНФ в активную фазу болезни выявляют в 50-86% в зависимости от чувствительности методики (как правило, не в столь высоком титре, как при системной красной волчанке), достигая обычно 1:40-1:80. Примерно у 1/4 пациентов в активный период можно выявить повышение уровня IgG, у каждого десятого больного - положительный ревматоидный фактор. При выраженном синдроме васкулита положительны реакции на антитела к кардиолипинам (АКЛ).
Инвазивные методы исследования
В биоптатах мышц обнаруживают изменения воспалительного и дегенеративного характера: клеточную инфильтрацию между мышечными волокнами и вокруг мелких сосудов с преобладанием лимфоцитов, участием гистиоцитов и плазматических клеток; некроз мышечных волокон с потерей поперечной исчерченности, элементами регенерации. При хроническом процессе преобладают атрофия мышечных волокон, признаки интерстициального фиброза.
На наш взгляд, в типичных случаях диагноз устанавливают на основании клинической картины и данных лабораторных исследований. Данные ЭМГ и биопсии мышц не всегда соответствуют установленным критериям из-за артефактов и склеротических изменений, искажающих результаты, в связи с чем прибегать к этим методам диагностики следует в спорных, неясных случаях.
Дифференциальную диагностику ювенильного дерматомиозита проводят с большим количеством заболеваний.
Ювенильный полимиозит очень редко развивается в детском возрасте. Для него характерны слабость проксимальных и дистальных отделов конечностей, гипотония, дисфагия. Заболевание чаще с хроническим течением, плохо поддаётся лечению глюкокортикостероидами. Для подтверждения диагноза необходима биопсия мышц. Полимиозит на первом году жизни может быть проявлением внутриутробной инфекции.
Инфекционный миозит вызывают вирусы, простейшие и бактерии. Вирусный миозит вызывают вирусы гриппа А и В, коксаки В, заболевание длится 3-5 дней, сопровождается выраженными миалгиями, лихорадкой, катаральными и общими симптомами.
Клиническая картина при токсоплазмозе напоминает дерматомиозит.
Трихинеллёз сопровождается лихорадкой, диареей, болями в животе, эозинофилией, отёком параорбитального пространства и мышц, чаще лица, шеи и груди.
Нейромышечные заболевания и миопатии (миодистрофия Дюшена, Myasthenia gravis, миотония и др.) отличаются отсутствием типичных кожных проявлений.
Миодистрофия Дюшена отличается медленно прогрессирующей мышечной слабостью (преимущественно проксимальной) при отсутствии уплотнения мышц, наследственным характером.
Для Myasthenia gravis характерно вовлечение глазных и дистальных мышц конечностей, уменьшение чувства слабости после назначения холинергических препаратов.
Оссифицирующий прогрессирующий миозит (болезнь Мюнхмайера) - редкое наследственное аутосомно-доминантное заболевание, проявляющееся фиброзом и кальцификацией больших осевых мышц, приводящее к тугоподвижности и тяжёлой инвалидизации. Процесс начинается с мышц шеи и спины, распространяясь на конечности.
Необходимо помнить, что мышечная слабость может быть проявлением некоторых эндокринопатий (гипо- и гипертиреоз, гипо- и гиперпаратиреоидизм, сахарный диабет, стероидная миопатия, болезнь Аддисона, акромегалия), метаболических нарушений (болезни накопления гликогена, митохондриальные миопатии), токсической и лекарственной миопатии (Д-пеницилламин, колхицин и др.)

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
а) Анализы при классическом дерматомиозите:
1. Мышечные ферменты. Повышение сывороточного уровня креатинфосфокиназы (СК) является наиболее чувствительным и специфичным лабораторным показателем активности мышечного заболевания при идиопатических воспалительных дерматомиопатиях. У 90% пациентов с классической идиопатической воспалительной дерматомиопатией в некоторой степени повышен уровень СК. Повышенная активность СК обусловлена в первую очередь изоферментами СК-ММ (мышечная форма СК); однако выявлено также повышение за счет СК-МВ изоферментов (форма СК в мышцах и мозге).
Повышение уровня СК может быть связано с некоторыми заболеваниями, например, другими миопатиями, гипотиреоидизмом и употреблением некоторых лекарственных препаратов, а также с напряженной физической нагрузкой и игольной травмой (при внутримышечных инъекциях, введении игл при ЭМГ). Ферментативное определение активности СК может иногда быть ингибировано сывороточными факторами. Уровень СК может стать повышенным до развития мышечной слабости и может нормализоваться за несколько недель до возвращения нормальной мышечной силы в ходе лечения. У пациентов с идиопатической воспалительной дерматомиопатией и нормальным уровнем СК прогноз может быть хуже за счет заболевания легких и ассоциированной злокачественной опухоли. У пациентов с миопатией, вызванной глюкокортикоидами, уровни СК обычно нормальные.
Для активного миозита при идиопатических воспалительных миопатиях уровень сывороточной альдолазы является менее чувствительным показателем, чем СК. Однако уровень альдолазы иногда увеличен при нормальном уровне СК, особенно при ювенильном дерматомиозите. При активном миозите могут также увеличиваться уровни трансаминаз (аспартатаминотрансфераза, аланиновая аминотрансфераза) и лактатдегидрогеназы, но клиническое значение этих показателей менее ценно из-за низкого уровня специфичности. Повышение уровня трансаминаз во время лечения метотрексатом может отражать как активность миозита, так и лекарственную гепатотоксичность. Выраженность миозита также можно оценить по уровню креатина в моче.
Однако его специфичность низкая, поскольку уровень креатина может также повышаться при стероидной миопатии. При тяжелой идиопатической воспалительной миопатии нередко повышается уровень сывороточного миоглобина.
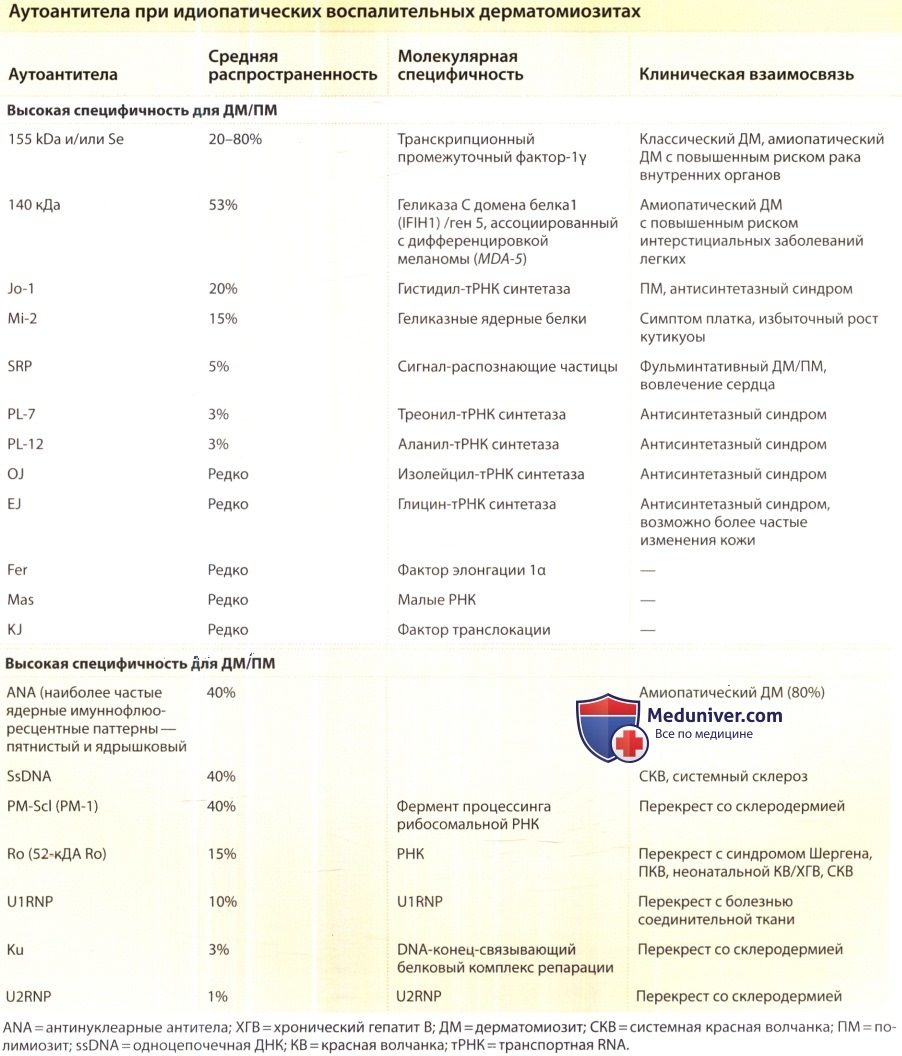
2. Аутоантитела. Повышенный уровень антинуклеарных антител (ANA) с субстратами для опухолевых клеток человека выявлен у 60-80% пациентов как с классическим, так и с амиопатическим дерматомиозитом. Аутоантитела с известной специфичностью при дерматомиозите в настоящее время делятся на две группы: миозит-специфичные и миозит-ассоциированные аутоантитела. Миозит-специфичные аутоантитела включают антисинтетазные антитела [Jo-1, PL-7, PL-12, OJ, Mi-2 и частицы узнавания сигнала (SPR) ]. PM/Scl, Ro/SSA (Ro52, R06O) и U1RNP являются основными миозит-ассоциированными аутоантителами. В таблице ниже описаны молекулярная специфичность и клиническая взаимосвязь этих аутоантител.
Тот факт, что ни одно из миозит-специфичных аутоантител не встречается чаще, чем у одного из пяти пациентов с дерматомиозитом, ставит под сомнение клиническую эффективность стандартного исследования на выявление этих аутоантител.
Наиболее часто встречающимися миозит-специфичными аутоантителами являются аутоантитела к различным аминоацил-тРНК-синтетазам. Среди этих антисинтетазных аутоантител наиболее распространены аутоантитела к Jo-1 (гистидил-тРНК-синтетазе), которые обнаруживаются у 20% пациентов с классическими идиопатическими воспалительными дерматомиопатиями и у 30-40% взрослых пациентов с полимиозитом. Лихорадка, интерстициальные заболевания легких, полиартрит, феномен Рейно и неполный ответ на лечение более часто наблюдаются у пациентов с продукцией этих аутоантител (антисинтетазный синдром), чем у пациентов с поражением кожи по типу руки механика. У пациентов с Jo-1 антителами классические кожные проявления дерматомиозита наблюдаются реже.
SPR аутоантитела выявляются у 5% пациентов с полимиозитом и наиболее распространены у пациентов с острым началом и тяжелыми устойчивыми к терапии формами классических идиопатических воспалительных дерматомиопатий с поражением сердца. У таких пациентов редко выявляются какие-либо кожные очаги. Аутоантитела к Mi-2 — ядерному белковому комплексу, сочетающему активность деацетилазы гистонов и ремоделлирования нуклеосом, встречаются почти исключительно у пациентов с классическим дерматомиозитом. Mi-2 антитела определяются у 5-10% пациентов с классическими идиопатическими воспалительными дерматомиопатиями в целом и у 15-20% пациентов с классическим дерматомиозитом.
б) Специальные методы исследования при дерматомиозите:
1. Электромиография (ЭМГ). Электромиографические изменения при миозите включают миопатические изменения потенциала действия двигательных единиц, характерные миопатические нарастания, повышенную инсерционную активность и повышенную спонтанную активность. ЭМГ изменения при миозите могут быть неустойчивыми. При ЭМГ околопозвоночных мышц могут выявляться нарушения, в то же время данные, полученные при исследовании мускулатуры плечевого пояса, будут нормальными. Не менее чем у 10% пациентов с миозитом по данным биопсии, ЭМГ в норме.
2. Биопсия мышц. В биоптате мышц при идиопатической воспалительной дерматомиопатии часто выявляются дегенерация мышечных волокон, перифасцикулярная атрофия и повреждение капилляров. Также наблюдается периваскулярная инфильтрация Т-лимфоцитами и гистиоцитами, и изредка В-лимфоцитами, плазматическими клетками и эозинофилами. В биоптате из очага дерматомиозита в периваскулярных областях часто выявляются CD4 Т-клетки и В-клетки, в то время как с повреждением мышечных волокон у пациентов с полимиозитом преимущественно связаны CD8 Т-клетки. Плотность капилляров в биоптате мышцы у пациента с дерматомиозитом снижена. У пациентов с типичной мышечной болезнью по клиническим, ЭМГ или биохимическим критериям, до 25% биоптатов могут не содержать видимых очагов воспаления.
Окклюзивная васкулопатия — яркий аспект патологических изменений при ювенильном классическом дерматомиозите. Могут наблюдаться флебиты и артерииты, приводящие к гиперплазии интимы, фибринозной окклюзии сосудов и инфаркту пораженной ткани. Особенно сильно поражены мышцы, желудочно-кишечный тракт и нервы. Такая васкулопатия в мышцах имеет невоспалительную природу и выявляется преимущественно в капиллярах. Спектр эндотелиальных изменений простирается от отека до облитерации и некроза. В мышцах эта окклюзивная васкулопатия, приводящая к микрососудистой ишемии, наиболее часто встречается в мелких сосудах. Как патогенетический фактор в васкулопатии при ювенильном дерматомиозите участвует и локальная выработка интерферон-индуцируемых ангиостатических ELR-негативных СХС хемокинов.
3. Визуализация мышц. Воспаление при миозите может быть очень локальным. В настоящее время протестировано множество неинвазивных методов локализации пораженных мышечных групп. При диагностике мышечных очагов у пациентов с миозитом методом выбора является МРТ. Однако сигнал МРТ, при миозите, не специфичен для идиопатических воспалительных дерматомиопатий с поражением мышц. Исследуется диагностическая эффективность тонкоигольной аспирационной биопсии под контролем МРТ, которая может избавить от необходимости более дорогой и инвазивной трепан-биопсии мышцы. Кроме того, МРТ и Р 31 МР спектроскопия также эффективны при оценке активности мышечной болезни при лечении системными глюкокортикоидами и другими иммуносупрессивными средствами. Эти исследования дороги, кроме того, они не могут использоваться у некоторых пациентов с металлическими имплантами.
Исследуется менее дорогой подход к мониторированию активности мышечной болезни, такой как энергетическая допплерография, серошкальное УЗИ или УЗИ с контрастированием.
Функциональные метаболические изменения в мышцах, выявленные при МР спектроскопии, были особенно очевидны при физической нагрузке у некоторых пациентов с амиопатическим дерматомиозитом (таких пациентов лучше классифицировать как имеющих гипомиопатический дерматомиозит). Как эффективный способ анализа мультиканальных функциональных данных Р 31 МР спектроскопического исследования были предложены искусственные нейронные сети. Основной вопрос в этой области связан с оценкой прогностической ценности незначительных мышечных отклонений, которые могут быть определены с помощью таких чувствительных систем визуализации.

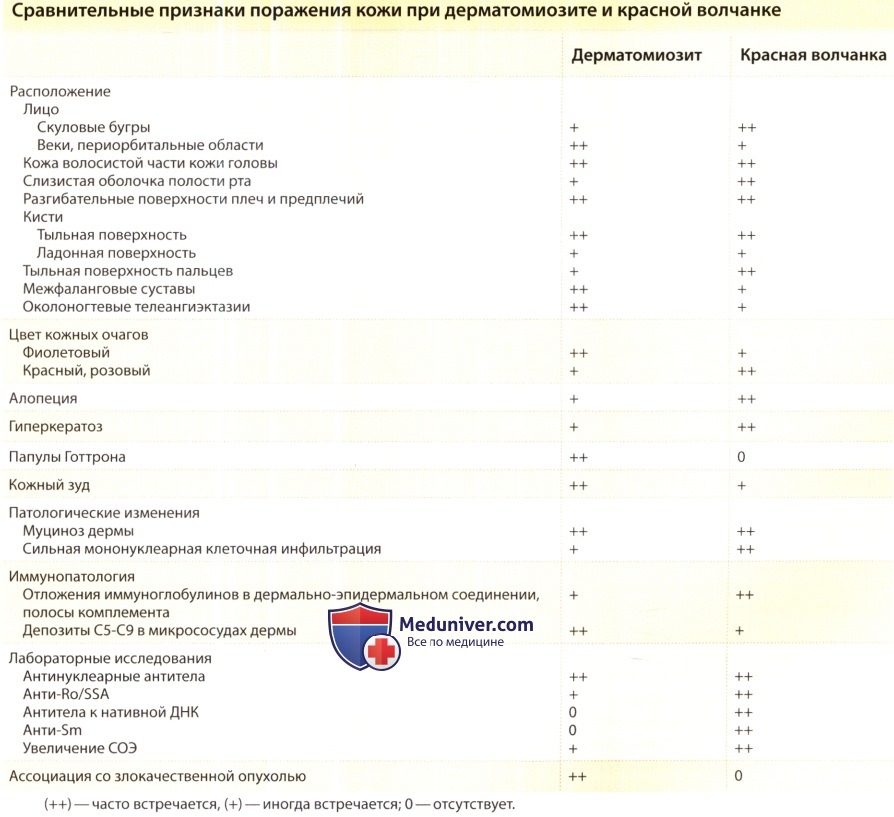
в) Дифференциальная диагностика дерматомиозита. На ранних стадиях кожный дерматомиозит можно перепутать с контактным дерматитом, себорейным дерматитом, плоским красным лишаем, псориазом, полиморфной солнечной сыпью и атрофичеким дерматитом. На поздних стадиях, когда развиты более типичные кожные проявления дерматомиозита, большую сложность может представлять дифференцировка кожных проявлений дерматомиозита и кожной красной волчанки, особенно острой и подострой кожной красной волчанки.
Периорбитальная гелиотропная эритема и отек изредка выявляются при СКВ, но полностью сформированные папулы Готтрона никогда не наблюдаются как кожное проявление красной волчанки. Авторский опыт показал, что, исключая редкую встречаемость дерматомиозит-подобных кожных изменений, вызванных приемом гидроксимочевины или статинов, одновременное наличие папул Готтрона и хорошо заметных околоногтевых телеангиоэктазий ногтевого валика патогномонично для кожной болезни при дерматомиозите. Кожный зуд или родственные симптомы дизестезии, такие как жгучая боль, типичны для воспаления кожи при дерматомиозите, в то время как при различных формах волчаночно-специфичных поражений кожный зуд не характерен.
Участки поражения на поверхности кисти также различны; при красной волчанке кожа на тыльной поверхности межфаланговых и пястно-фаланговых суставов не поражена, а преимущественно поражена кожа, покрытая волосами, между этими суставами. Для дерматомиозита верно обратное: преимущественно поражена кожа на тыльной поверхности межфаланговых и пястно-фаланговых суставов. Однако вытянутые полосы фиолетовой эритемы, которые прослеживаются над сухожилиями разгибателей кисти и пальцев, если они избыточны, могут иногда мешать дифференциальной диагностике.
Как отмечалось ранее, было показано, что такие лекарства, как гидроксимочевина, пеницилламин, нифлумовая кислота/диклофенак, фенитоин, триптофан и практолол, в редких случаях вызывают сыпь, сходную с специфичными кожными признаками дерматомиозита. Кроме того, хорошо известно, что гиполипидемические средства класса статинов (аторвастатин, флувастатин, ловастатин, правастатин, розувастатин, симвастатин) и других классов (фенофибрат, гемфиброзил) вызывают лекарственный миозит и/или рабдомиолиз, который может симулировать картину миозита, наблюдаемую при дерматомиозите. Однако учитывая высокую частоту использования этих препаратов, подтвержденные сообщения о специфичных кожных проявлениях дерматомиозита, вызванных статинами и другими гиполипидермическими средствами, достаточно редки.
Чтобы доказать, что случай классического или амиопатического дерматомиозита вызван лекарственными средствами, необходима провокационная проба предполагаемым лекарством после ремиссии кожных или мышечных проявлений. Немногие пациенты или врачи будут с этим согласны, и этичность такой попытки может быть поставлена под вопрос.
- Рекомендуем далее ознакомиться со статьей "Осложнения, прогноз, течение дерматомиозита"
Редактор: Искандер Милевски. Дата публикации: 11.2.2019
Читайте также:


