Блокада мышцы как лечить
Шло время, появлялись новые методы. Современные блокады суставов и позвоночника — это не просто универсальный метод снять боль в любом суставе, но и метод активного лечения, позволяющий ввести необходимые препараты непосредственно в проблемную область.
Уколы от боли: снимают боль или лечат ее причину?
В основе любой медикаментозной блокады лежит введение местного анестетика — вещества, блокирующего проведение болевых импульсов по нервам, — в определенные анатомические образования. При некоторых патологиях: например, дорсалгиях (болях в спине), головных болях мышечного напряжения, спастических синдромах (болезненных напряжениях мышц, сдавливающих сосудисто-нервные пучки), вызванных остеохондрозом, — этого часто бывает достаточно для избавления от боли на несколько месяцев, а иногда и лет. Спазмированная мышца расслабляется, уходит отек и воспаление, восстанавливается нормальное кровообращение и иннервация пораженного сегмента, и проблема отступает надолго.
Если же боль вызвана поражением сустава: травмой, хроническим воспалением, остеоартритом — простого ее устранения будет недостаточно. Поэтому при блокадах суставов к анестетику часто добавляют и другие препараты: нестероидные противовоспалительные средства (НПВС) или более мощные глюкокортикостероиды — для уменьшения активности воспаления, хондропротекторы — для восстановления суставного хряща, витамины и другие средства. Поскольку все эти вещества вводятся непосредственно в пораженную область, они действуют куда активней, чем лекарства, принятые внутрь или нанесенные на кожу, большая часть которых успевает инактивироваться (т.е. перестает оказывать лечебный эффект) прежде, чем достигнет больного органа. Поэтому медикаментозные блокады суставов и позвоночника намного эффективней аптечных средств.
Показания к медикаментозной блокаде довольно разнообразны:
- дисфункция крестцово-подвздошного сочленения (сустава между крестцом и тазовыми костями), вызывающая до 30% всех болей в пояснице [1] ;
- миофасциальные болевые синдромы — боли, вызванные локальным патологическим сокращением мышцы;
- фасеточный синдром — состояние, когда боли в спине возникают в области мелких дугоотросчатых суставов позвонков;
- радикулопатии — боли в спине, вызванные сдавлением корешков спинномозговых нервов;
- артрозы, в том числе посттравматические;
- артриты неинфекционного происхождения;
- туннельные синдромы;
- постинсультные болевые и спастические синдромы.
Блокады противопоказаны:
- при непереносимости местных анестетиков (аллергии на лидокаин, новокаин и подобные средства);
- детям до 12 лет;
- при нервно-психических расстройствах;
- тяжелом общем состоянии пациента (шок, сепсис);
- нарушении свертываемости крови;
- инфекционно-воспалительных процессах в области предполагаемой блокады;
- выраженных рубцовых изменениях тканей в области предполагаемой блокады.
Поскольку каждая из перечисленных проблем обладает множеством клинических проявлений, лучше не пытаться ставить себе диагноз и определять возможные показания и противопоказания, а обратиться к специалисту.
Но блокада не только снимает боль. Это практически единственный способ доставить лекарство напрямую к месту воздействия. На самом деле, все принятые внутрь препараты, прежде чем попасть с током крови к больному органу, частично инактивируются (распадаются) в печени, а втираемые в кожу мази и кремы практически не проникают сквозь эпидермис и не доходят до суставов, оказывая лишь эффект плацебо. При блокаде же врач вводит медикаменты прямо в очаг патологических изменений. Это позволяет использовать минимально необходимые дозировки для максимально эффективного воздействия.
Основа любой медикаментозной блокады — местный анестетик, устраняющий боль. К нему могут добавить другие группы препаратов:
- нестероидные противовоспалительные средства (НПВС) — уменьшают воспаление, снимают отек, обезболивают;
- глюкокортикоиды — гормональные противовоспалительные, обладающие также противоотечным и противоаллергическим действием;
- симптом-модифицирующие препараты медленного действия (SYSADOA), у нас известные как хондропротекторы, — замедляют дегенеративные процессы в хрящевой ткани, улучшают ее восстановление.
- средства на основе гиалуроновой кислоты, витамины и др. — вспомогательные препараты, восполняющие дефицит суставной жидкости, улучшающие обмен и регенерацию внутри сустава.
Таким образом, любая блокада — это комплексное воздействие на пораженную область.
Техника выполнения блокады зависит от места ее проведения и желаемого эффекта. Определять, что и как, — прерогатива лечащего врача, имеющего знания и опыт. В общих чертах можно сказать, что при блокаде любого сустава лекарство может вводиться интраартикулярно (непосредственно в суставную капсулу) или периартикулярно (в область бурс — околосуставных сумок, заполненных жидкостью, — и связок). Кроме того, существуют техники блокады нервных сплетений, триггерных точек мышц, введения лекарства внутрь фасций (природных пленок-футляров, окружающих мышцы).
Как же проводятся блокады основных крупных суставов? Обзорно расскажем о возможных техниках блокад:
Существуют и другие, менее распространенные техники блокады крупных суставов. Их выбор, как и выбор лекарственных средств, всегда остается за лечащим врачом.
Преимущества медикаментозной блокады связаны с воздействием непосредственно на очаг проблемы:
- быстрое устранение боли;
- быстрое уменьшение воспаления;
- комплексный терапевтический эффект.
Но при этом медикаментозная блокада, хоть и минимально инвазивное, но все же вмешательство, требующее от врача знаний и опыта. При неправильной технике введения возможно попадание анестетика в системный кровоток и возникновение побочных эффектов, несоблюдение асептики и антисептики влечет за собой инфекционные осложнения.
Медикаментозная блокада — это не просто купирование боли, а современный, эффективный и безопасный способ снять воспаление и ускорить восстановление при лечении болезней суставов и позвоночника.
Боль в суставах или позвоночнике может длиться неделями, нарушая привычную жизнь. К счастью, проблем с проведением медикаментозной блокады сегодня в Москве не существует. Многие государственные и частные клиники оказывают такую услугу. Разница между ними может заключаться только во времени ожидания и качестве сервиса.
В клинике периодически проводятся различные акции, а для постоянных клиентов работает программа поощрения: в частности, за оплату полного курса лечения начисляются бонусы.
Лечебно-медикаментозная блокада — это инъекция обезболивающих препаратов в нервные сплетения, избавляющая от мышечных болей и спазмов в короткий срок.
Содержание статьи:
Лечебная блокада – медикаментозный метод купирования болевого синдрома, а также другой неврологической симптоматики. Такая техника обезболивания применяется более века, за который доказала высокую эффективность. Медикаментозная блокада позволяет избавиться от боли в очень короткий срок и существенно улучшить качество жизни и самочувствие.
Каноны современной медицины диктуют как можно более быстрое купирование боли. Иначе ухудшается психологическое состояние пациента. Это накладывается на имеющуюся симптоматику, многократно ухудшая клиническую картину. Иногда хроническая боль приводит к суициду. Поэтому лечебная блокада получила очень широкое распространение. Она устраняет причину боли с минимальными побочными эффектами и без интоксикации организма.
Медикаментозная блокада имеет непродолжительное обезболивающее действие. Однако, благодаря снятию мышечного спазма и иных симптомов, общее самочувствие улучшается на более долгий срок. Блокады проводят курсами от 2 до 15 уколов, перерыв – 3-4 дня.
Лечебная блокада – это инъекция (укол) лекарственного препарата в очаг боли, в том числе эпидурально.
Медикаментозная блокада обеспечивает трехфазное избавление от боли. Сначала из-за раздражения болевых рецепторов иглой боль усиливается. Затем она стихает до минимального уровня. На третьей фазе достигается терапевтический эффект – боль уходит. Когда препарат перестает действовать, боль возвращается. Однако ее интенсивность снижается вплоть до 50%.
После лечебно-медикаментозной или диагностической блокады рекомендуется снизить двигательную активность области воздействия. Иногда нужна иммобилизация, например, шейным корсетом. В некоторых случаях показан постельный режим.
Преимущества лечебных блокад
- Качественный и быстрый обезболивающий эффект. Препарат действует направленно, именно на очаг боли.
- Низкий риск побочных эффектов. Лекарство попадает в кровоток только после прохождения источника болевого синдрома.
- Хороший терапевтический эффект.
- Возможность снять сосудистый и мышечный спазм, воспаление в очаге.
- Делать инъекции можно многократно – при каждой вспышке боли.
- Восстановление трофики ткани и снятие отека.
Показания к проведению лечебной блокады
- боли в шее, спине;
- остеохондроз;
- невралгия, неврит;
- болевой синдром в позвоночнике по причине межпозвонковой грыжи;
- ревматизм;
- остеоартроз;
- боли в послеоперационном периоде;
- фантомные боли;
- синдром Миньера;
- нейропатия;
- спастика;
- ампутационные боли;
- болезненность и спастика после инсульта;
- радикулит;
- мигрень;
- ишиас;
- туннельный синдром.
Виды лечебно-диагностических блокад
Инъекция делается в зону поражения, под очаг или вокруг него, в область измененных тканевых реакций, в воспаление и др. Разделяются на периартикулярные (в ткани около суставов) и периневральные (в нервные каналы).
Уколы в различные сегменты, к ним относятся паравертебральные блокады, которые делаются в проекцию сегментов позвоночника. Каждому спинномозговому нерву и сегменту позвоночника соответствует дерматом (участок кожного покрова, соединительной ткани), склеротом (область костной системы), миотом (часть мышечной системы). Вводя препарат внутрикожно в какой-либо дерматом, можно влиять на соответствующий участок позвоночника и/или внутренний орган. Самое частое показание – миотонические реакции паравертебральных мускулов при остеохондрозе.
Такая лечебная блокада объединяет в неврологии несколько техник. Применяется при боли в спине. Анестетик может вводиться внутрикожно, между остистыми позвонковыми отростками на глубину 2-4 см, в зону тела позвонка. В последнем случае от линии остистых отростков отступают на 3-4 см вбок. Иглу направляют под углом 35° и вводят на 8-10 см в глубину.
Сильная боль в позвоночнике связана с ущемлением спинномозговых нервов. Блокада действует направленно и нормализует самочувствие. Это не простая процедура, поэтому проводится в крайнем случае.
При блокаде на время отключается нервная проводимость определенных волокон. Для этого используют местные анестетики, которые блокируют клеточное проведение путем ингибирования потенциалзависимых натриевых ходов.
Эффект наступает за несколько минут. Параллельно снижается сосудистый спазм, ускоряется восстановление тканей, нормализуется обмен веществ, проходит отек от воспаления.
Применяются для мелких и крупных суставов, когда болевой синдром является следствием дегенеративного процесса или воспаления. Анестетик вводится в суставную капсулу. После этого боль устраняется полностью. Если же случай запущенный, то она значительно снижается. Основные показания – это бурсит, остеоартроз суставов, периартрит, артрит неинфекционной природы, тендовагинит. Процедура не требует подготовки, проводится под местной анестезией. Длительность – 20 минут. Эффект наступает через несколько минут. Сразу после введения препарата можно двигаться. Длительность эффекта зависит от степени поражения сустава. Она составляет в среднем 21 день. Затем делают повторные блокады. Иногда инъекции делают не в сустав, а в мышцу. Это нужно, чтобы снизить спазм, вызывающий боль. Также к этой группе относятся паравертебральные блокады. По такой технологии лечат следующие суставы: голеностопный, тазобедренный, лучезапястный, коленный, плечевой, локтевой.
Анестетик вводится в область, по которой идет периферический нерв. Таким образом устраняются боль, сосудистый спазм, мышечное напряжение, воспаление и отек. Показания: неврит, невралгия, онкология, суставные патологии, мышечно-тонический и туннельный синдромы. Процедура может проходить под ультразвуковым контролем. Длительность – до 10 минут. Обезболивающий эффект наступает через несколько минут и сохраняется до 21 дня. Могут проводиться повторные процедуры, кроме случаев, когда эффект не наступает после 1-2 введений.
Препараты, которые применяют при лечебных блокадах
Сначала рассмотрим наиболее часто применяемые местные анестетики.
Может вводиться в нервы и ткани, обезболивает, снимает спазм. В патологическом очаге проходит сильное раздражение, отключается периферическая иннервация. Препарат улучшает трофику тканей, а также:
- снижает проницаемость сосудистых стенок;
- выступает как антисептик и бактериостатик;
- увеличивает устойчивость к аллергенам;
- выравнивает сосудистый тонус;
- улучшает трофику нервов.
Считается наиболее безопасным средством подавления боли, характеризуется минимумом побочных эффектов. Имеет определенную степень токсичности.
Теперь перейдем к самым популярным глюкокортикостероидам. Препараты этой группы призваны усилить эффективность блокады, снять воспаление, аллергическую реакцию. Могут применяться также самостоятельно.
Метилпреднизолона ацетат – форма метилпреднизолона, обладающая пролонгированным воздействием. Это объясняется худшей растворимостью и меньшей активностью метаболизации. Используется для блокад мягких тканей и суставов. Для эпидуральных блокад – с осторожностью, потому что может спровоцировать воспаление паутинной спинномозговой оболочки.
Используется для лечения всех суставов, за исключением труднодоступных и не имеющих синовиальной полости. При введении в тазобедренный сустав необходимо исключить попадание в крупные сосуды. Инъекции в окружающие сустав ткани могут быть мало- или неэффективными. Если с первого укола не наступает положительного эффекта, процедуру не повторяют.
Препарат на основе бетаметазона. Применяется для лечения пяточной шпоры. Обеспечивает быстрый обезболивающий и противовоспалительный эффект. Снимает аллергическую реакцию. Обычно позволяет вылечить шпору за 1-2 сеанса. Существенный недостаток – разрушительное влияние на надпочечники и гипофиз. Однако вероятность осложнений в этом препарате резко снижена, по сравнению с аналогами. От других подобных лекарственных средств отличается микрокристаллической структурой. Может применяться для эпидуральных блокад, а также блокад спинномозговых нервов, мускулатуры и др. Эффективен при деструктивно-дистрофических заболеваниях позвоночника, в частности поясничного отдела.
Возможные осложнения и меры их профилактики
Лечебные блокады отличаются крайне низким процентом осложнений – 0,5%. Это могут быть реакции на препараты, симптомы интоксикации (рвота, головокружение, сердцебиение), повреждения сосудов в местах инъекций. Чтобы профилактировать осложнения, вводят дополнительные препараты, а после процедуры пациенту рекомендуется 1-2 часа полежать. Не рекомендовано сразу сильно нагружать себя физически, что часто бывает, потому что люди избавляются от боли. Если не проявлять осторожность в плане двигательной активности, симптоматика вернется и будет более сильной.
При блокадах позвоночника возможны кровотечения, инфицирование прокола, повреждение внутренних оболочек, мягких тканей. Последнее обычно связано с неопытностью врача. Также может развиться анафилактический шок. Поэтому процедуру проводят только в медицинском учреждении. Для предупреждения осложнений делают пробную инъекцию.
При блокаде пяточной шпоры у 15-20% людей бывают осложнения. Чаще всего они случаются из-за неправильного введения глюкокортикостероидов и индивидуальной реакции на них. Это может быть отмирание мягких тканей, нагноение, разрыв пяточной фасции. Нужно каждый день после процедуры самостоятельно осматривать пятку, чтобы вовремя заметить негативную реакцию. Ее первые признаки – это боль, почернение и/или покраснение кожи, онемение. Осложнения могут быть отсроченными и возникать даже через несколько недель после процедуры. Это объясняется пролонгированным действием глюкокортикостероидов.
Результативных неповреждающих методов лечения на сегодня известно два: иглоукалывание (акупунктура) и мануальная терапия со всеми их разновидностями (электропунктура, лазеропунктура, электромануальная терапия и другие).
При ближайшем рассмотрении оказывается, что физические и медико-биологические процессы в организме больного при лечении иглоукалыванием и методом мануальной терапии имеют много общего.
Иглоукалывание и мануальная терапия являются в высокой степени гарантирующими излечение методами. Разумеется, необходима и высокая квалификация специалистов. При этом условии иглоукалывание излечивает 100% больных мышечными блокадами дисков.
Теперь о том, как нельзя лечить мышечные блокады дисков позвоночника.
В медицинской практике очень широко применяются для купирования болей при мышечных блокадах межпозвонковых дисков новокаиновые блокады поясничной области.
Подробное доказательство недопустимости новокаиновых блокад вообще и новокаиновых блокад, в частности, области поясницы и шейно-грудной области требует отдельного многостраничного изложения. Здесь же можно коротко сказать, что новокаиновые блокады не проходят бесследно для организма, они вносят недопустимые остаточные искажения в работу вегетативной нервной системы больного. Результатом таких искажений является развитие других, часто значительно более тяжелых заболеваний. Новокаиновые блокады воздействуют на вегетативную нервную систему сильно и длительно (часами). Достаточно сравнить такое воздействие, например, с коротким действием очень слабых электрических токов при электропунктуре, длящимся минуты. В результате новокаиновых блокад неизбежно остается определенный атрофический вегетативный след. Например, от новокаиновых блокад в области поясницы страдают, главным образом, почки и толстый кишечник.
Возмутительны в силу безответственного и вредного действия на больного — и не только при мышечных блокадах межпозвонковых дисков — массаж и такие физиотерапевтические методы лечения, как электрофорез и диадинамические токи (токи Бернара).
Попытки с помощью массажа снять мышечную блокаду межпозвонковых дисков оказываются, во-первых, безрезультатными. В самом деле, массаж, охватывающий поверхностные мышцы спины, на глубокие мышцы не действует. А во-вторых, в большом количестве случаев массаж приводит к закреплению блокады, значительно усложняя и затягивая дальнейшее лечение больного. Не случайно лечебные результаты единственного классического мануального терапевта Н. А. Касьяна гораздо выше лечебных результатов других мануальных терапевтов, допускающих смешение мануальной терапии с массажем. Теоретически здесь неясностей нет — нельзя возбуждать массажем через биологически активные точки кожи и без того перевозбужденные до самоблокировки короткие глубокие мышцы спины.
Использование в медицинской лечебной практике электрофореза и диадинамических токов буквально потрясает медицинской некомпетентностью и патологическим воздействием на организм.
В огромном большинстве случаев применения электрофореза и диадинамических токов в лечебных целях поясница используется для размещения одного из электродов. Подавая плюс на область поясницы (при любых лекарственных препаратах под электродом или без них), да еще при токах, в сотни и тысячи раз превышающих токи, применяемые, например, при электропунктуре, физиотерапевт рискует испортить почки больного и его сердечно-сосудистую систему, обеспечить больному камни в почках. Подавая минус (независимо от применяемых при этом лекарственных препаратов или без них) на область поясницы, физиотерапевт нарушает мочевыделение у больного и закрепляет мышечную блокаду межпозвонковых дисков в такой степени, что дальнейшее лечение другими методами становится исключительно трудным и затягивается на месяцы.
Импульсный характер постоянных диадинамических токов одной полярности нисколько не уменьшает вредного их действия на организм, так как определяющим является известное в электротехнике действующее значение электрического тока.
При использовании импульсных токов переменной полярности и любых переменных токов необходимо помнить, что кожа человека обладает полупроводниковыми свойствами. А это означает, что в любом случае применения переменного тока или импульсного тока переменной полярности всегда результирующим является действующее значение электрического тока одной полярности, то есть действие этих токов равносильно действию постоянного тока.
И тут же дается неверный и опасный ответ:
Хирурги должны протягивать руку помощи в данном случае последними. И лучше бы хирурги руку помощи в данном случае не протягивали. Это не рука помощи, а рука, в абсолютном большинстве случаев творящая недоброе дело!
Здесь необходимо краткое пояснение: острая вычерпывающая ложка служит для удаления хряща с суставных поверхностей до полного обнажения кости. Затем добиваются механического закрепления соседних позвонков до их неподвижности и последующего костного сращения сустава, анкилоза.
Теперь подготовленный на материале предыдущих глав читатель видит сам: хирургическое удаление межпозвонкового диска в большинстве случаев является ненужным, недобрым и опасным делом.
Аналогичное положение с операциями аорто-коронарного шунтирования отмечалось в другой работе настоящего цикла.
Профессор Я. Попелянский прав, когда пишет, что у нас повального увлечения такими операциями не было. Но разве можно большинство выполненных у нас подобных операций считать мотивированными в подлинном смысле этого слова, основанными на стремлении восстановить здоровье больного, если на операцию назначается каждый, кому в течение двух-трех месяцев не помогло крайне неквалифицированное и даже вредящее консервативное лечение (массаж, новокаиновые блокады, электрофорез, диадинамические токи, вытяжение и тому подобное)? А о результатах таких операций мы говорили выше.
Для успешной борьбы с мышечными блокадами межпозвонковых дисков необходимо исключить из медицинского обихода теорию дискогенных остеохондрозов и научить лечащих специалистов правильному пониманию процессов, протекающих при этом заболевании. Межпозвонковые диски требуют не просто реабилитации, не просто уважительного отношения, но и понимания их ведущей роли в излечении.
Десятки лет публикуемые рассуждения хирургов о гемиламинэктомии, о преимуществах передне-наружного внебрюшинного доступа перед задним доступом, переднего спондилодеза перед задним спондилодезом, при котором не достигается необходимого анкилоза между двумя телами позвонков, и все прочие хирургические тонкости не должны заслонять главного — реальный смысл они должны приобретать лишь в единичных случаях фактического разрушения диска.
Теперь о сроках лечения мышечных блокад межпозвонковых дисков.
По личному опыту автора самый тяжелый в его практике случай потребовал 41 сеансового дня, причем в течение 3 дней сеансы проводились по 2 раза в день (всего 44 сеанса). С перерывами между сеансами лечение заняло почти три месяца. Пациент вместо инвалидности в 37 лет возвратился к работе, связанной с тяжелыми нагрузками и вибрациями.
Сколько раз могут у человека в течение его жизни случаться мышечные блокады межпозвонковых дисков? Столько, сколько раз будет нарушено соответствие между глубокими мышцами спины человека и нагрузками на них. Пример из практики: пациент, полностью излеченный неделю назад от мышечной блокады межпозвонкового диска поясницы, поднял большой тяжелый камень и бросил его в яму, на месте которой собирался поставить гараж. Недопустимый поступок тут же привел к повторной мышечной блокаде межпозвонкового диска поясницы и новому циклу лечебных мероприятий.
Излечиться раз и навсегда от мышечных блокад межпозвонковых дисков невозможно, а вот разумно не допускать их вполне возможно и нужно.
Рекламируется назначение ипликаторов — снятие боли в мышцах, суставах и позвоночнике, нормализация деятельности сердечно-сосудистой, дыхательной и нервной систем, органов желудочно-кишечного тракта, а также восстановление и повышение работоспособности.
Ипликация (или иглоаппликация) — это воздействие множеством колющих элементов (игл, шипов) на кожные покровы тела.
Ипликаторы — совершенно уникальное по медицинской некомпетентности средство, игнорирующее одновременно и опыт нескольких тысячелетий практики иглоукалывания, и самые последние научные достижения в этой области медицины.
При лечении сердечно-сосудистых заболеваний, заболеваний желудочно-кишечного тракта, органов дыхания воздействие иглами и пучком игл на точки кожи, расположенные поблизости от полезных точек, может привести к противоположному результату, ухудшению состояния человека. Можно здорового человека превратить в больного. Одновременное воздействие на расположенные близко друг от друга точки кожи для многих людей совершенно недопустимо, может привести к потере сознания с тяжелыми последствиями. Наконец, существуют несовместимые между собой для всех людей точки воздействия на коже, часто они расположены совсем рядом. Даже изменением времени приложения пучка игл к коже и изменением интенсивности воздействия можно получить прямо противоположные результаты — седативное действие вместо тонизирующего и наоборот.
Все это обязан знать и постоянно учитывать в своей практике каждый иглотерапевт. И все это полностью игнорируется при ипликации.
Заключения всех других медицинских учреждений в данном случае неправомочны, так как их специалисты недостаточно компетентны в иглоукалывании. И только заключение ЦНИИ рефлексотерапии Минздрава СССР в данном случае может считаться правомочным, и именно его специалисты обязаны были дать научно обоснованную оценку ипликации. К сожалению, этого не случилось. Широкое распространение ипликаторов, со всеми вытекающими из этого отрицательными последствиями, на совести сотрудников ЦНИИ рефлексотерапии Минздрава СССР.
Все сказанное выше полностью относится к появившимся в широкой продаже и эффектно рекламируемым многочисленным вариантам электроприборов для воздействия на кожу, на ее биологически активные точки. Некоторые из таких приборов называют противоболевыми транскутанными (чрескожными) электронейростимуляторами. Название оригинальное до потери чувства меры и принципиально неверное по существу.
На коже человека более тысячи биологически активных точек. Можно, в определенной мере, представить кожу человека в виде особой огромной клавиатуры персонального компьютера, некомпетентное пользование которой может иметь самые вредные для здоровья последствия.
Синдром грушевидной мышцы является частой патологией, которую не так просто дифференцировать от люмбаго или люмбоишиалгии. Поэтому каждому человеку важно иметь представление об особенностях этого синдрома, чтобы правильно определить диагноз и назначить правильное лечение.
Что такое синдром грушевидной мышцы
Данное заболевание относится к компрессионно-ишемическим невропатиям. Патология характеризуется наличием болевого синдрома в области ягодиц, который усиливается при физических нагрузках. В результате влияния различных факторов мышца спазмируется, прижимает нервы и сосуды к костной ткани.
Анатомия
Данная мышца относится к группе внутренних тазовых мышц. В силу особенностей локализации и в результате некоторых заболеваний может происходить ее сдавление, что ведет к возникновению рассматриваемого синдрома.
Важно знать, где находится грушевидная мышца. Она располагается в полости малого таза, начинается от крестцового сочленения, проходит через седалищное отверстие и прикрепляется к бедренной кости.
Сама анатомия грушевидной мышцы такова, что она прилежит к ягодичной артерии и седалищному нерву. При ее длительном сдавлении они также вовлекаются в патологический процесс.
Мышца выглядит как треугольное формирование, которое широким основанием прикрепляется к крестцу, другим концом (сухожилием) – к большому вертелу бедренной кости.
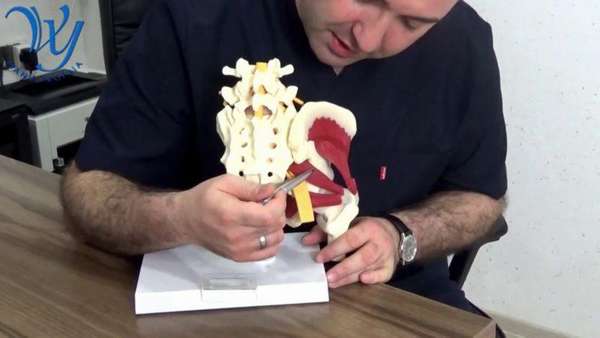
Функции грушевидной мышцы —, осуществление отведения бедра в сторону и обратно, при беге данное формирование обеспечивает предохранение бедра от чрезмерного вращения, участвует в наклоне таза в сторону.
Клиническая картина
Так называемое защемление грушевидной мышцы проявляется болевым синдромом в области ягодиц. Боли преимущественно носят ноющий и тянущий характер. Симптоматика всегда усиливается при выполнении какой-либо физической нагрузки.
При данной патологии возможно дополнительное сдавление прилегающих сосудов и нервных стволов, что также ведет к возникновению дополнительных симптомов заболевания.
При данном синдроме боли в области ягодиц удается выявить при сгибании нижней конечности в тазобедренном и коленном суставах одновременно. Сгибание при этом должно осуществляться врачом, нога пациента должна быть расслабленной.
Боли усиливаются в положении стоя. Когда человек сидит или лежит, выраженность симптоматики немного снижается. Важно отметить, что при данном заболевании боли способны возникать при перкуссии по задней поверхности бедра, также возможно ощущение дискомфорта в зоне седалищного нерва.
Указанная симптоматика способна переходить на нижнюю конечность на стороне поражения как в зоне бедра, так и голени. При сдавливании седалищного нерва и артерий в этой области у пациентов возникают жалобы на онемение ноги, снижение чувствительности, жгучую боль, которая появляется в ночное время.
Сужение просвета сосудов в течение длительного времени может проявляться как синдром перемежающейся хромоты. Важно отметить, что долгое сдавливание нервных стволов способно стать причиной пареза стопы различной степени выраженности.
В патологический процесс могут вовлекаться органы малого таза – это проявляется нарушениями мочеиспускания, болью при дефекации.
Клиническая картина воспаления грушевидной мышцы сходна с симптомами при люмбалгии и люмбоишиалгии. При выставлении диагноза важно тщательно проанализировать жалобы пациента, что поможет точно выявить заболевание.
Причины синдрома
Чаще всего данная патология является вторичной, то есть следствием другого заболевания. Среди причин синдрома грушевидной мышцы основными являются следующие:
- Травмы таза и пояснично-крестцового отдела позвоночного столба, которые ведут к различным повреждениям грушевидной мышцы: частичному надрыву или растяжению. В результате формируется гематома, которая провоцирует характерную клиническую симптоматику.
- Дегенеративные патологии позвоночника: остеохондроз, спондилез, сужение спинномозгового канала, остеофиты.
- Опухоли позвоночного столба, которые могут быть первичными и метастатическими.
- Сакроилеит, или воспаление крестцово-подвздошного сустава различной этиологии.
- Растянуть грушевидную мышцу можно в ходе чрезмерных и нерационально распределенных физических нагрузок.
- Миозит, то есть воспаление мышечной ткани данной области, с кальцификацией тканей.
- Различные воспалительные процессы органов малого таза – речь идет о гинекологических и урологических заболеваниях.
- Переохлаждение.
- Неправильная техника инъекций.
- Так называемый синдром скрученного таза, который формируется вследствие сколиоза нижних отделов позвоночника, остеоартроза тазобедренных суставов, а также из-за разной длины ног.
Данный патологический синдром способен возникать при несимметричной нагрузке на пояснично-крестцовую зону, что бывает при некоторых особенностях условий труда. Человек вынужден длительное время находится в неудобной позе с выраженным статическим напряжением, что и является причиной заболевания.
Способы лечения
Лечение осуществляется в домашних условиях. Медицинское учреждение следует посещать для динамического наблюдения и с целью прохождения физиолечения и иглорефлексотерапии, которые обладают хорошей эффективностью при данном заболевании.
Важно отметить, что блокаду также проводят в условиях поликлиники или стационара, поскольку для нее требуются аппарат ультразвуковой диагностики и стерильные условия. Блокада проводится тогда, когда лечение синдрома грушевидной мышцы в домашних условиях оказывается неэффективным. Подробнее обо всех методах ниже.
Как расслабить грушевидную мышцу и седалищный нерв? Это можно осуществить при помощи лекарственных средств. С целью расслабления используют миорелаксанты: «,Тизалуд»,, «,Мидокалм»,. Препараты применяются в виде таблеток и инъекций.
Для уменьшения болей назначаются нестероидные противовоспалительные средства: «,Декскетопрофен»,, «,Нимесулид»,, «,Диклофенак»,. Они также используются в виде инъекций и таблеток.
В тяжелых случаях могут прибегать к инъекциям глюкокортикоидов: «,Дексаметазона», и «,Дипроспана»,.

В качестве вспомогательных средств применяются препараты, улучшающие периферическое кровообращение («,Пентоксифиллин»,, «,Вазонит»,) и передачу нервного импульса («,Ипигрикс»,, «,Нейромидин»,).
Каждому пациенту с подобной проблемой важно знать, как снять спазм грушевидной мышцы самостоятельно. Это важно, поскольку обострения могут случиться в любой ситуации и в любом месте.
Массаж грушевидной мышцы имеет важное значение в лечении данного заболевания. Процедура будет способствовать расслаблению зоны патологии, улучшению кровотока и обмена веществ, а также уменьшению болевого синдрома. Пациентам назначается от 10 до 20 сеансов, в зависимости от динамики процесса. Рекомендуется проходить массаж курсами, дважды в год.
ЛФК является важным компонентом комплексного лечения данного заболевания. Гимнастика помогает мышечной ткани расслабиться, уменьшает выраженность болевого синдрома. Комплекс лечебных упражнений, который может помочь пациентам:
- Лежа на спине, нужно согнуть колени и развести стопы на расстояние ширины плечевого пояса. После этого следует сводить и разводить колени на максимально возможное расстояние.
- Для следующего упражнения нужно принять такое же положение, как и в предыдущем, только колени и стопы сводятся вместе. Затем их следует наклонять поочередно в разные стороны, делая это медленно.
- Для этого упражнения требуется встать на четвереньки. После этого нижнюю конечность сгибают в колене, отводят в сторону, выпрямляют и возвращают в исходную позицию, выполняя все движения в обратном порядке. Все указанные движения осуществляют и со второй ногой.
- Для этого упражнения нужно сесть на стул, спина при этом должна быть прямой. Пораженную нижнюю конечность кладут на колено здоровой ноги. После следует медленно наклонять прямую спину вперед на максимально возможное расстояние. Как только оно достигнуто, необходимо вернуться в исходную позицию.
Обучение упражнениям при синдроме грушевидной мышцы осуществляется специалистами, которые контролируют правильность их выполнения. Это крайне важно, поскольку пациент в дальнейшем будет делать гимнастику в домашних условиях.
Какие существуют мази для снятия боли в мышцах?
К этому методу лечения прибегают в случае стойкого выраженного болевого синдрома и при неэффективности основной терапии. Техника блокады грушевидной мышцы заключается в следующем: пациент ложится на живот, после чего врач производит антисептическую обработку кожного покрова. Врач очерчивает для себя треугольник, вершины которого находятся в следующих точках: большой вертел, седалищный бугор, задневерхняя ость подвздошной кости.
От последней точки нужно провести прямую линию, которая поделит на равные отрезки расстояние между седалищным бугром и большим вертелом. Саму линию делят на 3 одинаковые части. Точка укола – стыковка нижней и средней третей данного отрезка.
Перед блокадой проводят анестезию. После этого берут специальную длинную иглу, при помощи которой начинают медленно прокалывать кожу и вводить шприц в подлежащие ткани. После того, как врач почувствовал сопротивление (это говорит о достижении связки), иглу тянут вверх на 10 мм, наклоняют на 60 градусов и снова вводят вниз на 10 мм.
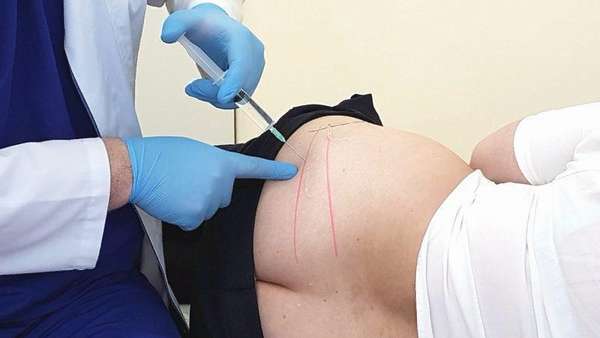
Благодаря этим манипуляциям специалисту удается достичь брюшка грушевидной мышцы. Как только это произошло, производится введение от 10 до 20 мл раствора «,Новокаина», или другого используемого для этих целей анестетика.
Важно отметить, что весь процесс производится под контролем ультразвукового аппарата, поэтому риск осложнений сведен к минимуму. Помимо «,Новокаина», для блокад могут применяться глюкокортикоиды: «,Дексаметазон»,, «,Дипроспан»,.
Заключение
Каждому человек необходимо иметь представление о синдроме грушевидной мышцы. При возникновении характерных клинических признаков нужно незамедлительно обращаться к врачу. Специалист проведет обследование, определит диагноз и составит схему терапии, больший объем которой осуществляется в домашних условиях.
Самостоятельно назначать лечение запрещено, этим можно только усугубить ситуацию.
Читайте также:


