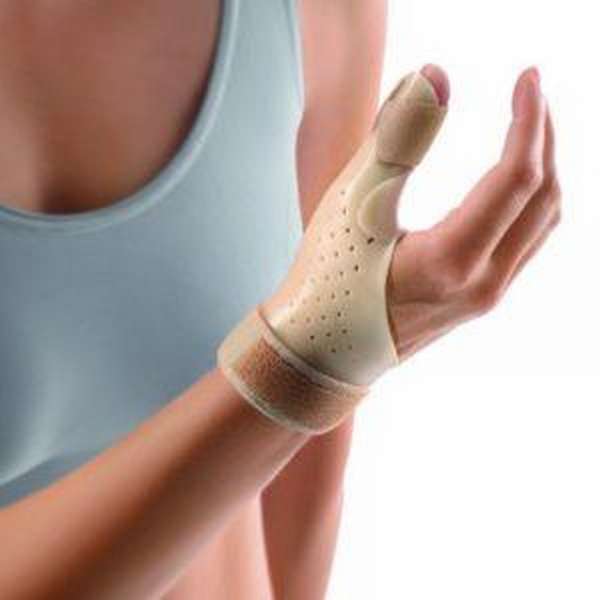
Блокады при теносиновите де кервена

Это заболевание встречается достаточно часто, причем начаться оно может в любом возрасте. Но чаще начало заболевания приходится на возраст старше 40 лет.
Теносиновит де Кервена редко возникает сам по себе, обычно это заболевание становится следствием профессиональной или бытовой перегрузки большого пальца (либо запястья). Например, болезнь де Кервена часто развивается у людей, по роду своей деятельности постоянно перегружающих большие пальцы рук: теносиновитом де Кервена болеют многие швеи, пианисты, массажисты, слесари, каменщики, грузчики, резчики по металлу, граверы и т. д.
Но, помимо того, как и ризартроз, теносиновит де Кервена часто возникает у дачников или домохозяек, которые слишком сильно перегрузили большой палец, или начинается из-за травмы: ушиба руки, удара по большому пальцу, падения на руку, подвывиха большого пальца.
- Введение
- Симптомы
- Диагностика
- Лечение
Симптомы теносиновита де Кервена
Обычно теносиновит де Кервена начинается постепенно и развивается медленно. Поэтому нередко проходит много дней, а иногда и недель, прежде чем больной обратится к врачу.
Но примерно в 10% случаев заболевание развивается быстро. Обычно так происходит в том случае, если болезнь де Кервена была спровоцирована травмой, ударом по руке или падением на руку. В таких ситуациях больные часто обращаются к врачу сразу же после травмы, и обычно их долго лечат от ушиба, не замечая, что ушиб уже давно перешел в другую болезнь (т. е. в теносиновит де Кервена).
Основной симптом теносиновита де Кервена — боли у основания большого пальца и под ним, по краю лучезапястного сустава. Но иногда боли отдают в кончик большого пальца или распространяются вверх по руке до локтя или даже до плеча (но так бывает крайне редко).
Интенсивность и характер болевых ощущений у разных заболевших неодинаковы. У одних боли появляются только во время активных, энергичных движений большим пальцем или кистью. У других давящие и ноющие боли носят постоянный характер, а движения большим пальцем и кистью, даже осторожные и медленные, усиливают боль.
В результате многие больные не могут работать, особенно если работа требует нагрузки на большой палец (невыполнима любая работа, требующая движений большим пальцем, даже подсчет денег кассиром, игра на рояле, работа отверткой, молотком и пилой и т. п.).
Мало того, многие заболевшие лишены возможности выполнять привычные домашние дела: чистить картофель, стирать и гладить белье, причесываться, писать, завязывать шнурки, расстегивать и застегивать пуговицы и т. д. Поэтому, как вы понимаете, особенно тяжело болезнь де Кервена переносят женщины, ведь мало кто из женщин может сбросить со своих плеч заботы по ведению домашнего хозяйства.
Но если нагрузка на большой палец продолжается, если больной руке не обеспечивается покой, болезнь прогрессирует и боли усиливаются. У многих пациентов боли возникают теперь даже ночью, но не сами по себе, в покое (как это бывает при артритах), а из-за какого-то неловкого движения во сне. От неловкого болезненного движения только что уснувший больной просыпается. Само собой разумеется, что неспокойный сон, с частыми пробуждениями, еще больше влияет на самочувствие заболевшего, делает больного уставшим и раздражительным.
Очень часто пациенты, которые заботятся о своем здоровье, стремятся избежать тех движений, что вызывают боль. Они стараются всеми возможными способами обездвижить кисть и пальцы, подвешивают больную руку на косынку, туго забинтовывают запястье, носят так называемые напульсники или лангеты. Это — правильное решение, которое позволяет ускорить заживление больного сухожилия. Без обеспечения покоя больной руке нам вряд ли удастся добиться выздоровления, как бы хорошо мы ни лечили пациента.
Помимо боли в пострадавшем сухожилии, при теносиновите де Кервена часто появляется крепитация (хруст) во время движения большим пальцем. Кроме того, заметно, что больной палец со временем становится слабее.
Диагностика теносиновита де Кервена

Грамотный врач должен уметь отличить теносиновит де Кервена от артроза большого пальца, артрита и любого другого заболевания. Для начала врач должен подробно опросить заболевшего, выяснить, когда и почему у него появились боли в области большого пальца.
Затем врач должен внимательно осмотреть руки больного. При осмотре рук пациента мы часто (но не всегда) можем увидеть мягкую на ощупь припухлость в области пораженного сухожилия, под основанием большого пальца, размером с горошину или больше. В редких случаях такая припухлость может даже достигать размеров яйца.
Помимо подробного опроса и осмотра рук пациента, врач должен направить больного на анализ крови из пальца и вены и на рентгенографию кистей.
Впрочем, эти исследования нужны только для того, чтобы подтвердить, что у пациента нет ни артрита, ни артроза. Ведь при теносиновите де Кервена никаких отклонений в анализах и на рентгене быть не должно. Единственное исключение: в некоторых случаях только на очень качественном рентгеновском снимке мы сможем обнаружить при болезни де Кервена характерное утолщение слоя мягких тканей над шиловидным отростком лучевой кости.
Для дифференциальной диагностики теносиновита де Кервена от артрита, артроза и других заболеваний можно провести два специфичных теста.

1. По просьбе врача пациент разгибает большой палец на себя, т. е. в сторону локтя, и максимально напрягает его. Врач в это время старается, преодолев сопротивление пациента, привести палец обратно, прижав его к указательному пальцу пациента. Если мы имеем дело с болезнью де Кервена, то в момент сопротивления пациента усилию врача возникает резкая болезненность в пораженных сухожилиях.
2. Врач просит больного свести вместе кончики большого, безымянного пальцев и мизинца. При теносиновите де Кервена такая попытка обычно вызывает резкую болезненность у основания большого пальца.
Если оба теста оказались положительными, это подтверждает диагноз на 90—95%.
Лечение теносиновита де Кервена
При лечении болезни Кервена, как уже говорилось, особое значение имеет создание покоя пораженному сухожилию (особенно на первых порах) вплоть до использования шин или съемных гипсовых лангет.
По мере улучшения состояния больного жесткие ограничения по нагрузке постепенно снимаются, но все-таки желательно подумать о том, как устранить повреждающее профессиональное воздействие, приведшее к развитию заболевания. В ряде случаев, возможно, стоит поразмыслить и о переходе на другую работу, не связанную с постоянной травматизацией пораженного сухожилия.

Из лечебных процедур в острой фазе болезни применяют нестероидные противовоспалительные препараты и компрессы с димексидом на область поврежденного сухожилия.
При сильных болях или выраженной припухлости пораженной зоны в область воспаленного сухожилия вводят кортикостероидные гормоны (чаще всего — дипроспан, флостерон или целестон). Иногда одной инъекции такого гормонального препарата в сочетании с анестетиком (новокаином, лидокаином и т. д.) бывает достаточно для существенного улучшения состояния пациента. Но чаще всего делают 2—3 таких укола.
После ликвидации обострения болезни и устранения отека желательно закрепить успех с помощью физиотерапевтических процедур: можно использовать электрофорез с анальгетиками, лазер, фонофорез гидрокортизона, парафинотерапию, лечебные грязи и компрессы с бишофитом или медицинской желчью.
В крайнем случае, если болезнь совсем не поддается лечению или заболевание после лечения раз за разом возвращается, мы можем прибегнуть к оперативному вмешательству.
Операция относится к разряду простых. Ее проводят под местным наркозом, и обычно пациент в тот же день после операции уходит домой.
Выздоровление после оперативного лечения наступает у 90—95% больных. Неудачи и осложнения после такой операции случаются крайне редко — как правило, только в случае нестандартного строения канала, в котором проходит воспаленное сухожилие.
Рецидив (т. е. повторение) теносиновита де Кервена после удачно проведенной операции наблюдается только в 5% случаев; еще у 2% прооперированных пациентов может произойти нарушение чувствительности большого пальца и у 2—3% остается болезненность послеоперационного рубца.
Внимание! Все материалы размещенные на странице не являются рекламой,
а есть не что иное как мнение самого автора,
которое может не совпадать с мнением других людей и юридических лиц!
У кого чаще бывает тендинит Де Кервена?
Как правило, возникновение тендинита на запястье связано с увеличением нагрузки на кисть. Нередко за помощью обращаются спортсмены, которые начали работать с бОльшими весами. Часто с подобными жалобами приходят начинающие мамы. У них тоже значимо увеличиваются нагрузки на кисти, при подъеме ребенка за подмышки сильно напрягаются мышцы лучевой стороны предплечья, и может возникать их перегрузка. Однако не всегда удается найти четкую связь с нагрузкой, скольжение сухожилий может ухудшится в связи с системными заболеваниями (ревматоидный артрит, подагра и проч.), также увеличение частоты тендинопатий отмечается у женщин после 45 лет. Возможно, это связано с гормональной перестройкой организма.
Почему болит кисть при тендините?
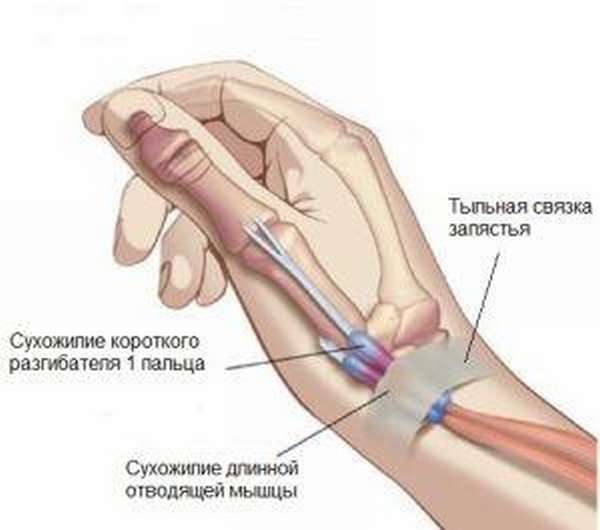
Дело в том, что мышцы, работающие на кисти в большинстве своем довольно длинные и начинаются на предплечье чуть ниже локтя. Сократительная часть мышцы (брюшко) находится на предплечье, а сухожилье (тонкий тяж, соединяющий мышцу с костью) проходят мимо запястья в специальных костно-фиброзных каналах. Для мышц-разгибателей их шесть. Наиболее чувствительным к тендиниту на запястье является первый, в нем проходят длинная мышца, отводящая первый палец и короткий разгибатель первого пальца. При избыточной нагрузке возникает хроническое воспаление и канал становится тесным для свободного проскальзывания сухожилья, что и вызывает боль.
Диагностика тендинита Де Кервена
Для выявления этого заболевания достаточно опроса и осмотра, специальные методы обследования, как правило, не требуются. Для стилоидита запястья характерна болезненность в области косточки выше основания большого пальца. Для более точной диагностики используется тест Финкельштейна, при котором надо зажать большой палец в кулак и отклонить кисть в сторону мизинца. Если боль вдоль сухожилий на тыле первого пальца усиливается, вероятность правильного диагноза очень велика.
Лечение тендинита запястья
Первое, но не самое простое – это исключить болезненные нагрузки.
Наиболее простыми местными способами лечения могут быть аппликации мазей и гелей с нестероидными противоспалительными препаратами, массаж со льдом.
Если в течение 2-3 недель боль в запястье сохраняется, есть повод подумать о визите к врачу. На приеме я обычно начинаю лечение с местной блокады в канал разгибателей с мощным противовоспалительным препаратом (смесь дипроспана и лидокаина). После инъекции может отмечаться боль в течение первого дня, вероятность других осложнений (инфекция, разрыв сухожилий) при однократном введении крайне невелика. После инъекции я накладываю кинезиотейп для расслабления мышц первого канала разгибателей.
Через 2-3 недели блокаду можно повторить. Больше двух блокад я делать не рекомендую, так как увеливается риск повреждения сухожилий, да и смысла большого в этом нет.
Также можно использовать системное назначение (таблетки, инъекции) нестероидных противовоспалительных, однако побочные эффекты от приема лекарств внутрь при весьма локальном заболевании перевышивают пользу. Некоторый эффект может оказать физиотерапевтическое лечение – фонофорез гидрокортизона и других противоспалительных средств.
Операция при тендинте Де Кервена
При отсутствии эффекта от консервативного лечения в течение нескольких месяцев следующим шагом в решении этой проблемы является операция. Целью вмешательства является рассечение первого канала разгибателей, после которого ничто уже не будет мешать беспрепятственному скольжению сухожилий. Операция проводится под местной анестезией амбулаторно, это значит, что в клинике пациент проводит часа 2 от двери до двери.
Рецидивы после правильно выполненной операции крайне редки, а шрам почти незаметен (если делать поперечный доступ).
Ориентировочная стоимость хирургического лечения данной патологии 15000 рублей





Болезнь представляет собой воспалительный процесс, охватывающий сухожилия большого пальца руки, приводящий к воспалению синовиальных оболочек между запястьем и большим пальцем. При прогрессировании заболевания сухожилия увеличиваются в объеме, травмируются и при движении большого пальца истираются о стенку сухожильного влагалища. На этом фоне мышцы не вмешаются в синовиальное влагалище, сухожилие по нему ходит неплавно, поэтому снижаются функции всей кисти.
Причина теносиновита кроется в монотонном движении кистью руки, если выполнять одно и то же движение многократно.
- молодые мамы, поднимающие малыша под подмышечные впадины, при этом отводящие большой палец в сторону и опираясь на него,
- профессиональные музыканты, играющие на пианино,
- парикмахеры, которые удерживают ножницы большим пальцем,
- лица, чья профессия связана с печатанием и т.д.
При данных манипуляциях сухожилие большого пальца испытывает большую нагрузку. Сухожилие сдавливается, развивается воспаление. Усугубить ситуацию могут ушибы, растяжения кисти руки, индивидуальные особенности костно-мышечного аппарата верхних конечностей, рваные раны сухожилий, артрит и артроз суставов.
Клиническая картина воспаления сухожилий большого пальца руки нарастает длительно. От возникновения первых симптомов до ярких признаков болезни может пройти до нескольких месяцев:
- запястье распухает, поэтому круговые движения даются с трудом,
- первый палец руки отекает,
- появляется боль при движении пальцем. Поначалу болевой синдром слабый, появляется при резком движении фаланги или ручном разгибании большого пальца,
- неприятные ощущения усиливаются при сжатии пальца в кулак. Двигательные, сгибательные, разгибательные движения невозможны или даются с усилием.
Для самостоятельной диагностики пациент проводит тест Финкельштейна – зажимает первый палец в кулак и максимально отодвигает кулак в сторону больного участка. При резкой боли теносиновит подтверждается.
На начальной стадии развития тендосиновита схожи с признаками деформирующего артроза, невралгии, артрита неспецифической формы, ревматоидной инфекции. Воспаление сухожилий лечит ортопед. Опытный проведет диагностику, установит точный диагноз и только на основе анализов назначит лечение.
Тактика терапии следующая:
- в зависимости от стадии воспалительного процесса больная фаланга фиксируется по-разному. Гипс или шину накладывают при резкой и острой боли для обездвиживания пальца так, чтобы первый палец оставался противоположным среднему и указательному пальцу, а кисть согнутой. Для фиксации данного положения, гипсуют и кончики пальцев и предплечье. Гипс – надежная иммобилизация, предотвращающая дальнейшее повреждение сухожилия. Если болевой синдром слабый, достаточно зафиксировать большой палец ортезом или повязкой так, чтобы он был полусогнутым к указательному и среднему пальцам.
- делают инъекции кортикостероидов или новокаиновые уколы в запястье по ходу канала для снижения отека. Как правило, достаточно 2-6 уколов с интервалом в несколько дней. Блокады гидрокортизона уменьшают боль сразу же после первой процедуры,
- назначают препараты против воспаления, пока кисть находится в гипсе.
Через 2-3 недели, когда снимают гипс, следует этап физиотерапии. Ультразвук с гидрокортизоном, лазерная терапия и УВТ наиболее действенные и эффективные процедуры. Стоит отметить, что сразу после снятия гипса нельзя нагружать поврежденную кисть. К нагрузкам возвращаются постепенно.

Обычно достаточно иммобилизации запястья и приема медикаментов, чтобы устранить проявления тендосиновита. В редких случаях, когда пациент обратился за медицинской помощью при сильном воспалении, осуществляется операция. В ходе хирургического вмешательства под местной анестезией рассекается сухожильный канал для уменьшения сдавливания сухожилия.
Исходя из практики, вернуться к привычному образу жизни получается спустя 3-4 недели. За этот срок воспаление пройдет, давление в окружающих тканей стабилизируется, трение прекратится, двигательная функция нормализуется.
После ослабления боли разрешается разрабатывать палец. Врач покажет несколько упражнений, которые больной должен выполнять несколько раз в день.
Запрещено нагружать кисть полностью. В течение нескольких месяцев нельзя поднимать тяжести, писать, печатать, а хватательные движения должны быть аккуратными. В целом реабилитация занимает 3-5 недель.
Болезнь де Кервена
Болезнь де Кервена (теносиновит, стенозирующий лигаментит, стенозирующий тендовагинит) — это заболевание кисти, проявляющееся резкой болью в области запястья при физической нагрузке (например, когда вы берете на руки ребенка, поднимаете кружку или чайник).
Заболевание возникает при сужении канала в области лучезапястного сустава, в котором расположены сухожилия, разгибающие и отводящие большой палец. Из-за этого повышается трение сухожилий, возникает их местное воспаление, приводящее к резкой боли. Обычно причиной развития болезни де Кервена является перегрузка кисти. Как правило, заболевание развивается постепенно, но причиняет немало неудобств в повседневной жизни.
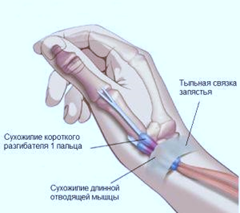
Типичные признаки теносиновита де Кервена:
Боль и припухлость по наружной поверхности лучезапястного сустава с переходом на основание большого пальца (по ходу сухожилий)
Резкое усиление боли при нагрузке на кисть
Снижение силы кисти
Диагностический тест:
Симптом Финкельштейна: если зажать большой палец в кулак и отвести кисть в сторону мизинца – возникает резкая боль вдоль сухожилий на тыле первого пальца.
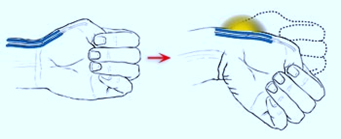
Лечение болезни де Кервена:
Начинать лечение следует с консервативных методик. Рекомендуется исключить болезненные нагрузки, использовать противовоспалительные мази, физиотерапию и фиксацию 1 пальца отрезом. Если в течение 10 дней боль сохраняется или усиливается, то рекомендовано выполнить блокаду с гормональными противовоспалительными препаратами или решить вопрос об операции.
При неэффективности 1-2 блокад показано хирургическое лечение — операция по рассечению суженного канала разгибателей 1 пальца. Это вмешательство проводится под местной анестезией. Выполнить его можно открыто (из небольшого разреза кожи) или малоинвазивно, через несколько проколов кожи иглой.
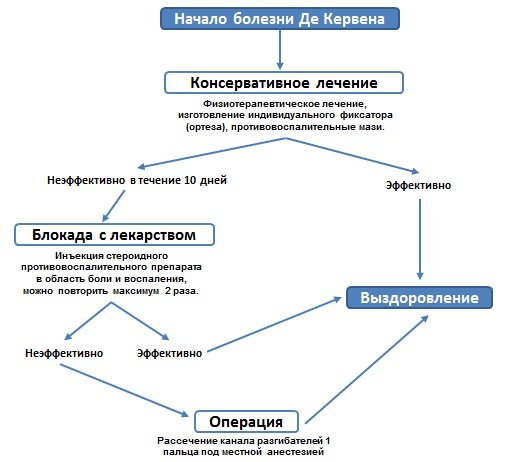
Что необходимо для лечения за один визит?
При выполнении открытой операции необходим осмотр на следующий день после операции.
Для проведения операции необходимо иметь с собой анализы: общий анализ крови и мочи (действительны 10 дней), биохимический анализ крови — глюкоза, мочевая кислота, СРБ, ревматоидный фактор (действительны 10 дней), факторы риска — анализ на гепатиты В, С, RW, ВИЧ (действительны 3 месяца).
В письме желательно указать:
- ФИО и год рождения
- Контактный телефон и город проживания
- Зону болезненности и как давно в ней появилась боль
- Боль начала развиваться постепенно, или после травмы?
- Возникают ли у Вас щелчки или защелкивания пальца или пальцев при сгибании и разгибании?
- Немеют ли у Вас пальцы кисти (просыпаетесь ли Вы от ощущения, что отлежали руку?)
- Проблемы с рукой появились после травмы?
- Оперировали ли Вас ранее? Если да, то где и когда (желательно выслать копию выписного эпикриза после операции, а на фото руки маркером обозначить послеоперационный рубец)
- Приложить фото руки (вид сверху и сбоку), желательно маркером или ручкой указать проблемные зоны на кисти
- Имеются ли у Вас хронические заболевания — ревматоидный полиартрит, подагра, сахарный диабет и т.п.
В произвольной форме опишите проблему: что Вас беспокоит и как долго, к кому обращались за помощью, какое лечение получали (был ли эффект), какие исследования проводили (нужно приложить копии медицинских документов при их наличии).
Также по телефону 8 (812) 406 88 88 можно просто записаться на консультацию, где мы поставим точный диагноз, составим план обследования и лечения, а также назначим дату операции (при необходимости).
Под этим названием понимают воспалительный процесс в сухожилиях, которые расположены на большом пальце кисти. Сам процесс возникает при сужении канала, где находятся сухожилия пальца. Сегодня мы поговорим о диагностики и лечении данной патологии.
Причины возникновения
Болезнь, вызванная воспалением сухожилий может возникнуть по следующим причинам:
- В связи с интенсивными и продолжительными тренировками. Особенно распространено у профессиональных спортсменов.
- Из-за однообразной нагрузки. Часто можно встретить у лиц, профессиональная деятельность которых, связана с такой физической нагрузкой: художников, музыкантов, слесарей, программистов и т.д.
- По причине наличия различных заболеваний, таких как: артрит, сахарный диабет или туберкулёз. На их фоне может появиться и тендинит.
- В связи с тяжелым ручным трудом или подъёмом тяжестей. Также часто встречается у рожениц, поскольку, суставы и так за время беременности слабеют из-за нехватки микроэлементов, а тут еще и появившаяся нагрузка из-за подъемов младенца. Вот и возникает тендовагинит большого пальца.
Синдром может вызывать множество факторов, но вот только определенная связь с некоторыми из них никак не доказана до сих пор.
Симптомы
О развитии Синдрома могут говорит такие симптомы, как:
- отёчность кисти,
- покраснение,
- боль у основания большого пальца,
- искривление сустава,
- прогрессирование болевых ощущений после физической нагрузки или нажатия на больное место,
- боль, отдающая в шею, плечо или локоть при поворотах и вращательных движениях,
- скованность движений сустава,
- неподвижность сочленения,
- повышенная температура тела.
Симптомы могут проявиться неожиданно или же начинаться постепенно, в зависимости от причины появления воспалительного процесса. Если их проигнорировать и не заниматься лечением воспаления связок и сухожилий, то тендинит перейдёт в хроническую форму.
Симптомы данного заболевания иногда путают с симптомами других недугов, таких как: артроз, неспецифический артрит, деформирующий артроз кисти руки, невралгия лучевого нерва и прочими. Именно поэтому, зачастую появляется необходимость в проведении дифференциальной диагностики, чтобы исключить другие болезни.
Как лечить артроз пальцев рук?
Диагностика
Диагностировать Болезнь де Кервена не так сложно. В наше время есть много методик и тестов для этого.

С самого начала, обращают внимание на способность мышц указательного и большого пальцев удерживать различные предметы. Сравнивают полученные результаты здоровой и больной руки. При наличии воспаления, сжимание кисти в кулак или же поднятие тяжестей вызывают болевые ощущения.
Лечебные процедуры
При первых же признаках Синдрома необходимо обратиться к врачу, так как самолечение в данной ситуации чревато развитием таких осложнений как: разрыв воспаленной ткани, ее атрофия или перерождение.
При обращении за специализированной помощью, врачи дают следующие рекомендации, как лечить воспаление сухожилия большого пальца руки:
В независимости от причины появления Тендовагинита, первостепенно необходимо устранить эту причину и снять воспаление. Терапия должна проводиться строго под наблюдением врача.
Для начала, производят иммобилизацию самой пораженной связки. Первый палец должен находиться напротив второго и третьего пальцев и быть в согнутом положении. Кисть должна быть слегка согнута назад. После чего руку фиксируют в таком положении наложением гипса до середины предплечья, начиная от самих кончиков пальцев. Это предотвращает дальнейшее травмирование суставов. После чего назначается само лечение.
Последующие две-три недели необходимо проходить консервативную терапию при данном заболевании. В рамках этого применяют:
- физиотерапию,
- лекарственные препараты противовоспалительного действия и новокаиновые блокады,
- местные инъекции Кортизона.
После завершения консервативного лечения наступает период реабилитации, продолжающийся от двух недель до одного месяца.
В случае, когда болезнь вызвана не попаданием инфекции и с одобрения вашего врача, можно параллельно с консервативным лечением применять рецепты народной медицины.
В этом случае доказана эффективность применения спиртовых компрессов. Их накладывают на воспаленное сухожилие.
Вариации народных притирок для втирания в область воспаления следующие:
- в спирт добавить три-четыре капли эфирного масла герани,
- масло герани использовать как самостоятельный препарат,
- три четыре капли масла герани добавить в любое растительное масло (10-12 капель).
Еще раз подчёркиваем, что лечение народными средствами ни в коем случае не заменяет консервативного лечения. Оно может применяться лишь как часть комплексного лечения, одобренного квалифицированным специалистом.
Когда консервативное лечение при данном недуге не эффективно, прибегают к хирургическому вмешательству. Оперативное лечение также назначается при двухсторонних поражениях.
Операцию проводят под местным наркозом. Суть самого процесса заключатся в том, чтобы освободить сухожилия от сдавления, путем рассечения связочного канала.
Возможные осложнения
Если на заболевание вовремя не обратить внимание и не лечить его, то рука может вообще утратить свою трудоспособность. Так что, при появлении симптомов данного синдрома необходимо незамедлительно обратиться к специалисту за консультацией и обследованием.
Осложнения возможны и при проведении оперативного лечения. Также есть небольшая вероятность, что после хирургического вмешательства возникнут такие осложнения, как: появление рубца, который может потом болеть или может быть нарушено функционирование самого пальца.
Как применять крем Здоров от боли в суставах?
Профилактика
Итак, как же избежать такого недуга, как Синдром де Кервина? Рассмотрим основные профилактические меры, которые может предпринять любой из нас:
- Необходимо избегать нагрузки на поражённые сухожилия. Но, это не значит, что рука должна находиться в статическом состоянии постоянно. Надо лишь избегать резких движений, делать всё плавно, без напряжения.
![]()
Чтобы снять отёк и боль, можно наложить холодный компресс, но не более чем на пять минут. Иначе можно вызвать обморожение.
Заключение
В нашем несовершенном организме практически все сухожилия подвержены воспалению. Часто заболевания поражают кисти рук. Синдром де Кервена достаточно неприятная болезнь, вызывающая критические осложнения, в случае, если её запустить.
Если вам уже довелось столкнуться с подобным заболеванием, то наверняка вы не захотите его появления вновь. Для этого необходимо предпринимать профилактические меры, о которых мы уже рассказали выше. Берегите себя и будьте здоровы!
Читайте также: