Боль в лучезапястном суставе при отведении большого пальца

- Почему болит большой палец на руке?
- Варианты заболеваний
- Лечение болей в большом пальце руки
- Как профилактировать недуг?

Почему болит большой палец на руке?
Анатомически большой палец состоит из двух фаланг (костных оснований), суставных и связочных аппаратов. Последние ограничивают подвижность суставов и укрепляют их капсулы. Движение первого пальца обеспечивают мышцы-сгибатели, разгибатели, а также отводящие и приводящие мышечные пучки.
Из-за повышенной нагрузки, которая ложится на этот палец, возможно возникновение множества патологий различного характера:
Варианты заболеваний
Рассмотрим каждую из возможных причин недуга.
Травматизация
Вывих – смещение суставных поверхностей – проявляется болью в момент травмы и ее усилением при попытке движения в суставе. Палец отекает, бледнеет, а в зоне поражения наоборот краснеет. Зачастую вывихи наблюдаются у спортсменов – волейболистов – и при сильном падении на руку.
Повреждения связок
Обычно при повреждении коллатеральной связки ощущается боль у основания пальца, отечность, гематома. Возможно онемение фаланг, а также нарушение хватательных движений (иногда возникают сложности с удержанием предметов).
Болезнь де Кервена
Неврологические расстройства
Вариантом неврологических расстройств является туннельный синдром. Связана патология со сдавлением срединного нерва связками и сухожилиями запястья. Заболевание относят к профессиональным, т.к. чаще всего недуг встречается у сурдопереводчиков, барабанщиков, живописцев, любителей боулинга и киберспорта.
Проявляется поражение болью в большом, указательном и среднем пальцах, покалываниями и онемением в указанных зонах. При этом усиление болезненности вызывает даже непродолжительное сгибание кисти.

Заболевания суставов
Патология околосуставных сумок
Следствием бурсита большого пальца может стать гигрома. Возникает она на уровне запястья в виде опухолевидного образования, наполненного вязкой жидкостью. При давлении на гигрому появляется болезненность, распространяющаяся на кисть. В покое возможно полное отсутствие болей. Причиной патологии являются травмы, женский пол (20-35 лет) и наследственная предрасположенность.
Ревматизм
Причиной ревматизма может быть бактериальная флора (стрептококк) и/или наследственная предрасположенность. Проявляется ревматизм обычно на крупных суставах, но также часто поражаются кисти рук. Как правило, суставные поверхности воспаляются симметрично с двух сторон, возникает выраженная болезненность, а общее состояние сопровождается лихорадкой, потливостью и апатией. Заболевание также сочетается с поражением сердца, мозговых сосудов и кожи. Последнее характеризуется образованием ревматических узелков вокруг суставов, мелкоточечными кровоизлияниями и прочим.
Подагра
Недуг является расстройством обмена мочевой кислоты. Проявления схожи с ревматизмом, однако поражение имеет характер атак (приступов, которые провоцирует частое употребление мяса) по типу одностороннего моноартрита (один сустав, одна сторона). При этом на кистях, стопах, ушах и лице могут появляться отложения мочевой кислоты – тофусы.
Контрактура Дюпюитрена
Боль в большом пальце руки в некоторых случаях может вызывать контрактура Дюпюитрена. Сутью заболевания является разрастание рубцовой ткани вокруг ладонных сухожилий. В итоге появляется плотный рубец ладони, пальцы сгибаются без возможности разогнуть – кисть утрачивает свои функции. Причиной могут быть нарушения обмена веществ, травмы, наследственная предрасположенность и сахарный диабет.
Синдром Рейно
Синдром Рейно является недугом, связанным со спазмом артерий. Провоцируют заболевание переохлаждение, травмы, стрессы, а также аутоиммунные заболевания. Проявляется синдром сначала кратковременными спазмами сосудов, затем продолжительными с отечностью, посинением пальцев, а также образованием язв и очагов некроза (отмирания тканей). Чаще поражаются 2-4-ый пальцы, в редких случаях возможен спазм сосудов большого пальца.

Лечение болей в большом пальце руки
Каждый из отмеченных недугов требует индивидуального терапевтического подхода и всегда нужно консультироваться со специалистом, ведь только он может выписывать лекарства.

Как профилактировать недуг?
Учитывая, что боль в большом пальце руки может иметь множество причин, необходима всесторонняя профилактика:
- Предотвращение травм первого пальца (переломов, трещин, вывихов).
- Контроль и ранняя диагностика повреждений связочного аппарата (особенно у характерных отраслей: лыжный спорт, скандинавская ходьба и пр.).
- Профилактика профессиональных недугов посредством зарядки для кистей (у пианистов, писателей, офисных работников).
- Своевременное обнаружение и лечение обменных заболеваний. При подагре – строгая диета с ограничением поступления пуринов – предшественников мочевой кислоты (мяса, алкоголя, шоколада и пр.).
- Модификация образа жизни: избавление от лишнего веса, введение кардио-нагрузок, ограничение тяжелого физического труда и исключение вредных привычек (курения и употребления алкоголя).
- Санация очагов хронической инфекции: тонзиллиты, гаймориты, кариозные зубы и пр.
Болит большой палец? Проконсультируйтесь с врачом с целью исключения серьезной патологии!
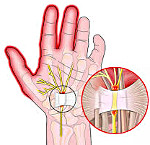
Болезнь де Кервена – это сужение канала, в котором проходят сухожилия большого пальца. Сопровождается воспалением сухожильных влагалищ. Возникает вследствие постоянной повышенной нагрузки на кисть, нередко – в связи с выполнением профессиональных обязанностей. Обычно развивается постепенно. Течение хроническое. Для заболевания характерна боль в основании I пальца и небольшой местный отек. Из-за боли у пациентов снижается или утрачивается способность выполнять ряд движений с участием как I пальца, так и всей кисти. Диагноз выставляется на основании предъявляемых жалоб и осмотра больного, дополнительные исследования не требуются. Консервативная терапия обеспечивает эффект примерно в 50% случаев. Радикальным методом лечения является операция.
МКБ-10
- Причины
- Патогенез
- Симптомы болезни де Кервена
- Диагностика
- Лечение болезни де Кервена
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Болезнь де Кервена (хронический тендосиновит, стенозирующий тендовагинит, стенозирующий лигаментит) – сужение (стеноз) канала, в котором расположены сухожилия I пальца кисти. Причина заболевания – постоянная травматизация канала при движении в нем сухожилий. Заболевание развивается постепенно и протекает хронически. Женщины страдают чаще мужчин, пожилые люди – чаще молодых. Обычно выявляется связь заболевания с характером работы или повышенной нагрузкой на кисть при выполнении бытовых обязанностей.

Причины
В современной травматологии и ортопедии доминирует мнение, что болезнь де Кервена носит преимущественно профессиональный характер. Заболевание, как правило, наблюдается у пианистов, домработниц, доярок, прачек, швей, слесарей, скорняков, каменотесов, полевых рабочих, маляров, намотчиц, утюжильщиц и т. д. Вместе с тем, эта патология может выявляться и у неработающих женщин. В последнем случае развитие болезни связано с выполнением домашних обязанностей и ношением маленьких детей на руках.
Патогенез
I палец – самый активный. Он участвует практически во всех мелких движениях кисти и играет существенную роль при выполнении целого ряда более крупных операций, например, фиксации предметов или инструментов. При постоянном выполнении движений, связанных с длительным напряжением большого пальца и отклонением кисти в сторону мизинца, и без того немалая нагрузка на канал и сухожилия еще больше увеличивается. Создаются благоприятные условия для развития стеноза и сопутствующего воспаления. По мере прогрессирования болезни из-за сужения канала сухожилия начинают все сильнее тереться о его стенки, в сухожильных влагалищах возникает воспаление (тендовагинит), и они отекают, приводя к еще большему повреждению канала при движениях и стимулируя дальнейшее развитие стеноза.
Симптомы болезни де Кервена
Заболевание развивается постепенно. Обычно больные впервые приходят на прием через несколько дней или недель после возникновения симптомов. Примерно в 7% случаев наблюдается острое начало, связанное с предшествующей травмой кисти. При сборе анамнеза заболевания выясняется, что вначале пациентов беспокоила боль только при значительном разгибании и отведении большого пальца, а также при резком отведении кисти в сторону мизинца. В последующем болевой синдром прогрессирует и возникает даже при незначительных движениях.
Пациенты жалуются на боль в нижней части предплечья и проекции лучезапястного сустава на стороне большого пальца. Боли могут возникать исключительно во время движений или быть давящими, ноющими, постоянными, не исчезающими даже в покое. При случайных неловких движениях возможно также возникновение резкой боли во сне. Более чем в половине случаев боли отдают вниз, по наружной поверхности I пальца или вверх, по предплечью, локтевому суставу и плечу.
Диагностика
Осмотр обязательно проводится в сравнении обеих кистей – это позволяет точно выявить порой не слишком сильно выраженные, но абсолютно характерные для болезни де Кервена изменения со стороны больной кисти. В области лучезапястного сустава со стороны I пальца определяется незначительный или умеренный местный отек. Анатомическая табакерка сглажена или не выявляется из-за припухлости. Кожа над пораженной областью не изменена, местного повышения температуры нет. Редкие случаи шелушения, покраснения и местной гипертермии обусловлены не самим заболеванием, а самостоятельным лечением, которое иногда проводят пациенты, прежде чем обратиться к врачу.
При пальпации выявляется болезненность в области поражения, достигающая максимума в проекции шиловидного отростка лучевой кости. Надавливание на область сухожилий I пальца безболезненно. Чуть ниже шиловидного отростка прощупывается плотное и гладкое образование округлой формы – тыльная связка, утолщенная в области канала. После исследования пораженной области больного просят положить руки ладонями вниз и отклонить кисти поочередно в сторону мизинца и большого пальца. Кисти пациента практически одинаково отклоняются в сторону I пальца. При отклонении в сторону мизинца выявляется ограничение движений на 20-30 градусов по сравнению со здоровой кистью, а движение сопровождается выраженной болезненностью.
Кроме того, на больной руке определяется ограничение отведения большого пальца. Для выявления симптома пациента просят поставить кисти на ребро ладонями друг к другу. При движениях заметно значительное ограничение отведения (разница между больной и здоровой стороной составляет от 40 до 80 градусов). Разница при разгибании I пальцев не так разительна, однако тоже видна невооруженным глазом.
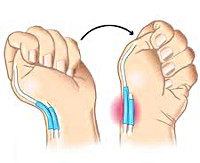
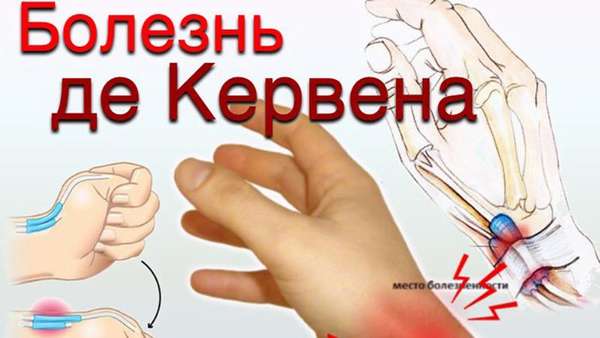
Еще одним исследованием, позволяющим подтвердить диагноз, является тест Финкельштейна. Пациент прижимает большой палец к ладони и плотно сжимает его остальными пальцами, а затем отводит кисть в сторону мизинца. Движение сопровождается резкой болью в области поражения. Также при данном заболевании выявляется нарушение способности удерживать предметы с помощью I пальца. Пациента просят одновременно взять какие-то предметы (например, ручки или спичечные коробки) I и II пальцами обеих рук. При потягивании за предмет выявляется боль и слабость при удерживании с больной стороны. Диагноз болезни де Кервена выставляется на основании клинических данных. Дополнительные исследования не требуются.
Лечение болезни де Кервена
Лечение осуществляется ортопедом или травматологом. Консервативная терапия проводится амбулаторно. Пациенту накладывают гипсовую или пластиковую шину сроком на 1-1,5 месяца, обеспечивая покой пораженной конечности, а в последующем рекомендуют носить специальный бандаж для I пальца. Кроме того, больному назначают нестероидные противовоспалительные средства (ибупрофен, напроксен и т. д.). При выраженном болевом синдроме выполняют инъекции кортикостероидных препаратов.
При неэффективности консервативной терапии показано хирургическое лечение. Операция проводится в стационарных условиях в плановом порядке. Обычно используют местную анестезию. До начала обезболивания врач отмечает самую болезненную точку, а после введения новокаина выполняет косой или поперечный разрез над областью шиловидного отростка, проходящий через эту точку. Затем он тупым крючком осторожно отводит в сторону подкожную клетчатку вместе с венами и поверхностной ветвью лучевого нерва и обнажает тыльную связку. Связка рассекается и частично иссекается.
При длительном течении болезни в области поражения могут возникать сращения сухожилия с сухожильным влагалищем и влагалища с надкостницей. При обнаружении все спайки тщательно иссекают. Рану зашивают послойно, предварительно убедившись в полностью свободном движении сухожилий. Руку укладывают на косыночную повязку. Швы снимают на 8-10 день. Трудоспособность обычно восстанавливается через 14-15 дней после операции. В послеоперационном периоде возможно онемение и ползание мурашек в области I, II и половины III пальца, обусловленное обезболиванием или сдавливанием поверхностной ветви лучевого нерва. Эти симптомы исчезают в течение 2-3 недель.
Прогноз и профилактика
Прогноз благоприятный. При консервативном лечении удовлетворительный эффект отмечается в 50% случаев. После операций обычно наблюдается хорошее восстановление. Следует учитывать, что заболевание обусловлено хроническим патологическим процессом в области кольцевидной связки. Если пациент после операции по-прежнему перегружает руку, заболевание может рецидивировать. Поэтому больным обычно рекомендуют изменить характер профессиональной деятельности и уменьшить нагрузку на руку при выполнении бытовых обязанностей.
Лучезапястный сустав имеет сложное строение. Его образуют три кости: лучевая, локтевая и запястная. Он обеспечивает высокую подвижность и гибкость кисти руки. Участие данного сустава в жизнедеятельность человека накладывает на него большую нагрузку. Поэтому заболевания лучезапястного сустава существенно сказываются на активности человека и влияют на его работоспособность и качество жизни.
В данной статье будут рассмотрены различные патологии, например, тендинит лучезапястного сустава и киста в кости, а также методы их лечения.
Причины возникновения
Причины, по которым появляются болезни лучезапястного сустава руки, могут быть разными. Это может быть травма, воспаление, дегенеративные изменения или старение суставов. Среди основных причин боли выделяют следующие:
- различные травмы: ушибы, вывихи, растяжения, переломы,
- тендовагинит, перитендинит, синовит, стилоидит,
- туннельные синдромы,
- артрит,
- остеоартроз.
Боль в руках может быть отраженной, например, при повреждениях в шейном отделе позвоночника. Болезненные ощущения возникают чаще всего у людей, занимающихся однообразным ручным трудом, профессиональных спортсменов или музыкантов.
Симптомы
Признаки травматического повреждения сустава будут зависеть от степени тяжести нарушения целостности связок, мышц или костей. При этом они будут схожи с признаками воспаления. В обоих случаях проявляются такие симптомы:
- боль в области поражения,
- отек мягких тканей,
- развитие гематомы,
- ограничение подвижности,
- деформирование,
- болезненность при пальпации.
При травме необязательно проявятся все симптомы. Возможно, некоторые из них пострадавший может не заметить из-за шокового состояния или физического перенапряжения. Травмы запястья по МКБ 10 соответствуют кодировке S60-S69. Она применяется при обозначении диагноза.
Тендинит лучезапястного сустава – это воспаление сухожилий. Обычно оно начинается с воспаления сухожильного влагалища, сухожильной сумки и может дальше распространяться на прилегающие мышечные ткани. Симптомами тендинита являются:
- боль при движениях, в состоянии покоя боль отсутствует,
- покраснение кожи и повышение температуры в области больного сустава,
- опухоль пораженной области,
- хруст в суставе.
Болезнь Де Кервена – это воспаление сухожилия большого пальца, оно является специфической формой тендовагинита. Болезнь появляется от постоянной и неспецифической физической нагрузки, например, у портных или музыкантов. Отличительными признаками патологии являются:
- боль в шиловидном отростке (сбоку, на стороне большого пальца),
- при отведении кисти появляются болевые ощущения, которые отдают в кончик пальца или локоть,
- отсутствие боли при разгибании большого пальца,
- дискомфортные ощущения при надавливании на точку, расположенную на 1 см выше от суставной щели.
Синдром запястного канала возникает при защемлении нервных волокон. Он развивается медленно, как правило, в рабочей руке, то есть у правшей – в правой, а у левшей – в левой. Для него характерна постоянная боль в области запястья и на ладони, может ощущаться онемение кожи и слабость мышц. Данное заболевание проходит достаточно легко при устранении причины раздражения.
Стилоидит лучевой кости – это дистрофический процесс, который развивается в месте крепления сухожилия к кости. Он сопровождается следующими признаками:
- болью и отеком в месте поражения,
- покраснением сустава и подъемом местной температуры,
- хрустом, чувством стянутости и отвердевания сухожилия, которое приводит к неподвижности руки.
Киста в кости развивается в результате нарушения обмена веществ. Это опухолевое заболевание, которое приводит к патологическим переломам костей. Чаще всего патологии подвержены подростки. Она не представляет серьезной угрозы для жизни, но может спровоцировать появление контрактуры сустава. По мере роста киста начинает доставлять дискомфортные ощущения, начинают страдать нервные волокна, появляется боль и уменьшается объем движений.
Артрит связан с поражением соединительной ткани. Он может иметь различные причины: инфекционные, аутоиммунные, травматические или связанные с нарушением обмена веществ. Лучезапястный сустав может быть вовлечен в патологический процесс при ревматоидном артрите, подагре, реактивном артрите, ревматизме или системной красной волчанке.
При наличии таких заболеваний будет проявляться определенный, характерный именно для них, комплекс симптомов:
- скованность суставов по утрам, поражение мелких суставов, характерная деформация при ревматоидном артрите,
- патологии сердца, ревматические узелки и мигрирующее поражение суставов при ревматизме,
- покраснение кожных покровов, заболевания почек, легких при красной системной волчанке,
- болезненность при движении,
- воспаление запястного сустава,
- тофусы и мочекаменная болезнь при подагре.
Помимо этого наблюдаются такие симптомы воспаления лучезапястного сустава, как отеки, местное повышение температуры в области сустава, краснота кожи, уменьшение подвижности. Хроническое развитие болезни вызывает деформации суставов.
Остеоартроз связан с уменьшением плотности костной ткани в суставах. Болевые ощущения в начале болезни проявляются с нагрузкой, а затем и в состоянии покоя, в суставе слышен характерный хруст, проявляется болезненность при надавливании на сустав, уменьшается подвижность, происходит деформация пораженного сустава.
Методы диагностики
Диагностика лучезапястного сустава включает ряд клинических исследований:
Лечение
Многие сталкивались с проблемой, когда болит лучезапястный сустав, и задумывались, как его при этом лечить. Лечебный процесс лучезапястного сустава объединяет ряд методов: медикаментозное лечение, физиотерапия, лечебная физкультура, массаж и оперативное лечение.
Консервативное лечение предполагает использование защитных и компенсирующих повязок на суставы. Диетическое питание способствует нормализации обмена веществ и быстрому восстановлению тканей сустава.
В качестве медикаментозной терапии используют препараты для обезболивания, уменьшения отеков, снятия воспалений, для восстановления и поддержания стойкой ремиссии.

В качестве обезболивающих и противовоспалительных лекарств применяют препараты группы нестероидных противовоспалительных средств (НПВС) («,Ибупрофен«,, «,Нимесулид»,, «,Диклофенак«,). Эти препараты действуют комплексно и могут уменьшать отеки. Также применяют венотоники («,Тренталл»,). Они способствуют улучшению кровообращения, питания и метаболизма в тканях.
В случае инфекционных поражений проводят лечение антибиотиками («,Ципрофлоксацин»,).
Витаминные комплексы используют для улучшения питания тканей, предотвращения их разрушения и стабилизации при дегенеративных процессах. Для восстановления работы нервной системы, улучшения состояния нервных волокон назначаются витамины группы В («,Мильгамма«,, «,Нейромультивит«,). При переломах – витамины с кальцием («,Кальцемин»,). При артритах и остеоартрозах применяют хондропротекторы. Они останавливают дальнейшее разрушение хрящевой ткани суставов и улучшают их состояние.
В тяжелых случаях, когда обычное лечение не приводит к положительным результатам, применяют гормональную терапию перорально или в виде блокад («,Дипроспан»,, «,Кенолог»,).
При аутоиммунных заболеваниях используют цитостатики («,Метотрексат»,).
Лечебная гимнастика и массаж оказывают комплексное воздействие в лечении травм, остеопорозов и защемлении нервов. Они позволяют восстановить подвижность суставов, особенно после иммобилизации, устранить развитие застойных явлений и улучшить метаболизм в тканях.
Для развития лучезапястного сустава рук можно делать такие упражнения:
- положите руки на стол, сводите и разводите пальцы вместе и врозь,
- прижимая кисть к столу, поднимайте большой и указательный пальцы, не отрывая остальные,
- аналогично предыдущему упражнению, поднимайте и опускайте четыре пальца,
- сгибайте и разгибайте пальцы к ладони и обратно,
- перекидывайте мячик из одной руки в другую,
- подбрасывайте мяч одной рукой,
- соединив ладони вместе, поднимайте и опускайте предплечья.
Физиотерапевтические процедуры проводятся совместно с медикаментозным лечением. Они ускоряют процесс выздоровления, улучшают кровообращение, стимулируют питание и регенерацию поврежденных тканей, уменьшают боль и снимают отеки, уменьшают воспалительные процессы, способствуют более глубокому проникновению лекарственных средств в ткани. При этом они имеют минимум противопоказаний, аллергических реакций и побочных эффектов. Они действуют местно, непосредственно на очаг поражения.
Выбор и последовательность процедур назначает врач-физиотерапевт в зависимости от характера заболевания и состояния больного. К ним относятся ультразвук, магнитотерапия, лазеротерапия, фонофорез, парафино- и грязелечение.
Народные средства лечения можно использовать по согласованию с врачом в комплексе с консервативным лечением, не исключая последнего.
Для рук полезно делать солевые ванночки или аппликации. Для этого растворите 1 столовую ложку соли в стакане теплой воды, смочите марлю и наложите на больное место. Ее можно держать до высыхания.
Для лечения тендинита лучезапястного сустава народными средствами можно применять отвар из черемухи. Для этого 3 столовые ложки залить 1 л кипятка, настоять на водяной бане и принимать 3 раза вдень.
Свежий имбирь натереть на терке, 1 чайную ложку залить кипятком и пить 2 раза в день.
Для суставов полезны растирки из животных жиров, широко применяют барсучий и медвежий жир.
Для лечебной мази смешивают детский крем с цветками календулы. Она обладает бактерицидным и противовоспалительным эффектом. Полученную смесь наносят в качестве аппликации и оставляют на ночь.
Противовоспалительное воздействие оказывает ромашковый чай или отвар из зверобоя. Его принимают три раза в день.
Для обезболивающего компресса смешивают лимон и тертый чеснок, смесь прикладывают к больному суставу и держат 30 минут.
От гематомы поможет компресс из винного уксуса и яйца. Необходимо смешать 50 г уксуса и 1 яйцо, пропитать составом марлю и приложить на сустав до высыхания.

Компресс из лукового сока применяют при ушибах. Луковицу натирают на терке, отжимают сок, пропитывают им марлевую повязку и прикладывают ее к пораженному месту.
Операции на лучезапястном суставе проводятся в случаях тяжелых травм, при разрывах связок или переломах костей, при восстановлении поверхности сустава при артрозе. Чаще всего применяют малоинвазивные методы – артроскопию, чтобы минимизировать хирургическое вмешательство.
Для закрепления костей используют винты. Такая операция называется остеосинтез.
Блокада лучезапястного сустава проводится с целью устранения сильного непроходящего болевого синдрома и для восстановления двигательной функции сустава.
Профилактика
Зная о том, какие факторы вызывают ту или иную болезнь, можно предупредить ее возникновение. Для этого важно придерживаться простых привычек в повседневной жизни.
Регулярные занятия спортом с посильной физической нагрузкой позволят долгое время оставаться в хорошей форме, сформировать сильный мышечный корсет, развитые связки и суставы, предотвратить развитие застойных явлений в суставах. Важным моментом в спорте является правильная техника выполнения упражнения, иначе можно получить обратный эффект.
Сбалансированное питание и правильные пищевые привычки обеспечат вам сохранение оптимальной массы тела, избавят от ожирения, дистрофии, нарушений в обменных процессах и работе эндокринной и гормональной систем.
Если ваша работа связана с вредными факторами производства, например, вибрацией, необходимо пользоваться специальными защитными перчатками, поглощающими ее. Также защита рук необходима во время занятий активными видами спорта.
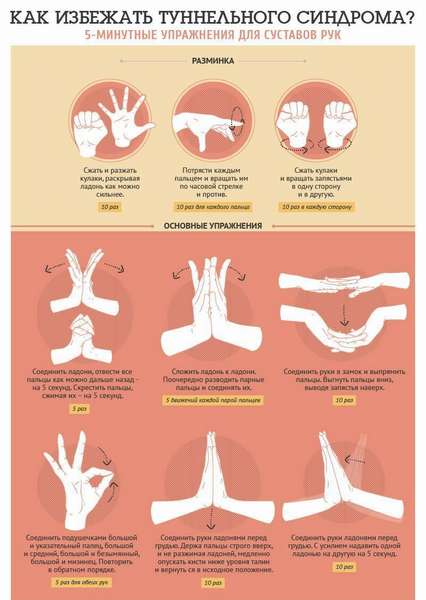
При малоподвижной работе полезно делать перерывы для физической зарядки в конце каждого часа.
Заключение
Кисти рук и лучезапястный сустав имеют очень сложную организацию. На них ложится большая функциональная нагрузка в повседневной жизни человека. Болезни, связанные с руками, многообразны – от травм до хронических дегенеративных патологий. Чтобы избежать проблем, категорически нельзя заниматься самолечением или ждать, когда боль пройдет сама. Своевременное обращение к врачу и лечение позволят сохранить здоровье суставов.
- Общая характеристика
- Причины
- Симптомы
- Диагностика
- Лечение
- Видео по теме
Патологии в области кисти руки не мешают передвижению, но сильно снижают работоспособность. Ведь руками человек выполняет множество движений, обслуживает себя. Одним из самых распространенных воспалительных заболеваний кисти является стенозирующий тендовагинит, известный еще, как синдром или теносиновит де Кервена. Болезнь поражает основание сухожилий, отвечающих за разгибание большого пальца руки. Заболевание считается профессиональным, оно возникает из-за однообразных движений большим пальцем руки, повышенных нагрузок на него. Болезнь вызывает сильные боли в основании большого пальца и нарушает движение кисти. Из-за этого больной не может выполнять профессиональные обязанности или полноценно обслуживать себя. Поэтому очень важно вовремя обратиться к врачу и начать лечение.
Общая характеристика
Патология впервые была описана в конце 19 века ученым де Кервеном, поэтому получила такое название. Встречается болезнь довольно часто, хотя в последнее время человек реже выполняет тяжелую работу руками. Ведь синдром де Кервена считается профессиональным заболеванием. Развивается оно чаще всего у женщин, что связано с особенностями их деятельности. Возникнуть воспаление канала сухожилий может от частого выжимания белья, поднимания ребенка на руки. При этом сильно отклоняется и напрягается большой палец. Развитие болезни де Кервена может происходить также из-за гормональной перестройки организма во время беременности или климакса.
Большой палец участвует почти во всех движениях кисти. С его помощью происходит поднятие предметов, фиксация инструментов. Он самый сильный, поэтому большие нагрузки на кисть чаще всего приходятся на него. Постоянные сгибательные, разгибательные движения большого пальца приводят к воспалению канала, по которому походят сухожилия, управляющие ими. Этот канал узкий, в нем находится много кровеносных сосудов и нервов. А из-за постоянных нагрузок на сухожилия они отекают. В результате сдавливаются нервы, сосуды, а сухожилия трутся при движении о стенки канала.
Причины
Существуют другие причины возникновения синдрома де Кервена. Это травмы кисти руки, растяжение связок, ревматоидный артрит. Иногда заболевание связано с гормональной перестройкой в организме женщины. Поэтому возникает оно чаще всего у женщин после 50 лет.
Симптомы
Основные симптомы теносиновита де Кервена – это боль, ограничение движений и отек. Опухает большой палец и запястье руки около него. При прощупывании в его основании можно ощутить веретенообразное плотное образование.
Самый характерный симптом патологии – это боль . Она усиливается при определенных движениях: при отведении большого пальца в сторону, наклоне кисти к мизинцу или при надавливании на его основание. Вращение кистью может привести даже к отдаче болевых ощущений в локоть или плечо. Постепенно боль становится сильнее, распространяется на предплечье и лучезапястный сустав. Она становится ноющей, не утихает даже ночью.
Движения в кисти ограничены, при этом отчетливо ощущается скрип и трение в канале сухожилия. Больному трудно наклонять ее в сторону мизинца, отводить большой палец, удерживать с его помощью разные предметы. Без лечения это может привести к инвалидности, так как человек не может обслуживать себя.

Диагностика
Чтобы определить заболевание, опытному врачу даже не нужно проводить инструментальное обследование. Заключение выносится на основании клинических симптомов и осмотра больного. Воспаленное сухожилие можно прощупать, кроме того, хорошо заметен отек, особенно, если сравнивать обе руки.
Для уточнения диагноза врач проводит несколько тестов. Сначала просит больного положить обе руки на стол ладонями вниз и отклонить их в сторону мизинца. При этом на больной руке будет наблюдаться угол отклонения на 20-30 градусов меньше, чем на здоровой. Потом кисти ставятся на стол на ребро, рядом друг с другом. Сравнивается угол отведения большого пальца. На той руке, где поражены сухожилия, этого сделать почти невозможно.
Также проводится тест Финкельштейна. Пациента просят согнуть большой палец и прижать его к ладони. Потом сжать руку в кулак и постараться отклонить его в сторону мизинца. При воспалении сухожилия при этом возникнет сильная боль.
Иногда для подтверждения диагноза назначается инструментальное обследование. Тендинопатия похожа на артроз, ревматоидный артрит, синовит или полиневрит. Для дифференциальной диагностики проводится рентгенография, УЗИ или МРТ. Даже на рентгеновском снимке можно увидеть признаки патологии – канал сухожилий сужен и обызвествлен. А МРТ позволяет более точно оценить состояние мягких тканей – видно, что основание сухожилия большого пальца утолщается.
Лечение
Чтобы вылечить этот недуг, нужно обратиться к врачу как можно раньше. Только в течение первых двух месяцев после начала воспаления можно устранить его без последствий. По мере развития воспалительного процесса сухожилие еще больше повреждается, образуется его сращение с надкостницей или со стенками канала. При этом консервативные методы лечения становятся уже неэффективны.
Лечение болезни де Кервена проводится у ортопеда или же у травматолога. На начальных стадиях патологии применяется консервативная терапия. Прежде всего, необходимо ограничить нагрузки на больную кисть и устранить причины, которые привели к воспалению. Пациенту рекомендуют прекратить работу руками, часто для этого приходится менять профессию. Это обязательное условие, так как никакие процедуры или лекарства не помогут, если будет продолжаться травматизация сухожилия.
Примерно на 1-1,5 месяца на запястье и большой палец накладывается пластиковая шина или гипсовая лонгета. При этом палец нужно привести к ладони, он и вся кисть должны быть согнуты. Лучше всего наложить шину от кончиков пальцев до середины предплечья, чтобы кисть полностью была зафиксирована. Обычные мягкие бандажи или эластичный бинт для этих целей не подходит. Самостоятельное применение этих средств может привести к серьезным осложнениям.
После исчезновения болей и снятия шины рекомендуется некоторое время носить специальный бандаж и не перегружать кисть. Если вернуться к прежней деятельности, возможно появление рецидива заболевания.
Кроме этого, применяются другие способы лечения болезни де Кервена:
- Использование обезболивающих и противовоспалительных препаратов позволяет ускорить выздоровление. Если есть противопоказания к приему НПВП внутрь, их применяют в виде мазей. Используются препараты на основе Диклофенака, Ибупрофена, Кетопрофена или Нимесулида.
- При сильных болях показаны уколы в область под основанием большого пальца. Иногда назначают инъекции Новокаина, но чаще всего – стероидных гормонов. Вводят Кеналог, Гидрокортизон или Дипроспан. Они надолго снимают боль, поэтому уколы делаются не каждый день.
- Физиотерапевтические лечебные процедуры помогают снять воспаление, ускоряют регенерацию тканей, восстанавливают подвижность большого пальца. Чаще всего применяются парафиновые аппликации, озокерит, лазерная терапия, фонофорез или ультразвук с Гидрокортизоном. В последнее время эффективной считается ударно-волновая терапия.
- Хорошо помогает массаж с согревающими или противовоспалительными мазями. Если процедура выполняется профессионалом, боли исчезают, а канал, в котором проходят сухожилия, расширяется.
- В качестве вспомогательного лечения для снятия болей можно использовать народные способы.
- Рекомендуется также соблюдать диету. Нужно отказаться от продуктов, которые могут усилить воспаление, и пить больше воды.
К тем процедурам и лекарствам, которые назначены врачом, можно добавить домашнее лечение. Терапия народными средствами поможет быстрее избавиться от болей, снять воспаление и остановить подвижность кисти. Но полностью вылечить патологию только с помощью этих методов невозможно, поэтому применять их нужно совместно с традиционным лечением. Самостоятельно можно приготовить эффективные мази, компрессы, делать ванночки.
Чаще всего применяются такие рецепты:
- хорошо снимают боль аппликации из аптечной глины;
- смазывать больное место можно самодельной мазью календулы на основе цветков и детского крема;
- другую мазь можно сделать из полыни и свиного жира;
- немного подогреть медицинскую желчь и делать с ней компрессы;
- примочки из отвара пастушьей сумки или травы арники тоже эффективны;
- внутрь для стимуляции защитных сил и процессов регенерации можно принимать отвар полыни.
Лечение синдрома де Кервена с помощью операции проводится примерно в половине случаев заболевания. Его назначают, если болезнь длится дольше 6 недель или если боли настолько сильные, что не дают пациенту покоя. Самое простое хирургическое вмешательство – это очищение канала от гноя при наличии инфекции. После этого обязательно применяются антибактериальные препараты.
Более сложная операция делается для иссечения сухожилия и удаления спаек. Она проводится под местной анестезией, перед которой врач выясняет, где находится самое болезненное место. Именно там и делается разрез, через который рассекается стенка канала, удаляются поврежденные ткани, иссекаются спайки. После проверки движения сухожилия рану зашивают послойно.
Швы после операции снимают на 10 день. Иногда пациент может ощущать онемение трех первых пальцев. Обычно это проходит через 2-3 недели. Тогда же полностью восстанавливается трудоспособность кисти. Но для этого необходимо правильно пройти реабилитационный период, выполняя все рекомендации врача. Кроме того, после этого необходимо сменить род деятельности. Ведь если продолжать напрягать руку, может возникнуть рецидив заболевания.
Если начать лечиться от болезни де Кервена вовремя, она проходит без последствий. Иначе возможна потеря подвижности кисти и функций большого пальца. Человек не сможет выполнять самые обычные действия и обслуживать себя. Поэтому так важно не заниматься самолечением, а вовремя обратиться к врачу.
Читайте также:


