Болезнь кошачьей царапины артрит
Несмотря на то что первое клиническое описание болезни кошачьей царапины (БКЦ) было дано R. Debre и соавт. более 50 лет назад, до сих пор вопрос об этиологии этого заболевания остается предметом дискуссий и специальных исследований.
Несмотря на то что первое клиническое описание болезни кошачьей царапины (БКЦ) было дано R. Debre и соавт. более 50 лет назад, до сих пор вопрос об этиологии этого заболевания остается предметом дискуссий и специальных исследований. Поскольку выделить возбудитель от больных не удавалось в течение длительного времени, первоначально предполагалась вирусная или хламидийная этиология заболевания. Первые убедительные сведения об идентификации возбудителя БКЦ были получены только в 1983 г., когда исследователи, используя метод окраски по Warthin-Starry (метод серебрения), обнаружили в ткани пораженных лимфатических узлов у 29 из 34 больных БКЦ мелкие полиморфные грамотрицательные бациллы, которые удалось культивировать лишь в 1988 г. Именно этот микроорганизм первоначально был признан возбудителем БКЦ и получил название Alipia felis.
Тем не менее многочисленные последующие исследования не подтвердили четкой взаимосвязи развития БКЦ с A. felis: в большинстве случаев у больных в пораженных тканях не только не обнаруживался указанный возбудитель, но и в сыворотке крови не выявлялись антитела к нему. Более того, из ткани пораженных лимфоузлов был изолирован еще один возбудитель — Bartonella henselae. Методом ПЦР с применением специфических праймеров к Bartonella spp. и A. felis у больных, у которых кожный тест на БКЦ оказался положительным, было установлено, что в 96% случаев у них обнаруживалась ДНК Bartonella, тогда как ДНК A. felis не выявлялась ни в одном случае (A. Bergmans et al., 1995). Сходные данные, подтверждающие ключевую роль B. henselae в развитии БКЦ, были получены и другими исследователями при использовании непрямой реакции флюоресцирующих антител.
В то же время первоначальный факт обнаружения A. felis в пораженных лимфатических узлах игнорироваться не должен. На сегодняшний день некоторые исследователи допускают, что A. felis способен вызывать заболевание, которое по своей клинической картине может напоминать БКЦ.
Болезнь кошачьей царапины (лимфоретикулез доброкачественный) относится к группе бартонеллезов и характеризуется как нетяжелое самокупирующееся заболевание с развитием одностороннего лимфаденита, регионарного по отношению к месту инокуляции возбудителя, и только в редких случаях возможна диссеминация возбудителя с поражением центральной нервной системы и висцеральных органов.
B. henselae характеризуется как небольшая плеоморфная, грамотрицательная бацилла, весьма требовательная к условиям культивирования (растет только на средах с 5% кровяного агара при температуре от 35 до 37°С, с 5—10% углекислого газа и 40-процентной влажностью). Кроме этого, колонии первичной культуры растут медленно и становятся видимыми только после 9—15 дней роста. При последующем пассаже рост колоний ускоряется. Идентификация выделенного возбудителя проводится с использованием специфических антисывороток, определением профиля жирных кислот клеточной стенки или молекулярно-генетическим методом. С помощью этого метода было идентифицировано два генотипа B. henselae, хотя до сих пор четкой зависимости между генотипами возбудителя и особенностями клинического течения вызываемых ими заболеваний не установлено.
B. henselae на сегодняшний день рассматривается как основной возбудитель БКЦ, однако у 5—15% больных с диагнозом, установленным на основании клинико-эпидемиологических данных, даже с помощью существующих современных методов лабораторной диагностики этиологическое значение B. henselae в развитии заболевания не подтверждается.
Один из необъяснимых парадоксов, связанных с B. henselae: в последние годы установлено, что данный возбудитель ответственен за развитие не только БКЦ, но и некоторых других заболеваний.
БКЦ имеет широкое географическое распространение и встречается практически повсеместно. Основным естественным резервуаром B. henselae являются кошки, инфицированность которых в значительной степени определяет распространенность БКЦ (K. M. Zangwill et al., 1993). По данным некоторых исследователей, у более чем 50% домашних и диких кошек обнаруживается бактериемия, обусловленная B. henselae. В ходе исследования, проведенного в США, установлено, что наиболее высокий процент инфицированности кошек и, соответственно, заболеваемости БКЦ среди людей регистрируется в южных штатах. Большинство исследователей подчеркивают особую роль котят в передаче возбудителя, указывая, что у взрослых кошек редко выявляется бактериемия B. henselae за счет наличия у них специфических антител, свидетельствующих о длительности их инфицирования. Особенностью течения бартонеллеза у кошек является его продолжительность (месяцы, годы) и бессимптомность (даже в случае подтверждаемой бактериемии).
В циркуляции B. henselae среди кошек исключительную роль играют блохи (Ctenocephalides felis). Экспериментальным путем было установлено, что при отсутствии блох инфицирования здоровых кошек не происходит.
B. henselae обнаруживается в кишечнике блох и их испражнениях в течение 9 дней после инфицирования, что свидетельствует о его репликации и персистенции в организме блох. Кроме этого, экспериментально была установлена возможность инфицирования кошек путем внутрикожной инокуляции инфицированных испражнений блох, в то же время оральное введение кошкам инфицированных блох и их испражнений к сероконверсии не приводило. Роль блох в передаче возбудителя от кошек к человеку в настоящее время категорически не отрицается. В последние годы исследователями в США и Италии (Y. O. Sanogo et al., 2003) молекулярно-генетическими методами было продемонстрировано, что ДНК B. henselae может обнаруживаться в иксодовых клещах, хотя их роль в качестве вектора передачи возбудителя БКЦ по-прежнему не изучена.
Эпидемиологические исследования показывают, что в сыворотке крови около 20% владельцев кошек и 3–4% общей популяции людей обнаруживаются антитела к B. henselae. Семейные случаи заболевания БКЦ не столь типичны и регистрируются менее чем у 5% пациентов. Хотя БКЦ может развиваться в любом возрасте, чаще заболевают молодые люди (до 18 лет).
Передача возбудителя БКЦ реализуется главным образом контактным путем через царапины, укусы или слюну инфицированных кошек. Подъем заболеваемости, как правило, отмечается с конца лета, что объясняется особенностями жизненного цикла у кошек и блох.
Поскольку возбудитель БКЦ был идентифицирован относительно недавно, многие аспекты, касающиеся патогенеза заболевания, до сих пор недостаточно изучены. Характер развивающегося инфекционного процесса, обусловленного действием B. henselae, в значительной степени зависит от иммунного статуса человека: в тех случаях, когда заболевание развивается у иммунокомпетентных пациентов, диссеминация возбудителя отсутствует, и процесс преимущественно ограничивается локальными или регионарными поражениями. В частности, БКЦ в большинстве случаев проявляется развитием регионарной лимфаденопатии. Поражение висцеральных органов описано только в отдельных случаях (Dunn et al., 1997), а бактериемия у иммунокомпетентных пациентов регистрируется исключительно редко (Slater et al., 1990). Напротив, у иммунокомпрометированных пациентов для инфекции B. henselae типично развитие бактериемии и других системных поражений, включая бациллярный ангиоматоз и бациллярный пелиозный гепатит, а у лиц с врожденными и приобретенными аномалиями клапанов сердца — эндокардит (Raoult et al., 1996).
Гистологические изменения в пораженных лимфатических узлах характеризуются пролиферацией гистиоцитов и B-лимфоцитов, приводящей к образованию гранулем с последующей нейтрофильной инфильтрацией и развитием центрального или звездчатого некроза.
Хотя B. henselae и считается одним из наиболее вероятных возбудителей БКЦ, тем не менее, согласно современным наблюдениям, данный возбудитель ответственен за развитие ряда других патологических состояний человека (табл. 1). При этом иммунный статус больных рассматривается как ключевой фактор, определяющий характер формирующегося заболевания, хотя известны случаи, когда даже у лиц с ВИЧ-инфекцией в стадии СПИДа БКЦ протекала в типичной форме.
Инкубационный период у больных с БКЦ может варьировать в достаточно широких пределах — от 3 до 20 дней и более, составляя в среднем 1–2 нед. Хотя общепринятой клинической классификации БКЦ нет, чаще всего выделяют типичную и атипичные формы заболевания (табл. 2), что определяется по доминирующему в клинической картине болезни синдромокомплексу.
В типичных случаях БКЦ проявляется развитием первичного аффекта и регионарного (к месту входных ворот инфекции) лимфаденита. Локализация первичного аффекта определяется местом первичной инокуляции возбудителя, а именно местом нанесения кошкой царапин и укусов. По истечении нескольких дней (от 3 до 10), когда нанесенные кошкой повреждения кожи уже заживают, в месте входных ворот формируется папула, которая, как правило, трансформируется в везикулу и далее в пустулу, а после вскрытия — в язвочку, покрытую корочкой. В некоторых случаях пустула может подсыхать без образования язвочки. В диаметре размер формирующейся папулы, как правило, составляет от 1–2 до 5 мм. Частота выявления первичного аффекта у больных БКЦ, по данным различных исследователей, может колебаться от 25 до 94%. Кожные проявления сохраняются в течение 1—3 нед и спонтанно разрешаются.
Регионарный лимфаденит является одним из наиболее постоянных и характерных клинических признаков БКЦ (табл. 3) и сохраняется в течение длительного времени: от 7 до 60 дней, а в отдельных случаях до 1 года и даже 3 лет. В большинстве случаев лимфаденит разрешается в течение 1—4 мес. Нередко он оказывается практически единственным проявлением БКЦ. В большинстве случаев (85%) у больных выявляются одиночные лимфатические узлы, реже множественные, в границах одной анатомической области. Несмотря на то что у больных регистрируется увеличение лимфатических узлов, осуществляющих дренаж места первичной инокуляции возбудителя, развитие лимфангоита не характерно для БКЦ. У 1/3 пациентов могут определяться увеличенные лимфатические узлы разных анатомических областей, хотя генерализованная лимфаденопатия встречается достаточно редко. Размером увеличенные лимфатические узлы чаще бывают от 1 до 5 см, в некоторых случаях до 8—10 см. При пальпации лимфатические узлы умеренно болезненные. Хотя они и не спаяны с окружающими тканями, нередко определяется гиперемия кожных покровов над ними. В 10—50% случаев у больных БКЦ развивается нагноение пораженных лимфатических узлов с образованием густого желто-зеленого гноя. В отдельных случаях при посеве гноя на питательные среды удается получить рост стафилококков и другой флоры, хотя роль условно-патогенной флоры (суперинфекция) в нагноении пораженных лимфатических узлов пока не установлена.
Общее состояние больных в большинстве случаев остается удовлетворительным. Только в трети случаев у больных отмечается повышение температуры тела свыше 38,3°С, которое сохраняется около недели и лишь иногда может затягиваться до месяца и более. Среди других клинических проявлений БКЦ могут отмечаться: слабость и недомогание (30%), головная боль (14%), тошнота и рвота (15%), спленомегалия (11%). В случае длительного течения заболевания у больных может наблюдаться потеря веса. Нередко заболевание приобретает волнообразное течение.
Поражение нервной системы (неврологический вариант) у больных БКЦ выявляется редко (
2% случаев), хотя диапазон клинических проявлений весьма разнообразен: у больных могут выявляться радикулиты, полиневриты, миелит, энцефалопатия, энцефалит, менингит и церебральная атаксия. Характерным признаком поражения нервной системы при БКЦ является то, что они развиваются спустя 1—6 нед (чаще 2–3 нед) от момента появления лимфаденопатии. Для развития энцефалита и менингита типично внезапно возникающее ухудшение состояния больного, сопровождающееся лихорадкой, головной болью, спутанностью сознания и дезориентацией. В некоторых случаях состояние может прогрессивно ухудшаться, вплоть до развития комы. В ликворе у таких больных определяется мононуклеарный плеоцитоз. Только в отдельных случаях у больных после перенесенного энцефалита могут отмечаться резидуальные явления.
Некоторые авторы (P. M. Delahoussaye, B. M. Osborne, 1990), указывая на возможность поражения печени и селезенки при БКЦ, выделяют висцеральный вариант заболевания, для которого характерны длительная волнообразная лихорадка, увеличение размеров печени и селезенки, повышение в сыворотке крови уровней аминотрансфераз, с определением при УЗИ и компьютерной томографии множественных, диффузных, гипоэхогенных дефектов. Довольно часто у таких больных отмечается генерализованная лимфаденопатия.
Кроме этого, в более редких случаях у больных БКЦ могут выявляться абсцесс селезенки, плеврит, эндокардит, пневмония, узловатая эритема, тромбоцитопеническая пурпура, остеомиелит (B. Dzelalija et al., 2001, C. V. Hulzebos et al., 1999).
В типичных случаях первичная диагностика БКЦ не представляет больших сложностей, поскольку основывается на характерных клинико-эпидемиологических данных (табл. 4).
Определенные сложности имеются при лабораторной верификации диагноза, что связано с отсутствием соответствующей лабораторной базы. В зарубежной практике длительное время в качестве основного диагностического критерия БКЦ использовался кожный тест, в котором в качестве аллергена применялся термоинактивированный пунктат, полученный из лимфоузлов больных с установленным (в соответствии с принятыми критериями) диагнозом БКЦ. По данным многих авторов, результативность такого теста достигала 95—98%, однако из-за риска передачи гемоконтактных инфекций использование данного теста ограничено, а кожного теста с использованием очищенных антигенов B. henselae пока не описано.
Микробиологические исследования в широкой практике не применяются ввиду длительности (от 2 до 6 нед) и сложности проведения анализа.
Достаточно информативным способом установления диагноза является биопсия папул и/или пораженных лимфатических узлов с последующим гистологическим исследованием (окрашивание срезов гематоксилин-эозином и серебром — метод Warthin-Starry), позволяющим выявить характерные гистологические признаки поражения и скопление мелких плеоморфных бактерий.
В последние годы большое внимание уделяется разработке специфических иммунологических (ИФА) и молекулярно-генетических (идентификация гена 16S рибосомальной РНК B. henselae) методов обнаружения возбудителя БКЦ в биопсийном материале больного, хотя пока для широкой практики они по-прежнему недоступны.
Дифференциальный диагноз необходимо проводить с заболеваниями, сопровождающимися развитием лимфаденопатии (табл. 5).
Несмотря на то что в редких случаях отмечаются варианты тяжелого течения БКЦ, у иммунокомпетентных лиц прогноз заболевания благоприятный. Повторных случаев и летальных исходов не описано.
Многочисленные клинические наблюдения показывают, что в большинстве случаев БКЦ протекает как самокупирующаяся инфекция, и применение антибактериальной терапии не оказывает существенного влияния на ее течение. Традиционные рекомендации по применению эритромицина (эритромицин-тева, зинерит) и доксициклина (юнидокс солютаб, медомицин, вибрамицин, тетрадокс) основаны на эффективности этих препаратов у больных с ВИЧ-инфекцией при развитии бациллярного ангиоматоза, вызываемого Bartonella quintana, тогда как у больных БКЦ терапевтическая эффективность указанных препаратов не подтверждена ни в одном исследовании. Весьма противоречивыми остаются данные по соответствию чувствительности in vitro возбудителя БКЦ к антибактериальным препаратам и их клинической эффективности. Единственным антибактериальным препаратом, клиническая эффективность которого была установлена в ходе рандомизированного плацебо-контролируемого исследования, является азитромицин (сумамед, хемомицин, азивок, сумазид), назначаемый в течение 5—10 дней. В неконтролируемых исследованиях (A. M. Margileth, 1992) из 18 антимикробных препаратов клиническая эффективность была установлена только при применении рифампицина (бенемицин, р-цин), ципрофлоксацина (ципросан, цифран, ципрова), гентамицина (гентамицин К, гентамицина сульфат) и триметопримсульфаметоксазола (бактрим, септрин). Антибактериальные препараты при БКЦ следует применять у иммунокомпрометированных лиц и при тяжелом течении заболевания, сопровождающегося поражением нервной системы и висцеральных органов.
В случае выявления флуктуации в пораженном лимфатическом узле требуется его пункция и аспирация гноя, что ускоряет последующий процесс склерозирования и рубцевания ткани лимфатического узла и влияет в конечном итоге на выздоровление пациента.
По вопросам литературы обращайтесь в редакцию.
В. А. Малов, доктор медицинских наук, профессор
А. Н. Горобченко, кандидат медицинских наук, доцент
ММА им. И. М. Сеченова, Москва
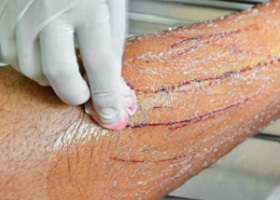
Общие сведения
Фелиноз – инфекционное заболевание, которое более известно под названием – лихорадка от кошачьих царапин. Подхватить её очень легко при контакте с представителем семейства кошачьих, носителем протобактерий рода Бартонелла (Bartonella henselae), если животное вас поцарапает или покусает. Возбудители схожи с риккетсиями, имеют один жгутик, способны к внутриклеточному паразитированию, размножение – простым поперечным делением.
Главным проявлением зооноза является местное воспаление лимфатических узлов, а также жар, озноб и общая интоксикация.
Патогенез
Заражение фелинозом происходит во время облизывания, укусов животных или через поврежденные покровы, например, кошачьи царапины или ранее имеющиеся травмы – микротрещины, порезы и пр. В 50% случаев на месте повреждения образуются узловатые высыпания – папулы, которые в дальнейшем нагнивают. По лимфогенному пути инфекция диссеминирует в лимфатические узлы, вызывая регионарный лимфоретикулез, сопровождающийся образованием воспалительного инфильтрата и гиперплазией ретикулоцитов. В результате формируются гранулемы из эпителиоидных клеток, похожие на бруцеллезные и звездчатые абсцессы, которые в процессе подвергаются некротизации и могут трансформироваться в свищи.
Острый воспалительный процесс может регрессировать и привести к склерозированию лимфоузлов. Если преодолен лимфатический барьер, то по гематогенному пути бартонеллы могут разноситься и проникать в различные органы, и формировать в их паренхиме аналогичные гранулемы.
Интоксикация организма происходит в связи с выделением бактериями токсинов и накоплением продуктов распада тканей, которые помимо этого могут еще и вызывать аллергические реакции.
Классификация
По клинической картине и течению болезнь кошачьих царапин бывает:
- Типичной формы – первичный аффект с лимфаденитом.
- Атипичной формы, к примеру, глазной (при попадании зараженной слюны животного на конъюнктиву) или сопровождающейся поражением ЦНС, печени и других органов.
- У больных СПИДом – в связи с тропностью к клеткам сосудистого эндотелия Bartonella henselae может вызвать гиперпластические процессы с образованием гемангиом, напоминающих саркому Капоши.
Причины
Кошки, как природные резервуары лимфоретикулеза, сами остаются здоровыми, возбудитель инвазируется в нормальную микрофлору слюны животного, в циркуляции между котами принимают участие блохи Ctenocephalides felis.
Известны случаи, когда синдром кошачьей царапины развивался и при контакте с обезьянами, собаками, морскими свинками и другими грызунами. Инфекция Bartonella henselae может содержаться в слюне, на когтях и лапах, а также в моче.
Болеют преимущественно дети и подростки, которые чаще дразнят и играют с животными, а также особы с иммунодефицитами.
Для заболевания характерна сезонность – вспышки чаще происходят в осенне-зимний период, возбудители распространены повсеместно. Случаев заражения от человека к человеку не известно.
Симптомы болезни кошачьих царапин
Первые симптомы фелиноза могут появиться спустя 3-10, а то и 45 дней после заражения. На первом этапе, на месте раны образуются красноватые папулы (первичный бартонеллез). В период разгара бертонеллеза папулезные высыпания начинают превращаться в везикулы и начинают загнивать, образуются язвы, а затем – гиперпигментированные корочки, отторжение которых происходит без рубцевания.
В результате проникновения бартонелл по путям лимфотока на следующем этапе наблюдается регионарная лимфаденопатия — увеличиваются чаще всего один или несколько лимфатических узлов, обычно это подмышечные, подшейные, реже – паховые, подчелюстные. Они достигают значительных размеров, становятся плотными, малоподвижными и при ощупывании вызывают несильные болезненные ощущения.
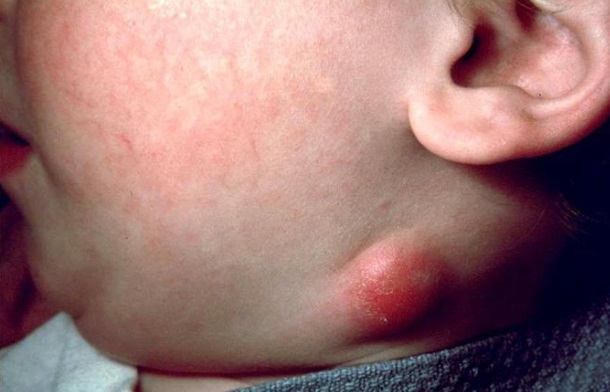
На этапе выздоровления наблюдается исчезновение признаков интоксикации, постепенное рассасывание, склерозирование либо нагноение лимфоузлов, которое может привести к последующему их вскрытию. Заживление длительное – может занять более 3 мес. Перенесенное заболевание в результате дает стойкий иммунитет, но встречались и случаи рецидивов.
Симптомы общей интоксикации болезни кошачьих царапин, включают лихорадку на протяжении 1-3 недель, а также:
- недомогание;
- головные боли;
- миалгии;
- ухудшение аппетита;
- аллергическую кожную сыпь;
- увеличение печени и селезенки.
Атипичными признаками фелиноза является:
- односторонний конъюнктивит, сопровождающийся образованием язв и папул;
- ангина;
- атипичная пневмония;
- поражение миокарда;
- абдоминальные боли;
- односторонний нейроретинит, выражающийся в виде отёка головки зрительного нерва, ангиоматозных изменений, образования узелков и звездчатых пятен на сетчатке;
- гранулематозные изменения печени и печеночная пурпура.
Анализы и диагностика
Бартонеллы – грамотрицательные полиморфные бактерии, способные расти на различных питательных средах, поэтому их культивируют в культуре крови с лизис-центрифугированием и обнаруживают с помощью окрашивания серебром или по Warthin-Starry.
В ходе лабораторных исследований в анализах крови обнаруживается:
Кроме того, изучают данные анамнеза: историю контактов с животными, симптомы, наличие папул в местах ворот инфекции, воспаленных лимфоузлов.
Диагностирование и лечение фелиноза усложняется при отсутствии ворот инфекции, менее чем у 10% людей заболевание проявляется только системными реакциями.
Показательными считаются гистологические исследования биоптата, кожно-аллергические пробы, иммуноферментный анализ с применением антисыворотки и ПЦР.
Лечение болезни кошачьих царапин
Лечение проявления болезни кошачьих царапин проводят с применением антибиотиков широкого спектра действия. Курс обычно длиться не менее 10-14 дней. Помимо этого, больным может быть назначена:
- симптоматическая терапия;
- антигистаминные препараты;
- кортикостероиды;
- НПВС, например, Индометацин или Вольтарен;
- витамины.

Болезнь кошачьих царапин имеет несколько синонимичных названий, среди которых самое известное – фелиноз.
Как бы мы не любили домашних питомцев, но чаще всего именно кошки несут нам это инфекционное заболевание – по этой причине и укоренилось название. Хотя переносчиком инфекции могут быть и собаки, и обезьяны и пр. Важно понимать, что кошки и остальные питомцы никаким образом не реагируют на присутствие у себя возбудителя фелиноза. У них не развивается никакая патология. Но вот носителями возбудителя они являются.
Ошибочно думать, что кошачьи царапины и укусы не опасны для человека.
Что это такое?
Простыми словами, болезнь кошачьей царапины – это острое или хронические инфекционное заболевание, развивающееся после царапин или укуса инфицированной кошкой. В медицине данная патология имеет еще несколько названий: фелиноз, доброкачественный лимфоретикулез, гранулема Молларе.
Впервые фелиноз описали независимо друг от друга 2 ученых – Р. Дебре и П. Молларе – в середине XX века. Сначала считалось, что болезнь имеет вирусную природу, но в 1963 г. учеными из России – В.И Червонской, А.Ю. Беклешовым и И.И. Терских – был выделен возбудитель, которым оказалась бактерия группы риккетсий — Rochalimaea henselae.
Причины болезни кошачьих царапин
Болезнь кошачьих царапин в подавляющем большинстве случаев (более 96%) вызывается грамотрицательной палочкой бартонеллой Хенселя (Bartonella henselae). В отдельных случаях отмечена этиологическая роль Alipia felis, Bartonella clarridgeiae, Bartonella quintana. Кошки являются лишь бессимптомными переносчиками возбудителей и редко имеют признаки заболевания в стертой форме.
Носительство бартонелл чаще выявляется у котят и молодых особей до 2-х лет. Между кошками возбудители распространяются с блохами. Реже резервуарами инфекции выступают грызуны, собаки, птицы. Механизм заражения человека болезнью кошачьих царапин связан с проникновением возбудителя через поврежденную кожу или слизистые оболочки (обычно при укусах и царапинах) вместе со слюной инфицированной кошки. Болезнь кошачьих царапин имеет сезонную зависимость и чаще возникает осенью и зимой. После перенесенной инфекции обычно развивается стойкий иммунитет.
В месте внедрения бартонелл развивается воспалительная реакция в виде первичного аффекта, откуда лимфогенным путем возбудители попадают в регионарные лимфоузлы, где интенсивно размножаются, выделяя токсины и вызывая лимфаденит. Морфологические изменения в лимфоидной ткани представлены ретикулоклеточной гиперплазией с трансформацией в гранулемы, а затем — микроабсцессы. При атипичном течении болезни кошачьих царапин возможна гематогенная диссеминация инфекции с вовлечением печени, селезенки, сердца, легких, ЦНС, глаз, костной ткани и др.
Тяжелая, а в некоторых случаях даже атипичная форма фелиноза развивается у людей, контактировавших с бартонеллой в таких случаях:
- присутствует врожденный дефект клеточного звена иммунитета;
- на фоне недавнего перенесения операции или тяжелой болезни;
- в случаях, когда человек нуждается в приеме глюкокортикоидов (для лечения псориаза, аутоиммунного гепатита, аутоиммунных заболеваний по типу ревматоидного артрита);
- после лечения при помощи препаратов-цитостатиков (азатиоприн, циклоспорин, циклофосфамид);
- у ВИЧ-инфицированных людей;
- у больных сахарным диабетом;
- у лиц, которые злоупотребляют алкоголем.
В случае наличия ВИЧ-инфекции фелиноз может иметь длительное и тяжелое течение, а в некоторых случаях проявляется настолько нетипично, что даже врачи не могут заподозрить такой диагноз.
Симптомы и фото
Со временем воспаление рассасывается, а на месте гранулем образуются склерозирующиеся очаги. При недостаточной активности иммунитета возбудитель может проникнуть в кровь и разнестись по организму, при этом могут поражаться различные внутренние органы (печень, сердце, сосудистая система и другие) с развитием в них подобных гранулем.
Инкубационный период (период с момента заражения до возникновения симптомов болезни) при фелинозе в среднем 1-2 недели, однако может укорачиваться до 3х дней и удлиняться до 4х-6ти недель. Болезнь может протекать в типичной и атипичной формах.
Типичная форма инфекции имеет определенную цикличность – наличие трех периодов:
- начального периода;
- периода разгара болезни;
- периода реконвалесценции (выздоровления).
Через некоторое время (2-3 дня) наступает период разгара: на месте папул появляются нагноившиеся элементы, которые вскрываются и появлением впоследствии корочек. Корочки подсыхают и отпадают, после чего не остается ни дефектов, ни пигментации кожи. Данный процесс может длится от 1 до 3х недель.
Через 10-14 дней после появления папул появляются воспалительные изменения лимфоузлов вблизи к очагу местного поражения (регионарный лимфаденит): вовлекаются в процесс либо один, либо группа лимфоузлов, которые увеличиваются в размерах (до 5 см, реже до 10 см в диаметре), становятся болезненными, уплотняются. Чаще воспаляются лимфоузлы паховой области, подмышечных впадин, бедренных областей и другие. Ткани вокруг пораженного лимфоузла остаются неизмененными. Поражение лимфоузлов могут быть продолжительными – от 1 недели до 2х месяцев. Иногда это единственный симптом фелиноза. Регионарный лимфаденит сопровождается повышением температуры разной выраженности, симптомами интоксикации (слабость, головные боли, недомогание, потливость). Продолжительность лихорадки до 2х недель. При типичном течении в разгар болезни может увеличиться печень и селезенка.
Большинство случаев фелиноза заканчивается самопроизвольным выздоровлением: температура нормализуется, воспалительный процесс в лимфатических узлах постепенно проходит, они склерозируются.

Атипичные формы
В отдельных случаях недуг протекает особо тяжело, что и называют атипичной формой. Если Бартонелла попала не через кожу (например, слизистую глаза), то заболевание протекает по-иному и может развиться:
- Конъюнктивит Парито – когда один из глаз краснеет и отекает. Появляются трудности с открыванием века. Болевых ощущений человек не испытывает, но при осмотре конъюнктивы специалист заметит на ней язвочки. Вместе с этим увеличиваются переднеушныелимфоузлы, которые могут загноиться и через время сами вскрыться. Человек становится вялым, может подняться температура и появиться бессонница.
- Нейроретинит — — когда один из глаз начинает хуже видеть. Общее состояние при этом не меняется.
Если у человека ослабленная иммунная защита, то микроб весьма активно размножается и может поразить нервную систему и попасть во внутренние органы. В группе риска находятся ВИЧ-инфицированные, больные сахарным диабетом и люди, злоупотребляющие спиртными напитками.
- При поражении нервной системы возможны онемения кончиков пальцев. В худшей ситуации нарушается двигательная функции какой-то конечности или сразу нескольких, появляется дрожь и сбой в координации. В отдельных случаях возможны судороги, нарушения сознания и паралич лицевого нерва.
- При попадании микроба во внутренние органы возможны разные проблемы в виде: миокардита, абсцесса селезенки, артрита, плеврита, атипичной пневмонии и остеомиелита.
Осложнения
Когда бартонелла, вызывающая фелиноз, разносится с кровью в различные внутренние органы, могут возникать:
- плеврит;
- миокардит;
- абсцесс селезенки;
- остеомиелит;
- артрит;
- атипичная пневмония.
Также бактерия может вызывать значительные осложнения со стороны крови, заключающиеся в уменьшении различных клеток крови:
- тромбоцитов (трмбицитопеническая пурпура);
- эритроцитов (гемолитическая анемия);
- эозинофильных лейкоцитов (эозинофилия);
- лейкоцитов (лейкокластический васкулит).
Диагностика
В большинстве случаев диагноз данного заболевания не представляет сложности. Прежде всего, следует обратить внимание на наличие контакта с кошкой, отмечаемое в 95% всех клинических случаев. Самым характерным признаком является регионарный лимфаденит. При этом остальные лимфатические узлы не воспалены и не увеличены.
Подтвердить диагноз врачу помогают лабораторные исследования: гистологические исследования биоптата, взятого из имеющихся папул и измененных лимфатических узлов. Также проводятся печеночные пробы, в которых выявляются характерные изменения, связанные с повышенными данными практически всех показателей. Информативными могут стать такие анализы, как ПЦР (полимеразная цепная реакция), РИФ (реакция иммунофлюоресценции) или ИФА (иммуноферментный анализ). Один из наиболее прогрессивных методов диагностики — кожные пробы на болезнь кошачьих царапин или фелиноз.
Требуется дифференциальная диагностика с лимфомой, гистоплазмозом, туляремией, лимфогранулематозом, соркоидозом, мононуклеозом инфекционной этиологии, токсоплазмозом, цитомегаловирусом и некоторыми другими заболеваниями.
Если заболевание имеет атипичную форму, то пациенту могут понадобиться консультации узких специалистов: дерматовенеролога, офтальмолога, невролога, кардиолога, пульмонолога и других. Болезнь кошачьих царапин, диагностика которой не представляет сложности, требует комплексного подхода к выбору методов лечения.

Чем лечить болезнь кошачьих царапин?
Если у пациента диагностирована болезнь кошачьих царапин — лечение в домашних условиях включает комплексную симптоматическую терапию. Если заболевание имеет типичную форму клинического течения, то такое состояние чаще всего проходит самостоятельно.
В некоторых случаях врачом может быть принято решение о применении медикаментозной терапии, включающей в себя применение антибиотиков, нестероидных противовоспалительных препаратов и лекарственных противоаллергических средств.
Медикаментозное лечение при болезни кошачьих царапин:
- Антигистаминные препараты (кларитин, зиртек, цетрин, эриус и прочие).
- Нестерроидные противовоспалительные средста для купирования воспалительной реакции (ибупрофен, индометацин, диклофенак и их современные аналоги).
- Этиотропная терапия включает в себя назначение антибактериальных препаратов: азитромицин, доксициклин и его производные, эритромицин и его производные, также установлена эффективность при фелинозе ципрофлоксацина, рифампицина, бактрима, гентамицина. Считается, что такую терапию следует назначать только при тяжелых формах инфекции с развитием нетипичных форм, а также при возникновении фелиноза у иммуноскомпроментированных лиц (ВИЧ-инфекция, хронические заболевания, реципиенты трансплантантов органов и тканей и другие).
В тех случаях, когда возникает нагноение лимфатических узлов, они могут быть вскрыты хирургическим способом или удалены вовсе.
Профилактика
При получении царапин и укусов следует дать немного стечь крови (возможно зараженной), затем промыть ранку проточной водой с хозяйственным мылом и обработать перекисью водорода или хлоргексидином. При необходимости наложить марлевую повязку. Чуть что – сразу к врачу!
Уберечься от БКЦ – это свести к минимуму риск быть искусанным или поцарапанным кошкой:
- играть с питомцем до момента выпускания им когтей. С котятами общаться в одежде, закрывающей руки и ноги.
- не лезть к кошке, когда та находится в возбужденном состоянии. Не дразнить ее, не трогать во время еды и т.д.
- не гладить и не брать на руки незнакомых (особенно бездомных!) кошек.
- и, как обычно, мыть руки после общения с кошкой.
Прогноз
В основном большинстве случаев болезнь заканчивается полным исчезновением всех симптомов. При своевременном лечении можно вылечить даже тяжелые формы патологии. Сомнителен прогноз при поражении нервной системы, так как Бартонелла способна вызвать в мозге необратимые изменения.
Читайте также:


