Болезнь костей недостатки витамина
Вымывание кальция из костей, или остеопороз, в России встречается у 34% женщин и 27% мужчин старше 50 лет [1] . В 2000-е годы в стране каждую минуту происходило семь переломов позвонков, каждые пять минут — проксимального отдела бедренной кости [2] . Переломы связаны с хрупкостью костной ткани из-за недостатка в ней кальция. У женщин минеральная плотность ткани с возрастом снижается значительно быстрее, чем у мужчин. Почему так происходит и можно ли что-то предпринять?







Основа основ организма: несколько слов о костной системе
Костная ткань имеет сложную структуру. В ее основе — волокна коллагена, особого белка, который есть почти во всех органах нашего тела. Ему наши кости обязаны упругостью. Коллагеновая основа минерализуется гидроксиапатитом кальция, который придает костям прочность. Кальций — самый распространенный минерал нашего организма, составляет около 2% массы тела человека. При этом 99% всего кальция содержится в костях и зубах, остальное — в сыворотке крови и внутри клеток. Суточная потребность взрослого человека в кальции — 1 грамм, это количество организм может получить, например, из молочных продуктов.
Обмен кальция регулирует витамин D — кальциферол. Он активирует работу гена, обеспечивающего синтез организмом особого белка, который отвечает за всасывание кальция в кишечнике. Этот белок транспортирует кальций в те участки костной матрицы, которые подвергаются ремоделированию. Витамин D может синтезироваться в коже под действием солнечных лучей. Но врачи полагают, что современный образ жизни не позволяет человеку получать достаточно солнца. Поэтому витамин D должен поступать с пищей и, возможно, в виде фармакологических препаратов. Согласно последним клиническим рекомендациям по профилактике недостаточности витамина D, взрослым младше 50 лет его нужно потреблять в количестве 600–800 МЕ (международных единиц, или единиц действия — ЕД), старше 50 лет —800–1000 МЕ. Основные источники витамина D — жирная рыба, яйца, сливочное масло.
Кроме витамина D, для нормального обмена кальция необходим витамин К, о которым говорят гораздо меньше. Именно он нужен для синтеза белка остеокальцина, который связывает воедино гидроксиапатиты и коллаген в костной ткани. Эксперты Американской медицинской ассоциации полагают, что взрослый мужчина должен получать около 120 мг витамина К ежесуточно, женщина — около 90 мг. Основные источники витамина К — шпинат, капуста, петрушка, отруби.
Костная ткань в человеческом организме проходит три стадии развития: примерно до 30 лет — нарастание костной массы, потом — относительно короткий период ее стабилизации, после чего начинается физиологическое уменьшение минерализации костной ткани. Плотность костей падает уже в 35 лет у женщин, в 45 — у мужчин [4] . Поначалу этот процесс идет достаточно медленно — по 0,3–0,5% в год. Но у женщин после наступления менопаузы потеря костной массы ускоряется до 2–3% в год и продолжается в таком темпе до 70 лет. Это вызвано тем, что эстрогены в норме поддерживают баланс между остеобластами и остеокластами и по мере снижения количества женских половых гормонов возрастает активность клеток, разрушающих костную ткань. Кроме того, эстрогены влияют и на обмен витамина D в организме: у 70% женщин в постменопаузе отмечается его дефицит [5] .
Эстрогены также связаны с синтезом коллагена: по мере того, как их количество уменьшается, обновление коллагеновых волокон замедляется. Свидетельство тому — морщины и дряблость кожи, которых невозможно избежать с возрастом. Аналогичный процесс происходит и в костной ткани, что не может не влиять на ее плотность, ведь, как уже упоминалось, волокна коллагена — основа костной структуры.
В итоге уже в 50 лет у среднестатистической женщины риск перелома костей в три раза выше, чем у мужчины того же возраста [6] . Именно низкотравматические переломы, происшедшие при минимальном физическом воздействии, — главный симптом остеопороза, вымывания кальция из костной ткани. Наиболее типичными считаются переломы в области верхней части (проксимального отдела) бедра, лучевых костей, тел позвонков, а также ребер и ключиц [7] .
Опасней при остеопорозе переломы шейки бедра. Если нет возможности сделать пересадку тазобедренного сустава в клинике, такой перелом обрекает человека на полную неподвижность. В пожилом возрасте ограничение подвижности часто приводит к застойным пневмониям и венозным тромбозам. В итоге летальность после подобного перелома в течение первого года составляет примерно от 12% до 40% [8] .
Конечно, укреплять костную ткань можно и нужно. Для предупреждения остеопороза, прежде всего, придется избавиться от вредных привычек. При регулярном употреблении алкоголя костная масса снижается в два раза быстрее нормы. Минеральная плотность костной ткани у курящих женщин в полтора–два раза ниже, чем у некурящих [9] .
Кроме того, крайне важна физическая активность. Но выбрать подходящий вид спорта нужно с умом. Не рекомендуются бег и прыжки. Хороши упражнения на растяжку и тренировку равновесия — помогают снизить частоту падений. Но особенно полезны для профилактики остеопороза упражнения с тяжестями. Это могут быть как традиционные тренажеры, гантели или гири, так и тренировки с собственным весом, популярный в последнее время pole dance или просто ходьба вверх по лестнице (особенно если есть лифт, который отвезет вниз, поскольку спуск сильнее нагружает колени). Дело в том, что мышцы крепятся к костям, и по мере увеличения силы мышц организм вынужден увеличивать минерализацию костной ткани, чтобы крепление было прочным.
К сожалению, не всегда получается сформировать полноценный рацион, особенно в зрелом возрасте, когда появляются ограничения в питании из-за хронических патологий. В таком случае на помощь приходят препараты, содержащие кальций и витамин D.
Но, учитывая, что на фоне сниженного количества эстрогенов в организме женщины нарушается усвоение витамина D и активируются процессы резорбции костей, только кальция и витамина может быть недостаточно. Необходимы и растительные или синтетические аналоги женских половых гормонов. Растительные вещества с эстрогеноподобным действием называются фитоэстрогенами. Из них лучше всего изучены изофлавоны сои (генистеин).
Генистеин действует аналогично природным эстрогенам женского организма. Он активирует синтез коллагена, способствуя укреплению костной ткани. Кроме того, он улучшает усвоение кальция и витамина D. Исследования показали, что при приеме генистеина в дополнение к кальцию и витамину D, плотность костной ткани становится на 15–20% выше, чем при употреблении витамина и минерала без фитоэстрогенов [10] .
Вымывание кальция из костей — проблема, которой особенно подвержены женщины старше 40–50 лет. Это связано, прежде всего, со снижением количества женских половых гормонов — эстрогенов, из-за чего в организме нарушается обмен кальция и витамина D, необходимых для укрепления костей. Замедлить этот процесс помогут правильное питание, дозированные физические нагрузки, а также прием препаратов, содержащих кальций, витамин D и фитоэстрогены — растительные аналоги женских половых гормонов.

Боль в костях – тревожный сигнал, который может быть вызван разными причинами. Независимо от того, в какой части тела она локализуется, важно вовремя пройти диагностику. Кости могут болеть из-за недостатка питательных веществ, а могут страдать по вине тяжелой патологии.
О чем говорит боль в костях?
Боль в костях часто является результатом травм, либо нехватки ценных веществ в меню. Но самая частая причина подобных жалоб – заболевания костной системы.
Не редки случаи, когда кости начинают ломить из-за нехватки витамина Д . Если учесть, что он вырабатывается под действием солнечных лучей, а светило радует россиян не часто, то удивляться таким жалобам не приходиться. Как отзвук современного увлечения диетами – боль в костях у молодых женщин, которые недоедают. Если рацион нормализуется, то болевые ощущения обычно проходят. Впрочем, в холодное время года такой меры недостаточно, а потому стоит включить в рацион биокомплексы с солнечным витамином.
Впрочем, все случаи, описанные выше характерны больше для молодых людей. Боль в костях и суставах после 50 – явный признак заболеваний. В основном беспокоят нашу костную систему четыре антигероя: остеохондроз , артроз , остеопороз , онкология.
Остеохондроз можно смело назвать главным спутником офисной братии. Сидячий образ жизни в комплексе с пренебрежением физкультурой и нерациональным питанием – вот способ заполучить проблемы со спиной.
Артроз сегодня встречается не реже. Хрящевая ткань постепенно изнашивается, и кости конечности начинают тереться друг о друга, причиняя боль. По мнению ряда исследователей, подобная патология вызвана нарушением обменных процессов в костях и связана с остеопорозом. А потому стоит пройти и диагностику остеопороза – денситометрию .
Что касается названной патологии, то она развивается на фоне снижения выработки половых гормонов. Если вы считаете остеопороз старческим заболеванием, то заблуждаетесь. Ослабление костной ткани начинается уже после 45 лет, а потому профилактику остеопороза нужно начинать, как можно раньше. Правда, боль в костях у таких больных отмечается редко. О болезни в основном узнают после перелома .
Подобный симптом может быть и признаком онкологического заболевания костной ткани. Именно в этом случае боль в скелете ощущается наиболее явственно. А потому при таком симптоме затягивать с визитом к врачу – подвергать жизнь угрозе.
Что предпринять, когда болят кости?
Все названные заболевания не терпят легкомысленного отношения, а потому следует обратиться за помощью. Патологии опорно-двигательного аппарата лечит целый ряд специалистов: травматолог, невролог, ревматолог, ортопед, вертебролог. Лучше сначала посетить терапевта, чтобы он выбрал конкретного специалиста, который остановит боль в костях.
При артрозе и остеохондрозе, как правило, назначаются хондропротекторы , содержащие глюкозамин и хондроитин. Но мало кто знает, что эти вещества организм не может использовать – их некуда направить. Дело в том, что в хрящевой ткани мало клеток, способных размножаться, то есть принять строительный материал. Если на стройку гонят кирпичи, но строители не вышли, толку не будет.
Оказывается, для восстановления хондроцитового слоя травники применяют одуванчик. Польза растения подтверждена фармакологами. Корни желтого цветка содержат горькие вещества – гликозиды тараксацин и тараксацерин. Они улучшают выработку белков в печени , стимулирующих размножение хрящевых клеток (хондроцитов). За счет гликозидов удается подстегнуть их рост, тогда и хондроитин идет на пользу. Без сомнения препарат на основе корней одуванчика станет вашим верным помощником.
Про физкультуру также забывать не стоит, крепкие мышцы – важнейшее условие жизни без боли. Мышечный корсет не только удерживает всю структуру скелета в единстве. Мышцы помогают довести кровь до косточек и напитать их всем необходимым.
Если у вас обнаружен остеопороз, то растительными добавками не обойтись. В этом случае нужно обратиться к остеопротекторам нового поколения. Их отличительная особенность – они не заполняют организм кальцием , который застревает в сосудах, а заставляют расти костные клетки за счет нормализации гормонального фона. И тогда минерал идет в остеопоротические полости. Так можно избежать переломов, а боль в костях останется в прошлом.
Могут ли болеть кости, что способствует появлению боли? Эти и другие вопросы будут рассмотрены в статье.
Кости примерно на восемьдесят процентов состоят из компактного вещества, которое образует их плотный наружный слой. Остальное пространство заполнено губчатым веществом, создающим внутренний слой. Процессы костного обмена происходят быстрее в губчатом веществе, поэтому кости, которые в основном состоят из этого вещества, считаются наиболее хрупкими. На протяжении всей жизни индивида в костной ткани происходят процессы разрушения и образования. У взрослого человека ткань обновляется ежегодно на десять процентов. К сожалению, с возрастом скорость разрушения начинает превалировать над восстановлением и, соответственно, риск развития патологий увеличивается.
Классификация заболеваний
Любая болезнь костей принадлежит к определенной нозологической группе заболеваний:
- Дистрофические – связаны с недостаточным питанием, например, рахит.
- Воспалительные – остеомиелит. Причиной его появления является инфекция костных тканей и суставов.
- Диспластические – возникают при нарушении костных форм, в результате которых меняется строение скелета.
- Травматические – трещины, переломы. Несмотря на то что кости обладают повышенной прочностью, они могут не выдержать давления и дать трещину или сломаться.
Болезни, провоцирующие болевые ощущения
Почему болят кости? Существуют патологии, которые вызывают боль в костях различного характера. Рассмотрим некоторые из них.
-
Артроз – боль ощущается в глубине сустава и усиливается при любых нагрузках, в том числе и незначительных. Заболевание затрагивает не только кость или сустав, но и мышцы, синовиальную оболочку, связки.
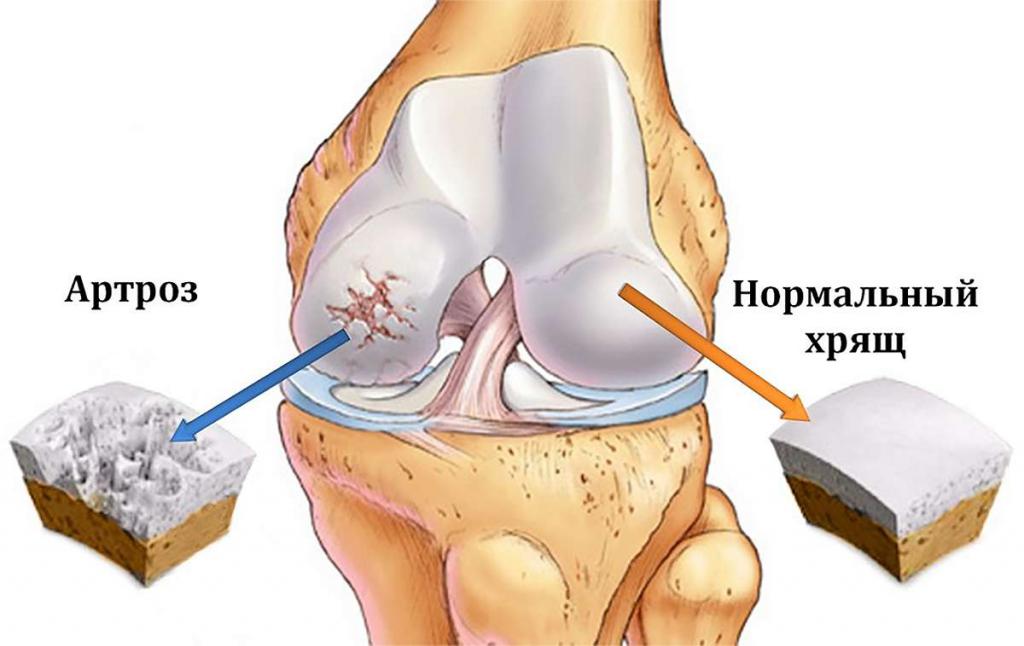
Патологии костей
В основном у взрослых диагностируют болезни костей, связанные с недостатком в организме витамина D – остеомаляция и остеопороз. Причины низкой концентрации этого витамина следующие:
- неблагоприятные экологические условия для проживания и недостаток ультрафиолетовых лучей;
- плохое усвоение организмом витамина D вследствие сбоя в работе кишечника или почек.
Следующими распространенными заболеваниями признаны:
- Искривление позвоночника, которое проявляется сколиозом, кифозом.
- Остеохондроз – дистрофия в костных и хрящевых тканях.
Причины
Почему болят кости при беременности? В этот период организм женщины претерпевает изменения, в результате которых существенно увеличивается нагрузка на скелет и нижние конечности. Такие явления провоцируют болевые ощущения в костях. Если характер боли не связан с развитием патологического процесса, то после родоразрешения боль проходит.

Среди основных причин боли в костях отмечают следующие:
- избыточная масса тела;
- погрешности в питании;
- травмы различного характера;
- воспалительные процессы в мышцах;
- частые переохлаждения;
- наследственные факторы;
- недостаточная физическая активность;
- простудные и инфекционные недуги;
- регулярные стрессы;
- недостаток витаминов;
- длительные перегрузки физического плана;
- сердечные патологии инфекционной природы.
Обследование
Могут ли болеть кости без выраженных симптомов? Многие поражения кости протекают без особых признаков, поэтому при их распознавании большое значение имеет тщательно собранный анамнез, интенсивность болевых ощущений, локализация патологического процесса, возраст индивида, а также его общее состояние. При изучении анамнеза устанавливается:
- Давность заболевания.
- Была ли травма, так как зачастую именно она является провокатором аномального процесса. При поражении кости моментально нарушаются ее функции и появляется припухлость. При патологическом процессе эти симптомы выявляются через некоторый период.
- Ранее перенесенные заболевания – туберкулез, сифилис, остеомиелит и другие. Владея такой информацией, легче установить природу болезни костей.
- Наследственность – она имеет значение при диагностировании некоторых видов дисплазий.
- Характер и природа боли. Боль является одним из самых ранних симптомов поражения кости. По характеру и локализации она может быть различной. Например, внезапная, острая боль, возникшая без каких-либо видимых причин, свидетельствует о возможном патологическом переломе. А длительные болевые ощущения распирающего характера характерны для опухолевого процесса. Кроме того, боли в основном отраженные, т. е. они возникают не в том месте, где расположен очаг патологии. Например, боль сконцентрирована в коленном суставе при повреждении тазобедренного сустава.

Доктор осматривает пациента в стоячем и лежачем положении, сопоставляя симметричные участки тела. С помощью пальпации врач легко может выявить аномальные состояния, если кость расположена близко к поверхности – стопа, кость большеберцовая. При осмотре также выявляют распространенность костного поражения, его форму, уплотнение и припухлость мягких тканей. Исследуя всю нижнюю конечность, более подробно определяют состояние суставов. Кроме того, используются аппаратные методы исследования – МРТ, КТ, УЗИ, рентгенография.
Остеопороз и причины его возникновения
Остеопороз – так называется болезнь скелета, при которой нарушается строение и снижается прочность костной ткани. Кости становятся хрупкими и истончаются в результате довольно часто возникают переломы. Начинается заболевание незаметно, и на начальных стадиях симптомы отсутствуют, а процессы разрушения кости уже происходят.
Женское население наиболее подвержено этому недугу и чаще всего в период менопаузы, которая признана главной причиной развития этой болезни. Яичники не синтезируют эстрадиол после прекращения менструального цикла, поэтому возникают проблемы с удержанием кальция в костной ткани. У мужчин в возрасте старше 65 лет уменьшается концентрация тестостерона, который так же, как и эстрадиол, препятствует вымыванию кальция из костей. Кроме этого, известно и много других факторов, влияющих на развитие остеопороза.
Причины хрупкости костей, которые возможно скорректировать самостоятельно:
- недостаточное употребление молочной продукции, фруктов и овощей;
- табакокурение;
- употребление большого количества спиртосодержащих и кофейных напитков;
- дефицит витамина D;
- гиподинамия.
Факторы, на которые не повлиять, т. е. неустранимые:
- хрупкое телосложение;
- монголоидная или европеоидная раса;
- ранняя менопауза;
- аменорея;
- отсутствие родов;
- возраст;
- наследственный фактор.
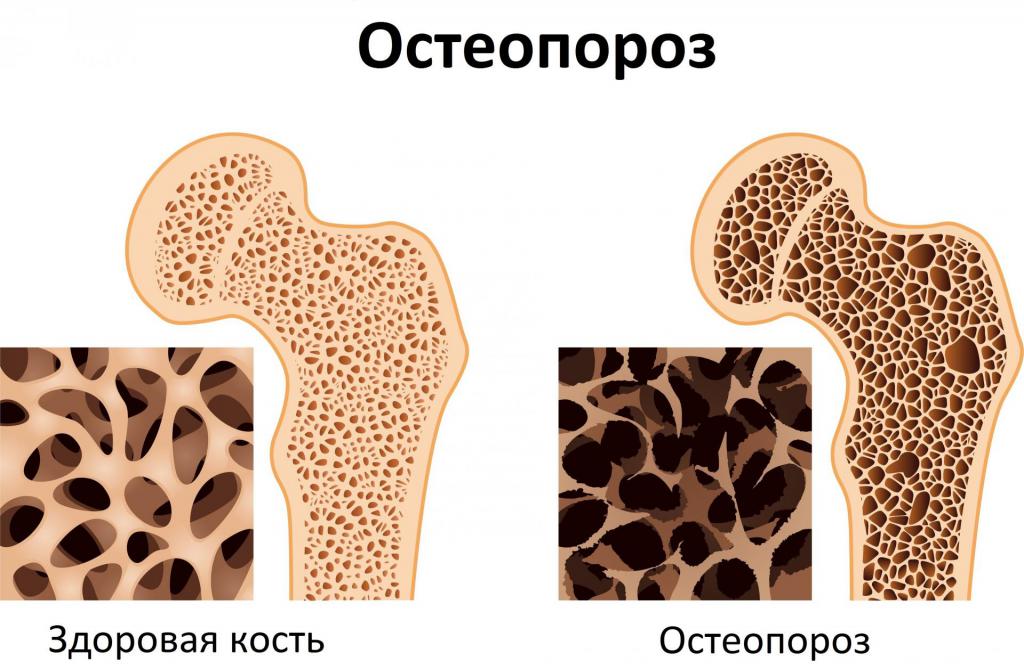
Патологические состояния, которые увеличивают риск развития остеопороза:
- Злокачественные опухоли – лейкозы, миеломная болезнь, лимфомы.
- Желудочно-кишечные – хирургические операции на желудке, целиакия, цирроз печени.
- Эндокринные – болезнь Иценко-Кушинга, тиреотоксикоз, сахарный диабет, надпочечниковая недостаточность.
- Метаболические – амилоидоз, анемия гемолитическая, болезни почек в хронической стадии, гемофилия, гемохроматоз, введение питательных веществ в организм индивида, минуя ЖКТ.
Медикаменты, способствующие развитию остеопороза:
Болевые ощущения в стопе при ходьбе
Зачастую на приеме у доктора индивиды жалуются, что у них при ходьбе болят кости стопы. Существует несколько причин, объясняющих такое явление:
- травмы;
- плоскостопие;
- пяточная шпора;
- фасциит подошвенный;
- болезнь Келлера;
- остеопороз;
- вальгусная деформация сустава.
При появлении дискомфорта и боли кости на стопе следует обратиться в учреждение здравоохранения для диагностики и подбора терапии. В запущенных случаях высок риск снижения качества жизни и нанесения вреда здоровью.
Болят кости на ногах ниже колена: причины и лечение
Известны следующие причины боли:
- нарушение водно-солевого баланса;
- радикулит, артроз, артрит;
- беременность;
- растяжение связок;
- повреждение мышц нижней конечности;
- травма, сильный ушиб.
Кроме того, кость ниже колена может беспокоить из-за:
- избыточного веса;
- кисты;
- ущемления нервов.
Таким образом, если болит кость от колена до ступни, то это указывает на повреждение или серьезную патологию.
Лечение осуществляется как в амбулаторных, так и в стационарных условиях. Кроме лекарственных средств, пациентам рекомендуют лечебную физкультуру, физиопроцедуры, принятие ванн, изменение рациона и снижение веса. Выбор тактики лечения зависит от тяжести повреждения. При интенсивной боли первоначально ее купируют, а далее снимают воспалительный процесс. При серьезных травмах показано хирургическое вмешательство.
Важно помнить, что своевременное выявление причины образования болевого синдрома в кости ниже колена и адекватное лечение позволят справиться с этой проблемой довольно быстро и эффективно.
Боль при переломах
Почему болит нога после перелома? При переломе индивид испытывает острейшую боль уже в момент повреждения. Такое явление связано с поражением:
- нервных стволов;
- мягких околокостных тканей;
- костей.
В результате разрушения ткани высвобождаются вещества, провоцирующие воспалительный процесс. Поэтому происходит сбой в локальном кровотоке, усиливается отечность, увеличивается чувствительность тканей в несколько раз. Человек начинает ощущать боль не только во время движения, но и при любом прикосновении к поврежденной конечности. Кость после перелома болит по причине повреждения вместе с ней и рецепторов, расположенных в наружных костных оболочках и отвечающих за формирование, передачу нервных импульсов.
При патологических переломах, спровоцированных онкологией, разрушаются нервные окончания, поэтому пациент практически не испытывает боли.
Различные методы терапии
Способы лечения костей:
- Фармакотерапия – прием медикаментов разных фармакологических групп.
- Грязелечение – для улучшения кровообращения.
- Занятия физкультурой – плавание, ходьба, упражнения на растяжку.
- Физиотерапия – способствует активизации процессов обмена в хрящевых и костных тканях.
- Диетическое питание – подразумевает употребление продуктов, обогащенных кальцием и желатином, ограничение приема соли и сахара, а также полный отказ от спиртосодержащих напитков.
- Массаж – укрепляет мышцы, повышает тонус.
- Иглоукалывание – положительный эффект достигается путем воздействия на определенные точки.
- Хирургическое вмешательство – это крайняя мера, применяется в случае отсутствия результата от других способов лечения.
Использование таких медицинских изделий, как корсет, наколенники, ортез облегчают состояние пациента и снижают болевой порог. Выбор метода лечения определяется доктором для каждого индивида с учетом противопоказаний.
Средства для укрепления костей
Витамины для укрепления костей и суставов: водорастворимые – B, C; жирорастворимые – A, D, E, K. Краткая характеристика витаминов:
- A или ретинол – обладает антиоксидантными свойствами, принимает участие в фосфорно-кальциевом обмене, увеличивает прочность ткани кости. Применяется для профилактики остеопороза. Предотвращает деформацию сустава.
- K – способствует восстановлению тканей хряща при повреждениях. Участвует в росте костных клеток.
- B – витамины этой группы восстанавливают эластичность суставных поверхностей, укрепляют коллагеновые волокна.
- D – увеличивает прочность скелета, принимает участие в обмене фосфора и кальция, регулирует поступление фосфора, способствует более хорошему усвоению кальция.
- C, или аскорбиновая кислота, является главным элементом соединительной ткани. Улучшает кровоток в суставе, препятствует разрушению костей, синтезирует коллаген.
- E, или токоферол, уменьшает воспаление, усиливает регенерацию.
Могут ли болеть кости, если в организме недостаток витаминов и минералов? Ответ на этот вопрос утвердительный. Для укрепления суставов и костей используют комплексные пищевые добавки и препараты, содержащие, помимо витаминов, минеральные и иные вещества:
Выпускается лекарство в виде таблеток, покрытых специальной пленочной оболочкой. Доктора рекомендуют этот препарат при следующих состояниях:
- При необходимости дополнительного поступления в организм индивида витамина D, кальция и минералов.
- В качестве комплексного лечения и профилактики: остеопороза, дефицита марганца, меди, магния, цинка, кальция, бора, витамина D.
- Соли кальция. Этот микроэлемент принимает активное участие в формировании ткани кости, увеличивает ее плотность, снижает резорбцию, способствует укреплению суставов и кости, а также предупреждает возникновение патологий опорно-двигательного аппарата. Соли кальция в виде цитрата обеспечивают усвоение кальция организмом индивида независимо от состояния ЖКТ, не вызывают риска возникновения камней в почках, так как не увеличивают наличие кальция и оксалатов в урине, снижают риск развития железодефицитной анемии, способствуют улучшению регулирования кальциевого гомеостаза, положительно влияя на концентрацию паратгормона.
- Колекальциферол – регулирует кальциево-фосфорный обмен, участвует в становлении костного скелета, сохраняет структуру костей.
- Оксид магния, меди и цинка. Последний благоприятно воздействует на плотность костной ткани. Цинк и магний нужны для производства органического костного матрикса. Магний участвует в зарождении тканей кости и мышц. Медь влияет на развитие костной ткани путем участия в производстве эластина и коллагена.
- Сульфат марганца – принимает участие в производстве протеогликанов, что способствует улучшению качества костной ткани.
- Натрия борат – уменьшает риск дефицита колекальциферола, предотвращает развитие остеопороза, улучшает адсорбцию кальция.
Из вспомогательных веществ – микрокристаллическая целлюлоза, соя, стеариновая кислота и др.

Из побочных явлений отмечают:
- аллергические и анафилактические реакции;
- рвоту;
- диарею;
- тошноту;
- метеоризм.
- непереносимости компонентов медикамента;
- аллергии на сою или арахисовое масло;
- почечной недостаточности;
- туберкулезе в активной фазе;
- мочекаменной болезни;
- злокачественных новообразованиях;
- гиперкальциемии;
- детям до двенадцатилетнего возраста;
- некоторых других состояниях.
В период ожидания малютки и при естественном вскармливании принимают препарат строго по назначению врача только после оценки риска и пользы. Продолжительность приема, а также суточная доза препарата зависит от выбранной тактики лечения и определяется индивидуально для каждого больного.
Рацион при заболеваниях костей
Для профилактики болезней, таких как окостенение суставов, остеоартроз, ревматоидный артрит и другие, у людей старшего возраста необходима специальная сбалансированная диета. Основной целью ее является улучшение обменных процессов в костных и хрящевых тканях, а также активация процессов образования суставной жидкости. Предпочтение следует отдать продуктам, в которых содержатся следующие вещества:
- Микроэлементы – медь, цинк, селен, магний.
- Жирные кислоты.
- Витамины – A, C, E.
- Кислоты – линоленовая, олеиновая, линолевая.
Однако важно помнить, что употребление продуктов должно соответствовать определенным нормам, которые рекомендованы доктором. В противном случае погрешности в питании утяжелят течение заболевания костей.
Продукты из пшеницы следует ограничить, а полностью из рациона исключить:
- копченую рыбу и мясо;
- мясные консервы;
- колбасы вареные и салями;
- жирную молочную продукцию;
- животные жиры за исключением рыбьего жира.
Профилактика
Рекомендации, выполнение которых уменьшит боль в костях ног:
- Обязательный отдых днем не менее двух часов.
- Не допускать переутомлений.
- Больше ходить пешком.
- Отказаться от бега.
- При спуске и подъеме по лестнице первой опускать или поднимать здоровую конечность, далее к ней приставлять больную ногу.
- Носить мягкую и удобную обувь.
- Отдать предпочтение ортопедическому матрасу.
- Ограничить прием белковых продуктов, отказаться от грибов и соблюдать специальную диету.
- Не поднимать более пяти килограммов.
Заключение
В теле человека находится более двухсот костей. Могут ли болеть они? Болевой синдром зачастую связан с заболеваниями или травмой. Для успешного лечения и предотвращения осложнений необходимо своевременное обращение к доктору и постановка точного диагноза. В зависимости от характера, степени тяжести и места локализации боли в кости врач подбирает лечение. Важно помнить, что чем старше пациент, тем сложнее болезнь поддается терапии.
Читайте также:


