Болит подошвенная мышца что делать
Стопа – это самый нижний отдел конечности. Она представляет собой объединенную группу костей, осуществляющих опорную функцию. Появившиеся боли в стопе могут сигнализировать о различных заболеваниях, физических перегрузках, травматических повреждениях. Характер тягостных ощущений, их частота и выраженность зависят от возрастных особенностей пациента, образа жизни и состояния организма в целом. При эпизодических болях волноваться не стоит, если же болевой дискомфорт ощущается постоянно, необходимо обратиться в медицинское учреждение.
Причины боли в стопе
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Спровоцировать появление болевого синдрома могут разные причины. Подобное состояние может возникать как при ходьбе, так и в состоянии покоя. Локализация боли приходится либо на всю поверхность стопы, либо на какую-то определенную ее часть. Выявит природу патологии только специалист. Поэтому при регулярных жалобах на болезненные ощущения в ступнях необходимо проконсультироваться у невролога или ортопеда.
Распространенные причины, вызывающие патологический дискомфорт в этой области:
- возрастные изменения;
- длительное пребывание в положении стоя;
- наследственные деформации и аномалии стопы;
- лишний вес, за счет которого повышается давление на область ступней;
- травматические повреждения (сложные переломы, растяжения, вывихи);
- переизбыток физических (спортивных) нагрузок на нижние конечности;
- неудобная обувь с нарушенными амортизирующими характеристиками;
- ослабление мышечной ткани и связок в результате длительного отсутствия двигательной активности (лежачие больные).
Заболевания
Провоцировать болевые ощущения в ступнях могут системные и хронические болезни, которые сказываются на работе всего опорно-двигательного аппарата:
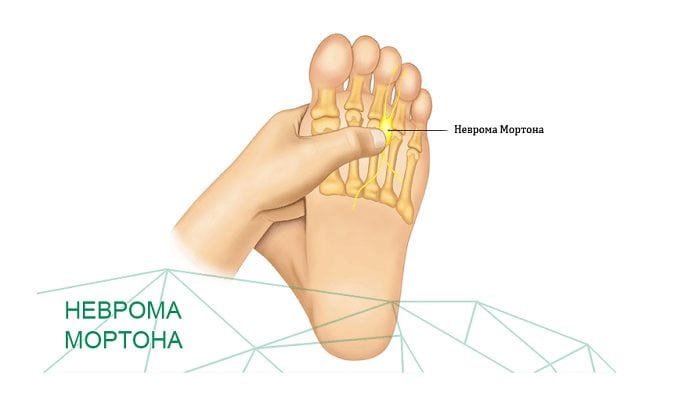
- неврома стопы, или неврома Мортона. Это доброкачественное разрастание околонервных тканей в подошвенной области. Патология проявляет себя тягостными ощущениями в основании третьего и четвертого пальцев. Подобному поражению подвержена только одна нога;
![]()
- болезни суставов стопы (артроз, артрит). Обычно возникают у людей старческого возраста, что связано с возрастным изнашиванием суставов, нарушением кровотока в нижних конечностях, костными деформациями, сдавливанием нервных окончаний. Патологии провоцируют нарушения двигательной активности пораженной конечностью, боли различной степени выраженности;
![]()
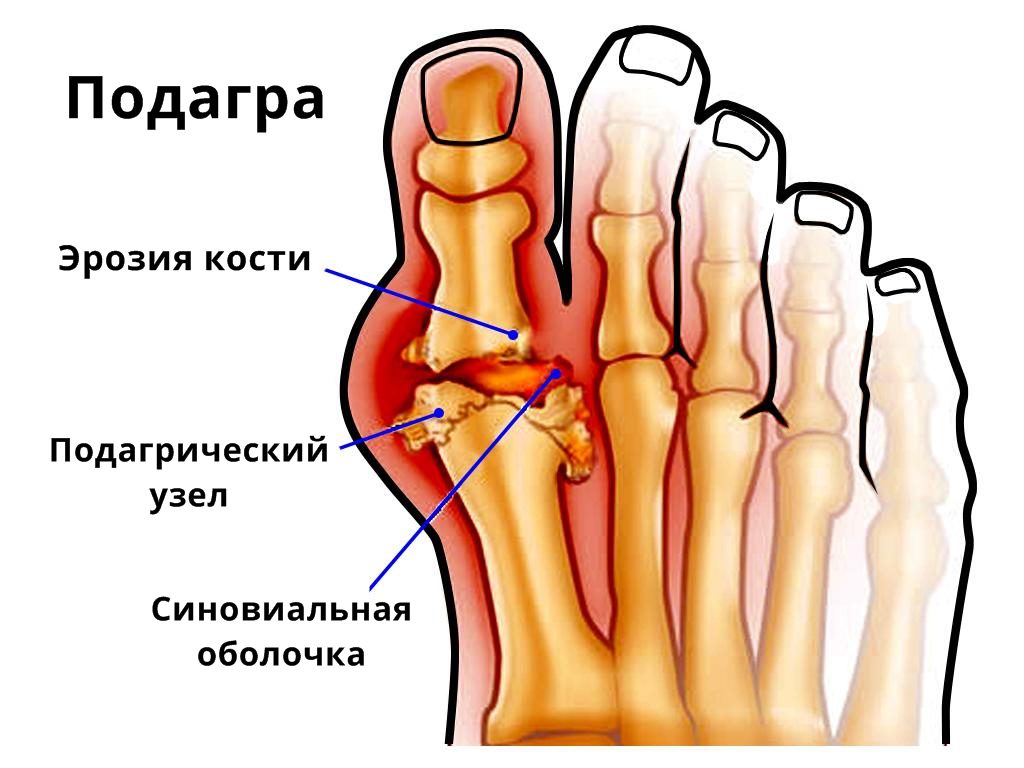
- подагрический артрит. Разновидность суставных болезней, имеет воспалительную природу. Появление болей в нижних конечностях при такой патологии связано с образованием кристаллов уратов в околосуставных тканях, которые способствуют формированию опухолевидных наростов;
![]()
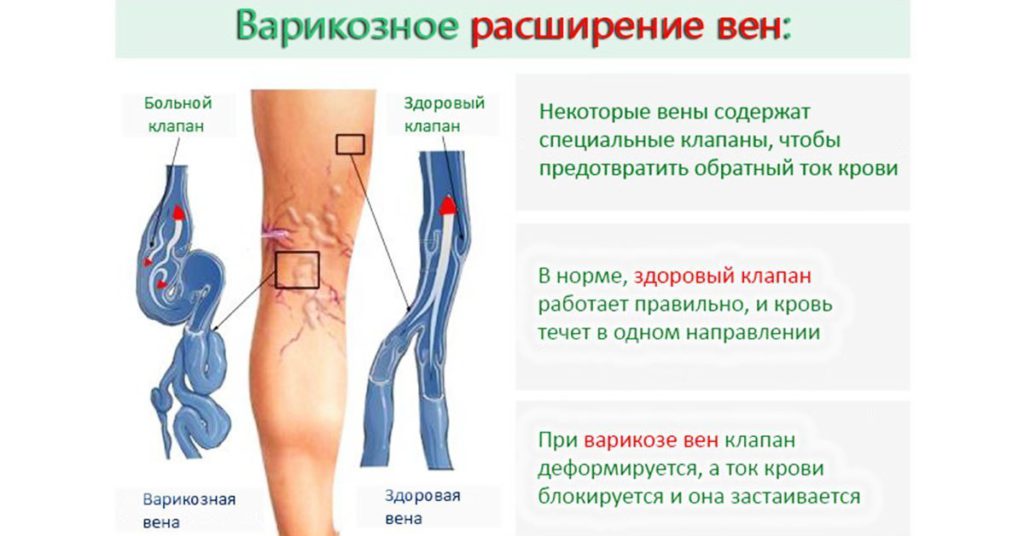
- варикозное расширение вен. Такой симптом, как тяжесть и боль в области ступней, не является редкостью при этом диагнозе. Подобные проявления — следствие заболевания и возникают уже после развития варикоза.
![]()
Боль в стопе при варикозном поражении может сигнализировать о финальной стадии заболевания. Легкомысленное отношение к такой серьезной патологии может привести к тромбозу и эмболии;
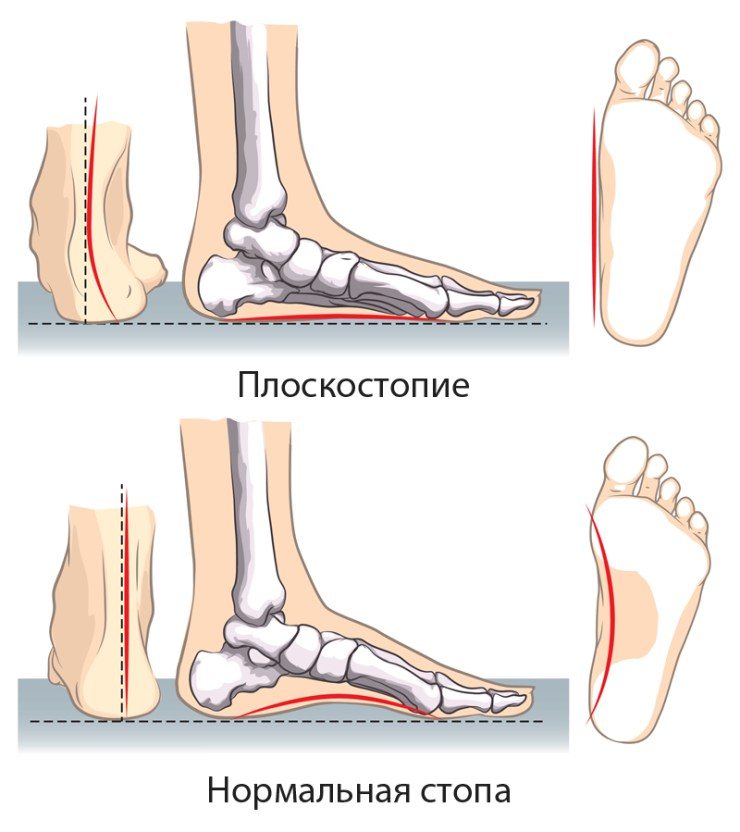
- плоскостопие (наследственное или приобретенное). Происходит нарушение рессорной функции стопы, боль распространяется не только на кости и суставы стопы, болит и голеностоп. Выраженные болевые ощущения возникают как при двигательной активности, так и пассивном нахождении в вертикальном положении;
![]()
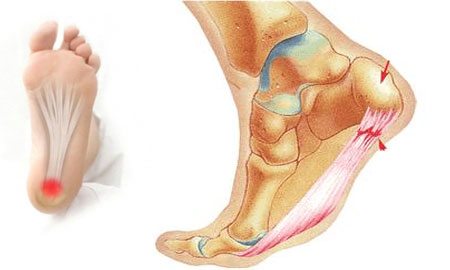
- подошвенный фасциит. Развитие заболевания происходит в результате повреждения или растяжения фасции подошвы. В области поражения локализуется воспалительный процесс, вызывающий сильные болевые спазмы, которые мучают человека преимущественно утром;
![]()
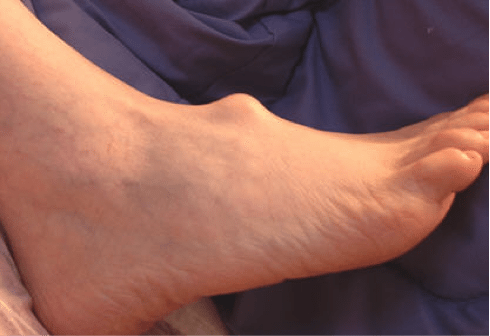
- гигрома стопы. Это доброкачественное образование, внутри которого серозно-фиброзная жидкость. Такая шишка на ступне появляется в результате ношения неудобной обуви и чрезмерных физических нагрузок на ноги;
![]()
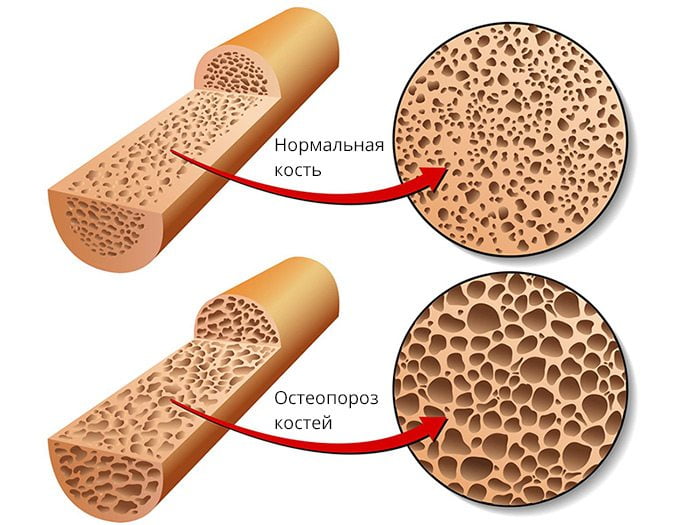
- остеопороз. Болевые приступы носят постоянный характер независимо от двигательной активности. Очаг воспаления распространяется на кости, расположенные близко к кожным покровам. Поэтому даже незначительное прикосновение к зоне повреждения вызывает сильный дискомфорт;
![]()
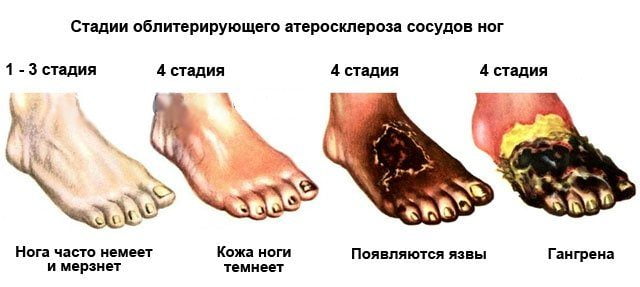
- облитерирующий эндартериит. Неприятные ощущения в области стопы имеют ярко выраженный постоянный характер. Заболевание сопровождается онемением ступней, усилением болезненных ощущений после температурного воздействия, возникновением язвенных ран, хромотой;
![]()
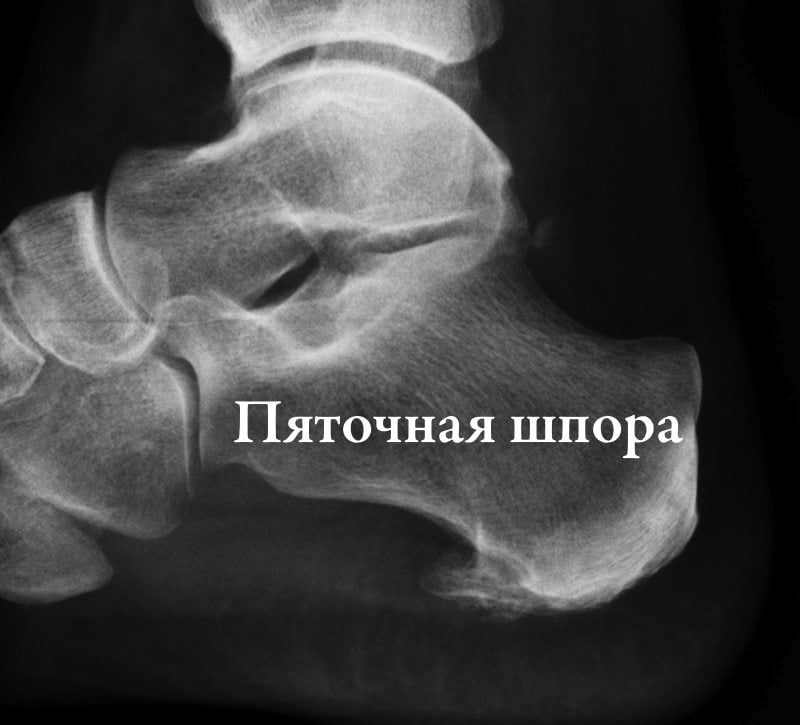
- шпоры—источник боли в области пятки. Появление этих костных наростов на подошвенной или задней части пяточной кости обусловлено чрезмерной нагрузкой на пяточные сухожилия. Такие наросты раздражают мягкие ткани, вызывая пронизывающую острую боль. Особенность патологии состоит в том, что болят стопы ног преимущественно по утрам, когда больной встает на ноги после сна;
![]()
- лигаментит (воспалительное заболевание сухожильно-связочного аппарата) характеризуется возникновением неприятных ощущений при ходьбе и физических нагрузках. Всякий раз, когда больной пытается пошевелить онемевшей от боли конечностью, возникает характерный щелкающий звук;
![]()
- ахиллотендинит провоцирует острую пронизывающую боль в области пятки и тыльной стороны голени. Сопутствующими симптомами являются отек в зоне поражения, повышение чувствительности и местной температуры, судорожные сокращения во время ходьбы;
- эритромелалгия, или Болезнь Митчелла. Острая боль вызвана неврогенными патопроцессами в сосудах и тканях. Заболевание распространяется на кисти рук и ступни, характеризуется сильными болевыми приступами и покраснением области ступни. Чаще всего патологии подвержены мужчины среднего возраста;
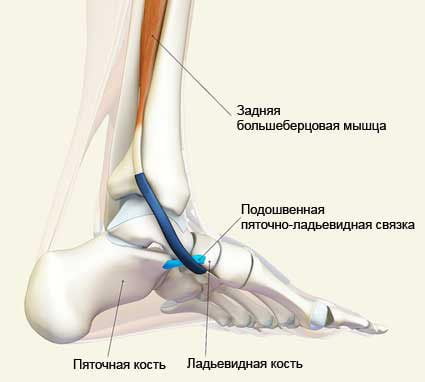
- тендинит задней большеберцовой мышцы. Боли в стопе связаны с растяжением сухожилий и возникают в области подъема стопы. Тягостные ощущения усиливаются при перенапряжении, но быстро проходят после отдыха;
![]()
- бурсит. Боли локализуются в голеностопе, но впоследствии распространяются до пяточного бугра и пальцев, затрагивая всю стопу. Помимо болевого синдрома, формируется отек, изменяется цвет кожи, повышается местная температура;
![]()
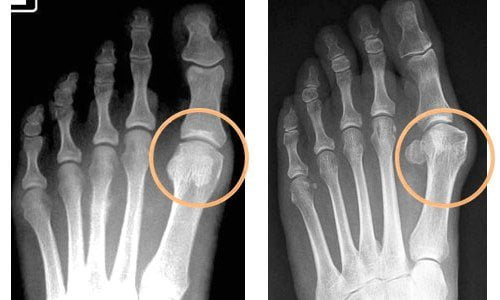
- сесамоидит. Заболевание связано с переломом двух хрупких сесамовидных косточек, которые отвечают за сгибание-разгибание большого пальца ноги, и развитием воспалительного процесса в близкорасположенных тканях. Характерные симптомы — отечность и боль в области большого пальца;
![]()
- кожные болезни (подошвенные бородавки, мозоли, натоптыши, микозы). Все эти состояния провоцируют болевые ощущения, что связано с ношением неудобной или некачественной обуви. Характер таких болей — ноющий, пульсирующий, усиливающийся при ходьбе;
- сосудистые патологии, нарушение обмена веществ. Болевые спазмы при таких нарушениях достаточно выраженные, сопровождаются ощущением жара или холода в нижних конечностях, разрастанием сосудистой сетки (венозной паутины). Расстройство метаболических процессов отражается на органическом составе костных структур, правильном функционировании мышечных и суставных тканей. Это приводит к тягостным ощущениям в стопе;
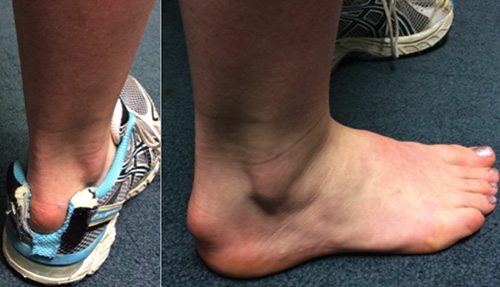
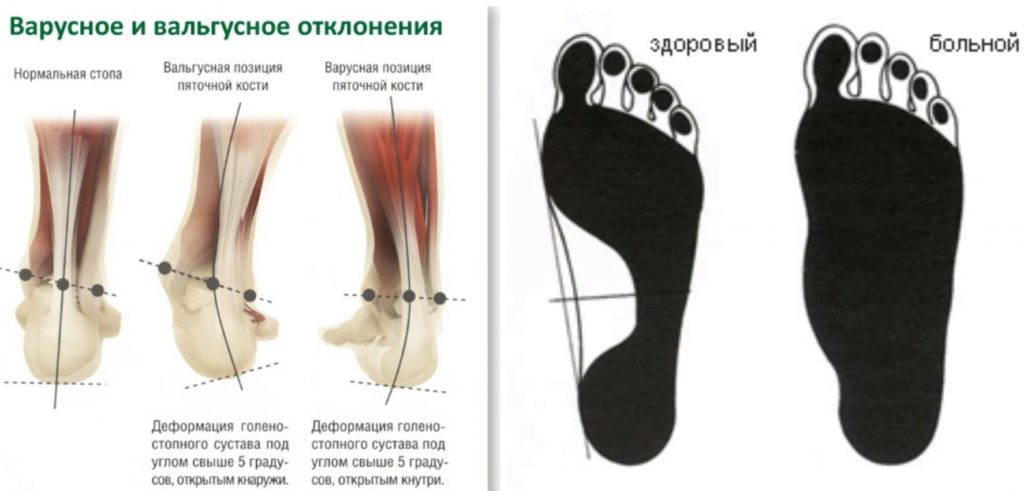
- вальгусная деформация стопы характеризуется ее деформацией, в результате которой большой палец смещается в сторону. Это приводит к нарушению походки, появлению болей и прочим неприятным последствиям.
![]()
При подозрении на деформацию стопы необходимо в срочном порядке обратиться к ортопеду или травматологу для выявления причины и экстренного лечения. Запущенные формы болезни требуют оперативного вмешательства и последующего наблюдения у эндокринолога.
Диагностика
Разнообразие причин, которые провоцируют появление болей в стопах, требует квалифицированной диагностики. Качественное обследование играет важную роль в постановке верного диагноза и выбора метода лечения. К первоначальным методам диагностики относятся:
- изучение истории болезни. Позволяет выявить причины, которые могли напрямую или косвенно повлиять на развитие патологии;
- физикальный осмотр. Врач оценивает общее состояние больного и саму поврежденную конечность: определяется точная локализация боли, целостность кожного покрова (раны, язвы), изменение его цвета, наличие отека или опухоли в области стопы.
Уточняющие диагностические мероприятия:
- общие и развернутые анализы мочи;
- исследование крови для оценки ее биохимических маркеров;
- магнитно-резонансная томография позволяет оценить состояние мышечной, костной и суставной тканей, сухожилий области стоп. Исследование считается наиболее точным, поскольку помогает понять, что именно вызывает боль: поражение мышц, сухожилий, костей или это болят суставы стопы;
- рентгенографическое обследование необходимо для точного выявления органических изменений и патопроцессов в костных структурах;
- компьютерная томография предназначена для послойного изучения костной ткани нижних конечностей. Полученные результаты позволяют точно установить диагноз. Поэтому компьютерная томография — завершающий этап обследования, подтверждающий предыдущие диагностические процедуры.
Методы диагностики определяет специалист на основании общего состояния и индивидуальных особенностей пациента, сопутствующих симптомов и анамнеза заболевания.
Лечение болей в ногах
Когда сильно болят суставы стопы, что делать, вам подскажет врач. После определения причины неприятных ощущений приступать к лечению необходимо как можно раньше. Это позволит избежать серьезных осложнений и развития сопутствующих заболеваний. Комплексная терапия включает:
- прием медикаментов;
- физиопроцедуры;
- лечебную гимнастику;
- ношение ортезов;
- хирургическое вмешательство (при необходимости).
Доктор Шперлинг о заболевании:
Лечение предполагает прием лекарственных препаратов, способных купировать боль, снять воспаление, уменьшить отек и другие неприятные симптомы. Назначение медикаментов осуществляется только врачом с учетом заболевания, вызвавшего дискомфорт в стопе:
- для устранения болевых ощущений назначается пероральный прием анальгетиков;
- для подавления воспалительного процесса или инфекции рекомендуется прием антибиотиков;
- если боли в стопе вызваны грибковым поражением, необходимо применение противогрибковых лекарств (мази, гели для местного использования);
- при невыносимой боли допускается инъекционное введение анестетиков (растворы Лидокаина, Новокаина);
- при опухолях, отеках, гиперемии назначаются нестероидные противовоспалительные препараты (Диклофенак, Ибупрофен) в виде таблеток, мазей или гелей;
- при мышечных спазмах необходим прием миорелаксантов с витаминно-минеральными комплексами (Кавинтон, Актовегин).
Если боли в стопах возникли по причине сбоев работы щитовидной железы, печени или почек, необходимо направить все силы на лечение основного заболевания. Необходима консультация узкопрофильного специалиста и лечение по его рекомендациям. Обычно после устранения основной болезни неприятные ощущения в дистальных отделах нижних конечностей уходят.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Помимо медикаментозного лечения, врачи рекомендуют физиопроцедуры – ударно-волновую и магнитно-резонансную терапию. Эти процедуры повышают тонус мышц и нервов нижних конечностей, восстанавливают их двигательную способность, избавляют человека от болей, улучшают кровообращение, ускоряют обменные процессы, снимают отечность и покраснение кожи.
Пациентам могут быть назначены грязевые аппликации, массажи, ультразвуковая, лазерная и рентгенотерапия. Такое лечение направлено на устранение проявлений патологии и профилактику осложнений и рецидивов.
Лечебная гимнастика – эффективное средство от болей в стопах, предупреждающее различные патологии опорно-двигательного аппарата (плоскостопие, неврому Мортона, артрит, подагру и другие заболевания). Специальный комплекс упражнений направлен на улучшение кровотока, растяжение мышечно-связочного аппарата, что повышает прочность и гибкость нижнего отдела ноги. Поэтому, когда суставы болят, стопы требуют регулярной оздоровительной гимнастики:
Ношение ортопедических стелек-супинаторов (ортезов) — неотъемлемая составляющая комплексной терапии при постоянных болях в ногах. Они способствуют устранению неприятных ощущений и отечности, правильному распределению нагрузок на ступни, предотвращают образование натоптышей и мозолей, облегчают ношение неудобной обуви.
Оперативное вмешательство показано при неэффективном консервативном лечении, наследственных или приобретенных аномалиях стоп, тяжелых травматических повреждениях:
- операции при переломах, когда необходима репозиция (правильное сопоставление сломанных и сместившихся фрагментов кости);
- вживление имплантов или опорно-удерживающих конструкций в кость;
- артроскопия для удаления разрушенных или поврежденных фрагментов суставов;
- остеотомия.
Народные средства
Многие люди склоняются к домашним методам лечения средствами народной медицины. Но в случае с болью в нижних конечностях, применять такую терапию категорически запрещено, поскольку такой симптом может говорить о серьезных заболеваниях внутренних органов. Хотя многие врачи приветствуют использование средств альтернативной медицины в лечении болей в ногах, все же применять тот или иной рецепт на практике необходимо только после консультации врача. Наиболее эффективными признаны следующие:
Хвойный отвар для ванночек:
- 100 г сухой сосновой хвои залить 1 л кипятка.
- Проварить на слабом огне 5 минут, томить на водяной бане еще полчаса.
- Настоять до полного охлаждения, отфильтровать.
- Перелить в таз и парить стопы 15 минут.
Настойка из корня окопника:
- 1 ст. л. сырья залить 1 л спирта (40% алк.).
- Настоять в темном сухом месте 3 недели, разбавить 2 л воды.
- Принимать на протяжении 1 месяца вовнутрь по 1 ст. л. трижды в день за 10-15 минут до еды.
Настой из кукурузных рылец:
- 4 ст. л. сухого сырья залить 1 л кипятка.
- Настоять под крышкой полчаса.
- Отфильтровать и пить по 100 мл через каждые 2 часа.
- Курс терапии – 1,5 месяца.
Профилактика болей в стопе
К профилактическим мероприятиям относится соблюдение простых правил здорового образа жизни:
Все существующие болезни стоп приводят к ограничению подвижности и появлению болей. В запущенных случаях патологии стопы становятся причиной инвалидности. Поэтому нужно приложить максимум усилий, чтобы не допустить их развития. Соблюдая простые профилактические меры, можно избежать возможных нарушений и сохранить здоровье многих других органов.
Мышцы нижних конечностей выполняют множество важных функций. Они отвечают за сгибание, вращение, отведение, что позволяет человеку ходить или бегать.
Анатомическое строение и особенности

Мускулатура подошвы стопы делится на три группы:
- медиальные мышцы, отвечающие за двигательную способность большого пальца;
- латеральные – несут в себе функцию сгибания и отведения мизинца;
- средние – отвечают за поддержку свода стопы и разгибание фаланг.
Подошвенная мышца рудиментарная и не имеет синергистов и антагонистов по отношению к суставам. Она берет начало от задней подколенной поверхности и крепится к пяточной кости.
Распространенные заболевания
Мышцы подошвы стопы очень чувствительны к заболеваниям и различным патологическим процессам стоп, так как на них идет значительная нагрузка при движениях.

Болезнь сухожилий подошвы с вовлечением мышечной ткани.
Причинами тендинита являются:
- травмы, сильная нагрузка стоп;
- дегенеративные повреждения хрящей;
- ношение неудобной, узкой обуви на высоком каблуке и мелкие повреждения голеностопного сустава;
- нехватка кальция и нарушение обменных процессов;
- инфекционные процессы, затрагивающие сухожилия;
- плоскостопие;
- побочные действия от приема некоторых лекарств.
Симптоматика тендинита стопы имеет выраженные болевые ощущения при активных движениях и в покое. В области подошвы имеется гиперемия, отечность, местное повышение температуры. Больной сустав хрустит или щелкает.
Если вовремя не начать лечение, то патология переходит в хроническую форму, возникают постоянные застойные явления, мышцы и стопы могут болеть даже во время привычных движений.
- обеспечение полного покоя голеностопному суставу (повязка из эластичного бинта);
- прием НПВС для снятия воспалительного процесса;
- при выявлении инфекций назначают антибактериальные средства;
- физиотерапия, лечебный массаж, щадящие упражнения;
- в запущенных случаях оперативное вмешательство.

Кератодермия – общее определение дерматозов, характеризующееся нарушением состояния кожных покровов на стопах и ладонях. Заболевание может быть как симптомом сопутствующих недугов, так и самостоятельной патологией.
Причины развития дерматозов до сих пор не выяснены. Предполагается, что кератоз вызывается мутацией в генах и имеет наследственную предрасположенность.
Также факторами развития становятся злокачественные новообразования, нарушения гормонального обмена, инфекционные процессы вирусного и бактериального характера.
Патологию подразделяют на виды:
- диффузный кератоз: болезнь носит наследственный характер и проявляется эритемой и частотностью трещин на коже;
- кератодермия Вернера: утолщение ногтей и отслаивание омертвевших тканей;
- сотовидный кератоз (мутилирующий): патологические очаги имеют звездчатые очертания;
- дерматозы с воспалительным процессом: носят название кератоза острова Меледа.
Основные признаки болезни заметны уже с рождения ребенка. Пораженные участки кожи стоп имеют желтоватый, коричневый цвет, наблюдаются мозолевидные образования, изменения ногтей.
Терапия кератоза проводится в зависимости от тяжести патологического процесса после выяснения истинной причины заболевания.
Общее лечение дерматоза стоп базируется на:
- употреблении витаминных комплексов;
- ванночках, использовании мазей с молочной кислотой или мочевиной;
- мазях с содержанием ланолина, йодида калия;
- физиопроцедурах.

Неврит – патология периферического нерва, имеющая воспалительный характер. Чаще всего поражаются большеберцовые и малоберцовые нервы.
Причиной болезни служит:
- генетическая предрасположенность;
- беременность, тяжелые роды;
- алкоголизм;
- вибрационная болезнь;
- застарелые травмы;
- нарушение работы эндокринных желез;
- частые вирусные заболевания.
Неврит при несвоевременном лечении приводит к параличу, нарушению походки, деформации стопы.
- болевые ощущения в стопе и мышцах голеностопного сустава;
- гиперемия кожных покровов;
- отсутствие чувствительности, рефлексов;
- атрофия мышц стопы;
- нарушение походки.
Лечение неврита комплексное, симптоматическое, может проводиться в условиях стационара. После применения лекарственных средств дополнительно назначают витаминотерапию, массаж, ванны, ЛФК.

Болезнь с уплощением свода стопы называют плоскостопием. Патология очень распространена у детей и людей с лишней массой тела.
Причинами также являются:
- ношение тесной обуви;
- поднятие тяжестей;
- отсутствие физических нагрузок;
- перенесенный рахит у детей;
- врожденная причина;
- неправильно сросшиеся переломы;
- осложнение после полиомиелита.
Признаками плоскостопия являются:
- быстрая усталость ног, хроническая слабость;
- ноющие болезненные ощущения в стопах после ходьбы или длительного стояния;
- напряжение икроножных мышц;
- отеки ступней;
- появление натоптышей у большого пальца;
- увеличение стопы в размере и ширине;
- изменение походки, косолапость, нарушение осанки.
Плоскостопие диагностируют с помощью плантографии и рентгенологического исследования.
Терапия должна проводиться с первых признаков заболевания, так как полностью преодолеть недуг возможно лишь в детском возрасте.
Лечение должно включать в себя снятие болевого и воспалительного синдромов, профилактические упражнения, которые должны выполняться ежедневно. Не последнюю роль в устранении плоскостопия имеют сеансы массирования и физиотерапии.
Профилактика плоскостопия предполагает правильный выбор обуви, рациональное питание и снижение веса, расслабляющие ванночки для ног и самомассаж.
Возможные причины боли

Также к причинам болезненных ощущений в мышцах стопы и подошвенной мышце голени относят:
- растяжение связочного аппарата;
- заболевание суставов (артриты, артрозы, подагра);
- травмы голеностопа и стопы (переломы, вывихи);
- неврома (процесс разрастания нервной ткани стопы);
- мозоли, бородавки;
- заболевания опорно-двигательного аппарата (межпозвонковая грыжа, ишиас, радикулит).
При возникновении неприятных ощущений в нижних конечностях, не утихающих в покое, следует обратиться к врачу для выяснения причины и устранения заболевания. Регулярное выполнение профилактических мероприятий и умеренная физическая активность уменьшает риск возникновения болей в стопе и сохраняет гибкость суставов на долгие годы.
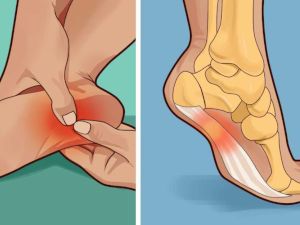
- Плантарный фасциит (пяточная шпора)
- Метатарзалгия (неврома Мортона)
- Плоскостопие
- Эритромелалгия
- Тендинит
- Артрит
- Видео по теме
Боль в подошве стопы способны вызывать разные причины, которые могут быть как физиологическими, так и патологическими. В первом случае болезненность быстро проходит после кратковременного отдыха, во втором – продолжается долго или возникает регулярно. Иногда ноги болят после долгой ходьбы, стояния, особенно в жаркую погоду.
Подошва представляет собой нижнюю часть стопы, непосредственно соприкасающуюся с поверхностью земли. Она исполняет роль опоры и амортизатора, когда человек находится в вертикальном положении.
Подошва, или ступня, распределяет нагрузку, которая приходится на нижние конечности, тазовые кости и позвоночный столб. По состоянию подошвенной части ног можно судить о здоровье всего организма, поскольку первые признаки большинства патологий проявляются именно на ступнях.
Плантарный фасциит (пяточная шпора)
Для плантарного фасциита характерно усиление болей при ходьбе и движениях. Особенно сильно подошвы болят по утрам, когда человек становится на ноги после ночного отдыха. Причиной патологии является врожденное или приобретенное плоскостопие, лишний вес, заболевания опорно-двигательного аппарата (остеохондроз, артрит, подагра), нарушение кровообращения в нижних конечностях.
Терапия пяточных шпор при воспалении подошвенной фасции включает физиопроцедуры, лечебную гимнастику для стоп и применение ортопедических стелек, подпяточников. Хороший эффект дают грязевые обертывания, минеральные ванны, массажные сеансы и согревающие компрессы.
Если болезнь связана с врожденной жесткостью фасций и сухожилий или с их укорочением, основной упор делают на массаж и ЛФК. Выполнение упражнений по утрам предотвращает микроразрывы плантарной фасции, возникающие при ходьбе.
При выраженных болях назначают физиолечение ультразвуком, лазером, внутримышечные инъекции гормональных средств и радиолечение гамма-волнами. Отсутствие эффекта от консервативных методик является показанием для хирургического удаления костного шипа или иссечения измененных структур.
Метатарзалгия (неврома Мортона)
Метатарзалгией называют болевой синдром, возникающий в подошвенной части переднего отдела стопы. Чаще всего его провоцирует поражение нервов, проходящих между пальцами. В большинстве случаев страдает нерв, расположенный рядом с 3 и 4 пальцами. Поражение обычно одностороннее, но болеть могут и обе ноги.
Непосредственной причиной развития невромы является компрессия (сжатие) нерва головками плюсневых костей, к чему приводит ряд факторов:
- плоскостопие;
- перелом или наличие гематомы в районе подошвенного нерва;
- облитерирующий атеросклероз сосудов нижних конечностей;
- постоянные и существенные нагрузки на переднюю часть стоп – длительная ходьба, лишний вес;
- ношение тесной и жесткой обуви, особенно с узким носом и высоким каблуком.
Симптомы метатарзалгии развиваются постепенно. Сначала возникает онемение и дискомфорт после долгой ходьбы или стояния. При хождении в неудобной обуви патологический процесс прогрессирует быстрее, и вскоре боль усиливается и приобретает пульсирующий, дергающий характер.
На ранних стадиях болезненность появляется только под воздействием внешних факторов, но затем подошвы начинают болеть постоянно, независимо от нагрузок. Боль становится резче, если сдавить стопу руками с боков, что обусловлено еще большим давлением на нерв.
Для снятия воспаления и боли назначаются нестероидные противовоспалительные препараты (НПВП) на основе Ибупрофена, Диклофенака и Индометацина. Выраженные боли устраняют комбинированными средствами, содержащими обезболивающий компонент и гормоны (Дипроспан, Дексаметазон, Гидрокортизон, Кеналог). Их вводят непосредственно в очаг поражения – неврому.
Консервативная терапия приводит к положительной динамике в подавляющем большинстве случаев. Если эффекта нет в течение нескольких месяцев, проводится хирургическое удаление части нерва либо расширение околоневрального пространства. Чтобы снизить давление на нерв, межплюсневую связку рассекают.
Плоскостопие
Плоскостопие – это еще один из возможных ответов на вопрос о том, почему болят подошвы ног. Данная деформация характеризуется уплощением сводов стопы, вследствие чего нарушается биомеханика ходьбы и развиваются осложнения со стороны крупных суставов и позвоночника.
Плоскостопием страдают около половины жителей Земли, причем женщины болеют в 4 раза чаще мужчин. Заболевание бывает врожденным и приобретенным, возникающим под влиянием внешних и внутренних факторов.
Сильнейшим провокатором изменения формы стопы является обувь – узкая, жесткая, тесная и имеющая каблук выше 4 см. Именно этот фактор доминирует в качестве причины появления плоскостопия, что наглядно показывает статистика. Однако нужно отметить, что хождение в обуви на плоской подошве тоже вредно, поэтому плоскостопие встречается и у детей.
Типичными признаками плоскостопия являются следующие:
- быстрая усталость ног при ходьбе и стоянии;
- ноющая боль посередине стопы;
- болезненность в бедрах, голенях, пояснице, возникающая после нагрузки;
- отечность стоп, особенно к вечеру;
- возникновение участков огрубевшей кожи на подошвах – образование натоптышей;
- визуальное увеличение ширины стопы;
- ухудшение осанки.
Исправление деформации возможно и с помощью хирургической операции, которая может проводиться как на мягких тканях (мышцах и связках), так и на костных структурах. Показанием к оперативному вмешательству является неэффективность консервативного лечения и тяжелое течение плоскостопия.

Эритромелалгия
Это редкое заболевание, впервые описанное в 1872 году. Эритромелалгия представляет собой поражение сосудов, которое проявляется болью в стопах или кистях рук. В подавляющем большинстве случаев болят именно стопы – они отекают, краснеют, сильно потеют и становятся горячими на ощупь.
Чем вызвана эритромелалгия, до сих пор неизвестно, однако она часто сопутствует другим патологиям. Стоит отметить, что симптомы первичной эритромелалгии выражены сильнее, чем вторичной. Течение болезни приступообразное, причем обострения отмечаются преимущественно в жаркую погоду или во время пребывания в натопленном помещении.
Приступ заболевания сопровождается заметным покраснением кожи, отечностью и резким болевым синдромом. Боль настолько сильная, что пациент практически неспособен ходить. Чаще всего характерные признаки появляются ближе к большому пальцу, по мере прогрессирования болезни они распространяются на всю ступню.
Эритромелалгический приступ длится от двух минут до нескольких часов, при этом может болеть одна нога или обе. Облегчить состояние помогает приподнятое положение и охлаждение конечности.
Терапия эритромелалгии комплексная и включает препараты нескольких групп:
- сосудосуживающие – Эфедрин, Адреналин, Мезатон;
- антигистаминные – Тавегил, Супрастин, Клемастин, Хлоропирамин;
- нестероидные противовоспалительные – Ибупрофен, Диклофенак;
- лечебные блокады с Новокаином;
- средства для укрепления сосудистой стенки – Рутин, Аскорбиновая кислота;
- минеральные комплексы с кальцием – Кальция Хлорид, Глюконат Кальция.
В межприступный период рекомендуется принимать ванны с аспирином, радоном и углекислотой (бельнеотерапия), закаливать организм и посещать сеансы иглоукалывания.
При стойком болевом синдроме, не поддающемся лекарственному купированию, нервные симпатические узлы удаляют хирургически. Операция называется симпатэктомией и радикально устраняет боль, однако не избавляет от приступов эритромелалгии. После вмешательства они проходят безболезненно, но покраснение и отечность остаются.
Тендинит
Тендинитом называют воспалительный процесс в сухожилии. Чаще всего поражаются коленные, пяточные, бедренные, плечевые и локтевые сухожилия. Болями в подошве проявляется тендинит задней большеберцовой мышцы, возникающий вследствие перегрузки и микротравматизации.
Наиболее распространенной причиной заболевания является интенсивная физическая нагрузка, вызывающая чрезмерное натяжение сухожилия. Особенно опасны резкие движения неподготовленных, неразогретых мышц.
Стоит отметить, что симптоматика тендинита появляется не сразу. Сначала воспаляется внешняя оболочка, что может вызывать дискомфорт, боль и хруст при движениях ноги. Если интенсивные нагрузки продолжаются, воспаление прогрессирует и меняется структура тканей. Итогом процесса становится рубцевание и возникновение утолщений по ходу сухожилия.
Типичными симптомами тендинита являются боли в подъеме стопы и опущение свода.
Терапия тендинита зависит от его происхождения, поскольку болезнь может быть первичной и вторичной, возникающей на фоне системных патологий. Вторичный тендинит лечат с помощью антибиотиков, гормональных препаратов и противоподагрических лекарств. Их назначают в соответствии с заболеванием, вызвавшим воспаление сухожилия.
При любой форме тендинита базовое лечение включает:
- прикладывание холодных компрессов;
- ограничение подвижности ноги – иммобилизацию;
- прием противовоспалительных средств;
- посещение физиопроцедур.
Основным направлением терапии является снятие воспаления, поэтому обязательно используются такие средства, как Кетопрофен, Индометацин, Пироксикам. Кроме таблеток, применяется местное лечение с помощью мазей и гелей – Випросала, Долобене, Вольтарена и пр.
Для нормализации обменных процессов в пораженных структурах назначается электрофорез с Лидазой, ультразвуковые и лазерные процедуры, облучение ультрафиолетом.
Артрит
При артрите воспаляются суставы предплюсны, плюсны или пальцев стоп. В данной области чаще всего встречается ревматоидный артрит и подагра, поражающая первый сустав большого пальца. На фоне травм и сильных ушибов может развиваться травматический артрит.
Все артриты объединяет несколько общих признаков, к которым относится:
- постоянная боль, нарастающая при движениях и стихающая после отдыха;
- скованность и ограниченная подвижность по утрам;
- отечность и покраснение кожных покровов над пораженными суставами;
- когтеобразная и молоткообразная деформация пальцев (на поздних стадиях).
При своевременном начале лечения и выполнении всех врачебных рекомендаций можно остановить или существенно замедлить патологический процесс. Для этого необходим комплексный подход с применением медикаментозных, ортопедических и физиотерапевтических методов.
При болевом синдроме назначаются средства из группы НПВП для парентерального, перорального и местного применения. Обязательно снижение любых нагрузок на ноги, при обострении рекомендуется соблюдать постельный или полупостельный режим.
Сильные боли снимают с помощью внутрисуставных инъекций глюкокортикостероидов. При необходимости выписываются хондропротекторы для восстановления хрящевой ткани. После снятия острой симптоматики проводится физиолечение. Наиболее эффективны при артрите магнитная и амплимпульстерапия, диадинамические токи и озокеритовые аппликации.
Хорошие результаты показывают занятия лечебной гимнастикой и массаж стоп. Особое внимание следует уделить выбору обуви, которая должна соответствовать размеру и иметь низкий каблук. Лучше всего ходить в ортопедической обуви или вкладывать в обычные туфли специальные поддерживающие стельки.
Таким образом, большинство проблем со стопами возникают из-за неправильно подобранной обуви и превышения физических возможностей организма. Боли в подошве в значительной степени провоцируются лишним весом, особенностями профессиональной деятельности (стоячая работа), а также различными травмами конечностей.
Однако в ряде случаев боль появляется без видимых причин и обусловлена системными нарушениями. Выявить заболевание в этом случае поможет медицинское обследование и консультация специалиста. Будьте здоровы!
Читайте также: