Болит рубец в мышцах
Как известно, рубцы возникают вследствие любой открытой травмы, а также после термических, химических и лучевых поражений кожи, иногда после инфекций. Они составляют серьезную проблему для хирургов и пациентов, так как остаются на всю жизнь и создают значительные косметические дефекты и иногда вызывают функциональные нарушения в виде ограничения подвижности суставов.
Все кожные рубцы можно разделить на 4 типа:
- Нормотрофические;
- Атрофические;
- Гипертрофические;
- Келоидные;
Нормотрофические - это оптимальные рубцы, которые не изменяют рельефа поверхности кожи, имеют бледный или телесный цвет и обладают эластичностью, близкой к нормальным тканям.
Атрофические (втянутые) рубцы - отличаются от нормотрофических только своим расположением ниже уровня окружающей кожи и меньшей толщиной.
Гипертрофический рубец представляет собой образование, выступающее над поверхностью окружающей кожи, чаще всего розового цвета, ограниченное ареалом раны. Они являются следствием влияния двух факторов:
- избыточной реакцией соединительной ткани на травму;
- неблагоприятных условий заживления раны.
Надо сказать, что гипертрофические рубцы достаточно часто через 1-2 года самостоятельно рассасываются, и превращаются в нормотрофический или атрофический рубец. Основной характеристикой келоидного рубца является способность к постоянному росту, в результате чего его объем в несколько раз превышает размер самой раны. Причиной образования келоида чаще всего является нарушение иммунной и эндокринной системы, что приводит к созданию локального патологического иммунитета в ране и как следствие к извращенной реакции тканей на травму. Известно, что такие рубцы чаще всего образуются у женщин, детей и подростков. Особенно часто они возникают в местах, где кожа натянута: грудь, плечи, спина. В то же время связи между натяжением кожи и келоидозом может и не быть. Например, келоидные рубцы, возникающие после прокола мочки уха. К факторам предрасположенности относятся определенные заболевания, такие как синдром Элерса-Данлоса (наследственная болезнь, в основе которой лежит недостаточное развитие коллагеновых структур в различных системах организма), склеродермия и пр. Кроме того, важную роль играют наследственная предрасположенность и гормональный статус.
Внешний вид рубца - категория субъективная, так как одинаковые по внешнему виду и локализации рубцы могут устраивать одного человека и быть абсолютно неприемлемыми для другого. В связи с этим существует еще одна классификация, по которой рубцы разделяются на физиологические и патологические рубцы. Физиологическими называются рубцы, которые не вызывают болевых ощущений, не нарушают подвижности и внешний вид которых вряд ли можно улучшить. Патологические рубцы нуждаются в лечении, хирургическом или консервативном. К стандартным методам профилактики патологического рубцевания относят такие общепринятые меры, как обездвиживание раны, нетравматичный шов и своевременное удаление шовного материала. При риске развития гипертрофического или келоидного рубца важнейшим способом профилактики является компрессия. Для этого используются силиконо-гелевые пластины (эпидерм, эластодерм, спенко и др.). Также используется мазь Контратубекс (комплексный препарат на основе гепарина, экстракта лука и аллантоина).
Боль в рубце возникает в различные периоды и обусловлена вовлечением в процесс рубцевания чувствительных нервов и нервных окончаний. Такая боль способна принести большие страдания.
За всю историю лечения рубцов было предложено большое количество методик, наибольшее распространение из которых получили следующие:
- Рентгенотерапия;
- Криодеструкция жидким азотом;
- СВЧ-терапия;
- Физиолечение (электрофорез лидазы, фонофорез гидрокортизона или контратубекса);
- Инъекции стероидов (дипроспан, кеналог-40);
- Компрессия (ношение компрессионного белья, масок, силиконо-гелевых пластин);
- Различные пилинги как механические, так и химические.
Хирургические методы лечения.
В нашей клинике имеется различный арсенал методик и средств для лечения различных видов рубцови рубцовых деформаций различного происхождения, ограниченных и обширных последствий ожогов. Работающие в клинике специалисты, имеют многолетний опыт работы и владеют современным арсеналом устранения тяжелых рубцовых деформаций, контрактур верхних и нижних конечностей. Клиника использует ультрасовременное высокотехнологичное оборудование.
Травмы мышц могут быть вызваны более или менее острыми инструментами одновременно с нарушением целостности кожи, или же они происходят без повреждения кожи под влиянием тупых травм, благодаря тому, что мышцы сдавливаются или раздавливаются на своей костной подкладке. Иногда происходит также разрыв мышц вследствие очень сильного пассивного растяжения или чрезмерного сокращения их. Последнее бывает чаще тогда, когда мышечная ткань подверглась перерождению при длительных лихорадочных болезнях, например, при брюшном тифе. Но и здоровая мышца при сильном сокращении может подвергнуться разрыву, хотя при этом чаще отрывается место прикрепления сухожилия к кости или происходит разрыв сухожилия.
Виды травм мышц
Разрывы мышечной ткани наблюдаются главным образом на длинных мышцах верхней (бицепс и трицепс) и нижней (квадрицепс, икроножные мышцы) конечности, а также на длинных спинных мышцах. При очень сильном сокращении толстое мышечное брюшко иногда настолько вздувается, что под влиянием оказываемого им сильного давления происходит разрыв мышечной фасции. При этом часть мышцы выпячивается через образовавшуюся в фасции щель, т. е. получается так называемая мышечная грыжа. Последняя может, однако, образоваться также медленно и постепенно вследствие узуры фасции при чрезмерном напряжении мышцы. От подобных настоящих мышечных грыж, при которых имеется дело со щелью в фасции без повреждения самой мышцы, надо отличать случаи, в которых существует нарушение целостности не только фасции, но и самой мышцы. Клинически эти ложные мышечные грыжи отличаются от истинных тем, что при них выпячивание при сокращении мышцы уменьшается, тогда как при первых оно наоборот, увеличивается. При сильном ушибе мышцы без нарушения целостности больной обычно сам старается держать ее неподвижно, так как всякое активное движение, вследствие одновременного ушиба нервов, крайне болезненно. Иногда сокращение поврежденной мышцы в первое время вообще невозможно, потому что сама мышечная ткань утратила способность функционировать или подверглись повреждению окончания нервов в мышце.
Симптомы
Когда произошло нарушение целостности мышцы, то оба конца ее, вследствие присущей им сократительной способности, расходятся и между ними образуется промежуток, который бывает тем больше, чем больше рассечена в ширину мышца. Иногда сильно сокращенные концы мышцы ясно выпячиваются в расщелине. При подкожном повреждении мышцы можно при полном нарушении целости ее часто прощупать через кожу щель. Всякое нарушение целостности мышцы, подкожное или осложненное раной кожи, вызывает довольно сильное кровотечение из разорванных мышечных сосудов. Если кожа не повреждена, то щель, образовавшаяся на месте разрыва, заполняется кровью; то же происходит и в окружающей клетчатке. Вследствие вызываемого этим раздражения происходит сильное разрастание соединительной ткани и на месте мышечной раны образуется плотная припухлость, так называемая мышечная мозоль, совершенно аналогичная костной мозоли, образующейся на месте перелома кости. Вследствие всасывания излившейся крови и постепенного исчезновения разросшейся соединительной ткани, мышечная мозоль затем постепенно уменьшается и на месте ее остается плотный рубец в мышце. Чаще всего нормальная функция мышцы восстанавливается; реже остается рубцовое укорочение, которое ведет к так называемой мышечной контрактуре данной части тела. Так возникает, например, мышечная кривошея вследствие рубцового укорочения грудино-ключично-сосковой мышцы после разрыва ее во время родов при форсированном повороте и извлечении головки ребенка. При открытой мышечной ране также образуется мышечный рубец, причем он бывает тем больше, чем больше расхождение мышечных концов.
Если во время заживления раны наступает нагноение, то на месте повреждения образуется обычно соединительнотканный рубец, похожий на сухожильную перемычку. Напротив, чем больше заживление происходит путем первого натяжения, т. е. без воспалительных явлений, тем лучше совершается новообразование мышечных волокон. При этом обычно происходит сперва распад сократительного вещества в форме глыбок, а затем образуются новые мышечные волоконца, которые на 3-ей неделе принимают поперечную исчерченность. По истечении 5-6 недель образование молодых мышечных волокон заканчивается. Поперечнополосатая мышца регенерируется после травматических повреждений путем разрастания в длину разъединенных концов мышечных волокон; главную роль при регенерации играют мышечные ядра или клетки старых волокон. На счет их образуется поперечнополосатое вещество новообразованных концов мышц. В регенерации не принимают участия ни лейкоциты, ни клеточные элементы перимизия. Если мышечное вещество разрушено на большом протяжении или расхождение концов мышцы очень велико, то они вообще не срастаются, а каждый конец сам по себе спаивается вследствие рубцевания с ближайшими окружающими его частями, вследствие чего функция мышцы утрачивается.
Большой интерес представляют те изменения мышц, которые происходят не под влиянием однократно подействовавшей сильной травмы, а вследствие долго длящегося равномерного давления с затруднением притока артериальной крови. Эти так называемые ишемические параличи и контрактуры мышц возникают после слишком туго наложенных повязок вследствие быстрого и обширного распада мышечной ткани и последующих реактивных и регенеративных процессов. После более длительного прекращения притока артериальной крови, особенно при одновременном венозном застое, первичные мышечные пучки, слишком долго лишенные кислорода, погибают. Сократительное вещество свертывается, распадается на глыбки и всасывается. Паралич и контрактура наступают всегда одновременно или следуют непосредственно друг за другом, в то время как при нервных параличах контрактура развивается постепенно и часто очень поздно. Ишемическая контрактура с первого же момента своего образования отличается также тем, что она оказывает очень сильное противодействие при попытке выпрямить конечность. Следующие за распадом сократительного вещества реактивные и регенеративные процессы усиливают контрактуру. Ишемические параличи и контрактуры могут образоваться также после перевязки, разрывов и ушибов крупных сосудов.
Лечение
Что касается лечения травм мышц, то при простых ушибах необходимо обеспечить соответственной части тела полный покой, чтобы исключить всякие непроизвольные и болезненные движения. Так как большей частью имеется дело с повреждениями на конечностях, то укладывают соответствующую конечность в возвышенном положении и фиксируют ее. Фиксирование надо всегда производить так, чтобы не только сама травмированная мышца была зафиксирована в определенном положении, но и была устранена деятельность ее антагонистов. Если имеется дело с подкожным разрывом, то надо обратить внимание, во-первых, на кровоизлияние и, во-вторых, на создание благоприятных условий для образования хорошего рубца. Небольшие кровоизлияния обычно сами собой быстро всасываются; напротив, всасывание больших кровоизлияний требует иногда очень много времени, которое лучше всего можно сократить надлежащим применением массажа. Производя массаж в центростремительном направлении, распределяют излившуюся кровь на большое пространство и достигают того, что в процессе всасывания может принять участие значительно большее количество лимфатических сосудов. Массаж не следует применять только тогда, когда есть основание предполагать, что произошла септическая инфекция излившейся крови. Она может произойти двояким путем: либо кожа, вследствие травмы, не осталась вполне целой и поэтому не защищает подлежащие ткани от заражения, либо инфекция наступает гематогенным путем. Наконец, часто наблюдается нагноение кровоизлияний в мышцах, лежащих вблизи какой-нибудь полости тела, в которой часто происходят септические процессы, особенно, следовательно, при разрывах глубоких брюшных мышц. Большие кровоизлияния при разрывах брюшной мускулатуры требуют особенного внимания.
Всякое подкожное кровоизлияние при мышечном разрыве необходимо лечить по правилам асептики с наложением, после основательной дезинфекции кожи, асептической повязки на пораженное место. Этим путем предупреждается проникновение септических бактерий через кожу, которая после ушиба всегда может представлять какие-либо незаметные повреждения. Хорошим болеутоляющим средством являются иногда также компрессы, при сильных болях – обезболивающие препараты. Что касается гематогенной инфекции, то для предупреждения ее можно назначить антибиотики. То же уместно, когда кровоизлияние находится поблизости от кишечника. Если уже наступила инфекция, надо своевременно вскрыть начинающийся абсцесс и путем открытого лечения раны стремиться к восстановлению асептического состояния, при этом провести курс антибиотикотерапии. Это тем более необходимо, чем больше было кровоизлияние. При подкожных мышечных разрывах приходится иногда, для устранения неприятных непроизвольных подергиваний, применять успокоительные средства. Спокойное положение поврежденной части всегда необходимо, тем более что это является лучшим и самым действительным средством против болей.
Для как можно более благоприятного образования рубца при подкожном мышечном разрыве сближают, если имеется дело с полным разрывом, насколько возможно, оба конца и удерживают их в этом положении путем надлежащего укладывания и фиксирования бинтом. В тех случаях, когда можно опасаться образования контрактуры, лучше выбирать среднее положение, чтобы не наступило слишком сильное рубцовое укорочение. Так, например, при разрыве грудино-ключично-сосковой мышцы фиксируют голову для предупреждения кривошеи, до окончательного заживления в прямом положении при помощи картонного воротника, выстланного ватой.
При открытой мышечной ране поступают по правилам антисептики. Наилучший мышечный рубец образуется при вполне асептическом течении раны. Очищают рану, удаляют сгустки крови с поверхностей разреза и затем соединяют концы мышцы кетгутовыми швами и в заключение зашивают рану кожи. Мышечные швы надо накладывать подальше от концов и не слишком сильно натягивать, так как в противном случае они прорезываются. Поверх накладывают глухую асептическую повязку.
При обширных разрывах мышечных брюшков этих мероприятий, однако, бывает недостаточно. При тяжелых повреждениях конечностей иногда оказывается, что недостает кусков важных мышц, или что они вырваны из своего положения за сухожилия и торчат из раны. В подобных случаях можно иногда после тщательной дезинфекции вправить и зашить выпавшие мышцы; при этом, однако, всегда необходим тщательный дренаж карманов. Если недостает большого куска важной мышцы, то оставшийся периферический кусок сшивается с освеженной соседней мышцей для того, чтобы последняя могла взять на себя функцию уничтоженной мышцы.
После каждого заживления мышечной раны, потребовавшего более продолжительного времени, особенно же после обширных повреждений мышц на конечностях, соответствующие мышцы подвергаются значительной атрофии, либо вследствие самого повреждения, либо от бездеятельности. Поэтому с заживлением раны лечение травмы еще не может считаться законченным, а необходимо способствовать регенерации мышц ваннами, массажем, фарадизацией, физиотерапией.
После заживления раны мышцы может наступить, однако, еще другое неприятное явление, а именно слишком сильное рубцовое сморщивание, которое ведет к так называемой миогенной контрактуре. Это лучше всего предупреждается обеспечением асептического течения раны, повязками с вытяжением и рано предпринятыми пассивными движениями.
- 1 Почему возникают дискомфортные ощущения и как их облегчить
- 1.1 Первая неделя после операции
- 1.2 Первый месяц
- 1.3 Со второго месяца до года
- 2 Особые ситуации
- 2.1 После кесарева сечения
- 2.2 После операций на молочной железе
- 2.3 Беременность
- 2.4 Боли в келоидных рубцах
- 2.5 После полостных операций
- 3 Если рубец болит без видимых причин
- 4 Подводя итоги
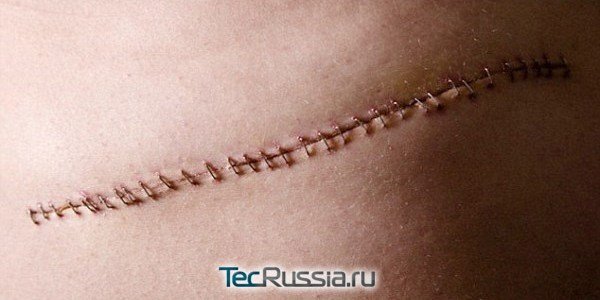 |
Любое хирургическое вмешательство предполагает рассечение тканей. Чтобы рана быстрее и аккуратнее срослась, накладывают швы, а затем на их месте формируются шрамы. Этот процесс неизбежно сопровождаенися зудом, покалыванием, а также режущими, стреляющими и другими крайне неприятными ощущениями. Обычно они длятся не более 2–3 недель, но иногда беспокоят пациента месяцами и даже годами.
Боли в рубце после операции или травмы могут быть как вариантом нормы, так и симптомом серьезных патологий, требующих неотложной врачебной помощи. Почему возникают неприятные ощущения и как долго они могут длиться? Какие признаки должны насторожить, а на чем можно не акцентировать внимания? Читайте подробности в материале TecRussia.ru:
Все хирургические разрезы и иные повреждения тканей заживают по одной и той же схеме, проходя четыре последовательные стадии: эпителизация раны, активный фибриллогенез, созревание и окончательное формирование рубца. Их продолжительность может отличаться у разных людей, но общие особенности регенерации, возможные опасности и принципы лечения на каждом из этапов остаются теми же.
Любой шрам связан нарушением целостности тканей: как минимум кожи, а возможно также глубоких дермальных слоев, жировой клетчатки, сосудов и нервных волокон. Сроки, за которые происходит их начальное срастание, индивидуальны, зависят от вида вмешательства, регенеративных способностей организма, качества ухода за раной. В среднем, при отсутствии осложнений, они составляют:
- удаление аппендикса, лапароскопия, кесарево сечение – 5-8 дней;
- пластические операции – 1-2 недели, в зависимости от сложности и объема.
- вмешательства в области грудины – 2-3 недели;
- полостные операции – до полумесяца.
В этот период боли в месте, где проходили разрезы, считаются нормальным явлением. Они сигнализируют о возможных проблемах лишь если сопровождаются дополнительными тревожными признаками:
- усиление неприятных ощущений, изменение их характера на резкие, пульсирующие, дергающие;
- внезапная отечность в зоне швов, покрасневшая и горячая на ощупь кожа;
- повышение температуры до 38 градусов и более;
- озноб, головная боль;
- расхождение краев раны, выделение из нее гноя;
- кровотечение.
 |
Такие симптомы однозначно указывают, что заживление проходит не по плану. Возможные причины этого:
- В области рубца скопилась кровь или лимфа – из-за ошибки хирурга, недостаточно хорошо перевязавшего сосуды, или вследствие индивидуальных особенностей. Необходимо обратиться к проводившему операцию врачу: он удалит излишки жидкости с помощью иглы (пункция) или вскроет рану, эвакуирует содержимое и зашьет снова.
- Попала инфекция и началось гнойное воспаление – это может произойти как во время операции, так и после нее с током крови из очага хронического воспаления, например кариозного зуба или придатков. Обязательно показаться врачу: осложнение бывает смертельно опасным. Обычно приходится вскрывать рану, промывать, удаляя гной, и зашивать снова, оставляя дренаж для оттока. Обязательно назначают антибиотики.
- Швы оказались несостоятельными. Это означает, что заживление проходит неравномерно – края раны плохо срастаются, формируются полости, а рубцовые ткани недостаточно плотные. Врач наложит швы заново, порекомендует средства для улучшения регенерации (Солкосерил, витамины) и препараты, чтобы откорректировать общее состояние организма.
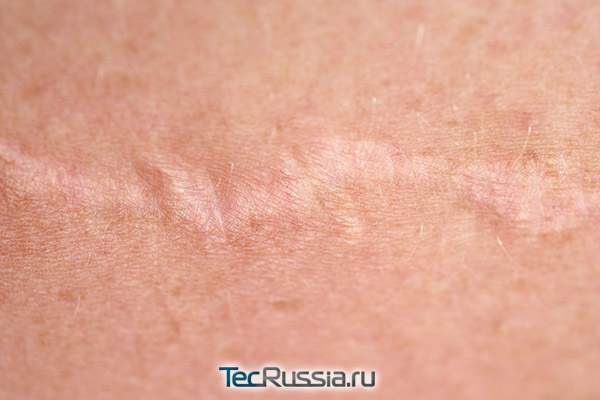
В это время активно формируются коллагеновые волокна, спаивающие края рубца. Процесс может сопровождаться зудом и ноющей болью, но она уже не должна быть постоянной и возникает лишь при явном воздействии на шов – например, при его растяжении во время резких движений. Сами по себе такие ощущения – норма, но желательно избегать их появления и повременить с серьезной физической активностью. Вероятность воспаления из-за инфекции в этот период уже невелика, но может появиться другая проблема – лигатурный свищ.
После операции швы накладываются послойно: на мышцы или связки, подкожную клетчатку, дерму. В дальнейшем во многих случаях снимают только поверхностные, остальные либо рассасываются со временем, либо остаются навсегда. Иногда этот шовный материал отторгается организмом – так бывает при непереносимости состава нити либо если она оказалась нестерильной. Тогда начинается воспаление, но ограниченное, на небольшом участке. Формируется так называемая гранулема – плотный узелок, красный и отекший. Постепенно в нем накапливается гной, а пациент начинает ощущать боли различной интенсивности, порой очень сильные. Когда образование прорывается, с его содержимым могут выйти и нити, вызвавшие проблему. Но иногда нагноение продолжается по несколько недель – тогда участок тканей со свищом приходится удалять хирургически.
 |
- Глубокое повреждение тканей – из-за нарушения целостности сосудов давление в них увеличивается, поэтому некоторые шрамы болят даже спустя несколько лет после операции. Провоцирующие факторы – изменение погоды, натирание одеждой.
- Увеличение массы тела – при наборе веса кожа растягивается, в том числе и в области рубца, из-за чего всегда возникает сильный дискомфорт.
- Занятия спортом – это особенно актуально, если повреждения или разрезы располагались на активно двигающихся участках: пальцах, коленях, локтях или ягодицах. Неприятные симптомы появляются во время тренировок, а затем постепенно стихают. Кроме того, из-за чрезмерной активности могут разойтись внутренние швы – это сразу же вызывает сильную боль.
Кроме того, именно на стадии созревания может начать формироваться келоид (это происходит при индивидуальной педрасположенности и/или травмирующих внешних воздействиях на оперированную область) – шрам становится выпуклым, объемным, периодически чешется и болит.
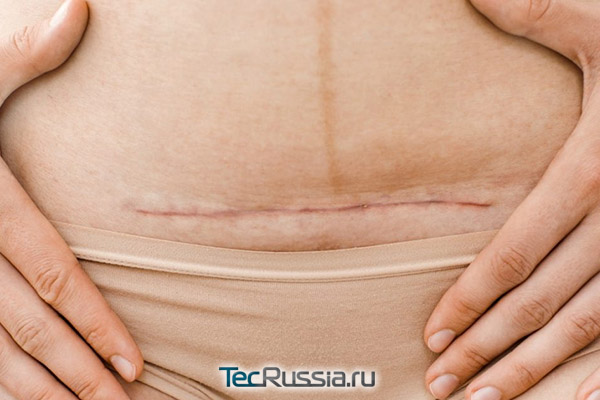
Иногда боли в районе шрама имеют специфические причины – в зависимости от типа проведенного вмешательства и характера сопутствующих патологий и состояний:
 |
Если боль сохраняется еще дольше, причиной может быть эндометриоз шва, развивающийся из-за попадания в него во время операции клеток маточной слизистой оболочки. При нарушенном гормональном балансе они размножаются, формируя доброкачественную кисту. Нередко ее можно прощупать как округлое болезненное образование в области шва. Удалять нужно хирургическим путем.
Мастэктомия, редукционная маммопластика, мастопексия и другие травматичные хирургические манипуляции в области груди сопровождаются повреждением разных типов тканей – мышечной, нервной, железистой и др. В местах соединения краев раны оставляют дренажные трубки – примерно на неделю. Боли в этот период сильные, купируются анальгетиками.
Сформировавшийся рубец может беспокоить из-за постоянного натирания неподходящим бюстгальтером (кроме того, это повышает риск формирования келоида). Поэтому, когда врач разрешит снять компрессионное белье, лучше выбирать мягкие лифчики без косточек – спортивные или для беременных. Надевать обычные рекомендуется не ранее чем через полгода. При незначительно выраженных ощущениях, не сопровождающихся осложнениями, можно использовать обезболивающие гели. Помимо анальгезирующих свойств, они оказывают регенерирующее действие, ускоряя заживление.
У будущих мамочек кожа живота сильно растягивается, и если ранее на этом участке по тем или иным причинам были разрезы и накладывались швы, нередко возникают болевые ощущения. Они могут быть разными – и тянущими, и колющими, а при расхождении шва – резкие и интенсивные. Максимальную опасность при в ходе вынашивания представляет шрам от ранее сделанного кесарева: в этом случае при любом дискомфорте нужно срочно посетить доктора, ведущего беременность. Скорее всего, понадобится УЗИ для определения текущей толщины рубца на матке – если он становится слишком тонким, беременную госпитализируют и назначают строгий постельный режим, чтобы предупредить расхождение шва.
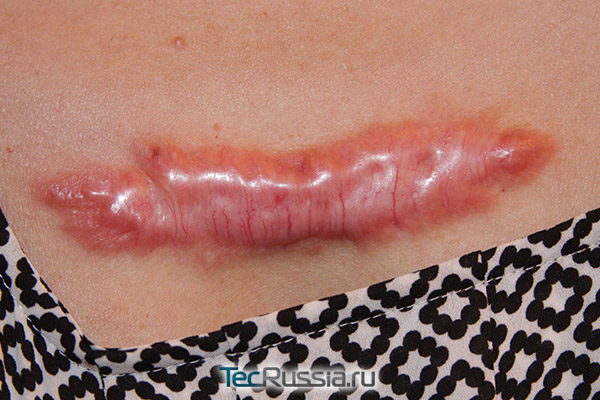 |
Появление шрамов данного типа обусловлено патологическим разрастанием соединительной ткани. Почему это может произойти, медики до сих пор точно не знают, зато хорошо известны основные факторы риска. К ним относятся:
- наследственность;
- темная кожа (4-6 тип по Фитцпатрику);
- периоды гормональной перестройки организма (пубертат, беременность), а также различные эндокринные патологии;
- хронические воспалительные процессы в ране;
- сильное натяжение краев;
- регулярное трение или иное механическое воздействие на шов.
Келоид возникает не сразу – характерные признаки обычно появляются на 4–6 месяц заживления. Шрам начинает возвышаться над кожей, разрастаться на здоровую ткань. Появляются неприятные ощущения разной интенсивности: от умеренного дискомфорта до сильного зуда, переходящего в боль.
Такое состояние требует обязательного лечения, чтобы остановить гипертрофию соединительной ткани и по возможности улучшить внешний вид рубца. Оно достаточно сложное и длительное, обычно основано на инъекциях гиалуронидазы или стероидных препаратов. В качестве профилактики имеет смысл сразу после снятия швов использовать силиконовые повязки или гели (Дерматикс, Кело-кот и т.п.)
Если рубец остался после хирургического вмешательства на брюшине (удаление желчного пузыря, аппендицит), боль может появиться из-за формирования грыжи. Обычно такое случается, если пациент не соблюдает рекомендации врача: слишком рано повышает физическую активность, поднимает большой вес. Характер неприятных ощущений – распирающий или ноющий, они усиливаются при кашле, чихании, нагрузке. Постепенно на месте разреза появляется объемное образование, в которое попадают часть сальника, петли кишечника, у женщин – придатки. Лечение, как правило, хирургическое.
 |
Бывает, что умеренный, а иногда и сильный дискомфорт сохраняется в уже зажившем участке тела долгие годы, при этом ни воспаления, ни свища, ни келоида, ни каких либо других факторов, которые могли бы объяснить сложившуюся ситуацию нет. Такая боль называется нейролептической. Она возникает, если в результате повреждения нервных волокон их функционирование нарушается и они посылают в мозг неверную информацию.
Если рубец беспокоит в первые дни после операции или травмы, это нормально. Все, что нужно сделать – принять анальгетик и строго соблюдать рекомендации своего хирурга или лечащего врача. Следует внимательно наблюдать за собственным состоянием и за состоянием шва, чтобы вовремя заметить возможные осложнения, а также устранить провоцирующие факторы:
- Сменить узкое белье, одежду на более просторную, из натуральных материалов, без грубых швов.
- Не поднимать тяжести, не допускать резких и интенсивных движений.
- Избегать чрезмерного набора веса.
Иногда неприятные ощущения, особенно при физической нагрузке или механическом растяжении шрама, могут сохраняться до 1 года. Если при этом в раневой области нет никаких патологических изменений, такую ситуацию тоже можно считать вариантом нормы. Любые признаки воспаления – краснота, отек, пульсирующая боль, повышение температуры и изменение самочувствия – требуют немедленного обращения к врачу.
Использованы следующие научные исследования и материалы:
Читайте также:


